Глава 28<br>ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬГлава 28
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Острая
почечная недостаточность (ОПН) - внезапно возникшее нарушение функций
почек с задержкой выведения из организма продуктов азотистого обмена и
расстройством водного, электролитного и кислотно-щелочного баланса. т.е.
быстро возникающими нарушениями, прежде всего экскреторных функций
почек. Эти нарушения, в первую очередь экскреторных функций почек,
являются следствием остро возникшего нарушения почечного кровотока,
клубочковой фильтрации и канальцевой реабсорбции у пациентов на фоне
обширных хирургических вмешательств и других ятрогенных воздействий. В
большинстве случаев возможно обратное развитие ОПН.
Классификация
Преренальная ОПН возникает при нарушении притока крови к почкам.
Ренальная ОПН характеризуется нарушением функций почек на уровне их паренхимы.
Постренальная ОПН возникает при внутриили внепочечной обструкции мочевых путей.
Этиология и патогенез
Преренальная
ОПН возникает вследствие изменения кровотока в почечных артериях и
снижения вследствие этого ОЦК у больных с тяжелыми заболеваниями ССС
(кардиогенный шок, жизнеугрожа-ющие аритмии, тампонада сердца, сердечная
недостаточность), при массивных кровотечениях (в том числе акушерских).
Системная вазо-дилатация при эндотоксическом шоке у больных сепсисом,
анафилактический шок, обезвоживание организма, хронические заболевания
печени, сопровождающиеся развитием гепаторенального синдрома (цирроз,
резекция печени, холестаз), тяжелый панкреатит, перитонит могут привести
к развитию преренальной ОПН.
Ренальная
ОПН связана с ишемическим, токсическим или другим (васкулиты, тромбозы
почечных сосудов) поражением почек. Ишемия почек может быть обусловлена
теми же причинами, что и пререналь-ная ОПН. Токсическое поражение
паренхимы почек развивается при экзогенной интоксикации промышленными и
бытовыми ядами, солями тяжелых металлов, органическими растворителями,
нефроток-сическими антибиотиками, при укусах ядовитых змей и насекомых.
Массивное поражение мышечной ткани (рабдомиолиз) травматического
(синдром длительного сдавления) и нетравматического (тяжелая физическая
работа, тепловой удар, электролитные нарушения) характера; инфекции
(болезнь легионеров, грипп) и прямое токсическое (алкоголь) поражение
мышц могут привести к развитию ренальной ОПН. Заболевания почек
воспалительного характера, поражения почечных сосудов при системных
заболеваниях соединительной ткани, тромбозах артерий или вен,
расслаивающаяся аневризма брюшного отдела аорты, травмы почек также
рассматривают в качестве этиологических факторов данного варианта ОПН.
Постренальная
ОПН развивается вследствие внепочечной (окклюзия мочеиспускательного
канала и/или мочеточника, опухоли мочевого пузыря, предстательной
железы, органов малого таза) или внутрипочечной (гиперкальциурия,
обструкция кристаллами мочевой кислоты, щавелевой кислоты) обструкции.
Схематично патогенез преренатальной ОПН можно представить следующим образом:
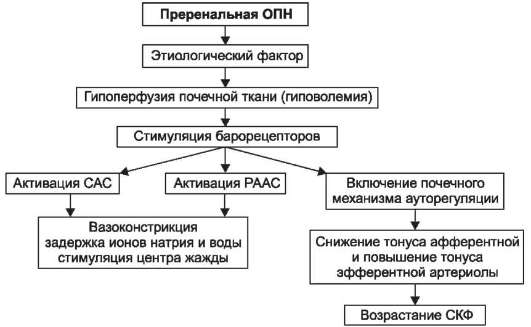
При
резко выраженной и/или длительной гипоперфузии почечной ткани
компенсаторные возможности организма недостаточны, развивается дисбаланс
в сторону афферентной вазоконстрикции с ишемией коркового слоя почки и
снижением СКФ.
Ренальная ОПН
Патогенез
связан с этиологическим фактором. При ишемическом варианте ОПН
происходит уменьшение СКФ вследствие снижения скорости ультрафильтрации
из-за снижения почечного кровотока, обструкции канальцев клеточными
цилиндрами и детритом и частично вследствие ретроградного тока
клубочкового фильтрата через поврежденный канальцевый эпителий.
Нефротоксический
вариант ренальной ОПН развивается вследствие почечной вазоконстрикции,
ведущей к нарушению микроциркуляции почки.
Постренальная ОПН
возникает вследствие обструкции мочевых путей ниже устья мочеточника.
Обструкция на пути оттока мочи приводит к усилению почечного кровотока,
который сменяется вазоконс-трикцией и снижением СКФ.
Клинические проявления
В
течении ОПН выделяют четыре стадии: начальную, олигури-ческую
(азотемическую), восстановления диуреза (полиурическую) и полного
восстановления функций почек (возможно не всегда). Начальная стадия не
имеет характерных проявлений и зависит от этиологии ОПН. В олигурической
стадии уже в первые сутки обнаруживают резкое снижение диуреза
(олигурия или анурия). Появляются нарастающие признаки острой уремии -
адинамия, тошнота, рвота, боли в животе, гепатомегалия. Быстро нарастают
азотемия, ацидоз, гипергидратация и электролитные нарушения с мышечными
подергиваниями, сонливостью, усиливается одышка вследствие ацидоза и
начинающегося отёка лёгких. Развивающаяся при ОПН гиперкали-емия
приводит к нарушениям сердечного ритма сердца и может быть причиной
внезапной сердечной смерти вследствие остро возникшей полной поперечной
блокады или жизнеугрожающих аритмий.
Олигурическая
стадия сменяется фазой восстановления диуреза, которая обычно
начинается через 7-10 дней - появляется полиурия. По мере снижения
выраженности азотемии и восстановления гомеос-таза отмечают клиническое
улучшение.
При полиурии возможно развитие гипотонии (вследствие гипона-триемии) и ишемических изменений ЭКГ (низкий вольтаж зубца Т,
депрессия сегмента ST и
экстрасистолия), причиной которых является гипокалиемия (менее 3,8
ммоль/л). В фазе восстановления диуреза часто присоединяется инфекция.
Полное
восстановление гомеостаза проявляется нормализацией содержания в крови
азотистых шлаков, электролитов. Этот период продолжается 6-12 мес. При
необратимом повреждении нефронов полного восстановления функций почек не
происходит и развивается ХПН.
Лабораторные и инструментальные методы исследования
Анализ
мочи: относительная плотность мочи при преренальной ОПН нормальная
(выше 1,018); с самого начала ренальной ОПН обнаруживают снижение
относительной плотности мочи. При микроскопическом исследовании мочевой
осадок при преренальной или постренальной ОПН скуден. Эритроциты в
большом количестве обнаруживают при травме, мочекаменной болезни,
инфекции или опухоли. Лейкоцитурия может быть признаком инфицирования,
иммунного воспаления или аллергической реакции в каком-либо отделе
мочевы-водящих путей. Эозинофилы в моче наблюдают у 95% больных острым
аллергическим (в том числе лекарственным) интерстициальным нефритом.
Пигментированные цилиндры при отсутствии эритроцитов в осадке мочи и
положительном тесте на скрытую кровь указывают на гемоглобинурию или
миоглобинурию. Посев мочи, учитывая большую склонность этих больных к
мочевой инфекции, проводят во всех случаях ОПН.
Общий
анализ крови: лейкоцитоз может быть проявлением основного
этиологического фактора, приведшего к развитию ОПН (сепсис,
интеркуррентная инфекция), а также лейкоцитоз характерен для
оли-гурической стадии. Анемия часто сопутствует и сохраняется во все
периоды ОПН.
Биохимическое
исследование крови: повышение содержания креа-тинина в сыворотке крови,
гиперкалиемия (концентрация калия сыворотки крови более 5,5 ммоль/л),
гипонатриемия (концентрация натрия сыворотки менее 135 ммоль/л),
гиперфосфатемия (концентрация фосфата более 5,5 мг), гипокальциемия
(концентрация кальция менее 8,5 мг) или гиперкальциемия (концентрация
кальция более 10,5 мг) при ОПН, обусловленной острым некрозом скелетных
мышц; метаболический ацидоз (рН артериальной крови менее 7,35), чаще при
состояниях с низким сердечным выбросом или при инфекции; снижение
скорости клубочковой фильтрации (СКФ) и клиренса креатинина.
ЭКГ: с целью выявления нарушений сердечного ритма и ишеми-ческих изменений.
УЗИ:
для определения размеров, положения почек, расширения
чашечно-лоханочной системы, выявления опухоли, кист, абсцесса почек,
нефролитиаза, а также другой патологии брюшной полости, полости таза и
забрюшинного пространства. Кроме того, при УЗИ визуализируется мочевой
пузырь, и можно оценить степень его опорожнения при подозрении на
обструкцию. При хронических заболеваниях почек возрастает эхогенность
коры почек и стирается четкая дифференциация между корковым и мозговым
веществом.
КТ, МРТ: с целью выявления возможной обструкции мочевыводя-щих путей.
УЗИ
в допплеровском режиме: позволяет исследовать кровоток во внепочечных и
крупных почечных сосудах. Индекс сопротивления, на который оказывает
влияние сопротивление току крови через мелкие почечные артерии,
представляет собой отношение пиковой скорости кровотока к
диастолической. Повышение этого показателя можно наблюдать при многих
заболеваниях, включая ОПН и реакцию отторжения почечного трансплантата.
Значительный стеноз почечной артерии вызывает ослабление и замедление
кровотока по внутрипочечным сосудам. Можно выявить тромбоз почечной
вены, вызывающий нарушение артериального кровотока и увеличение почек.
Артериография: при подозрении на стеноз почечной артерии либо на расслаивающую аневризму брюшной аорты.
Радиоизотопное динамическое сканирование почек: для оценки степени почечной перфузии и наличия обструктивной уропатии.
Биопсия почек: проводится в случаях исключения преренального и ренального вариантаов ОПН.
Противопоказаниями
к проведению биопсии почек являются: нарушения свертывания крови
(тенденция к кровоточивости, тром-боцитопения, лечение
антикоагулянтами), неспособность больного вступать в контакт (кома,
психоз), тяжелая артериальная гипертензия, не поддающаяся лечению,
наличие единственной функционирующей почки, первично или вторично
сморщенные почки.
Дифференциальный диагноз проводят
с ХПН. При динамическом наблюдении за пациентом в случае ухудшения
клинико-лабораторных параметров следует думать о ХПН.
Лечение
Этиологическое
Преренальная ОПН
Восстановление адекватного кровоснабжения ткани почек - коррекция дегидратации, гиповолемии и острой сосудистой недостаточ-
ности
путем введения изотонического раствора, 5% раствора глюкозы под
контролем ЦВД, гемотрансфузии (при кровопотере). У пациентов с
гепаторенальным синдромом в комплексной терапии показано применение
лапароцентеза, в рефрактерных случаях наложение перито-неально-венозных
шунтов, трасплантация печени. Ренальная ОПН
Лечение определяется этиологическим фактором. Постренальная ОПН
Основным в лечении является восстановление пассажа мочи.
Патогенетическое
Диета
соответствует столу ? 7а по Певзнеру, согласно которому количество
белка не превышает 0,6 г/кг с включением в пищевой рацион незаменимых
аминокислот. Калорийность 35-50 ккал/кг/сут достигается за счет
углеводов (100 г/сут).
Коррекция водно-электролитного обмена:
• объем
вводимой жидкости должен быть равен суточной ее потере с учетом
количества жидкости, не поддающейся непосредственной оценке (с потом,
дыханием 400-500 мл/сут);
• для коррекции гиперволемии диуретики (200-400 мг фуросемида внутривенно);
• при
гипонатриемии - ограничение потребления жидкости; при гипернатриемии -
гипотонический (0,45%) раствор хлорида натрия внутривенно;
• при
гиперкалиемии (выше 6,5 ммоль/л) вводят внутривенно в течение 2-5 мин
10-30 мл 10% раствора кальция глюконата под контролем ЭКГ, внутривенные
капельные инфузии 10% раствора глюкозы с инсулином, при рефрактерной к
данному лечению гиперкалиемии проводят гемодиализ. При гипокалиемии
(обычно в полиурической стадии) возможно введение солей калия;
• при гиперфосфатемии (выше 6 мг%) - перорально фосфорсвя-зывающие антациды (алюминия гидроокись);
• при
метаболическом ацидозе (рН крови 7,2 или концентрация бикарбонатов 15
мэкв/л) вводят внутривенно за 30-45 мин 50- 100 мэкв натрия
гидрокарбоната под контролем рН крови и/или концентрации бикарбонатов в
крови.
Коррекцию анемии проводят
при ОПН, развившейся вследствие кровопотери (гемотрансфузии) или при ее
сохранении в фазу восстановления (эритропоэтин).
Методы внепочечного очищения
Гемодиализ
и перитонеальный диализ являются основными методами лечения при ОПН в
олигоурической стадии и ХПН в терминальной стадии. Оба метода основаны
на выведении из крови путем диализа (благодаря созданию осмотического
или гидростатического градиента) в диализирующий раствор
(предпочтительно бикарбонат-ный) через полупроницаемую мембрану
креатинина, мочевой кислоты, электролитов, токсичных «средних молекул»
(молекулярная масса от 300 до 5200 Да) и других веществ, которые
задерживаются в организме.
Полупроницаемая
мембрана при гемодиализе - экстракорпоральная синтетическая мембрана
аппарата «искусственная почка» (диализатора). При перитонеальном диализе
- это интракорпоральная биологическая мембрана, в качестве которой
выступает брюшина, разделяющая кровь и диализирующий раствор (2-2,5 л),
вводимый на определенное время в брюшную полость через специальный
катетер (для профилактики перитонита) и устанавливающийся в области
передней брюшной стенки.
Скорость
фильтрации при перитонеальном диализе ниже, чем при гемодиализе, и
контролируется частотой смены диализирующего раствора. Обычно диализат
находится в брюшной полости 4-6 ч, после чего производят его замену.
Перитонеальный диализ имеет важное преимущество перед гемодиализом, так
как значительно быстрее «очищает» организм от «средних молекул», с
которыми связывают ряд неврологических и эндокринных нарушений,
сопровождающих хронический гемодиализ. Перитонеальный диализ получает
все большее распространение благодаря возможности достижения более
высокого качества жизни, поскольку при нем больной не «прикован» к
аппарату «искусственной почки» и может самостоятельно производить смену
диализирующего раствора.
Для
подключения больного к аппарату «искусственная почка» используют
артериовенозные шунты. Скорость и степень очищения организма от «шлаков»
в целом зависят от величины кровотока через гемодиализатор и
длительностью гемодиализа. Обычно продолжительность одного сеанса
диализа составляет от 3,5 до 6 ч.
При
ОПН для проведения гемодиализа обычно используют временный сосудистый
доступ - проводят катетеризацию бедренной или подключичной артерии.
Противопоказания
к гемодиализу и перитонеальному диализу: кровоизлияние в мозг,
желудочно-кишечное кровотечение, низкое АД с гемодинамическими
нарушениями, злокачественные опухоли, психи-
ческое
расстройство. При перитонеальном диализе противопоказанием являются
также спаечный процесс брюшной полости и наличие ран на передней брюшной
стенке.
Осложнения гемодиализа:
тромбозы и инфицирование в области артериовенозного шунта,
инфицирование вирусами гепатита В и С, аллергические реакции на
материалы трубок и диализной мембраны, диализная деменция, амилоидоз
почек.
Осложнениями перитонеального диализа чаще всего являются функциональная недостаточность катетера, реже бактериальный перитонит.
Другие методы экстракорпоральной терапии
Для гемофильтрации используют
специальные полупроницаемые мембраны с повышенной проницаемостью, через
которые проводится ультрафильтрация жидкой части крови под влиянием
гидростатического давления с полным или частичным возмещением
ультрафильтрата раствором Рингера. При гемофильтрации адекватно снижать
уровень креатинина, мочевой кислоты и мочевины в плазме крови не
представляется возможным, однако хорошо контролируется водный баланс и
удаляются «средние молекулы». Поэтому гемофильтрацию чаще применяют в
сочетании с гемодиализом.
Гемосорбция снижает
концентрацию в крови креатинина, мочевой кислоты и «средних молекул»,
однако практически не выводит мочевину. В связи с этим сочетанное
применение гемосорбции и гемодиализа эффективнее каждой из этих процедур
в отдельности.
Изолированная ультрафильтрация используется
для быстрой коррекции тяжелой гипергидратации (анасарка при
рефракторных отёках в связи с нефротическим синдромом или при застойной
сердечной недостаточности), а также неконтролируемой артериальной
гипертен-зии.
Плазмаферез основан
на удалении определенного объема плазмы больного и замене его плазмой
донора. Вместе с плазмой извлекаются белки, парапротеины, циркулирующие
иммунные комплексы, антитела, медиаторы воспаления, факторы коагуляции.
