Глава 32<br>СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКАГлава 32
СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА
Системная
красная волчанка (СКВ) - это системное воспалительное заболевание
неизвестной этиологии, развивающееся на основе генетически
обусловленного несовершенства иммунорегуляторных процессов, приводящих к
образованию иммунокомплексного воспаления, следствием которого является
повреждение многих органов и систем.
Распространенность
Частота
СКВ в популяции составляет примерно 4-250 случаев на 100 000 населения в
год. Заболевание чаще развивается у женщин в возрасте 14-40 лет, пик
заболеваемости приходится на 14-25 лет. Соотношение женщин и мужчин
составляет 8:1-10:1, среди детей - 3:1.
Название
красная волчанка, в латинском варианте как «Lupus erythematosus»,
происходит от латинского слова «люпус», что в переводе на английский «
wolf» означает волк и «эритематозус» - красная. Такое название было дано
заболеванию из-за того, что кожные проявления были схожи с
повреждениями при укусе голодным волком. Врачам этот недуг известен с
1828 г. после описания французским дерматологом Biett кожных признаков.
Спустя 45 лет после первого описания дерматолог Kaposi заметил, что
некоторые больные с кожными признаками заболевания имеют еще и симптомы
заболевания внутренних органов. В 1890 г. известный английский врач
Osler обнаружил, что красная волчанка, называемая также системной, может
протекать (хотя и редко) без кожных проявлений. В 1948 г. был описан
феномен LE-(ЛЕ)-клеток, который характеризовался обнаружением в крови
осколков клеток. Это открытие позволило врачам идентифицировать многих
больных с СКВ.
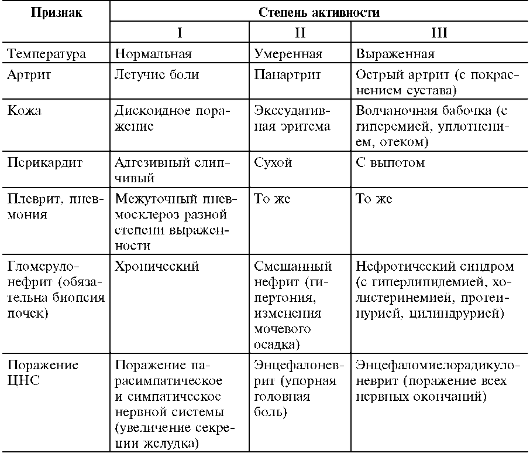
Классификация
Системная красная волчанка классифицируется по вариантам течения и степени активности (табл. 13).
Варианты течения: острый, подострый, хронический. Степень активности: I - минимальная, II - умеренная, III - высокая.
Таблица 13. Степень активности системной красной волчанки
Этиология
В
качестве причин СКВ могут выступать факторы окружающей среды -
ультрафиолетовое облучение, воздействие бактериальной и вирусной
инфекции, лекарственных препаратов. Косвенным подтверждением этому
служит обнаружение у больных СКВ антител к ДНК и РНК-содержащим вирусам,
присутствие парамиксовирусных цитоп-лазматических включений,
тубулоретикулярных структур в эпителии и внутри лимфоцитов и включений
типа С-онкорновируса в биоптате почек и кожи. Роль генетических факторов
подтверждена большой конкордантностью по СКВ у монозиготных близнецов
по сравнению с дизиготными, связь с генетически обусловленным дефицитом
отде-
льных компонентов комплемента С1q, С2, С4, полиморфизмом генов FcγRII-рецепторов.
Провоцирующими факторами являются длительное пребывание на солнце,
беременность, аборты, начало менструальной функции, инфекции,
лекарственная аллергия, поствакцинальные реакции.
Патогенез
Системная
красная волчанка - иммунокомплексное заболевание, для которого
характерна неконтролируемая продукция антител, образующих циркулирующие
иммунные комплексы (ЦИК), обусловливающие различные признаки болезни.
ЦИК откладываются в субэн-дотелиальном слое базальной мембраны сосудов
многих органов. Место фиксации депозитов (кожа, почки, хориоидальное
сплетение, серозные оболочки) определяются такими параметрами антигена
или антитела, как размер, заряд, молекулярная конфигурация, класс
иммуноглобулинов и т.д.
Клинические проявления
Болезнь
начинается постепенно с рецидивирующего полиартрита, астении. Реже
бывает острое начало (высокая лихорадка, дерматит, острый полиартрит). В
дальнейшем отмечается рецидивирующее течение и полисиндромность.
Полиартрит, полиартралгии -
наиболее частый и ранний симптом заболевания. Поражаются
преимущественно мелкие суставы кистей рук, лучезапястные, голеностопные,
реже коленные суставы. Характерен неэрозивный тип полиартрита, даже при
наличии деформации межфаланговых суставов, которая развивается у 10-15%
больных с хроническим течением.
Эритематозные высыпания на
коже лица в виде «бабочки», в верхней половине грудной клетки в виде
«декольте», на конечностях - также частый признак системной красной
волчанки.
Полисерозит считается
компонентом диагностической триады наряду с дерматитом и полиартритом.
Наблюдается он практически у всех больных в виде двустороннего плеврита и
(или) перикардита, реже перигепатита и (или) периспленита.
Характерно поражение сердечно-сосудистой системы. Обычно
развивается перикардит, к которому присоединяется миокардит.
Сравнительно часто наблюдается бородавчатый эндокардит Либмана-Сакса с
поражением митрального, аортального и трикуспидального клапанов.
Признаки поражения сосудов входят в картину поражения отдельных
органов.
Тем не менее следует отметить возможность развития синдрома Рейно
(задолго до типичной картины болезни), поражение как мелких, так и
крупных сосудов с соответствующей клинической симптоматикой.
Поражения легких могут
быть связаны с основным заболеванием в виде волчаночного пневмонита,
характеризующегося кашлем, одышкой, незвонкими влажными хрипами в нижних
отделах легких. Рентгенологическое исследование у таких больных
выявляет усиление и деформацию легочного рисунка в базальных отделах
легких; временами можно обнаружить очаговоподобные тоны. Поскольку
пневмо-нит обычно развивается на фоне текущего полисерозита, описанная
рентгенологическая симптоматика дополняется высоким стоянием диафрагмы с
признаками плевродиафрагмальных и плевроперикар-диальных сращений и
дисковидными ателектазами (линейные тени, параллельные диафрагме).
При исследовании ЖКТ отмечаются
афтозный стоматит, диспепсический синдром, анорексия. Болевой
абдоминальный синдром может быть связан как с вовлечением в
патологический процесс брюшины, так и с собственно васкулитом -
мезентериальным, селезеночным и др. Реже развиваются сегментарные
илеиты. Поражение ретикулоэн-дотелиальной системы выражается в
увеличении всех групп лимфатических узлов, печени и селезенки.
Волчаночный диффузный гломерулонефрит (люпус-нефрит)
развивается у половины больных обычно в период генерализации процесса.
Встречаются различные варианты поражения почек - мочевой синдром,
нефритический и нефротический.
Поражение нервно-психической сферы встречается
у многих больных в начале болезни в виде астеновегетативного синдрома, в
последующем могут быть признаки энцефалита, миелита, полиневрита. Реже
наблюдаются эпилептиформные приступы. Возможны галлюцинации (слуховые
или зрительные), бредовые состояния и др.
Лабораторные и инструментальные исследования
Общий
анализ крови: лейкопения (ассоциируется с активностью заболевания),
ускоренная СОЭ, гипохромная анемия или гемолитическая анемия с
положительной пробой Кумбса, обусловленные хроническим воспалением и/или
скрытым желудочно-кишечным кровотечением, приемом некоторых
лекарственных препаратов. Возможна тромбоцитопения (при
антифосфолипидном синдроме, реже аутоиммунная, обусловленная
образованием АТ к тромбоцитам).
Общий анализ мочи: протеинурия, гематурия, лейкоцитурия. Иммунологические исследования:
• антинуклеарный фактор (антиядерный фактор);
• антитела к двуспиральной ДНК выявляют примерно у 50%, антитела к односпиральной ДНК - у 60-70% больных СКВ;
• «волчаночные
клетки» (LE-клетки) считают характерным признаком СКВ. LE-клетки
выявляют у 3/4 больных СКВ. Эти клетки представляют собой зрелые
нейтрофилы, цитоплазма которых почти полностью заполнена
фагоцитированным ядром погибшего лейкоцита, собственное ядро при этом
оттеснено к периферии;
• пункционная биопсия для уточнения поражения почек;
• рентгенография органов грудной клетки;
• ЭхоКГ для оценки состояния сердца;
• КТ головного мозга и МРТ с целью выявления патологических изменений со стороны ЦНС.
Критерии диагностики системной красной волчанки (Американская ассоциация ревматологов, 1982)
• Эритема на щеках, над скуловыми выступами.
• Дискоидные очаги волчанки.
• Фотосенсибилизация.
• Язвы в полости рта или носа.
• Неэрозивный артрит.
• Плеврит или перикардит.
• Персистирующая протеинурия более 0,5 г за сутки или изменения мочевого осадка.
• Судороги и психозы.
• Гемолитическая анемия или лейкопения или тромбоцитопения.
• Наличие LE-клеток или антител к ДНК или SM-антител или лож-ноположительная реакция Вассермана.
• Наличие АНФ.
Примечание. Наличие
4 признаков делает диагноз СКВ достоверным. Кроме признаков, входящих в
диагностические критерии, больные СКВ могут иметь дополнительные
симптомы заболевания. К ним относятся трофические нарушения (снижение
веса, усиленное выпадение волос до появления очагов облысения или
полного облысения), лихорадка немотивированного характера. Иногда первым
признаком заболевания может быть синдром Рейно - необычная смена
окраски кожных покровов (посинение, побеление) пальцев или части пальца,
носа, ушных раковин на холоде или эмоциональном напряжении (рис. 42,
см. цв. вклейку). Могут иметь место другие проявления заболевания -
мышечная слабость, субфебрильная температура, снижение
или
потеря аппетита, неприятные ощущения в животе, сопровождающиеся
тошнотой, рвотой, иногда диареей. Примерно у 15% больных СКВ возможно
развитие синдрома Шегрена.
Лечение
Больные
нуждаются в непрерывном многолетнем комплексном лечении. Лучшие
результаты с развитием стойкой клинической ремиссии наблюдаются при рано
начатом лечении.
Для лечения СКВ используются:
1) основные методы патогенетической терапии;
2) методы интенсивной терапии;
3) дополнительные методы патогенетической терапии;
4) вспомогательные средства. Основные препараты для лечения СКВ:
• глюкокортикостероиды для приема внутрь (преднизолон, метил-преднизолон);
• иммунодепрессанты (циклофосфан, азатиоприн, реже хлорамбу-цил, метотрексат, миофетил, циклоспорин А);
• аминохинолиновые производные (плаквенил, делагил).
Основные показания к применению пульс-терапии
Активный люпус-нефрит (особенно с нефротическим синдромом, артериальной гипертензией, быстрым повышением уровня креатинина).
Острое тяжелое поражение ЦНС (менингоэнцефалит, энцефа-ломиелополирадикулоневрит, поперечный миелит).
• Гематологический криз, глубокая тромбоцитопения.
• Язвенно-некротический кожный васкулит.
• Легочный васкулит.
• Высокая активность болезни, резистентная к терапии.
Основной
метод интенсивной терапии СКВ - пульс-терапия, которая проводится
метилпреднизолоном в дозе 500-1000 мг/сут внутривенно. Дозы менее 1000
мг метилпреднизолона в сутки применяются при повышенном риске побочных
явлений, у пожилых больных, при наличии высокой артериальной
гипертензии, выраженной сердечной недостаточности и др. Реже
используется дексаметазон в средней дозе 100-150 мг в сутки по различным
схемам. Комбинированная пульс-терапия (метилпреднизолон и циклофосфан
вводятся последовательно) также может использоваться и при лечении СКВ.
Дополнительные методы патогенетической терапии СКВ
• Плазмаферез является методом выбора при острых состояниях и крайне высокой активности болезни, резистентности к терапии.
• Внутривенное введение иммуноглобулина (сандоглобун, иммуноглобулин человека нормальный).
• «Биологические
агенты» - моноклональные антитела, внутривенный иммуноглобулин.
Ритуксимаб (МабТера) - монокло-нальные антитела к В-лимфоцитам.
• Аутологичная трансплантация стволовых клеток.
Прогноз
В
настоящее время прогноз у больных СКВ улучшился, однако смертность
остается в 3 раза выше, чем в популяции (в первые годы болезни от
заболевания почек и интеркуррентных инфекций, позднее - от
атеросклеротических осложнений).
