Инфекционные болезни у детей: учебник. Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. 2013. - 688 с.: ил.
|
|
|
|
КАЛЕНДАРЬ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК
Календарь профилактических прививок, или график иммунизации, - это инструктивно закрепленная возрастная последовательность прививок, обязательных в данной стране. В России обязательными являются прививки против 9 инфекций: туберкулеза, дифтерии, полиомиелита, кори, эпидемического паротита, краснухи, столбняка, коклюша и гепатита В. В других странах перечень обязательных прививок может быть другим. Так, например, в США, кроме указанных, обязательны прививки против гриппа гемофильной инфекции, пневмококковой инфекции, ветряной оспы, опоясывающего герпеса, но не обязательны прививки против туберкулеза; в Англии обязательны прививки против туберкулеза, полиомиелита, дифтерии, столбняка, коклюша, кори, эпидемического паротита, краснухи. Прививочный календарь Франции отличается от российского тем, что в нем предусмотрены прививки против гриппа (людям старше 65 лет), а вакцинация против полиомиелита проводится не живой, а инактивированной вакциной Солка.
При построении графика профилактических прививок в расчет берутся способность организма к полноценному иммунному ответу и достижение защиты ребенка от конкретного инфекционного заболевания в определенном возрасте. Необходимость защитить детей от ряда инфекций требует декретировать сроки проведения прививок с учетом возможности даже относительно низкого иммунного ответа. Так, например, известно, что введение вакцины АКДС и полиомиелитной вакцины в раннем младенческом возрасте вызывает меньший иммунный ответ, чем введение в более поздние сроки, но почти во всех странах мира вакцинация против этих инфекций начинается с 2-месячного возраста, а в некоторых развивающихся странах вакцинацию против полиомиелита начинают сразу после рождения.
Согласно отечественному календарю профилактических прививок, живые вакцины (корь, паротит, краснуха) рекомендуется вводить начиная с 12-месячного возраста. Более раннее введение этих вакцин нежелательно, поскольку есть опасность нейтрализации вакцинного вируса антителами, полученными от матери трансплацентарно.
Однако если мать неиммунна против этих инфекций, то ее ребенок может быть вакцинирован и в более ранние сроки. После введения живых вакцин, как известно, формируется иммунитет, поскольку ребенок переносит активную вакцинноассоциированную инфекцию, и вводить повторные дозы при вакцинации как бы нет необходимости. Однако контрольные исследования показали, что у ряда детей в ходе такой иммунизации вообще не формируется иммунитет, поэтому в календарях практически всех стран рекомендуется повторная прививка, но уже не столько с целью повышения иммунитета, сколько в расчете на серонегативных. В связи с этим по нашему календарю вакцина против эпидемического паротита, краснухи и кори вводится двукратно - в 12 мес и в 6 лет.
В отличие от живых вакцин инактивированные вакцины вызывают менее напряженный иммунный ответ, поэтому для эффективности защиты их вводят несколько раз, а ревакцинацию делают на протяжении всей жизни (АДС).
Отдельного рассмотрения заслуживает вакцинация против туберкулеза. Дело в том, что заболеваемость туберкулезом зависит главным образом от социальных факторов, поэтому массовая вакцинация против этой инфекции в ряде стран не считается обязательной и не внесена в календарь прививок. В развитых странах вакцинацию против туберкулеза проводят только в группах риска. В нашей стране согласно принятому календарю вакцинируют всех детей в периоде новорожденности (3-7-й день жизни). Ревакцинация проводится неинфицированным детям в возрасте 7 и 14 лет при отрицательной туберкулиновой пробе Манту.
Одновременное введение вакцин
Одновременное введение всех вакцин, положенных по возрасту, безопасно и эффективно. В бюллетене Американской академии педиатрии сообщается, что одновременное введение вакцин против дифтерии, столбняка, коклюша, полиомиелита, кори, эпидемического паротита, краснухи, гепатита В и гемофильной инфекции типа b (9 компонентов) дает иммунологический эффект, аналогичный таковому при раздельной вакцинации. Частота побочных реакций не увеличивается. Есть мнение, что можно одновременно вводить до 15 компонентов вакцин и более. Естественно, это существенно облегчает соблюдение календаря профилактических прививок даже при его расширении.
По отечественному календарю, вакцину АКДС разрешается сочетать с оральной полиомиелитной вакциной, вакциной против гепатита В. Нет возражений и против одновременного введения вакцины против кори, эпидемического паротита, краснухи и гепатита В.
Если повторная явка ребенка невозможна или нужно восстановить календарь профилактических прививок у ребенка, ранее не вакцинированного (особенно в случае его выезда за пределы страны), ВОЗ рекомендует вводить одновременно все вакцины в соответствии с возрастом, включая АКДС, ОПВ, тривакцину против кори, краснухи, паротита и гепатита В.
В настоящее время во многих странах конструируются и проходят испытания различные комбинации вакцин, среди которых заслуживают особого внимания следующие:
• АКДС + гемофилюс инфлюэнца типа b + гепатит В + ИПВ;
• АКДС с ацеллюлярным коклюшным компонентом + гемофилюс инфлюэнца типа b + гепатит В + ИПВ;
• КПК (корь, паротит, краснуха) + ветряная оспа;
• АКДС + гемофилюс инфлюэнца типа b + гепатит В + ИПВ + пневмо-23;
• АКДС + гепатит В + гепатит А+ ИПВ + гемофилюс инфлюэнца типа b. В США возможно одномоментное применение всех вакцин календаря
прививок, а также гриппозной и полисахаридной пневмококковой вакцин престарелым.
В табл. 1 приведены сочетания вакцин, разрешенные к одномоментному (в 1 день) применению в РФ.
Таблица 1. Допустимые сочетания вакцин при их одномоментном введении
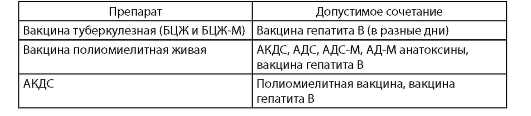
Окончание табл. 1
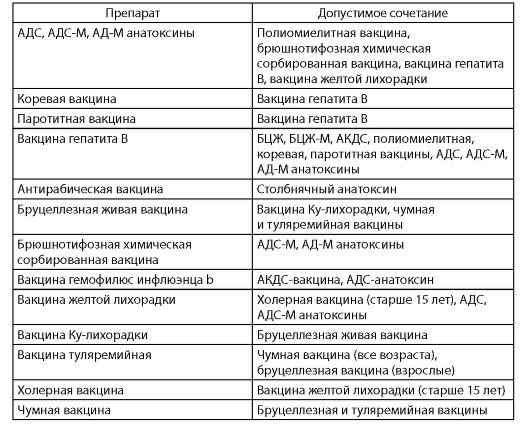
При проведении одномоментных прививок должны быть учтены противопоказания к каждому из препаратов.
Совмещение отечественных и зарубежных вакцин
Отечественные вакцины АКДС, ОПВ, коревая, паротитная, против гепатита В, БЦЖ полностью соответствуют международному стандарту как по иммуногенности, так и по безопасности, что многократно подтверждалось международными организациями, контролирующими их качество. Как в отечественных, так и в зарубежных вакцинах главным компонентом является иммунизирующий антиген. В отечественной вакцине АКДС, как и в зарубежных аналогах (Тетракок 05, Франция, и др.), иммунизирующий антиген представлен убитыми коклюшными бактериями, дифтерийным и столбнячным анатоксинами. В качестве консерванта эти вакцины содержат минимальное количество мертиолата, а в качестве адсорбента - алюминия гидроксид. Несущественные различия между препаратами отечественного и зарубежного производства могут быть лишь в количестве иммунизирующих антигенов. Отечественные и зарубежные технологии изготовления живых вакцин против полиомиелита, кори, эпидемического паротита также не имеют принципиальных различий.
Во всех образцах отечественных и зарубежных живых вакцин в качестве иммунизирующего компонента выступают ослабленные вирусы. Различны лишь штаммы-изоляты, а также клеточные субстраты для культивирования вакцинного вируса. Так, например, по отечественной технологии, для выращивания вирусов кори и паротита используется эмбриональная культура фибробластов японских перепелов, тогда как в зарубежных аналогах - культура фибробластов куриного эмбриона. Эти технологические различия не могут иметь отношения к качеству вакцинного штамма вируса, но их необходимо учитывать при прогнозировании реакций и осложнений. Так, если у пациента имеется аллергия к куриному яичному белку, то ему противопоказаны живые вакцины против кори и паротита зарубежного производства, а вакцинация должна проводиться отечественными вакцинами.
Нет существенных различий и в качестве отечественных вакцин против гепатита В (Комбиотех, ДНК рекомбинантная НПО «Вирион» и др.) и зарубежных аналогов (Энджерикс В - Бельгия, НВ-VAX - США и Эувакс В Южная Корея, Шенвак - Индия и др.). Во всех этих вакцинах иммунизирующий антиген представлен поверхностным антигеном вируса гепатита В, который получают рекомбинантным путем (участок гена вируса гепатита В, кодирующий HBsAg, встраивается в ДНК дрожжевой клетки). Различия между этими вакцинами выявляются лишь в степени очистки получаемого рекомбинантным путем HBsAg, что определяет их реактогенность.
Отечественная вакцина БЦЖ и ее зарубежные аналоги представляют собой микобактерии туберкулеза Кальметта-Герена (микобактерии туберкулеза бычьего типа). Хотя существуют некоторые антигенные различия, до настоящего времени не удалось выявить существенных различий в протективной активности используемых вакцинных штаммов. Выявляемые различия штаммов микроорганизмов, используемых для изготовления вакцин, не меняют формирующегося иммунитета (антитоксический, антимикробный и др.) и не сказываются на протективной активности. Таким образом, нет принципиальных возражений против использования отечественных и зарубежных вакцин для специфической профилактики той или иной инфекции. Вакцинацию, начатую отечественными препаратами, можно продолжать зарубежными вакцинами и наоборот. Например, взаимозаменяемы вакцины против дифтерии, столбняка, полиомиелита и коклюша (АКДС+полиомиелит и Тетракок), живые и инактивированные полиомиелитные вакцины, вакцины против гепатита В, гепатита А, вакцины против кори, паротита (как тривакцины, так и моновакцины), гриппа. При необходимости вакцинацию, начатую отечественным препаратом АКДС, можно продолжить вакциной Тетракок 05 и наоборот. Также можно применять зарубежные вакцины MMR, Приорикс и другие для ревакцинации у детей, получивших в качестве 1-й дозы отечественную коревую или паротитную вакцину. Аналогичным образом можно поступать при совместимости и прочих отечественных и зарубежных вакцин (Комбиотех, Энджерикс В, Эувакс В и др.), прошедших регистрацию в нашей стране. Отмена ограничений в этой области увеличивает число своевременно вакцинируемых без увеличения частоты побочных реакций, но с созданием такого же напряженного иммунитета, как и при использовании только отечественных или только зарубежных препаратов.
Вакцинация с нарушением календаря профилактических прививок
Декретированные календарем профилактических прививок схемы и дозы введения вакцин считаются оптимальными для достижения напряженного иммунитета при минимальных реакциях на вакцинацию. Однако в практической работе педиатрам постоянно приходится встречаться с нарушениями календаря профилактических прививок. Возникают различные вопросы: как поступить, если вакцинация не была проведена в декретированном возрасте, что делать, если прививки были пропущены, можно ли изменять дозу вакцинного препарата у неиммунизированного ребенка при эпидпоказаниях? Эти и многие другие проблемы, встающие перед педиатрами при нарушении календаря прививок, нужно решать в каждом случае индивидуально.
Отсроченная вакцинация. Если надо вакцинировать ребенка старше 1 года, не получившего ни одной прививки, то следует либо одновременно ввести все положенные по возрасту вакцины, либо осуществить вакцинацию по индивидуальному календарю. При этом желательно соблюсти интервал между разными привиками не менее 4 нед.
Пропущенные прививки. Если пропущен декретированный срок вакцинации, то пробел в последовательности прививок не требует повторения всей серии. Вакцинацию в этих случаях продолжают так же, как если бы график иммунизации не нарушался, при этом для ребенка следует составить индивидуальный календарь прививок. Если у врача есть сомнения в возможности следовать ему, можно одновременно ввести все вакцины, предусмотренные в этом возрасте, с учетом предыдущих и пропущенных вакцинаций.
Если было пропущено введение АКДС, ОПВ или вакцины против гепатита В, прививать следует во время следующего посещения, как если бы прививки проводились строго по календарю. При утраченной информации о проведенных прививках детей надлежит считать неиммунными, им проводят вакцинацию по принятому календарю, если нет возможности определить уровень специфических антител. Вакцинацию БЦЖ выполняют только после туберкулиновой пробы. Дополнительная вакцинация не приносит вреда уже иммунным лицам. В связи с этим по эпидпоказаниям допускается введение вакцины, в том числе и повторное, лицам с сомнительными указаниями на перенесенную инфекцию. Теоретически в этих случаях правильнее определить уровень специфических антител в крови, но, по справедливому замечанию зарубежных педиатров, исследование антител может быть дороже вакцины, а дополнительный антигенный стимул может оказаться не лишним.
Изменение дозы вакцинных препаратов. Доза вакцины играет существенную роль в формировании полноценного иммунного ответа. Рекомендуемые в инструкциях по применению вакцин дозы устанавливались на основании экспериментальных данных и проверялись в многочисленных клинических испытаниях, поэтому их следует считать оптимальными в плане как иммуногенности, так и реактогенности. Снижение рекомендованных доз может привести к созданию неполноценного иммунитета и к негативным последствиям.
Так, существует мнение, что широкое использование в России вакцины АДС-М (с уменьшенной дозой дифтерийного антигена) явилось одной из причин эпидемии дифтерии 1990-х годов в нашей стране. Проверочные исследования показали, что у лиц, вакцинированных АДС-М и АД-М, иммунитет часто бывает ниже протективного, а нередко вообще отсутствует.
Нежелательно и увеличение рекомендованной дозы, чреватое резким усилением как местной, так и общей реакции. Однако в ряде случаев для достижения полноценного иммунного ответа рекомендуется прибегать к более высоким дозам. Например, у больных с иммунодефицитом или у леченных иммунодепрессивными препаратами, находящихся на гемодиализе, для создания полноценного иммунитета против гепатита В рекомендуется 4-кратное увеличение дозы рекомбинантной вакцины.
Есть также основание полагать, что более высокая доза живой вакцины не умножает числа нежелательных побочных реакций и не усиливает их. Исключение составляют вакцина БЦЖ и вакцины против особо опасных инфекций (чума, бруцеллез, туляремия, желтая лихорадка). Столь же опасно и увеличение доз инактивированных вакцин (АКДС, брюшнотифозной, холерной, лептоспирозной и др.).
При одновременном введении инактивированных вакцин и иммуноглобулина увеличение дозы соответствующих вакцин не показано.
Одновременное введение иммуноглобулина против гепатита В, полиомиелита или бешенства и соответствующей вакцины не ухудшает иммунный ответ и создает немедленную защиту в виде пассивно-активного иммунитета. Вместе с тем нельзя вводить одновременно с иммуноглобулинами живые вакцины против кори, краснухи, эпидемического паротита, поскольку возможна нейтрализация вакцинного вируса введенными антителами. И если ребенок по каким-либо причинам получал иммуноглобулин, ему следует вводить живую вакцину только спустя 3 мес после этого. А если в течение 2 нед после введения живой вакцины ребенок получил иммуноглобулин, ему рекомендуется повторить инъекцию вакцины через 3 мес.