Детские болезни: учебник / Под ред. А.А. Баранова - 2-е изд., - 2009. - 1008 с.
|
|
|
|
ГЛАВА 22 КОРЬ, КРАСНУХА, ЭПИДЕМИЧЕСКИЙ ПАРОТИТ
Корь
Корь - высококонтагиозное острое вирусное заболевание, передающееся воздушно-капельным путём и проявляющееся повышением температуры тела, воспалением слизистых оболочек дыхательных путей и конъюнктивы, этапно появляющейся пятнисто-папулёзной сыпью.
ЭТИОЛОГИЯ
Возбудитель кори - РНК-содержащий вирус из семейства парамиксовирусов. Вирус кори - типовой вид рода Morbillivirus (от лат. morbilli, корь), содержит нуклеокапсид и липопротеиновую оболочку. Антигенная структура стабильная. Все известные штаммы принадлежат к одному серологическому варианту. Вирус кори нестоек во внешней среде, чувствителен к инсоляции, высокой температуре и быстро разрушается под действием дезинфицирующих средств и детергентов. После длительных пассажей на тканевых средах из некоторых штаммов получают аттенуированные непатогенные штаммы с высокой антигенной активностью, которые используют для получения вакцины против кори.
ЭПИДЕМИОЛОГИЯ
Источник инфекции - больной человек, который контагиозен с последних 1-2 дней инкубационного периода до 4-го дня с момента появления сыпи. Путь передачи инфекции - воздушно-капельный. Вирус попадает в окружающую среду с капельками слизи во время кашля, чиханья, разговора больного; может распространяться с потоками воздуха на большие расстояния, проникать в соседние помещения и на смежные этажи. В связи с малой устойчивостью вируса кори передача инфекции через предметы и третьих лиц невозможна. Восприимчивость к кори можно считать всеобщей (более 95%). Наибольшую контагиозность отмечают в катаральном периоде кори, со 2-4-го дня от появления высыпаний контагиозность уменьшается,
а с 5-го дня высыпаний больного считают незаразным. После введения вакцинации заболеваемость корью значительно уменьшилась. В настоящее время корь часто возникает у детей старшего возраста и взрослых. Случаи заболевания у новорождённых и детей первых 3 мес жизни наблюдают крайне редко. Дети этой группы имеют пассивный иммунитет (АТ, полученные от матери, если она болела корью или вакцинирована), полностью исчезающий после 9-го месяца жизни. Пик заболеваемости корью приходится на весенне-летние месяцы. Периодичность эпидемической заболеваемости составляет 4-7 лет. Иммунитет после кори пожизненный. Повторные заболевания возникают крайне редко, в основном после митигированной кори или у ослабленных детей, перенёсших корь в раннем детстве.
ПАТОГЕНЕЗ
Входные ворота инфекции - слизистые оболочки верхних дыхательных путей. Первичная фиксация и размножение вируса происходят в эпителии верхних отделов дыхательных путей и регионарных лимфатических узлах, а затем возбудитель проникает в кровоток (на 3-5-е сутки инкубационного периода). Возбудитель гематогенно диссеминирует по организму, фиксируясь в ретикулоэндотелиальной системе. Период вирусемии непродолжителен, количество вирусов в крови невелико, их можно нейтрализовать введением Ig, на чём осно- вывается пассивная профилактика кори у детей, контактировавших с больными. Размножение вируса в инфицированных клетках ретикулоэндотелиальной системы приводит к их гибели и развитию второй волны вирусемии с вторичным инфицированием конъюнктивы, слизистых оболочек дыхательных путей и полости рта. Циркуляция вируса в кровотоке и развивающиеся защитные реакции обусловливают повреждение стенок сосудов, отёк тканей и некротические изменения в них.
Динамика выработки специфических АТ соответствует первичному иммунному ответу: на ранних стадиях появляются IgM, в последующем - IgG, уровень которых достигает максимума к 15-му дню с момента высыпаний. Крайне редко вирус кори может длительно персистировать в тканях головного мозга, что приводит к развитию подострого склерозирующего панэнцефалита.
КЛИНИЧЕСКАЯ КАРТИНА
Инкубационный период продолжается 9-17 дней. У детей, получивших Ig с профилактической целью, возможно его удлинение до 21 дня. Клиническая картина кори характеризуется последовательно сменяющими друг друга периодами: катаральным, периодом высыпания и периодом пигментации.
Катаральный период
Катаральный период продолжается 3-6 дней. У заболевшего повышается температура тела, появляются и нарастают катаральные явления: конъюнктивит с выраженной светобоязнью, насморк, кашель; нарушается самочувствие. Через 2-3 дня на слизистой оболочке мягкого нёба выявляют энантему. Вскоре на слизистой оболочке щёк около нижних моляров, реже на дёснах, губах, нёбе появляются характерные пятна Бельского-Филатова-Коплика (рис. 22-1 на вклейке) - серовато-белые пятнышки размером с песчинку, окружённые красным венчиком. К концу катарального периода температура тела снижается, но проявления ринита, конъюнктивита усиливаются, кашель становится грубым. Лицо ребёнка имеет характерный вид: одутловато, веки отёчны, характерны светобоязнь и слезотечение.
Период высыпаний
Период высыпаний начинается с повторного подъёма температуры тела (до 38-40 ?C) и ухудшения общего состояния больного. Весь период высыпаний сохраняются вялость, сонливость; могут быть боли в животе, диарея; резко усиливаются светобоязнь, насморк, кашель. Пятна Бельского-Филатова-Коплика обычно исчезают через 12 ч после появления высыпаний на коже, оставляя после себя шероховатость на слизистой оболочке полости рта. Для кори характерна пятнисто-папулёзная сыпь, которая расположена на неизменённом фоне кожи, отдельные элементы сыпи сливаются между собой, образуя более крупные пятна неправильной формы; в тяжёлых случаях могут присоединяться и геморрагии. Характерный признак кори - этапность высыпаний. Сыпь сначала появляется за ушами и вдоль линии роста волос, затем распространяется сверху вниз: в первые сутки быстро покрывает лицо и шею, на 2-е сутки - туловище, на 3-4-е - всё тело, распространяясь на проксимальные, а затем и дистальные отделы рук и ног (рис. 22-2 на вклейке).
Элементы сыпи начинают угасать через 3 дня. Они становятся неоднородными - яркие пятнисто-папулёзные высыпания преобладают на туловище и конечностях, на лице окраска отдельных элементов сыпи менее яркая, буровато-цианотичная, затем коричневая.
Период пигментации
Период пигментации начинается с 3-4-го дня высыпания. Пигментация появляется в той же последовательности, что и сыпь. В этот период нормализуется температура тела, уменьшаются и исчезают катаральные явления, сыпь приобретает коричневый оттенок, не исчезает при надавливании и растягивании кожи. Через 7-10 дней появляется отрубевидное шелушение, кожа постепенно очищается.
КЛАССИФИКАЦИЯ
При установлении диагноза применяют классификацию, построенную по принципам, предложенным А.А. Колтыпиным и М.Г. Данилевичем. Учитывают тип, тяжесть и особенности течения кори (табл. 22-1).
Таблица 22-1. Классификация кори*

* По Учайкину В.Ф., 1998.
• Типичная форма (преобладает в современных условиях) характеризуется цикличным течением со сменой клинических периодов и выраженной классической симптоматикой. Атипичные формы развиваются в 5-7% случаев, протекают более легко, иногда с отсутствием отдельных симптомов или периодов болезни. Особое место занимает митигированная корь, развивающаяся при наличии в крови АТ к вирусу кори (донорских или материнских). Иногда такая форма возникает у детей второго полугодия жизни, но чаще у лиц, получивших в инкубационном периоде после контакта с больным корью Ig, или если заболеванию предшествовало переливание плазмы. При митигированной кори инкубационный период удлиняется до 21 дня, периоды заболевания укорочены, иммунитет нестойкий. Все симптомы (температурная реакция, катаральные явления, интенсивность высыпаний) выражены слабо, но сыпь сохраняет этапность и переходит в пигментацию.
• Степень тяжести кори определяют в зависимости от выраженности лихорадки, сыпи, продолжительности болезни.
ОСЛОЖНЕНИЯ КОРИ
Осложнения кори различают по этиологии, срокам возникновения и локализации (табл. 22-2).
Разграничение признаков осложнений от обычных, но выраженных симптомов кори в катаральном периоде и периоде высыпаний иногда представляет трудности. Особенно это касается ранних осложнений со стороны органов дыхания и пищеварения. В периоде пигментации к осложнениям причисляют все возникающие патологические состояния, даже лёгкие и кратковременные. О развитии вторичных осложнений свидетельствует отсутствие нормализации температуры тела после 3-4-го дня с момента высыпаний или новый подъём тем-
Таблица 22-2. Осложнения кори*
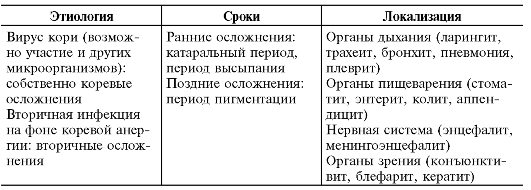
• По Учайкину В.Ф., 1998.
пературы тела после её снижения, появление симптомов поражения органов дыхания, пищеварения, нервной системы. Вне зависимости от сроков развития, к осложнениям кори сразу же относят ларингит, пневмонию, отит, энцефалит.
ДИАГНОСТИКА
Диагноз кори устанавливают по совокупности эпидемиологических и клинических данных:
• контакт с заболевшим корью за 9-17 дней до начала катаральных явлений (при митигированной кори - за 9-21 день);
• появление пятен Бельского-Филатова-Коплика на фоне выраженных катаральных явлений и конъюнктивита;
• пятнисто-папулёзная сыпь, появляющаяся на 3-4-й день от начала болезни, сопровождающаяся второй волной лихорадки и усилением насморка, кашля;
• этапность высыпаний, пигментация элементов сыпи с последующим отрубевидным шелушением.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Диагностические критерии различаются в различные периоды кори. В катаральном периоде единственный признак, позволяющий с до- стоверностью отличить начинающуюся корь от ОРВИ, прежде всего аденовирусной этиологии, - пятна Бельского-Филатова-Коплика. В период высыпаний необходимо проведение дифференциальной диагностики кори с некоторыми инфекционными заболеваниями, сопровождающимися появлением сыпи, а также аллергической экзантемой (табл. 22-3).
Таблица 22-3. Дифференциально-диагностические признаки острых инфекционных болезней, протекающих с появлением сыпи
Болезнь | День появления сыпи | Тип сыпи | Локализация сыпи | Динамика высыпаний | Характерные клинические синдромы |
Корь | 3-5-й | Пятнистопапулёзная | 1-й день - лицо, 2-й - туловище, 3-й - конечности | Этапность, пигментация, шелушение | Лихорадка, катаральные симптомы, пятна Вельского-ФилатоваКоплика |
Краснуха | 1-2-й | Мелкопятнистая | Лицо, разгибательные поверхности конечнос- тей, спина | Исчезает без пигментации | Увеличение затылочных, заушных и задне- шейных лимфатических узлов |
Энтеровирусная экзантема | 1-3-й | Пятнистая | Лицо, туловище; на высоте лихорадки или при её снижении | Исчезает в течение суток | Лихорадка, головная боль, слабость, рвота, гиперемия верхней половины туловища |
Аллергическая экзантема | 1-й | Полиморфная, зуд; уртикарная | Без определённой локализации | Исчезает без пигментации | Связь с погрешностью в диете, назначением лекарственных средств |
ЛЕЧЕНИЕ
Лечение обычно проводят в домашних условиях. Госпитализируют больных с тяжёлым течением или осложнениями, а также по эпидемиологическим и социальным показаниям. Постельный режим назначают до нормализации температуры тела. Пища должна быть механически и термически щадящей. Показано обильное питьё. Для предупреждения бактериальных осложнений необходим тщательный уход за слизистыми оболочками и кожей. Лекарственная терапия неосложнённой кори симптоматическая: жаропонижающие средства (парацетамол), витамины. При гнойном конъюнктивите назначают инстилляции в глаза 20% раствора сульфацетамида, при выраженном рините - сосудосуживающие капли в нос. Частый навязчивый кашель облегчают назначением микстуры от кашля, отваров трав, бутамирата и др. При развитии осложнений проводят лечение в соответствии с их этиологией, локализацией и тяжестью.
ПРОФИЛАКТИКА
Самое эффективное мероприятие для снижения заболеваемости корью - вакцинация не менее 95% населения. В России активную иммунизацию против кори проводят живой ослабленной вакциной, приготовленной из вакцинного штамма Л-16 (Ленинград 16). Вакцину вводят в дозе 0,5 мл подкожно (под лопатку или в область плеча) или внутримышечно. Вакцинацию проводят всем здоровым детям в возрасте 12 мес и повторно - в 6 лет. На 6-15-е сутки после вакцинации (как вариант нормального инфекционного процесса) возможны кратковременное повышение температуры тела, катаральные явления, иногда появление кореподобной сыпи. Вне зависимости от выраженности реакции на прививку, ребёнок безопасен для окружающих. Разработаны комбинированные препараты, включающие также вакцины против краснухи и эпидемического паротита.
Общие противоэпидемические меры заключаются в раннем выявлении и изоляции источника инфекции, а также в мероприятиях сре- ди контактировавших лиц.
• Мероприятия в очаге: изоляция заболевших от начала болезни до 5-го дня высыпаний; при развитии пневмонии - до 10-го дня заболевания; проветривание помещения, в котором находился больной, тщательная влажная уборка; экстренная вакцинация или пассивная иммунизация контактных детей (не болевших корью и не привитых); изоляция не болевших корью и не получивших вакцинацию детей с 8-го до 17-го дня с момента контакта, а получивших Ig - до 21-го дня.
• Для экстренной вакцинации в детских учреждениях после заноса кори используют живую коревую вакцину. Её вводят в первые
5 дней после контакта детям, не болевшим корью, не вакцинированным и не имеющим противопоказаний к прививке. Пассивную иммунизацию (внутримышечное введение Ig в дозе 1,5-3 мл не позже 5-го дня после контакта) проводят детям, контактировавшим с больным корью, не вакцинированным и имеющим противопоказания к прививке. Окончательное решение, кто из контактных детей подлежит пассивной иммунизации, возможно после сероло- гического обследования - пассивная иммунизация целесообразна только при отрицательных результатах РПГА (РТГА), т.е. при отсутствии специфических АТ в крови.
ПРОГНОЗ
В современных условиях прогноз благоприятный. Прогноз ухудшается при развитии редких в настоящее время тяжёлых осложнений (энцефалита, стенозирующего ларингита, бактериальной пневмонии др.), особенно у детей раннего возраста.
Краснуха
Краснуха - острое вирусное заболевание, которое встречается в двух формах, имеющих существенное различие в механизме заражения и клинической картине, - приобретённой и врождённой. Приобретённая краснуха характеризуется воздушно-капельным путём передачи инфекции, умеренной интоксикацией, мелкопятнистой сыпью, генерализованной лимфаденопатией. Врождённая краснуха отличается трансплацентарным путём передачи, хроническим течением инфекционного процесса с формированием у плода различных пороков развития.
ЭТИОЛОГИЯ
Возбудитель краснухи - РНК-содержащий вирус из рода Rubivirus семейства Togaviridae. Вирус тропен к эпителиальной, лимфоидной, нервной и эмбриональной тканям, нестоек во внешней среде, термолабилен. Проявляет слабо выраженное цитопатическое действие и способность к хроническому инфицированию. Серологически однотипен, выделяют один серовар вируса краснухи
ЭПИДЕМИОЛОГИЯ
Источник инфекции - больной человек или носитель. Больной контагиозен последние 2-3 дня инкубационного периода и в течение первых 7 дней заболевания. Больные врождённой краснухой представляют эпидемическую опасность в течение года после рождения. Путь распространения приобрётенной краснухи - воздушно-капельный,
врождённой - трансплацентарный. Контагиозность меньше, чем при кори и ветряной оспе. Восприимчивость к инфекции высокая (80%).
Приобретённой краснухой можно заболеть в любом возрасте, за исключением первых 6 мес жизни (в связи с наличием естественного пассивного иммунитета - АТ, полученных от матери). Чаще болеют дети от 1 до 7 лет, организованные в детские коллективы, так как для заражения необходим тесный и длительный контакт. В семье и стационарах краснухой заболевают лица, находившиеся с больным в одной комнате или палате. Наибольшую опасность вирус краснухи представляет для беременных в связи с возможностью его трансплацентарной передачи плоду. Количество серонегативных женщин детородного возраста в настоящее время составляет до 20% и более. В России за- болеваемость краснухой колеблется от 200 до 800-1500 (в годы эпидемий) на 100 000 населения. Заболеваемость краснухой учитывают далеко не полностью, что связано с наличием бессимптомных и стёртых форм. Пик заболеваемости приходится на зимне-весенние месяцы. Для эпидемического процесса при краснухе характерны вспышки и эпидемии. Периодичность эпидемической заболеваемости - 5-7 лет. Вслед за эпидемией краснухи через 6-7 мес происходит повышение заболеваемости врождённой краснухой. После перенесённой инфекции вырабатывается пожизненный иммунитет.
ПАТОГЕНЕЗ
Патогенез приобретённой краснухи изучен недостаточно в связи с отсутствием её адекватной модели на лабораторных животных. Вирус проникает в организм через верхние дыхательные пути, адсорбируется на эпителии слизистых оболочек ротоглотки и попадает в кровенос- ное русло. Вирусемия приводит к внедрению вируса в лимфатические узлы, где происходит его репликация, и вызывает высыпания на коже. С появлением сыпи вирусемия заканчивается, что совпадает с появлением в крови АТ к вирусу. Специфические АТ класса IgM появляются в крови в первые дни болезни, достигая пика к 10-15-му дню, затем их уровень постепенно снижается, и они заменяются АТ класса IgG, определяющими окончательный иммунитет.
Несколько лучше изучен патогенез врождённой краснухи. При заражении беременной вирус проникает в плаценту, поражает эндо- телий капилляров, вызывая гипоксию плода. С кровью плода вирус разносится по его организму. Наиболее опасно внутриутробное заражение на ранних стадиях развития. Формирование аномалий развития различных органов происходит в результате подавления вирусом митотической активности и замедления роста отдельных популяций клеток. Допускают и прямое цитодеструктивное действие вируса, в частности в хрусталике глаза и улитке внутреннего уха. Критическими
периодами формирования пороков в процессе внутриутробного развития плода считают: для головного мозга - 3-11 нед, для глаз и сердца - 4-7 нед, для органа слуха - 7-12 нед.
КЛИНИЧЕСКАЯ КАРТИНА
Приобретённая краснуха
Инкубационный
период продолжается 14-24 дня (18?3 дня). В последние дни этого
периода начинается выделение вируса из носоглотки. Продромальный период
продолжается 1-2 дня и характеризуется небольшим повышением
температуры тела и лёгкими катаральными явлениями. Мелкопятнистая сыпь
(рис. 22-3 на вклейке) на неизменённом фоне кожи, не склонная к
слиянию, в течение одного дня появляется на лице и быстро
распространяется на туловище и конечности. Сыпь максимально выражена на
лице (щеках), разгибательных поверхностях конечностей, спине, ягодицах.
За 1-5 дней до высыпаний увеличиваются (до 8-12 мм в диаметре)
затылочные, заднешейные, околоушные лимфатические узлы. Кроме сыпи и
лимфаденопатии, могут быть кратковременное повышение температуры тела
до
Классификация. Общепринятой классификации приобретённой краснухи нет. В клинической практике при установлении диагноза краснуху классифицируют по принципам, принятым для классификаций других детских инфекционных заболеваний. По типу клинических проявлений краснуха может быть типичной и атипичной, по степени тяжести - лёгкой, средней тяжести и тяжёлой. Течение её может быть гладким или осложнённым. К типичной (манифестной) форме относят краснуху с наличием сыпи, к атипичным - стёртые и бессимптомные формы. При стёртых формах болезнь проявляется лишь увеличением лимфатических узлов при нормальной температуре тела или кратковременном субфебрилитете. При бессимптомных формах клинические проявления болезни отсутствуют. В большинстве случаев краснуха протекает легко, редко - в форме средней тяжести. Тяжёлые формы краснухи с осложнениями или наслоением вторичных инфекций наблюдают крайне редко - в основном при заболевании детей старшего возраста и взрослых.
Осложнения. При краснухе осложнения развиваются очень редко, обычно у детей старшего возраста или взрослых. Типичные осложнения краснухи - полиартрит и энцефалит.
• Полиартрит обычно развивается через неделю после появления высыпаний и исчезает в течение 1-2 нед. Проявляется болями,
покраснением, иногда припуханием пястно-фаланговых и проксимальных межфаланговых суставов пальцев рук, реже - коленных и локтевых.
• Энцефалит, развивающийся с частотой 1:5000, - самое серьёзное осложнение краснухи. Почти у всех больных нарушается сознание, иногда развиваются генерализованные клонико-тонические судороги и очаговая симптоматика. Возможен летальный исход.
Врождённая краснуха
В случае заболевания краснухой женщины на 1-8-й неделе беременности у эмбриона и плода развивается хроническое течение вирусной инфекции. Этот патологический процесс приводит к тяжёлым поражениям различных органов, формированию пороков внутриутробного развития. Высока вероятность спонтанного аборта или рождения ребёнка с врождённой краснухой. После I триместра беременности на сформировавшийся плод вирус краснухи действует менее пагубно. Классическими проявлениями врождённой краснухи считают катаракту, ВПС и глухоту. Однако возможны и другие пороки развития: микроцефалия, гидроцефалия, ретинопатия, глаукома, дефекты скелета и т.д.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
В общем анализе крови выявляют лимфопению, лимфоцитоз, плазматические клетки, нормальное значение СОЭ. Вирусологический метод выделения вируса сложен технически, его применяют в научных целях. Из серологических исследований используют РТГА или РПГА в парных сыворотках. Нарастание титра АТ во второй пробе по сравнению с первой в 4 раза и более подтверждает диагноз.
ДИАГНОСТИКА
Диагноз краснухи устанавливают по совокупности клинических данных с учётом эпидемиологического анамнеза.
• Приобретённая краснуха.
- Начало заболевания с появления сыпи.
- Сыпь мелкопятнистая, распространяется в течение дня по всему телу, исчезает бесследно.
- Увеличение затылочных, околоушных и заднешейных лимфатических узлов.
- Слабо выраженные симптомы интоксикации и умеренные кратковременные катаральные явления.
- Контакт с заболевшим краснухой не ранее, чем за 2 нед до начала болезни.
• Врождённая краснуха.
- Перенесённая матерью краснуха в I триместре беременности.
- Наличие врождённых пороков развития, прежде всего катаракты, порока сердца и глухоты.
- Клинические проявления ВУИ у новорождённого.
Лабораторные методы используют редко: при необходимости ретроспективного подтверждения краснухи, подтверждения синдрома врождённой краснухи или эпидемиологических исследованиях.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику при краснухе проводят с корью, энтеровирусной экзантемой, аллергической сыпью, скарлатиной, псевдотуберкулёзом, инфекционным мононуклеозом (табл. 22-4).
Таблица 22-4. Дифференциальная диагностика краснухи
Заболевание | Общие симптомы | Отличия при краснухе |
Скарлатина | Мелкопятнистая сыпь, проявляющаяся в тече- ние нескольких часов | Сыпь располагается на неизменён- ном фоне кожи, распространяется на разгибательные поверхности конечностей, спину. Отсутствуют ангина, шелушение кожи пальцев |
Инфекционный мононуклеоз | Увеличение заднешейных лимфатических узлов. Возможна мелкопятнистая сыпь | Лимфатические узлы увеличены в меньшей степени. Нет длительной лихорадки, ангины, увеличения печени и селезёнки, изменений периферической крови, типичных для мононуклеоза |
Псевдотуберкулёз | Увеличение шейных лимфатических узлов. Пятнисто-папулёзная сыпь | Нет выраженной лихорадки, болей в животе, тонзиллита. Сыпь появляется в начале болезни, а не на 3- 4-й день, не наблюдается характерной для псевдотуберкулёза локализации сыпи (симптомов «капюшона», «перчаток и носков») |
ЛЕЧЕНИЕ
Лечение симптоматическое. ПРОФИЛАКТИКА
Иммунизация живой ослабленной краснушной вакциной входит в календарь обязательных прививок. Разработаны комбинированные препараты, включающие также вакцины против кори и эпидемического паротита. Вакцинацию против краснухи проводят в возрасте 12 мес, вакцину вводят в дозе 0,5 мл подкожно или внутримышечно. Вторую
вакцинацию проводят в возрасте 7 или 13 лет (девочкам) для защиты от краснухи детей, не привитых или не сформировавших иммунитет при первой вакцинации. Иногда в сроки от 5-го до 12-го дня после вакцинации могут возникнуть увеличение затылочных и шейных лимфатических узлов, кратковременная сыпь, что расценивают как специфическую реакцию на введение живого ослабленного вируса.
Учитывая лёгкость течения краснухи, контагиозность больного уже в катаральном периоде и нестойкость возбудителя во внешней среде, карантин в детских коллективах в случае краснухи не накладывают. В очаге инфекции проводят следующие мероприятия: больного изолируют в отдельную комнату на 5 дней с момента появления сыпи; контактировавшие с больным дети остаются в коллективе, но подлежат ежедневному осмотру в течение 21 дня; в очагах краснухи изолируют и наблюдают в течение 21 дня беременных (обязательно проводят серологические исследования в парных сыворотках).
ПРОГНОЗ
Прогноз при приобретённой краснухе благоприятный, но при развитии энцефалита летальность может достигать 20-40%. При врож- дённой краснухе прогноз неблагоприятный, что определяется отста- ванием в физическом развитии и наличием врождённых аномалий. Иммунитет после перенесённой краснухи обычно стойкий, пожизненный.
Эпидемический паротит
Эпидемический паротит - острое инфекционное вирусное заболевание, протекающее с поражением железистых органов (чаще слюн- ных желёз, особенно околоушных, реже поджелудочной железы, половых, молочных желёз и др.), а также нервной системы (менингит, менингоэнцефалит). Исходя из того, что клинические проявления при эпидемическом паротите не ограничиваются только поражением околоушных слюнных желёз, болезнь целесообразней называть паротитной инфекцией.
ЭТИОЛОГИЯ
Возбудитель - РНК-содержащий вирус семейства Paramyxoviridae. Антигенная структура стабильна; известен один серовар вируса эпи- демического паротита. Возбудитель устойчив во внешней среде (при температуре воздуха 18-20 ?C сохраняется несколько дней, а при низкой температуре - до нескольких месяцев), но быстро инактивируется при воздействии высокой температуры, дезинфицирующих средств.
ЭПИДЕМИОЛОГИЯ
Источник инфекции - только больной человек (манифестной, стёртой и бессимптомной формой). Наибольшую эпидемическую опасность представляют больные со стёртыми формами заболевания. Вирус выделяется со слюной больного, начиная с последних часов (возможно с последних 4-6 дней) инкубационного периода и в течение первых 9 дней болезни. Максимальную контагиозность отмечают в первые 3-5 дней, после 9-го дня больного считают незаразным. Путь передачи - воздушно-капельный. Фактор передачи инфекции - тесный контакт. Индекс контагиозности - 70%. Восприимчивость со- ставляет около 85%. Чаще всего болеют дети дошкольного и младшего школьного возраста. С возрастом количество случаев заболевания уменьшается за счёт увеличения прослойки иммунных лиц. Случаи заболевания среди детей первого года жизни крайне редки в связи с наличием у них специфических АТ, полученных от матери трансплацентарно и с молоком. У лиц старше 40 лет эпидемический па- ротит наблюдают редко. Сезонность: пик заболеваемости приходится на зимне-весенние месяцы. Периодичность эпидемической заболеваемости - 2-3 или 3-4 года.
Отсутствие катаральных явлений и снижение саливации делают невозможным распространение инфекции на расстояние более
ПАТОГЕНЕЗ
Вирус эпидемического паротита, попадая в организм через слизистую оболочку полости носа, рта, глотки и конъюнктиву, сначала циркулирует в крови (первичная вирусемия), затем попадает в же- лезистые органы (слюнные, половые железы и поджелудочную железу), а также ЦНС, где размножается и вызывает воспалительную реакцию. Наибольшая репродукция вируса происходит в слюнных железах. Первичная вирусемия поддерживается повторным выходом возбудителя из поражённых органов (вторичная вирусемия), поэтому клинические проявления поражения того или иного органа могут появиться как в первые дни болезни, так и в более поздние сроки. Персистенция вируса продолжается 5-7 дней, затем в крови появляются АТ класса IgM. Окончательный иммунитет с накоплением АТ класса IgG формируется через несколько недель.
КЛИНИЧЕСКАЯ КАРТИНА
Инкубационный период продолжается 11-21 день (в среднем 18), но может укорачиваться до 9 или удлиняться до 26 дней. Заболевание может проявляться изолированным поражением отдельных органов или различными сочетаниями характерных синдромов (паротит, субмаксиллит, серозный менингит или менингоэнцефалит, орхит, панкреатит), возникающими одновременно или последовательно. Наиболее часто при эпидемическом паротите поражаются слюнные железы (паротит, субмаксиллит, сублингвит).
• Паротит начинается остро с подъёма температуры тела до 38-39 ?C, общего недомогания и болей в околоушной области, при открывании рта и жевании, иногда отмечают шум в ушах. Один из ранних признаков паротита - болезненность за мочкой уха. Уже в первые сутки перед ушной раковиной и за углом нижней челюсти можно пропальпировать тестоватой консистенции припухлость, сначала, как правило, одностороннюю. На слизистой оболочке щеки на стороне поражения можно обнаружить отёчное и гиперемированное выводное отверстие протока околоушной слюнной железы. При последовательном вовлечении второй околоушной, поднижнечелюстных, подъязычных желёз и других органов возникают повторные подъёмы температуры тела. Лицо больных в период разгара заболевания принимает характерный вид, в связи с чем и возникло название «свинка». Увеличение, отёк, болезненность околоушных и/или подчелюстных желёз (одноили двухстороннее) сохраняется от 2 до 7 дней, после чего боли стихают, размеры увеличенной железы начинают уменьшаться и нормализуются к 8-10-му дню.
• Субмаксиллит развивается у каждого четвёртого больного. В этом случае припухлость тестоватой консистенции располагается в поднижнечелюстной области.
• Сублингвит, проявляющийся припухлостью под языком, развивается крайне редко.
• Поражения поджелудочной железы (панкреатит), половых желёз (орхит, оофорит), молочной железы (мастит), а также ЦНС (серозный менингит, менингоэнцефалит) чаще наблюдают в сочетании с воспалением слюнных желёз (табл. 22-5). Иногда изменения в ЦНС или железистых органах выступают на первый план или протекают изолированно.
КЛАССИФИКАЦИЯ
Классификация эпидемического паротита представлена в табл. 22-6. Выделяют типичные и атипичные формы эпидемического паротита. Критерии тяжести типичных форм: выраженность и продолжи-
Таблица 22-5. Клинические проявления поражения железистых органов и ЦНС при эпидемическом паротите
Локализация. Преимущественный клинический синдром, частота | Клинические проявления |
Половые органы (яички, яичники, молочные железы): орхит (у подростков и мужчин); 10-34% | Повышение температуры тела до 38-39 ?C через 1-2 нед от начала болезни, головная боль. Боль в паху с иррадиацией в яичко. Увеличение, уплотнение, болезненность яичка, гиперемия мошонки. Обратная динамика симптомов через 5-7 дней. Признаки атрофии яичка спустя 1-2 мес |
Поджелудочная железа: панкреатит; 3-72% (с учётом бессимптомных форм) | Повышение температуры тела на 5-9-й день болезни. Боль в животе «опоясывающего» характера. Положительный симптом Мейо-Робсона и др. Повышение содержания амилазы в крови и моче. Обратная динамика симптомов через 10- 12 дней |
ЦНС (мозговые оболочки, вещество головного мозга): серозный менингит (дети от 3 до 9 лет); 2-4% | Повышение температуры тела на 7-10-й день болезни. Головная боль, рвота. Положительные менингеальные симптомы. Высокий цитоз лимфоцитарного характера в ликворе. Обратная динамика симптомов через 3-5 дней |
Таблица 22-6. Классификация эпидемического паротита*
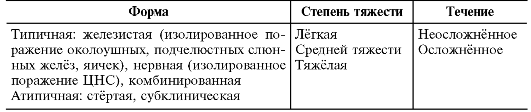
* По Учайкину В.Ф., 1998.
тельность лихорадки и интоксикации, степень поражения других железистых органов (орхит, панкреатит) и нервной системы (менингит). Менингоэнцефалит - показатель особой тяжести патологического процесса. Стёртая форма отличается слабо выраженными симптомами, небольшой припухлостью околоушной железы, отсутствием или минимальным вовлечением других железистых органов. Температура
тела у заболевшего нормальная или субфебрильная. Диагностика субклинической формы болезни основывается только на результатах серологических исследований.
ДИАГНОСТИКА И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Диагностика эпидемического паротита в типичных случаях трудностей не представляет. Затруднения возникают при вариантах болезни, протекающих в форме субмаксиллита или без поражения слюнных желёз (изолированный панкреатит, серозный менингит и др.). Определённую помощь при диагностике этих форм оказывает эпидемиологический анамнез - случаи заболевания в семье, детском дошкольном учреждении, школе. Можно использовать серологические методы диагностики (РПГА, РТГА, ИФА), с помощью которых диагноз удаётся подтвердить ретроспективно. Вирусологические исследования трудоёмки, требуют специально оснащённой лабораторной службы, поэтому в практической работе не используются.
Дифференциальная диагностика эпидемического паротита представлена в табл. 22-7.
ЛЕЧЕНИЕ
Лечение обычно проводят на дому, госпитализируют больных по клиническим (менингиты, менингоэнцефалиты, орхиты) и эпидемиологическим показаниям. Специфической терапии не существует. Назначают постельный режим до нормализации температуры тела. Диета щадящая (молочно-растительная с ограничением сырых овощей и фруктов, свежего хлеба). Необходим тщательный гигиенический уход за полостью рта. На область поражённых желёз - сухое тепло. При необходимости - симптоматические средства (жаропонижающие при гипертермии и т.д.). При менингите назначают дегидратационную и дезинтоксикационную терапию, витамины, ноотропные препараты, в последние годы с успехом применяют препараты интерферона. При орхите показаны глюкокортикоиды, рибонуклеаза, ношение суспензория (минимум 2-3 нед). При лечении тяжёлых случаев панкреатита наряду с диетическими мероприятиями широко применяют антиферментные препараты, например апротинин.
ПРОФИЛАКТИКА
Специфическую профилактику проводят в возрасте 12 мес и повторно - в 6 лет паротитной культуральной живой вакциной. Существуют комбинированные препараты, включающие вакцины против кори и краснухи. Вакцину вводят подкожно в подлопаточную область или наружную область плеча. В связи с применением живой вакцины на 4-12-й день после введения возможны вакцинальные реакции в
Таблица 22-7. Дифференциальная диагностика эпидемического паротита
Заболевание | Общие симптомы | Отличия при эпидемическом паротите |
Гнойный паротит | Увеличение и болезненность околоушной железы | Возникает внезапно, а не на фоне бактери- альной инфекции. Нет флюктуации в центре воспалённой железы. Не характерны нейтрофильный лейкоцитоз в периферической крови, увеличение СОЭ |
Слюннокаменная болезнь | Увеличение и болезненность околоушной железы | Повышение температуры тела, нет указаний на рецидивирующее увеличение околоушной железы в прошлом |
Цитомегаловирусная инфекция | Увеличение околоушных и подчелюстных желёз | Увеличение желёз вначале одностороннее, а не симметричное, как при генерализованной цитомегаловирусной инфекции. Не характерны пневмония, увеличение лимфатических узлов, гепатоспленомегалия |
Синдром Шёгрена | Увеличение околоушной железы | Нет «синдрома сухости», нет болей в суста- вах и других признаков ревматических заболеваний, нет изменений в анализе крови (за исключением лейкопении) |
Острый панкреатит | Боли в животе, увеличение активности ами- лазы в крови и моче | Обычно картина панкреатита развивается на 2-й неделе болезни при убывающих симптомах паротита (субмаксиллита) |
Серозный менингит при энтеровирусной инфекции | Менингеальный синдром, лимфоцитарный цитоз ликвора | Чаще возникает на 2-й неделе болезни при убывающих явлениях паротита (субмаксиллита). Отсутствуют экзантема и характерный вид больного с энтеровирусной инфекцией |
виде кратковременного повышения температуры тела. Редко возникает незначительное увеличение околоушной железы. Крайне редко в эти дни могут развиться осложнения: чрезмерно выраженная общая реакция (высокая температура тела, интоксикация, боли в животе), менингеальный синдром, что требует госпитализации ребёнка и оформления экстренного извещения в ЦГСЭН. В очаге заболевания заключительную дезинфекцию не проводят. Достаточно проветрить помещение и провести влажную уборку. Дети до 10 лет, не болевшие эпидемическим паротитом, разобщаются на 21 день с момента контакта. При установлении точной даты контакта детей не допускают в организованный коллектив с 11-го по 21-й день.
ПРОГНОЗ
Прогноз в целом благоприятный. Тяжёлое течение инфекции с системными проявлениями (менингит, панкреатит, орхит) обычно возникает у лиц старше 15 лет, в таких случаях заболевание не всегда проходит бесследно. Так, например, считают, что 1/4 всех случаев мужского бесплодия обусловлена перенесённым эпидемическим паротитом.