Детские болезни: учебник / Под ред. А.А. Баранова - 2-е изд., - 2009. - 1008 с.
|
|
|
|
ГЛАВА 11 ЗАБОЛЕВАНИЯ ОРГАНОВ ДЫХАНИЯ
ПНЕВМОНИИ
Пневмония - острое инфекционно-воспалительное заболевание лёгочной паренхимы с вовлечением в процесс всех структурных эле- ментов респираторных отделов лёгких.
В понятие «пневмония» не входят поражения лёгких, вызванные физическими и химическими факторами, заболевания, обусловлен- ные сосудистыми и аллергическими изменениями, бронхиты, бронхиолиты и диффузные фиброзы лёгких.
Заболеваемость пневмонией в разных регионах составляет в среднем от 4 до 17 случаев на 1000 детского населения. Дети раннего возраста болеют в 2-3 раза чаще, чем подростки.
КЛАССИФИКАЦИЯ
Классификация пневмоний основана на рентгено-морфологических признаках различных его форм, тяжести и длительности заболевания. В классификации учитывают этиологию пневмонии, условия инфицирования ребёнка, а также его преморбидный фон (иммунодефицитное состояние, ИВЛ и др.; табл. 11-1).
Таблица 11-1. Классификация пневмоний
Условия развития пневмонии | Форма (тип) | Тяжесть клинических проявлений | Течение |
Внебольничные (домашние) Внутрибольничные (госпитальные) Врождённые Пневмонии у лиц с иммунодефицитным состоянием | Очаговая Очагово-сливная Сегментарная Крупозная Интерстициальная | Нетяжёлая (неосложнён- ная) Тяжёлая (осложнённая) • Дыхательная недостаточность • Сердечная недостаточность • Токсикоз • Лёгочная деструкция • Плеврит • ДВС-синдром | Острое Затяжное |
• Условия инфицирования ребёнка.
- Внебольничные пневмонии развиваются в домашних условиях, чаще всего как осложнение ОРВИ.
- Госпитальными (нозокомиальными) считают пневмонии, развивающиеся не ранее 72 ч с момента госпитализации ребёнка и в течение 72 ч после его выписки.
- Внутриутробными, или врождёнными, называют пневмонии, возникшие в первые 72 ч после рождения ребёнка; развившиеся в более поздние сроки считают приобретёнными или постнатальными.
• По рентгеноморфологическим признакам выделяют очаговую, сегментарную, крупозную и интерстициальную пневмонии.
- Очаговые бронхопневмонии характеризуются катаральным воспалением лёгочной ткани с образованием экссудата в просвете альвеол. Очаги инфильтрации размером 0,5-1 см могут быть расположены в одном или нескольких сегментах лёгкого, реже - билатерально. Один из вариантов очаговой пневмонии - очагово-сливная форма. При этой форме отдельные участки инфильтрации сливаются, образуя большой, неоднородный по плотности очаг, занимающий нередко целую долю и имеющий тенденцию к деструкции.
- Сегментарные бронхопневмонии (моно- и полисегментарные) характеризуются воспалением целого сегмента, воздушность которого снижена из-за выраженного ателектатического компонента. Такие пневмонии нередко имеют склонность к затяжному течению. Исходом затяжной пневмонии могут быть фиброзирование лёгочной ткани и деформации бронхов.
- Крупозная пневмония (обычно пневмококковая) отличается гиперергическим крупозным воспалением, имеющим циклическое течение с фазами прилива, красного, затем белого опеченения и разрешения. Воспаление имеет лобарное или сублобарное распространение с вовлечением в процесс плевры.
- Интерстициальная острая пневмония характеризуется развитием мононуклеарной или плазматической клеточной инфильтрации и пролиферацией интерстициальной ткани лёгкого, очагового или распространённого характера. Такую пневмонию чаще всего вызывают определённые возбудители (вирусы, пневмоцисты, грибы и т.д.).
• По клиническим проявлениям выделяют нетяжёлые (неосложнён- ные) и тяжёлые (осложнённые) формы пневмонии. Тяжесть последних может быть обусловлена развитием токсического синдрома, дыхательной недостаточностью, сердечно-сосудистыми нарушениями, отёком лёгких, деструкцией лёгочной ткани, возникновением плеврита или эктрапульмональных септических очагов и т.д.
• Пневмонии могут иметь острое и затяжное течение.
- При остром течении и адекватном лечении клинико-рентгенологическое разрешение пневмонии наступает через 4-6 нед от начала заболевания.
- О затяжном течении пневмонии говорят в случае отсутствия обратной динамики процесса в сроки от 1,5 до 6 месяцев.
ЭТИОЛОГИЯ
Возбудители пневмонии многообразны: вирусы, бактерии, патогенные грибы, простейшие, микоплазмы, хламидии и другие микроорганизмы, которые нередко образуют ассоциации.
Вирусная инфекция чаще всего играет роль фактора, способствующего возникновению пневмонии. Однако у детей раннего возраста, особенно у новорождённых и недоношенных, самостоятельное этиологическое значение в развитии пневмонии в периоды сезонных эпидемий могут иметь вирусы гриппа, парагриппа, респираторносинцитиальный вирус (РСВ). При врождённых пневмониях нередко диагностируют цитомегаловирусные интерстициальные процессы. Зарегистрированы и ранние коревые пневмонии.
Этиология пневмонии в существенной степени зависит от условий её возникновения (домашняя, госпитальная и т.д.), а также от возраста ребёнка.
• Пневмонии у новорождённых обычно развиваются в результате внутриутробного и внутрибольничного инфицирования стрептококками группы В, кишечной палочкой, клебсиеллой, золотистым стафилококком. Нередко диагностируют пневмонии, вызванные герпесвирусами (цитомегаловирусом, вирусом простого герпеса типов 1 и 2). Внебольничные пневмонии у детей до 6 мес жизни чаще всего обусловлены грамотрицательной кишечной флорой и стафилококками. Основной возбудитель атипичных пневмоний, протекающих на фоне нормальной или субфебрильной температуры, - Chlamydia trachomatis, инфицирующая ребёнка интранатально, а манифестирующая через 1,5-2 мес. У недоношенных и детей с иммунодефицитом пневмонии могут быть вызваны условно-патогенной микрофлорой и простейшими (например, Pneumocystis carinii).
• У детей старше 6 мес преобладающий возбудитель внебольничных пневмоний - пневмококк (35-80%). Реже (7-10%) заболевание вызывают гемофильная палочка и представители семейства Neisseriaceae (например, Moraxella catarrhalis). У детей школьного возраста вместо пневмоний, вызываемых гемофильной палочкой, увеличивается частота атипичных пневмоний, обусловленных Mycoplasma pneumoniae и Chlamydia pneumoniae. Ведущая роль в возникновении внутрибольничных пневмоний принадлежит грамот-
рицательной флоре (Escherichia coli, Proteus, Klebsiella pneumoniae, Enterobacter, Pseudomonas aeruginosa), реже золотистому стафилококку. Больничная флора нередко бывает резистентна к большинству применяемых антибиотиков. Внутрибольничные пневмонии имеют наиболее тяжёлые течение и исход.
• Патогенная флора у детей с иммунодефицитным состоянием зависит от его типа: при нарушении клеточного иммунитета процесс в лёгких может быть обусловлен не только обычными, но и условно патогенными возбудителями (Pneumocystis carinii, Candida albicans), а также вирусами. При нарушении гуморального иммунитета первичные пневмонии чаще вызывают пневмококки, стафилококки и грамотрицательные энтеробактерии.
• Пневмонии, развивающиеся у детей, находящихся на ИВЛ, в начале бывают связаны с аутофлорой, которая довольно быстро сменяется госпитальными штаммами бактерий.
ПАТОГЕНЕЗ
Основной путь проникновения инфекции в лёгкие - аэрогенный. Возбудители, попадая в дыхательные пути, распространяются по ним в респираторные отделы лёгких, чему способствует предшествующая ОРВИ. Вирусы, поражающие слизистую оболочку дыхательных путей, нарушают защитную барьерную функцию эпителия и мукоцилиарный клиренс, а избыточная продукция слизи в верхних дыхательных путях защищает микроорганизмы от бактерицидного действия бронхиального секрета, способствуя их проникновению в терминальные респиратор- ные бронхиолы. Здесь микроорганизмы интенсивно размножаются и вызывают воспаление с вовлечением прилегающих участков паренхимы лёгкого. Формированию воспалительного очага в лёгких способствует также нарушение проходимости бронхов и развитие гипопневматозов. Нарушение проходимости бронхов, расстройства микроциркуляции, воспалительная инфильтрация, интерстициальный отёк и снижение воздушности лёгочной паренхимы приводят к нарушению перфузии газов и гипоксемии. Последняя сопровождается респираторным ацидозом, гиперкапнией, компенсаторной одышкой и появлением клинических признаков дыхательной недостаточности и гипоксии тканей. Пневмония у детей нередко сопровождается не только дыхательной, но и сердечно-сосудистой недостаточностью, возникающей в результате циркуляторных нарушений, перегрузки малого круга кровообращения, обменно-дистрофических изменений миокарда.
КЛИНИЧЕСКАЯ КАРТИНА
Наиболее частые общие симптомы пневмонии - повышение температуры тела до фебрильных значений (выше
ся более 3 дней (при отсутствии лечения), и признаки интоксикации (бледность, сероватый оттенок кожи с мраморным рисунком, вялость, расстройства сна и аппетита). У грудных детей нередко возникают срыгивания и рвота.
Респираторная (лёгочная) симптоматика может быть представлена одышкой, влажным, реже сухим кашлем, цианозом носогубного треугольника и стонущим дыханием при тяжёлых формах заболевания. Однако все эти признаки непостоянны.
Укорочение перкуторного звука над отдельным участком лёгкого, усиление бронхофонии, изменение характера дыхания (чаще ослабление) и локальные мелкопузырчатые хрипы или крепитация в том же месте позволяют поставить диагноз пневмонии по клиническим данным. Однако обнаружить эти локальные признаки удаётся далеко не всегда (только у 60-80% больных). Отсутствие симптомов локального поражения лёгких при наличии общетоксических, воспалительных и «респираторных» проявлений не позволяет исключить диагноз острой пневмонии!
Дополнительные методы исследования выявляют типичные для пневмонии изменения в анализах крови воспалительного характера (нейтрофильный лейкоцитоз со сдвигом в лейкоцитарной формуле влево, увеличение СОЭ). На рентгенограммах, в зависимости от характера поражения лёгких, обнаруживают инфильтративные или интерстициальные изменения.
Клиническая картина во многом зависит от формы пневмонии, тяжести течения и особенностей возбудителя, вызвавшего заболевание. Однако определить этиологию пневмонии исключительно по клини- ческим признакам весьма затруднительно, а часто и невозможно.
Тяжесть пневмонии определяется наличием и степенью выраженности синдромов, осложняющих её течение: дыхательная недостаточность, токсический синдром, сердечно-сосудистая недостаточность, нарушения КЩС, деструкция лёгких, развитие плеврита и др.
Клинико-рентгенологические варианты пневмонии
Клинические проявления пневмонии зависят также от распространённости воспалительного процесса.
Очаговая пневмония обычно возникает на 5-7-й день ОРВИ. Вновь поднимается температура тела, нарастают симптомы интоксикации, появляются признаки «лёгочного» синдрома (кашель, одышка), а также локальные изменения в лёгких. Может появиться периоральный цианоз, участие в акте дыхания вспомогательной мускулатуры, втяжение межреберий, раздувание крыльев носа. У детей первых месяцев жизни нередко наблюдают ритмичное покачивание головы в такт ды-
ханию, кратковременные периоды апноэ, срыгивания, неустойчивый стул. На рентгенограммах грудной клетки выявляют инфильтративные очаги 0,5-1 см в диаметре, усиление лёгочного рисунка, расширение корня лёгкого и снижение его структурности (рис. 11-1 на вклейке). В периферической крови появляются изменения воспалительного характера.
Очагово-сливная пневмония чаще всего имеет тяжёлое течение и может сопровождаться симптомами токсикоза, сердечно-лёгочной недостаточностью, осложняться деструкцией лёгочной ткани. На рентгенограммах выявляют большой, неоднородный по интенсивности очаг затенения, занимающий несколько сегментов или целую долю (рис. 11-2 на вклейке).
Сегментарные пневмонии могут развиться у детей разных возрастных групп. В процесс вовлекается полностью один или несколько сегментов лёгкого (полисегментарная пневмония). Для этой формы пневмонии типичны лихорадка, признаки интоксикации и дыхательной недостаточности разной степени выраженности. Кашель редкий или отсутствует, аускультативные данные скудные, особенно в первые дни болезни. Сопутствующая викарная эмфизема не всегда позволяет выявить укорочение перкуторного звука над участками поражения. У 25% детей заболевание протекает при отсутствии физикальных изменений в лёгких. Процесс репарации нередко затягивается до 2-3 мес. На месте неразрешившегося воспаления в сегменте могут формироваться фиброателектаз и локальные бронхоэктазы.
При рентгенологическом исследовании выявляют гомогенные сегментарные тени и расширение соответствующего корня лёгкого со снижением его структурности.
Крупозная пневмония. Заболевание вызывает пневмококк. Характерно бурное начало, высокая лихорадка с ознобом, болезненностью в грудной клетке при дыхании и кашле, нередко с выделением вязкой «ржавой» мокроты. В динамике интенсивность токсикоза нарастает. Дыхательная недостаточность нередко достигает III степени. Может развиться абдоминальный синдром: рвота, боли в животе с появлением симптомов раздражения брюшины. Течение крупозной пневмо- нии циклическое. Критическое или литическое падение температуры тела происходит на 7-10-й день болезни. Появление влажного кашля с мокротой и влажных хрипов над зоной поражения свидетельствует о начале периода разрешения.
На рентгенограммах в период разгара заболевания выявляют гомогенные тени с чёткими границами, соответствующими поражённым долям с вовлечением в процесс корня лёгкого и плевры, в периферической крови - признаки острого воспалительного процесса.
Продолжительность стадий крупозного воспаления под воздействием антибактериальной терапии, как правило, уменьшается. Поэтому в настоящее время нередко наблюдают редуцированное течение крупозной пневмонии, и клиническое выздоровление наступает через 1,5-2 нед.
Интерстициальная пневмония свойственна в основном детям первых месяцев жизни; в более старшем возрасте возникает при интеркуррентных заболеваниях или иммунодефицитных состояниях. Развитие интерстициальной пневмонии связано с определёнными возбудителями, поражающими именно межуточную ткань лёгкого (вирусы, пневмоцисты, хламидии, микоплазмы и др.). Изменения в лёгких могут носить распространённый или очаговый характер. При тяжё- лой интерстициальной пневмонии в клинической картине преобладают симптомы быстро развивающейся дыхательной недостаточности II-III степени. Характерны цианоз, одышка, мучительный кашель со скудной мокротой, нарушения функций ЦНС, срыгивания, рво- та, вздутие грудной клетки, ослабление дыхания. Нередко выявляют признаки правожелудочковой недостаточности. Течение острой интерстициальной пневмонии может быть длительным, возможно развитие пневмофиброза. На рентгенограммах на фоне эмфиземы лёгких обнаруживают усиленный и деформированный сетчатый интерс- тициальный рисунок или крупные инфильтраты («хлопья снега»). Изменения в крови зависят от этиологии (вирусы или бактерии). Возможны нейтрофильный лейкоцитоз, увеличение СОЭ, лейкопения и лимфоцитоз.
Тяжесть, особенности клинических проявлений, исходы пневмонии зависят во многом от состояния макроорганизма, особенности возбудителя, вызвавшего заболевание, адекватности терапии.
К развитию деструкции склонны пневмонии, имеющие крупные сливные инфильтраты в лёгких. При этом этиология их может быть весьма разнообразна (гемофильная палочка, некоторые штаммы пневмококка, стафилококк, грамотрицательная флора и т.д.). Протекает такая пневмония как септический процесс со склонностью к развитию деструкции в первые дни заболевания.
В последние годы увеличилось число так называемых атипичных пневмоний, протекающих нередко без лихорадки, с минимальными физикальными изменениями в лёгких. Вызывают эти пневмонии внутриклеточные возбудители (микоплазмы, хламидии), для них характерно длительное затяжное течение.
Заслуживает внимание пневмоцистная пневмония, вызываемая условно-патогенным паразитом Pneumocystis carinii, поражающим людей с иммунодефицитом. Эта пневмония протекает с явлениями дыхательной недостаточности. Летальность достигает 50%.
Пневмонии новорождённых выделяют в отдельную группу в связи с особенностями этиологии, условий инфицирования, тяжестью кли- нических проявлений и прогноза. Выделяют врождённые, развивающиеся в течение 72 ч после рождения, и неонатальные пневмонии, которые могут быть ранними (5-6-й день после рождения) и поздними (2 нед жизни). В клинической картине преобладают симптомы интоксикации, дыхательной недостаточности, сердечно-сосудистых и метаболических нарушений.
Деструктивные формы пневмонии
Тяжесть течения пневмонии , особенности клинических проявлений, исходы заболевания во многом определяются состоянием макроорганизма (преморбидный фон, возможности иммунного ответа на инфекцию и т.д.) и вирулентностью возбудителя, вызвавшего заболевание. Так, деструктивные формы пневмонии могут быть вызваны гемофильной палочкой, некоторыми серотипами пневмококка (1, 3, 5, 6, 9, 14, 19), грамотрицательными микроорганизмами (клебсиелла, синегнойная палочка и др.), многими штаммами стафилококков. Тенденцию к нагноению и образованию полостей деструкции нередко имеют пневмонии с крупными сливными инфильтратами в лёгких. Клиническая картина такой пневмонии соответствует септическому процессу: гипертермия, токсические проявления, централизация кровообращения. Часто деструкция лёгких осложняет пневмонию в первые 1-2 дня, поэтому антибиотикотерапия не всегда может изменить течение патологического процесса.
В крови обнаруживают нейтрофильный лейкоцитоз, высокую СОЭ. На рентгенограммах грудной клетки (рис. 11-3 на вклейке) выявляют массивную неоднородную инфильтрацию в лёгком, в котором час- то бывают видны полости с уровнем жидкости и воздушные полости (буллы). В таких случаях обычно находят реакцию со стороны плевры, нередко пиопневмоторакс со смещением средостения в сторону здорового лёгкого.
ДИАГНОСТИКА
Диагноз пневмонии ставят на основании следующих данных.
I. Оценка общих симптомов, свойственных этому заболеванию.
• Фебрильная лихорадка более 3 сут.
• Тахипноэ с втяжением межрёберных промежутков без признаков обструкции.
• Признаки интоксикации (отсутствие аппетита, нарушение сна, вялость, бледность).
II. Выявление локальной симптоматики в лёгких.
• Укорочение перкуторного звука в определённом участке лёгкого.
• Изменение характера дыхания и усиление бронхофонии в той же области.
• Наличие локальных мелкопузырчатых хрипов или крепитации.
• Асимметрия физикальных изменений в лёгких.
Регистрация даже неполного набора вышеперечисленных клинических симптомов у больных позволяет с большим процентом достоверности диагностировать острую пневмонию. Самым убедительным способом диагностики пневмонии в сомнительных случаях остаётся рентгенологическое исследование органов грудной клетки, позволяющее выявлять инфильтративные воспалительные изменения в лёгких, их характер и локализацию. Выявление инфильтративных изменений на рентгенограммах ВОЗ определяет как «золотой стандарт» диагностики пневмонии.
В связи со сходством общеклинических проявлений (подъём температуры, интоксикация, нарушение самочувствия, кашель) пневмонии нередко приходится дифференцировать с такими заболеваниями, как ОРВИ, острый бронхит и бронхиолит. Основным отличием этих заболеваний от пневмонии является отсутствие при них локальных изменений в лёгких, как клинических, так и рентгенологических.
ЛЕЧЕНИЕ
Лечение больных пневмонией можно осуществлять в стационаре или дома при условии постоянного контроля за его состоянием, организации «стационара на дому» с ежедневными посещениями участкового врача и медсестры. Показания для госпитализации: пневмония у ребён- ка первых месяцев жизни; осложнённое тяжёлое течение заболевания; лобарное поражение лёгкого у ребёнка до 3 лет, поражение 2 долей лёгкого и более независимо от возраста пациента; отягощённость соматическими заболеваниями преморбидного фона; невозможность организации полноценного ухода и лечения ребёнка на дому.
При госпитализации больного в специализированное пульмонологическое отделение необходимо придерживаться принципа одномоментного заполнения палат, соблюдения элементарных проти- воэпидемических мероприятий (влажная уборка, проветривание и кварцевание помещений, ношение ухаживающим персоналом масок и т.д.). Целесообразно ограничить время пребывания ребёнка в стационаре острым периодом заболевания во избежание реинфицирования его вновь поступающими больными.
Режим
Для успешного лечения пневмонии необходима организация охранительного режима: все манипуляции и исследования должны быть
максимально щадящими, необходим индивидуальный уход за ребён- ком, лучше всего матерью. Ребёнку назначают постельный режим, при этом ему надо часто менять его положение в кровати, брать на руки. Следует ограничить физическую активность ребёнка на время острого периода заболевания с постепенным увеличением нагрузки после улучшения состояния. Детский сад или школу ребёнок может посещать не ранее чем через 3-4 нед после выздоровления. Физические нагрузки после тяжёлой пневмонии противопоказаны ещё в течение 6-12 нед.
Диета
Питание ребёнка должно соответствовать возрастным потребностям. Однако, учитывая снижение аппетита в острый период заболевания, больного следует кормить часто, малыми порциями, предлагать ему любимые блюда. После улучшения самочувствия, нормализации температуры тела аппетит быстро восстанавливается. Детям младше 6 мес желательно давать грудное молоко или адаптированные молочные смеси. Следует ограничить количество углеводов, так как они усиливают бродильные процессы в кишечнике, а метеоризм, высокое стояние диафрагмы затрудняют дыхательные движения, усиливают одышку. Очень важен рациональный питьевой режим с учётом физиологической суточной потребности в жидкости. Объём получаемой жидкости следует корригировать соответственно дополнительным неощутимым потерям (повышенная температура тела и одышка).
Этиотропное лечение
Сразу же после установления диагноза острой пневмонии следует начать антибиотикотерапию. Выбор антибактериального препарата в большинстве случаев бывает эмпирическим, так как выделение возбудителя из дыхательных путей и установление его чувствительности к антибиотикам требует времени и не всегда бывает возможным даже в стационарных, а тем более в домашних условиях. Выбор стартового препарата производят по косвенным признакам, позволяющим предположить этиологию пневмонии у каждого конкретного больного с учётом его возраста, условий возникновения пневмонии (домашняя, госпитальная), особенностей клинических проявлений заболевания, преморбидного фона (наличие тяжёлой соматической патологии, иммунодефицита, проводимой ИВЛ и т.д.), предшествующей антибактериальной терапии.
Возбудители внебольничных (амбулаторных) пневмоний обычно обладают достаточно высокой чувствительностью к антибактериальным препаратам, в то время как госпитальные пневмонии часто вызываются антибиотикорезистентной больничной микрофлорой.
В детской практике для лечения пневмоний чаще всего используют препараты пенициллинового ряда (преимущественно полусинтетические), цефалоспорины I-IV поколения, макролиды и аминогликози- ды. Эти препараты, применяемые как монотерапия или в комбинации друг с другом, чаще всего позволяют подавить основной спектр возбудителей пневмонии у детей. В случаях тяжёлых осложнённых пневмоний, обусловленных антибиотикоустойчивой микрофлорой, или при недостаточной эффективности терапии первого выбора в педиатрии используют и другие группы антибиотиков: гликопептиды (ванкомицин), карбопенемы [имипенем+циластатин, меропенем], линкосамиды (клиндамицин, линкомицин). У детей старшего возраста (старше 12 лет) в лечении могут быть использованы фторхинолоны (офлоксацин, ципрофлоксацин), тетрациклины (доксициклин).
В зависимости от тяжести пневмонии лечение можно проводить одним антибактериальным препаратом или сочетанием нескольких антибактериальных средств. При неэффективности лечения первоначально выбранным антибиотиком его следует заменить на альтернативный препарат из другой группы.
Эффективность терапии антибиотиками оценивают через 36-48 ч.
• Улучшение общего состояния и аппетита, снижение температуры тела до субфебрильных значений, отсутствие отрицательной динамики воспалительного процесса в лёгких следует расценивать как положительный результат антибактериального лечения.
• Сохранение фебрильной лихорадки при улучшении общего состояния, уменьшении симптомов интоксикации, отсутствии отрицательной динамики изменений в лёгких свидетельствует о неполном терапевтическом эффекте. В этой ситуации обязательной смены антибактериального препарата не требуется.
• Сохранение высокой лихорадки, ухудшение общего состояния и/или отрицательная динамика изменений в лёгких или плевральной полости свидетельствуют об отсутствии эффекта от проводимой антибактериальной терапии. Необходимо в обязательном порядке сменить антибиотик.
• Препараты первого выбора при лечении внебольничных (домашних) пневмоний у детей - пенициллины, цефалоспорины II поколения и макролиды. Из препаратов пенициллинового ряда предпочтение отдают полусинтетическим аминопенициллинам, а также ингибитор-защищённым препаратам. Лечение лёгких и среднетяжёлых неосложнённых форм домашних пневмоний можно проводить одним антибиотиком для перорального применения. Также, при необходимости, можно использовать «ступенчатый» метод введения антибактериального препарата: первые 2-3 дня до получения терапевтического эффекта антибиотик вводят внутримышечно, а
затем используют пероральную форму того же препарата (например, ампициллин+сульбактам для перорального и парентерального применения; цефуроксим для внутримышечного и перорального применения) и т.д. При тяжёлом, осложнённом течении внебольничной пневмонии, неэффективности препаратов первого выбора предпочтение отдают цефалоспоринам III поколения и комбинации антибиотиков разных групп (например, пенициллины или цефалоспорины II поколения с аминогликозидами). Препараты вводят преимущественно парентерально (внутривенно или внутримышечно).
• Большие трудности представляет лечение госпитальных пневмоний, часто вызываемых грамотрицательными возбудителями и метициллинрезистентным стафилококком. При лечении нетяжёлых неосложнённых форм госпитальной пневмонии с успехом используют полусинтетические ингибитор-защищённые пенициллины и цефалоспорины II-III поколения. Хороший терапевтический эффект при тяжёлых формах пневмонии в большинстве случаев удаёт- ся получить от применения антибиотиков пенициллинового ряда последних поколений (азлоциллин, пиперациллин) или цефалоспоринов III-IV поколений в комбинации с аминогликозидами (амикацин, нетилмицин).
• Для лечения атипично протекающих пневмоний, вызываемых хламидиями и микоплазмами, стартовыми препаратами являются макролиды (азитромицин, рокситромицин, кларитромицин и др.).
• Лечение пневмоцистной пневмонии антибиотиками не приносит успеха. В этом случае эффективным может быть использование препаратов, обладающих антипротозойной активностью (ко-тримоксазол, сульфаметрол+триметоприм), метронидазол. Показана длительная оксигенотерапия.
Патогенетическая и симптоматическая терапия
Патогенетическая и симптоматическая терапия тяжёлых (осложнённых) форм пневмонии направлена на ликвидацию дыхательной недостаточности, сердечно-сосудистых нарушений, токсического синдрома, изменений КЩС и др.
Реабилитационные мероприятия
Долечивание детей с остаточными явлениями осложнённой пневмонии лучше проводить в санатории, но большинству больных специальной реабилитации не требуется. Целесообразно рекомендовать постепенное увеличение физических нагрузок, дыхательные и общеукрепляющие упражнения, достаточное пребывание на свежем воздухе.
ПРОФИЛАКТИКА
Профилактика острой пневмонии в первую очередь заключается в здоровом образе жизни, хорошем уходе за ребёнком и рациональном его закаливании с первых месяцев жизни. Большое значение имеет профилактика возникновения ОРВИ у детей, особенно первого года жизни: ограничение контактов с другими детьми в период сезонных вспышек респираторных инфекций, вакцинация против гриппа, немедленная изоляция заболевших. Целесообразно использовать в профилактике пневмоний такие препараты, как лизатов бактерий смесь («ИРС-19», «Бронхомунал»), «Рибомунил», обладающие не только стимулирующим действием на все звенья неспецифической защиты организма, но и вызывающие вакцинальный эффект против основных возбудителей заболеваний органов дыхания.
ПРОГНОЗ
Прогноз пневмонии зависит от вирулентности возбудителя, возраста больного, его преморбидного фона, состоятельности иммунного ответа на инфекцию и от адекватности проводимого лечения.
Прогностически неблагоприятны пневмонии, осложнённые гнойно-деструктивными процессами, сопровождающиеся пневмоторак- сом. Тяжёлые соматические заболевания, дефицитные состояния, на фоне которых развивается острая пневмония, также утяжеляют исход лёгочного процесса. Высокая вирулентность возбудителя и его резистентность к проводимой антибактериальной терапии нередко делают прогноз весьма неблагоприятным. Летальность детей первого года жизни при тяжёлых осложнённых пневмониях, вызванных стафилококками, клебсиеллой или синегнойной палочкой, достигает 10-30%. У детей раннего возраста пневмонии в 6,5 раз чаще, чем у старших детей, принимают затяжное течение и нередко приводят к формированию хронического бронхолёгочного процесса.
Внебольничные пневмонии в подавляющем большинстве случаев заканчиваются выздоровлением.
Острый бронхит
Острый бронхит - воспалительное поражение бронхов любого калибра различной этиологии (инфекционной, аллергической, токсической), развившееся за короткий промежуток времени. Выделяют острый бронхит, острый обструктивный бронхит, острый бронхиолит.
Этиология
Чаще всего этиологический фактор острого бронхита - различные вирусы, реже бактерии (табл. 11-2). Бронхиты возникают при воз-
действии токсических и химических веществ, физических факторов. Возможны аллергические острые бронхиты.
Таблица 11-2. Этиология острых бронхитов*
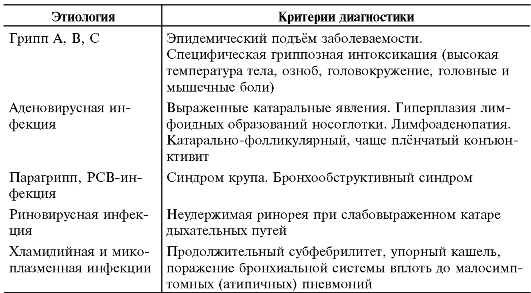
* По Таточенко В.К., 1987.
Патогенез
Механизм развития бронхита обусловлен, с одной стороны, воздействием самих респираторных вирусов, с другой - анатомо-физиологическими особенностями детей, их склонностью к аллергическим реакциям. Влияние респираторных вирусов на бронхолёгочную систему ребёнка многообразно: они повреждают дыхательный эпителий, повышают проницаемость слизистой оболочки, способствуют развитию отёка и воспалительной инфильтрации клеточными элементами, нарушают мукоцилиарный клиренс. Спазм бронхов может быть вызван выбросом биологически активных веществ.
ОСТРЫЙ БРОНХИТ (ПРОСТОЙ)
Острый бронхит (простой) - острое воспалительное заболевание бронхов, протекающее без признаков бронхиальной обструкции.
Клиническая картина
При остром бронхите, как правило, повышается температура тела. Длительность лихорадки варьирует и зависит от вида возбудителя. Так, при РСВ- и парагриппозной инфекциях длительность лихорадки составляет 2-3 дня, а при микоплазменной и аденовирусной - 10 дней
и более. Основной симптом бронхита - кашель, сухой и навязчивый в начале заболевания, в дальнейшем - влажный и продуктивный. При аускультации выявляют распространённые грубые сухие и влажные средне- и крупнопузырчатые хрипы.
Лабораторные и инструментальные исследования
В периферической крови часто не наблюдают изменений. При вирусной инфекции выявляют лейкопению, лимфоцитоз. Может быть небольшое увеличение СОЭ, а при присоединении бактериальной инфекции - нейтрофилёз, небольшой сдвиг лейкоцитарной формулы влево. Рентгенографию органов грудной клетки проводят для исключения пневмонии и обнаруживают умеренное диффузное усиление лёгочного рисунка.
ОСТРЫЙ БРОНХИОЛИТ
Острый бронхиолит - острое воспаление мелких бронхов и бронхиол, протекающее с дыхательной недостаточностью и обилием мел- копузырчатых хрипов. Заболевание развивается преимущественно у детей на первом году жизни. Наиболее часто бронхиолит вызывают аденовирусы, РСВ, реже - вирусы парагриппа.
Клиническая картина
Обычно лихорадка продолжается 2-3 дня (при аденовирусной инфекции - до 8-10 дней). Состояние детей довольно тяжёлое, выражены признаки дыхательной недостаточности: цианоз носогубного треуголь- ника, одышка экспираторная или смешанная, тахипноэ. Часто наблюдают вздутие грудной клетки, участие вспомогательной мускулатуры в дыхании, втяжение уступчивых мест грудной клетки. При перкуссии выявляют коробочный перкуторный звук, при аускультации - рассеянные влажные мелкопузырчатые и крепитирующие хрипы на вдохе и выдохе, могут быть средне- и крупнопузырчатые влажные хрипы.
Осложнения могут развиться при прогрессировании дыхательных расстройств. Увеличение раСО2, развитие гиперкапнии, свидетельствующие об ухудшении состояния, могут привести к апноэ и асфиксии.
Лабораторные и инструментальные исследования
При рентгенографии органов грудной клетки определяют признаки вздутия лёгких; повышение прозрачности лёгочной ткани. При исследовании газового состава крови выявляют гипоксемию, снижение раО2 и раСО2 (последнее из-за гипервентиляции). Спирографическое обследование в раннем возрасте провести обычно не удаётся. Показатели периферической крови могут быть не изменены или выявляют небольшое увеличение СОЭ, лейкопению и лимфоцитоз.
ОСТРЫЙ ОБСТРУКТИВНЫЙ БРОНХИТ
Острый обструктивный бронхит - острый бронхит, протекающий с синдромом бронхиальной обструкции. Обычно развивается у детей на 2-3-м году жизни.
Клиническая картина
Признаки бронхиальной обструкции нередко развиваются уже в первый день ОРВИ (раньше, чем при бронхиолите), реже - на 2- 3-й день болезни. У ребёнка наблюдают шумное свистящее дыхание с удлинённым выдохом, слышное на расстоянии (дистанционные хрипы). Дети могут быть беспокойны, часто меняют положение тела. Однако общее их состояние, несмотря на выраженность обструктивных явлений, остаётся удовлетворительным. Температура тела субфебрильная или нормальная. Выражены тахипноэ, смешанная или экс- пираторная одышка; в дыхании может участвовать вспомогательная мускулатура; грудная клетка вздута, втягиваются её уступчивые места. Перкуторный звук коробочный. При аускультации выявляют большое количество рассеянных влажных средне- и крупнопузырчатых, а также сухих свистящих хрипов.
Лабораторные и инструментальные исследования
На рентгенограмме органов грудной клетки выражены признаки вздутия лёгких: повышение прозрачности лёгочной ткани, горизонтально расположенные рёбра, низкое расположение купола диафрагмы. При исследовании газового состава крови обнаруживают умеренную гипоксемию. В анализе периферической крови могут быть небольшое увеличение СОЭ, лейкопения, лимфоцитоз, эозинофилия.
ДИАГНОСТИКА И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Чаще всего острый бронхит необходимо дифференцировать с острой пневмонией (см. раздел «Пневмонии»). Для бронхита характерен диффузный характер физикальных данных при удовлетворительном общем состоянии детей, при пневмонии физикальные изменения асимметричны, выражены признаки инфекционного токсикоза, значительно нарушено общее состояние. Лихорадка более длительная, в периферической крови выражены воспалительные изменения: нейтрофильный лейкоцитоз, увеличение СОЭ. Рентгенологически определяются локальные инфильтративные изменения лёгочной ткани.
При повторных эпизодах бронхиальной обструкции необходимо проводить дифференциальную диагностику с бронхиальной астмой (см. раздел «Бронхиальная астма» в главе «Аллергические болезни»).
ЛЕЧЕНИЕ
Лечение при острых бронхитах в большинстве случаев симптоматическое.
• Постельный режим до нормализации температуры тела.
• Молочно-растительная, обогащённая витаминами диета.
• Обильное питьё (чай, морс, отвар шиповника, щелочные минеральные воды, горячее молоко с боржоми в соотношении 1:1).
• Восстановление носового дыхания. Используют различные сосудосуживающие препараты [оксиметазолин, тетризолин, ксило- метазолин], в том числе комбинированные (с антигистаминными препаратами, с глюкокортикоидами). Использование капель, в особенности сосудосуживающих, не должно быть длительным, так как может привести к атрофии или, напротив, гипертрофии слизистой оболочки.
• Жаропонижающие средства в возрастной дозировке при повышении температуры тела выше 38,5-39,0 ?C. Препарат выбора - парацетамол. Разовая доза парацетамола составляет 10-15 мг/кг перорально, 10-20 мг/кг в свечах. Не рекомендуют из-за возможных побочных эффектов использовать кислоту ацетилсалициловую и метамизол натрия («Анальгин»).
• Противокашлевые средства (бутамират, глауцин, преноксдиазин) применяют только в случае сухого навязчивого кашля. Гиперсекреция слизи и бронхоспазм - противопоказания к назначению противокашлевых средств.
• Отхаркивающие (препараты термопсиса, алтея, солодки, эфирные масла, терпингидрат, йодиды натрия и калия, натрия гидрокарбонат, солевые растворы) и муколитические (цистеин, ацетилцистеин, химотрипсин, бромгексин, амброксол) препараты показаны при всех клинических вариантах течения бронхитов. Средства, способствующие эвакуации мокроты, назначают обычно внутрь или ингаляционно с помощью небулайзера или аэрозольного ингалятора. В настоящее время имеется большое количество эффективных комбинированных препаратов, оказывающих разнонаправленное действие: муко- и секретолитическое, отхаркивающее, противовоспалительное, уменьшающее отёк слизистой оболочки.
• Бронхолитики применяют при клинических признаках бронхиальной обструкции в виде ингаляций (через небулайзер, с помощью спейсеров), внутрь, реже ректально. Бронхолитическим действием обладают β-адреномиметики, антихолинергические средства (ипратропия бромид, ипратропия бромид+фенотерол) и метилксантины (препараты теофиллина, в т.ч. пролонгированные). Используют сальбутамол, фенотерол, кленбутерол, салметерол, формотерол.
Назначают также фенспирид, обладающий бронхорасширяющим, противовоспалительным действием, снижающий реактивность бронхов, уменьшающий секрецию слизи, нормализующий мукоцилиарный клиренс.
• Регидратацию дыхательных путей осуществляют увлажнёнными аэрозолями, паровыми ингаляциями с щелочными растворами, в том числе минеральными, к которым при отсутствии аллергических реакций можно добавлять эфирные масла.
• Дренирование и удаление мокроты с помощью лечебной гимнастики, вибрационного массажа, постурального дренажа.
• Проводят также борьбу с дегидратацией, ацидозом, сердечной недостаточностью, назначают витамины.
Антибактериальную и противовирусную терапию назначают только по строгим показаниям:
• фебрильная лихорадка в течение 3 дней и более;
• нарастание признаков инфекционного токсикоза и дыхательной недостаточности;
• выраженная асимметрия физикальных данных;
• воспалительные изменения в анализах периферической крови (нейтрофильный лейкоцитоз, увеличенная СОЭ).
При выборе стартового препарата необходимо учитывать возраст больного и спектр предполагаемых возбудителей. Преобладание среди них чувствительных к пенициллину штаммов пневмококка позволяет использовать для лечения внебольничных инфекций препараты пенициллина и макролиды. Разработаны и рекомендуются к применению стандарты антибактериальной терапии (табл. 11-3-11-5).
Таблица 11-3. Стандарты антибактериальной терапии для детей в возрасте 1-6 мес*
Предполагаемые возбудители | Препараты выбора | Альтернативные препараты |
Атипичные возбудители (при этом температура тела < | Макролиды (рокситромицин) | Ко-тримоксазол |
Типичные возбудители (температура тела > | Амоксициллин+ клавулановая кислота | Цефалоспорины II-III поколения (це- фуроксим и др.) |
* По Таточенко В.К., 2000.
Таблица 11-4. Стандарты антибактериальной терапии для детей в возрасте 6 мес-6 лет*
Предполагаемые возбудители | Препараты выбора | Альтернативные препараты |
Типичные возбудители (часто): пневмококк, в т.ч. в сочетании с H. influenzae типа b | Амоксициллин Макролиды | Амоксициллин+ клавулановая кислота Цефалоспорины |
Атипичные возбудители (редко): микоплазмы | Макролиды | Доксициклин |
* По Таточенко В.К., 2000.
Таблица 11-5. Стандарты антибактериальной терапии для детей в возрасте 7-15 лет*
Предполагаемые возбудители | Препараты выбора | Альтернативные препараты |
Атипичные возбудители (часто): микоплазмы | Макролиды | Доксициклин |
Типичные возбудители (редко): пневмококк | Амоксициллин Макролиды | Амоксициллин+ клавулановая кислота Цефалоспорины |
* По Таточенко В.К., 2000.
Острый облитерирующий бронхиолит
Острый облитерирующий бронхиолит - распространённое поражение эпителия бронхиол с последующей организацией экссудата и гранулематозной реакцией, а затем и облитерацией их просвета.
Этиология и патогенез
Острый
облитерирующий бронхиолит чаще всего развивается при инфекции,
вызванной аденовирусами серотипов 1, 7 и 21, возможна и роль РСВ. При
этом поражаются терминальные бронхиолы и мелкие (до
Клиническая картина
Основное клиническое проявление - тяжёлая дыхательная недостаточность, развивающаяся на фоне аденовирусной инфекции: фебрильной лихорадки, конъюнктивита, ринофарингита. Развиваются тяжёлая смешанная одышка, цианоз, тахипноэ, иногда появляется свистящее дыхание. В лёгких выслушивают асимметричные мелкопузырчатые и крепитирующие хрипы. В наиболее тяжёлых случаях возможно присоединение бактериальной пневмонии, а нарастание дыхательной недостаточности может потребовать проведения ИВЛ. При нарастающей дыхательной недостаточности возможен летальный исход.
Обструктивные явления в большинстве случаев сохраняются длительно (от 1-2 нед до 1 мес), периодически нарастая после нормализации температуры тела. При прогрессирующем течении и сохранении признаков дыхательной недостаточности может сформироваться так называемое «сверхпрозрачное» лёгкое (синдром Маклеода). Нередок исход в хронический облитерирующий бронхит.
Лабораторные и инструментальные исследования
На рентгенограммах органов грудной клетки выявляют характерное тотальное затемнение лёгочной ткани. Часто участки пониженной прозрачности чередуются с воздушными - «ватное лёгкое». При ис- следовании газового состава крови выявляют гипоксемию и гиперкапнию. В анализе периферической крови выявляют увеличение СОЭ, нейтрофильный лейкоцитоз.
Лечение
Наиболее эффективно раннее назначение глюкокортикоидов (преднизолон 2-3 мг/кг/сут), по мере уменьшения дозы назначают бронхолитики, вибрационный массаж, постуральный дренаж, по показаниям антибиотики.
Хронический бронхит
Хронический бронхит - распространённое хроническое воспалительное поражение бронхов, протекающее с повторными обострениями.
Хронический бронхит - облигатный признак почти всех хронических заболеваний лёгких, в том числе пороков развития и наследственных заболеваний. Как самостоятельное заболевание его диагностиру- ют только после исключения муковисцидоза, других наследственных заболеваний лёгких, врождённых пороков развития бронхов и лёгких, иммунодефицитных состояний и др.
Этиология и патогенез
Существенную роль в развитии хронического бронхита могут играть частые ОРВИ, вызывающие у некоторых детей глубокое повреждение эпителия слизистой оболочки бронхов. Это нарушает мукоцилиарный клиренс и способствует контаминации дьгхательных путей микробной флорой. Поддерживают воспалительный процесс очаги хронической инфекции в носоглотке. Большое значение придают повторяющимся воздействиям факторов агрессии окружающей среды: пассивному курению, ксенобиотикам и поллютантам, неблагоприятным метеорологическим условиям.
Клиническая картина
Наиболее характерный признак хронического бронхита - длительный кашель, сухой в периоде ремиссии, влажный - при обострении. Длительность обострений составляет 2-3 нед и более. Мокрота обычно слизисто-гнойного характера, количество её невелико, дети с трудом её откашливают. Лихорадка непостоянная, невысокая. В лёгких выслушивают распространённые сухие или влажные средне- и крупнопузырчатые хрипы без чёткой локализации. Количество хрипов увеличивается при обострении, но они могут сохраняться в течение нескольких месяцев и в период ремиссии.
Следствием рецидивирующего гнойно-воспалительного процесса в бронхах может быть формирование бронхоэктазов - ограниченных расширений участков бронхиального дерева. У детей бронхоэктазы могут быть врождёнными. Как правило, в этих случаях они развиваются на фоне генетически детерминированных заболеваний лёгких или пороков развития (первичная цилиарная дискинезия, синдром Уильямса-Кемпбелла, муковисцидоз, дефицит а1-антитрипсина, трахеобронхомегалия и др.).
Лабораторные и инструментальные исследования
В периферической крови при обострении хронического бронхита возможны умеренный лейкоцитоз, нейтрофилёз со сдвигом лейкоцитарной формулы влево и увеличение СОЭ. При исследовании функции внешнего дыхания выявляют умеренно выраженные обструктивные нарушения. На рентгенограммах органов грудной клетки лёгочный рисунок усилен как при обострении, так и в период ремиссии, стенки бронхов утолщены. При бронхоскопии в периоде обострения определяют катаральный или катарально-гнойный распространённый эндобронхит без чёткой локализации.
Диагностика
Для диагностики хронического бронхита используют следующие критерии.
• Кашель с мокротой.
• Постоянные хрипы в течение 3 мес и более.
• 3 и более обострения в год на протяжении двух последовательных лет.
• Исключение врождённых, генетически детерминированных заболеваний, пороков развития бронхолёгочной системы, сопровождающихся хроническим бронхитом.
Лечение
Лечение включает борьбу с инфекционным агентом, восстановление дренажных функций бронхов, симптоматические и общеукрепляющие средства.
• Антибактериальную терапию проводят с учётом чувствительности выделенной микрофлоры. Пневмококк сохраняет чувствительность к препаратам пенициллинового ряда; цефалоспоринам и макролидам. Гемофильная палочка чувствительна к полусинтетическим пенициллинам (ампициллин, амоксициллин), защищённым пенициллинам (амоксициллин+клавулановая кислота); цефалоспоринам II-III поколения (цефотаксим, цефоперазон, цефуроксим), некоторым макролидам (азитромицин); Moraxella - к аминогликозидам, макролидам, рифампицину и хлорамфениколу. Оптимальный способ введения - эндобронхиальный, при котором после промывания бронхов и аспирации патологического содержимого антибиотик вводят через катетер непосредственно к месту воспаления (лечебная бронхоскопия). Эту процедуру проводят маленьким детям под наркозом, а детям старше 8-10 лет - под местной анестезией. Обычно для ликвидации активного гнойного эндобронхита достаточно 3-5 бронхоскопий. При высокой степени активности и большой распространённости эндобронхита применяют сочетанный путь введения антибиотика: одновременно эндобронхиально и парентерально (внутримышечно).
• Улучшение дренажной функции бронхов - неотъемлемая часть лечения в период обострения хронической пневмонии. При этом используют отхаркивающие и разжижающие мокроту лекарственные препараты; массаж, вибромассаж; постуральный дренаж (положение больного с опущенным головным концом кровати, обеспечивающее наилучший отток секрета из наиболее часто поражаемых сегментов, для дренирования других сегментов используют несколько различных положений); бронхоскопические санации.
• При хронической пневмонии показано назначение общеукрепляющих средств и витаминов.
Оперативное лечение показано лишь некоторым больным в следующих ситуациях.
• Неэффективность консервативной терапии (адекватной степени активности и распространённости процесса, продолжительностью не менее 1 года).
• Объём поражения - в пределах доли лёгкого.
• Возраст старше 7 лет, после окончания дифференцировки лёгочных структур.
• Наличие осложнений: пиопневмоторакс, напряжённый пневмоторакс, кровотечения и др.
Противопоказаниями к оперативному вмешательству считают обширные двусторонние процессы на фоне генетически детерминиро- ванных, наследственных или системных заболеваний.
Хронический облитерирующий бронхиолит
Хронический облитерирующий бронхиолит - тяжёлое прогрессирующее поражение мелких бронхов, бронхиол и артериол, характеризующееся затяжной прогрессирующей бронхиальной обструкцией.
Этиология и патогенез
Хронический облитерирующий бронхиолит - следствие острого облитерирующего бронхиолита. Заболевание возникает у детей раннего возраста как осложнение ОРВИ, вызванных аденовирусами серотипов 3, 7 и 21, РСВ или вирусом кори. Облитерация бронхиол и артериол одного или нескольких участков лёгких приводит к нарушению лёгочного кровотока и развитию эмфиземы.
Клиническая картина
Клиническая картина варьирует в зависимости от локализации и объёма поражения. Выделяют несколько вариантов заболевания: односторонний тотальный вариант (синдром одностороннего сверхпрозрачного лёгкого, синдром Маклеода), односторонний или двусторонний очаговый вариант и односторонний или двусторонний долевой вариант. Наиболее часто наблюдают односторонний очаговый вариант.
Основной клинический симптом - одышка, которая беспокоит детей при физической нагрузке, а при прогрессировании заболевания - и в покое. Кашель бывает непостоянным при одностороннем и постоянным при двустороннем варианте поражения; он обычно сухой или влажный малопродуктивный, с выделением скудной слизистой мокроты. У детей раннего возраста бронхообструктивный синдром нередко рецидивирует непрерывно, что утяжеляет клиническую картину и может приводить к ошибочной диагностике бронхиальной астмы. При значительных объёмах поражения присутствуют признаки
хронической гипоксемии: цианоз, утолщение фаланг пальцев по типу «барабанных палочек». Над поражёнными участками лёгких на фоне ослабления дыхания выслушивают стойкие мелкопузырчатые влажные хрипы.
Лабораторные и инструментальные исследования
Рентгенография органов грудной клетки обнаруживает повышение прозрачности поражённых участков лёгкого, обеднение лёгочного рисунка. При «тотальном» варианте визуализируется односторонняя тотальная сверхпрозрачность лёгкого с уменьшением его в размерах. При исследовании функции внешнего дыхания выявляют обструктивные нарушения: значительное увеличение остаточного объёма лёг- ких при нормальном среднем значении общей ёмкости лёгких. Для всех больных характерны гипоксемия и гиперкапния разной степени выраженности. При сцинтипневмографии выявляют многократное снижение лёгочного кровотока. Бронхоскопия позволяет обнаружить характерный катаральный эндобронхит. При бронхографии выявляют отсутствие заполнения контрастным веществом дистальной трети бронхов поражённого участка лёгкого.
По данным ЭКГ, ЭхоКГ, допплерокардиографии определяют признаки лёгочной гипертензии, хронического лёгочного сердца.
Лечение
В периоде обострения назначают антибиотики с учётом чувствительности выделенной у больных микрофлоры. Для купирования бронхообструктивных явлений используют весь спектр бронхолитических средств. Также назначают муколитические и отхаркивающие средства, массаж грудной клетки, дыхательную гимнастику.
Прогноз
Для детей с односторонними вариантами «очаговых» поражений лёгких прогноз относительно благоприятный. При наличии двусторонних поражений и тяжёлых вентиляционных нарушений у детей рано формируется хроническая лёгочно-сердечная недостаточность.
Пороки развития бронхолёгочной системы
Пороки развития возникают вследствие нарушения эмбрионального формирования бронхолёгочных структур. Наряду с пороками развития выделяют аномалии развития, к которым принято относить врождённые дефекты, не проявляющиеся клинически и не влияющие на функцию органа (например, аномалии ветвления бронхов).
Этиология и патогенез
К порокам развития бронхолёгочной системы могут приводить воздействие различных неблагоприятных факторов на эмбрион на ранних сроках внутриутробного развития - с 3-4 нед беременности, т.е. с начала закладки дыхательной трубки, вплоть до 6-8 мес гестации, когда формируется альвеолярная ткань. Пороки развития бронхолё- гочной системы могут возникать при различных генных и хромосомных аномалиях.
Классификация пороков развития трахеи, бронхов, лёгких и лёгочных сосудов (Москва, 1995)
1. Пороки развития, связанные с недоразвитием бронхолёгочных структур: агенезия, аплазия, гипоплазия лёгких.
2. Пороки развития стенки трахеи и бронхов.
А. Распространённые пороки развития стенки трахеи и бронхов:
а. трахеобронхомегалия (синдром Мунье-Куна);
б. трахеобронхомаляция;
в. синдром Уильямса-Кемпбелла (синдром баллонирующих бронхоэктазов);
г. бронхомаляция;
д. бронхиолоэктатическая эмфизема.
Б. Ограниченные пороки развития стенки трахеи и бронхов:
а. врождённые стенозы трахеи;
б. врождённая лобарная эмфизема;
в. дивертикулы трахеи и бронхов;
г. трахео- и бронхопищеводные свищи.
3. Кисты лёгких.
4. Секвестрации лёгких.
5. Синдром Картагенера.
6. Пороки развития лёгочных артерий, вен и лимфатических сосудов:
а. агенезия и гипоплазия лёгочной артерии и её ветвей;
б. артериовенозные аневризмы и свищи;
в. аномальное впадение лёгочных вен (транспозиция). Агенезия лёгкого - полное отсутствие лёгкого и соответствующего
главного бронха. Возможно развитие дыхательной недостаточности.
Аплазия лёгкого - порок развития, при котором имеется только главный рудиментарный бронх в виде культи.
Гипоплазия лёгкого или доли - одновременное недоразвитие респираторных отделов лёгкого и бронхов. При кистозной гипоплазии одновременно с врождённым недоразвитием лёгочной паренхимы, сосудов и бронхов формируются бронхогенные полости дистальнее субсегментарных бронхов, обычно формируется хронический бронхолё-
гочный процесс. При простой гипоплазии присутствуют клинические и рентгенологические признаки уменьшения размеров лёгкого.
Трахеобронхомегалия (синдром Мунье-Куна) - врождённое недоразвитие эластических и мышечных волокон трахеи и главных бронхов, вследствие чего трахея, а нередко и главный бронх расширяются, приобретая гигантские размеры. Это приводит к развитию упорного трахеобронхита.
Трахеобронхомаляция - врождённый дефект хрящей и мембранозной части трахеи и бронха, приводящий к аномальному их коллабированию при дыхании. Характерны стридорозное дыхание, грубый кашель, приступы апноэ при физической нагрузке.
Синдром Уильямса-Кемпбелла - врождённый дефект хрящей бронхов 3-6-го порядков, вследствие чего происходит избыточное расширение бронхов на вдохе и их спадение на выдохе. Характерное клиническое проявление - стойкий бронхобструктивный синдром.
Бронхиолоэктатическая эмфизема Лешке - врождённая слабость стенки мелких бронхов и бронхиол с развитием бронхиолоэктазов и центрилобулярной эмфиземы.
Стенозы трахеи развиваются из-за врождённого дефекта стенки (не- доразвитие хрящевых полуколец или избыточное их разрастание) либо вследствие сдавления извне, чаще всего аномально расположенными сосудами. Для стенозов трахеи клинически характерны стридорозное дыхание, приступы цианоза, нарушение глотания, рецидивирующие ателектазы.
Врождённая лобарная эмфизема - резкое вздутие доли или сегмента лёгкого за счёт вентильного механизма, развивающегося внутриутробно вследствие сужения просвета долевого или сегментарного бронха. Сужение просвета может быть обусловлено дефектом хряща, складкой слизистой оболочки, сдавлением аномально расположенным сосудом, опухолью и т.п. Основное клиническое проявление - дыхательная недостаточность, тяжесть которой зависит от степени расширения по- ражённой доли. Лобарная эмфизема развивается в первые минуты и часы жизни.
Трахео- и бронхопищеводные свищи чаще проявляются в первые дни жизни цианозом, кашлем, приступами удушья при кормлении ребён- ка. Нередко развивается аспирационная пневмония.
Кисты лёгких. Врождённые истинные кисты могут быть как брон- хогенного (нарушение развития бронха), так и лёгочного происхождения; одиночными или множественными (поликистоз). Они могут быть бессимптомными или проявляться рецидивирующей в одном и том же отделе лёгкого пневмонией.
Секвестрация лёгких - аномальный участок лёгочной ткани, не связанный с бронхиальной системой и кровоснабжаемый аномальной
артерией из большого круга кровообращения. Различают вне- и внутридолевую секвестрацию. Клинические проявления могут отсутствовать до инфицирования секвестра, в дальнейшем развивается картина рецидивирующей пневмонии.
Синдром Картагенера (рис. 11-4 на вклейке) включает обратное рас- положение внутренних органов, хронический бронхит с бронхоэктазами и хронический синусит. Ультраструктурные дефекты ресничек приводят к их дискинезии и нарушению мукоцилиарного транспорта, вызывающему бронхолёгочный процесс, ринит, синусит. Синдром неподвижных ресничек выявляют и у людей без обратного расположения органов. Особенностью бронхолёгочного процесса при этой патологии является её распространённый гнойный характер. У детей часто формируются изменения ногтей и концевых фаланг пальцев («часовые стёкла», «барабанные палочки»).
Агенезия и гипоплазия лёгочной артерии и её ветвей возникают изолированно или могут сочетаться с гипоплазией лёгкого или пороками сердца. Порок развития рентгенологически характеризуется сужением и повышением прозрачности лёгочного поля, обеднением и дезорганизацией лёгочного рисунка. На сцинтипневмограммах выявляют отсутствие или нарушение лёгочного кровотока. На ангиопульмонограм- мах - отсутствие или редукцию сосудов системы лёгочной артерии.
Артериовенозные аневризмы и свищи - патологическое сообщение между артериальным и венозным руслом лёгких со сбросом венозной крови в артериальное русло и развитием гипоксемии. При поражении сосудов крупного и среднего калибра формируются артериовенозные свищи, мелкого - расширение по типу аневризмы. У больных развивается дыхательная недостаточность, гипоксемия, может быть кровохарканье.
Клинические проявления
Клинические проявления пороков развития весьма полиморфны и зависят от объёма и характера поражения.
• Некоторые аномалии, например внедолевая секвестрация, простая гипоплазия, врождённые кисты, могут протекать бессимптомно, и только присоединение инфекции приводит к их клинической манифестации.
• Дыхательная недостаточность разной степени выраженности, цианоз сопутствуют лобарной эмфиземе, кистозной гипоплазии, аномалиям ветвей лёгочной артерии.
• Стридорозное дыхание, приступы асфиксии характерны для стенозов трахеи.
• При некоторых пороках развивается рецидивирующий или хронический воспалительный бронхолёгочный процесс.
• Возможны отставание ребёнка в физическом развитии, деформация и асимметрия грудной клетки, изменения перкуторного звука и проведения дыхания по лёгочным полям.
Инструментальные исследования
Рентгенография органов грудной клетки позволяет выявить смещение средостения (при агенезии или гипоплазии), тень с чёткими контурами (при секвестрации), обратное расположение внутренних органов (при синдроме Картагенера) и т.д. Бронхологическое обследование выявляет стенозы, свищи, аномалии ветвления и строения бронхов. Ангиопульмонография необходима для верификации сосудистых пороков развития.
Лечение
Лечение зависит от вида и характера патологии. Оперативное лечение проводят в тех случаях, когда возможно проведение радикальной операции с целью предупреждения воспалительного процесса либо улучшения дыхательной функции, например при кистозной гипоплазии, секвестрации, стенозах и свищах трахеи.
При распространённых пороках показано консервативное лечение, основными принципами которого являются предупреждение и лечение гнойно-воспалительного процесса, обеспечение дренажа, назначение отхаркивающих и муколитических средств, борьба с дыхательной недостаточностью, общеукрепляющая и восстановительная терапия, санаторно-курортное лечение.
Инородные тела дыхательных путей
Инородные тела дыхательных путей - случайно попадающие (во время еды или игры) в верхние отделы дыхательных путей мелкие предметы, вызывающие нарушение дыхания и формирование воспалительного процесса.
Этиология и патогенез
Попадающие в дыхательные пути предметы весьма разнообразны. Они могут быть органического (семечки, колоски различных трав, скорлупа орехов, горох и т.п.) или неорганического происхождения (металлические и пластиковые детали игрушек, ручек, кусочки фольги, облатки от таблеток, мелкие монетки и др.). Чаще всего инородные тела попадают в правое лёгкое (правый главный бронх шире и отходит от бифуркации трахеи под меньшим углом).
Аспирации способствуют особенности системы дыхания у детей раннего возраста: узость просвета дыхательных трубок, дискоорди-
нированная работа мышц, сниженный кашлевой рефлекс. Вокруг инородного тела разрастаются грануляции, приводящие к обтурации бронха. Полная обтурация бронха приводит к развитию ателектаза и ателектатической пневмонии, нередко с последующим формированием хронического бронхолёгочного процесса.
Клиническая картина
Клиническая картина зависит от размера и расположения инородного тела. Само попадание постороннего предмета в дыхательные пути сопровождается приступом кашля, нарушением дыхания. При лока- лизации его в гортани возникают приступы спазматического кашля, инспираторная одышка. Инородные тела трахеи обычно баллотируют, т.е. перемещаются в пространстве между голосовыми связками и бифуркацией, также вызывая приступы кашля и инспираторной одышки. При попадании инородного тела в бронхи кашель может полностью прекратиться. Если не удалось откашлять или удалить инородное тело, формируется воспалительный процесс в нижележащих отделах бронхиального дерева: появляются влажный кашель, лихорадка. При наличии полной обтурации и ателектаза при исследовании определяют локальное укорочение перкуторного звука, а при рентгенологическом исследовании - смещение средостения в сторону поражения. При неполной обтурации возникающий вентильный механизм приводит к вздутию лёгкого на стороне поражения с ослаблением дыхания и смещением средостения в сторону здорового лёгкого.
Инструментальные исследования
Почти все инородные тела рентгеннегативны, однако у больного можно обнаружить ателектаз, смещение средостения в сторону поражения при полной или в противоположную - при неполной обтурации бронха, эмфизему. При бронхоскопии инородное тело удаётся визуализировать не всегда. Чаще обнаруживают грануляции, нередко кровоточащие, отёчную слизистую оболочку, гнойный эндобронхит.
Лечение
В случае острого возникновения асфиксии, выраженной одышки, обширного ателектаза необходима экстренная бронхоскопия. При менее выраженных проявлениях бронхоскопию проводят в плановом порядке, под наркозом, даже при подозрении на инородное тело. Инородное тело удаляют, аспирируют патологический секрет, при необходимости вводят антибиотик. После курса лечебных бронхоскопий проводят бронхографию для уточнения объёма и характера возникших изменений в бронхолёгочной системе.
Профилактика
Детям раннего возраста не следует давать игрушки, содержащие мелкие детали. Необходимо также разъяснять родителям возможность аспирации маленькими детьми косточек, семечек, орехов и необходи- мость срочного обращения к врачу в этих случаях.
Дополнительные материалы на компакт-диске
• Муковисцидоз.
• Альвеолиты.
- Идиопатический фиброзирующий альвеолит.
- Экзогенный аллергический альвеолит.
- Токсический фиброзирующий альвеолит.