Клиническая фармакокинетика: теоретические, прикладные и аналитические аспекты: руководство / Под ред. В.Г. Кукеса. - 2009. - 432 с
|
|
|
|
ГЛАВА 18 ПРИКЛАДНЫЕ АСПЕКТЫ ФАРМАКОКИНЕТИКИ ДИГОКСИНА
Д.А. Андреев
СГ используют при сердечной недостаточности благодаря сочетанию в них трёх основных фармакодинамических эффектов: положительного инотропного, отрицательного хронотропного и нейромодулирующего. Широкое использование в клинической практике ингибиторов ангиотензин превращающего фермента, β-адреноблокаторов, спиронолактона и антагонистов к рецепторам ангиотензина II привело к тому, что СГ стали препаратами второго ряда, тем не менее сохранившими свою значимость. Эти ЛС назначают при изолированной тахисистолической форме фибрилляций предсердий как добавление или альтернативу β-адреноблокаторам и блокаторам медленных кальциевых каналов.
Из всей группы СГ в клинической практике сейчас применяют только дигоксин.
Фармакодинамика
Механизм действия СГ заключается в снижении активности Na+-, К+-зависимой АТФазы, что приводит к накоплению внутриклеточного натрия, который, обмениваясь на ионы кальция, приводит к увеличению внутриклеточной концентрации Са2+. В результате усиливается сократимость кардиомиоцита. Отрицательный дромотропный эффект СГ проявляется в повышении
рефрактерности атриовентрикулярного узла; таким образом число импульсов, проводимых через атриовентрикулярный узел, например, за одну минуту, уменьшается. Отрицательный хронотропный эффект СГ характеризуется замедлением частоты сердечных сокращений путём снижения автоматизма синусового узла. Это происходит из-за повышения тонуса блуждающего нерва в результате стимуляции барорецепторов дуги аорты и каротидного синуса. Нейромодулирующее действие СГ заключается в уменьшении активации симпатоадреналовой системы и снижении секреции ренина.
Фармакокинетика
Абсорбция дигоксина составляет 30-80%. Такой широкий диапазон зависит, с одной стороны, от формы выпуска препарата (капсулы, таблетки), а с другой - от активности белка-переносчика - гликопротеина-Р. T1/2 при внутривенном пути введения и назначении внутрь одинаков - 30-40 ч. Биодоступность - 50-80%. Дигоксин связывается с белками плазмы на 20-40%, объём распределения составляет около 7 л/кг. Это связано с тем, что препарат связывается с Na+-, К+-зависимой АТФазой поперечно-полосатой мускулатуры, поэтому в организме дигоксин находится в основном в скелетных мышцах. В жировую ткань проникает плохо. Это имеет прямое практическое значение: у больных с ожирением расчёт дозы должен определяться не реальной массой тела, а так называемой идеальной. С другой стороны, необходимо обязательно учитывать наличие кахексии, сопутствующей тяжёлой сердечной недостаточности. 75% препарата выводится в неизменённом виде через почки, 25% экскретируется с жёлчью частично в виде метаболита - дигидродикогсина. Небольшая часть (около 7%) подвергается энтерогепатической циркуляции.
Факторы, влияющие на фармакокинетику дигоксина
• Пища снижает скорость, но не степень абсорбции дигоксина.
• Сниженная активность гликопротеина-Р, в том числе генетически детерминированная, может приводить к замедлению всасывания препарата.
• Описаны случаи нарушения биодоступности дигоксина при синдроме мальабсорбции и гиперкинетическом типе моторики пищеварительного тракта.
• Примерно у 10% пациентов наблюдают так называемый интестинальный метаболизм, который заключается в переработке дигоксина в неактивный дигидродигоксин под влиянием
Eubacterium letum. Это может быть причиной низкого уровня содержания препарата в плазме. Эритромицин, кларитромицин и тетрациклин, подавляя микрофлору, увеличивают концентрацию препарата в плазме в среднем на 30%.
• Почечная недостаточность приводит к замедлению выведения дигоксина, её считают главным фактором риска гликозидной интоксикации. Объём распределения уменьшается пропорционально степени снижения клиренса креатинина, что связывают с конкурентным вытеснением дигоксина из тканей неизвестными веществами.
• При сердечной недостаточности сердечный выброс снижен, что ведёт к ухудшению кровоснабжения печени. Печёночный клиренс дигоксина замедляется.
• При гипотиреозе метаболизм и экскреция препарата уменьшены. Гипертиреоз ведёт к противоположным явлениям.
Взаимодействие с другими препаратами
Дигоксин взаимодействует с целым рядом ЛС. Некоторые наиболее важные препараты, имеющие фармакокинетическое взаимодействие с дигоксином, описаны в табл.
Таблица 18-1. Препараты, клинически значимо взаимодействующие с дигоксином
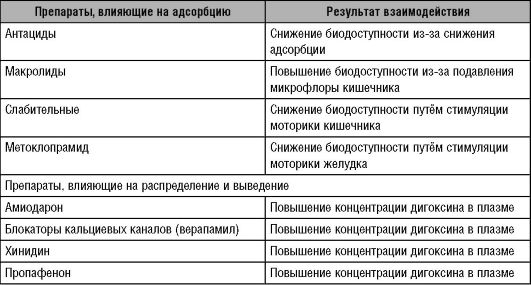 Режим дозирования
Режим дозирования
Высокий объём распределения указывает на то, что препарату потребуется какое-то время, чтобы накопиться в тканях до установления равновесной концентрации. Для того чтобы это произошло быстрее, предусмотрен режим НД (дигитализация) с переходом на поддерживающую дозу.
НД для дигоксина может быть рассчитана по формуле:
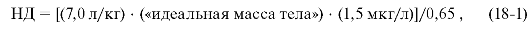 где
7,0 л/кг - объём распределения дигоксина; 1,5 мкг/л - терапевтическая
концентрация в плазме; 0,65 - биодоступность дигоксина.
где
7,0 л/кг - объём распределения дигоксина; 1,5 мкг/л - терапевтическая
концентрация в плазме; 0,65 - биодоступность дигоксина.
«Идеальную массу тела» рассчитывают по номограмме для больных с ожирением (при кахексии учитывают реальную массу).
В случае внутривенного пути насыщения дигоксином используют ту же формулу за исключением биодоступности. Дигитализация с использованием НД носит название «быстрая».
Основные фармакокинетические принципы позволяют вычислить поддерживающую дозу дигоксина. Сначала рассчитывают клиренс дигоксина:
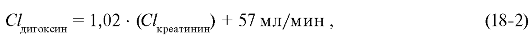 где Clдигоксин - клиренс дигоксина; 1,02 ? (Clкреатинин) - ренальный кли-
где Clдигоксин - клиренс дигоксина; 1,02 ? (Clкреатинин) - ренальный кли-
ренс дигоксина, его рассчитывают, исходя из клиренса креатинина; 57 мл/мин - билиарный клиренс дигоксина.
При тяжёлой сердечной недостаточности эта формула принимает следующий вид (с учётом сниженной почечной и печёночной перфузии):
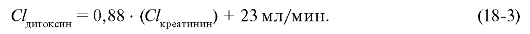 Указанная
формула установлена при обработке фармакокинетических параметров от
большого числа больных с сердечной недостаточностью, принимавших
дигоксин. Полученное значение в мл/мин переводят в л/сут.
Указанная
формула установлена при обработке фармакокинетических параметров от
большого числа больных с сердечной недостаточностью, принимавших
дигоксин. Полученное значение в мл/мин переводят в л/сут.
Клиренс креатинина рассчитывают по формуле Кокрофта- Гаулта:
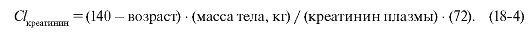 Для женщин полученное значение умножают на 0,85. Таким образом можно рассчитать поддерживающую дозу дигоксина:
Для женщин полученное значение умножают на 0,85. Таким образом можно рассчитать поддерживающую дозу дигоксина:
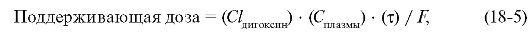 где Сплазмы - желаемая концентрация дигоксина в плазме (1-2 мкг/л); τ - интервал дозирования (1 сут); F - биодоступность (0,65).
где Сплазмы - желаемая концентрация дигоксина в плазме (1-2 мкг/л); τ - интервал дозирования (1 сут); F - биодоступность (0,65).
В настоящее время терапию дигоксином сразу начинают с поддерживающей дозы, при этом равновесная концентрация достигается за 4-6 периодов полувыведения; такой темп насыщения называют «медленная дигитализация».
Терапевтический лекарственный мониторинг
Определение дигоксина в плазме - стандартный метод мониторирования эффективности и безопасности препарата. Терапевтический диапазон лежит в пределах 0,5-1,5 нг/мл. Мониторинг проводят с целью:
• исключения/подтверждения дигиталисной интоксикации;
• индивидуализации дозы препарата;
• оценки комплаентности больного.
Известно, что основные фармакодинамические эффекты препарата (положительный инотропный и отрицательный хронотропный) - это дозозависимые эффекты. Поэтому, согласно основополагающим принципам клинической фармакологии, обычной практикой ведения пациента с сердечной недостаточностью считали назначение максимально переносимых доз препарата для получения наибольшего терапевтического эффекта. Однако, по результатам нескольких крупных исследований, данный подход был пересмотрен, так как:
• стало известно, что терапевтическая и токсическая концентрация дигоксина в плазме нередко перекрываются;
• показано, что отмена дигоксина ведёт к ухудшению симптомов сердечной недостаточности, однако это не связано с тем, какая концентрация препарата в плазме была до отмены - низкая или высокая;
• доказано, что нейромодулирующее действие дигоксина (снижение содержания ренина и норадреналина в крови) проявляется уже
при низком уровне содержания препарата в плазме (1-1,5 нг/мл), причём при увеличении концентрации дигоксина этот эффект не нарастает;
• наиболее высокую смертность среди пациентов с сердечной недостаточностью и синусовым ритмом отмечали в группе с содержанием дигоксина в плазме более 2 нг/мл.
Таким образом, в настоящее время основная тенденция в клиническом применении СГ - отказ от максимально переносимых доз.
Для правильной интерпретации результатов терапевтического мониторинга забор крови должен быть произведён не ранее 6-8 ч после приёма очередной дозы (после завершения фазы распределения препарата в ткани). Наиболее точная концентрация - полученная перед приёмом очередной дозы.
Оценка эффективности и безопасности сердечных гликозидов
При оценке эффективности СГ следует разделять стабильную и декомпенсированную сердечную недостаточность. При декомпенсации фармакотерапия предусматривает комплексный подход, заключающийся в изменении режима дозирования (или назначении) всех основных групп препаратов (диуретики, ингибиторы ангиотензин превращающего фермента, антагонисты рецепторов ангиотензина II, нитраты). СГ - составная часть такого подхода. Поэтому результаты лечения будут зависеть от рационального применения всех препаратов. Например, трудно добиться урежения частоты сердечных сокращений (ЧСС) при мерцательной аритмии в условиях недостаточной дозы диуретиков. С другой стороны, неверно объяснять усиление сократимости сердца только назначением СГ, так как пациент получает препараты, влияющие на пред- и постнагрузку, по закону Франка-Старлинга изменяющие инотропную функцию сердца. По этим причинам оценка эффективности СГ при декомпенсации отражает результаты применения всего комплекса лечебных мероприятий (при условии, что уровень дигоксина находится в пределах терапевтического диапазона). При стабильной сердечной недостаточности, когда врач добавляет СГ к применяемой схеме лечения, динамика одышки, проходимого расстояния (по данным шестиминутного теста с ходьбой), ЧСС отражает действие только СГ (если при этом сопутствующую терапию не изменяли).
Оценка безопасности заключается в мерах по предупреждению и определению проявлений гликозидной интоксикации. Интоксикация
СГ - исторически сложившийся термин, который включает в себя совокупность нежелательных клинико-инструментальных явлений, возникающих при приёме СГ. Следует отметить, что симптомы интоксикации могут возникнуть до наступления какого-либо клинического эффекта. Раньше такие случаи отличали от собственно интоксикации и называли непереносимостью СГ. В настоящее время понятие «непереносимость» входит в термин гликозидной интоксикации. К основным мерам предупреждения интоксикации относят:
• расспрос пациента для определения симптомов интоксикации;
• контроль пульса и ЧСС;
• анализ ЭКГ;
• контроль уровня калия в крови;
• наблюдение за функцией почек (креатинин и азот мочевины);
• коррекцию дозы сопутствующих препаратов, имеющих нежелательное взаимодействие с СГ;
• контроль уровня дигоксина в плазме.
Необходимо отметить, что изменения на ЭКГ, возникающие в процессе лечения СГ («корытообразная» депрессия сегмента ST, укорочение интервала Q-T, изменения зубца Т), не соотносятся с концентрацией СГ в плазме и, рассматриваемые изолированно, не могут быть расценены как признаки насыщения СГ или проявления интоксикации.
Нежелательное действие
Гликозидная интоксикация
Частота гликозидной интоксикации составляет 10-20%. Это обусловлено малой широтой терапевтического действия СГ (токсические дозы препаратов превышают оптимальные терапевтические не более чем в 1,8-2 раза). СГ обладают выраженной способностью к кумуляции; индивидуальная толерантность к СГ у больных колеблется в очень широких пределах. Наименьшую толерантность наблюдают, как правило, у более тяжёлых больных.
Факторы, способствующие развитию интоксикации гликозидами:
• пожилой возраст;
• поздние стадии хронической сердечной недостаточности;
• выраженная дилатация отделов сердца;
• острый инфаркт миокарда;
• выраженная ишемия миокарда;
• воспалительные поражения миокарда;
• гипоксия любой этиологии;
• гипокалиемия и гипомагниемия;
• гиперкальциемия;
• нарушение функций щитовидной железы;
• повышенная активность симпатоадреналовой системы;
• дыхательная недостаточность;
• почечная и печёночная недостаточность;
• нарушения кислотно-основного состояния (алкалоз);
• гипопротеинемия;
• электроимпульсная терапия.
Признаки дигиталисной интоксикации
• Со стороны сердечно-сосудистой системы: желудочковая экстрасистолия (часто бигеминия, полиморфная желудочковая экстрасистолия), узловая тахикардия, синусовая брадикардия, синоатриальная блокада, трепетание и мерцание предсердий, атриовентрикулярные блокады.
• Желудочно-кишечные симптомы: анорексия, тошнота, рвота, диарея, абдоминальные боли, некроз кишечника.
• Глазные симптомы: окрашивание видимых предметов в жёлто- зеленый цвет, мелькание «мушек» перед глазами, снижение остроты зрения, восприятие предметов в уменьшенном или увеличенном виде.
• Неврологические симптомы: нарушения сна, головные боли, головокружения, невриты, парестезии.
• Гематологические симптомы: тромбоцитопеническая пурпура, носовые кровотечения, петехии.
Для подозрения на интоксикацию достаточно определения одного симптома со стороны любого органа или системы. Как правило, самый ранний признак - анорексия и/или тошнота.