Онкология : учебник / М. И. Давыдов, Ш. Х. Ганцев. 2010. - 920 с.
|
|
|
|
ГЛАВА 11 РАК НИЖНЕЙ ГУБЫ
ЭПИДЕМИОЛОГИЯ
В России на долю рака губы в структуре заболеваемости злокачественными новообразованиями мужского и женского населения приходится соответственно 1,4 и 0,4 %. По распространенности рак указанной локализации в 2005 г. находился у мужчин на 10-м месте и у женщин - на 20-м. Причем заболеваемость имеет тенденцию к снижению. В 2007 г. интенсивный показатель был 2,5 на 100 тыс. населения (4,0 - у мужчин и 1,2 - у женщин). Наиболее высокая заболеваемость раком губы зарегистрирована в Чеченской Республике (12,5 на 100 тыс. мужчин и 8,2 - на 100 тыс. женщин) и Республике Алтай (соответственно 9,7 и 3,1).
У мужчин рак нижней губы встречается в 6 раз чаще, чем у женщин, а у сельских жителей - в 2 раза чаще, чем у городского населения.
СПОСОБСТВУЮЩИЕ ФАКТОРЫ.
ОБЛИГАТНЫЙ И ФАКУЛЬТАТИВНЫЙ ПРЕДРАК
Факторами, способствующими возникновению рака нижней губы, являются:
• многократная механическая, термическая, химическая травма (курение, алкоголь, горячая пища, острые края кариозных зубов и корней, некорректно изготовленные зубные протезы, воздействие соединений мышьяка, висмута, ртути);
• неблагоприятные метеорологические условия (ветер, низкая температура воздуха, длительная инсоляция);
• врожденная прогнатия (часть нижней губы остается неприкрытой верхней);
• вирусная инфекция;
• профессиональные вредности.
Предраковые заболевания
К облигатному предраку относят хейлит Манганотти, ограниченный предраковый гиперкератоз, бородавчатый предрак.
Факультативным предраком являются кожный рог, папиллома, кератоакантома, лейкоплакия, гиперкератотическая и язвенная формы красного плоского лишая и красной волчанки, постлучевой стоматит, хронический хейлит.
Хейлит Манганотти проявляется одной или несколькими эрозиями ярко-красного цвета. Эрозии спонтанно эпителизируются, но спустя некоторое время появляются вновь. Иногда эрозии сохраняются в течение многих месяцев, без склонности к кровоточивости. Окружающие ткани красной каймы воспалены.
Ограниченный предраковый гиперкератоз представляет собой участок ороговения полигональной формы с ровной поверхностью. Этот участок чаще погружен в слизистую оболочку красной каймы, но может и возвышаться над ее уровнем. Поверхность покрыта тонкими трудноснимаемыми чешуйками. Фоновые изменения отсутствуют.
Бородавчатый предрак выглядит как безболезненный узелок полушаровидной формы с бородавчатой поверхностью, диаметром 4-10 мм. Цвет очага - от бледно-розового до застойно-красного. Сверху узелок покрыт трудноудаляемыми серыми чешуйками и располагается на неизмененной красной кайме.
Кератоакантома представляет собой опухоль полушаровидной, округлой формы, выступающую над поверхностью нижней губы. В центре имеется западение, которое заполнено роговыми массами. Под роговыми массами - язва с ворсинчатым дном, которая никогда не кровоточит и не имеет отделяемого. Узел желто-коричневого или розового цвета, плотный, растет очень быстро. Самопроизвольно регрессирует через 3-6 мес.
ФОРМЫ РОСТА И ПУТИ МЕТАСТАЗИРОВАНИЯ
Рак нижней губы - злокачественная опухоль из многослойного плоского эпителия красной каймы с вторичным поражением кожи и слизистой оболочки губы. Имеет строение плоскоклеточного ороговевающего или неороговевающего рака. Для плоскоклеточного ороговевающего рака характерны экзофитная форма роста, незначительная инфильтрация окружающих тканей, редкое метастазирование, позднее изъязвление и медленный рост, для плоскоклеточного
неороговевающего - эндофитная (инфильтративная) форма роста, выраженная инфильтрация окружающих тканей, частое метастазирование, раннее изъязвление и быстрый рост.
Лимфогенное метастазирование происходит в 5-8 % случаев в регионарные лимфатические узлы - подчелюстные, подбородочные, глубокие яремные. Гематогенное метастазирование регистрируется в 2 % случаев, преимущественно в легкие.
ДИАГНОСТИКА
При диагностике рака нижней губы используют данные опроса, осмотра, пальпации, морфологического исследования. Для уточнения распространенности опухоли выполняют рентгенографию нижней челюсти при подозрении на ее поражение, рентгенологическое исследование органов грудной клетки. Проводят УЗИ лимфатических узлов шеи. При осмотре желательно пользоваться лупой; пальпировать необходимо как саму опухоль, так и лимфатические узлы шеи. С целью подтверждения диагноза выполняют цитологическое исследование мазков-отпечатков или соскоба с опухолевой язвы, а также пункционного материала из метастатических лимфатических узлов. В большинстве случаев диагноз подтверждается цитологическим методом. Если это не удается, выполняют биопсию опухоли (конхотомом или путем острого иссечения фрагмента опухоли на границе с прилежащей здоровой тканью). Биопсийный материал направляют на морфологическое исследование.
Дифференциальную диагностику рака губы проводят с целой группой заболеваний:
• лейкоплакией;
• гиперкератозом;
• хейлитом Манганотти;
• папилломой;
• туберкулезной язвой;
• сифилитической язвой.
В сомнительных случаях цитологический метод в короткие сроки позволяет исключить или подтвердить диагноз злокачественного процесса.
Верная оценка распространенности опухоли (первичного очага, зон регионарного метастазирования, отдаленных метастазов) необходима для выбора адекватной лечебной тактики.
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ПО СИСТЕМЕ TNM (2002)
Правила классификации
Представленная ниже классификация применима только для рака красной каймы губ, а также слизистой оболочки ротовой полости и малых слюнных желез. В каждом случае необходимо гистологическое подтверждение диагноза.
Анатомические области
Губы:
• наружная часть верхней губы;
• внешняя часть нижней губы;
• спайка губ.
Регионарные лимфатические узлы
Регионарные узлы N для всех анатомических областей головы и шеи (за исключением носоглотки и щитовидной железы) аналогичны. Группы регионарных лимфатических узлов представлены ниже.
1. Подбородочные лимфатические узлы.
2. Поднижнечелюстные лимфатические узлы.
3. Верхние яремные лимфатические узлы.
4. Средние яремные лимфатические узлы.
5. Нижние яремные лимфатические узлы.
6. Поверхностные лимфатические узлы латеральной области шеи (по ходу спинномозгового корешка добавочного нерва).
7. Надключичные лимфатические узлы.
8. Предгортанные, претрахеальные*, паратрахеальные лимфатические узлы.
9. Заглоточные лимфатические узлы.
10. Околоушные лимфатические узлы.
11. Щечные лимфатические узлы.
12. Сосцевидные и затылочные лимфатические узлы.
Обратите внимание!
• Претрахеальные лимфатические узлы иногда относят к Delphian- узлам.
Клиническая классификация TNM
Т - первичная опухоль
Тх - оценка первичной опухоли невозможна. Т0 - первичная опухоль не обнаружена. Tis - рак in situ.
Т1 - размеры опухоли - 2 см в наибольшем измерении.
Т2 - размеры опухоли - от 2,1 до 4 см в наибольшем измерении.
Т3 - размеры опухоли - более 4 см в наибольшем измерении.
Т4 - (для рака губы) - опухоль проникает через компактное вещество кости, поражает нижний альвеолярный нерв, дно ротовой полости, а также кожу лица (на подбородке или носу):
Т4а (для ротовой полости) - опухоль проникает в прилежащие структуры (компактное вещество кости, собственные мышцы языка - подбородочно-язычную, подъязычно-язычную, небно-язычную и шилоязычную мышцу, а также верхнечелюстную пазуху и кожу лица);
T4b - опухоль проникает в жевательное пространство, крыловидные отростки клиновидной кости, а также основание черепа и (или) сдавливает сонную артерию.
Обратите внимание!
Изолированные поверхностные эрозии зубодесневого или костного кармана при первичном расположении опухоли в десне не является достаточным условием для классификации опухоли как Т4а или T4b.
N - регионарные лимфатические узлы
Для всех областей головы и шеи за исключением носоглотки и щитовидной железы:
? - состояние регионарных лимфатических узлов оценить невозможно.
N0 - метастазов в регионарных лимфатических узлах нет.
N1 - метастазы в 1 ипсилатеральный узел диаметром не более 3 см
в наибольшем измерении. N2 - метастазы в 1 ипсилатеральный узел диаметром 3,1-6 см
в наибольшем измерении либо метастазы в несколько
ипсилатеральных узлов, ипсилатеральные и контралатеральные лимфатические узлы или только контралатеральные лимфоузлы диаметром не более 6 см в наибольшем измерении:
?а - метастазы в 1 ипсилатеральный узел диаметром 3,1-6 см;
N2b - метастазы в несколько ипсилатеральных лимфатических узлов диаметром не более 6 см в наибольшем измерении;
?с - метастазы в ипсилатеральные и контралатеральные лимфатические узлы или только в контралатеральные лимфатические узлы диаметром не более 6 см в наибольшем измерении. N3 - метастазы в регионарные лимфатические узлы размером
более 6 см в наибольшем измерении.
Обратите внимание!
Лимфатические узлы срединной линии относятся к ипсилатеральным.
М - отдаленные метастазы
Мх - наличие отдаленных метастазов оценить невозможно.
МО - отдаленных метастазов нет.
М1 - наличие отдаленных метастазов.
Группировка по стадиям
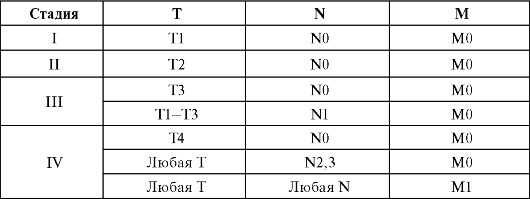 Патоморфологическая классификация pTNM
Патоморфологическая классификация pTNM
Принципы выделения категорий рТ, pN и рМ аналогичны категориям Т, N и М.
КЛИНИЧЕСКАЯ КАРТИНА. ЛЕЧЕНИЕ. ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ
Больные предъявляют жалобы на наличие язвы или уплотнения в области нижней губы, зуда, а в дальнейшем - болей различной интенсивности, дефекта нижней губы, самопроизвольного истечения слюны, затруднения при приеме пищи (рис. 11.1, а). Отмечается отрицательная динамика клинических проявлений болезни - нарастание числа жалоб, увеличение размеров уплотнения или язвы и распространение их на нижнюю челюсть, щеку. Устранение способствующих факторов и противовоспалительные мероприятия неэффективны. Ранние формы рака нижней губы в основном протекают на фоне предраковых заболеваний.
На красной кайме нижней губы можно видеть измененный участок, покрытый серо-коричневой трудноснимаемой коркой; при пальпации он плотный и до присоединения воспалительного компонента безболезненный (рис. 11.1, б).
При снятии корок определяются поверхностные, кровоточащие, бугристые разрастания красного цвета на плотном основании, внешне напоминающие бляшку. Впоследствии эти разрастания увеличиваются в размерах, сливаются, значительно выступают над поверхностью губы, приобретают вид плотного красного или коричневого крупнобугристо-
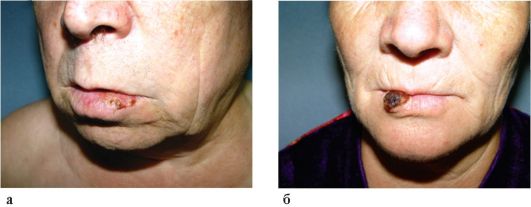 Рис. 11.1. Рак нижней губы, эндофитная форма (а, б)
Рис. 11.1. Рак нижней губы, эндофитная форма (а, б)
го узла на плотном и широком основании, напоминая цветную капусту или бородавку. Поверхность узла местами изъязвлена.
Опухолевая бляшка или узел могут подвергнуться некрозу и часто изъязвляются. Опухолевая язва имеет неправильную форму, неровное дно. Края язвы приподняты, вывернуты. При пальпации края и основание язвы плотные, безболезненные. Вокруг язвы имеется инфильтрация, которая может быть выражена в разной степени. В поздних стадиях язва или узел значительно инфильтрируют подлежащие и окружающие ткани. Инфильтрат может распространяться на соседние анатомические структуры - щеку, подбородок, нижнюю челюсть с деструкцией последней.
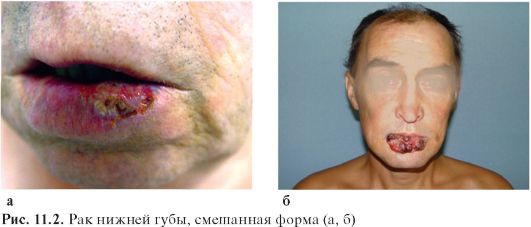
При метастатическом поражении подчелюстные лимфатические узлы увеличены, плотной консистенции, безболезненны, смещаемы при пальпации. В запущенных случаях метастазы, прорастая в нижнюю челюсть, кожу, становятся неподвижными. Позднее превращаются в большие распадающиеся и кровоточащие инфильтраты (рис. 11.2 и 11.3). Нарушается питание, и развивается истощение.
При лечении рака нижней губы применяются следующие методы:
• криотерапия;
• лучевой;
• хирургический;
• химиотерапия.
Криодеструкция. Позволяет без применения хирургического, лучевого и химиотерапевтических методов лечения у больных с начальными стадиями заболевания рассчитывать на хорошие результаты.
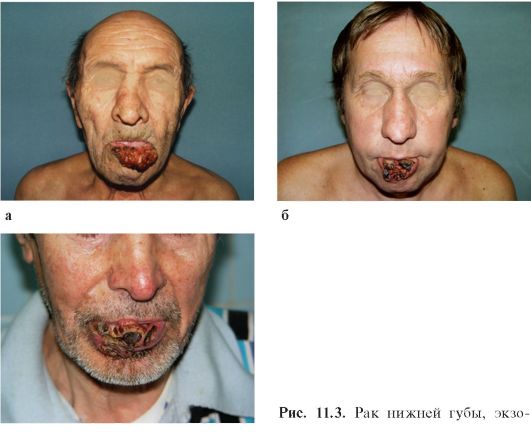 в фитная форма (а-в)
в фитная форма (а-в)
В последние 10 лет для лечения рака нижней губы активно применяется ФДТ, которая может быть использована при начальных стадиях опухолевого процесса, однако в клинике достаточного распространения данная методика не получила.
Лучевая терапия. Перед лечением желательно провести санацию полости рта, удалить металлические протезы. Это уменьшит частоту лучевых осложнений. Лучевую терапию применяют как самостоятельный радикальный метод лечения первичной опухоли I-III стадии.
При опухоли стадии можно использовать близкофокусную рентгенотерапию, внутритканевую гамма-терапию, контактную аппликационную гамма-терапию, облучение электронами СОД - 60 Гр.
При III стадии опухолевого процесса используют сочетанную лучевую терапию: сначала проводят дистанционную гамма-терапию, а затем - близкофокусную рентгенотерапию.
При лечении регионарных метастазов рака нижней губы применяют дистанционную гамма-терапию как этап комбинированного лечения или с паллиативной целью (СОД 30-40 Гр). Облучение регионарных зон проводится одновременно с лучевой терапией первичного очага.
Хирургическое лечение. Может применяться у больных со всеми стадиями заболевания в качестве самостоятельного метода лечения и в комбинации с другими видами терапии (лучевое лечение, полихимиотерапия).
При остаточных опухолях или рецидивах опухоли после лучевой терапии выполняют квадратную или трапециевидную резекцию нижней губы, отступя от края опухоли на 1,5-2 см, с применением различных вариантов пластики дефекта, преимущественно местными тканями.
При местно-распространенном раке выполняется комбинированная резекция нижней губы. Объем операции расширяется при резекции пораженных опухолью соседних анатомических структур (ткани щеки, полости рта, нижней челюсти). Дефект замещается одномоментно с резекционным этапом. Возможны различные варианты пластики дефекта с использованием местных или перемещенных, в том числе реваскуляризированных, лоскутов.
Оперативное лечение регионарных метастазов проводят одновременно с вмешательством на первичном очаге. При полной регрессии первичной опухоли выполняется операция только на лимфатических путях шеи - с лечебной целью при верифицированных метастазах и с профилактической - при высоком риске их реализации (первичный очаг соответствут символу Т3-Т4). Стандартным объемом хирургического вмешательства на лимфатических узлах шеи является фасциально-футлярное иссечение клетчатки шеи. При крупных конгломератах, множественных или ограниченно подвижных метастазах в глубоких яремных или надключичных лимфатических узлах показана операция Крайла. Другие варианты шейной лимфодиссекции (операция Ванаха I, II), описываемые в ранее изданных пособиях, в настоящее время в профильных клиниках не выполняются.
При фасциально-футлярном иссечении шейной клетчатки удаляют следующие группы лимфатических узлов с окружающей их жировой клетчаткой и фасциями шеи единым блоком: верхние, средние, нижние глубокие яремные, надключичные, акцессорные, подчелюстные и подбородочные. В удаляемый препарат также включают
подчелюстную слюнную железу, наружную яремную вену, подкожную мышцу. Операцию выполняют как с одной стороны, так и с обеих.
Операция Крайла - к объему фасциально-футлярного иссечения шейной клетчатки добавляется удаление внутренней яремной вены, грудиноключично-сосцевидной мышцы, добавочного нерва. Операцию выполняют с одной стороны, одномоментная двусторонняя операция Крайла противопоказана.
Полихимиотерапию применяют при лечении отдаленных метастазов рака нижней губы или с паллиативной целью при неоперабельном местно-распространенном процессе. Используются схемы лечения с включением фторурацила и комплексных соединений платины.
ПРОГНОЗ
Прогноз при раке нижней губы зависит от стадии заболевания, степени дифференцировки опухоли, чувствительности опухоли к лучевой терапии.
5-летнее излечение при стадиях составляет до 97 %, при
III стадии и ограниченных рецидивах - 67-80 %, при IV стадии и распространенных рецидивах - 40-55 %.
Вопросы для самоконтроля
1. Назовите предопухолевые заболевания губы.
2. Какие формы рака губы вы знаете?
3. Что такое хейлит Манганотти?
4. В какие лимфатические узлы наиболее часто метастазирует рак губы?
5. Перечислите методы, используемые при диагностике рака губы.
6. Как меняется лечебная тактика в зависимости от стадии рака губы?
7. Каков прогноз при раке губы?