Военно-полевая хирургия.: учебник/Под ред. Е.К. Гуманенко.- 2-е издание. - 2008. - 768 с. : ил.
|
|
|
|
ГЛАВА 19 БОЕВАЯ ТРАВМА ШЕИ
К боевым травмам шеи относятся огнестрельные травмы (пулевые, осколочные ранения, МВР, взрывные травмы), неогнестрельные травмы (открытые и закрытые механические травмы, неогнестрельные ранения) и их различные сочетания.
На протяжении многих столетий частота боевых ранений шеи оставалась неизменной и составляла всего 1-2%. На эти статистические данные огромное влияние оказывала высокая частота гибели раненных в шею на поле боя, которая в патологоанатомическом профиле достигала 11-13%. В связи с совершенствованием средств индивидуальной защиты военнослужащих (шлемов и бронежилетов) и их быстрой авиамедицинской эвакуацией, удельный вес ранений шеи в вооруженных конфликтах последних лет составил 3-4%.
Впервые в мире наиболее полный опыт лечения боевых ранений шеи был обобщен Н.И Пироговым во время Крымской войны (1853-1856 гг.). В период второй мировой войны отечественными ЛОР-специалистами (В.И. Воячеком, К.Л. Хиловым, В.Ф. Ундрицем, Г.Г. Куликовским) были разработаны система и принципы этапного лечения раненных в шею. Тем не менее, из-за сдержанного отношения к ранним оперативным вмешательствам, летальность при ранениях шеи на передовых этапах медицинской эвакуации превышала 54% и почти у 80% раненых развивались тяжелые осложнения.
В локальных войнах и вооруженных конфликтах второй половины XX в. лечебно-диагностическая тактика в отношении раненных в шею приобрела активный характер, направленный на быстрое и полное исключение всех возможных сосудистых и органных повреждений (тактика обязательной диагностической ревизии внутренних структур). При использовании этой тактики во время войны во Вьетнаме летальность при глубоких ранениях шеи снизилась до 15%. На современном этапе в лечении боевых ранений шеи огромное значение имеет ранняя специализированная помощь, при оказании которой летальность среди раненных в шею не превышает 2-6% (Ю.К . Я н о в, Г.И. Буренков, И.М. Самохвалов, А.А. Завражнов).
19.1. ТЕРМИНОЛОГИЯ И КЛАССИФИКАЦИЯ ПОВРЕЖДЕНИЙ ШЕИ
Согласно общим принципам классификации боевой хирургической травмы, различаются изолированные, множественные и сочетанные травмы (ранения) шеи. Изолированной называется травма (ранение) шеи, при которой имеется одно повреждение. Несколько повреждений в пределах шейной области называется множественной травмой (ранением). Одновременное повреждение шеи и других анатомических областей тела (головы, груди, живота, таза, грудного и поясничного отделов позвоночника, конечностей) называется сочетанной травмой (ранением). В тех случаях, когда сочетанное ранение шеи вызвано одним РС (чаще всего сочетанное ранение головы и шеи, шеи и груди) для ясного представления о ходе раневого канала, целесообразно выделять цервикоцеребральные (цервикофациальные, цервико-краниальные) и цервикоторакальные ранения.
Огнестрельные и неогнестрельные ранения шеи бывают поверхностными, распространяющимися не глубже подкожной мышцы (m. platis-ma), и глубокими, распространяющимися глубже нее. Глубокие ранения, даже при отсутствии повреждений сосудов и органов шеи, могут иметь тяжелое течение и заканчиваться развитием тяжелых ИО.
В пределах шейной области могут быть повреждены мягкие ткани и внутренние структуры. К внутренним структурам шеи относятся магистральные и второстепенные сосуды (сонные артерии и их ветви, позвоночная артерия, внутренняя и наружная яремные вены, подключичные сосуды и их ветви), полые органы (гортань, трахея, глотка, пищевод), паренхиматозные органы (щитовидная железа, слюнные железы), шейный отдел позвоночника и спинного мозга, периферические нервы (блуждающие и диафрагмальные нервы, симпатический ствол, корешки шейных и плечевых сплетений), подъязычная кость, грудной лимфатический проток. Для морфологической и нозологической характеристики ранений внутренних структур шеи используются частные классификации (гл. 15, 18, 19, 23).
По характеру раневого канала ранения шеи разделяются на слепые, сквозные (сегментарные, диаметральные, трансцервикальные - проходящие через сагиттальную плоскость шеи) и касательные (тангенциальные) (рис. 19.1).
Необходимо также учитывать локализацию раневого канала относительно предложенных еще Н.И. Пироговым трех зон шеи (рис. 19.2).
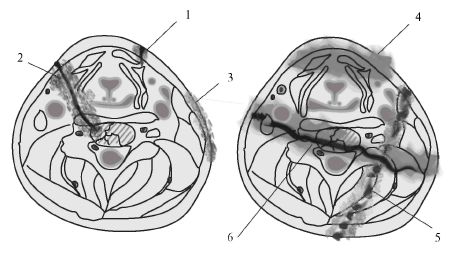
Рис. 19.1. Классификация ранений шеи по характеру раневого канала:
1 - слепое поверхностное; 2 - слепое глубокое; 3 - касательное; 4 - сквозное
сегментарное; 5 - сквозное диаметральное; 6 - сквозное трансцервикальное
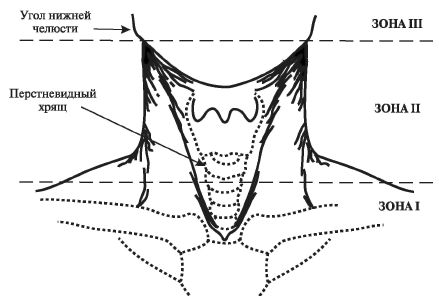
Рис. 19.2. Зоны шеи
Зона I, часто относимая к верхней апертуре груди, располагается ниже перстневидного хряща до нижней границы шеи. Зона II находится в средней части шеи и распространяется от перстневидного хряща до линии, соединяющей углы нижней челюсти. Зона III располагается выше углов нижней челюсти до верхней границы шеи. Необходимость такого деления обусловлена следующими положениями, оказывающими существенное влияние на выбор хирургической тактики: во-первых, значимым различием между зональной локализацией ран и частотой повреждения внутренних структур шеи; во-вторых, принципиальным отличием методов диагностики объема повреждения и оперативных доступов к сосудам и органам шеи в этих зонах.
Более 1/4 всех ранений шеи сопровождаются развитием жизнеугрожа-ющих последствий (продолжающееся наружное и ротоглоточное кровотечение, асфиксия, острое нарушение мозгового кровообращения, воздушная эмболия, восходящий отек ствола головного мозга), которые могут приводить к летальному исходу в первые минуты после ранения.
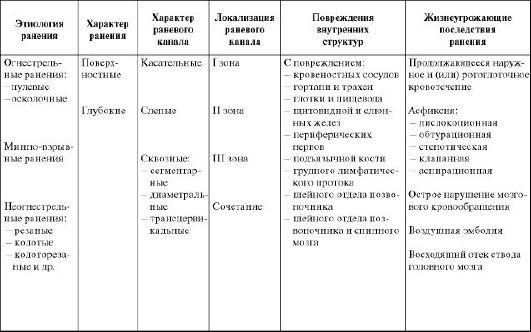
Все приведенные разделы классификации огнестрельных и неогнестрельных ранений шеи (табл. 19.1) служат не только для правильного построения диагноза, но и являются определяющими в выборе рациональной лечебно-диагностической тактики (в особенности разделы, которые описывают характер ранения, локализацию и характер раневого канала).
Механические травмы шеи возникают при прямом ударном воздействии на область шеи (удар тупым предметом), при резком переразгибании и ротации шеи (воздействие ударной волны, падение с высоты, подрыв в бронетехнике) или удушении (во время рукопашного боя). В зависимости от состояния кожного покрова, механические травмы шеи могут быть закрытыми (при целостности кожных покровов) и открытыми (при образовании зияющих ран). Наиболее часто механические травмы шеи сопровождаются повреждением шейного отдела позвоночника и спинного мозга (75-85%). Реже наблюдаются закрытые травмы гортани и трахеи (10-15%), которые в половине случаев сопровождаются развитием дислокационной и стенотической асфиксии. Могут встречаться ушибы магистральных артерий шеи (3-5%), приводящие к их тромбозу с последующим острым нарушением мозгового кровообращения, а также тракционные повреждения периферических нервов (корешков шейного и плечевого сплетений) - 2-3%. В единичных случаях при закрытых травмах шеи происходят разрывы глотки и пищевода.
Таблица 19.1. Классификация огнестрельных и неогнестрельных ранений шеи
Примеры диагнозов ранений и травм шеи:
1. Пулевое касательное поверхностное ранение мягких тканей I зоны шеи слева.
2. Осколочное слепое глубокое ранение мягких тканей II зоны шеи справа.
3. Пулевое сквозное сегментарное ранение I и II зон шеи слева с повреждением общей сонной артерии и внутренней яремной вены. Продолжающееся наружное кровотечение. Острая массивная кровопотеря. Травматический шок II степени.
4. Осколочное множественное поверхностное и глубокое ранение II и III зон шеи с проникающим ранением гортаноглотки. Продолжающееся рото-глоточное кровотечение. Аспирационная асфиксия. Острая кровопотеря. Травматический шок I степени. ОДН II-III степени.
5. Закрытая травма шеи с повреждением гортани. Дислокационная и стенотическая асфиксия. ОДН II степени.
19.2. КЛИНИКА И ОБЩИЕ ПРИНЦИПЫ ДИАГНОСТИКИ ПОВРЕЖДЕНИЙ ШЕИ
Клиническая картина ранений и механической травмы шеи зависит от наличия или отсутствия повреждений внутренних структур.
Повреждения только мягких тканей шеи наблюдаются в 60-75% случаев боевой травмы шеи. Как правило, они представлены слепыми поверхностными и глубокими осколочными ранениями (рис. 19.3 цв. и лл.), касательными и сегментарными пулевыми ранениями, поверхностными ранами и ушибами при механической травме. Для повреждений мягких тканей характерно удовлетворительное общее состояние раненых. Местные изменения проявляются припухлостью, напряжением мышц и болезненностью в области раны или в месте приложения удара. В некоторых случаях из ран шеи наблюдается неинтенсивное наружное кровотечение или по ходу раневого канала формируется ненапряженная гематома. Следует помнить, что при поверхностных огнестрельных ранениях (чаще пулевых касательных) за счет энергии бокового удара могут происходить повреждения внутренних структур шеи, которые вначале не имеют каких-либо клинических проявлений и диагностируются уже на фоне развития тяжелых осложнений (острого нарушения мозгового кровообращения при ушибе и тромбозе общей или внутренней сонных артерий, тетрапареза при ушибе и восходящем отеке шейных сегментов спинного мозга, стенотической асфиксии при ушибе и отеке подскладочного пространства гортани).
Клиническая картина повреждений внутренних структур шеи определяется тем, какие сосуды и органы повреждены, или же сочетанием этих повреждений. Чаще всего (в 70-80% случаев) внутренние структуры повреждаются при ранении II зоны шеи, в особенности при сквозном диаметральном (в 60-70% случаев) и сквозном трансцерви-кальном (в 90-95% случаев) ходе раневого канала. У 1/3 раненых встречаются повреждения двух и более внутренних структур шеи.
Для повреждений магистральных сосудов шеи характерно интенсивное наружное кровотечение, рана шеи в проекции сосудистого пучка, напряженная внутритканевая гематома и общеклинические признаки кровопотери (геморрагического шока). Сосудистые повреждения при цервикоторакальных ранениях в 15-18% случаев сопровождаются образованием гематомы средостения или тотального гематоракса. При аускультации гематом на шее можно выслушать сосудистые шумы, которые указывают на формирование артерио-венозного соустья или ложной аневризмы. Достаточно специфичными признаками повреждения общей и внутренней сонных артерий являются контралатеральный гемипарез, афазия и синдром Клода Бернара - Горнера. При ранении подключичных артерий наблюдается отсутствие или ослабление пульса на лучевых артериях.
Основными физикальными симптомами повреждения полых органов (гортани, трахеи, глотки и пищевода) являются дисфагия, дисфония, диспноэ, выделение воздуха (слюны, выпитой жидкости) через рану шеи, распространенная или ограниченная подкожная эмфизема области шеи и асфиксия. У каждого второго раненого с такими повреждениями отмечается также ротоглоточное кровотечение, кровохарканье или сплевывание крови. В более поздние сроки (на 2-3-и сутки), проникающие повреждения полых органов шеи проявляются симптомами тяжелой раневой инфекции (флегмонами шеи и медиастинитом).
При ранениях шейного отдела позвоночника и спинного мозга чаще всего наблюдаются тетраплегия (синдром Броун - Секара) и истечение из раны спинномозговой жидкости. Повреждение нервов шеи можно заподозрить по наличию парциальных двигательных и чувствительных расстройств со стороны верхних конечностей (плечевое сплетение), пареза лицевой мускулатуры (лицевой нерв) и голосовых связок (блуждающий или возвратный нерв).
Ранения щитовидной железы характеризуются интенсивным наружным кровотечением или образованием напряженной гематомы, слюнных (поднижнечелюстных и околоушных) желез - кровотечением
и скоплением слюны в ране. При повреждении грудного лимфатического протока наблюдается лимфорея из раны или образование хило-торакса (при цервикоторакальных ранениях), которые проявляются на 2-3-и сут.
Клиническая диагностика ранений сосудов и органов шеи не представляет трудностей, когда имеются достоверные признаки повреждения внутренних структур: продолжающееся наружное или ротоглоточное кровотечение, нарастающая внутритканевая гематома, сосудистые шумы, выделение воздуха, слюны или спинномозговой жидкости из раны, паралич Броун - Секара. Эти признаки встречаются не более чем у 30% раненых и являются абсолютным показанием к выполнению неотложных и срочных оперативных вмешательств. Остальным раненым, даже при полном отсутствии каких-либо клинических проявлений ранений внутренних структур, необходим комплекс дополнительных (рентгенологических и эндоскопических) исследований.
Среди рентгенологических методов диагностики наиболее простым и доступным является рентгенография шеи в прямой и боковой проекциях. На рентгенограммах можно обнаружить инородные тела, эмфизему перивисцеральных пространств, переломы позвонков, подъязычной кости и гортанных (особенно кальцифицированных) хрящей. Для диагностики повреждений глотки и пищевода используется пероральная контрастная рентгеноскопия (рентгенография), но тяжелое и крайне тяжелое состояние большинства раненных в шею не позволяет применять этот метод. Ангиография через катетер, введенный в дугу аорты по методу Seldinger?а, является «золотым стандартом» в диагностике повреждений четырех магистральных артерий шеи и их основных ветвей. При наличии соответствующего оборудования в ходе ангиографии возможна эндоваскулярная остановка кровотечения из позвоночной артерии и труднодоступных для открытого вмешательства дистальных ветвей наружной сонной артерии. Неоспоримыми преимуществами при исследовании сосудов шеи (быстрота, высокая разрешающая способность и информативность, а главное - малоинвазивность) обладает спиральная КТ (СКТ) с ангиоконтрастированием. Основными симптомами сосудистой травмы на СК-томограммах являются экстравазация контраста, тромбоз отдельного участка сосуда или его сдавление паравазальной гематомой, формирование артерио-венозной фистулы (рис. 19.4).
При ранениях полых органов шеи на СК-томограммах можно увидеть газ, расслаивающий перивисциральные ткани, отек и утолщение их слизистой, деформацию и сужение воздушного столба.
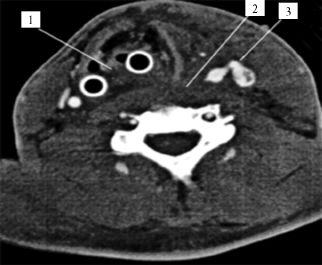
Рис. 19.4. СКТ с ангиоконтрастированием у раненого с краевым повреждением общей сонной артерии и внутренней яремной вены: 1 - смещение пищевода и гортани внутритканевой гематомой; 2 - формирование гематомы в предпозвоночном пространстве; 3 - артерио-венозная фистула
Более специфичными методами диагностики повреждений полых органов шеи являются эндоскопические исследования. При прямой фаринголарингоскопии (которая может выполняться ларингоскопом или простым шпателем) абсолютным признаком проникающего ранения глотки или гортани является видимая рана слизистой, косвенными признаками - скопление крови в гортаноглотке или нарастающий надгортанный отек. Аналогичные симптомы повреждения полых органов шеи выявляются при проведении фиброларинготрахео- и фиброфарингоэзофагоскопии.
Для исследования состояния мягких тканей, магистральных сосудов, спинного мозга также применяются ядерная МРТ, ультразвуковое сканирование и допплерография. Для диагностики глубины и направления раневого канала шеи только в условиях операционной (в связи с опасностью возобновления кровотечения) можно произвести исследование раны зондом.
Следует отметить, что большинство из вышеперечисленных методов диагностики могут быть выполнены только на этапе оказания СХП. Это
• обстоятельство является одной из причин применения у раненных в шею диагностической операции - ревизии внутренних структур. Современный опыт оказания хирургической помощи в локальных войнах и вооруженных конфликтах показывает, что диагностическая ревизия обязательна при всех глубоких слепых, сквозных диаметральных и трансцервикальных ранениях II зоны шеи, даже если результаты инструментального обследования оказываются отрицательными. Раненым с локализацией ран в I и/или III зонах шеи без клинической симптоматики повреждения сосудистых и органных образований целесообразно провести рентгенологическую и эндоскопическую диагностику, и оперировать их только по факту выявления инструментальных признаков повреждения внутренних структур. Рациональность такого подхода в лечении боевых ранений шеи обусловлена следующими причинами: в силу относительно большей анатомической протяженности и малой защищенности II зоны шеи ее ранения встречаются в 2-2,5 раза чаще, чем ранения других зон. При этом повреждения внутренних структур шеи при ранениях II зоны наблюдаются в 3-3,5 раза чаще, чем в I и III зонах; •типичный оперативный доступ для ревизии и хирургического вмешательства на сосудах и органах II зоны шеи малотравматичен, редко сопровождается значительными техническими трудностями и не занимает много времени. Диагностическая ревизия внутренних структур шеи выполняется с соблюдением всех правил хирургического вмешательства: в оборудованной операционной, под общей анестезией (эндотрахеальный интубационный наркоз), при участии полноценных хирургической (как минимум двухврачебной) и анестезиологической бригад. Обычно она производится из доступа вдоль внутреннего края грудино-клю-чично-сосцевидной мышцы на стороне локализации раны (рис. 19.5). При этом раненый укладывается на спину с валиком под лопатками, а голова его поворачивается в сторону, противоположную стороне оперативного вмешательства.
Если во время проведения операции заподозрено контрала-теральное повреждение, то возможно выполнение аналогичного доступа с противоположной стороны.
Несмотря на большое количество отрицательных результатов диагностической ревизии внутренних структур шеи (до 57%), это оперативное вмешательство позволяет практически во всех случаях своевременно поставить точный диагноз и избежать тяжелых осложнений.
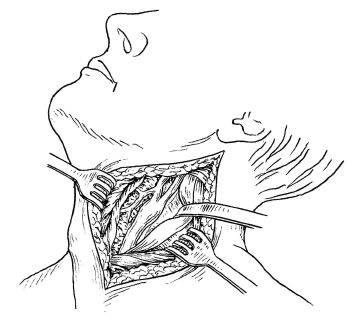
Рис. 19.5. Доступ для проведения диагностической ревизии внутренних структур во II зоне шеи
19.3 ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ПОВРЕЖДЕНИЙ ШЕИ
При оказании помощи раненным в шею необходимо решить следующие основные задачи:
• устранить жизнеугрожающие последствия ранения (травмы)
• шеи; восстановить анатомическую целостность поврежденных внутренних структур; •осуществить профилактику возможных (инфекционных и неинфекционных) осложнений и создать оптимальные условия для заживления ран. Жизнеугрожающие последствия ранения (асфиксия, продолжающееся наружное или ротоглоточное кровотечение и т.д.) наблюдаются у каждого четвертого раненного в шею. В основе их лечения лежат неотложные манипуляции и операции, которые производятся без
предоперационной подготовки, нередко без анестезии и параллельно с реанимационными мероприятиями. Устранение асфиксии и восстановление проходимости верхних дыхательных путей производится наиболее доступными методами: интубацией трахеи, типичной тра-хеостомией, атипичной трахеостомией (коникотомией, введением интубационной трубки через зияющую рану гортани или трахеи). Остановка наружного кровотечения первоначально производится временными методами (введением пальца в рану, тугой тампонадой раны марлевой салфеткой или катетером Фолея), а затем выполняются типичные доступы к поврежденным сосудам с осуществлением окончательного гемостаза путем их лигирования или проведения восстановительной операции (сосудистый шов, сосудистая пластика).
Для доступа к сосудам II зоны шеи (сонным артериям, ветвям наружной сонной и подключичной артерий, внутренней яремной вене) применяется широкий разрез по медиальному краю грудино-ключич-но-сосцевидной мышцы на стороне повреждения (рис. 19.5). Доступ к сосудам I зоны шеи (плечеголовному стволу, подключичным сосудам, проксимальному участку левой общей сонной артерии) обеспечивается путем комбинированных, достаточно травматичных разрезов с пере-пиливанием ключицы, стернотомии или торакостернотомии. Доступ к сосудам, расположенным близко к основанию черепа (в III зоне шеи), достигается разделением грудино-ключично-сосцевидной мышцы перед местом ее прикрепления к сосцевидному отростку и/или вывихом височ-но-нижнечелюстного сустава и смещением нижней челюсти кпереди.
У раненных в шею без жизнеугрожающих последствий ранения оперативное вмешательство на внутренних структурах выполняется только после предоперационной подготовки (интубации трахеи и ИВЛ, восполнения ОЦК, введения зонда в желудок и т.д.). Как правило, используется доступ по внутреннему краю грудино-ключично-сосце-видной мышцы на стороне повреждения, позволяющий произвести ревизию всех основных сосудов и органов шеи. При сочетанных ранениях (травмах) основополагающим является принцип иерархии оперативных вмешательств в соответствии с доминирующим повреждением.
Для восстановления целостности поврежденных внутренних структур шеи применяют следующие виды оперативных вмешательств.
Магистральные сосуды шеи восстанавливаются боковым или циркулярным сосудистым швом. При неполных краевых дефектах сосудистой стенки используется аутовенозная заплата, при полных обширных дефектах - аутовенозная пластика. Для профилактики ишемического
повреждения головного мозга, которое может произойти за период восстановления сонных артерий (особенно при разомкнутом Виллизиевом круге) применяется интраоперационное временное протезирование. Восстановление общей и внутренней сонных артерий противопоказано в случаях отсутствия по ним ретроградного кровотока (признак тромбоза дистального русла внутренней сонной артерии).
Без каких-либо функциональных последствий возможна одно-или двусторонняя перевязка наружных сонных артерий и их ветвей, односторонняя перевязка позвоночной артерии и внутренней яремной вены. Перевязка общей или внутренней сонной артерий сопровождается 40-60% летальностью, а у половины выживших раненых формируется стойкий неврологический дефицит.
При отсутствии острой массивной кровопотери, обширного травматического некроза и признаков раневой инфекции, раны глотки и пищевода должны
быть ушиты двухрядным швом. Линию швов желательно прикрыть прилежащими
мягкими тканями (мышцами, фасцией). Восстановительные вмешательства
обязательно завершаются постановкой трубчатых (лучше двухпросветных)
дренажей и введением зонда в желудок через нос или грушевидный синус
глотки. Первичный шов полых органов противопоказан при развитии флегмон
шеи и меди-астинита. В таких случаях производится: ВХО ран шеи из
широких разрезов с применением большеобъемных противовоспалительных
блокад; область раневого канала и клетчатка средостения дренируются
широкими двухпросветными трубками; для обеспечения энтерального питания
выполняется гастроили еюностомия; небольшие раны полых органов (до
Небольшие раны (до
уровне 3-4 колец трахеи, а операция завершается формированием ларингофиссуры путем сшивания краев кожи и стенок гортани с тампонадой ее полости по Микуличу.
Раны щитовидной железы ушиваются гемостатическими швами. Размозженные участки резецируются или выполняется гемиструмэк-томия. При огнестрельных ранениях поднижнечелюстной слюнной железы, во избежание формирования слюнных свищей, лучше произвести полное ее удаление.
Повреждения грудного лимфатического протока на шее обычно лечатся его перевязкой в ране. Осложнений при перевязке, как правило, не наблюдается.
В основе профилактики осложнений и создания оптимальных условий для заживления ран при боевых ранениях шеи лежит операция - ПХО. По отношению к ранениям шеи ПХО имеет ряд особенностей, вытекающих из патоморфологии повреждения и анатомического строения шейной области. Во-первых, она может выполняться как самостоятельная операция рассечения - иссечения нежизнеспособных тканей (при клинико-инструментальном исключении всех возможных органных и сосудистых повреждений, т.е. при ранении только мягких тканей шеи). Во-вторых, включать в себя как хирургическое вмешательство на поврежденных сосудах и органах шеи, так и диагностическую ревизию внутренних структур шеи.
При выполнении ПХО раны мягких тканей шеи, ее этапы сводятся к следующему:
• рациональное для заживления (формирования тонкого кожного рубца) рассечение отверстий раневого канала;
• удаление поверхностно расположенных и легкодоступных инородных тел;
• в связи с наличием важных анатомических образований (сосудов, нервов) на ограниченной площади - осторожное и экономное иссечение нежизнеспособных тканей;
• оптимальное дренирование раневого канала.
Хорошее кровоснабжение шейной области, отсутствие признаков раневой инфекции и возможность последующего лечения в стенах одного лечебного учреждения позволяют закончить ПХО ран шеи наложением первичного шва на кожу. У таких раненых дренирование всех образовавшихся карманов выполняется трубчатыми, желательно двухпросветными, дренажами. В последующем осуществляется фракционное (не реже 2 раз в сут) или постоянное (по типу приточ-
но-отливного дренирования) промывание раневой полости раствором антисептика в течение 2-5 дней. Если после ПХО ран шеи формируются обширные тканевые дефекты, то зияющие в них сосуды и органы (по возможности) прикрываются неизмененными мышцами, в образовавшиеся полости и карманы вводятся пропитанные водорастворимой мазью марлевые салфетки, а кожа над салфетками сближается редкими швами. В последующем могут быть выполнены: повторная ПХО, наложение первичного отсроченного или вторичного (раннего и позднего) швов, в т.ч. и кожная пластика.
Хирургическая тактика по отношению к инородным телам шеи основывается на «четвертичной схеме» В.И. Воячека (1946). Все инородные тела шеи подразделяются на легкодоступные и труднодоступные, а по обусловливаемой ими реакции - на вызывающие какие-либо расстройства и не вызывающие таковых. В зависимости от сочетания топографии и патоморфологии инородных тел, возможны четыре подхода к их удалению.
1. Легкодоступные и вызывающие расстройства - удаление обязательно в ходе первичного оперативного вмешательства.
2. Легкодоступные и не вызывающие расстройств - удаление показано при благоприятной обстановке или при настойчивом желании раненого.
3. Труднодоступные и сопровождающиеся расстройствами соответствующих функций - показано удаление, но с особой осторожностью, квалифицированным специалистом и в условиях специализированного стационара.
4. Труднодоступные и не вызывающие расстройств - операция или противопоказана, или выполняется при появлении угрозы тяжелых осложнений.
19.4. ПОМОЩЬ НА ЭТАПАХ МЕДИЦИНСКОЙ ЭВАКУАЦИИ
Первая помощь. Устраняется асфиксия путем очистки полости рта и глотки салфеткой, введения воздуховода (дыхательной трубки ТД-10) и придания раненому фиксированного положения «на боку» на стороне раны. Наружное кровотечение вначале останавливается пальцевым прижатием сосуда в ране. Затем накладывается давящая повязка с противоупором через руку (рис. 19.6 цв. илл.). При ранении
шейного отдела позвоночника производится иммобилизация головы повязкой-воротником с большим количеством ваты вокруг шеи. На раны накладывается асептическая повязка. С целью обезболивания внутримышечно вводится анальгетик (промедол 2%-1,0) из шприц-тюбика.
Доврачебная помощь. Устранение асфиксии осуществляется теми же способами, что и при оказании первой помощи. В случаях развития обтурационной и клапанной асфиксий, фельдшером выполняется коникотомия или через зияющую рану гортани или трахеи в их просвет вводится трахеостомическая канюля. При необходимости производится ИВЛ с помощью ручного дыхательного аппарата и осуществляется ингаляция кислорода. При продолжающемся наружном кровотечении производится тугая тампонада раны, накладывается давящая повязка с противоупором через руку или лестничную шину (рис. 19.7 цв. илл.). Раненым с признаками тяжелой кровопотери осуществляется внутривенное введение плазмозамещающих растворов (400 мл 0,9% раствора натрия хлорида или других кристаллоидных растворов).
Первая врачебная помощь. В вооруженном конфликте первая врачебная помощь рассматривается как предэвакуационная подготовка к авиамедицинской эвакуации тяжелораненных в шею непосредственно в МВГ 1-го эшелона для оказания ранней специализированной хирургической помощи. В крупномасштабной войне после оказания первой врачебной помощи все раненые эвакуируются в омедб (омедо).
• В неотложных мероприятиях первой врачебной помощи нуждаются раненые с жизнеугрожающими последствиями ранения шеи (асфиксией, продолжающимся наружным или ротоглоточным кровотечением). Им в условиях перевязочной в неотложном порядке выполняется: при нарушениях дыхания - интубация трахеи (при стеноти-ческой асфиксии), атипичная (рис. 19.8 цв. илл.) или типичная трахеостомии (в случаях развития обтурационной или клапанной асфиксии), санация трахеобронхиального дерева и придание фиксированного положения «на боку» на стороне раны (при аспи-рационной асфиксии); •при наружном кровотечении из сосудов шеи - наложение давящей повязки с противоупором через руку или лестничную шину, либо тугая тампонада раны по Биру (с ушиванием кожи над тампоном). При ротоглоточных кровотечениях, после выполнения трахеостомии или интубации трахеи, производится тугая тампонада полости ротоглотки;
• при всех глубоких ранениях шеи - транспортная иммобилизация шеи воротником Шанса или шиной Башманова (см. Гл. 15) в целях профилактики возобновления кровотечения и/или усугубления тяжести возможных повреждений шейного отдела позвоночника; •при явлениях травматического шока - инфузия плазмозамеща-ющих растворов, применение глюкокортикоидных гормонов и анальгетиков; •при сочетанных ранениях с повреждением других областей тела - устранение открытого или напряженного пневмоторакса, остановка наружного кровотечения другой локализации и транспортная иммобилизация при переломах костей таза или конечностей. Раненые с признаками повреждения внутренних структур шеи, но без жизнеугрожающих последствий ранения нуждаются в первоочередной эвакуации для оказания специализированной хирургической помощи по неотложным показаниям. Мероприятия первой врачебной помощи таким раненым оказываются в сортировочной палатке и заключаются в исправлении сбившихся повязок, иммобилизации шеи, введении анальгетиков, антибиотиков и столбнячного анатоксина. При развитии шока и кровопотери не задерживая эвакуации раненым налаживается внутривенное введение плазмозамещающих растворов.
Остальным раненным в шею первая врачебная помощь оказывается в порядке очереди в сортировочной с эвакуацией во 2-3-ю очередь (исправляются сбившиеся повязки, вводятся анальгетики, антибиотики и столбнячный анатоксин).
Квалифицированная медицинская помощь. В вооруженном конфликте с налаженной авиамедицинской эвакуацией, раненые из медицинских рот отправляются непосредственно в МВГ 1-го эшелона. При доставке раненных в шею в омедб (омедо СпН) им производится предэвакуационная подготовка в объеме первой врачебной помощи. Квалифицированная хирургическая помощь оказывается только по жизненным показаниям и в объеме первого этапа тактики запрограммированного многоэтапного лечения - «damage control» (см. гл. 10). Производится устранение асфиксии путем интубации трахеи, выполнением типичной (рис. 19.9 цв. илл) или атипичной трахео-стомии. Осуществляется временная или окончательная остановка кровотечения путем наложения сосудистого шва, перевязки сосуда или тугой тампонадой области повреждения, либо временнего протезирования сонных артерий (рис. 19.10 цв. илл.). Дальнейшее инфицирование мягких тканей шеи содержимым полых органов
предотвращается путем наложения на их стенку однорядного шва или подведения мазевых тампонов к месту повреждения. Обязательно устанавливается назогастральный зонд. При ранении шейного отдела позвоночника производится иммобилизация шеи ватно-мар-левым воротником Шанса. Дальнейшая эвакуация раненных в шею после устранения жизнеугрожающих последствий ранения осуществляется на фоне проводимой интенсивной терапии и под контролем анестезиолога-реаниматолога.
В условиях крупномасштабной войны или при нарушении эвакуации раненых в омедб (омедо) объем КХП вынужденно может быть расширен до проведения срочных операций, которые включают оперативные вмешательства на сосудах (сосудистый шов или пластика, временное протезирование, перевязка) и на полых органах шеи (ушивание небольших ран, наложение трахеостомы или ларингофиссуры, выведение эзофагостомы и т.д.), а также проведение диагностической ревизии внутренних структур шеи (при глубоких ранениях II зоны) и ПХО (при ранении мягких тканей шеи).
Специализированная медицинская помощь раненным в шею в вооруженном конфликте оказывается в МВГ 1-го эшелона. При проведении сортировки выделяют четыре группы.
1. Раненые, нуждающиеся в неотложной хирургической помощи: - с продолжающимся или возобновившимся наружным и/или ротогло-точным кровотечением;
- с асфиксией или нарастающими явлениями дыхательной недостаточности;
- с признаками шока и острой массивной кровопотери при наличии изолированного ранения шеи;
- с напряженной или быстро нарастающей гематомой области шеи;
- с усугубляющейся очаговой неврологической симптоматикой (нарушение сознания, синдром Клода Бернара-Горнера, гемипарез или гемиплегия). Они оперируются в первую очередь в объеме, максимально необходимом для устранения жизнеугрожающих последствий ранения.
2. Раненые, нуждающиеся в хирургической помощи по срочным показаниям:
- с достоверными клиническими симптомами повреждения кровеносных сосудов и полых органов шеи;
- с глубокими ранениями II зоны шеи, в особенности при слепом, диаметральном или трансцервикальном ходе раневого канала.
Они оперируются во вторую очередь без проведения дополнительных инструментальных исследований (1-я подгруппа) либо в порядке диагностики производится диагностическая ревизия внутренних структур шеи (2-я подгруппа).
3. Раненые, нуждающиеся в активной инструментальной диагностике повреждений внутренних структур шеи и динамическом наблюдении. К ним относятся раненые с ранением I и/или III зон шеи без клинической симптоматики повреждения сосудистых и органных образований. Им проводится вся возможная рентгенологическая и эндоскопическая диагностика. При выявлении инструментальных признаков повреждения внутренних структур шеи, выполняется соответствующее оперативное вмешательство, при их отсутствии - производится ПХО (либо туалет) ран мягких тканей с последующим динамическим наблюдением и рекомендацией обязательного дообследования в ВГ 2-го и 3-го эшелонов.
4. Раненые с поверхностными слепыми и касательными ранениями шеи. Для установления характера ранения и исключения возможных дистантных повреждений сосудов и нервов шеи им производится физикальное обследование и осмотр ран в условиях перевязочной. При слепом характере поверхностных огнестрельных ранений обязательна обзорная рентгенография шеи в 2-х проекциях. Местное лечение ран осуществляется по общим принципам лечения ран мягких тканей (ПХО обширных огнестрельных ран, туалет и дренирование точечных огнестрельных ран, ушивание колото-резаных ран).
При наличии тяжелых сочетанных доминирующих повреждений других областей тела, операции на шее в первой группе раненых производятся в минимальном объеме (трахеостомия, тугая тампонада раны, перевязка сосудов, временное протезирование магистральных артерий) с последующим либо одномоментным (симультанным) выполнением неотложных вмешательств на других анатомических областях. Раненые второй, третьей и четвертой групп оперируются по поводу ранений шеи после завершения неотложных и срочных вмешательств на других областях тела.
В крупномасштабной войне СХП раненным в шею оказывается в ВПНхГ. Раненые с поверхностными ранениями шеи эвакуируются в ВПГЛР. Долечивание раненных в шею с длительными сроками лечения - ликвидация стенозов гортани и трахеи, закрытие пищеводных
и глоточных свищей, устранение артериальных аневризм и разобщение артерио-венозных соустий - осуществляется в ТГЗ.
Контрольные вопросы:
1. Что является критерием разделения ранений шеи на поверхностные и глубокие?
2. Перечислите особенности ранений каждой из трех зон шеи.
3. Повреждение каких зон шеи характерно для цервикокраниаль-ных и цервикоторакальных ранений?
4. О повреждении какого анатомического образования может свидетельствовать наличие подкожной эмфиземы шеи? Обоснуйте ответ.
5. С какой целью выполняется диагностическая ревизия внутренних структур шеи?
6. Перечислите методы временной остановки кровотечения при продолжающемся кровотечении из раны шеи.
7. Какие диагностические методы используются для подтверждения повреждений внутренних структур шеи?
8. При ранении какой стороны шеи необходимо исключать повреждение грудного лимфатического протока? Обоснуйте ответ.
9. В чем особенности «четвертичной схемы» В.И. Воячека по отношению к инородным телам шеи?
10. Развитие каких осложнений наиболее вероятно при поздней диагностике повреждений полых органов шеи?