Военно-полевая хирургия.: учебник/Под ред. Е.К. Гуманенко.- 2-е издание. - 2008. - 768 с. : ил.
|
|
|
|
ГЛАВА 16 БОЕВАЯ ТРАВМА ОРГАНА ЗРЕНИЯ
В период Великой Отечественной войны 1941-1945 гг. боевые повреждения глаз составили 1-2%. В условиях современных войн частота боевых санитарных потерь офтальмологического профиля возросла до 4,5% в Афганистане (1979-1989 гг.) и до 8% - на Северном Кавказе (1999-2002 гг.), что связано, в первую очередь, с увеличением применения осколочных снарядов и взрывных боеприпасов.
Хирургия боевых ранений глаз вплоть до второй мировой войны сводилась к ушиванию ран кожи век и покрытию дефектов стенки глазного яблока конъюнктивой, либо - к энуклеации. В ходе Великой Отечественной войны под руководством Б.Л. Поляка были разработаны основные принципы микрохирургического лечения травм органа зрения. Впоследствии он доказал целесообразность и эффективность закрытия зияющих ран глазного яблока роговичными и склеральными швами.
В послевоенные годы офтальмотравматология получила развитие главным образом в работах В.В. Волкова, Р.А. Гундоровой, Р.Л. Трояновского, В.Ф. Даниличева, М.М. Шишкина, И.Б. Максимова, Э.В. Бойко. Основными достижениями современной военной офтальмологии являются внедрение витреоретинальных технологий в микрохирургическую обработку ран глазного яблока, совершенствование технологий локализации удаления внутриглазных инородных тел (ВГИТ), реконструктивная микрохирургия при ожогах глаза и повреждениях глазницы и вспомогательных органов глаза.
16.1. ОПРЕДЕЛЕНИЕ И ТЕРМИНОЛОГИЯ БОЕВЫХ ПОВРЕЖДЕНИЙ ОРГАНА ЗРЕНИЯ
Различные виды современного оружия вызывают повреждения органа зрения воздействием механических, термических, химических, радиационных, световых, токсических и других факторов, что приводит к поражениям органа зрения. Они составляют боевую травму органа зрения. По локализации повреждения органа зрения делятся на ранения и травмы глазного яблока, вспомогательных органов и глазницы.
Согласно определениям военно-полевой хирургии, сочетание повреждения органа зрения с другими повреждениями различных областей и органов головы, требующих участия в лечении врачей-хирургов нескольких специальностей (офтальмохирургов, нейрохирургов, челюстно-лицевых хирургов, ЛОР-хирургов), трактуются как множественные травмы головы.
Травмы глаз бывают изолированными, когда нанесено одно повреждение, а так же множественными, в случае нескольких повреждений (например - россыпью дроби).
При воздействии на орган зрения нескольких поражающих факторов (при ядерном взрыве, минно-взрывных ранениях) возникают его комбинированные поражения.
Важным для военно-полевой хирургии является деление всех травм (ранений) глазного яблока на открытые травмы глаза (ОТГ) и закрытые травмы глаза (ЗТГ). Морфологическим критерием такого деления является целостность роговично-склеральной капсулы глаза. Это принципиальное положение определяет лечебно-эвакуационную характеристику раненых с повреждением глаз - раненые с ОТГ относятся к категории тяжелораненых (даже при изолированном его повреждении, когда раненый сохраняет способность к самостоятельному передвижению и к самообслуживанию) и нуждаются в срочной эвакуации для оказания ранней специализированной офтальмологической помощи.
Термины, описывающие повреждения вспомогательных органов глаза, в целом, не требуют пояснений. Термином проникающее ранение глазницы обозначается ранение, сопровождающееся повреждением стенок глазницы или тарзоорбитальной фасции.
Ожоги глаз по этиологии разделяются на химические и термические. Химические ожоги глаз, наносимые щелочами, вызывают колликваци-онный некроз, способствующий проникновению повреждающего агента вглубь ткани. При ожогах кислотой в тканях развивается коа-гуляционный некроз. Способность большинства кислот проникать в собственное вещество роговицы выражена в значительно меньшей степени, чем у щелочей.
В период Великой Отечественной войны ожоги составляли около 6% от всех боевых травм органа зрения. Среди них преобладали термические ожоги (воспламенившимся бензином в бронетехнике, пламенем из огнемета, горячим паром на корабле и пр.). В современной крупномасштабной войне с применением оружия массового поражения и
боевых огнесмесей возможно значительное возрастание числа раненых и пораженных с ожогами глаз. В основном это может произойти за счет профильных ожогов открытых частей тела от светового излучения ядерного взрыва, а также ожогов пламенем от возгорания одежды, боевой техники, защитных сооружений и т.д. В итоге доля раненых, нуждающихся в офтальмологической помощи, может возрасти до 12 - 13% от числа всех санитарных потерь хирургического профиля.
В основе организации медицинской помощи раненым и пораженным с повреждением глаз лежит важный принцип военно-полевой хирургии. При отсутствии прямой угрозы жизни, ведущим среди сочетанных и множественных повреждений следует считать повреждение глаз, угрожающее потерей зрения, что приводит к наиболее тяжелому из всех видов инвалидности. Поэтому виды и тяжесть ведущего повреждения глаз регламентирует необходимость первоочередного оказания ранней специализированной офтальмологической помощи.
16.2. КЛАССИФИКАЦИЯ БОЕВОЙ ТРАВМЫ ОРГАНА ЗРЕНИЯ
В настоящее время для практической работы наиболее логичной представляется классификация механической травмы глаза, в основе которой лежит не столько механизм (ранение, контузия), сколько конечный патоморфологический результат, а именно: повреждена ли роговично-склеральная (фиброзная) капсула глаза на всю толщину или нет. В соответствии с этим принципом все травмы глаза по типу подразделяются на открытые и закрытые. Данная классификация объединяет лучшие стороны классификации международного общества травмы глаза (ISOT) и классификации Б.Л. Поляка, успешно применяющейся у нас в стране с 1953 года.
• Открытая травма глаза Проникающее ранение - единичная полнослойная рана фиброзной
• капсулы глаза, обычно вызываемая острым ранящим снарядом. Разрыв (конт узионный) - полнослойная рана, вызываемая т у пым
• предметом. Внутриглазное инородное тело - осколок внутри глаза, нанесший
• единичную рану фиброзной капсулы глаза. Сквозное ранение - две (входная и выходная) полнослойные раны,
наносимые ранящим снарядом.
• Разрушение глаза - обширные или множественные полнослойные раны глазного яблока, при которых невозможно восстановить анатомическую целостность глазного яблока, его объем и функции. Разрушение может быть вызвано острыми или тупыми предметами или совместно.
Закрытая травма глаза
• Непрободное ранение - повреждение роговично-склеральной капсулы не на всю толщину острым или тупым ранящим предметом. •Непрободное ранение с наличием поверхностного инородного тела -повреждение роговично-склеральной капсулы не на всю толщину с внедрением поверхностного инородного тела. •Контузия - повреждение глазного яблока тупым предметом с
сохранностью фиброзной капсулы глаза. В случае, если имеется несколько различных повреждений, на первое место выносится наиболее тяжелое.
По локализации повреждения классифицируются При ОТГ:
• Роговичные (зона I) •Роговично-склеральные (лимб и склера в проекции цилиарного
• тела, зона II) Склеральные (за проекцией цилиарного тела, зона III) При ЗТГ: •В пределах роговично-склеральной (фиброзной) капсулы глаза
• (зона I) Передний отрезок (ограничен хрусталиком, зона II) •Задний отрезок (за хрусталиком, зона III)
Так как в определении степени тяжести травмы учитывается острота зрения, ее снижение, различают по уровням (табл. 16.1.)
Таблица 16.1. Уровни снижения остроты зрения при травмах глаза

Повреждения глаз также целесообразно классифицировать по афферентному зрачковому дефекту (АЗД). Тест выполняется с использованием источника яркого света (электрический фонарик или офтальмоскоп). Световой луч попеременно направляется в каждый глаз либо в виде покачиваний, либо в режиме возвратно-поступательного движения. Зрачок глаза с афферентным дефицитом парадоксально расширяется при освещении, потому что расширение зрачка, вызываемое отведением света от здорового глаза, перевешивает сужение, вызываемое стимуляцией поврежденного глаза. Таким образом, может быть положительный или отрицательный АЗД.
Следует отметить, что снижение остроты зрения более, чем на 50% и положительный АЗД, как правило, свидетельствует о травме глаза тяжелой степени.
Наиболее частые клинические проявления повреждений органа зрения той или иной степени тяжести представлены в табл. 16.2
Таблица 16.2. Классификация механических повреждений органа зрения по степени тяжести
Степень тяжести | Клинические проявления | Прогноз для зрения и длительность лечения |
Легкая | Гематомы и несквозные ранения век (без повреждения их свободного края); кровоизлияния под конъюнктиву; инородные тела на конъюнктиве или в поверхностных слоях роговицы, непрободные ранения. Подкожные или субконъюн-ктивальные кровоизлияния, рвано-ушибленная рана кожи (без разрыва или отрыва) век и конъюнктивы век, кольцо Фоссиуса - пигментный отпечаток на передней капсуле хрусталика. | Благоприятный (полное восстановление). Практически все возвращаются в строй в течение 2-4 недель |
Средняя | Разрыв или частичный отрыв века без большого дефекта ткани; непрободное ранение глазного яблока Отек, несквозной разрыв (надрыв) в поверхностных слоях роговицы, обширная гифема, парез внутриглазных мышц, надрыв зрачкового края радужки, ограниченное берлиновское помутнение сетчатки на периферии. | Относительно благоприятный (незначительный ущерб). Большая часть раненых, несмотря на возможное умеренное и стойкое снижение функций органа зрения, возвращаются в строй. Лечение в стационаре до 4 - 8 недель |
Степень тяжести | Клинические проявления | Прогноз для зрения и длительность лечения |
Тяжелая | Ранение век со значительным дефектом ткани; прободное (проникающее, сквозное) ранение глазного яблока, ранение глазницы с повреждением костей. Значительный разрыв или отрыв век с рвано-ушибленными краями и повреждением слезных канальцев и мешка, пропитывание роговицы кровью; тотальная гифема; разрыв (в том числе субконъюнктивальный) склеры; обширный отрыв или разрыв радужки; помутнение, подвывих (вывих) хрусталика или афакия; частичный (почти или тотальный) гемофтальм; кровоизлияние, разрыв, отслойка сосудистой оболочки или сетчатки; берлиновское помутнение в центральном отделе глазного дна; переломы костей глазницы. | Сомнительный (значительный ущерб). Небольшая часть раненых возвращается в строй. Лечение более 2 месяцев |
Крайне тяжелая | Отсутствие зрения (0); разрушение глаза. Отрыв (разрыв, сдавление в костном канале) зрительного нерва. | Неблагоприятный из-за полной и необратимой утраты зрительных функций. Инвалидность по зрению. |
Примеры диагнозов:
ОТГ, проникающее роговично-склеральное ранение левого глаза тяжелой степени (снижение остроты зрения 3 уровня, АЗД положительный).
ЗТГ, контузия правого глаза с повреждением переднего отрезка легкой степени (снижение остроты зрения 1 уровня, АЗД отрицательный).
Классификация ранений вспомогательных органов была предложена Поляком Б.Л. в 1957 году. В табл. 16.3. представлена классификация ранений век, которые, в силу своего поверхностного расположения, чаще всего оказываются поврежденными.
Таблица 16.3. Классификация ранений век глаза
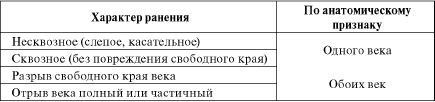
Пример диагноза: Частичный отрыв нижнего века левого глаза
Ранения конъюнктивы классифицируются по отсутствию или наличию инородных тел, а также по их размеру.
В табл. 16.4 представлена классификация ранений глазницы Б.Л. Поляка, остающаяся актуальной до настоящего времени.
Таблица 16.4. Классификация ранений глазницы *
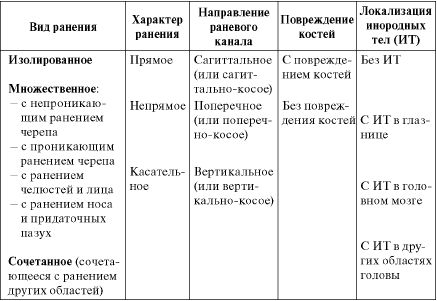
* Терминология в классификации Б.Л. Поляка частично изменена в соответствии с принципами современной военно-полевой хирургии и хирургии повреждений (Редакторы)
Пример диагноза: Изолированное прямое сагиттальное ранение глазницы с наличием инородного тела в правой глазнице.
Основными клиническими признаками оценки ожогов органа зрения являются глубина и протяженность (площадь) поражения.
На этапах медицинской эвакуации следует использовать классификацию ожогов глаз, предложенную В.В.Волковым в 1972 году (табл. 16.5, 16.6).
Таблица 16.5. Классификация ожогов глазного яблока по степени
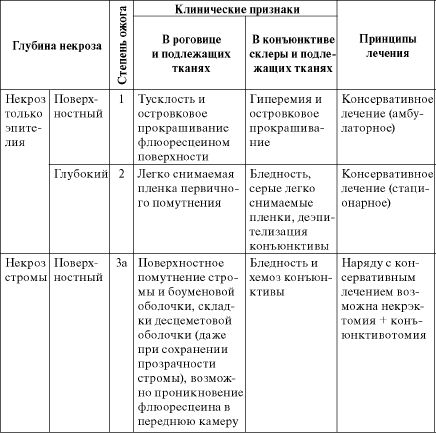
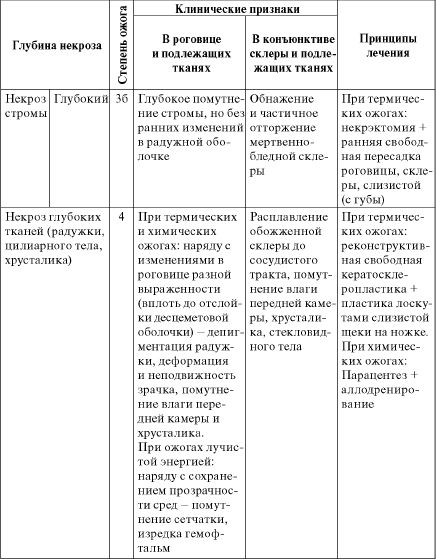
Примечание: оценку глубины ожога следует проводить по возможности раньше, т.е. в период первичного или, в крайнем случае, вторичного некроза (в первые 2-3 суток).
Таблица 16.6. Классификация ожогов глаз по тяжести
Тяжесть ожога | Факторы, определяющие тяжесть ожога | ||
Глубина, локализация, протяженность ожога | Характер и длительность лечения | Исходы | |
Легкий | 1-2 степень любой локализации и протяженности | Консервативное лечение до 10 суток | Полное выздоровление |
Средней тяжести | 3а степень: для кожи век независимо от протяженности; для роговицы - вне оптической зоны; для конъюнктивы и склеры - ограниченный (до 50% свода) | Консервативное, реже - хирургическое лечение в стационаре 2-4 недели | Снижение функций, существенно не влияющее на боеспособность |
3б - 4 степень: для кожи век - ожог на ограниченном участке, если и ведущий к лагофтальму, то без обнажения роговицы; для сетчатки - на периферии глазного дна без выраженных кровоизлияний | |||
Тяжелый | 3а степень: для роговицы - даже ограниченный, но с захватом оптической зоны; для конъюнктивы и склеры - распространенный (более 50% свода) | Хирургическое лечение в стационаре не менее 2 месяцев (с последующей повторной госпитализацией для поздних пластических операций) | Инвалидизация, но с сохранением перспектив на частичное восстановление утраченных функций |
3б степень: для роговицы, лимба и склеры независимо от протяженности | |||
3б - 4 степень: для кожи век - распространенный или ограниченный, но ведущий к лагофтальму с обнажением роговицы или анкилоблефарону; для сетчатки - в области заднего полюса глаза (любой) или на периферии глазного дна (с выбросом крови в стекловидное тело) | |||
Тяжесть ожога | Факторы, определяющие тяжесть ожога | ||
Глубина, локализация, протяженность ожога | Характер и длительность лечения | Исходы | |
Крайне тяжелый | 4 степень: независимо от протяженности с первичным поражением сосудистого тракта, дренажной системы глаза и глубоких преломляющих сред - для роговицы, лимба и склеры | Все известные способы лечения в течение нескольких месяцев пребывания в стационаре | Нередко не только потеря зрения, но и глазного яблока с грубой рубцовой деформацией конъюнктиваль-ной полости |
Примеры диагнозов ожоговой травмы глаз приведены в табл. 16.7
Таблица 16.7. Классификация ожогов глаз по тяжести
N п/п | Основная характеристика (на лицевой стороне истории болезни) | Детализация (к диагнозу в тексте истории болезни) |
1 | Термический ожог средней тяжести век и глазного яблока правого глаза. | Ожог паром 3б степени для кожи верхнего и нижнего век в наружной трети с частичным лагофтальмом (без обнажения роговицы); 3а степени для роговицы в наружной ее половине (без захвата оптической зоны) - сосудистая фаза; 3а степени для конъюнктивы в наружной трети верхнего и нижнего сводов - формирующийся симблефарон |
2 | Легкий ожог световым излучением обоих глаз. | Ожог ультрафиолетовой радиацией 1 степени для роговицы и конъюнктивы в пределах глазной щели |
3 | Крайне тяжелый химический ожог левого глазного яблока. | Ожог щелочью 4 степени всей роговицы с разрушением стромы радужки, деформацией зрачка и помутнением хрусталика |
16.3. КЛИНИКА И ДИАГНОСТИКА БОЕВОЙ ТРАВМЫ
ОРГАНА ЗРЕНИЯ
Для определения типа и тяжести механической травмы глазного яблока на начальном этапе необходимо проверить остроту зрения, указав методику, по какой она оценивалась, и ориентировочно - поле зрения (или проекцию света), оценить при боковом освещении сохранность формы глазного яблока и выявить все имеющиеся признаки прободения его стенки, иметь данные рентгенологического обследования черепа. При снижении центрального зрения и при спутанном сознании раненому необходимо исследовать афферентный зрачковый дефект.
При сортировке раненых офтальмологического профиля выясняются жалобы, анамнез, далее определяются:
• функции органа зрения - скрининговыми контрольными способами (наличие предметного зрения, полей зрения, све-тоощущения, оценивается наличие афферентного зрачкового дефекта - АЗД); •анатомическое состояние вспомогательных органов глаза и глазного
яблока - в боковом фокальном освещении и в проходящем свете. На рабочем месте офтальмолога уточняются выявленные изменения следующих показателей:
• функции органа зрения - проводятся визометрия, рефрактометрия, периметрия; определяются светоощущение, правильность цветовосприятия и наличие энтоптических феноменов; • анатомическое состояние вспомогательных органов глаза и глазного яблока посредством биомикроскопии, гониоскопии, экзофтальмо-метрии, диафаноскопии, офтальмоскопии, в т.ч. с окулопрессией; •оценивается внутриглазное давление, чувствительность роговицы, наличие цилиарной болезненности. При рентгенологическом исследовании исключается или подтверждается наличие рентгенконтрастных инородных тел и костных изменений глазницы. Используются методы рентгенографии глаз по Фогту, по Комбергу-Балтину, по Резе. Кроме того, применяется ультразвуковое исследование, компьютерная и магнито-резонансная томография органа зрения.
16.3.1. Клиника и диагностика ранений и травм глазного яблока
Чаще всего раненые с ОТГ жалуются на понижение остроты зрения, светобоязнь (при роговичном ранении), чувство инородного тела, выделение кровянистой слезы, боль в глазу и болезненность при движении глаз. В анамнезе обычно отмечается «удар по глазу, после которого сразу снизилось зрение». Тем не менее, отсутствие каких-либо жалоб не должно являться поводом для прекращения осмотра органа зрения.
Диагностика повреждения органа зрения впервые проводится на этапах оказания квалифицированной медицинской помощи нештатным офтальмологом (хирургом с первичной специализацией по офтальмологии). Обязательно снимается повязка, наложенная при оказании первой или доврачебной помощи, после чего в глаз закапываются местные анестетики. Веки осторожно раздвигаются пальцами или векоподъемниками (в случае выраженного отека), не оказывая давления на глазное яблоко. Определяется острота зрения (по таблице Сивцева-Головина или предъявляя пальцы на различном расстоянии). Светоощущение исследуется направлением пучка яркого света в глаз: если раненый различает свет, предъявляемый в горизонтальных и вертикальных меридианах, то светопроекция является правильной, если не различает с любого из направлений - светопроекция неправильная. Поле зрения (контрольным способом) оценивается по различению движущихся пальцев с различных направлений в сравнении с полем зрения исследующего. Осматривается вспомогательный аппарат глаза и глазное яблоко с помощью бокового (фокального) освещения, производится офтальмоскопия в прямом и обратном виде. Внутриглазное давление измеряется с помощью стеклянной палочки (по Спасскому).
При обнаружении абсолютных признаков открытой травмы глаза или подозрении на нее - осмотр немедленно прекращается.
Абсолютными признаками открытой травмы глаза (наличие даже одного из них достаточно для постановки диагноза) являются:
• зияющая рана роговицы или склеры с выпадением (ущемлением) внутренних оболочек (радужки, цилиарного тела, сосудистой оболочки или сетчатки - нередко в виде сероватого «комочка») или сред (хрусталиковых масс или стекловидного тела);
• наличие хода раневого канала в пространственно-разделенных оболочках (рана в роговице и в ее проекции - рана в радужке,
• рана в роговице и в ее проекции - помутнение в хрусталике). Иногда раневой канал ограничивается только роговицей и бывает настолько узким, что определить проникающее ранение возможно только биомикроскопически (применив щелевую лампу); положительная проба Зейделя, т.е. когда после инстилляции в конъюнктивальную полость 1-2% р-ра флюоресцеина, на фоне интенсивной оранжевой окраски роговицы появляется ярко зеленый «ручеек» размываемого красителя вследствие истечения из раны внутриглазной жидкости; •наличие внутри глаза инородного тела, определяемого или офтальмоскопически (это бывает нечасто - 5-10%), или, гораздо чаще, рентгенологически, или с помощью ультразвуковых методов; •обнаружение в передней камере пузырька воздуха. При отсутствии вышеперечисленных признаков проводится тщательный осмотр и оценивается функция и целостность кожи и конъюнктивы век, наличие крепитации и повреждений костных стенок глазницы (симптом «ступеньки»), определяется положение глазного яблока в глазнице (экзофтальм или энофтальм), его подвижность, форма, состояние роговицы, зрачка и его фотореакция.
Открытая травма глаза редко ограничивается только повреждением фиброзной капсулы глаза. В подавляющем большинстве повреждаются и внутренние оболочки и среды глазного яблока. Прогноз значительно ухудшается при развитии осложнений.
ЗТГ. Поверхностные повреждения конъюнктивы и роговицы (травматические эрозии) сопровождаются выраженным чувством инородного тела, а нередко и сильными болями, т.к. при этом повреждаются множественные окончания чувствительных нервных волокон. В месте эрозии роговица и конъюнктива утрачивают свой зеркальный блеск, появляется инъекция сосудов. Диагностика поверхностных дефектов эпителия облегчается их прокрашиванием 1-2% р-ром флюоресцеина.
В случае ЗТГ - непроникающего ранения с наличием инородных тел (особенно взрывном) - число инородных тел, импрегнирующих не только кожу лица и век, но и роговично-склеральную капсулу глаза, может быть очень значительным. При взрывах на близком расстоянии это обычно частицы пороха, грунта, стекла и пр. В 60-70% случаях поражаются оба глаза. Определить наличие инородных тел в роговице, оценить глубину залегания мелкого инородного тела в слоях роговицы можно с помощью фокального освещения.
При отсутствии признаков ОТГ могут быть выявлены изменения во внутренних оболочках: кровоизлияния в камеры и оболочки глаза, разрывы внутренних оболочек, разрывы радужки с изменением формы зрачка. Такая контузия может сопровождаться понижением или повышением внутриглазного давления, которое можно выявить пальпаторно в сравнении с другим глазом.
Одним из наиболее тяжелых осложнений ЗТГ является травматическая нейрооптикопатия, когда вследствие контузии зрительного нерва зрение снижается вплоть до слепоты при сохранности глазного яблока.
16.3.2. Клиника и диагностика ожогов органа зрения
Термические ожоги. Интенсивность нагревания тканей зависит от температуры, физических характеристик воздействующего термического агента, способа теплопередачи и продолжительности нагревания. Под действием высокой температуры происходит тепловое свертывание тканевых белков, гибель клеток.
При нагревании кожи до 60?С формируется влажный или колликва-ционный струп. В случае более высокого разогрева формируется плотный сухой или коагуляционный струп. В непосредственной близости от нежизнеспособных тканей формируется зона паранекроза клеток. К зоне паранекроза относятся пораженные, но еще сохранившие жизнеспособность ткани. Зона паранекроза может расширяться и углубляться уже после того, как действие термического агента прекращено.
Химические ожоги могут быть вызваны щелочами или кислотами. При этом большое значение имеют химический состав обжигающего агента, его концентрация и продолжительность воздействия
Щелочи особенно агрессивны, так как они обладают как гидрофильными, так и липофильными свойствами, что позволяет им преодолевать клеточные мембраны, вызывая колликвационный некроз. В тканях при этом образуются нестойкие щелочные альбуминаты, которые растворимы и быстро проникают в глубжележащие ткани глаза. Проникновение щелочи внутрь глазного яблока связано с возможностью катастрофических повреждений внутриглазных структур. Длительное сохранение рН влаги передней камеры на уровне 11,5 и выше грозит необратимыми внутриглазными изменениями с гипотонией и субатрофией глазного яблока.
При ожогах кислотами в тканях развивается коагуляционный некроз. Кислоты обезвоживают ткани, вызывают осаждение и денатурацию
тканевых белков с превращением их в кислые альбуминаты. В целом кислоты менее эффективно проникают в ткани глаза, чем щелочи. Тем не менее, если кислота проникает в более глубокие образования, то вызывает повреждения внутриглазных структур такие же, как и при щелочных ожогах.
Кожа век и лица поражается при химических ожогах значительно меньше (чем глазная поверхность и внутриглазные структуры) и лишь при очень тяжелых ожогах подвергается глубокому некрозу, ведущему к рубцовому вывороту век.
Основными клиническими признаками оценки тяжести ожогов органа зрения обычно являются глубина и протяженность (площадь) поражения. Глубина ожога глазного яблока традиционно оценивается по выраженности помутнения роговицы, по степени ишемии и некроза бульбарной конъюнктивы и склеры, а также состоянию структур передней камеры. Протяженность ожога характеризуется площадью окрашивания глазной поверхности флюоресцеином.
В
К легким относятся ожоги глаз, не угрожающие в исходе понижением зрительных функций или косметическими дефектами. Ожоги средней тяжести могут вести к умеренному понижению функций глаза или нерезко выраженным косметическим дефектам. Тяжелые ожоги глаза угрожают значительной утратой зрительных функций вплоть до слепоты и резко выраженными косметическими дефектами. Крайне тяжелые ожоги приводят к безвозвратной потере зрения.
Важным достоинством классификации Б.Л. Поляка является
то, что она проста для запоминания и не требует сложной
диагностической аппаратуры. Врачу части для оценки тяжести ожога в
соответствии с этой классификацией достаточно иметь только лупу и
источник света. В связи с этим данная классификация до настоящего
времени остается действующей на этапах оказания первой врачебной и квалифицированной медицинской помощи. На
этапе оказания специализированной медицинской помощи, так же как и в
практике офтальмологических учреждений ВС РФ, используется клиническая
классификация ожогов глаз, предложенная В.В. Волковым в
Несмотря на большие различия в механизме повреждения тканей глаза при воздействии различных обжигающих агентов, клиническая картина развивающегося процесса при большинстве этих поражений весьма сходна и больше зависит от тяжести поражения.
При легких ожогах глаз происходит проникновение повреждающего агента в самые поверхностные слои пораженных тканей. Ответной реакцией на ожог является расширение кровеносных сосудов, легкий отек и воспалительная инфильтрация. Клинически легкие ожоги проявляются болезненностью, гиперемией и умеренным отеком кожи век, гиперемией конъюнктивы и образованием дефектов эпителия (эрозий) роговицы. При этом строма роговицы остается прозрачной, о чем свидетельствует возможность беспрепятственно различать структурные элементы передней камеры. Обычно острота зрения снижается незначительно или совсем не изменяется. Легкие ожоги глаз не вызывают значимых нарушений чувствительной иннервации роговицы и поэтому для них характерны выраженные светобоязнь, слезотечение, блефароспазм и режущие боли в глазу. В течение примерно 7-10 дней клеточная реакция регрессирует, эпителий регенерирует и исчезает конъюнктивальная инъекция.
Ожоги средней тяжести сопровождаются образованием на коже пузырей вследствие скопления выпота между роговым и ростковым слоями эпидермиса. В отдельных случаях обожженная кожа век гиперемирована и отечна настолько, что развести их удается только с помощью векоподъемников. Возникает отек конъюнктивы глазного яблока и сводов (хемоз). На конъюнктиве появляются участки ишемии и некроза эпителиального слоя, в результате чего она выглядит белесоватой. После отторжения (или удаления пинцетом) поверхностных пленок конъюнктива оказывается гиперемированной с сохранившимися инъецированными сосудами. Вследствие помутнения поверхностных слоев стромы, роговица выглядит сероватой, однако при этом через нее удается рассмотреть элементы передней камеры, зрачок и ослабленный рефлекс с глазного дна. Острота зрения понижается чаще до нескольких десятых. Пораженного также беспокоят светобоязнь, слезотечение и рези в глазу, так как чувствительность роговицы в зоне ожога в основном сохранена, хотя и несколько снижена. При направленной патогенетической терапии лечение таких ожогов может продолжаться до месяца, завершаясь в итоге умеренным понижением остроты зрения (ориентировочно не ниже 0,5).
Для тяжелых ожогов характерны необратимые некротические изменения в тканях. При тяжелых ожогах III степени повреждаются все слои кожи век, а ожог IV степени захватывает также и подлежащую клетчатку, мышцы и хрящ, иногда с обнажением костей глазницы. Даже будучи ограниченными, такие ожоги вызывают выраженный отек и гиперемию прилежащей кожи окологлазничной области, а иногда и всего лица. В конъюнктиве при тяжелых ожогах наблюдаются участки обширной ишемии и глубокого некроза. Значительного отека слизистой в зоне тяжелого повреждения не бывает, так как она на этом участке рыхлая и легко пропускает жидкость. Некротизированная конъюнктива выглядит серой безжизненной тканью с единичными темными сосудами. Отмечаются явления эктазии, стеноза и тромбоза сосудов. Нарушения, возникающие в стенках сосудов, обусловливают просачивание крови с образованием обширных субконъюнктивальных кровоизлияний. Лимб представляется ишемизированным, в виде широкой белой полосы, местами с темными стазированными сосудами. Тяжелые повреждения роговицы характеризуются деструктивными изменениями во всех слоях, которые могут вести к ее раннему изъязвлению и перфорации. При ожогах III степени помутнение роговицы захватывает глубокие слои стромы, она нередко выглядит серой, напоминая матовое стекло. При этом структурные детали передней камеры и зрачок не просматриваются. В случае ожога IV степени помутнение роговицы бывает настолько интенсивным, что она по виду напоминает фарфоровую пластинку. Как правило, ожог IV степени сопровождается и повреждением внутриглазных структур. Чувствительность роговицы и зоны лимба в зоне тяжелого или крайне тяжелого ожога всегда отсутствует. Поэтому при таких ожогах светобоязнь и явления раздражения обычно выражены незначительно или отсутствуют совсем. Острота зрения при таких ожогах бывает резко понижена (от светоощущения до сотых). Однако следует отметить, что достаточно часто при тяжелых и даже крайне тяжелых химических ожогах в первые дни и даже недели после травмы роговица может выглядеть обманчиво прозрачной, обусловливая относительно высокую остроту зрения глаза.
Диагностика строится на оценке клинической картины при осмотре обожженного глаза с учетом жалоб и анамнеза.
Непосредственно после ожога пораженного беспокоят резкая боль и рези в глазах. Сразу же развиваются слезотечение, светобоязнь и блефароспазм. В последующие часы при ожогах легких и средней
тяжести болевые ощущения несколько уменьшаются, но роговичный синдром сохраняется. В случае же тяжелых ожогов болевые ощущения в глазу, а также светобоязнь, слезотечение и блефароспазм могут значительно уменьшиться, а при крайне тяжелых ожогах совсем отсутствовать из-за нарушения чувствительности тканей глазной поверхности.
Из анамнеза необходимо выяснить все обстоятельства ожоговой травмы и точно установить природу обжигающего агента. Для уточнения характера химического ожога желательно выполнить рН-метрию слезы (с помощью специальных тестовых полосок).
Осмотр век и глазного яблока проводится с использованием лупы и источника света методом бокового фокального освещения. В случае выраженных резей в глазу, а также светобоязни и блефароспаз-ма, затрудняющих осмотр, в глаз закапывается раствор анестетика, однако перед этим следует провести исследование чувствительности роговицы и лимба. Оценка состояния конъюнктивальных сводов проводится с обязательным выворотом век (особенно верхнего) с помощью векоподъемника. После удаления остатков обжигающего агента и промывания (при химических ожогах) конъюнктиваль-ной полости проводится исследование остроты зрения по обычной методике. Затем в глаз закапывается 1% раствор флюоресцеина-натрия и, после смыва излишков флюоресцеина инстилляциями каких-либо индифферентных капель, уточняется протяженность ожога роговицы и конъюнктивы по площади их окрашивания в желтовато-зеленый цвет.
Оценка глубины (степени) поражения роговицы осуществляется по интенсивности ее помутнения, а конъюнктивы - учитывая выраженность ее гиперемии, хемоза, ишемии или некроза - в соответствии с классификацией Б.Л. Поляка. Особое внимание обращается на состояние структур передней камеры и хрусталика (наличие или отсутствие экссудата, изменений рисунка радужки, деформации зрачка, катаракты), а также на степень повреждения склеры (в случае отторжения некротизированной слизистой).
Необходимо помнить, что при тяжелых и даже крайне тяжелых химических ожогах глаз в первые дни и даже недели прозрачность роговицы и острота зрения могут оставаться достаточно высокими и, таким образом, не являются надежным критерием для оценки тяжести этих ожогов. В таких случаях важными симптомами для постановки диагноза являются резкое нарушение или отсутствие
чувствительности роговицы и лимба, ишемия лимбальной зоны, повреждение структур передней камеры и помутнение хрусталика, а также (косвенно) отсутствие жалоб на слезотечение, светобоязнь и рези в глазу.
Сразу после химического ожога достоверно оценить глубину поражения тканей глаза в большинстве случаев невозможно. Поэтому оценка тяжести ожогового повреждения при химических ожогах обычно проводится на 2-3 сутки после ожога. Диагноз формулируется для каждого глаза в отдельности. При этом в диагнозе указывается максимальная тяжесть ожога с учетом степени поражения век, роговицы и конъюнктивы.
Примеры диагноза:
Легкий термический ожог кожи век II степени, роговицы и конъюнктивы правого глаза I - II степени.
Тяжелый ожог щелочью кожи век II степени, роговицы IIIа степени, конъюнктивы обоих глаз II - III степени.
16.3.3. Клиника и диагностика ранений и травм вспомогательных органов глаза
Ранения век. Различаются сквозные и несквозные (слепые, касательные) ранения век. При сквозном ранении повреждаются все слои века, в т.ч. хрящ и конъюнктива (т.е. кожно-мышечная и тарзо-конъ-юнктивальная пластинки), при несквозном - кожа и мышечный слой. Это необходимо учитывать во время хирургической обработки таких ран.
В случаях повреждения свободного края века рана зияет, т.к. ее края растягиваются волокнами разорванной круговой мышцы, и создается впечатление дефекта тканей. Нередко при этом глазное яблоко оказывается неприкрытым, роговица подсыхает, слущивает-ся эпителий, возникают эрозии, которые без интенсивного лечения осложняются язвами роговой оболочки.
Выделяются также частичные отрывы век, когда рана проходит через его большую часть. Полные отрывы век чрезвычайно редки.
Ранения осколками, отрыв или разрыв века часто (при огнестрельных - почти всегда) сопровождаются тяжелыми ранениями или контузиями глазного яблока. Могут повреждаться и костные стенки глазницы, - тогда возникают тяжелые множественные ранения головы (орбито синусальные или орбитокраниальные). При обследовании таких раненых определяется наличие диплопии,
эмфиземы (повреждение внутренней стенки глазницы и решетчатого лабиринта), осторожно пальпируются костные края глазницы (симптом «ступеньки», крепитация), проверяется, нет ли в глубине раны костных отломков (зондирование раны не допускается!), оценивается наличие ликвореи.
Для окончательной диагностики характера ранения необходима рентгенография черепа (а не только глазницы) в двух проекциях: прямой - носо-подбородочной и боковой. В случае подозрения на множественное ранение головы (средней зоны лица, черепа и мозга) необходима консультация и помощь смежных специалистов (нейрохирурга, челюстно-лицевого хирурга, ЛОР-специалиста).
Ранения слезных органов. Ранения слезных органов никогда не бывают изолированными. Ранения слезного мешка и слезно-носового канала наблюдаются при повреждении боковой стенки носа, внутренней стенки глазницы и нередко сочетаются с ранениями гайморовой пазухи и решетчатого лабиринта. В прошлом (до применения антибиотиков и сульфаниламидов) эти ранения нередко осложнялись тяжелыми инфекционными осложнениями. В случае нарушения слезоотведения - через 2-3 месяца развивается травматический гнойный дакриоцистит и возникает необходимость в проведении дакриоцисториностомии (образовании соустья между слезным мешком и полостью носа). В ряде случаев приходится имплантировать лакопротез.
Ранения и травмы глазницы. Ранения глазницы в большинстве случаев имеют множественный характер и сочетаются как с различными структурами органа зрения, так и с разными областями и органами головы. Взаимоотношение раневого канала с поврежденными структурами и органами глазницы и головы представлено в классификации ранений глазницы (табл. 16.4).
16.4. ОБЩИЕ ПРИНЦИПЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРИ РАНЕНИЯХ И ТРАВМАХ ОРГАНА ЗРЕНИЯ
16.4.1. Травмы глазного яблока
Ведущими принципами хирургической обработки ран глаз являются:
1. Удаление больших масс крови, инородных тел, разрушенного хрусталика и других нежизнеспособных тканей.
2. Реконструктивный подход к обработке повреждений, предусматривающий максимально возможное восстановление целости оболочек и их нормального соотношения, формы глаза и офталь-мотонуса, профилактику патологической фиксации оболочек (прежде всего радужки и стекловидного тела), и в некоторых случаях - замещение и протезирование оболочек.
3. Предупреждение послеоперационных осложнений, в первую очередь инфекционных, чрезмерной воспалительной реакции в ответ на альтерацию тканей, глубоких циркуляторных расстройств, избыточной пролиферации и фиброза, ведущих к функциональной гибели и атрофии глазного яблока.
Одним из основных факторов, обусловливающих тяжелое течение раневого процесса у раненых с повреждением заднего отрезка глазного яблока, является развитие фиброваскулярной пролиферации, получившей название пролиферативной витреоретинопатии (ПВР). Травма запускает цепь патологических процессов, протекающих в полости глаза: фибриноидной реакции, экссудации, пролиферации. Новообразованная ткань формируется в среднем к 14 дню с момента травмы. Сокращение патологических интраокулярных тяжей приводит к отслойке сетчатки, цилиарного тела, ведущим не только к необратимой потере зрения, но и нередко, к косметическим дефектам (субатрофии, а в дальнейшем - атрофии глазного яблока). Таким образом, именно пролиферация, по сути своей являющаяся защитной реакцией на травму и лежащая в основе универсальной экстренной репаративной системы организма, для глаза оказывается в конечном итоге губительной.
Поэтому основными направлениями уменьшения последствий ранений глаз являются:
1. Интенсивное консервативное лечение в максимально ранние сроки после травмы (антибактериальное, противовоспалительное, антиоксидантное) - снижает выраженность раневого процесса в глазу.
2. Хирургическое вмешательство - основной способ лечения, при этом не всегда необходимо стремиться к одномоментности и исчерпывающему характеру операции.
В хирургическом лечении современной боевой травмы органа зрения следует учитывать высокую частоту множественных и сочетанных повреждений, требующую участия специалистов соответствующего профиля (нейрохирурга, оториноларинголога, челюстно-лицевого
хирурга, травматолога, полостного хирурга, ангиохирурга, комбус-тиолога) как на диагностическом этапе, так и в ходе хирургического вмешательства.
При консервативном лечении ОТГ и тяжелых ЗТГ в офтальмологической практике существуют следующие пути введения лекарственных средств.
1. Местное применение: - инстилляции; - инъекция в толщу века; - инъекция под конъюнктиву; - инъекция парабульбарная; - инъекция в стекловидную камеру.
2. Системное применение: - внутривенное введение.
Антибактериальное лечение должно начинаться как можно раньше. Критериями выбора химиотерапевтического препарата являются широта спектра действия и способность проникновения препарата через гематоофтальмический барьер. Наиболее эффективными антибиотиками на современном этапе являются ванкомицин и амика-цин. При недоступности этих препаратов используется гентамицин. В отсутствие указанных препаратов антибактериальная терапия должна быть начата любым имеющимся антибиотиком.
Противовоспалительное лечение повреждений глаз должно осуществляться как стероидными (дексаметазон, пренацид и др.), так и нестероидными (диклофенак, индометацин и др.) препаратами.
Кроме того в офтальмологической практике применяются препараты, обладающие антиоксидантной активностью: витамины С, Е и А, унитиол, танакан, мультитабс, селен, липоевая кислота, эмоксипин, тауфон, эрисод, сульфат цинка.
При оказании первой врачебной помощи раненым с открытой травмой глаз должно быть начато системное применение антибиотиков (внутривенно вводится гентамицин или амикацин). В случае наличия капельных форм антибиотиков необходимо начать их местное применение (в инстилляциях) перед наложением бинокулярной повязки.
На этапе оказания квалифицированной медицинской помощи продолжается как системное применение антибиотиков с переходом на внутривенное введение препаратов максимально широкого спектра действия, так и их местное применение в виде инстилляций. Допустимо выполнение инъекций в толщу нижнего века гентамицина или
амикацина. На этом этапе эвакуации уже имеются все условия для начала противовоспалительной терапии - системного (внутривенного) и (или) местного (в толщу нижнего века) введения дексаметазона. Зачастую возможно (и желательно) начинать и антиоксидантное лечение - хотя бы в виде внутривенного (витамин С) или внутримышечного (витамины С и Е) введения препаратов.
На этапе оказания специализированной медицинской помощи антибактериальная, противовоспалительная и антиоксидантная терапия должны быть продолжены в максимальном объеме, с применением всех доступных препаратов, а также целесообразных путей их введения.
16.4.2. Ожоги органа зрения
• В основе лечения ожогов глаз лежит целенаправленное воздействие на патофизиологические механизмы ожогового процесса, такие как: повреждение эпителия глазной поверхности, его репарация и
• дифференцировка; повреждение межуточного вещества стромы роговицы, репарация и /или изъязвление; •воспаление.
Средства консервативного лечени я ожогов.
A. Средства, способствующие реэпителизации роговицы: бал-ларпан, актовегин. Бандажные мягкие контактные линзы - благоприятствуют миграции эпителия, регенерации базальной мембраны, эпителиально-стромальной адгезии; защищают новообразованный эпителий от движений век в роли «стеклоочистителя». Заменители слезы (натуральная слеза, реополиглюкин, гемодез и др.) - увлажняют глазную поверхность, уменьшая неприятные ощущения при после-ожоговой эпителиопатии.
Б. Средства, способствующие репарации и снижению возможности изъязвления стромы роговицы. Аскорбиновая кислота - местное и общее применение способствует синтезу коллагена (уменьшает число случаев изъязвления роговицы, но не останавливает уже начавшиеся). Тетрациклин и его производные - уменьшают активность коллагена-зы, угнетают активность лейкоцитов.
B. Средства, подавляющие воспалительную реакцию. Кортикос-тероиды - уменьшают острое и хроническое воспаление (клеточную инфильтрацию), стабилизируют цитоплазматические и лизосомаль-ные мембраны полиморфноядерных лейкоцитов и ингибируют выделение ими лизосомальных энзимов. Применяются в течение первых
7-10 дней после ожога, с последующим переходом на нестероидные противовоспалительные средства. Нестероидные противовоспалительные средства - эффективно ингибируют активность полиморфно-ядерных лейкоцитов, уменьшают воспаление. Лимоннокислый натрий (цитрат) - подавляет активность коллагеназы полиморфноядерных лейкоцитов.
Г. Препараты разных групп. Дезинфицирующие капли и мази, антибиотики назначаются системно при тяжелых ожогах, ингибиторы протеолитические ферментов - для профилактики изъязвления роговицы, мидриатики короткого действия при явлениях циклита, анти-глаукоматозные препараты при повышении внутриглазного давления.
Методы хирургического лечения ожогов.
A. Меридиональная конъюнктивотомия (при резко выраженном хемозе, в случае тяжелого химического ожога).
Б. Конъюнктивально-теноновое перемещение и пересадка амни-отической мембраны при тяжелых ожогах; тенопластика и блефаро-рафия при особо тяжелых ожогах; при угрозе перфорации лечебная послойная кератопластика, в т.ч. с каймой склеры. Кожная пластика при тяжелых ожогах кожи век.
B. Поздняя реабилитация: поверхностная кератэктомия с пересадкой лимбальных стволовых клеток в сочетании с послойной или сквозной кератопластикой, устранение сращений век и глазного яблока, рубцовых деформаций век, с пересадкой слизистой полости рта и полости носа, мукоидных мембран, антиглаукоматозные операции, кератопротезирование.
16.5. ПОМОЩЬ НА ЭТАПАХ МЕДИЦИНСКОЙ
ЭВАКУАЦИИ
16.5.1. Догоспитальная (первая доврачебная, первая врачебная) и квалифицированная медицинская помощь раненым офтальмологического профиля
Первая и доврачебная помощь при ранениях глаз заключается в наложении асептической повязки на поврежденный глаз с помощью ППИ и введении 1 мл 2% раствора промедола шприц-тюбиком из аптечки индивидуальной.
Первая врачебная помощь при ранениях и травмах глаз заключается в подготовке раненых к быстрой эвакуации в омедб в крупномасштабной войне и в МВГ 1-го эшелона в локальных войнах. При массовом потоке раненых она состоит в улучшении или наложении асептической моноили бинокулярной повязки и введении по общей для всех раненых схеме анальгетика, антибиотика и столбнячного анатоксина в сортировочной палатке. При малом количестве раненых, во время смены повязки в поврежденный глаз закапывается анестетик: 0,25% раствор дикаина и 2% раствор новокаина. Возможно осторожное удаление поверхностно лежащих инородных тел из конъюнктиваль-ной полости и роговицы; закапывание в конъюнктивальный мешок 0,25% раствора левомицетина или 30% раствора сульфацила натрия, а также введение антибиотика и кортикостероида в толщу нижнего века.
При ожогах глаз принципы оказания первой врачебной помощи те же, что и при ранениях. При расширении объема помощи до полного (при малом количестве поступающих раненых) в сортировочной палатке, реже - в перевязочной, выполняется: эпибульбарная анестезия; выворачивание верхнего века с помощью векоподъемника с удалением частиц обжигающего агента (при их наличии) и незамедлительным (в случае химического ожога) обильным промыванием глаз водой или растворами соответствующих нейтрализаторов (2% р-ром борной кислоты - при щелочных ожогах и 2% р-ром гидрокарбоната натрия при кислотных ожогах) до нейтрализации рН слезы; инстил-ляции в конъюнктивальную полость раствора дексаметазона, закладывание мази с антибиотиком или сульфаниламидом. После этого пораженных целесообразно срочно эвакуировать непосредственно на этап оказания специализированной медицинской помощи.
При ранениях вспомогательных органов глаза первая врачебная помощь заключается в остановке кровотечения, удалении поверхностных инородных тел с помощью ватных банничков, марлевых шариков, салфеток, смоченных растворами антисептиков (фурацилин, борная кислота, димексид). Осуществляется туширование краев раны 1% р-ром бриллиантовой зелени, присыпание раны порошком антибиотика; в случае подозрения на повреждение тарзоорбитальной фасции (тонкая сухожильная пластинка, проходящая между краем глазницы и прикрывающая вход в нее) возникает опасность развития абсцесса и флегмоны глазницы - увеличивается доза вводимого по общей схеме антибиотика. При изолированном ранении век накладывается асептическая монокулярная повязка, в случае кровотечения - давящая.
Квалифицированная хирургическая помощь. В омедб (омедо) среди раненых офтальмологического профиля предусматривается выделение шести групп:
• с временным ослеплением, поверхностными ожогами глаз, с миотической формой поражения ФОВ и другими отравляющими веществами, ЗТГ типа А при сроке лечения до 7-10 дней - остаются в команде выздоравливающих омедб; •с ожогами средней тяжести, ЗТГ 1-2 степени и поражениями ОВ, травмами вспомогательных органов со сроками лечения до 2 мес. - направляются в ВПГЛР; •с тяжелыми ожогами глаз, в том числе с сочетанными ожогами других частей лица - направляются в ВПОжГ или ожоговые отделения ВПМГ при комбинированных поражениях; •со всеми типами ОТГ и с ЗТГ 3-4 степени, тяжелыми множественными и сочетанными поражениями глаз - направляются в ВПНхГ; •с химическими, токсическими и радиационными повреждениями глаз - направляются в ВПМГ; •со стойкими нарушениями нервно-зрительного аппарата -
направляются в ВПНГ. Квалифицированная медицинская помощь раненым офтальмологического профиля включает следующие мероприятия:
1. Замена повязки, удаление с помощью салфетки поверхностно лежащих инородных тел, закапывание дезинфицирующих капель и выполнение полного объема первой врачебной помощи, если она не оказывалась.
2. При травмах глаза, ранениях вспомогательных органов глаза - в толщу века вводится антибиотик (гентамицин - 20 мг). Раненые с подозрением на ОТГ эвакуируются на этап оказания специализированной медицинской помощи в первую очередь.
3. На этапе оказания квалифицированной медицинской помощи энуклеация глазного яблока не проводится, при кровотечении из раненного глаза накладывается давящая бинокулярная повязка, и раненый в первую очередь эвакуируется на этап оказания специализированной медицинской помощи.
16.5.2. Специализированная медицинская помощь раненым офтальмологического профиля
Специализированная хирургическая помощь раненным в орган зрения в вооруженном конфликте оказывается в МВГ 1-го эшелона, где в ранние сроки хорошо оснащенными специалистами производятся необходимое обследование и хирургическое лечение. Последующее специализированное лечение и ВРХ осуществляются в МВГ 2-3-го эшелонов.
Объем офтальмохирургической помощи в МВГ 1-го эшелона. Основной задачей офтальмолога в МВГ 1-го эшелона является проведение сортировки поступающих раненых. Другими задачами являются:
• оказание специализированной офтальмологической помощи;
• предэвакуационная подготовка раненых офтальмологического профиля.
В зависимости от предстоящего объема хирургического или консервативного лечения выделяются следующие группы раненых с повреждением органа зрения.
1. Раненые с сочетанной травмой с ведущим повреждением другой области.
2. Раненые с ведущим повреждением органа зрения легкой степени.
3. Раненые с ведущим повреждением органа зрения средней степени.
4. Раненые с ведущим повреждением органа зрения тяжелой степени, которые нуждаются:
- в специализированной хирургической помощи по неотложным
показаниям только на данном этапе, - в специализированной помощи в условиях окружного военного
госпиталя (МВГ 2-го эшелона), - в витреоретинальной хирургии в МВГ 3-го эшелона. ОТГ, особенно огнестрельная, характеризуется не просто наличием перфорации в роговично-склеральной капсуле глаза, но и серьезными повреждениями внутренних оболочек и содержимого глазного яблока. В этой связи с учетом богатых современных возможностей по реконструкции поврежденного глаза было бы ошибкой считать, что можно рассчитывать только на ушивание фиброзной капсулы раненого глаза в рамках ПХО. Поспешное закрытие раны без удаления поврежденного хрусталика, инородных тел, крови, может увеличить опасность инфекционных осложнений. Только при отсутствии
возможности эвакуации раненого в первые 1-2 дня, необходимо провести герметизацию фиброзной капсулы глаза, но после этого раненый должен быть направлен в офтальмотравматологический (витреоретинальный) центр. Одним из вариантов при небольших ранах стенки глаза является возможно скорейшая щадящая эвакуация раненого в тыловое учреждение, где ему смогут сразу оказать помощь в полном объеме (при необходимости с включением в ПХО первичной витрэктомии).
Диагностика роговичных ран, как правило, не вызывает значительных трудностей, а при возможной склеральной локализации - они могут возникнуть. Если даже по завершении максимальной диагностики у офтальмолога имеются сомнения в плане постановки диагноза, то проводится ревизия склеры - важное, ценное и малоинвазивное диагностическое вмешательство, позволяющее окончательно подтвердить или исключить диагноз ОТГ. После круговой конъюнктивотомии и отсепаровки теноновой оболочки обнажается и осматривается склера между прямыми мышцами и под ними. Этот прием практически гарантирует постановку диагноза. В случае обнаружения повреждения склеры - оценивается его глубина и при признаках прободения стенки глаза накладываются склеральные швы. При непрободном ранении накладываются 2-3 шва 8/0 на конъюнктиву, и раненый может быть отпущен на амбулаторное лечение.
Круговое экстрасклеральное профилактическое пломбирование жгутом из пористого силикона диаметром
Очень важным является вопрос о первичной энуклеации, в частности, по поводу разрушения глаза. Следует отметить, что первичная энуклеация выполняется лишь в крайних случаях, когда в ходе ревизии раны становится понятно, что воссоздать объем и тургор глазного яблока невозможно. Необходимо предпринять все попытки найти все края раны роговично-склеральной (фиброзной) капсулы глаза, отсепаровать конъюнктиву и ушить рану даже при наличии дефектов капсулы. Если внутренние структуры глаза необратимо пострадали (имеются только их остатки), они выскабливаются ложечкой Фоль-кмана, т.е. выполняется эвисцерация, косметические результаты при
которой лучше, чем при энуклеации. В настоящее время улучшить результаты эвисцерации позволяет применение современных внутриглазных имплантатов, таких как карботекстима (И.А. Филатова, 2005), тетраперфторэтилена (В.П. Николаенко, 2000-2007). Психологически значительно более щадящим для раненого является сохранение пусть и неполноценного, но своего глазного яблока, во всяком случае, в первое время после травмы. В дальнейшем, при наличии показаний, пострадавший может согласиться на энуклеацию в плановом порядке, несколько свыкшись ситуацией. Что касается возможности развития симпатической офтальмии при сохранении значительно травмированного глаза, то, в настоящее время она развивается чрезвычайно редко благодаря использованию современных глюкокортикоидов (триамцинолона ацетат, дексаметазон).
Обязательным является выполнение ПХО (независимо от предварительно планируемого объема вмешательства) в условиях общего обезболивания, которое обеспечивает минимизацию интраопераци-онного повреждения внутриглазных структур. На основе полученных данных корректируются предварительный диагноз, объем консервативной терапии и эвакуационное предназначение.
Распределение раненых по основным лечебно-эвакуационным определяется следующими критериями.
К первой группе относятся раненые с сочетанной травмой, у которых наряду с повреждением органа зрения имелось ведущее повреждение другой области
Ко второй группе относятся раненые с ранениями, контузиями и ожогами органа зрения легкой степени, которые после выполнения исчерпывающей ПХО остаются для долечивания в команде выздоравливающих на данном этапе или эвакуируются в один из близкорасположенных гарнизонных или базовых госпиталей. Окончательно эвакуационное предназначение определяется загруженностью госпиталя.
Третья группа включает раненых с повреждениями органа зрения средней степени тяжести, лечение которых после выполнения исчерпывающей ПХО на данном этапе может быть продолжено в гарнизонных госпиталях округа и соседних округов.
К четвертой группе относятся раненые с тяжелыми повреждениями органа зрения. Для оптимизации оказания специализированной помощи целесообразно при их сортировке выделение ряда подгрупп с различным эвакуационным предназначением.
1. К первой подгруппе относятся раненые с диагностированным разрушением глазного яблока, а также раненые с разрывом свободного края век без повреждения слезных канальцев и дефекта ткани. Раненые этой подгруппы эвакуируются в офтальмологические отделения гарнизонных и базовых госпиталей на территории округа или военно-медицинские учреждения соседних военных округов.
2. Ко второй подгруппе относятся: - раненые с повреждениями век, нуждающиеся в более сложных
реконструктивных хирургических операциях (повреждение слезного канальца, отрыв века, дефект тканей века);
- раненые с повреждениями костных стенок орбиты - как правило, не нуждаются в ПХО на данном этапе;
- раненые с прободными роговичными ранениями без повреждения глубжележащих структур;
- раненые с контузиями глазного яблока тяжелой степени, если они не сопровождаются субконъюнктивальными разрывами склеры - как правило, не нуждаются в ПХО на данном этапе;
- пораженные с ожогами глаз тяжелой и крайне тяжелой степени. Пораженные данной подгруппы эвакуируются в окружные госпиталя без возможности выполнения ВРХ.
3. В третью подгруппу включаются: - раненые с прободными ранениями, кроме указанных выше; - раненые с контузиями и разрывами фиброзной капсулы, с
тотальным или субтотальным гемофтальмом; эвакуационным предназначением для этой категории раненых является офтальмологическое отделение, оснащенное всем необходимым для выполнения ВРХ. Выполнение задач офтальмолога в МВГ 1-го эшелона по оказанию ранней специализированной помощи и предэвакуационной подготовке раненых предусматривает также раннее (независимо от характера повреждения) начало патогенетической консервативной терапии, основные положения которой изложены в разделе 16.5.
Современные тенденции и перспективы лечения травм органа зрения.
Наиболее эффективным средством лечения ОТГ и её осложнений является витреоретинальная хирургия (ВРХ), появление и интенсивное развитие которой за последние десятилетия обусловило бурный прогресс в современной офтальмохирургии. ВРХ - это комбинированная система, базирующаяся на новейших технологиях, и включающая в себя:
• комбайн для витрэктомии и факоэмульсификции;
• постоянно расширяющийся спектр инструментов для вмешательств на сетчатке и стекловидном теле;
• последние модели операционных микроскопов;
• жидкие и газообразные заменители стекловидного тела;
• новейшие лазерные и криогенные системы, эндодиатермические
аппараты. Сохраняет свою актуальность и применение экстрасклеральных конструкций.
Выполнять операции на структурах стекловидной камеры и сетчатке может только офтальмохирург, прошедший специальную подготовку в действующих витреоретинальных центрах, владеющий соответствующими теоретическими знаниями и способный адекватно действовать в сложных хирургических ситуациях. Безопасность выполнения микрохирургических манипуляций во время сложных, длящихся 1-3 часа, витреоретинальных операций, как правило возможна только при условии общей эндотрахеальной анестезии, что обусловливает необходимость соответствующего анестезиологического обеспечения и оборудования.
В хирургическом лечении ожогов органа зрения и их последствий перспективно внедрение технологий пересадки стволовых лимбаль-ных клеток и покрытия обожженных поверхностей амниотической мембраной. Высокотехнологичные операции по пересадке роговицы и керотопротезированию так же применяются и достаточно эффективны.
Операции подобного рода возможно выполнять только в офталь-мотравматологическом центре. Офтальмотравматологический центр (ОТЦ) - офтальмологическое отделение военного госпиталя с соответствующей диагностической базой, организационно-штатная структура и оснащение которого позволяют при наличии показаний осуществить хирургическую обработку в полном объеме повреждения органа зрения. На современном этапе офтальмотравматологи-ческим центром может называться только такое офтальмологическое отделение, где может быть применена система комбинированной ВРХ. Перечисленные выше условия для ее реализации, необходимость достаточной коечной емкости и высококвалифицированного медицинского персонала объясняют, почему офтальмотравматоло-гический центр может быть развернут только в специализированном
многопрофильном лечебном учреждении - ВПНхГ в крупномасштабной войне, МВГ 2-го и МВГ 3-го эшелонов в вооруженных конфликтах и окружной военный госпиталь - в мирное время.
В крупномасштабной войне специализированная хирургическая помощь раненным в орган зрения оказывается в нескольких госпиталях ГБФ: в ВПНхГ (все типы ОТГ, ЗТГ 3-4 степени, тяжелые множественные и сочетанные ранения глаз), в ВПМГ (химические, токсические и радиационные поражения глаз), в ВПОжГ (тяжелые ожоги глаз), в ВПНГ (стойкие нарушения нервно-зрительного аппарата), в ВПГЛР (ожоги глаз средней тяжести, ЗТГ 1-2 степени и поражения ОВ, травмы вспомогательных органов со сроками лечения до 2 мес.).
Контрольные вопросы:
1. Что такое ЗТГ?
2. Перечислите признаки ОТГ.
3. Какие мероприятия медицинской помощи проводятся при химических ожогах глаз при оказании первой врачебной помощи?
4. Перечислите потоки раненых с повреждениями органа зрения, выделяемые на этапе оказания квалифицированной хирургической помощи?
5. Как произвести осмотр травмированного глаза?
6. Какова частота боевых санитарных потерь офтальмологического профиля в современных войнах?
7. Что определяет тяжесть ожогов органа зрения?
8. Энуклеация глазного яблока при разрушении глаза должна выполняться на этапе оказания КХП или СХП?
9. Каковы современные принципы хирургического лечения ОТГ? 10.Назовите принципы консервативного лечения ЗТГ. 11.Расскажите классификацию ожогов глаз.