Общий уход за детьми : Запруднов А. М., Григорьев К. И. учебн. пособие. - 4-е изд., перераб. и доп. - М. 2009. - 416 с. : ил.
|
|
|
|
ГЛАВА 8 ПИТАНИЕ ДЕТЕЙ В БОЛЬНИЦЕ
Во время болезни дети нуждаются в лечебном питании - диетотерапии.
Диета - рацион питания человека, предусматривающий определенные количественные и качественные соотношения пищевых веществ и продуктов, способы кулинарной обработки, а также интервалы в приеме пищи.
В организации питания детей в больнице используют два основных принципа - индивидуальный и групповой. Индивидуальную диету назначает врач, в этом случае пищу готовят специально для конкретного ребенка. При групповом принципе питания назначают ту или иную общепринятую диету из заранее разработанных и оказывающих определенное лечебное действие.
В больнице устанавливается 7-дневное меню по основным диетам. Руководство лечебным питанием осуществляет врач-диетолог. Совместно с медицинской сестрой по диетпитанию он уточняет ежедневно меню.
Необходимую диету больному ребенку назначает лечащий врач. Если ребенок поступает в больницу в вечернее время, то это должен сделать дежурный врач. Сестра переносит из медицинской карты стационарного больного в сестринский лист номер диеты. Против номера диеты вписывают фамилии больных и номера палат, чтобы легко было суммировать данные по каждой диете. Ежедневно до 13 ч старшая медицинская сестра отделения составляет и отправляет на пищеблок заказ на питание (порционник), в котором указывает количество больных и распределение диет. На оборотной стороне порционника цифрами и прописью указывают количество дополнительных продуктов (молоко, сливки, творог, мясо и др.) и фамилии больных. Порционник подписывают заведующий и старшая медицинская сестра отделения.
Медицинская сестра по диетпитанию суммирует заказы отделений в виде сводного порционника для всех больных на следующий день. Из приемного отделения ежедневно к 9 ч поступают на пищеблок сведения о движении больных с 13 ч истекших суток, т.е. времени составления порционника. Указывается количество прибывших и убывших детей, номера диет. На основе этих данных вносятся необходимые
коррективы в раздаточную ведомость на выдачу пищи в отделения, которую также составляет медицинская сестра по диетпитанию.
Применяют лечебные диеты (столы) ? 1-14 и общие ? 15-16, разработанные в Институте питания РАМН и утвержденные Минздравом РФ. Многие диеты имеют несколько вариантов. Варианты обозначают буквами, которые добавляют к номеру основной диеты. Количество основных постоянно действующих диет зависит от профиля (специализации) и мощности (количества коек) больницы.
Диета ? 1. Показания: язвенная болезнь двенадцатиперстной кишки в периоды «острой» язвы и эпителизации язвы; хронический гастродуоденит в стадии обострения или неполной клинической ремиссии.
Общая характеристика: умеренное механическое и химическое щажение слизистой оболочки и рецепторного аппарата желудочнокишечного тракта, ограничение стимуляторов желудочной секреции и веществ, длительно задерживающихся в желудке. Прием пищи - 5-6 раз, поваренной соли - до 8-10 г в сутки, в зависимости от возраста детей.
Перечень рекомендуемых блюд: хлеб пшеничный вчерашний, сухой бисквит. Супы на слизистом отваре с добавлением протертых вареных овощей и круп, яично-молочной смеси, сливок. Нежирные сорта рыбы, мяса и птицы, в основном рубленые, парового приготовления или отваренные в воде. Овощи в вареном и протертом виде (пюре, паровые суфле). Протертые каши (кроме пшенной) с добавлением молока или сливок, паровые пудинги, отварная вермишель. Яйца всмятку, паровые омлеты, блюда из взбитых яичных белков (снежки, меренги). Кисели, желе, муссы, протертые компоты из сладких сортов ягод, фруктовые и ягодные соки пополам с водой и сахаром, мед, варенье из сладких сортов ягод и фруктов, яблочный мармелад. Молоко цельное, сгущенное, сливки, свежая сметана, свежий нежирный творог. Чай некрепкий с молоком, отвар шиповника с сахаром. Масло сливочное и растительное (оливковое, подсолнечное).
Запрещаются капуста белокочанная, репа, редька, брюква, редис, щавель, шпинат, лук, чеснок, грибы, бобовые, пряности и кофе.
Диеты ? 1а, 1б и 1 обозначают разные способы кулинарной обработки: 1а - очень строгое механическое и химическое щажение, вся пища подается в жидком и полужидком виде; 1б - строгое механическое и химическое щажение, пюреобразные блюда; 1 - умеренное механическое и химическое щажение - рубка, шинковка, разваривание, приготовление на пару.
Диета ? 2. Показания: острые гастриты, хронические гастриты со сниженной желудочной секрецией, энтериты и колиты в период реконвалесценции (выздоровления) как переход к рациональному питанию, колиты в период ремиссии.
Общая характеристика: диета физиологически полноценная с исключением продуктов и блюд, являющихся нагрузочными для желудочно-кишечного тракта, долго задерживающихся в желудке, трудно перевариваемых, но способствующая повышению желудочной секреции. Прием пищи дробный, 4-5 раз в сутки, поваренной соли - до 15 г в сутки (дети старшего школьного возраста).
Перечень рекомендуемых блюд: хлеб пшеничный вчерашний, 1-2 раза в неделю ограниченное количество сдобных булочек или печеных пирогов. Супы на обезжиренном мясном и рыбном бульоне с различными крупами (кроме пшена), вермишелью, овощами. Нежирные сорта мяса и птицы, отваренные куском или рубленые, жареные в панировке и запеченные. Рыба нежирная куском или рубленая, отварная, жареная без панировки. Овощи вареные, тушеные и запеченные кусочками; в виде пюре; овощные запеканки. Рассыпчатые каши (кроме пшенной и перловой) на воде с добавлением молока. Яйца всмятку; паровые, запеченные и жареные омлеты; блюда из взбитых яичных белков. Кисели, компоты, желе, муссы из сладких сортов ягод и фруктов, в сыром виде сладкие сорта ягод и фруктов (клубника и др.), печеные яблоки, мармелад, сахар. Молоко пресное только в блюдах; кисломолочные продукты (кефир, ацидофилин); творог свежий, некислый сырой и запеченный. Зелень укропа, петрушки, корица, гвоздика, ваниль, в небольших количествах лавровый лист, душистый перец, соусы мясные, рыбные, сметанные и на овощном пюре. Чай, кофе с молоком, отвар шиповника, черной смородины. Масло сливочное и подсолнечное.
Запрещаются бобовые и грибы.
Диета ? 3. Показания: хронические заболевания кишечника с преобладанием запора в периоды обострения и неполной клинической ремиссии.
Общая характеристика: увеличение в диете продуктов, богатых растительной клетчаткой и усиливающих моторную функцию. Прием пищи - 3 раза, поваренной соли - до 12-15 г в сутки (дети старшего школьного возраста).
Перечень рекомендуемых блюд: хлеб пшеничный из муки грубого помола или с добавлением пшеничных отрубей, при хорошей переносимости разрешается черный хлеб (орловский, ржаной). Супы на
некрепком обезжиренном мясном, рыбном бульонах, овощном отваре (преимущественно с овощами). Мясо нежирных сортов - говядина, телятина, курица и др. Нежирная рыба (треска, карп, судак и т.д.) отварная, паровая, заливная, куском, иногда в рубленом виде. Разнообразные овощи: сырые и вареные на гарнир, в виде салатов, овощных запеканок (свекла, морковь, помидоры, тыква и др.). Каши рассыпчатые (гречневая, перловая). Яйца всмятку или в виде паровых омлетов. Свежие, спелые, сладкие фрукты и ягоды сырые и в блюдах в повышенном количестве. Молоко в блюдах и к чаю. Кефир, ацидофилин, ряженка, простокваша и др. Сыр неострый. Чай, отвар шиповника, соки фруктовые сладкие (особенно сливовый, абрикосовый), овощные (томатный, морковный и др.). Масло сливочное и оливковое в блюдах.
Запрещаются овощи, богатые эфирными маслами (репа, редька, лук, чеснок, редис), а также грибы.
Диета ? 4. Показания: острые и хронические заболевания кишечника в период профузных поносов и выраженных диспепсических явлений, синдром малабсорбции1.
Общая характеристика: резкое ограничение механических и химических раздражителей слизистой оболочки и рецепторного аппарата желудочно-кишечного тракта с исключением продуктов и блюд, усиливающих моторную функцию кишечника. Прием пищи - 5-6 раз, поваренной соли - 8-10 г в сутки (дети старшего школьного возраста).
Перечень рекомендуемых блюд: сухари из высших сортов белого хлеба, тонко нарезанные. Супы на слабом обезжиренном мясном или рыбном бульоне с добавлением слизистых отваров, паровых или сваренных в воде мясных или рыбных кнелей, фрикаделек, яичных хлопьев. Паровые или сваренные в воде мясные и рыбные котлеты, кнели, фрикадельки, суфле из отварного мяса или рыбы. Мясо нежирное в рубленом виде, вареное или паровое. Птица и рыба нежирная рубленая (вареная или паровая). Протертые каши на воде или обезжиренном мясном бульоне (рисовая, овсяная, гречневая, манная). Яиц (при хорошей переносимости) не более 1-2 штуки в виде паровых омлетов. Кисели, желе из черники, черемухи, спелых груш и других ягод и фруктов, богатых дубильными веществами. Чай натуральный, какао на воде, отвар шиповника, черники, черемухи.
1 От лат. malus (плохой) + абсорбция (поглощение) - нарушение всасывания в тонкой кишке, сопровождающееся обильным измененным стулом и, как следствие этого, гиповитаминозом, анемией и гипопротеинемией.
Запрещаются макаронные изделия, молоко, соусы, пряности, закуски, соления, копчености, бобовые. Ограничиваются сахар и сливочное масло.
Диета ? 5. Показания: хронические гепатиты, дисфункции билиарного тракта, желчнокаменная болезнь. Острый гепатит в период выздоровления.
Общая характеристика: максимальное щажение печени. Исключаются сильные стимуляторы секреции желудка и поджелудочной железы (экстрактивные вещества, продукты, богатые эфирными маслами), жареные блюда, содержащие продукты неполного расщепления жира (акролеины и альдегиды), тугоплавкие жиры, продукты, богатые холестерином, пуринами, щавелевой кислотой.
Повышено содержание липотропных веществ, клетчатки, пектинов, жидкости. Прием пищи дробный (5-6 раз в сутки), поваренной соли - 8-10 г в сутки (дети школьного возраста).
Перечень рекомендуемых блюд: хлеб вчерашний пшеничный и ржаной, сухари, сухой бисквит. Супы на овощном отваре с различными крупами и овощами, молочные, фруктовые. Нежирные сорта мяса и птицы - отварные, запеченные после отваривания. Рыба нежирная отварная или паровая, куском и рубленая. Овощи и зелень в сыром, отварном и печеном виде (салаты, винегреты), некислая квашеная капуста. Блюда из яичных белков (паровые и запеченные белковые омлеты, снежки, меренги). Сладкие сорта ягод и фруктов, свежие и сушеные, в натуральном виде и в блюдах. Сахар, мед, мармелад, зефир, ирис, варенье, пастила. Молоко пресное в натуральном виде и в блюдах, кисломолочные напитки, творог свежий, сыр. Яйца в блюдах. Чай некрепкий с молоком и без молока; фруктовые, ягодные, овощные соки, отвар шиповника. Масло сливочное и растительное (не жарить, добавлять в готовые блюда).
Запрещаются репа, редька, редис, щавель, шпинат, лук, чеснок, грибы, пряности, какао.
Диета ? 6. Показания: уратные (повышенное образование солей мочевой кислоты) и оксалатные (повышенное образование солей щавелевой кислоты) нефропатии.
Общая характеристика: ограничение продуктов, богатых пуринами, щавелевой кислотой, кальцием, ограничение белков, жиров. Увеличивают количество жидкости. Прием пищи - 3-4 раза, поваренной соли - до 6-8 г (дети старшего школьного возраста) в сутки.
Перечень рекомендуемых блюд: нежирная говядина, баранина, свинина, рыба. Молоко, молочные и кисломолочные продукты, яйца. Картофель, рис, макароны, блюда из круп, морковь, дыня, капуста, огурцы, лук, томаты, фрукты (виноград, слива, вишня, груша, персики, абрикосы и др.), ягоды.
Запрещаются потроха (печень, почки, легкие, мозги), мясной навар, мясо молодых животных (телятина, цыплята, поросята), чай, кофе, какао, шоколад, острые сыры, консервы, колбасы. Ограничивают зеленый горошек, бобы, чечевицу, щавель, шпинат, салат, ревень, редис, грибы.
Диета ? 7. Показания: нефрит без экстраренальных (внепочечных) проявлений и признаков декомпенсации почек.
Общая характеристика: ограничение белка и поваренной соли до 3-5 г, жидкости - до 800-1000 мл; экстрактивных веществ, острых приправ; максимальная витаминизация диеты за счет введения фруктовых и овощных соков и добавления витамина С.
Перечень рекомендуемых блюд: хлеб белый или из отрубей без соли, супы вегетарианские без соли с овощами и крупами. Нежирные сорта мяса, птицы, рыбы (до 30-50 г в день). Овощи в натуральном, отварном виде, винегреты, салаты (без соли). Крупы и макаронные изделия в виде каш, пудингов. Яйцо - 0,5-1 штука. Фрукты и ягоды в любом виде, мед, сахар, варенье. Молоко и кисломолочные продукты, творог. Масло сливочное и растительное.
Запрещаются бобовые, сливки, сметана.
Диеты ? 7а, 7б, 7в применяются при заболеваниях почек с признаками почечной недостаточности. Это хлоридные диеты с ограничением белка и жидкости и постепенным приближением к полноценному питанию (диета ? 7), обычному водному режиму.
Диета ? 8. Показания: ожирение.
Общая характеристика: ограничение энергетической ценности на 20-50 % (в зависимости от степени ожирения и физической нагрузки), главным образом за счет углеводов и жиров при увеличении количества белка. Ограничение поваренной соли и жидкости. Прием пищи - 5-6 раз.
Перечень рекомендуемых блюд: хлеб ржаной вчерашний. Супы вегетарианские с овощами и крупами, мясные, рыбные. Мясо, рыба, птица (нежирная) отварным (куском). Овощи (кабачки, тыква, свекла, капуста и т.д.) с растительным маслом, гречневая каша. Молоко и кисломолочные продукты (обезжиренные). Фрукты и ягоды в сыром виде и соки из них. Чай, кофе с молоком.
Запрещаются вкусовые приправы. Ограничиваются сливочное масло, сметана, картофель.
Диета ? 9. Показания: сахарный диабет. Диета с исключением водорастворимых углеводов, ограничением животных жиров. Диета способствует устранению нарушений в обмене веществ, вызванных недостаточным количеством в организме инсулина. Прием пищи - 4-5 раз, поваренной соли - по возрастным нормам.
Перечень рекомендуемых блюд: хлеб ржаной, печенье на ксилите. Супы на овощном отваре с овощами и крупами. Каши гречневая, овсяная. Картофель, кабачки, огурцы и т.д. Яиц не более 1-2 штук. Нежирные сорта мяса, рыбы и птицы. Компот на фруктозе, ксилите, соки фруктовые и овощные, фрукты и ягоды. Молоко цельное, сметана в блюдах. Масло сливочное в блюдах, подсолнечное и оливковое масло. Сладости ограничиваются до 20-50 г в сутки (сахар в виде фруктозы, ксилита, сорбита).
Запрещаются сахар в чистом виде, продукты, содержащие глюкозу. Ограничиваются бобовые, крупяные блюда, макароны.
Диета ? 10. Показания: сердечно-сосудистые заболевания с нарушением кровообращения.
Общая характеристика: умеренное ограничение белков, жиров, углеводов в условиях режима с ограниченной подвижностью. Ограничение приема поваренной соли в 2-3 раза и жидкости.
Перечень рекомендуемых блюд: хлеб серый грубого помола, сухари. Супы крупяные, молочные, вегетарианские, борщи, нежирный мясной бульон 1 раз в неделю. Нежирные сорта мяса, птицы и рыбы в отварном и запеченном виде. Овсяная и гречневая каши, пудинги, запеканки. Белковый омлет. Овощные винегреты и салаты (кроме щавеля и грибов). Фрукты, ягоды, соки. Жиры - 50 % в виде растительных. Некрепкий чай.
Запрещаются жирные блюда из мяса, рыбы, сдобное тесто, мозги, почки, печень, соленые закуски, консервы, икра. Ограничиваются крепкий чай, кофе, какао, редька, редис, чеснок, репчатый лук, бобовые.
Диета ? 11. Показания: анемия, истощение и пониженная реактивность организма, различные нагноительные процессы, туберкулез легких.
Общая характеристика: диета с повышенной энергетической ценностью, увеличением животных белков, липотропных веществ, кальция, фосфора и витаминов. Прием пищи - 5 раз в день.
Перечень рекомендуемых блюд: самые разнообразные продукты. Необходимо, чтобы не менее половины белка поступало в виде животных белков (мясо, рыба, творог, молоко и яйца).
Запрещается мясо птицы (утки и гуся).
Диета ? 131. Показания: острые инфекционные заболевания, послеоперационный период (кроме полостных операций).
Общая характеристика: ограничение белков, жиров, углеводов, химических и механических раздражителей слизистой оболочки и рецепторного аппарата желудочно-кишечного тракта. Пища преимущественно жидкая, с ограничением растительной клетчатки, молока, закусок. Прием пищи - 6-8 раз в день в зависимости от состояния ребенка, малыми порциями, поваренной соли - до 2/3 возрастной нормы.
Перечень рекомендуемых блюд: хлеб белый и сухари. Мясной бульон, мясное суфле. Суп-пюре из мяса на слизистом отваре. Яйца, омлет. Каши протертые. Фруктовые, ягодные соки, морсы, кисели. Масло сливочное.
Запрещаются острые блюда, приправы, консервы.
Диета ? 14. Показания: фосфатурия (повышенное выделение с мочой двузамещенных солей фосфорной кислоты).
Общая характеристика: содержание белков, жиров, углеводов в пределах физиологической нормы. В рацион включают продукты, богатые кальцием; ограничивают пищевые вещества, возбуждающие нервную систему. Прием пищи - 4 раза в день, поваренной соли - в соответствии с возрастными потребностями.
Перечень рекомендуемых блюд: мясо, рыба, хлебные и крупяные продукты.
Ограничиваются молоко и молочные продукты, овощи, острые закуски, пряности и др.
Диеты ? 15 и 16. Не предназначены в качестве лечебных. Диета ? 15 применяется для рационального питания детей от 3 до 15 лет, ? 16 - для детей от 1 года 3 мес до 3 лет. Эти диеты обеспечивают физиологические потребности ребенка в пищевых ингредиентах при отсутствии показаний для лечебного питания.
При аллергических заболеваниях применяются элиминационные диеты, когда из рациона питания исключают самые распространенные и заведомо известные аллергены: цитрусовые, орехи, шоколад, рыбу, икру, яйца, клубнику и пр. Вариантами элиминационных диет являются безмолочная, беззлаковая (аглиадиновая) и др. В этих случаях пищу готовят индивидуально.
Диета ? 12 в педиатрической практике не применяется.
Система питания по Ю.К. Полтевой и соавт. (1974). Если необходимо ограничить количество диет, то можно использовать другую систему, широко распространенную в свое время в нашей стране, когда выделяют три режима питания, обозначаемых условно буквами: режим А - мясо-молочно-растительный (смешанный); режим Б - молочно-растительный-гипохлоридный; режим БА - мясо-молочно-растительный-гипохлоридный.
Каждый из режимов имеет несколько форм, отличающихся друг от друга кулинарно-технологической обработкой продуктов, химическим составом, энергетической ценностью, объемом суточного рациона. Предусмотрены различные наборы продуктов для школьного (7-14 лет), дошкольного (4-6 лет) и ясельного (1,5-3 года) возрастов. Это дает возможность осуществлять дифференцированное питание.
Режим А включает 6 форм: А1, А2, A3, А4, А5, А6; режим Б - 5 форм: Б2, БЗ, Б4, Б5, Б6; режим БА - 4 формы: БА1, БА2, БАЗ, БА4.
Форма 1: обычная кулинарно-технологическая обработка продуктов, принятая в питании здоровых детей старшего школьного возраста.
Форма 2: легкое механическое щажение (рубка, шинковка, разваривание, легкая обжарка). Разрешаются овощи, фрукты, ягоды в натуральном виде. Хлеб ржаной и пшеничный.
Форма 3: умеренная степень механического и химического щажения. Применяются рубка, мелкая шинковка, разваривание до мягкости, приготовление на пару. Фрукты, ягоды подают в виде пюре и соков. Хлеб только пшеничный.
Форма 4: выраженная степень механического и химического щажения. Рекомендуется пюреобразное приготовление блюд. Фрукты и ягоды - в виде пюре и соков. Хлеб пшеничный - в виде сухарей.
Форма 5 и 6: максимальное механическое и химическое щажение. Вся пища подается в жидком и полужидком виде, овощи, фрукты, ягоды - в виде соков.
Данная система питания может применяться как лечебное и как рациональное питание в соответствии с физиологическими потребностями растущего организма ребенка. Так, четыре режима А могут служить в качестве рационального питания для одной группы, разгрузочного - для другой и усиленного - для третьей группы детей.
Режим А, форма 1 - рациональное питание для детей 10-14 лет, усиленное -для детей 7-10 лет; форма 2 - рациональное питание для детей 4-10 лет, разгрузочное - для детей старше 10 лет; форма 3 - рациональ-
ное питание для детей 1,5-3 лет, лечебное и переходное - для детей старше 3 лет; форма 4 - рациональное питание для детей 6-8 мес и лечебное - для детей старшего возраста; форма 5 - только диетическое питание.
При гемофилии в период кровотечения назначают «гематологический» стол, который является разновидностью форм режима А (все блюда в протертом виде). При тромбоцитопенической пурпуре, геморрагических васкулитах, аллергических реакциях назначается так называемая диета Т. Это разновидность форм режима А (с исключением экстрактивных веществ, цитрусовых, какао, рыбы).
Все формы режима Б (с ограничением соли) дают возможность осуществлять питание с ограничением приема животного белка за счет исключения мяса и рыбы (при нефрите на первые 2 нед болезни, у больных с высокой температурой тела).
Все формы режима БА лечебные. При этом режиме питания к обеду подают первые блюда из режима Б (супы вегетарианские), а вторые блюда - из режима А (мясные блюда подают 3-4 раза в неделю). В этих блюдах также может быть ограничено количество соли.
Рекомендуемые нормы потребления отдельных продуктов у детей. Помимо соблюдения регулярности питания, сбалансированности, то есть наличия определенного соотношения ингредиентов питания друг к другу, важное значение имеет объем пищи. Как недостаточное, так и избыточное питание может нанести серьезный ущерб здоровью ребенка. При излишнем употреблении даже очень полезных и биологически полноценных продуктов у него могут возникнуть нарушения обмена веществ, деятельности желудочно-кишечного тракта и другие отклонения, поэтому важно знать примерные нормы потребления основных пищевых продуктов для ребенка того или иного возраста.
Молоко и молочные продукты составляют основу детского питания. Дети более раннего возраста испытывают в них большую потребность, чем старшие. Так, дети в возрасте от 1 до 3 лет получают до 600 мл молока (включая кисломолочные продукты) в сутки. Детям дошкольного и школьного возраста рекомендуется до 500 мл молока (кисломолочных продуктов) в сутки.
Творог годовалый ребенок ест до 50 г, примерно столько же его должны употреблять дети до 5 лет. Все дети старше 5 лет могут съедать творога до 100 г, а старшего школьного возраста - до 150 г в день. Если ребенок получает молока или других белковых продуктов меньше рекомендуемой нормы, количество творога обычно увеличивают.
Сметану и сыр обычно дают детям после года. Среднесуточное количество сметаны для детей любого возраста составляет 10-15 г, сыра - 5-10 г.
Мяса к году ребенок обычно получает до 50-70 г в сутки, в возрасте 1-3 лет - 80 г, 3-7 лет - 100 г, в школьном возрасте - 150-200 г. В это количество входят также субпродукты и птица.
Рыбу детям 1-3 лет дают до 25 г в сутки, 3-7 лет - 50 г, 7-14 лет - 60-70 г. При этом рыбу лучше давать 2-3 раза в неделю, можно в соответственно больших количествах.
Яйца. В возрасте от года до 7 лет среднесуточная норма яйца составляет 1/2 шт. в сутки, от 7 до 14 лет - 1 шт. В случае наличия у ребенка пищевой аллергии речь может идти об употреблении только желтка.
Жировые продукты дети получают в виде сливочного и растительного масла. При этом учитывают его количество как в натуральном виде, так и использованного для приготовления пищи. Общее количество сливочного масла для детей в возрасте 1-3 лет - 15-17 г, 3-7 лет - 25 г, 7-14 лет - 45 г, растительного масла - соответственно 6-7, 9-10 и 15 г.
Овощи и фрукты (ягоды). В возрасте старше года рекомендуемое количество овощей составляет: для детей 1-3 лет - 350 г (в том числе картофеля - 150 г), 3-7 лет - 470-500 г (картофеля - 200-220 г), 7-14 лет - 750 г (картофеля - 350 г). Количество свежих фруктов (ягод, соков) для детей в возрасте старше года может доходить до 150-200-300 г в сутки, в школьном возрасте - до 500 г. При отсутствии свежих фруктов их заменяют соответствующим количеством консервированных или сухих плодов.
Сахар, крупы, мука, хлебобулочные и кондитерские изделия. В рационах детей всех возрастных групп важно не превышать рекомендуемые нормы. Так, количество сахара для детей в возрасте 1-3 лет должно составлять не более 50 г в сутки, 3-7 лет - 55 г, 7-14 лет - 60 г; количество круп (включая и макаронные изделия) - соответственно 30, 45 и 60-65 г, муки - 15, 25 и 40 г, хлеба пшеничного - 50, 100 и 150-200 г, хлеба ржаного - 30, 60 и 100 г, кондитерских изделий - 5, 10 и 15 г. При увеличении количества какого-либо из перечисленных продуктов уменьшают количество другого - с тем расчетом, чтобы не перегружать рацион ребенка углеводами.
Указанные нормы продуктов не являются абсолютными, они приведены как примерные. Ориентируясь на них, можно обеспечить рациональное питание ребенка. Очень важно учитывать индиви-
дуальные привычки ребенка, состояние его здоровья, повышенную потребность в некоторых пищевых веществах, хорошую или плохую переносимость отдельных продуктов и пр.
Пищеблок. В детских больницах пищу готовят централизованно на пищеблоке, откуда для завтрака, обеда, полдника и ужина ее получают буфетчицы в строго определенные часы. Для транспортировки и хранения пищи используют термосы, чистую посуду с крышками, обязательно маркированную («Для первых блюд», «Для вторых блюд», «Гарнир», «Молоко» и т.д.); посуду помещают на специальные передвижные столики-тележки.
Со стороны медицинских работников требуется контроль за соблюдением правил кулинарной обработки продуктов, проведение мероприятий по профилактике пищевых отравлений. Медицинские работники присутствуют при закладке основных продуктов в котел и проверяют их выход. Ежедневно в холодильнике оставляют суточную пробу готовых блюд для возможного эпидемиологического контроля. Периодически проводится подсчет соответствия пищевых рационов физиологическим потребностям детей. Контроль за санитарным состоянием пищеблока заключается в ежедневной проверке качества уборки кухни и всех подсобных помещений, соблюдения правил мытья посуды, использования соответствующих моющих средств, своевременной смены специальной (для работы на кухне) одежды персоналом пищеблока. Проводится ежедневный осмотр работников пищеблока на наличие гнойничковых заболеваний кожи.
Работникам пищеблока запрещается застегивать санитарную одежду булавками, иголками, хранить в карманах посторонние предметы (деньги, ключи, сигареты), носить бусы, броши, кольца, клипсы и др.
Буфет-раздаточная. В каждом отделении имеется буфет-раздаточная, а в отделениях для детей старшего возраста - и столовая.
В буфете пищу, доставленную из пищеблока, при необходимости подогревают, делят на порции и раздают. Раздача должна быть закончена не позднее 2 ч после изготовления пищи, включая и время ее доставки.
Раздают пищу буфетчицы и дежурные медицинские сестры отделения. Раздачу пищи проводят в специальных халатах.
Технический персонал, занятый уборкой палат и других помещений, к раздаче пищи не допускается.
Буфетчицы обязаны соблюдать правила личной гигиены. Перед посещением туалета халат снимают, после посещения туалета руки
обрабатывают в течение 2 мин раствором «Дезоксан-1» или 0,2 % раствором хлорамина.
Контролирует порядок и соблюдение правил работы буфета-раздаточной старшая медицинская сестра отделения.
Помещения буфетных должны быть обеспечены:
- холодной и горячей проточной водой;
- электрокипятильниками непрерывного действия;
- комбайнами для мойки посуды и двухсекционными моечными ваннами для грязной и чистой посуды;
- сетками для ополаскивания и сушки посуды;
- электроплитой для подогрева пищи;
- шкафами для хранения столовой посуды и приборов, продуктов (хлеб, соль, сахар);
- столом с гигиеническим покрытием для раздачи пищи;
- комплектом посуды из расчета: одна глубокая, мелкая и десертная тарелки, вилка, ложки - столовая и чайная, кружка на одного больного (в детских отделениях - с запасом);
- баком для замачивания или кипячения посуды;
- сухожаровым шкафом для сушки посуды;
- моющими и дезинфицирующими средствами;
- уборочным инвентарем (ведра, ветошь, щетки и т.д.) с маркировкой «Для буфетной».
Дети старшего возраста, которым разрешается ходить, принимают пищу в столовой за столом, сервированным на 4 человека. За стол обычно сажают детей одного возраста, получающих одинаковые диеты. Стулья должны быть пластиковые или с легко моющейся обивкой. На окнах в летнее время должны быть установлены сетки от комаров и мух, так как они являются переносчиками многих инфекционных заболеваний.
Раздача пищи проводится в определенное время: завтрак - с 9.00 до 9.30; обед - с 13.00 до 13.30; полдник - с 16.00 до 16.30; ужин - с 18.30 до 19.00. Температура горячих блюд не должна превышать 60 °С, а холодных- 10 °С. Разовая порция должна соответствовать возрасту ребенка.
Перед приемом пищи заканчивают все лечебные процедуры. Дети должны посетить туалет и вымыть руки с мылом. Медицинская сестра участвует в кормлении детей в столовой: следит за правильной сервировкой стола, внешним видом блюд. Необходимо, чтобы вид пищи пробуждал аппетит. Детям старше 3 лет разрешается пользоваться
столовыми приборами. Во время еды медицинский персонал должен наблюдать, чтобы дети ели опрятно, не торопились, не мешали друг другу. Если ребенок не ест, то следует выяснить причину отказа от пищи, убедить его в необходимости приема пищи, проследить, чтобы ребенок в первую очередь съел более полноценную белковую часть блюда; насильственное кормление не допускается. В столовой надо соблюдать тишину и порядок.
Медицинская сестра строго контролирует, чтобы те дети, которые по каким-либо причинам опоздали к обеду, могли поесть. Для них необходимо сохранять еду, подогревать ее перед подачей на стол.
После каждой раздачи пищи буфетчица или младшая медицинская сестра проводят тщательную уборку помещений буфета и столовой с применением дезинфицирующих средств.
Уборочный материал (тряпки, ветошь) после мытья полов заливают 1 % раствором хлорамина (или 0,5 % осветленным раствором хлорной извести) на 60 мин в ведре для уборки, затем прополаскивают в проточной воде и сушат. Следят, чтобы инвентарь использовался строго по назначению.
Мойка посуды, хранение пищи. Строгое соблюдение санитарно-гигиенических требований к условиям хранения пищевых продуктов и готовых блюд играет решающую роль в профилактике пищевых отравлений. В буфете можно хранить хлеб в специальных мешках (не более суток), сахар, чай.
Ввиду особых технологических требований к приготовлению лечебного питания (измельчение, протирание) диетические блюда являются особо благоприятной средой для развития патогенных микроорганизмов. В связи с этим следует контролировать время реализации готовых блюд.
Категорически запрещается сохранять в буфете остатки пищи, а также смешивать их со свежими блюдами и использовать для питания детей продукты, оставшиеся от предыдущего приема пищи.
В буфете хранят столовую посуду. После каждого кормления детей ее подвергают обеззараживанию. Мытье посуды проводят с учетом назначения и степени загрязнения. Сначала моют кружки и чайные ложки, а затем тарелки. Сушат и дезинфицируют посуду в сухожаровом шкафу при температуре 130 °С в течение 30 мин. В помещении буфета-раздаточной на видном месте вывешивают инструкцию по технике мытья и дезинфекции посуды.
Мочалки (ветошь) для мытья посуды по окончании мойки замачивают в 1 % растворе хлорамина или в 0,5 % осветленном растворе хлорной извести на 60 мин или кипятят в течение 15 мин, затем сушат и хранят в специально отведенных местах.
Чистая посуда содержится в специально выделенном шкафу. Медицинский персонал питается в отдельном помещении и не может пользоваться посудой, предназначенной для больных детей.
Отходы пищи собирают в специальные маркированные баки с крышками. Из отделения они должны быть вывезены в тот же день.
Кормление тяжелобольных. Дети, находящиеся на постельном режиме, принимают пищу в палате. Если ребенок может сидеть, то после мытья рук он самостоятельно ест за прикроватным столиком. Если
больному трудно самостоятельно сидеть в кровати, то следует придать ему полусидячее положение, приподнять подголовник функциональной кровати или подложить под спину несколько подушек. Шею и грудь покрывают фартуком или клеенкой. Удобное положение создается следующим образом: левой рукой немного приподнимают голову ребенка, правой подносят ложку с едой или специальный поильник (рис. 13), так как ребенок может аспирировать (вдохнуть) пищу.
Количество съеденной ребенком пищи медицинская сестра отмечает в истории болезни.
Передачи больным. Питание детей в больнице рассчитано на обеспечение потребностей в основных пищевых ингредиентах, однако дети нуждаются дополнительно в получении витаминов. Для этого в больницах организуется прием передач
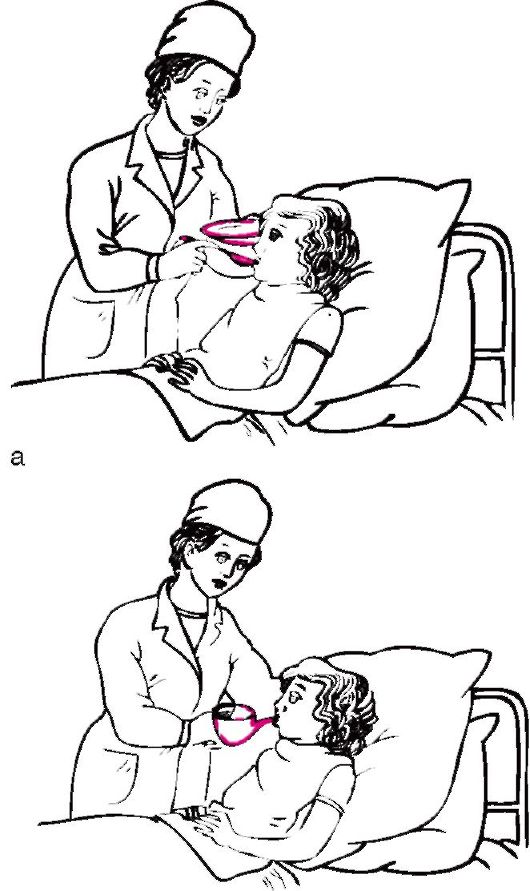
Рис. 13. Кормление тяжелобольного: а - из ложки; б - из поильника
от родителей и родственников. Обычно это фрукты и сладости. Передачи оказывают также важное психологическое воздействие.
Выдача передач проводится после основного приема пищи 2 раза в день: в 11 ч утра и в полдник. Предварительно вымытые овощи, фрукты и ягоды, а также другие продукты раздают на тарелках каждому ребенку индивидуально.
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. Назовите системы питания детей, принятые в больнице.
2. Дайте общую характеристику диеты ? 1 и приведите примеры используемых блюд.
3. Определите показания к назначению диеты ? 3 и перечислите продукты, запрещенные к использованию.
4. Каким больным назначается диета ? 7?
5. Какие продукты запрещены детям, страдающим сахарным диабетом?
6. Что такое порционник? Каковы правила его заполнения?
7. Как организуется раздача пищи детям?
8. В чем заключаются обязанности медицинского персонала при кормлении детей в столовой?
9. Какие продукты разрешено хранить в буфете-раздаточной?
10. Какие санитарно-гигиенические правила должны соблюдать работники пищеблока и буфета-раздаточной?
11. Как проводятся мойка и дезинфекция посуды?
12. Какие требования предъявляются к хранению посуды в больнице?
13. Как организуется питание тяжелобольных?
14. Как пользоваться поильником при кормлении тяжелобольного?