Фармакология / Под ред. проф. Р.Н. Аляутдина. - 4-е изд., перераб. и доп. - 2008. - 832 с. : ил.
|
|
|
|
ГЛАВА 9 СРЕДСТВА, ДЕЙСТВУЮЩИЕ НА АДРЕНЕРГИЧЕСКИЕ СИНАПСЫ
Адренергические синапсы, локализованные в органах, получающих симпатическую иннервацию, образованы окончаниями пост- ганглионарных симпатических (адренергических) волокон и эффекторными клетками. Аксоны ганглионарных клеток симпатической системы имеют анатомическую особенность - в непосредственной близости от эффекторных органов они разветвляются с образованием сети адренергических волокон с множеством варикозных утолщений. Именно варикозные утолщения участвуют в образовании синаптических контактов с клетками эффекторных органов. В варикозных
утолщениях есть везикулы (пузырьки), содержащие норадреналин. Норадреналин является медиатором адренергических синапсов.
Норадреналин синтезируется из аминокислоты тирозина, которая проникает в варикозные утолщения путем активного транспорта (тирозин синтезируется в печени из аминокислоты фенилаланина). В цитоплазме адренергических нейронов тирозин подвергается ряду последовательных превращений: сначала из тирозина при участии фермента тирозингидроксилазы образуется ДОФА, из которого под действием ДОФА-декарбоксилазы образуется дофамин. Дофамин путем активного транспорта проникает через мембраны в везикулы и внутри везикул превращается в норадреналин (рис. 9-1).
Под влиянием нервного импульса происходит деполяризация пресинаптической мембраны, открываются потенциалозависимые кальциевые каналы, через которые ионы кальция проникают в варикозные утолщения: концентрация Са2+ в цитоплазме варикозного утолщения увеличивается. Это приводит к экзоцитозу везикул и выделению норадреналина в синаптическую щель.
После высвобождения в синаптическую щель норадреналин стимулирует адренорецепторы, локализованные на постсинаптической мембране эффекторных клеток. Действует норадреналин непродолжительно, большая его часть (около 80%) захватывается нервными окончаниями с помощью специальных транспортных систем (обратный нейрональный захват). В цитоплазме варикозного утолщения часть норадреналина подвергается окислительному дезаминированию под действием МАО, локализованной на внешней мембране митохонд- рий, но большее количество норадреналина захватывается везикулами. Небольшая часть норадреналина захватывается эффекторными клетками (например, гладкомышечными клетками). Этот процесс называется экстранейрональным захватом. В эффекторных клетках норадреналин метаболизируется цитоплазматическим ферментом катехол-орто-метилтрансферазой (КОМТ). Под действием КОМТ про- исходит О-метилирование норадреналина.
Вещества, воздействующие на передачу возбуждения в адренергических синапсах, могут оказывать влияние на разные процессы. Превращение тирозина в ДОФА в цитоплазме нервных окончаний угнетает ингибитор тирозингидроксилазы альфа-метил-п-тирозин (метирозин), а превращение ДОФА в дофамин - ингибиторы ДОФА-декарбоксилазы карбидопа и бенсеразид** (см. главу «Противопаркинсонические средства»). Симпатолитик резерпин
блокирует транспортные системы мембран везикул, в результате уменьшается захват везикулами дофамина и нарушается син- тез норадреналина в везикулах. Высвобождение норадреналина из пресинаптических окончаний повышают симпатомиметики: тирамин**, который содержится в некоторых пищевых продуктах (например, в сыре), эфедрин и амфетамин. Некоторые вещества оказывают прямое стимулирующее действие на адренорецепторы (адреномиметики) или блокируют адренорецепторы (адреноблокаторы). Обратный нейрональный захват норадреналина ингибируют кокаин и трициклические антидепрессанты (имипрамин, амитриптилин), при этом повышается концентрация норадреналина в синаптической щели. Разрушению норадреналина в цитоплазме нервных окончаний препятствуют вещества, которые ингибируют МАО (например, неизбирательный ингибитор МАО ниаламид). Проникновение норадреналина через мембрану везикул нарушает резерпин, который блокирует транспортные системы мембран везикул, при этом нарушается депонирование норадреналина в везикулах (см. рис. 9-1).
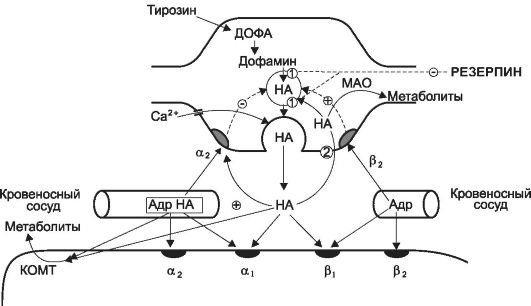
Рис. 9.1. Схема адренергического синапса: Адр - адреналин; НА - норадреналин; ДОФА - диоксифенилалнин; МАО - моноаминоксидаза; КОМТ - катехолО-метилтрансфераза; 1 - транспортная система мембран везикул; 2 - система обратного нейронального захвата
Многие из этих веществ - трициклические антидепрессанты, ингибиторы МАО, некоторые симпатомиметики и симпатолитики используют в качестве лекарственных препаратов. Наибольшее применение в медицинской практике нашли вещества, непосредственно воздействующие на адренорецепторы (адреномиметики и адреноблокаторы).
Адренорецепторы различают по чувствительности к одним и тем же веществам.
Выделяют α-адренорецепторы и β-адренорецепторы. а-Адренорецепторы подразделяют на α1-адренорецепторы и α2-адренорецепторы, а среди β-адренорецепторов различают β1-, β2- и βз-адренорецепторы.
На постсинаптической мембране эффекторных клеток локализованны α1- и β1-aдренорецепторы (постсинаптические рецепторы). Эти рецепторы стимулируются норадреналином, который высвобождается из окончаний адренергических волокон.
α2- и β2-aдренорецепторы могут быть внесинаптическими и пресинаптическими. Внесинаптические α2- и β2-aдренорецепторы, локализованные вне синапсов на мембране эффекторных клеток, не получают симпатическую иннервацию (неиннервируемые рецепторы). Они возбуждаются циркулирующим в крови адреналином, который выделяется из хромаффинных клеток мозгового вещества надпочечников, α2-адренорецепторы, кроме того, могут возбуждаться циркулирующим в крови норадреналином. Находящиеся на пресинаптической мембране (пресинаптические) α2-адренорецепторы регулируют высвобождение норадреналина по принципу отрицательной обратной связи. Стимуляция этих рецепторов норадреналином или другими веществами с α2-адреномиметической активностью тормозит высвобождение норадреналина из варикозных утолщений. В отличие от пресинаптических α2-адренорецепторов стимуляция пресинаптических β2-aдренорецепторов приводит к повышению выделения норадреналина (см. рис. 9-1).
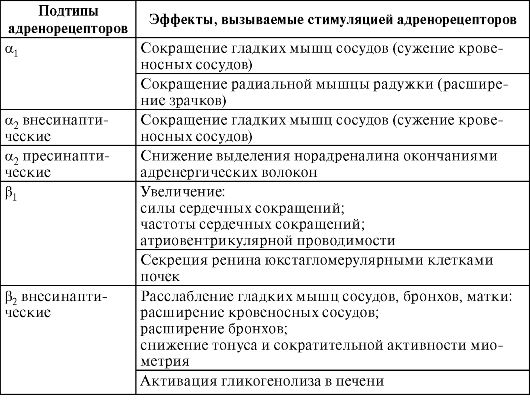
Основные эффекты, вызываемые стимуляцией адренорецепторов, представлены в табл. 9-1.
Средства, действующие на адренергические синапсы, подразделяются на:
• средства, стимулирующие адренергические синапсы;
• средства, блокирующие адренергические синапсы.
Таблица 9-1
Подтипы адренорецепторов и эффекты, вызываемые их стимуляцией
9.1. СРЕДСТВА, СТИМУЛИРУЮЩИЕ АДРЕНЕРГИЧЕСКИЕ СИНАПСЫ
Средства, стимулирующие адренергические синапсы подразделяются на две группы:
Адреномиметики - средства, непосредственно стимулирующие адренорецепторы.
Симпатомиметики (адреномиметики непрямого действия) - средства, которые повышают выделение медиатора.
9.1.1. Адреномиметики
По преимущественному влиянию на α- или β-адренорецепторы адреномиметики подразделяют на:
• α-адреномиметики (средства, преимущественно стимулирующие а - адренорецепторы);
• β-адреномиметики (средства, преимущественно стимулирующие β - адренорецепторы);
• α-, β-адреномиметики (средства, стимулирующие а - и β-адренорецепторы).
α-Адреномиметики
По преимущественному влиянию на а1- или а2-адренорецепторы делят на а1-адреномиметики и а2-адреномиметики.
α1-Адреномиметики (стимуляторы α1-адренорецепторов)
α1-Адренорецепторы локализованы на постсинаптической мембране эффекторных клеток, получающих симпатическую иннервацию: гладкомышечных клеток сосудов, радиальной мышцы радужки, сфинктера мочевого пузыря, простатической части уретры, предстательной железы.
Стимуляция α1-адренорецепторов (связанных с Gg-белками) вызывает сокращение гладких мышц (см. стр. 87). Сокращение гладких мышц сосудов приводит к сужению сосудов, увеличению общего периферического сопротивления и повышению артериального давления. Сокращение радиальной мышцы глаза приводит к расширению зрачка, а сокращение сфинктера мочевого пузыря и уретры - к задержке мочеиспускания.
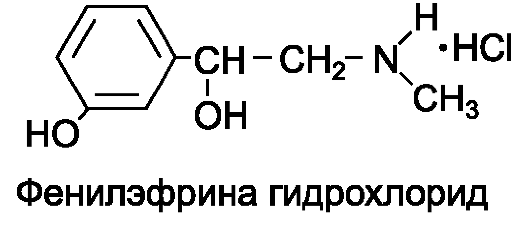
К α1-адреномиметикам относится фенилэфрин: фенилэфрина гидрохлорида* (мезатон*). В отличие от адреналина* и норадреналина* фенилэфрин не является катехоламином (содержит только одну гидроксильную группу в ароматическом кольце) и практически не инактивируется катехол-орто-метилтрансферазой. В связи с этим он оказывает более продолжительное действие; эффективен при приеме внутрь.
Стимулируя α1-адренорецепторы сосудов, фенилэфрин вызывает сужение сосудов и, как следствие, повышение артериального давления (прессорное действие). При повышении артериального давления происходит стимуляция барорецепторов дуги аорты и возникает реф- лекторная брадикардия (рефлекторно повышается активность центра
блуждающего нерва, вследствие чего усиливаются его тормозные влияния на частоту сердечных сокращений и, кроме того, рефлекторно уменьшаются симпатические влияния на сердце).
Препарат вызывает расширение зрачков вследствие сокращения радиальной мышцы радужки и не влияет на аккомодацию (цилиарная мышца глаза имеет парасимпатическую иннервацию).Понижает внутриглазное давление при открытоугольной глаукоме.
Применяют фенилэфрин для повышения артериального давления при гипотензии (внутривенно, подкожно и внутримышечно). Прессорный эффект продолжается 20 мин при внутривенном вве- дении и 40-50 мин при подкожном введении.
Фенилэфрин в виде глазных капель (ирифрин*) применяют в офтальмологии для расширения зрачков. Продолжительность мидри- атического эффекта составляет 4-6 ч, в отличие от М-холиноблокаторов не вызывает паралич аккомодации.
Фенилэфрин в комбинации с блокатором Н1-гистаминовых рецепторов диметинденом (препарат Виброцил) используют местно при рините (вызывает сужение сосудов и уменьшает отек слизистой носовой полости), а также добавляют в растворы местных анестетиков (сужение сосудов пролонгирует местное и снижает резорбтивное действие местных анестетиков).
Основными побочными эффектами могут быть чрезмерное повышение артериального давления, головная боль, головокружение, брадикардия, ишемия тканей вследствие сужения периферических сосудов, нарушение мочеиспускания.
Фенилэфрин противопоказан при гипертонической болезни, спазмах сосудов (в том числе коронарных), гипертиреозе, закрытоугольной глаукоме.
α2-Адреномиметики (стимуляторы α2-адренорецепторов)
а2-Адренорецепторы находятся в сосудах в основном вне синапсов, а также на пресинаптической мембране варикозных утолщений окончаний адренергических нервов. Стимуляция внесинаптических а2-адренорецепторов (связанных с Gi-белками, угнетающими аденилатциклазу) уменьшает уровень цАМФ и активность протеинкина- зы А. В результате повышается активность киназы легких цепей миозина и фосфорилирование легких цепей миозина под действием этого фермента, что облегчает взаимодействие актина с миозином и приводит к сокращению гладких мышц кровеносных сосудов. Стимуляция
пресинаптических а2-адренорецепторов вызывает уменьшение выделения норадреналина из варикозных утолщений (по принципу отрицательной обратной связи).
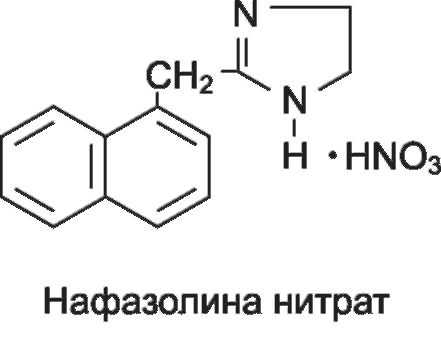
К а2-адреномиметикам относятся: н а ф а з о л и н а н и т р а т (нафтизин*, санорин*), о к с и м е т а з о л и н (назол*), к с и л о - метазолин (галазолин*,ксилен*),тетризолин (тизин*,октилия*), клонидин (клофелин*, гемитон*), гуанфацин (эстулик*), м е т и л д о п а (допегит*), тизанидин (сирдалуд*).
По химической структуре нафазолин, оксиметазолин, тетризолин и ксилометазолин являются производными имидазолина. Стимулируя α2-адренорецепторы, они оказывают сосудосуживающее действие, вызывая более длительное сужение периферических сосудов, чем фенилэфрин. Применяют местно при ринитах в виде капель и спрея, нафазолин также в виде эмульсии (санорин*). При интраназальном введении препаратов происходит сужение сосудов слизистой оболочки носовой полости, что уменьшает ее отечность и улучшает отток из околоносовых пазух. Снижается приток крови к венозным синусам и облегчается носовое дыхание.
В зависимости от лекарственной формы и входящих в нее других компонентов действие продолжается от 6-8 ч до 10-12 ч. Не следует применять эти препарата более 3 раз в сутки. При длительном приме- нении (более 5 сут) сосудосуживающий эффект препаратов снижается вследствие быстрого развития привыкания (тахифилаксии). После отмены препаратов возникает эффект последействия (заложенность носа вследствие рикошетной вазодилатации), наиболее выраженный у ксилометазолина и оксиметазолина.
Тетризолин в виде глазных капель (препарат октилия*) применяют при раздражении глаз, вызванных аллергическими, химичес- кими или физическими факторами (дым, пыль, сильное освещение).
Препараты повышают артериальное давление, противопоказаны при гипертонической болезни, выраженном атеросклерозе.
Клонидин и гуанфацин, стимулируют α2-адрено- рецепторы в ЦНС, в частности α2-адренорецепторы, локализованные на нейронах ядер солитарного тракта в продолговатом мозге, а клонидин, кроме того, стимулирует имидазолиновые 11-рецепторы той же локализации. Стимуляция нейронов ядер солитарного тракта приводит к повышению активности центра блуждающего нерва (вагуса) и угнетению активности сосудодвигательного центра. В результате уменьшается сила и частота сокращений сердца (снижается сердечный выброс) и расширяются кровеносные сосуды, происходит снижение артериального давления. Кроме того, клонидин и гуанфацин, стимулируя пре- синаптические а2-адренорецепторы на окончаниях адренергических волокон, уменьшают выделение норадреналина, что также снижает влияние симпатической иннервации на сердце и сосуды и приводит к понижению артериального давления. Гипотензивный эффект этих препаратов используется при лечении артериальной гипертензии [см. главу «Гипотензивные средства (антигипертензивные средства»)]. Клонидин применяют при гипертензивных кризах. При его быстром внутривенном введении возможно кратковременное повышение артериального давления из-за стимуляции внесинаптических а2-адренорецепторов сосудов, поэтому препарат необходимо вводить медленно.
Клонидин оказывает болеутоляющее действие (что также связывают со стимуляцией а2-адренорецепторов в ЦНС) и применяется в качестве анальгетика [см. главу «Анальгезирующие средства (аналь- гетики)»], кроме того, он может быть использован для уменьшения абстинентного синдрома при зависимости к опиоидам, вызывет седативный эффект, потенцирует действие алкоголя.
Клонидин уменьшает продукцию внутриглазной жидкости (а также улучшает ее отток), вследствие чего снижает внутриглазное давление. Это свойство клонидина используют при глаукоме (во время операции по поводу глаукомы, при неэффективности β-адреноблокаторов).
Клонидин и гуанфацин вызывают следующие побочные эффекты: сухость во рту, брадикардию, сонливость, заторможенность, задержку жидкости в организме, констипацию, возможно развитие синдрома отмены.
Метилдопа является пролекарством и в организме превращается в а-метилнорадреналин, который в основном стиму- лирует а2-адренорецепторы, в том числе в продолговатом мозге. Применяют как гипотензивное средство при артериальной гипертензии.
Тизанидин, как и клонидин, - производные имидазолина. Стимулируя пресинаптические а2-адренорецепторы в нейронах спинного мозга, уменьшает высвобождение возбуждающих аминокислот и угнетает передачу возбуждения в синапсах. Это вызывает снижение тонуса скелетных мышц (препарат относят к миорелаксантам центрального действия). Применяют внутрь при мышечной боли, связанной со спазмом скелетных мышц (оказывает болеутоляющее действие). Препарат понижает АД, вызывает головокружение, слабость, сонливость. Как и при применении клонидина, гуанфацина и метилдопы, следует избегать видов деятельности, требующих высокой концентрации внимания (например, вождения автомобиля).
β-Адреномиметики
Выделяют вещества с преимущественным действием на β1-aдренорецепторы (β1-адреномиметики), с преимущественным действием на β2-aдренорецепторы (β2-адреномиметики) и вещества неизбирательного действия (β1-, β2-aдреномиметики).
βγ-Адреномиметики (стимуляторы βγ-адренорецепторов)
β1-Адренорецепторы преимущественно локализованы в сердце в мембране кардиомиоцитов. Стимуляция β1-aдренорецепторов (связанных с Gs-белками) приводит к увеличению поступления Са2+ в кардиомиоциты через кальциевые каналы - в результате концентрация цитоплазматического кальция повышается (см. стр. 86).
Увеличение поступления Са2+ в кардиомиоциты повышает автоматизм синоатриального узла, а следовательно, частоту сокращений сердца, в атриовентрикулярном узле это приводит к облегчению атриовентрикулярной проводимости и повышению автоматизма, повышается также автоматизм волокон Пуркинье. В клетках рабочего миокарда кальций связывается с тропонином С, который является составной частью тропонин-тропомиозинового комплекса. При этом происходит изменение конформации комплекса и устраняется его тормозное влияние на сократительные белки миокарда, облегчается взаимодействие актина с миозином, что приводит к увеличению силы сердечных сокращений.
При стимуляции β1-aдренорецепторов юкстагломерулярных клеток почек увеличивается секреция ренина, вследствие чего повышается образование ангиотензина II.
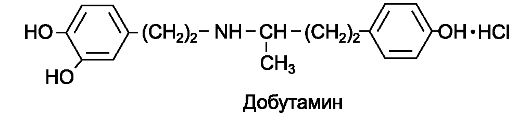
К препаратам, стимулирующим преимущественно β1-aдреноре- цепторы сердца, относится д о б у т а м и н (добутрекс*).
Добутамин увеличивает силу сокращений сердца (оказывает положительное инотропное действие) и в меньшей степени повышает частоту сердечных сокращений. Применяется добутамин как кардиотоническое средство при острой сердечной недостаточности (см. главу «Кардиотонические средства»). Поскольку добутамин разрушается в ЖКТ, его вводят внутривенно (инфузионно). Начинает действовать через 1-2 мин, максимальный эффект отмечается через 10 мин. Метаболизируется в печени катехол-орто-метилтрансфера- зой. Выводится почками, t1/2 - 2 мин. Из побочных эффектов отмечают тахикардию, повышение потребления миокардом кислорода вследствие увеличения работы сердца, загрудинные боли, аритмии.
Стимулирующим действием на β1-aдренорецепторы сердца обладает препарат дофамина допамин*, который также применяют как кардиотоническое средство при острой сердечной недостаточности (повышает силу сокращений миокарда и, следовательно, сердечный выброс). Кроме того, допамин*, стимулируя дофаминовые D1-рецепторы, вызывает расширение сосудов внутренних органов и почек (это препятствует развитию ишемии внутренних органов при кардиогенном шоке). В высоких дозах допамин* стимулирует а1-адренорецепторы и вызывает сужение сосудов. Так же как и добутамин, вызывает повышение частоты сердечных сокращений, возможны аритмии.
β2-Адреномиметики (стимуляторы β2-адренорецепторов)
Внесинаптические β2-aдренорецепторы в основном находятся в мембранах гладкомышечных клеток бронхов, матки, кровеносных сосудов. При стимуляции этих рецепторов (связанных с Gs-белками, стимулирующими аденилатциклазу) происходит расслабление гладких мышц бронхов, снижается тонус и сократительная активность миометрия, расширяются кровеносные сосуды. Расслабление гладких мышц при стимуляции β2-aдренорецепторов связано с повышением уровня цАМФ в гладкомышечных клетках, что приводит к активации цАМФ-зависимой протеинкиназы А, которая угнетает киназу легких
цепей миозина, в результате не происходит фосфорилирования легких цепей миозина и нарушается взаимодействие актина с миозином. Кроме того, при повышении уровня цАМФ в гладкомышечных клетках снижается концентрация кальция, что также приводит к снижению тонуса и сократительной активности гладких мышц.
К препаратам, стимулирующим преимущественно β2-aдреноре- цепторы, относятся: салбутамол (саламол*, сальтос*, вентолин*, сальгим*), фенотерол (беротек*), г е к с о п р е н а л и н (гинипрал*), с а л м е т е р о л (серевент*), ф о р м о т е р о л (форадил*, атимос*, оксис турбухалер*).
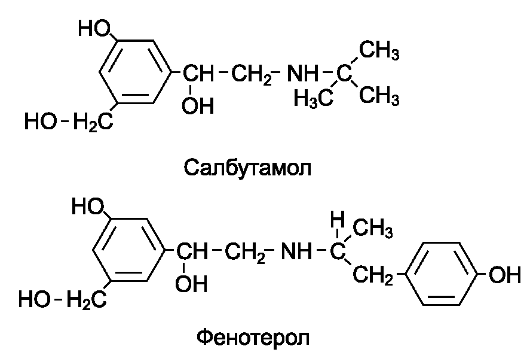
Эти препараты снижают тонус бронхов, понижают тонус и сократительную активность миометрия и расширяют кровеносные сосуды (скелетных мышц, печени, коронарные сосуды). Применяют указанные препараты (за исключением гексопреналина) в качестве бронхорасширяющих средств при бронхиальной астме, хроническом обструктивном бронхите.
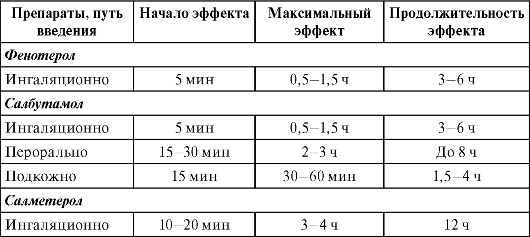
С а л б у т а м о л , ф е н о т е р о л применяют для купирования приступов бронхиальной астмы (бронхоспазма). С этой целью препараты в основном вводят ингаляционно с помощью специальных дозирующих устройств. При ингаляционном введении эффект наступает быстро, в течение 5 мин. Продолжительность бронхорасширяющего действия составляет от 3 до 6 ч (табл. 9-2). При необходимости эти препараты можно использовать для предупреждения бронхоспазма, вводят ингаляционно, а салбутамол и внутрь (за 30-40 мин до еды). Салбутамол, кроме того выпускается в лекарственных формах для парентерального введения, вводят подкожно, внутримышечно и внутривенно.
Для предупреждения бронхоспазма рекомендуют применять препараты более длительного действия - с а л м е т е р о л , ф о р м о - т е р о л , которые вводят только ингаляционно. Продолжительность бронхорасширяющего действия составляет более 12 ч, в связи с чем эти препараты можно применять для предупреждения ночных приступов бронхиальной астмы. Поскольку эффект от применения салметерола наступает не сразу (см. табл. 9-2), для купирования бронхоспазма его не применяют. Формотерол начинает действовать быстрее и при необходимости может быть использован при острых приступах удушья, как в виде монотерапии, так и в комбинации с глюкокортикоидами.
Таблица 9-2
Время наступления и продолжительность бронхорасширяющего действия β2-адреномиметиков в зависимости от пути введения
Побочные эффекты при применении β2-aдреномиметиков связаны в основном со стимуляцией β2-aдренорецепторов:
• расширение периферических сосудов и снижение диастолического давления;
• тахикардия, которая рефлекторно возникает в ответ на снижение артериального давления, а также связана с прямым возбуждением β2-aдренорецепторов сердца, плотность которых в предсердиях составляет более 25% (некоторое значение имеет также частичная стимуляция β1-aдренорецепторов);
• тремор (вследствие стимуляции β2-aдренорецепторов скелетных мышц).
Отмечают также беспокойство, повышенную потливость, головокружение.
При лечении хронической обструктивной болезни легких рациональными считают комбинации β2-адреномиметиков с М-холиноблокаторами, что позволяет снизить дозу р2-адреномиметика при усилении его бронхорасширяющего действия. Таким комбинированным препаратом является беродуал*, в состав которого входят фенотерола гидробромид и ипратропия бромид. Препарат вводят ингаляционно, эффект наступает через 5-10 мин и продолжается 3-4 ч.
Стимуляторы β2-адренорецепторов - одна из основных групп ЛС, применяемых при лечении бронхообструктивных заболеваний.
β2-Адреномиметики снижают тонус и сократительную активность миометрия, и поэтому их применяют при угрозе выкидышей, для предупреждения преждевременных родов (токолитические средс- тва). С этой целью используют салбутамол (сальгим*), фенотерол (партусистен*), и гексопреналин (гинипрал*) (см. раздел «Средства, влияющие на миометрий»). В качестве токолитических средств можно применять также тербуталин и ритодрин.
β1-, β2-Адреномиметики (стимуляторы β1-, β2-адренорецепторов)
Изопреналин (Изадрин*, Изопротеренол**).
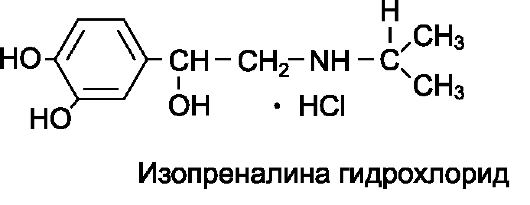
Изопреналин по химической структуре является N-изопро- пилнорадреналином. Оказывает прямое стимулирующее влияние на β1- и β2-aдренорецепторы. Основные эффекты препарата связаны с вли- янием на сердце и гладкие мышцы. Стимулируя β1-aдренорецепторы сердца, он увеличивает силу и частоту сердечных сокращений, облегчает атриовентрикулярную проводимость, повышает автоматизм кардиомиоцитов. В связи с увеличением силы и частоты сокращений сердца повышается потребление миокардом кислорода. Стимулируя β2-aдренорецепторы, изопреналин расширяет сосуды, вследствие чего уменьшает ОПСС и снижает диастолическое давление. Применяют его в основном для повышения атриовентрикулярной проводимости
при атриовентрикулярном блоке в виде таблеток под язык (сублингвально). Так как изопреналин снижает тонус бронхов (вследствие стимуляции β2-адренорецепторов бронхов), его можно использовать в качестве бронхорасширяющего средства. Для этих целей исполь- зуют водные растворы для ингаляций и таблетки для рассасывания в полости рта. Побочные эффекты изадрина выражены в большей степени, чем у препаратов, которые преимущественно стимулируют β2-адренорецепторы: вызывает более выраженную тахикардию, в большей степени повышает потребность миокарда в кислороде, высока опасность возникновения аритмий. Поэтому в качестве брон- хорасширяющего средства изадрин уступает по значению препаратам β2-адреномиметиков.
α-, β-Адреномиметики (стимуляторы α- и β-адренорецепторов)
Норэпинефрин (норадреналин*), эпинефрин (адрена-
*
лин*).
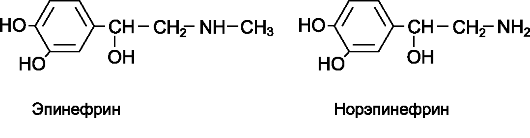
Норэпинефрин (норадреналин) по химической структуре соответствует медиатору симпатической нервной системы норадрена- лину. В медицинской практике применяется в виде норэпинефрина (норадреналина) гидротартрата*.
Действие норадреналина связано с прямым стимулирующим влиянием на α1- и α2-адренорецепторы сосудов и β1-адренорецепторы сердца. β2-Адренорецепторы малочувствительны к норадреналину.
Основной эффект норадреналина - выраженное, но непродолжительное (в течение нескольких минут) повышение артериального давления, связанное с его влиянием на α1- и α2-адренорецепторы сосудов. В отличие от адреналина при введении норадреналина не наблюдается последующего снижения артериального давления, так как норадреналин практически не стимулирует β2-адренорецепторы сосудов. Вследствие повышения артериального давления возникает рефлекторная брадикардия: рефлекс с барорецепторов дуги аорты в ответ на повышение артериального давления приводит к стимуляции центра
блуждающего нерва и усилению его тормозного влияния на частоту сердечных сокращений. Поэтому вызываемую норадреналином брадикардию можно предотвратить введением атропина. Стимуляция норад- реналином β1-aдренорецепторов сердца приводит к повышению силы сердечных сокращений, ударный объем при этом увеличивается, но вследствие рефлекторного снижения частоты сердечных сокращений не происходит увеличения минутного объема (сердечного выброса).
При пероральном введении норадреналин разрушается, а при подкожном и внутримышечном введениях вызывает спазм сосудов на месте инъекции и может вызвать некроз ткани, поэтому его вводят внутривенно. При однократном введении действует непродолжительно, несколько минут (быстро инактивируется МАО и катехолорто-метилтрансферазой и захватывается адренергическими нервными окончаниями), поэтому обычно растворы норадреналина вводят внутривенно капельно. Метаболиты и незначительная часть неизмененного норадреналина выводятся почками.
Норадреналин применяют при состояниях, сопровождающихся острым снижением АД. При применении возможны нарушение дыхания, головная боль, нарушения ритма сердца. Препарат противопоказан при сердечной слабости, выраженном атеросклерозе, атриовентрикулярном блоке, галотановом наркозе (повышается опасность аритмий).
Эпинефрин (адреналин*) по химической структуре соответствует биогенному катехоламину адреналину, который образуется главным образом в хромаффинных клетках мозгового вещества надпочечников. Для медицинских целей адреналин получают синтетическим путем или выделяют из надпочечников убойного скота. Выпускают в виде эпинефрина (адреналина*) гидрохлорида и эпинефрина (адреналина*) гидротартрата. По действию эти препараты не отличаются друг от друга, но из-за разной молекулярной массы гидротартрат применяют в большей дозе.
Действие адреналина при введении в организм связано с прямым стимулирующим влиянием на β1-, β2-, α1- и α2-адренорецепторы различных органов и тканей. β-Адренорецепторы проявляют большую чувствительность к адреналину, чем а-адренорецепторы.
Вследствие стимуляции α1- и α2-адренорецепторов адреналин оказывает сосудосуживающее действие. Стимуляция адреналином β2-aдренорецепторов приводит к расширению сосудов. Поскольку β2-aдренорецепторы более чувствительны к адреналину, при введении небольших доз адреналина происходит расширение сосудов, в
которых преобладают β2-aдренорецепторы (сосудов скелетных мышц) и общее периферическое сопротивление снижается.
При введении более высоких доз адреналина* сначала проявляется его действие на а-адренорецепторы, при этом происходит сужение сосудов кожи, слизистых оболочек, органов брюшной полости. При снижении концентрации адреналина* в крови начинает преобладать его действие на β2-aдренорецепторы (действие на а-адренорецепторы уменьшается), в связи с чем кратковременное сосудосуживающее действие адреналина сменяется продолжительным сосудорасширяющим действием (объясняется более продолжительным действием адреналина* на β2-aдренорецепторы).
Стимулируя β1-aдренорецепторы миокарда, адреналин* повышает силу и частоту сердечных сокращений. Ударный объем сердца и сердечный выброс (минутный объем) при этом увеличиваются. Вследствие увеличения сердечного выброса и ОПСС адреналин* в обычных терапевтических дозах вызывает повышение артериального давления. Прессорный эффект наиболее выражен при внутривенном введении адреналина. Из-за резкого повышения артериального давления может возникнуть кратковременная рефлекторная брадикардия. При этом артериальное давление ненадолго снижается, но затем опять повышается. Прессорное действие адреналина* обычно продолжается несколько минут и сменяется небольшой гипотензией, которая связа- на с возбуждением β2-aдренорецепторов сосудов (рис. 9-2).
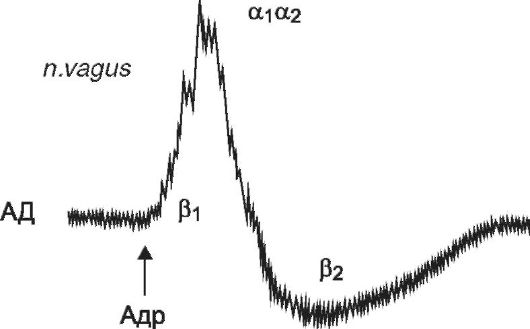
Рис. 9-2. Влияние эпинефрина на артериальное давление
Вследствие увеличения силы и частоты сердечных сокращений адреналин повышает работу сердца, потребление миокардом кислорода при этом возрастает. Адреналин* повышает атриовентрикулярную про-
водимость и автоматизм кардиомиоцитов проводящей системы сердца, что может привести к нарушениям сердечного ритма (аритмиям).
Адреналин* расширяет зрачки (вследствие сокращения радиальной мышцы радужной оболочки), но снижает внутриглазное давление, что связывают как с уменьшением продукции внутриглазной жидкости, так и с увеличением ее оттока.
Адреналин* стимулирует β2-aдренорецепторы гладких мышц бронхов, вызывает их расслабление и устраняет бронхоспазм. Под влиянием адреналина* снижаются тонус и моторика ЖКТ (действие на α- и β-адренорецепторы). Тонус сфинктеров при этом повышается. Повышается также тонус сфинктера мочевого пузыря, гладких мышц уретры и предстательной железы (связано со стимуляцией а1-адренорецепторов).
Стимулируя β2-aдренорецепторы, адреналин* повышает расщепление гликогена в печени (гликогенолиз), при этом в крови повышается концентрация глюкозы (возникает гипергликемия). Стимуляция адреналином* β3-aдренорецепторов адипоцитов активирует липолиз - в плазме крови повышается содержание свободных жирных кислот.
Адреналин* улучшает функциональное состояние скелетных мышц, особенно на фоне их утомления.
Адреналин* разрушается при введении внутрь. Поэтому его вводят парентерально (подкожно, внутримышечно и внутривенно) и местно. В организме адреналин* быстро метаболизируется МАО и катехолорто-метилтрансферазой и подвергается обратному нейрональному захвату, поэтому действует кратковременно (при внутривенном введении около 5 мин, при подкожном - до 30 мин). Метаболиты и небольшие количества неизмененного адреналина* выводятся почками.
Так как адреналин* может повышать артериальное давление и расширять бронхи, его применяют при анафилактическом шоке (аллергическая реакция немедленного типа, которая возникает в ответ на введение некоторых ЛВ (например, бензилпенициллина), употребление пищевых продуктов, укус насекомых, при этом происходит падение артериального давления и спазм бронхов) и других острых аллергических реакциях. При анафилактическом шоке адреналин* является препаратом выбора.
Адреналин* применяют для купирования приступов бронхиальной астмы. Препарат вводят под кожу, эффект длится около 1 ч. При таком пути введения адреналина меньше опасность повышения артериального давления (так как в более низких концентрациях адреналин мало влияет на а-адренорецепторы сосудов).
Адреналин* применяют при остановке сердца. Препарат вводят длинной иглой через грудную клетку в полость левого желудочка.
Адреналин* добавляют в растворы местных анестетиков с целью уменьшения их резорбтивного действия, так как сужение сосудов под действием адреналина препятствует всасыванию местных анес- тетиков в кровь. Это также способствует удлинению их местноанестезирующего действия. Тампоны, смоченные раствором адреналина, применяют для остановки кровотечения.
В офтальмологии адреналин* применяют для снижения внутриглазного давления при открытоугольной глаукоме. При закапывании в глаз адреналин* может вызвать выраженные местные (жжение и покраснение глаз, пигментация переднего отдела глаза и век) и системные (головная боль, тахикардия) побочные эффекты.
В связи со способностью адреналина* повышать уровень глюкозы в крови, его можно использовать при гипогликемической коме, вызванной гипогликемическими средствами (например, при передозировке инсулина).
Наиболее частый побочный эффект при применении адреналина* - повышение артериального давления, при резком повышении артериального давления возможно кровоизлияние в мозг. В высо- ких дозах адреналин может вызывать нарушения сердечного ритма. Адреналин, проникая через ГЭБ в ткани мозга, оказывает умеренное возбуждающее действие на ЦНС. Центральное действие адреналина проявляется в виде беспокойства, страха, головокружения, головной боли, тремора, тошноты, рвоты.
Адреналин* противопоказан при гипертонической болезни, тиреотоксикозе, выраженном атеросклерозе, закрытоугольной глаукоме, сахарном диабете, беременности. Вследствие повышения потребности миокарда в кислороде противопоказан при стенокардии. Нельзя применять адреналин в сочетании с некоторыми средствами для наркоза (галотан), что повышает опасность возникновения аритмий.
9.1.2. Симпатомиметические средства (симпатомиметики, адреномиметики непрямого действия)
Эфедрин - алкалоид, который содержится в различных видах эфедры (Ephedra L). По химической структуре близок к адреналину, но в отличие от него не содержит гидроксильных групп в ароматическом кольце.
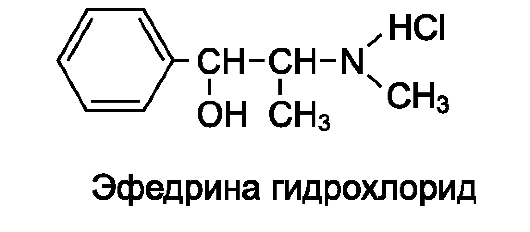
Эфедрин, получаемый из растительного сырья, - левовращающий изомер, а эфедрин, получаемый синтетическим путем, представляет собой рацемическую смесь левовращающего и правовращающего изомеров и обладает меньшей активностью. В медицинской практике используется в виде эфедрина гидрохлорида.
Эфедрин способствует высвобождению медиатора норадреналина из варикозных утолщений симпатических нервных волокон, а также непосредственно стимулирует адренорецепторы, но это действие выражено в незначительной степени, поэтому эфедрин относят к адреномиметикам непрямого действия. Эффективность эфедрина зависит от запасов медиатора в окончаниях симпатических нервов.
При действии эфедрина возбуждаются те же подтипы α- и β-адренорецепторов, что и при действии адреналина (но в меньшей степени), поэтому в основном эфедрин вызывает фармакологические эффекты, характерные для адреналина. Эфедрин увеличивает силу и частоту сокращений сердца и суживает сосуды, вследствие чего повышает АД. Сосудосуживающее действие эфедрина проявляется и при его местном применении, при нанесении на слизистые оболочки. Эфедрин расширяет бронхи, уменьшает перистальтику кишечника, расширяет зрачки (на аккомодацию не влияет), повышает содержание глюкозы в крови, повышает тонус скелетных мышц.
Эфедрин оказывает стимулирующее действие на ЦНС: повышает активность дыхательного и сосудодвигательного центров, оказывает умеренное психостимулирующее действие: уменьшает ощущение усталости, потребность во сне, повышает работоспособность. По психостимулирующему действию эфедрин уступает амфетамину (который вызывает высвобождение из нервных окончаний норадреналина и дофамина).
Применяют эфедрин как бронхорасширяющее средство. Для купирования приступов бронхиальной астмы препарат вводят подкожно, а для предупреждения - внутрь (он входит в состав комбинированных препаратов «Теофедрин»*, «Солутан»*, «Бронхолитин»*).
Иногда эфедрин применяют для повышения артериального давления. Эфедрин уступает адреналину по активности (для достиже-
ния одинакового прессорного эффекта доза эфедрина должна быть в 50 раз выше, чем доза адреналина). Прессорный эффект эфедрина выражен в меньшей степени, чем у адреналина, но продолжается значительно дольше (1-1,5 ч). При повторных введениях эфедрина через небольшие промежутки времени (10-30 мин) его прессорное действие снижается, развивается привыкание. Такое быстрое развитие привыкания называется тахифилаксией. Этот эффект обусловлен быстрым истощением запасов норадреналина в окончаниях адренергических волокон.
Кроме того, препарат эффективен при аллергических заболеваниях (сенная лихорадка, сывороточная болезнь), его можно применять местно при насморке (сужение сосудов слизистой оболочки полости носа приводит к уменьшению воспалительной реакции), при атриовентрикулярном блоке (повышает атриовентрикулярную проводимость). Благодаря стимулирующему действию на ЦНС эфедрин может применяться при нарколепсии (патологическая сонливость).
Вводят внутрь, подкожно, внутримышечно. Внутрь назначают до еды. Эфедрин быстро и полностью всасывается из ЖКТ в кровь, при этом он практически не метаболизируется МАО (устойчив к ее действию). составляет 3-6 ч. Выводится почками. Эфедрин применяют только по назначению врача, поскольку он вызывает ряд серьезных побочных эффектов: нервное возбуждение, бессонницу, расстройство кровообращения, дрожание конечностей, потерю аппетита, задержку мочеиспускания. Препарат противопоказан при бессоннице, гипертонической болезни, атеросклерозе, гипертиреозе. Эфедрин относится к допинговым препаратам и запрещен к приему у спортсменов.
9.2. СРЕДСТВА, БЛОКИРУЮЩИЕ АДРЕНЕРГИЧЕСКИЕ СИНАПСЫ
Средства, блокирующие адренергические синапсы, нарушают передачу возбуждения с окончаний постганглионарных симпа- тических (адренергических) волокон на эффекторные органы и ткани.
Нарушение передачи возбуждения в адренергических синапсах осуществляется или путем блокады адренорецепторов, локализованных на постсинаптической мембране (адрено блокаторы), или путем уменьшения выделения медиатора норадреналина адренергическими нервными окончаниями (с и м п а т о л и т и к и ).
9.2.1. Адреноблокаторы
Адреноблокаторы блокируют адренорецепторы и препятствуют действию на них медиатора норадреналина и циркулирующего в крови адреналина. В зависимости от преобладающего влияния на а- или β-адренорецепторы выделяют а-адреноблокаторы и β-адреноблокаторы, а также вещества, действующие на оба типа адренорецепторов: α-, β-адреноблокаторы.
Блокаторы α-адренорецепторов (а-адреноблокаторы)
Препараты этой группы подразделяются на неселективные α1-, α2-адреноблокаторы и а1-адреноблокаторы.
Блокаторы α1-, α2-адренорецепторов (α1-, α2-адреноблокаторы) Среди препаратов этой группы выделяют:
• синтетические а-адреноблокаторы: фентоламин, феноксибензамин **;
• производные алкалоидов спорыньи: дигидроэрготамин, ницерголин (Сермион*).
К основным синтетическим препаратам, блокирующим α1- и α2-адренорецепторы, относится производное имидазолина фентоламин.
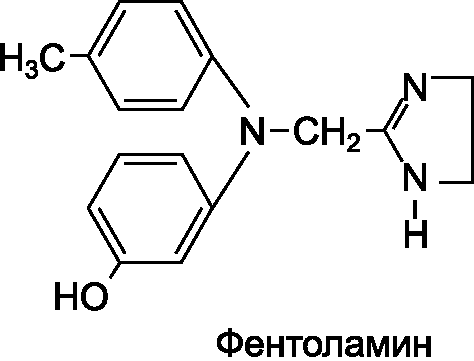
Фентоламин действует на постсинаптические α1-адренорецепторы и внесинаптические и пресинаптические а2-адрено- рецепторы. Поскольку фентоламин блокирует α1- и α2-адренорецеп- торы сосудов, он оказывает выраженное сосудорасширяющее действие, в результате снижается артериальное и венозное давление. Вследствие снижения артериального давления может возникнуть рефлекторная тахикардия. Блокада пресинаптических а2-адренорецепторов приводит к повышению выделения норадреналина окончаниями постганглионарных симпатических волокон. При этом происходит усиление стимулирующего действия норадре-
налина на β1-aдренорецепторы сердца, что является еще одной причиной тахикардии, вызываемой фентоламином. Кроме того, выделяющийся в больших количествах норадреналин препятствует блоку а1-адренорецепторов сосудов. Это уменьшает сосудорасширяющий эффект фентоламина.
Поскольку фентоламин блокирует как α1-, так и α2-адренорецепторы сосудов, он оказывает выраженное гипотензивное действие при феохромоцитоме (опухоли мозгового вещества надпочечников). Опухоль выделяет в кровь большое количество адреналина и норадреналина, что приводит к повышению давления крови, тахикардии и аритмиям. Фентоламин уменьшает прессорное действие норадреналина, а также уменьшает или извращает прессорное действие адреналина (на фоне α1-, α2-адреноблокаторов адреналин не повышает, а снижает АД). Этот пародоксальный эффект связан с тем, что при блокаде а-адренорецепторов проявляется стимулирующее действие адреналина на β2-aдренорецепторы сосудов, что приводит к расширению сосудов и снижению артериального давления. Вследствие повышения концентрации адреналина в крови гипотензивное действие фентоламина при феохромоцитоме значительно усиливается, что может быть использовано для диагностики феохромоцитомы. Однако в основном с этой целью проводят определение циркулирующих в крови катехоламинов (адреналина и норадреналина) или определяют их метаболиты в моче. Обычно феохромоцитому удаляют хирургическим путем. Фентоламин может быть использован перед и/или во время операции для предупреждения и купирования гипертензивных кризов во время хирургического вмешательства, а также для снижения артериального давления при неоперабельных опухолях (для предупреждения тахикардии после фентоламина вводят β1-aдреноблокaторы).
Кроме того, при нарушении периферического кровообращения (болезни Рейно, облитерирующем эндартериите и других заболева- ниях) используется способность фентоламина расширять периферические сосуды, особенно артериолы и прекапилляры и таким образом улучшать кровоснабжение мышц, кожи, слизистых оболочек.
Побочные эффекты фентоламина, в основном связаны с влиянием на сердце и сосуды: ортостатическая гипотензия (связана с расширением вен), тахикардия, головокружение, покраснение кожи, заложенность носа (вследствие расширения сосудов и отека слизистой оболочки носовой полости), развитие или обострение артериальной гипотензии, стенокардии, аритмий. Такие побочные эффекты, как диарея и повышение секреции хлористоводородной кислоты желудка, связаны с
усилением выделения ацетилхолина окончаниями постганглионарных парасимпатических волокон вследствие блокады локализованных там пресинаптических α2-адренорецепторов. Из-за расслабления гладких мышц семявыносящего протока возможно нарушение эякуляции. Противопоказан фентоламин при артериальной гипотензии, стенокардии, после перенесенного инфаркта миокарда.
Фентоламин действует непродолжительно (таблетки фетоламина назначают 3-4 раза в день). Поэтому при феохромоцитоме для длительного применения при неоперабельных опухолях, а также перед операциями для предупреждения гипертензивных кризов рекомендуют применять α1-, α2-адреноблокатор длительного действия - ф е н - оксибензамин. Феноксибензамин блокирует а-адренорецепторы необратимо (вследствие образования прочных ковалентных связей с рецептором) и поэтому вызывает гипотензивный эффект продолжительностью до 48 ч и более. Кроме блокады а-адренорецепторов феноксибензамин угнетает обратный нейрональный захват норадреналина. Побочные эффекты и противопоказания такие же, как у фентоламина.
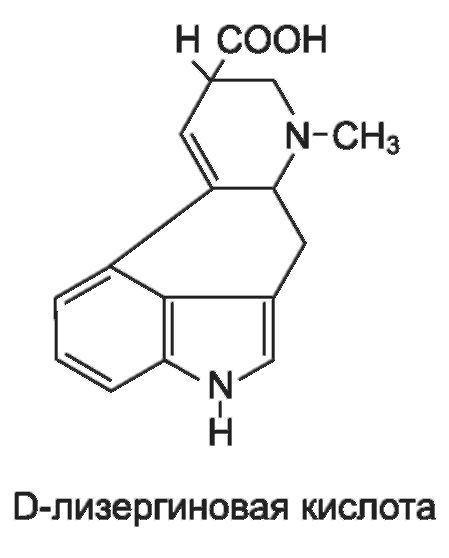
а1-, а2-Адреноблокирующими свойствами обладает группа дигидрированных производных алкалоидов спорыньи (дигидроэрготамин, дигидроэрготоксин, дигидроэргокриптин), основой химической структуры которых является тетрациклическое соединение: D-лизе- ргиновая кислота (6-метилэрголин). Алкалоиды спорыньи выделены из маточных рожков дикорастущей спорыньи, которые представляют собой покоящуюся стадию гриба Claviceps purpurea, паразитирующего на ржи. Эти алкалоиды наряду с адреноблокирующей активностью обладают способностью повышать тонус миометрия и оказывают прямое сосудосуживающее действие. Дигидрированные алкалоиды спорыньи отличаются от природных алкалоидов отсутствием стимулирующего влияния на матку, меньшим сосудосуживающим действием и большей а-адреноблокирующей активностью.
Дигидроэрготамин, блокируя а-адренорецепторы, вызывает расширение периферических сосудов и снижает артериальное давление. Кроме того, дигидроэрготамин, будучи агонистом серотониновых 5-НТ1-рецепторов, оказывает регулирующее влияние на тонус сосудов мозга. Поэтому в основном его применяют для купирования острых приступов мигрени (интраназально, в виде аэрозоля). Выпускается в виде метансульфоната (мезилата) под названием д и г и д е р г о т *.
Вазобрал* - комбинированный препарат, содержащий а- дигидроэргокриптина мезилат и триметилксантин (кофеин), по фар- макологическим свойствам близок к дигидроэрготамину. Его применяют при заболеваниях сосудов мозга, в восстановительный период после инсульта, при лечении кохлеовестибулярных расстройств, нарушениях периферического кровообращения.
Ницерголин - аналог алколоидов спорыньи, в структуре которого имеется эрголиновое ядро и бромзамещенный остаток нико- тиновой кислоты. Кроме α-адреноблокирующих свойств препарат обладает миотропной спазмолитической активностью, особенно выраженной в отношении сосудов мозга и периферических сосудов, что связывают с наличием в молекуле ницерголина остатка никотиновой кислоты. Мало влияет на артериальное давление. Ницерголин показан при хронических нарушениях мозгового кровообращения, мигрени, расстройствах периферического кровообращения. Таблетки ницерголина принимают до еды. Действие развивается постепенно и поэтому препарат применяют длительно, иногда в течение нескольких месяцев.
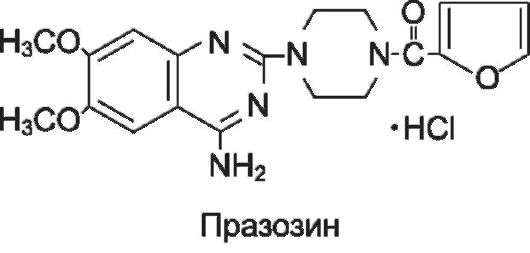
Блокаторы α1-адренорецепторов: празозин, доксазозин (артезин*, кардура*, тонокардин*), т е р а з о з и н (корнам*, сетегис*), тамсулозин (омник*), альфузозин (дальфаз*).
Празозин, доксазозин, теразозин блокируют α1-адренорецепторы гладкомышечных клеток сосудов и устраняют сосудосуживающее влияние медиатора норадреналина и циркулирующего в крови адреналина. В результате происходит расширение артериальных и венозных сосудов - уменьшается ОПСС и венозный возврат крови к сердцу, снижается артериальное и венозное давление. Вследствие снижения АД развивается умерен- ная рефлекторная тахикардия. Вследствие расширения венозных
сосудов возможна ортостатическая гипотензия. Поскольку эти препараты не блокируют пресинаптические а2-адренорецепторы, они не повышают высвобождение норадреналина из окончаний адренергических волокон (вследствие чего не происходит чрезмерной стимуляции β1-aдренорецепторов сердца и не нарушается блок а1-адренорецепторов сосудов).
Так как празозин, теразозин и доксазозин снижают артериальное давление, их применяют при артериальной гипертензии; назначают внутрь. Препараты различаются по продолжительности действия: празозин действует 6-8 ч, теразозин 24 ч, а доксазозин до 36 ч.
Кроме артериальной гипертензии, длительнодействующие а1-адреномиметики (доксазозин, теразозин) применяют при нарушении мочеиспускания, связанном с доброкачественной гиперплазией предстательной железы. При этом заболевании вследствие увеличе- ния размера предстательной железы происходит сужение просвета простатической части уретры, что приводит к задержке мочеиспускания. Действие препаратов связывают с блокадой α1А-адренорецепторов гладких мышц предстательной железы, простатической части уретры и шейки мочевого пузыря. Блокада этих рецепторов приводит к расслаблению гладких мышц и расширению просвета уретры, что улучшает отток мочи из мочевого пузыря.
Празозин используют также при спазмах периферических сосудов (синдром Рейно). При применении празозина отмечается уменьшение уровня липопротеинов низкой плотности (ЛПНП) и повышение липопротеинов высокой плотности (ЛПВП).
При применении препаратов этой группы возможны рефлекторная тахикардия, ортостатическая гипотензия, в особенности выраженная при первом приеме препарата («феномен первой дозы»), учащенное мочеиспускание (вследствие снижения тонуса уретры и шейки мочевого пузыря), заложенность носа (вследствие расширения сосудов слизистой носовой полости), периферические отеки.
Тамсулозин преимущественно блокирует α1А-адренорецеп- торы гладких мышц предстательной железы, уретры и шейки мочевого пузыря и мало влияет на тонус сосудов и артериальное давление. Препарат применяют при доброкачественной гиперплазии предстательной железы. Назначают внутрь утром после еды.
При доброкачественной гиперплазии предстательной железы применяют также а л ь ф у з о з и н .
Блокаторы β-адренорецепторов (β-адреноблокаторы).
Препараты этой группы подразделяют на β1-, β2-aдреноблокaторы и β1-aдреноблокaторы.
Блокада β1-aдренорецепторов сердца приводит к:
• ослаблению силы сокращений сердца;
• уменьшению частоты сокращений сердца (вследствие снижения автоматизма синусного узла);
• угнетению атриовентрикулярной проводимости;
• снижению автоматизма атриовентрикулярного узла и волокон Пуркинье.
Вследствие уменьшения силы и частоты сердечных сокращений происходит снижение сердечного выброса (минутного объема), работы сердца и, как следствие, потребности миокарда в кислороде.
Блокада β1-aдренорецепторов юкстагломерулярных клеток почек приводит к уменьшению секреции ренина, что нарушает образование ангиотензина II.
Блокада β2-aдренорецепторов вызывает следующие эффекты:
• сужение кровеносных сосудов;
• повышение тонуса бронхов;
• повышение сократительной активности миометрия;
• снижение гипергликемического действия адреналина (β-адреноблокаторы подавляют гликогенолиз: снижается распад гликогена в печени и уменьшается уровень глюкозы в крови).
Вследствие блокады β1-aдренорецепторов β-адреноблокаторы оказывают антигипертензивное, антиангинальное и антиаритмическое действие. Кроме того, они снижают внутриглазное давление при открытоугольной форме глаукомы, что связывают с блокадой β-адренорецеп- торов ресничного эпителия и уменьшением продукции внутриглазной жидкости. В табл. 9-3 приведены механизмы развития терапевтических эффектов β-адреноблокаторов и основные показания к их применению.
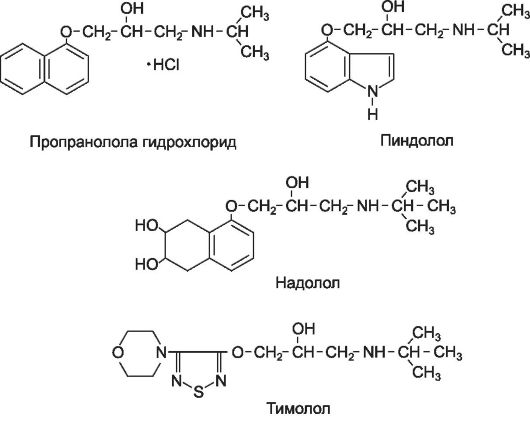
Блокаторы β1- и β2-адренорецепторов (неселективные): пропра-
но ло л (анаприлин*, обзидан*), н а д о л о л (коргард*), т и мо ло л (оптимол*, арутимол*), пиндолол (вискен*), окспренолол (тразикор*).
Пропранолол вызывает эффекты, связанные с блокадой β1-адренорецепторов (уменьшение силы и частоты сердечных сокращений, угнетение атриовентрикулярной проводимости, снижение автоматизма атриовентрикулярного узла и волокон Пуркинье) и β2-адренорецепторов (сужение кровеносных сосудов, повышение тонуса бронхов, повышение сократительной активности миометрия, снижение уровня глюкозы в крови). Пропранолол оказывает гипотензивное, антиангинальное и антиаритмическое действие.
Основные показания к применению пропранолола.
Гипертоническая болезнь. При однократном применении пропранолол снижает артериальное давление незначительно, в основном за счет уменьшения сердечного выброса (уменьшения силы и частоты сокращений сердца); тонус сосудов он повышает вследствие блокады Р2-адренорецепторов гладких мышц сосудов. Однако при длительном
применении препарата (в течение 1-2 нед) происходит расширение сосудов и уменьшение общего периферического сопротивления, артериальное давление при этом существенно снижается. Снижение тонуса сосудов при систематическом назначении пропранолола объясняют несколькими причинами:
• восстановлением барорецепторного депрессорного рефлекса (при гипертонической болезни этот рефлекс подавлен вследствие снижения чувствительности барорецепторов дуги аорты);
• уменьшением выделения ренина юкстагломерулярными клетками почек, в результате снижается синтез ангиотензина II, обладающего выраженными сосудосуживающими свойствами (под действием ренина происходит превращение ангиотензиногена в ангиотензин I, который затем превращается в ангиотензин II);
• уменьшением выделения норадреналина окончаниями адренергических волокон (вследствие блокады пресинаптических β2 -адренорецепторов);
• угнетением центральных звеньев симпатической регуляции сосудистого тонуса.
Таблица 9-3
Основные терапевтические эффекты β-адреноблокаторов
Основные эффекты | Основные механизмы развития терапевтических эффектов | Показания к применению |
Антигипертензивный | Снижение сердечного выброса, восстановление барорецепторного депрессорного рефлекса, уменьшение сек- реции ренина (уменьшается синтез ангиотензина II) | Гипертоническая болезнь |
Антиангинальный | Снижение частоты и силы сердечных сокращений - уменьшение работы сердца, в результате снижение потребности миокарда в кислороде | Стенокардия напряжения |
Антиаритмический | Угнетение автоматизма синусного узла, проводимости атриовентрикулярного узла. | Наджелудочковые тахиаритмии |
Угнетение автоматизма эктопических очагов | Экстрасистолии | |
Снижение внутриглазного давления | Уменьшение образования внутриглазной жидкости ресничным эпителием | Открытоугольная глаукома (тимолол, бетак- солол) |
Стенокардия напряжения. При стенокардии напряжения происходит снижение доставки кислорода к сердцу из-за сужения просвета коронарных сосудов вследствие образования атеросклеротических бляшек. Уменьшая силу и частоту сердечных сокращений, пропранолол уменьшает работу сердца, в результате снижается потребность миокарда в кислороде (см. раздел «Антиангинальные средства»).
Аритмии сердца. Пропранолол снижает автоматизм синоатриального узла (частоту сердечных сокращений), автоматизм и проводимость атриовентрикулярного узла, а также уменьшает автоматизм волокон Пуркинье, поэтому он эффективен при предсердных (наджелудочковых) тахиаритмиях и желудочковых экстрасистолиях.
Инфаркт миокарда. Пропранолол назначают после острого периода для предупреждения повторных инфарктов, снижает смертность больных.
При тиреотоксикозе пропранолол уменьшает симптомы заболевания (снижает частоту сердечных сокращений).
Кроме того, препарат применяют для профилактики приступов мигрени (тонизирует сосуды мозга и предупреждает их болезненную пульсацию), а также для уменьшения эссенциального тремора (бло- кирует β2-адренорецепторы скелетных мышц). Так как пропранолол оказывает угнетающее влияние на ЦНС, его можно назначать при состояниях, сопровождающихся чувством тревоги.
При феохромоцитоме пропранолол назначают после фентоламина для устранения вызываемой им тахикардии. Введение пропранолола до введения фентоламина недопустимо, так как при феохромоцитоме пропранолол вызывает повышение АД, устраняя сосудорасширяющее действие адреналина (вследствие блокады β2-адренорецепторов сосудов).
Пропранолол не применяют для снижения внутриглазного давления при глаукоме, так как он обладает местноанестезирующей активностью.
Пропранолол назначают внутрь и внутривенно. Обладает высокой липофильностью, поэтому прием препарата во время или сразу после еды способствует его более полному всасыванию. Вследствие интенсивного метаболизма при первом прохождении через печень, пропранолол имеет низкую биодоступность (порядка 26%). Препарат более чем на 90% связывается с белками плазмы крови, будучи липофильным соединением, хорошо проникает через ГЭБ и плацентарный барьер. t1/2 пропранолола составляет 3-6 ч, поэтому его обычно назначают 3-4 раза в сутки.
Побочные эффекты пропранолола, вызванные блокадой β1-адренорецепторов: чрезмерное снижение сердечного выброса (может привести к сердечной недостаточности), выраженная брадикардия, угнетение атриовентрикулярной проводимости вплоть до атриовентрикулярного блока.
Вследствие блокады β2-адренорецепторов пропранолол повышает тонус бронхов (у больных бронхиальной астмой может вызвать бронхоспазм) и периферических сосудов (вследствие нарушения кровотока в конечностях возникает ощущение холода). Пропранолол продлевает и усиливает гипогликемию, вызванную ЛС.
Пропранолол может вызвать побочные эффекты, связанные с угнетением ЦНС: вялость, быструю утомляемость, сонливость, нарушение сна, депрессию. Возможны тошнота, рвота, диарея.
При резкой отмене препарата после его длительного применения могут возникнуть приступы стенокардии, обострение артериальной гипертензии (синдром отмены). Для уменьшения синдрома отмены дозу препарата следует снижать постепенно.
Противопоказан пропранолол при бронхиальной астме, при нарушении атриовентрикулярной проводимости, сердечной недостаточ- ности, артериальной гипотензии, заболеваниях периферических сосудов. При назначении пропранолола больным сахарным диабетом, которые принимают гипогликемические средства, может развиться выраженная гипогликемия, симптомы которой маскируются при блокаде β-адренорецепторов.
Н а д о л о л относится к неселективным β-адреноблокаторам длительного действия. t1/2 составляет 14-24 ч. В связи с этим препарат назначают внутрь 1 раз в сутки (независимо от приема пищи). Применяют при артериальной гипертензии, стенокардии напряжения, аритмиях, тиреотоксикозе. В отличие от пропранолола обладает низкой липофильностью и практически не действует на ЦНС.
Т и м о л о л применяют главным образом в офтальмологии при лечении открытоугольной глаукомы. Снижение внутриглазного давления связывают в основном с уменьшением секреции внутриглазной жидкости. На величину зрачка препарат не влияет. Тимолол выпускается в виде глазных капель (арутимол*, офтан тимолол*). При их инстилляции в глаз действие наступает через 20 мин, достигает максимума через 1-2 ч и продолжается до 24 ч. Местные побочные эффекты: уменьшение секреции слезной жидкости, конъюнктивит, аллергические реакции. Тимолол может всасываться через слизистые
оболочки глаза и оказывать резорбтивное действие. Возможна брадикардия, артериальная гипотензия, слабость и быстрая утомляемость, у больных бронхиальной астмой - опасность бронхоспазма. Тимолол применяют также внутрь для лечения стенокардии и артериальной гипертензии.
Пиндолол , окспренолол , бопиндолол относят к β1-, β2-адреноблокаторам с внутренней симпатомиметической активностью.
Р-Адреноблокаторы с внутренней симпатомиметической активностью оказывают слабое стимулирующее действие на β1- и β2-адренорецепторы, так как они по существу являются не блокаторами, а частичными агонистами этих рецепторов (т.е. стимулируют их, но в меньшей степени, чем адреналин* и норадреналин*). В качестве частичных агонистов эти вещества устраняют действие адреналина и норадреналина (полных агонистов). Поэтому на фоне повышенного влияния симпатической иннервации они действуют подобно истинным β-адреноблокаторам, снижают силу и час- тотусердечныхсокращений, новсравнительно меньшей степени, врезультате в меньшей степени снижается сердечный выброс. На фоне пониженного симпатического тонуса эти препараты не оказывают такого действия. Р-Адреноблокаторы с внутренней симпатомиметической активностью применяют при гипертензии, стенокардии. Не вызывают выраженной брадикардии. В сравнении с неселективными Р-адреноблокаторами они в меньшей степени влияют на тонус бронхов, периферических сосудов и действие гипогликемических средств. Бопиндолол отличается от окспренолола и пиндолола большей продолжительностью действия (24 ч).
Блокаторы β1-адренорецепторов (кардиоселективные): метопро- л о л (беталок*, вазокардин*), талинолол (корданум*), а т ено - л о л (тенормин*), бетаксолол (локрен*), э с м о л о л (бревиблок*), бисопролол (конкор*), небиволол (небилет*).
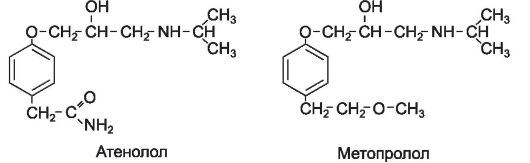
Селективные β1-адреноблокаторы блокируют преимущественно β1-адренорецепторы (в частности β1-адренорецепторы сердца), не ока-
зывая значительного влияния на β2-адренорецепторы, поэтому их называют кардиоселективными β-адреноблокаторами. В сравнении с неселективными β-адреноблокаторами они в меньшей степени повышают тонус бронхов и периферических сосудов и мало влияют на действие гипогликемических средств. Поскольку при бронхиальной астме эти препараты могут несколько повышать тонус бронхов, они противопоказаны при этом заболевании. Метопролол, талинолол, атенолол и бетаксолол проявляют относительную кардиоселективность, которая существенно снижается при применении препаратов в высоких дозах.
Метопролол и талинолол действуют 6-8 ч. Вводят внутрь и внутривенно. При введении внутрь назначают 2-3 раза в сутки. В основном применяют по тем же показаниям, что и пропранолол. Препараты метопролола пролонгированного действия (Беталок зок*, Эгилок ретард*, Эмзок*) применяют в комплексной терапии хронической сердечной недостаточности (легкой и средней тяжести).
Атенолол обладает большей продолжительностью действия. Эффект от однократного применения препарата сохраняется до 24 ч. Обладает низкой липофильностью, плохо проникает через ГЭБ, поэтому в отличие от пропранолола практически не оказывает действия на ЦНС. Применяют атенолол при артериальной гипертензии, стенокардии напряжения, аритмиях, вводят внутрь и внутривенно. Внутрь назначают 1 раз в сут за 30-40 мин до еды.
Б е т а к с о л о л действует продолжительно, до 36 ч. Препарат применяют при артериальной гипертензии, стенокардии напряжения, тахиаритмиях, назначают внутрь 1 раз в сут. Кроме того, бетаксолол в виде глазных капель (бетоптик*) используется для снижения внутриглазного давления при открытоугольной глаукоме. После однократной инстилляции действие препарата продолжается 12 ч. Может вызвать местные побочные реакции: жжение, боль, зуд в глазу, гиперемию конъюнктивы, аллергический конъюнктивит. Возможны проявления резорбтивного действия: брадикардия, гипотензия, у больных брон- хиальной астмой - бронхоспазм.
Эсмолол - препарат ультракороткого действия (из-за наличия эфирных связей он быстро метаболизируется в крови эстеразами эритроцитов с образованием неактивных метаболитов).
составляет около 10 мин. Вводят внутривенно для быстрого прекращения приступов пароксизмальной суправентрикулярной тахи- кардии, для устранения аритмий при тиреотоксическом кризе, во время или после хирургических операций и других острых состояниях.
Бисопролол обладает высокой кардиоселективностью. Применяют при артериальной гипертензии, стенокардии напряжения, назначают 1 раз в сутки, показан при умеренной хронической сердечной недостаточности (в комплексной терапии).
Небиволол отличается высокой кардиоселективностью, кроме β-адреноблокирующей активности обладает сосудорасширяющими свойствами, так как стимулирует синтез оксида азота (NO) в эндотелиальных клетках сосудов. Применяют внутрь при артериальной гипер- тензии, стенокардии напряжения, назначают 1 раз в сут. Показан при умеренной и легкой формах хронической сердечной недостаточности (в старческом возрасте).
Блокаторы α-, β-адренорецепторов (α-, β-адреноблокаторы)
Ка р в е д и л о л (дилатренд*), п р о к с о д о л о л .
Карведилол блокирует β1-, β2- и α1-адренорецепторы. При этом β1- и β2-адренорецепторы он блокирует в большей степени, чем а1-адренорецепторы (более чем в 10 раз). В результате блокады а1-адренорецепторов происходит расширение периферических сосудов и снижение общего периферического сопротивления. В результате блокады β1-адренорецепторов сердца снижается частота и сила сердечных сокращений. Таким образом, карведилол в отличие от а-адреноблокаторов снижает артериальное давление, не вызывая тахикардии. Препарат оказывает длительный антигипертензивный эффект. Кроме того, обладает антиоксидантными свойствами. Применяют карведилол при гипертонической болезни, стенокардии, в комплексном лечении хронической сердечной недостаточности умеренной степени тяжести. Назначают внутрь 1-2 раза в сутки.
Побочные эффекты: брадикардия (блокада β1-адренорецепторов сердца), ортостатическая гипотензия (блокада а1-адренорецепторов). Блокада β2-адренорецепторов может привести к повышению тонуса бронхов у больных бронхиальной астмой.
Проксодолол, блокируя β-адренорецепторы, угнетает продукцию внутриглазной жидкости. В виде глазных капель проксодолол применяют для снижения внутриглазного давления при открытоугольной глаукоме. После однократной инстилляции действие препарата сохраняется 8-12 ч. Возможны системные побочные эффекты: брадикардия, гипотензия. Противопоказан при бронхиальной астме (может вызвать бронхоспазм).
9.2.2. Симпатолитики
Резерпин.Гуанетидин.
Симпатолитики тормозят передачу возбуждения с окончаний пост- ганглионарных адренергических волокон на эффекторные органы, уменьшая количества медиатора норадреналина в варикозных утолщениях. При этом уменьшается выделение норадреналина адренергическими нервными окончаниями. В результате устраняется влияние симпатической иннервации на сердце и кровеносные сосуды - уменьшается частота и сила сердечных сокращений (уменьшается сердечный выброс), сосуды расширяются, артериальное давление снижается.
Устранение симпатических влияний приводит к тому, что начинает преобладать влияние парасимпатической иннервации. В результате происходит усиление моторики ЖКТ (возможна диарея), повышение секреции пищеварительных желез. Эти явления устраняются атропином.
При уменьшении выделения медиатора адренергическими нервными окончаниями компенсаторно увеличивается количество адренорецепторов на постсинаптической мембране эффекторных клеток. Поэтому на фоне симпатолитиков препараты адреномиметиков оказывают более сильное и продолжительное действие. Таким образом, симпатолитики не устраняют, а, наоборот, усиливают эффекты введенных извне (экзогенных) адреномиметиков.
Выраженными симпатолитическими свойствами обладает резерпин - алкалоид раувольфии (Rauwolfia serpentina Benth) - растения, произрастающего в Индии. Корни этого растения с давних времен применяли в народной индийской медицине. По химической структуре резерпин - производное индола.
Резерпин нарушает процесс депонирования норадреналина и дофамина в везикулах варикозных утолщений (окончаний адренер- гических волокон). Он накапливается в мембране везикул и препятствует захвату везикулами дофамина (при этом уменьшается синтез норадреналина) и обратному захвату везикулами норадреналина (см. рис. 9-1). В цитоплазме нервных окончаний норадреналин подвергается окислительному дезаминированию под влиянием МАО (инактивируется). В результате истощаются запасы норадреналина в окончаниях адренергических волокон, меньше медиатора выделяется в синаптическую щель и нарушается передача возбуждения в адренергических синапсах. Кроме того, резерпин истощает запасы адреналина и норадреналина в надпочечниках. Таким образом,
резерпин ослабляет влияние симпатической иннервации на сердце и кровеносные сосуды. Вследствие расширения сосудов и уменьшения сердечного выброса артериальное давление снижается. Основной терапевтический эффект резерпина - гипотензивный.
Резерпин проникает через ГЭБ и уменьшает содержание норадреналина, дофамина и серотонина в ЦНС. В связи со снижением уровня дофамина в ЦНС резерпин оказывает слабый антипсихотический эффект. Однако в настоящее время резерпин в качестве антипсихотического средства не используют. Применяют резерпин при гипертонической болезни. Назначают внутрь. Артериальное давление при введении резерпина снижается постепенно и максимальный эффект наблюдается через 1-2 недели. После отмены препарата его эффект сохраняется до 2 недель (резерпин действует необратимо и для устра- нения его действия необходимо образование новых везикул).
Резерпин назначают в сочетании с тиазидными диуретиками и другими антигипертензивными веществами. Резерпин входит в состав комплексных препаратов, выпускаемых под названиями: Адельфан*, Бринердин*, Кристепин*, Трирезид К* [см. раздел «Гипотензивные средства (антигипертензивные средства)»].
Побочные эффекты резерпина, связанные с повышением влияния парасимпатической иннервации: усиление секреции желез желудка (возможно обострение язвенной болезни желудка), диарея, брадикардия. Вследствие расширения сосудов возможен отек слизистой оболочки носовой полости (заложенность носа).
При применении резерпина (чаще в высоких дозах) могут возникать побочные эффекты, связанные с его угнетающим действием на ЦНС: вялость, нарушение внимания, сонливость, депрессия, редко возникают экстрапирамидные расстройства (лекарственный паркинсонизм). При появлении признаков депрессии препарат необходимо отменить. Антагонистами резерпина в отношении его угнетающего влияния на ЦНС являются ингибиторы МАО (ниаламид) , которые восстанавливают баланс катехоламинов и серотонина в тканях мозга. Ингибиторы МАО назначают только после отмены резерпина (при одновременном приеме с ингибиторами МАО резерпин повышает АД и оказывает возбуждающее действие). Резерпин противопоказан при депрессии, болезни Паркинсона, язвенной болезни желудка и двенадцатиперстной кишки, феохромоцитоме.
Гуанетидин отличается от резерпина по механизму симпатолитического действия.
Гуанетидин вытесняет норадреналин из систем обратного нейронального захвата, в результате он вместо норадреналина захватывается окончаниями симпатических волокон.
В цитоплазме нервных окончаний он проникает внутрь везикул и вытесняет из них норадреналин. Вытесненный из везикул норадреналин разрушается МАО.
В везикулах гуанетидин препятствует синтезу норадреналина из дофамина.
Кроме того, гуанетидин угнетает выделение норадреналина из нервных окончаний.
В результате происходит резкое снижение (истощение) запасов норадреналина. Это приводит к уменьшению влияния симпатической иннервации на сердце и сосуды и снижению артериального давления (вследствие расширения сосудов и уменьшения сердечного выброса). Гипотензивное действие гуанетидина развивается медленно и достигает максимума только на 7-8-й день лечения. Препарат действует длительно, после его отмены действие продолжается в течение 2 нед.
В отличие от резерпина гуанетидин вызывает выраженную ортостатическую гипотензию. Кроме того, возникают такие же побочные эффекты, как при применении резерпина: брадикардия, увеличение секреции пищеварительных желез, диарея, заложеность носа.
В отличие от резерпина гуанетидин не оказывает влияния на ЦНС (не проникает через ГЭБ). Гуанетидин не влияет на выделение катехоламинов из надпочечников, так как в них нет механизма обратного нейронального захвата.
Из-за выраженных побочных эффектов гуанетидин в настоящее время назначают редко, в основном при тяжелых формах артериальной гипертензии.
СРЕДСТВА, ДЕЙСТВУЮЩИЕ НА ЦЕНТРАЛЬНУЮ НЕРВНУЮ СИСТЕМУ
ЛС, действующие на ЦНС, были известны с древних времен. Препаратам опия, мандрагоры, белладонны в Древнем Египте, средневековой Европе приписывали магические свойства; алкоголь использовали для снижения болевой чувствительности. Вместе с тем, арсенал средств, влияющих на функции ЦНС, был весьма незначительным в течение многих веков. Большинство заболеваний головного и спинного мозга оставались неизлечимыми. Лишь в ХХ веке были достигнуты значительные успехи в этой области. Во многом развитие фармакологии ЦНС было обусловлено достижениями физиологии и биохимии.
В ЦНС нейроны связаны между собой посредством синапсов, т.е. специальных контактов между отростками одних нейронов и телами или отростками других нейронов. Передачу возбуждения в синапсах от одного нейрона к другому осуществляют медиаторы (нейромедиаторы), которые выделяются из пресинаптических окончаний под воздействием нервного импульса. Нейромедиаторы действуют на специфические рецепторы, расположенные на постси- наптической мембране и связанные с ионными каналами, ферментами. При этом изменяется функциональная активность нейронов. Нейромедиаторы могут действовать на рецепторы, расположенные на пресинаптической мембране, регулируя таким образом выделение нейромедиатора в синаптическую щель.
К числу нейромедиаторов, участвующих в синаптической передаче в ЦНС, относят моноамины, ацетилхолин, аминокислоты, пептиды.
Моноамины
К моноаминам относят катехоламины (дофамин, норадреналин) и серотонин.
Дофамин
Основные дофаминергические структуры головного мозга расположены в черном веществе, неостриатуме, мезолимбической системе, гипоталамусе, пусковой зоне рвотного центра. Патологические изме- нения дофаминергических структур мозга играют роль в возникновении таких заболеваний, как паркинсонизм, шизофрения. Нарушения
дофаминергической передачи возникают при лекарственной зависимости. В настоящее время выделено несколько подтипов дофаминовых рецепторов, которые объединены в два класса: D1 (подтипы D1 и D5) и D2 (подтипы D2, D3 и D4). Между этими классами рецепторов существуют определенные функциональные различия, обусловленные тем, что дофаминовые рецепторы класса D1 связаны с Gs-белками (активируют аденилатциклазу, в результате в клетках повышается содержание цАМФ), а рецепторы класса D2 - с Gi-белками (ингибируют аденилатциклазу и снижают количество цАМФ, а также активируют калиевые каналы).
Норадреналин
Значительная часть норадренергических нейронов расположена в голубоватом месте (locus caeruleus) серого вещества моста, откуда аксоны нейронов проецируются в кору головного мозга, гиппокамп, гипоталамус, мозжечок, продолговатый и спинной мозг. В норадренергических синапсах ЦНС есть как α-, так и β-адренорецепторы.
Серотонин (5-гидрокситриптамин)
Серотонинергические пути начинаются из ядер шва, моста и ствола головного мозга. Волокна, входящие в эти пути, распределяются в головном мозге, контролируя многие функции ЦНС, - участвуют в регуляции аппетита, цикла сон - бодрствование, активности нейронов антиноцицептивной системы, рвотного центра, лимбической системы. Выделяют значительное число подтипов рецепторов, сгруппированных в подразделения 5-НТ1Л-Р, 5-НТ1А-С и т.д. При стимуляции различных подтипов рецепторов возникают как тормозные эффекты (5-НТ1Л, 5-НТ1D), так и эффекты возбуждения (5-НТ1С, 5-НТ2, 5-НТ3 и 5-НТ4). Среди этих рецепторов только 5-НТ3-рецепторы ионотропны (непосредственно связаны с ионными каналами), остальные подтипы 5-НТ-рецепторов взаимодействуют с ионными каналами и ферментами через G-белки.
Ацетилхолин
Холинергические нейроны локализованы в большинстве областей ЦНС. Холинергическая передача имеет большое функциональное
значение в неостриатуме и коре головного мозга. Посредством холинергической передачи осуществляется регуляция как психических, так и моторных функций; установлена ее роль в процессах обучения и памяти. Н-холинорецепторы, сходные с Н-холинорецепторами вегетативных ганглиев, расположены на тормозных клетках Реншоу в спинном мозге, а М-холинорецепторы представлены широко и находятся в синапсах различных отделов головного мозга (в коре головного мозга, неостриатуме).
Аминокислоты
Тормозные аминокислоты
ГАМК относится к монокарбоновым аминокислотам. ГАМК - основной тормозной медиатор в ЦНС. Среди ГАМК-рецепторов выделяют два основных подтипа: ГАМКА- и ГАМКв-рецепторы. ГАМКА- рецептор, состоящий из пяти субъединиц (выделяют α, β, γ, δ, ε, π, ρ типы субъединиц рецептора), образует мембранный канал для Cl-, который открывается при возбуждении рецептора двумя молекулами ГАМК. При этом отрицательно заряженные ионы хлора поступают через канал внутрь клетки, что вызывает гиперполяризацию мембраны, т.е. тормозной эффект. В настоящее время существуют данные о гетерогенности субъединиц ГАМКА-рецепторов в различных отделах головного мозга, что объясняет различия в эффектах веществ угнетающего типа. ГАМКА-рецептор имеет несколько модулирующих мест связывания для бензодиазепинов, барбитуратов, нейростероидов, этанола, а также средств для наркоза, таких как изофлуран, энфлуран, пропофол , этомидат.
В отличие от ГАМКА-рецепторов, ГАМКв-рецепторы оказывают длительное тормозное воздействие. Их действие связано с Gi/o-бел- ками, регулирующими активность аденилатциклазы. При стимуляции ГАМКв-рецепторов активируются калиевые каналы нейронов, а также в результате действия на кальциевые каналы уменьшается пос- тупление в синапсы ионов Са2+, что приводит к уменьшению выделения медиаторов и развитию тормозных эффектов.
ГАМКC-рецепторы, находящиеся в спинном и головном мозге, а также в сетчатке глаза, в настоящее время изучены недостаточно.
Глицин, как и ГАМК, относится к монокарбоновым аминокислотам и, воздействуя на глициновые рецепторы, оказывает аналогичное тормозное влияние на нейроны (повышается проницаемость хлорных
каналов, ионы Cl- поступают в клетку, возникает гиперполяризация мембраны). Наибольшая концентрация этого медиатора отмечена в сером веществе спинного мозга.
Возбуждающие аминокислоты
L-Глутамат - возбуждающий медиатор в ЦНС, обладает выраженным активирующим действием на нейроны; относится к дикарбоновым аминокислотам, присутствует во всех отделах головного и спинного мозга. Глутаматные рецепторы подразделяют на «метаботропные», связанные с G-белками, и «ионотропные», непосредственновзаимодействующие сионнымиканалами. Ионотропные глутаматные рецепторы связаны с натриевыми каналами, которые открываются при стимуляции рецепторов. В результате ионы Na+ поступают в клетку, что вызывает деполяризацию мембраны, стимулируя возбуждающий эффект. Связанные с каналами рецепторы по чувствительности к химическим анализаторам подразделяют на AMPA-рецепторы (чувствительны к амино-3-гидрокси-5-метил- 4-изоксазолпропионовой кислоте), каинатные рецепторы (чувствительны к каиновой кислоте, выделенной из морских водорослей) и NMDA-рецепторы (чувствительны к N-метил-D-аспартату). Стимуляция каинатных и AMPA-рецепторов вызывает быструю деполяризацию в большинстве глутаматергических синапсов голо- вного и спинного мозга. NMDA-рецепторы также вовлечены в синаптическую передачу, однако они в большей степени определяют пластичность синаптической передачи, что имеет большое значение для процессов обучения и памяти. Экспериментально было установлено, что блокада этих рецепторов предупреждает дегенерацию нейронов головного мозга при ишемии. Другая эндогенная возбуждающая аминокислота, L-аспартат, действует аналогично L-глутамату.
Пептиды
Роль пептидов в регуляции активности ЦНС установлена сравнительно недавно, поэтому уверенно говорить о пептидергичес- кой передаче можно лишь в отношении некоторых соединений. Так, энкефалины и эндорфины - агонисты опиоидных рецепторов мозга. Субстанция Р участвует в передаче болевых (ноцицептивных)
импульсов в спинном мозге. Многие физиологически активные пептиды (холецистокинин, пептид дельта-сна, вазоинтестинальный пептид, нейропептид Y) имеют места связывания в ЦНС, но полностью их роль как нейромедиаторов пока не доказана. Предполагают, что эти вещества могут оказывать на синаптическую передачу регулирующее (нейромодуляторное) действие.
Известны и другие вещества, которые, наряду с нейромедиаторной функцией (передачей возбуждения в синапсах), оказывают на синаптическую передачу в ЦНС регулирующее действие, т.е. играют роль нейромодуляторов. К таким веществам могут быть отнесены аденозин, АТФ, оксид азота, гистамин. В регуляции некоторых функций ЦНС принимают участие простагландины.
Анализ нейромедиаторных систем головного мозга позволил найти возможные «мишени» действия для ЛВ.
Большинство ЛВ, влияющих на ЦНС, воздействуют на синаптическую передачу в головном или спинном мозге. Вещества могут действовать на различных этапах синаптической передачи как на пре- синаптическом, так и на постсинаптическом уровне. ЛВ могут оказывать влияние на синтез медиатора (леводопа), выделение медиатора в синаптическую щель (амфетамин). Эффекты многих ЛВ связаны со стимуляцией соответствующих рецепторов (опиоидные анальгетики, бензодиазепины) или с блокадой рецепторов (антипсихотические средства). Используют вещества, которые ингибируют обратный нейрональный захват медиатора (трициклические антидепрессанты), нарушают процесс депонирования медиатора в везикулах (резерпин) и процесс метаболической инактивации медиатора в цитоплазме нервной клетки (ингибиторы МАО).
Кроме того, некоторые ЛВ оказывают влияние на ЦНС, непосредственно взаимодействуя с ионными каналами (противоэпилептиче- ские средства из группы блокаторов натриевых, кальциевых каналов) или ферментами (парацетамол - ингибитор ЦОГ).
Известны вещества, которые оказывают нормализующее действие на энергетический обмен в нервных клетках (ноотропные средства).
Различают следующие группы ЛВ, действующих на ЦНС.
• Средства для наркоза.
• Снотворные средства.
• Противоэпилептические средства.
• Противопаркинсонические средства.
• Болеутоляющие средства (анальгетики).
• Аналептики.
• Психотропные средства:
- нейролептики;
- антидепрессанты;
- соли лития;
- анксиолитики;
- седативные средства;
- психостимуляторы;
- ноотропные средства.
Средства для наркоза, снотворные наркотического типа действия оказывают неизбирательное (общее) угнетающее действие на ЦНС.
Противоэпилептические средства, противопаркинсонические, анальгетики, нейролептики, анксиолитики оказывают относительно избирательное угнетающее влияние на определенные структуры и функции ЦНС.
Аналептики стимулируют жизненно важные центры - дыхательный и сосудодвигательный. Психостимуляторы активируют высшую нервную деятельность.