Фармакология / Под ред. проф. Р.Н. Аляутдина. - 4-е изд., перераб. и доп. - 2008. - 832 с. : ил.
|
|
|
|
ГЛАВА 20 СРЕДСТВА, ПРИМЕНЯЕМЫЕ ПРИ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ (АНТИГИПЕРТЕНЗИВНЫЕ СРЕДСТВА)
Уровень АД - одна из важнейших констант в организме. Его стабильный уровень обеспечивают следующие факторы: сердечный выброс, ОПСС, объем циркулирующей крови (в меньшей степени на АД влияют вязкость и электролитный состав крови). При изменении одного из указанных факторов, два других стремятся к компенсаторному изменению в противоположном направлении. Ключевое зна-
чение в координации этих изменений имеют симпатоадреналовая и ренин-ангиотензиновая системы.
В норме АД у человека составляет 120 мм рт.ст. (систолическое) и 80 мм рт.ст. (диастолическое). Под артериальной гипертензией понимают устойчивое повышение АД выше 140 мм рт.ст. (систолическое) и 90 мм рт.ст. (диастолическое). Артериальная гипертензия может быть первичной (эссенциальной) и вторичной (симптоматической).
Эссенциальную гипертензию (гипертоническую болезнь) регистрируют у 15-30% населения индустриально развитых регионов. Повышение АД при этом - основной симптом заболевания. Вторичная гипертензия встречается при заболеваниях почек, феохромоцитоме, эндокринных расстройствах. Гипертензия приводит к гипертрофии левого желудочка, концентрическому отложению ХС в сосудах (коронарных, почечных, мозговых, сетчатки) и, таким образом, создает риск развития инфаркта миокарда и инсультов.
Для снижения и поддержания АД на нормальном уровне применяют антигипертензивные средства. Их классифицируют в соответс- твии с основными принципами антигипертензивного действия.
Антигипертензивные средства нейротропного действия:
- средства, понижающие тонус вазомоторных центров;
- ганглиоблокаторы;
- симпатолитики;
- адреноблокаторы.
Средства, снижающие активность ренин-ангиотензиновой системы:
- средства, угнетающие секрецию ренина;
- ингибиторы АПФ;
- блокаторы ангиотензиновых (АТ) рецепторов 1 типа.
Антигипертензивные средства миотропного действия:
- блокаторы кальциевых каналов;
- активаторы калиевых каналов;
- донаторы оксида азота (NO);
- препараты различных фармакологических групп. Диуретики.
20.1. АНТИГИПЕРТЕНЗИВНЫЕ СРЕДСТВА НЕЙРОТРОПНОГО ДЕЙСТВИЯ
Нейротропные антигипертензивные средства уменьшают активирующее влияние адренергической иннервации на сердечно-сосудистую систему.
Симпатическая нервная система оказывает стимулирующее действие на работу сердца и тонус кровеносных сосудов. За счет активации адренергической иннервации увеличивается работа сердца (стимуляция β1-адренорецепторов сократительных и атипичных кардиомиоцитов) и повышается ОПСС (стимуляция α1-адренорецепторов гладких мышц резистивных сосудов). Симпатическая нервная система оказывает автономное тоническое влияние, а кроме того, выступает как одно из эфферентных звеньев барорецепторного прессорно-депрессорного рефлекса.
Барорефлекс возникает при внезапных изменениях АД и быстро (в течение нескольких секунд) их компенсирует. При внезапном повышении АД усиливается стимуляция барорецепторов дуги аорты и каротидного клубочка. Это приводит к увеличению афферентной импульсации в ядро солитарного тракта продолговатого мозга (импульс от дуги аорты идет по афферентным волокнам блуждающего нерва, а от синокаротидной зоны - по нерву Геринга, затем - по афферентным волокнам языкоглоточного нерва). Стимуляция ядра солитарного тракта активирует ядро блуждающего нерва и угнетает активность сосудодвигательного центра (с ним ядро солитарного тракта связано через тормозный интернейрон). Угнетение сосудодвигательного центра приводит к снижению нисходящих адренергических влияний на сердце (через β1-адренорецепторы) и резистивные сосуды (через α1-адренорецепторы). Работа сердца снижается и тонус резистивных сосудов уменьшается, повысившееся АД возвращается к норме (барорецепторный депрессорный рефлекс). При внезапном снижении АД (к примеру, при резком переходе из положения лежа в положение стоя) барорефлекс действует в обратном направлении (как барорецепторый прессорный рефлекс). Барорефлекс - один из важнейших компенсаторных факторов, поддерживающих АД в диапазоне нормальных значений. Однако при неконтролируемом повышении АД, чувствительность барорецепторов быстро (в течение 1-2 сут) понижается. В этом случае повышенное давление начинает восприниматься барорецепторами как норма, а медикаментозное понижение АД (до нормальных значений) - как гипотензия. Это приводит к включению компенсаторных систем повышения АД (рефлекторная тахикардия, задержка воды в организме и др.), снижающих эффективность антигипертензивной терапии.
Поскольку симпатическая нервная система иннервирует как сердце, так и сосуды, большинство нейротропных средств снижают АД за счет одновременного уменьшения сердечного выброса и снижения ОПСС. В результате, как правило, в качестве побочного действия,
эти препараты вызывают задержку жидкости в организме (попытка компенсации снижения давления). По локализации действия ней- ротропные антигипертензивные средства подразделяют на средства центрального действия и средства периферического действия. Нейротропные антигипертензивные средства центрального действия понижают тонус вазомоторных центров.
20.1.1. Средства, понижающие тонус вазомоторных центров
К антигипертензивным средствам центрального действия относят метилдопу,клонидин,гуанфацин,моксонидин. Принципиальный механизм их действия сходен. Они снижают тонус вазомоторных центров за счет активации ядра солитарного тракта
(рис. 20-1).
Вазомоторный (сосудодвигательный) центр представляет сложное образование, находящееся в ростральных и вентро-латеральных отделах продолговатого мозга. Он состоит из нескольких функциональных зон, среди которых следует отметить: вазоконстрикторную (С-1), кардиоакселерирующую и сенсорную. Сенсорная зона представлена ядром солитарного тракта, собирающим афферентную импульсацию от волокон блуждающего и языкоглоточного нервов. На телах нейронов ядра солитарного тракта обнаружены имидазолиновые I1-рецепторы [их эндогенный лиганд - агмантин (декарбоксилированный аргинин)] и α2-адренорецепторы. При стимуляции I1-рецепторов и α2-адренорецепторов ядро солитарного тракта возбуждается и стимулирует тормозные интернейроны, подавляющие активность вазоконстрикторной и кардиоакселерирующей зон вазомоторного центра (они осуществляют симпатическую иннервацию сердца и сосудов). Таким образом стимуляция ядра солитарного тракта приводит к подавлению тонуса симпатической иннервации сосудов и сердца.
Активация ядра солитарного тракта происходит с помощью различных механизмов (рис. 20-1). Метилдопа в организме превращается в а-метилнорадреналин и стимулирует а2-адренорецепторы; клофелин* и гуанфацин прямо стимулируют как а2-адренорецепторы; так и имидазолиновые I1-рецепторы, а моксонидин избирательно стиму- лирует имидазолиновые I1-рецепторы ядра солитарного тракта. Это приводит к угнетению вазомоторных центров, снижению импульсации адренергических волокон, иннервирующих кровеносные сосуды
и сердце. Уменьшение тонуса сосудов приводит к снижению ОПСС, а уменьшение работы сердца приводит к снижению сердечного выброса. Кроме того, уменьшение импульсации симпатических волокон приводит к снижению секреции ренина.
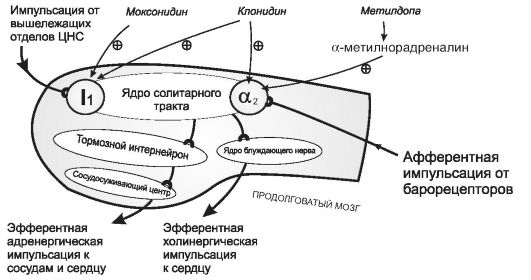
Рис. 20.1. Механизмы действия средств, снижающих тонус вазомоторных центров
Клонидин (клофелин*, гемитон) * при приеме внутрь хорошо всасывается, выраженный гипотензивный эффект развивается в течение 2-4 ч, и сохраняется около 5 ч. Общая продолжительность действия составляет 6-12 ч. Легко проникает через ГЭБ. Выводится почками в неизмененном виде, t1/2 составляет 12 ч. Клонидин применяют как для систематического лечения артериальной гипертензии, так и для купирования гипертензивных кризов. Для систематического лечения артериальной гипертензии препарат назначают в таблетках внутрь 2 раза в сутки. Кроме того, применяют трансдермальную терапевтическую систему (полимерный пластырь с дозировкой на 7 дней, наклеивают один раз в неделю). Для купирования гипертензивного криза клонидин назначают в таблетках под язык. Кроме того, возможно применение 0,01% раствора клонидина в вену, под кожу или в мышцу. Однако при внутривенном введении клонидин может вызвать кратковременное повышение давления (за счет стимуляции α2-адренорецепторов кровеносных сосудов). Из побочных эффектов при систематическом применении клонидина отмечают сухость во рту, седативный эффект, депрессию, сонливость, головокружение,
задержку натрия, жидкости, появление отеков, запоры. Клонидин потенцирует действие снотворных средств наркотического типа и этилового спирта (это может быть использовано в криминальных целях). При резком прекращении приема клонидина возникает синдром отмены, который выражается в развитии гипертензивного криза. Поэтому отмену препарата производят с постепенным снижением дозы в течение 7-10 дн. Из других свойств препарата следует отметить способность клонидина снижать внутриглазное давление за счет уменьшения секреции внутриглазной жидкости (применяют в виде глазных капель при открытоугольной глаукоме), а также болеутоляющие свойства (применяют в качестве неопиоидного анальгетика центрального действия).
Гуанфацин (эстулик*) действует подобно клонидину, но более продолжительно (длительность гипотензивного эффекта - 24 ч). Назначают 1 раз в сутки. Побочные эффекты аналогичны таковым для клонидина. Седативный эффект, вероятность развития синдрома отмены при приеме гуанфацина менее выражены, чем у клонидина.
Метилдопу применяют внутрь, биодоступность составляет не более 50%. После прохождения через ГЭБ превращается в а-метилдофамин, а затем в а-метилнорадреналин, стимулирующий а2-адренорецепторы нейронов ядра солитарного тракта. Это приводит снижению тонуса сосудодвигательного центра и уменьшению ОПСС и сердечного выброса, в связи с чем снижается АД. Антигипертензивный эффект наступает через 3-5 ч и продолжается в течение суток. В качестве побочных эффектов отмечают седативное действие, сонливость, сухость во рту, ортостатическую гипотензию, задержку натрия и жид- кости в организме, отеки, запоры, возможны нарушение функции печени, паркинсонизм, лейкопения, гемолитическая анемия, нарушения половых функций и др. Наряду с клонидином и гуанфацином, метилдопу относят к I поколению гипотензивных препаратов центрального действия. Присущие им побочные эффекты, трудности в дозировании и развитие синдрома отмены ограничивают их применение.
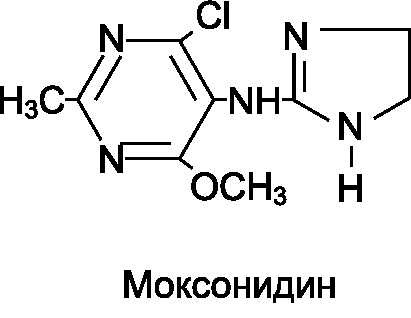
Моксонидин (цинт*, физиотенз*) - производное имидазолина. При приеме внутрь быстро всасывается из кишечника, биодоступность составляет 88%. Максимальную концентрацию в плазме крови регистрируют через 1 ч после приема, интервал между достижением максимальной концентрации в плазме и выраженным снижением АД составляет 2-4 ч. В ходе метаболических преобразований образуются 2 активных метаболита с низкой специфической активностью. 60% введенной дозы выводятся почками в неизмененном виде. Продолжительность действия моксонидина более 12 ч. Моксонидин применяют для систематического лечения артериальной гипертензии, при этом суточную дозу (0,4 мг) делят на 2 приема. Из побочных эффектов отмечают седативное действие, слабость, утомляемость, сухость во рту, ангионевротический отек, синдром отмены. Однако эти эффекты выражены в значительно меньшей степени, чем при применении клонидина или гуанфацина. Это обусловлено большей избирательностью моксонидина к имидазолиновым I1-рецепторам и относительно меньшим сродством к центральным а2-адренорецепторам.
20.1.2. Ганглиоблокаторы
Антигипертензивное действие ганглиоблокаторов связано с блокадой N-холинорецепторов симпатических ганглиев. Это приводит к уменьшению тонуса артериальных сосудов и снижению АД, расширению вен и снижению венозного давления. Последнее может вызывать ортостатический коллапс и рефлекторную тахикардию. Вместе с тем, не обладая избирательностью, ганглиоблокаторы блокируют также NN-холинорецепторы парасимпатических ганглиев. Это проявляется побочными эффектами, такими как паралич аккомодации, сухость во рту, атония кишечника и мочевого пузыря. В настоящее время ганглиоблокаторы (несмотря на высокую эффективность) в значительной мере утеряли самостоятельное значение как группа антигипертензивных средств. А з а м е т о н и я б р о - м и д (пентамин*) игексаметоний** применяют для купирования гипертензивных кризов (продолжительность действия 2,5-3 ч), триметафан* и трепирия йодид* (гигроний**) применяют для управляемой гипотензии (продолжительность действия 10-20 мин).
20.1.3. Симпатолитики
Антигипертензивное действие симпатолитиков (резерпин, гуанетидин) связано с истощением запасов норадреналина в окончаниях адренергических волокон. В результате возникает симпатическая «денервация» сердца и сосудов. Снижение сердечного выброса и ОПСС приводит к понижению АД. Антигипертензивное действие симпатолитиков развивается постепенно и достигает максимума через 1-2 нед. Симпатическая денервация ЖКТ приводит к функциональному преобладанию парасимпатических влияний и, как результат, к побочным эффектам: увеличение секреции пищеварительных желез и моторики (диарея, обострение язвенной болезни). Кроме того, симпатолитики могут вызывать заложенность носа и ортостатический коллапс (наиболее характерен для гуанетидина). Резерпин, истощая запасы норадреналина, дофамина и серотонина в ЦНС, может вызывать сонливость, паркинсонизм и психическую депрессию. В настоящее время симпатолитик резерпин применяют, главным образом, в составе комбинированных антигипертензивных средств: адельфанэзидрекс К*, кристепин, трирезид К*.
20.1.4. Средства, блокирующие адренорецепторы
В качестве антигипертензивных средств применяют а-адреноблокаторы, β-адреноблокаторы и α-, β-адреноблокаторы.
β -Адреноблокаторы
Представлены избирательными блокаторами β1-адренорецепторов: атенолол (тенормин*), бетаксолол (локрен*), б и с о - пролол (конкор*), н е б и в о л о л (небилет*), м е т о п р о - лол, талинолол; а также неизбирательными блокаторами β1-, β2-адренорецепторов: пропранолол (анаприлин*), надолол (коргард*).
Общие для всех β-адреноблокаторов механизмы антигипертензивного действия - следующие:
• блокада β1-адренорецепторов сердца приводит к снижению силы и частоты сердечных сокращений, уменьшению сердечного выброса и снижению систолического давления;
• блокада β1-адренорецепторов юкстагломерулярного аппарата почек вызывает уменьшение выделения ренина и сниже-
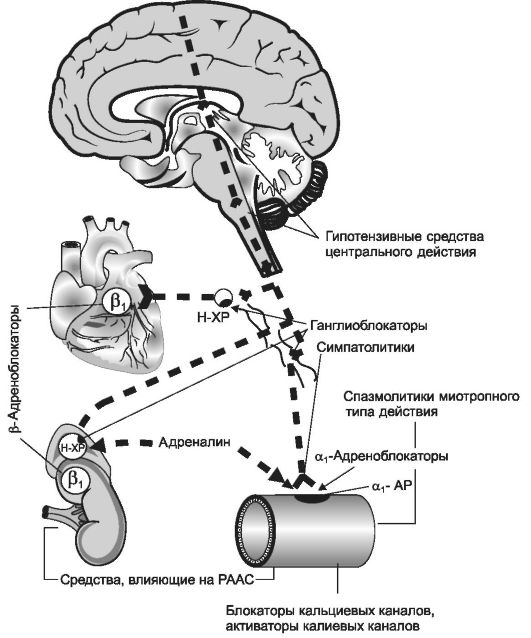
Рис. 20-2. Механизмы действия средств, регулирующих тонус сосудов и объем циркулирующей крови
• ние активности ренин-ангиотензин-альдостероновой системы. Уменьшение вазоконстрикторного действия ангиотензина II приводит к расширению кровеносных сосудов, снижению ОПСС и диастолического давления. применение β-адреноблокаторов восстанавливает чувствительность барорецепторного депрессорного рефлекса. Кроме того, блокада пресинаптических β2-адренорецепторов приводит к уменьшению высвобождения норадреналина из окончаний
симпатических волокон и уменьшению адренергической иннервации кровеносных сосудов. В дополнение к этому пропранолол оказывает угнетающее действие на ЦНС, а небиволол стимулирует выделение NO эндотелием сосудов.
α-, β-Адреноблокаторы
Карведилол (дилатренд*) и лабеталол неселективно блокируют β-адренорецепторы и селективно α1-адренорецепторы. Блокада α1-адренорецепторов приводит к снижению тонуса кровеносных сосудов, а блокада β-адренорецепторов - к снижению секреции ренина и работы сердца. В результате АД снижается без выраженной рефлекторной тахикардии.
Лабеталол применяют внутрь для систематического лечения артериальной гипертензии и внутривенно при гипертензивных кризах.
Карведилол кроме антигипертензивного действия обладает также антиоксидантной и гиполипидемической активностью. Его приме- няют внутрь при гипертонической болезни и хронической застойной сердечной недостаточности.
α-Адреноблокаторы
В качестве антигипертензивных средств применяют селективные блокаторы а1-адренорецепторов п р а з о з и н (минипресс*), доксазозин (кардура*), теразозин. Механизм антиги- пертензивного действия связан с блокадой постсинаптических а1-адренорецепторов кровеносных сосудов и устранением стимулирующего влияния симпатической нервной системы на их тонус. Расширение резистивных сосудов приводит к снижению ОПСС и АД, расширение емкостных сосудов - к снижению венозного давления. Антигипертензивное действие препаратов сопровождается побочными эффектами в виде рефлекторной тахикардии (рефлекс инициируется с барорецепторов), увеличения секреции ренина (в результате снижения перфузии почечной паренхимы) и ортостатической гипотензии (в результате расширения вен). Ортостатическая гипотензия наиболее выражена при первых приемах препарата («феномен первой дозы») и наблюдается у 25% пациентов. В связи с этим празозин назначают в вечернее время, начиная с пороговых доз (И таблетки на ночь) с пос- ледующим их увеличением.
Отличительная особенность доксазозина (кардуры*) - большая продолжительность действия (tK - 22 ч).
Неселективные а1- и а2-адреноблокаторы ф е н т о л а м и н (регитин*) и феноксибензамин** для лечения эссенциальной гипертензии в настоящее время не применяют. Их антигипертензивное действие непродолжительно (лимитируется способностью блокировать пресинаптические а2-адренорецепторы и увеличивать выделение норадреналина из адренергических окончаний) и сопровождается выраженной тахикардией (как рефлекторной, так и развивающейся за счет блокады пресинаптических а2-адренорецепторов). Основная сфера применения фентоламина - диагностика и лечение вторичной артериальной гипертензии при феохромоцитоме (опухоль надпочечников, продуцирующая адреналин и норадреналин). Высокая эффективность фентоламина при феохромоцитоме обусловлена его способностью извращать прессорное действие адреналина (в условиях блокады постсинаптических а1-адренорецепторов и внесинаптических а2-адренорецепторов сосудов адреналин стимулирует β2-адренорецепторы в сосудах, что приводит к их расширению и снижению АД).
20.2. СРЕДСТВА, СНИЖАЮЩИЕ АКТИВНОСТЬ РЕНИН-АНГИОТЕНЗИНОВОЙ СИСТЕМЫ
Эта группа представлена: средствами, угнетающими секрецию ренина (β -адреноблокаторы); средствами, нарушающими образование ангиотензина II (ингибиторы АПФ, ингибиторы вазопептидаз); средствами, препятствующими действию ангиотензина II (блокаторы АТ1-рецепторов).
Ренин-ангиотензиновая система (более полное название - ренинангиотензин-альдостероновая система) регулирует тонус резистивных сосудов и объем циркулирующей крови (а также ее электролитный состав). Ренин - фермент, вырабатываемый юкстагломерулярными клетками (видоизмененными миоцитами вносящего сосуда), выделяется в системный кровоток, где переводит неактивный ангиотензиноген в ангиотензин I (предшественник ангиотензина II). Секреция ренина увеличивается при недостаточном кровотоке в почках или при стимуляции β1-адренорецепторов юкстагломерулярного аппарата. Ангиотензин I в системном кровотоке контактирует с АПФ (кини- наза-II, пептидилдипептидгидролаза). Этот фермент отщепляет от ангиотензина I два аминокислотных остатка, превращая его в октапетид, активный ангиотензин II. Ангиотензин II вызывает повышение АД за счет стимуляции АТ1-рецепторов гладких мышц резистивных сосудов. Это приводит к повышению их тонуса и повышению ОПСС.
Стимуляция АТ1-рецепторов коры надпочечников приводит к увеличению выделения минералокортикоида альдостерона. Альдостерон стимулирует альдостероновые рецепторы клеток эпителия дистальных извитых канальцев и собирательных трубок, увеличивает в них количество натриевых каналов и таким образом задерживает реабсорбцию ионов натрия и соответствующих количеств воды. Указанные факторы приводят к увеличению объема внеклеточной жидкости, циркулирующей крови и повышению АД.
20.2.1. Ингибиторы ангиотензинпревращающего фермента
К ингибиторам АПФ относятся: действующий непродолжительно (4-8 ч) каптоприл (капотен*) и действующие длительно (24 ч и более) э н а л а п р и л (ренитек*, энап*, эднит*), лизиноприл (синоприл*, лизорил*, скоприл*) фозиноприл (моноприл*), периндоприл (престариум*), рамиприл (тритаце*), т р а н - долаприл .
Антигипертензивное действие этих препаратов обусловлено тем, что, ингибируя АПФ, они препятствуют образованию ангиотензина II из ангиотензина I. При этом, количество ангиотензина II в крови уменьшается и снижается его вазоконстрикторное действие: кровеносные сосуды расширяются, снижается ОПСС и АД. Кроме того, уменьшается опосредованная ангиотензинном II секреция альдостерона. Это приводит к уменьшению задержки в организме натрия и воды.
Не исключено, что определенный вклад в антигипертензивное действие ингибиторов АПФ может вносить уменьшение высвобож- дения норадреналина из окончаний симпатических волокон (его стимулирует ангиотензин II) и увеличение содержания брадикинина (АПФ его инактивирует). Накапливающийся брадикинин стимулирует β2-кининовые рецепторы эндотелия сосудов. Это приводит к быстрому высвобождению из эндотелия простациклина и других веществ, вызывающих расслабление гладких мышц кровеносных сосудов.
Показания к применению ингибиторов АПФ - артериальная гипертензия (в особенности они эффективны при повышенной активности ренин-ангиотензиновой системы) и хроническая застойная сердечная недостаточность. К побочным эффектам ингибиторов АПФ относят артериальную и ортостатическую гипотензию, тахикардию, головокружение. Они связаны с влиянием препаратов на гемодинамику, и при
продолжении лечения их интенсивность снижается. Наиболее типичные побочные эффекты ингибиторов АПФ: сухой кашель и ангионевротический отек. Они связаны с накоплением кининов (в том числе брадикинина), не прекращаются при продолжении лечения, и служат основанием для отмены препарата. Кашель, вызываемый ингибиторами АПФ не купируется противокашлевыми средствами.
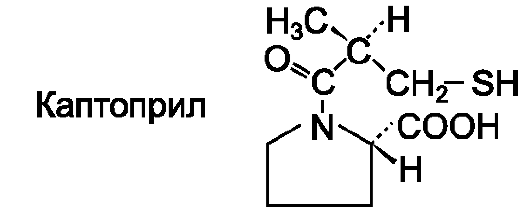
Каптоприл (капотен*) - первый введенный в клиническую практику ингибитор АПФ. При приеме внутрь хорошо всасывается из ЖКТ (всасывание препарата из ЖКТ в присутствии пищи уменьшается до 30-55%). Гипотензивный эффект развивается через 30-60 мин и сохраняется 4-8 ч. При применении каптоприла происходит расширение периферических артерий и некоторое расширение вен, снижение ОПСС и АД, уменьшение пред- и постнагрузки на сердце, улучшается кровообращение в малом круге и в почках. Каптоприл применяют при артериальной гипертензии (в особенности, он эффективен при повышенном содержании ренина) и хронической сердечной недостаточности. Из побочных эффектов наблюдают сухой кашель, ангионевротический отек (связаны с повышением уровня брадикинина), гиперкалиемия (связана со снижением уровня альдостерона), протеинурия, головная боль, головокружение, кожная сыпь.
Э н а л а п р и л (ренитек*, энап*) отличается от каптоприла большей продолжительностью действия. Хорошо всасывается при приеме внутрь, прием пищи не влияет на всасывание препарата. В ходе метаболических превращений, эналаприл гидролизуется с образованием эналаприлата, который ингибирует АПФ и оказывает продолжительное антигипертензивное действие (24 ч). Побочные эффекты такие же, как у каптоприла, но их отмечают реже. Это связывают с отсутствием в структуре эналаприла сульфгидрильных групп.
Фозиноприл (моноприл*) - пролекарство, содержащее в своей структуре атом фосфора. Медленно и не полностью всасывается из ЖКТ, биодоступность препарата составляет 30%. Метаболизируется в печени с образованием активного метаболита - фозиноприлата, оказывающего пролонгированное действие (до 24 ч).
Трандолаприл (гоптен*), при приеме внутрь всасывается не полностью, абсолютная биодоступность 40-60%. При одновременном приеме с пищей биодоступность снижается. В ходе метаболических превращений образуется активный метаболит трандолаприлат. Отличительные особенности препарата - высокая продолжительность действия (эффект сохраняется до 48 ч) и высокая липофильность. В связи с этим трандолаприл и трандолаприлат легко преодолевают гистогематические барьеры и ингибируют АПФ не только в сосудистом русле, но и в тканях.
Омапатрилат * - первый представитель нового класса - ингибиторов вазопептидаз. Препарат блокирует АПФ и нейтральную эндопептидазу, которая инактивирует эндогенные пептиды, обладающие сосудорасширяющими свойствами. Таким образом, омапат- рилат* снижает АД, ингибируя активность ренин-ангиотензиновой системы (оказывающей вазопрессорное действие) и повышая действие вазодилатирующих систем. Препарат хорошо всасывается из ЖКТ, биодоступность составляет 30%, пик плазменной концентрации достигается через 2 ч, выводится с мочой в виде метаболитов; t1/2 составляет 14-19 ч, продолжительность действия более 24 ч. Несмотря на положительные качества, в клинической практике омапатрилат не нашел применения ввиду того, что часто вызывает ангионевротический отек.
20.2.2. Блокаторы ангиотензиновых рецепторов 1 типа
В эту группу входят л о з а р т а н (козаар*), ирбесартан (апровель*), в а л с а р т а н (диован*), э п р о с а р т а н (теветен*).
Препараты этой группы в большей степени, чем ингибиторы АПФ, предотвращают действие ангиотензина II на сердечно-сосудистую систему. Это связано с тем, ангиотензин II может образовываться не только в сосудах под влиянием АПФ, но и в тканях под влиянием других ферментов. При этом в системный кровоток он выделяется в готовом виде. Блокаторы АТ1-рецепторов устраняют эффекты ангиотензина II вне зависимости от того, где он образовался. Блокада АТ1-рецепторов кровеносных сосудов препятствует вазоспастическому действию ангиотензина II. Это приводит к снижению ОПСС и АД, а блокада АТ1-рецепторов коры надпочечников - к уменьшению выделения альдостерона. Кроме того, блокаторы АТ1-рецепторов уст- раняют другие эффекты ангиотензина II. Показания к применению блокаторов АТ1-рецепторов - артериальная гипертензия и хроническая застойная сердечная недостаточность. Препараты отличаются хорошей переносимостью. Среди побочных эффектов отмечают головную боль, головокружение, слабость, ангионевротический отек.
Лозартан (козаар*) - производное имидазола, при приеме внутрь быстро всасывается; биодоступность составляет 30-35%. Метаболизируется в печени с образованием активного метаболита, который в 10-40 раз активнее лозартана; t1/2 лозартана - 1,5-2 ч, а его метаболита - 6-9 ч. Лозартан - конкурентный антагонист, а его основной метаболит - неконкурентный антагонист АТ1-рецепторов. Применение препарата уменьшает тонус сосудов, снижает ОПСС, АД и нагрузка на сердце, снижает секрецию альдостерона, увеличивает диурез (натрийуретический эффект), отмечают урикозурическое действие. Применяют внутрь 1 раз в сутки. Среди побочных эффектов отмечают головокружение, головную боль, утомляемость, ангионевротический отек.
Ирбесартан (апровель*) - производное лозартана, в 2,5 раза прочнее связывается с АТ1-рецептором, чем лозартан. Эффективнее
лозартана снижает АД, гипотензивный эффект сохраняется 24 ч и более.
20.3. АНТИГИПЕРТЕНЗИВНЫЕ СРЕДСТВА МИОТРОПНОГО ДЕЙСТВИЯ
Тонус периферических кровеносных сосудов (как указывалось выше) - один из трех основных факторов, определяющих уровень АД. Антигипертензивный эффект сосудорасширяющих средств миотропного действия связан с их спазмолитическим влиянием на гладкие мышцы сосудов. Кровеносные сосуды расширяются, снижается ОПСС и АД. При этом как типичный побочный эффект отмечают рефлекторную тахикардию различной степени (рефлекс инициируется с барорецепторов дуги аорты и каротидного клубочка). Кроме того, снижение перфузии почечной паренхимы приводит к увеличению секреции ренина юкстагломерулярными клетками. При длительном применении этих препаратов в организме задерживаются натрий и вода.
В норме тонус кровеносных сосудов регулируют нейрогуморальные механизмы. Нейрональная регуляция осуществляется сим- патической нервной системой (стимуляция постсинаптических α1-адренорецепторов повышает тонус сосудов). Гуморальные системы регуляции тонуса сосудов многочисленны. Вазоспастическим действием обладают циркулирующие моноамины (адреналин, норадреналин), ангиотензин II, вазопрессин; понижают тонус сосудов эндотелиальный релаксирующий фактор (NO), натрийуретические пептиды (А, В и С) и др. (табл. 20-1).
Таблица 20-1
Вазоактивные эндогенные вещества
Сосудосуживающие эндогенные вещества | Сосудорасширяющие эндогенные вещества |
Адреналин Норадреналин Вазопрессин Эндотелин Ангиотензин II Нейропептид Y Простагландин F2a Тромбоксан | Эндотелиальный релаксирующий фактор (NO) Натрийуретические пептиды (А, В, С) Ацетилхолин Брадикинин Гистамин Аденозин, АТФ Простациклин Адреномедуллин |
В зависимости от механизмов снижения тонуса сосудов антигипертензивные средства миотропного действия классифицируют на следующие группы:
• блокаторы кальциевых каналов;
• активаторы калиевых каналов;
• донаторы оксида азота (NO);
• прочие.
20.3.1. Блокаторы кальциевых каналов
В качестве антигипертензивных средств применяют селективные блокаторы кальциевых каналов II класса - призводные дигидропиридина. К ним относят нифедипин, амлодипин (норваск*), фелодипин (плендил*), нитрендипин, исрадипин,лацидипин (лаципил*) и др.
Ионы кальция играют важную роль в регуляции тонуса сосудов. При деполяризации мембраны ангиомиоцитов, ионизированный кальций поступает внутрь клетки через потенциалозависимые кальциевые каналы L-типа. Это приводит к повышению концентрации цитоплазматического кальция, который в комплексе с кальмодулином активирует киназу легких цепей миозина. В результате повышается фосфорилирование легких цепей миозина, что способствует взаимодействию актина с миозином и сокращению гладких мышц.
Блокаторы кальциевых каналов из группы производных дигидропиридина избирательно блокируют потенциалзависимые кальциевые каналы L-типа в гладкомышечных клетках кровеносных сосудов. При этом нарушается вход ионов кальция внутрь клетки, что приводит к снижению тонуса сосудов, снижению ОПСС и АД. Следует отметить, что в настоящее время предпочтение отдают препаратам пролонгированного действия. При их применении наблюдают более длительное антигипертензивное действие и менее выраженные побочные эффекты со стороны гемодинамики.
Амлодипин (норваск*) при приеме внутрь хорошо всасывается, биодоступность 64-80%. Максимальная концентрация в плазме крови достигается через 6-12 ч, а равновесная концентрация - через 7-8 дней. Метаболизируется в печени с образованием неактивных метаболитов, выводится почками в неизмененном виде (10%) и в виде метаболитов (60%); t1/2 составляет 35-50 ч, что соответствует режиму назначения 1 раз в сутки. Применяют для систематического лечения
артериальной гипертензии и при стенокардии. Препарат хорошо переносим. Побочные эффекты - рефлекторная тахикардия, отеки лоды- жек, головокружение, головная боль, сонливость, тошнота.
Аналогичными свойствами обладают ф е л о дипин (плендил*), лацидипин (лаципил*).
Нифедипин отличается быстрым и относительно непродолжительным (6-8 ч) антигипертензивным действием. При сублингвальном применении антигипертензивное действие возникает через 15 мин. В связи с этим короткодействующие формы нифедипина (коринфар*, фенигидин*) применяют под язык для купирования гипертензивных кризов. Для систематического лечения артериальной гипертензии рекомендуют пролонгированные формы нифедипина (коринфар ретард*, кордипин ретард*, кордафлекс ретард*, адалат СЛ*), которые назначают внутрь 2 раза в сутки.
20.3.2. Активаторы калиевых каналов
Представлены миноксидилом (лонитен*) и д и а з о к с и - дом (гиперстат*).
Эти препараты способствуют открытию калиевых каналов в мембранах гладких мышц кровеносных сосудов. Это приводит к выходу ионов калия из клеток и развитию гиперполяризации мембраны. Гиперполяризация препятствует открытию потенциалозависимых кальциевых каналов, вследствие чего уменьшается внутриклеточная концентрация ионов кальция. В результате снижается тонус сосудов,
ОПСС и АД.
М и н о к с и д и л (лонитен*) эффективен при приеме внутрь, препарат расширяет главным образом резистивные сосуды, антигипертензивный эффект сохраняется до 24 ч. Миноксидил применяют при тяжелых формах гипертензии, резистентных к другим антигипертензивным средствам (назначают, как правило, в комбинации с β-адреноблокаторами и диуретиками). Побочные эффекты - рефлекторная тахикардия, увеличение секреции ренина, задержка натрия и воды, головная боль; увеличение роста волос (гипертрихоз, гирсутизм).
Диазоксид (гиперстат*) расширяет главным образом резистивные сосуды. После внутривенного введения гипотензивное дейс- твие развивается через 1 мин, максимальный эффект достигается через 2-5 мин. Длительность гипотензивного действия достигает 12 ч.
Диазоксид используют для купирования гипертензивных кризов. Вводят внутривенно быстро, так как более 90% препарата связывается с белками плазмы. В качестве побочных эффектов вызывает реф- лекторную тахикардию, увеличение секреции ренина (в связи с чем задерживает в организме натрий и воду), гипергликемию и гиперурикемию.
20.3.3. Донаторы оксида азота
Натрия нитропруссид (ниприд*) по механизму сосудорасширяющего действия сходен с нитроглицерином. Высвобождающийся из препарата оксид азота (NO) проникает в гладкомышечные клетки сосудов, активирует цитозольную гуанилатциклазу, вызывая повышение содержания циклического гуанозинмонофосфата, что приводит к снижению концентрации ионов кальция в клетке и снижению тонуса сосудов. При применении препарата расширяются как резистивные, так и емкостные сосуды. Расширение резистивных сосудов (артерий) приводит к снижению ОПСС и АД, расширение емкостных сосудов (вен) приводит к снижению венозного давления, венозного возврата к сердцу и уменьшению преднагрузки на сердце. Продолжительность действия натрия нитропруссида при внутривенном введении не превышает 1-2 мин, в связи с чем его вводят капельно, при острой сердечной недостаточности (для разгрузки сердца), при хирургических операциях (для управляемой гипотензии) и при гипертензивном кризе. Выводится препарат почками. Побочные эффекты - рефлекторная тахикардия, головная боль, мышечные подергивания и др.
20.3.4. Разные миотропные препараты
Гидралазин (апрессин*), хорошо всасывается из ЖКТ (около 90%), но метаболизируется при первом прохождении через печень. Скорость метаболизма гидралазина (активность метаболизирующего фермента) обусловлена генетически и значительно варьирует. Поэтому биодоступность гидралазина при приеме внутрь составляет около 30% у медленных ацетиляторов и 10% - у быстрых ацетиляторов. Максимальный эффект при приеме препарата внутрь достигается через 1-2 ч. Метаболизируется в печени с образованием нескольких активных метаболитов. Продолжительность действия препарата обычно составляет 6-8 ч. Механизм сосудорасширяющего действия неясен. Гидралазин расширяет преимущественно резистивные сосуды (артериолы и мелкие артерии), в результате чего снижается ОПСС и АД. Препарат принимают внутрь и вводят внутривенно. Из побочных эффектов отмечают рефлекторную тахикардию, задержку натрия и воды, отеки, диарею, анорексию, тошноту, рвоту, головная боль. При передозировке возможно развитие синдрома, подобного системной красной волчанке. Сходный с гидралазином дигидралазин входит в состав таблеток адельфан-эзидрекс К*.
В настоящее время ведут активные поиски новых миотропных сосудорасширяющих средств. К перспективным препаратам относят аналоги натрийуретических пептидов, антагонисты эндотелина и антагонисты вазопрессина.
Незиритид** - препарат рекомбинантного натрийуретического пептида типа В.
Натрийуретические пептиды вырабатываются в ответ на повышение АД или объема циркулирующей крови. Предсердия вырабатывают натрийуретический пептид типа А, желудочки - натрийуретический пептид типа В и эндотелиоциты - натрийуретический пептид типа С. Кроме натрийуретического действия, указанные пептиды обладают сосудорасширяющим эффектом. При стимуляции специфических рецепторов типа А и В в гладкомышечных элементах сосудистой стен-
ки увеличивается продукция циклического гуанозинмонофосфата и тонус гладких мышц сосудов уменьшается.
Незиритид** связывается с рецепторами (типа А и типа В) натрийуретического пептида в эндотелиоцитах и ангиомиоцитах. При его применении расширяются как емкостные, так и резистивные сосуды (препарат относят к сбалансированным артерио-венозным вазодилататорам). Это приводит к снижению пред- и постнагрузки. Применение незиритида* не сопровождается существенной рефлекторной тахикардии и повышенным уровнем норадреналина. Кроме расширения сосудов большого круга кровообращения, применение препарата приводит к расширению коронарных сосудов и диурети- ческому эффекту (натрийуретическое действие). Вводят внутривенно, препарат хорошо переносится и вызывает мало побочных эффектов (отмечаются лишь гипотензия и головная боль).
К антагонистам вазопрессина относят толваптан** и кониваптан**.
Вазопрессин - гормон задней доли гипофиза. Стимулируя V1А-рецепторы ангиомиоцитов, он вызывает вазоконстрикцию, стимулируя V2-рецепторы собирательных трубок, увеличивает реабсорбцию воды.
Кониваптан** неизбирательно блокирует V1А-рецепторы и V2-рецепторы вазопрессина. Толваптан** избирательно блокирует V2-рецепторы. Препараты проходят III фазу клинических испытаний.
К антагонистам эндотелина относят тезозентан** (эндотелин-пептид, состоящий из 21 аминокислотного остатка). Обладает выраженным сосудосуживающим (вазоконстрикторным) эффектом, оказы- вает провоспалительное действие. Эндотелин участвует в патогенезе многих заболеваний, сопровождающихся нарушением функции сердца, спазмом сосудов и ишемией. В частности, уровень эндотелина резко повышается при инфаркте миокарда, что обусловливает сужение коронарных сосудов и ухудшение функций миокарда.
Тезозентан** блокирует рецепторы эндотелина (ЕТ-А и ЕТ-В) в ангиомиоцитах и эндотелиоцитах. Препарат вводят внутривенно. Тезозентан** характеризуется коротким периодом полужизни, что обеспечивает легкую титрацию доз. Препарат проходит III фазу клинических испытаний.
Аналоги натрийуретических пептидов, антагонисты эндотелина и вазопрессина рекомендуют к применению при острой сердечной недостаточности.
Прямое миотропное действие на гладкие мышцы сосудов оказывают также бендазол (дибазол*) и магния сульфат. Препараты расширя-
ют сосуды, снижают АД, но гипотензивный эффект непродолжителен и выражен умеренно. Бендазол (дибазол*) применяют обычно в комбинации с другими антигипертензивными средствами, а сульфат магния используют для внутримышечного введения при гипертензивных кризах (при внутривенном введении существует риск угнетения дыхательного центра).
20.4. МОЧЕГОННЫЕ СРЕДСТВА (ДИУРЕТИКИ)
В фармакотерапии артериальной гипертензии диуретики применяют для снижения АД (в качестве антигипертензивных средств) и в комбинации с другими антигипертензивными средствами.
Антигипертензивное действие диуретиков обусловлено снижением объема циркулирующей крови и сосудорасширяющим (вазодилатирующим) действием (сосудорасширяющее действие имеет определяющее значение). Оно обусловлено способностью диуретиков выводить избыток натрия. Это уменьшает «перегрузку» ангиомиоцитов натрием и снижает трансмембранный транспорт кальция. Это приводит к уменьшению гиперреактивности сосудистой стенки, а расширение кровеносных сосудов - к снижению ОПСС и АД.
Применение диуретиков в комбинации с другими антигипертензивными средствами обусловлено тем, что практически все антигипрертензивные средства задерживают в организме воду и электролиты.
Задержка воды и электролитов при применении антигипертензивных средств имеет компенсаторный характер. Одна из систем, участвующая в этом процессе, - ренин-ангиотензин-альдостероновая система. При медикаментозном понижении АД уменьшается почечный кровоток происходит увеличение секреции ренина активация образования ангиотензина II → стимуляция АТ1-рецепторов надпочечников → увеличение секреции альдостерона → задержка натрия и воды. Вторая система, приводящая к задержке воды - «система контроля объема». При медикаментозном снижении АД возбуждаются рецепторы, реагирующие на уменьшение давления («сенсоры низкого давления»), расположенные в предсердиях и легочных сосудах. Афферентные импульсы от них поступают через продолговатый мозг в гипоталамус. Это приводит к увеличению выделения нейрогипофизом антидиуретического гормона вазопрессина, который задерживает воду (а также оказывает вазоспастическое действие). Кроме того, снижается
выделение натрийуретических пептидов типа А, В и С). Это приводит к задержке реабсорбции натрия и воды (а также к вазоспастическому действию).
В фармакотерапии артериальной гипертензии часто используют тиазидные и тиазидоподобные диуретики, петлевые диуретики, антагонисты альдостерона.
И н д а п а м и д (арифон*, индап*) - сульфамидное нетиазидное производное. При приеме внутрь быстро и полно абсорбируется, максимальная концентрация в плазме крови достигается через 1-2 ч, составляет 18 ч. Отличительной особенностью препарата является то, что при приеме в дозе 2,5 мг в сутки, он практически не оказывает диуретического действия, однако вызывает снижение ОПСС и АД. Увеличение дозы не не приводит к усилению антигипертензивного действия, но приводит к возникновению диуретического эффекта. В качестве побочных эффектов наблюдают гипокалиемию и ортостатическую гипотензию.
При систематическом лечении артериальной гипертензии широко применяют тиазидный диуретик г и д р о х л о р о т и а з и д (дихлотиазид*, гипотиазид*). Препарат часто сочетают с другими антигипертензивными средствами, он входит в состав комбинированных антигипертензивных средств (адельфан*, трирезид К*). Петлевой диуретик фуросемид (лазикс*) также применяют для систематического лечения артериальной гипертензии. При внутривенном введении он приводит к быстрому снижению АД (это связано не с диуретическим, а с прямым венодилатирующим действием).
Применение диуретиков в комплексной терапии артериальной гипертензии не только уменьшает задержку воды, вызываемую анти- гипертензивными средствами, но и увеличивает эффективность этих препаратов (в немалой степени за счет нормализации электролитного баланса). Главный побочный эффект петлевых, тиазидных и тиазидоподобных диуретиков - способность вызывать гипокалиемию и гипомагниемию. В связи с этим их часто применяют в комбинации с препаратами калия и магния или с калий-магний сберегающими диуретиками: триамтерен, антагонист альдостерона спиронолактон (верошпирон*, альдактон*).
Комбинированные антигипертензивные препараты фиксированного состава:
• адельфан* - таблетки, содержащие резерпина 0,0001 г и дигидралазина 0,01 г.
• адельфан-эзидрекс содержит резерпина 0,0001 г, дигидралазина 0,01 г и дихлотиазида 0,01 г.
• адельфан-эзидрекс-К** содержит те же инградиенты, что и адель- фан-эзидрекс*, а также калия хлорида 0,6 г в одном драже.
• драже кристепина* содержит резерпина 0,0001 г, дигидроэргокристина 0,0005 г, клопамида 0,005 г.
• трирезид К* таблетки, содержащие резерпина 0,0001 г, дигидралазина сульфат 0,01 г, гидрохлоротиазида 0,01 г, калия хлорида 0,35 г.