Патофизиология Новицкого, Е.Д. Гольдберга Тома 1 и 2 - 2009 г.
|
|
|
|
ЧАСТЬ I ОБЩАЯ НОЗОЛОГИЯ ГЛАВА 1 ОБЩЕЕ УЧЕНИЕ О БОЛЕЗНИ
1.1. ЗДОРОВЬЕ И БОЛЕЗНЬ
Здоровье и болезнь представляют собой две основные формы жизни. Состояния здоровья и болезни могут много раз сменять друг друга на протяжении индивидуальной жизни животного и человека. Аристотель считал здоровье и болезнь качественно отличными категориями.
1.1.1. Норма и здоровье
Для понимания сущности болезни важно определить, что такое нормальная, здоровая жизнь (норма, здоровье), за пределами которой возникает болезнь. Существуют разные взгляды в отношении понятий «норма» и «здоровье». Следует подчеркнуть, что понятия эти очень тесно связаны друг с другом.
Норма - более общее понятие, определяющее многие процессы и явления для живых организмов. Оно выражает качественно особое состояние живого организма как целого в каждый отдельный момент его существования. Норма (от греч. norma - мерило, способ познания) является термином, весьма близким к понятию «здоровье», но не исчерпывающим данный термин вполне. В практической медицине очень часто пользуются выражениями «нормальная температура», «нормальная электрокардиограмма», «нормальные вес и рост», «нормальный состав крови» и т.п. В данном случае имеется в виду норма как статистическая средняя величина из данных измерений у большого количества здоровых людей (среднестатистическая норма).
Среднестатистическая норма учитывает расовые, возрастные и половые особенности, но она не может учитывать все возможности генотипа.
Можно быть здоровым по основным показателям строения и функций организма, но иметь отклонения от нормы по некоторым отдельным признакам, например росту, умственным способностям, особенностям поведения в обществе и др. С другой стороны, можно быть больным и в то же время обладать выдающимися умственными способностями. Все это говорит об относительности терминов «норма» и «здоровье» и некоторой условности масштабов их оценки для каждого отдельного человека.
По определению Г.И. Царегородцева, «норма - это гармоническая совокупность и соотношение структурно-функциональных данных организма, адекватных окружающей его среде и обеспечивающих организму оптимальную жизнедеятельность». Например, в условиях пониженного содержания кислорода на горных высотах нормальным следует считать увеличение содержания эритроцитов в крови против такового на уровне моря.
Таким образом, норма - это оптимальное состояние жизнедеятельности организма в данной конкретной для человека среде.
Норма изменяется вместе с изменчивостью видов и их популяций, она различна для особей разных видов, разных популяций, разных возрастов, разных полов и для отдельных индивидуумов. Она определяется генетически и в то же время зависит от среды, окружающей живые организмы. Сейчас считается обычным, когда врач спрашивает пациента: какое у него обычное артериальное давление, какова его чувствительность к тому или иному лекарственному средству, какова у него переносимость тех или иных пищевых веществ, климато-географических условий существования.
Всемирной организацией здравоохранения (ВОЗ) принято следующее определение: «здоровье - это состояние полного физического, психического и социального благополучия человека, а не только отсутствие болезни или физических дефектов».
Находясь в рамках фенотипа, здоровье изменяется вследствие старения и накопления последствий действующих в течение жизни индивида потенциальных болезнетворных факторов. Существуют женские, детские болезни со своими особенностями их возникновения, течения и исходов. Возникла наука - геронтология, предметом которой является изучение особенностей возникновения, течения и исходов болезней в старческом возрасте. Проблема индивидуальной реактивности здорового и больного человека занимает в настоящее время центральное место в медицине. Установле-
но множество индивидуальных различий в строении, химическом составе, обмене веществ и энергии, функционировании органов и систем у здорового и больного человека. Поэтому заключение врача «здоров» (sanus) ставится в какой-то степени всегда условно. Некоторой уступкой в оценках индивидуальных особенностей здорового и больного человека является применение специального выражения «практически здоров». Данное выражение подчеркивает, что на некотором ближайшем отрезке времени человек может быть здоров и трудоспособен, но он не гарантирован от возможностей заболевания при изменении условий, окружающих его в быту и на работе.
В настоящее время хорошо известно, что существование любого живого организма возможно только при наличии механизмов, поддерживающих неравновесное состояние клеток, тканей и организма в целом с окружающей их средой. Это, например, работа многочисленных мембранных «насосов», это прочность («надежность») строения органов и тканей скелета, мышц, связок и др., их устойчивость к различным повреждениям. Это работа различных систем (нервная, иммунная, эндокринная и др.), поддерживающих целостность и невредимость организма в среде. Повреждения этих систем приводят к нарушениям их функций, к заболеванию, болезни, а иногда к смерти.
Можно согласиться с определением «здоровья» как некоего «оптимального» состояния организма, имея в виду прежде всего приспособительное значение здорового состояния человека и животного к непрерывно меняющимся условиям внешней среды. Следует указать также, что для человека, как существа социального, норма или здоровье - это существование, допускающее наиболее полноценное участие в различных видах общественной и трудовой деятельности.
1.1.2. Определение сущности болезни
Понимание болезни на разных этапах развития медицины
Представления человека о сущности болезни всегда зависели от общего взгляда людей на окружающую действительность, от их мировоззрения и уровня общей культуры.
Так, в результате широко распространенного в древнюю эпоху анимистического (от лат. cmima - душа) взгляда, одухотворяющего силы природы, возникло так называемое онтологическое (от греч.
ontos - сущее) представление о сущности болезни. Согласно этим взглядам, болезнь является следствием проникновения в организм злого духа. Исцеление же больного возможно лишь чтением молитв, заклинаниями, заговорами, якобы способствующими изгнанию из тела злого духа. С проявлениями «первобытного анимизма» мы встречаемся, к сожалению, и в наши дни. Достаточно вспомнить публичные (в том числе телевизионные) выступления современных «целителей», колдунов, шаманов, знахарей; массовые самоистязания изгоняющих из себя дьявола членов различного рода религиозных сект и др.
Первым, кто, хотя и в наивной форме, высказал материалистическое воззрение на сущность болезни, был ученик Пифагора - врач Алкмеон из Кротона (конец VI - начало V в. до н.э.). Им была создана так называемая пневматическая система медицины (пневматика), суть которой сводится к следующему: человеческий организм, как и вся природа, состоит из воздуха, наделяющего человека противоположными свойствами (силами), - «...влажного и сухого, холодного и теплого, горького и сладкого и пр.». По Алкмеону, человек сохраняет здоровье, когда на головной и спинной мозг, кровь (место возникновения болезней) действует соразмерное смешение (symmetra krasis) этих сил, господство же (monarchia) любой одной из них приводит к болезни.
Гениальный греческий врач Гиппократ (около 460-377 гг. до н.э.) явился основоположником гуморального (от лат. humor - жидкость) направления в учении о болезни. Первоосновой всего живого он считал жидкость, которая в организме существует в четырех формах: кровь, слизь, желтая желчь и черная желчь. Нормальный состав этих жидкостей и их пропорциональное содержание (кразис) определяют состояние здоровья. Неправильное же их смешение, нарушение пропорции в их соотношении (дискразия) являются причинами болезней.
Основоположником солидарного (от лат. solidus - плотный) направления в учении о болезни считается римский ученый Асклепиад (128-56 гг. до н.э.). Согласно его воззрениям, тело человека состоит из бесчисленного количества атомов и образующихся между ними «пор». Отклонения объема «пор» от обычного, нормального состояния в сторону сужения (status staretus) или расширения (status laxus) приводят к возникновению заболевания.
Начало ятрохимическому направлению в учении о болезни было положено швейцарским химиком, биологом и врачом Парацель-
сом (1493-1541). По его учению, тело человека состоит из трех химических элементов - ртути, соли и серы. Свойствами этих веществ управляет особая духовная сила, высшее начало - архей. Когда в организм попадает чуждый ему дух (враждебный архей), баланс и свойства химических элементов нарушаются, возникает болезнь. Система взглядов Парацельса, как и многих других ученых-философов средневековья, представляет собой определенный компромисс между материализмом и идеализмом с преобладанием последнего. Но, с другой стороны, великого алхимика прошлого справедливо называют прародителем современной био- и патохимии.
Весьма прогрессивным было в свое время и анатомическое (органолокалистическое) направление в изучении сущности болезни, основоположником которого считается итальянский врач и анатом Д. Морганьи (1682-1771). В своем знаменитом трактате «О местонахождении и причинах болезней, выявленных анатомом» он впервые указал, что каждая болезнь имеет свою локализацию (locus morbi), связав таким образом сущность болезни со структурными изменениями в органах.
Было бы непростительной ошибкой предавать забвению первоначальные медицинские учения на том основании, что сейчас они не несут никакой практической пользы. Действительно, и гуморальное, и солидарное направления учения о болезни имели в свое время колоссальное прогрессивное значение, они явились, по сути, фундаментальной основой материалистического воззрения на сущность болезней (от гуморалистической теории болезней Карла Рокитанского до современной молекулярной патологии).
Первым строго научным учением о сущности болезни была теория целлюлярной патологии выдающегося немецкого патолога Рудольфа Вирхова (1821-1902) (рис. 1-1). В опубликованной им в 1858 г. книге «Целлюлярная патология» Р. Вирхов утверждал, что болезнь - это повреждение клеток, от которых «...зависит жизнь, здоровье, болезнь и смерть». Он полагал, что организм - это всего лишь
сообщество клеток («клеточная федера-
 ция»),
в котором каждая отдельная клетка принципиально равнозначна организму, а
болезнь - это местный процесс или сумма изменений клеточных территорий.
ция»),
в котором каждая отдельная клетка принципиально равнозначна организму, а
болезнь - это местный процесс или сумма изменений клеточных территорий.
Таким образом, взгляды: Р. Вирхова на роль местного и общего в развитии болезни были сугубо механистическими, он недооценивал роль нарушения регуляторных механизмов и защитноприспособительных процессов в возникновении и развитии болезней.
Тем не менее учение Р. Вирхова совершило настоящий переворот в медицине, поскольку с этого времени она начала постепенно превращаться из искусства в науку. И не случайно, отдавая дань гениальности Р. Вирхова, во всем мире медицину делят на медицину «довирховского» и «послевирховского» периода.
В то же время некоторые современники Р. Вирхова (Ю. Конгейм и др.), рассуждая о сущности болезни, утверждали, что в каждом конкретном случае должна быть проведена четкая грань между последствиями повреждающего действия патогенного фактора и изменениями, обусловленными развертыванием приспособительных реакций организма в ответ на это повреждение. Наиболее четко эта мысль была сформулирована И.П. Павловым (1849-1936): «И в общей медицине бывают затруднения, когда вы должны в картине болезни отличить, что в ней есть результат повреждения и что есть результат противодействия организма данному повреждению. Эти две категории явлений очень спутываются. Дело науки и талантливого врача разделить их и понять, что есть истинная болезнь и что есть физиологическая мера против болезни». По И.П. Павлову, болезнь имеет две стороны:
1. Повреждение структур и связанные с этим функциональные нарушения («полом»), т.е. то, о чем, собственно, говорил Р. Вирхов.
2. «Физиологическая мера против болезни» - развитие защитноприспособительных реакций, имеющих, как правило, рефлекторный характер и возникающих вследствие воздействия болезнетворного фактора на тканевые рецепторы.
Академик И.В. Давыдовский (1887-1968) и ряд его единомышленников (В.П. Петленко, А.Д. Степанов) явно переоценивали роль компенсаторно-приспособительных механизмов в развитии болезни и определяли болезнь только как приспособление и даже как фактор прогрессивной эволюции. Неправильность такого подхода очевидна, ибо, согласившись с точкой зрения И.В. Давыдовского,
логично поставить вопрос: «А нужно ли вообще лечить больного, если его заболевание - всего лишь приспособление?»
Современные взгляды на сущность болезни
Можно утверждать, что первичными и основными процессами в развитии каждой болезни являются повреждение, разрушение, дезорганизация структур и функций заболевшего организма. Все реактивные, защитные, компенсаторные, приспособительные процессы всегда являются вторичными, развивающимися вслед за повреждением при воздействии болезнетворных факторов на организм.
Следует подчеркнуть, что в процессе развития любой болезни приспособительные и компенсаторные процессы могут стать вредными для больного и тяжело отразиться на его состоянии. В качестве примера можно привести выделение мочевины слизистой оболочкой желудка и кожей (потовыми железами) при уремии, тяжелые лихорадки и другие состояния.
Ганс Селье подчеркивал, что перенапряжение приспособительных систем организма при болезни вредно и может ухудшить ее течение (см. раздел 4.1).
Таким образом, сущность болезни нельзя свести только к приспособлению, хотя приспособительные, компенсаторные процессы участвуют в жизни больного организма и являются обязательными для жизни здоровых существ во всех ее проявлениях.
Примером упрощенного толкования сущности болезни в плане молекулярной патологии можно назвать концепцию Ляйнуса Полинга о «больных молекулах». На самом деле нет больных молекул, а есть болезни, при которых появляются молекулы необычного для здорового организма состава и свойства. В широком смысле слова все болезни являются молекулярными, но закономерности молекулярных процессов опосредуются у животных в биологическом плане, а биологические процессы у человека - и в социальном.
У человека, как существа социального, важнейшим и обязательным звеном в поддержании здоровья и развитии болезни является опосредование биологических (физиологических) процессов социальными факторами. Значительное влияние на эти процессы оказывает трудовая деятельность человека, отличающая его от животных.
Важнейшая роль социальных факторов в развитии патологических процессов становится очевидной при изучении действия любых болезнетворных причин на организм человека. По суще-
ству, все они действуют на организм человека опосредованно через окружающие его социальные процессы.
Действительно, хорошо известно влияние социальных факторов на возникновение эпидемических процессов (например, внутрибольничные, водопроводные, военные, голодные эпидемии). Существует много профессий, социально опосредующих возможность возникновения различных заболеваний, предупреждение которых требует особых мер защиты и режима труда работающих. Тяжелой формой социального опосредования массовой гибели и заболеваемости людей являются войны. Действие на организм человека физических и химических болезнетворных факторов (тепло, холод, электроэнергия, ядовитые вещества и др.), за редким исключением (поражение молнией, отравление ядовитыми грибами, замерзание неподвижного человека на холоде и т.п.), также опосредовано социальными факторами - одеждой, жильем, электроприборами и пр. При этом целый ряд источников ионизирующей радиации, электроэнергии и др., способных вызвать в организме тяжелые повреждения, создан трудом человека. Возникающие в результате этого повреждения патологические процессы также являются социально опосредованными.
Важно подчеркнуть, что болезнь - это качественно новый жизненный процесс, при котором хотя и сохраняются функции, присущие здоровому организму, но появляются новые изменения. Например, у здорового человека количество вновь образующихся клеток в организме строго равно числу погибших (в результате завершившегося жизненного цикла) клеток. У больных с опухолями появляется клон клеток, обладающих высоким потенциалом к размножению, но при этом сохраняются и нормально функционирующие клеточные системы. На уровне целого организма новое качество - это снижение приспособляемости и трудоспособности.
Резюмируя все вышеизложенное, можно дать следующее определение болезни: болезнь - это сложная общая реакция организма на повреждающее действие факторов внешней среды, это качественно новый жизненный процесс, сопровождающийся структурными, метаболическими и функциональными изменениями разрушительного и приспособительного характера в органах и тканях, приводящими к снижению приспособляемости организма к непрерывно меняющимся условиям внешней среды и ограничению трудоспособности.
1.1.3. Критерии болезни
Существуют субъективные критерии болезни - это жалобы больного (недомогание, боль, различные функциональные нарушения и др.), которые не всегда точно отражают состояние организма. В ряде случаев люди с повышенной мнительностью и поверхностно, но достаточно широко осведомленные об отдельных симптомах того или иного заболевания и причинах, их вызывающих, могут дезинформировать врача, рассказывая ему о своих недомоганиях и связывая их со спецификой профессии (например, работой с источниками радиоактивного излучения) или определенным местом жительства (например, в зонах, на их взгляд, экологического неблагополучия и др.). Студенты медицинских вузов, приступая к изучению клинических дисциплин и знакомясь с симптомами отдельных заболеваний, часто «проецируют» их на себя, сверяя написанное на страницах учебников с собственным самочувствием («болезнь третьего курса»).
Определяющими являются объективные критерии болезни - это результаты исследования пациента с привлечением лабораторноинструментальных методов, позволяющих выявить те или иные отклонения от нормы и установить характерные симптомы (признаки) заболевания.
Важнейшими критериями болезни являются, как уже указывалось, снижение приспособляемости и ограничение трудоспособности.
Для выявления снижения приспособительных возможностей организма проводятся так называемые функциональные пробы, когда организм (орган, система органов) искусственно ставится в условия, в которых он вынужден проявлять повышенную способность к функционированию. В качестве примера можно привести пробу с сахарной нагрузкой при сахарном диабете, различные функциональные нагрузки для выявления отклонений на ЭКГ и др.
1.1.4. Общие принципы классификации болезней
Известно много классификаций болезней, основанных на различных принципах. Болезни делят по причинам, вызывающим их возникновение: наследственные, инфекционные, лучевая болезни, травмы и т.д. Согласно другому принципу болезни классифицируют, исходя из особенностей их патогенеза: болезни обмена веществ, аллергические болезни, шок и др. Весьма популярным
является органный принцип классификации болезней: болезни сердца, легких, почек, печени и т.д. Важное место в классификации болезней занимают принципы, основанные на возрастных и половых различиях человеческого организма. Различают болезни новорожденных (микропедиатрия), детские болезни (педиатрия), болезни старческого возраста (гериатрия). Специальным разделом медицины являются женские болезни (гинекология).
1.1.5. Патологическая реакция, патологический процесс, патологическое состояние
Патологическая реакция - кратковременная, необычная реакция организма на какое-либо воздействие. Например, кратковременное повышение артериального давления под влиянием отрицательных эмоций, аллергические реакции, неадекватные психоэмоциональные и поведенческие реакции, патологические рефлексы (рефлексы Россолимо, Бабинского и др.).
Патологический процесс - сочетание (комплекс) патологических и защитно-приспособительных реакций в поврежденных тканях, органах или организме, проявляющихся в виде морфологических, метаболических и функциональных нарушений.
Сформировавшиеся и закрепленные в процессе эволюции постоянные сочетания или комбинации различных патологических процессов и отдельных патологических реакций клеток и тканей называются типовыми патологическими процессами. К ним относятся воспаление, лихорадка, гипоксия, отек, опухолевый рост и др.
Патологический процесс лежит в основе болезни, но не является ею.
Отличия патологического процесса от болезни:
1. Болезнь всегда имеет одну главную причину (специфический производящий этиологический фактор), патологический процесс всегда полиэтиологичен. Например, воспаление (патологический процесс) может быть вызвано действием различных механических, химических, физических и биологических факторов, а малярия не может возникнуть без действия малярийного плазмодия.
2. Один и тот же патологический процесс может обусловливать различные картины болезни в зависимости от локализации, иными словами, место локализации патологического процесса определяет клинику заболевания (воспаление легких - пневмония, воспале-
ние оболочек мозга - менингит, воспаление сердечной мышцы - миокардит и т.д.).
3. Болезнь, как правило, - это комбинация нескольких патологических процессов. Так, например, при крупозной пневмонии имеет место сочетание (во взаимосвязи) таких патологических процессов, как воспаление, лихорадка, гипоксия, ацидоз и др.
4. Патологический процесс может не сопровождаться снижением приспособляемости организма и ограничением трудоспособности (бородавки, липома, атерома и др.).
Патологическое состояние - медленно (вяло) текущий патологический процесс. Может возникнуть в результате ранее перенесенного заболевания (например, рубцовое сужение пищевода после ожоговой травмы; ложные суставы; состояние после резекции почки, ампутации конечности и т.п.) или в результате нарушения внутриутробного развития (косолапость, плоскостопие, дефект верхней губы и твердого нёба и др.). Это своего рода итог закончившегося процесса, в результате которого стойко изменилась структура органа, возникли атипические замещения в определенной ткани или части организма. В ряде случаев патологическое состояние может снова перейти в патологический процесс (болезнь). Например, пигментированный участок кожи (родимое пятно) при воздействии ряда механических, химических и физических (радиация) факторов может трансформироваться в злокачественную опухоль меланосаркому.
1.2. ОБЩАЯ ЭТИОЛОГИЯ
Термин «этиология» (от греч. aitia - причина, logos - учение) был введен древнегреческим философом-материалистом Демокритом. В древности это слово обозначало учение о болезнях вообще (Гален). В современном понимании этиология - учение о причинах и условиях возникновения и развития болезней.
1.2.1. Причины болезней
Несмотря на то что с глубокой древности и до наших дней вопрос о том, почему заболел человек, был в медицине одним из главных, к сожалению, и в настоящее время этиология остается, по выражению И.П. Павлова, «самым слабым отделом медицины».
Между тем очевидно, что без выявления причины болезни невозможно определить правильный путь ее профилактики и лечения.
Серьезная научная разработка проблем этиологии началась лишь в конце XIX в. благодаря бурному развитию биологии и медицины вообще и микробиологии в частности. Основным стимулом к этому послужила «Целлюлярная патология» Р. Вирхова, обосновавшая материальную природу возникающих при болезнях функциональных нарушений и побудившая исследователей к поиску конкретных материальных причин этих нарушений.
Революционный прорыв в микробиологии был связан с открытием целого ряда микроорганизмов - возбудителей инфекционных болезней человека (П. Эрлих, Р. Кох, Л. Пастер и др.). По идеалистическим представлениям о причинах и сущности болезней был нанесен удар, утвердились материалистические принципы детерминизма. В дальнейшем стали выявляться все новые и новые причины болезней. При этом долгое время считалось, что наличие причины (болезнетворного фактора) равнозначно наличию болезни, в то время как организму отводилась роль пассивного объекта при действии этого фактора. Этот период в развитии учения об этиологии обозначен как период механического детерминизма. Вскоре, однако, стало очевидным, что далеко не всегда наличие патогенного фактора приводит к возникновению болезни. Было доказано, что не менее важную роль в этом играют состояние организма (реактивность, пол, возраст, конституция, индивидуальные анатомо-физиологические особенности, наследственность), различного рода социально обусловленные (антисанитарные условия жизни, неполноценное питание, тяжелые условия труда, вредные привычки и пр.) и многие другие факторы, которые либо способствуют, либо, напротив, препятствуют возникновению болезни.
Так возникли два диаметрально противоположных взгляда в трактовке проблем этиологии: монокаузализм и кондиционализм. Представители монокаузализма утверждали, что определяющее значение в возникновении болезни имеет только ее основная (т.е. одна) причина (от monos - один, causa - причина), а все остальные факторы существенной роли не играют.
Сторонники кондиционализма (от conditio - условие) полагали, что болезнь вызывается комплексом условий, все они равны (эквипотенциальны) и выделить какую-то одну (главную) причину болезни не представляется возможным. Родоначальником кондиционализма был немецкий физиолог и философ Макс Ферворн (1863-1921),
утверждавший, что «понятие причины есть мистическое понятие», подлежащее изгнанию из точных наук. Концепции кондиционализма в той или иной степени придерживались крупнейшие отечественные патологи В.А. Оппель, С.С. Халатов, Н.Н. Аничков, И.В. Давыдовский и др.
С современных позиций обе точки зрения не могут рассматриваться как правильные: монокаузализм, совершенно справедливо выделяя главную причину болезни, полностью отрицает роль условий, в которых она возникает; кондиционализм же, напротив, отрицает ведущую роль основной (главной) причины болезни, полностью приравнивая ее к прочим условиям, делая тем самым невозможным изучение специфических факторов болезней и проведение этиотропной терапии.
Современные представления о причинности в патологии имеют три основных положения:
все явления в природе имеют свою причину; беспричинных явлений нет; причина материальна, она существует вне и независимо от нас.
Причина взаимодействует с организмом и, изменяя его, изменяется сама.
Причина сообщает процессу новое качество, т.е. среди множества факторов, влияющих на организм, именно она придает патологическому процессу новое качество.
Болезнь вызывается комплексом неравноценных факторов.
Следует выделять главный этиологический фактор (производящий, специфический) - это тот фактор, при отсутствии которого данное заболевание развиться не может ни при каких условиях. Например, крупозное воспаление легких возникает не только под влиянием заражения человека пневмококком. Заболеванию способствуют также простуда, утомление, отрицательные эмоции, недостаточное питание и др. Легко понять, однако, что без заражения пневмококком все указанные причины не смогут вызвать крупозное воспаление легких. Поэтому главным этиологическим фактором данного заболевания следует считать пневмококк.
Однако иногда выявить причину болезни трудно (некоторые опухоли, психические болезни). Считалось, например, что язва желудка развивается из-за нерегулярного и неправильного питания, в связи с неврозом, нарушениями функций вегетативной нервной системы, эндокринными расстройствами. Эти и многие другие наблюдения послужили поводом для представлений о по-
лиэтиологичности болезни. Положение это неверно. Оно возникло в результате недостаточности наших знаний о причинах некоторых болезней и их вариантов. Так, сравнительно недавно было доказано, что главным этиологическим фактором язвенной болезни является бактерия Helicobacter pylori.
Как указывалось, каждая болезнь имеет свою, только ей свойственную причину. По мере накопления знаний о причинах всех видов и подвидов болезней будут улучшаться их предупреждение и лечение. Многие болезни по мере выяснения их подлинных причин распадаются на новые подвиды, каждый из которых имеет свою отдельную причину.
Например, раньше существовала болезнь «кровоточивость» (геморрагический диатез). По мере установления причин, вызывающих отдельные проявления этого заболевания, выявились новые, совершенно самостоятельные формы болезни, характеризующиеся кровоточивостью (цинга, гемофилия, геморрагическая пурпура и др.). Подобным образом распался на самостоятельные заболевания со своими причинами нервно-артрический диатез (подагра, ревматизм, неинфекционный полиартрит и др.).
Причины (главные этиологические факторы) болезней делятся на внешние и внутренние. К внешним причинам относят механические, физические, химические, биологические и социальные факторы, к внутренним - нарушение в генотипе. Болезнь может быть обусловлена также дефицитом в окружающей среде или в организме веществ (факторов), необходимых для обеспечения нормальной жизнедеятельности (авитаминозы, голодание, иммунодефицитные состояния и др.).
На организм главный этиологический фактор может воздействовать опосредованно:
• через нервную систему - рефлекторно, изменяя функциональное состояние нервной системы, а также через возникновение парабиотического состояния или патологической доминанты. Парабиоз при длительном действии патогенного агента протекает в несколько стадий: а) уравнительная - когда на сильный и слабый раздражитель реакция одинакова; б) парадоксальная - когда на слабый раздражитель ответная реакция выше, чем на сильный; в) тормозная - отсутствие реакции на раздражитель;
• через эндокринную и гуморальную системы. Посредниками этого действия служат продукты распада поврежденной тка-
ни, медиаторы воспаления, различные биологически активные вещества и гормоны, выбрасываемые в кровь. В других случаях болезнетворный фактор оказывает прямое повреждающее действие, выполняя роль пускового механизма и затем исчезая (механическая травма, радиация); либо он продолжает оставаться в организме и детерминировать патогенез болезни на отдельных ее этапах или на всем ее протяжении, что наблюдается при инфекциях, отравлениях, глистных инвазиях. Следует отметить, что наличие главного этиологического фактора и даже воздействие его на организм далеко не всегда приводят к возникновению болезни. Этому способствует или, напротив, препятствует целый комплекс условий.
1.2.2. Условия возникновения и развития болезней
Факторы, влияющие на возникновение и развитие болезней, называются условиями возникновения болезни. В отличие от причинного фактора условия не являются обязательными для развития заболевания. При наличии причинного фактора болезнь может развиваться и без участия некоторых условий ее возникновения. Например, крупозная пневмония, вызываемая пневмококком сильной вирулентности, может развиться и без простуды, без ухудшения питания и др. условий. Различают условия, предрасполагающие к болезни или способствующие ее развитию и препятствующие возникновению болезни и ее развитию. Все они могут быть внутренними и внешними.
К внутренним или предрасполагающим условиям относят наследственное предрасположение к заболеванию, патологическую конституцию (диатез), ранний детский, пубертатный или старческий возраст.
К внешним условиям, способствующим развитию болезней, относят нарушения питания, переутомление, невротические состояния, ранее перенесенные болезни, плохой уход за больным.
К внутренним условиям, препятствующим развитию болезней, относят наследственные, расовые и конституциональные факторы, например видовой иммунитет человека к некоторым инфекционным заболеваниям животных. Человек не болеет чумой собак и кошек, пневмонией рогатого скота и многими другими инфекционными болезнями животных. Люди, страдающие серповидноклеточной анемией, не болеют малярией.
К внешним условиям, препятствующим развитию болезней, относят хорошее и рациональное питание, правильную организацию режима рабочего дня, физкультуру, а в случае заболевания - хороший уход за больным.
Установление главного (производящего, специфического) этиологического фактора, выделение условий, предрасполагающих к болезни или способствующих ее развитию, и условий, препятствующих возникновению болезни и ее развитию, абсолютно необходимо для разработки эффективных мер профилактики заболеваний, снижения заболеваемости и оздоровления населения.
1.3. ОБЩИЙ ПАТОГЕНЕЗ
1.3.1. Определение понятия «патогенез»
Общее учение о патогенезе (от греч. pathos - страдание, genesis - происхождение) - раздел патологической физиологии, изучающий общие закономерности возникновения, развития, течения и исхода заболеваний или механизмы развития болезней. Оно основывается на обобщенных данных изучения отдельных видов болезней и их групп (частная патология и клинические дисциплины), а также на результатах экспериментального воспроизведения (моделирование) болезней или отдельных их признаков у человека и животных. При этом устанавливается последовательность изменений в организме для каждого заболевания, выявляются причинно-следственные отношения между различными структурными, метаболическими и функциональными изменениями.
Иными словами, так называемые патогенетические факторы болезни - это те изменения в организме, которые возникают в ответ на действие главного этиологического фактора и в дальнейшем (даже при исчезновении болезнетворного агента) детерминируют развитие болезни.
Таким образом, если изучение этиологии дает возможность ответа на вопрос: «Почему возникла болезнь?», то конечным итогом изучения патогенеза должен быть ответ на вопрос: «Как она развивается?»
Главный (специфический) этиологический фактор действует как пусковой механизм развития болезни. Патогенез заболевания начинается с какого-либо первичного повреждения (Р. Вирхов)
или «разрушительного процесса» (И.М. Сеченов), «полома» (И.П. Павлов) клеток в той или иной части тела (патогенетический фактор первого порядка). В одних случаях начальное повреждение может быть грубым, хорошо различимым невооруженным глазом (травмы, ожоги, раны и пр.). В других случаях повреждения незаметны без применения специальных методов их обнаружения (повреждения на молекулярном уровне). Между этими крайними случаями имеются всевозможные переходы.
Изменения, возникшие первыми, сразу после воздействия болезнетворного агента, являются патогенетическими факторами первого порядка. В дальнейшем продукты повреждения тканей становятся источниками новых нарушений в процессе развития болезни, таким образом возникают патогенетические факторы второго, третьего, четвертого ... порядка и между ними формируются причинно-следственные связи.
Определение последовательной цепи причинно-следственных отношений при болезни крайне важно для проведения рациональной симптоматической и патогенетической терапии.
По своей природе патогенетические факторы делятся на гуморальные (например, такие медиаторы повреждения, как гистамин, серотонин, протеолитические ферменты), физико-химические изменения (сдвиг рН крови в сторону ацидоза или алкалоза, снижение онкотического давления, гиперили гипоосмия), нарушения нейроэндокринной регуляции функций организма (патологические рефлексы, развитие неврозов, гормональный дисбаланс) и др.
1.3.2. Основное звено и «порочный круг» в патогенезе болезней
При изучении механизма развития болезни чрезвычайно важно определить основное, главное звено в цепи возникающих нарушений - то изменение в организме (один из патогенетических факторов), которое определяет развитие остальных этапов патологического процесса. Для проведения рациональной патогенетической терапии необходимо оценить значение каждого из патогенетических факторов, выявить среди них как главные, так и второстепенные изменения. Патогенетическая терапия - это комплекс мер, направленных на прерывание цепи причинно-следственных отношений между различными структурными, метаболическими и функциональными нарушениями, возникающими в организме вследствие воздействия главного этиологического фактора, путем устранения
основного звена патогенеза. Устранение главного нарушения приводит к выздоровлению организма.
Так, стеноз левого атриовентрикулярного отверстия является основным звеном в цепи многих последующих нарушений: расширения левого предсердия, застоя крови в малом круге, нарушения функции правого желудочка, а затем застоя в большом круге кровообращения, кислородного голодания циркуляторного типа, одышки и др. Устранение этого звена путем митральной комиссуротомии ликвидирует все указанные нарушения.
Возникшее в ходе развития болезни нарушение функции органа или системы нередко само становится фактором (причиной), поддерживающим это нарушение, иными словами, причинно-следственные отношения меняются местами. Это положение в медицине называют «порочным кругом».
Например, резкое ухудшение транспорта кислорода при кровопотере приводит к недостаточности сердца, что еще больше ухудшает транспорт кислорода. Возникает «порочный круг» (рис. 1-2).
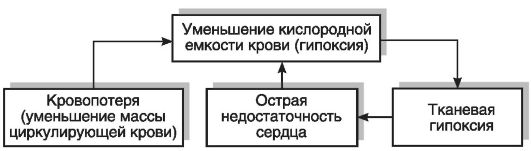 Рис. 1-2. «Порочный круг» при кровопотере
Рис. 1-2. «Порочный круг» при кровопотере
В нормальных условиях регуляция любого процесса основывается на том, что отклонение какого-либо управляемого параметра является стимулом возвращения его к норме. При патологии появившееся отклонение уровня функционирования органа или системы может, напротив, само поддерживать и усиливать себя.
1.3.3. Местные и общие, специфические и неспецифические реакции в патогенезе
В сложной цепи причинно-следственных отношений в развитии болезни выделяют местные и общие изменения. В то же время следует подчеркнуть, что абсолютно местных (локальных) процес-
сов в целостном организме не бывает. Практически при любой, казалось бы, локальной патологии (фурункул, пульпит, панариций и пр.) в патологический процесс, болезнь вовлекается весь организм. Тем не менее роль местных и общих явлений в патогенезе весьма различна.
Выделяют 4 варианта взаимосвязи местных и общих процессов в патогенезе:
1. В ответ на местное повреждение органа или ткани в результате общих реакций организма мобилизуются тканевые адаптивные механизмы, направленные на отграничение очага повреждения (например, грануляционный вал при воспалении, барьерная функция лимфоузлов). Вследствие этого основные параметры гомеостаза (температура тела, количество лейкоцитов и лейкоцитарная формула, скорость оседания эритроцитов (СОЭ), обмен веществ) могут не изменяться.
2. Местный процесс через рецепторный аппарат и поступление в кровь и лимфу биологически активных веществ вызывает развитие генерализованной реакции и определенные изменения основных параметров гомеостаза. В этом случае включаются приспособительные реакции, направленные на предупреждение развития общих патологических изменений в организме.
3. Генерализация местного процесса в тяжелых случаях может привести к срыву адаптивных и защитных реакций и в конечном счете - к общей интоксикации организма, сепсису, вплоть до летального исхода.
4. Локальные патологические изменения в органах и тканях могут развиться вторично на основе первичного генерализованного процесса (например, фурункул у больного сахарным диабетом, лейкемиды в коже при некоторых видах лейкозов и др.).
При развитии практически любой болезни можно выделить специфические и неспецифические механизмы ее формирования.
К неспецифическим механизмам относятся такие типовые патологические процессы, как воспаление, расстройство лимфоциркуляции, лихорадка, тромбоз и др., а также генерация активных форм кислорода, повышение проницаемости мембран и пр.
К специфическим механизмам относят активацию систем клеточного и гуморального иммунитета, обеспечивающую специфическую защиту в борьбе с попавшим в организм чужеродным объектом.
1.3.4. Защитно-компенсаторные процессы
Важным проявлением каждой болезни являются реактивные изменения со стороны клеток, органов и систем, которые возникают всегда вторично, в ответ на повреждение, вызванное болезнетворными причинами. Сюда можно отнести воспаление, лихорадку, отек и др.
Эти реактивные изменения в организме обозначаются как защитно-компенсаторные процессы, или «физиологическая мера» защиты (И.П. Павлов), как «патологическая (или аварийная) регуляция функции» (В.В. Подвысоцкий, Н.Н. Аничков), «целительные силы организма» (И.И. Мечников). В ходе развития болезни процессы повреждения и восстановления находятся в тесном взаимодействии, и, как указывал И.П. Павлов, часто трудно бывает отделить один от другого.
Компенсаторные приспособления - это важная часть адаптационного ответа организма на повреждение. Они могут выражаться в развитии как функциональных, так и структурных изменений, в какой-то мере ликвидирующих нарушения деятельности органов и систем, вызванные повреждением. Компенсация становится, таким образом, одним из главных факторов клинического выздоровления. Помимо компенсаторного процесса, важную роль в выздоровлении играют и другие адаптивные реакции больного организма, обеспечивающие удаление болезнетворного агента (выработка антител, фагоцитоз, охранительное торможение). Таким образом, компенсаторный процесс не следует отождествлять со всем комплексом защитно-приспособительных реакций со стороны организма.
Компенсаторные процессы могут развиваться и протекать на различных уровнях, начиная с молекулярного и заканчивая целым организмом больного человека. В начале заболевания защитнокомпенсаторные процессы развиваются на молекулярном и клеточном уровнях. Если действие болезнетворных причин слабо выражено и непродолжительно, болезнь может и не развиться. Так бывает в случаях попадания не слишком вирулентных микробов, ядов в небольших дозах, при малых дозах облучения ионизирующей радиацией, слабых травмах и т.п. Значительные повреждения вызывают более сильные ответные реакции со стороны органов и регулирующих их систем.
Первоначальные ответные реакции организма на повреждение заключаются в мобилизации соответствующих функциональных резервов, обеспечивающих адаптацию, и могут быть реализованы на внутриорганном, внутрисистемном и межсистемном уровне следующим образом:
• включаются резервные запасы больного органа (известно, что в здоровом организме используются лишь 20-25% дыхательной поверхности легких, 20% мощности сердечной мышцы, 20-25% клубочкового аппарата почек, 12-15% паренхиматозных элементов печени и т.д.). При нагрузке этот процент увеличивается, что может быть использовано для оценки состояния органа в функциональных пробах. Например, при разрушении части нефронов почки происходит внутриорганная компенсация за счет того, что уцелевшие нефроны увеличивают свою функцию и гипертрофируются;
• развивается викарная гиперфункция. Этот вид компенсации осуществляется при повреждении какого-либо из парных органов, при этом возможно полное выполнение функции оставшимся органом при утрате одного. Так, после удаления или выключения из работы легкого (или одной почки) возникает компенсаторная гиперфункция оставшегося легкого (или другой почки). Мобилизация всех функциональных резервов единственного рабочего органа вначале несовершенна, однако в результате последующего увеличения массы его клеток орган вновь восстанавливает свою деятельность практически до нормы;
• повышается интенсивность работы органов и систем, сходных по функции с поврежденным органом или тканью, что в какой-то степени восстанавливает нарушенный гомеостаз и продлевает жизнь организма.
Пример подобной межсистемной компенсации - выделение азотистых шлаков через потовые железы, слизистую ЖКТ и дыхательных путей, усиление дезинтоксикационной функции печени при поражении почек. При удалении желудка реализуется внутрисистемная компенсация, которая обеспечивается повышением секреторной функции нижележащих отделов пищеварительной системы.
Важно подчеркнуть, что возникновение только функциональной компенсации не обеспечивает устойчивой адаптации к действию повреждающего агента. Если гиперфункции какого-либо органа
или системы достаточно для ликвидации возникшего дефекта, то компенсаторный процесс может этим и ограничиться. Однако если нарушения гомеостаза сохраняются, то компенсаторные реакции продолжают развиваться. Долговременная гиперфункция компенсирующих органов и систем влечет за собой активацию синтеза нуклеиновых кислот и белков в клетках этих органов и приводит к формированию соответствующих структурных изменений. Различают следующие структурные компенсации:
1. Гипертрофия - увеличение массы органа за счет увеличения объема составляющих его функциональных единиц. Примером может служить гипертрофия сердца, скелетной мускулатуры, почек и др.
2. Гиперплазия - увеличение органа за счет повышения числа его функциональных единиц. Склонными к гиперплазии являются лимфоидная ткань, ткань слизистых оболочек.
3. Регенерация - процесс восстановления органа или ткани после повреждения (может быть физиологическая и патологическая; см. раздел 13.2.2), осуществляется путем:
а) реституции, т.е. восполнения дефекта за счет деления паренхиматозных клеток поврежденной ткани;
б) субституции, когда заживление повреждения происходит за счет деления клеток соединительной ткани.
4. Компенсаторная деформация - например, изменение расположения органов грудной клетки при резко выраженном сколиозе грудного отдела позвоночника или кифозе, а также расширение пищевода выше участка сужения при ахалазии.
5. Развитие коллатералей при нарушении кровотока в основных сосудах, питающих орган.
В процессе компенсации структурные изменения возникают не только в клетках исполнительного органа, на который приходится повышенная нагрузка, но и во всех звеньях компенсирующей системы. Это и составляет основу перехода от срочной адаптации к долговременной.
1.3.5. Психосоматическое направление в медицине. Принципы теории психоанализа личности
Психосоматическое направление в медицине рассматривает механизм возникновения болезней как результат первичного нарушения души, психики человека. Ведущим представителем этого
направления является австрийский психиатр и психолог Зигмунд Фрейд (1856- 1939) (рис. 1-3). Центральное место в его учении занимает положение о том, что наряду с сознанием имеется глубинная область неосознаваемой психической активности, не изучив которую, невозможно понять природу человека. В нарушении духовного подсознания человека Фрейд видел причины болезней. Анализируя причины заболеваний своих пациентов, страдающих от неврозов, он искал пути излечения в воздействии не на организм, а на личность, придавая исключительное значение сложности внутреннего мира человека, испытываемых им душевных конфликтов, противоречиям между «желаемым» и «должным».
Философской доктриной психоанализа является положение о том, что поведением людей правят иррациональные психические силы, а не законы общественного развития, что интеллект - аппарат маскировки этих сил, а не средство активного отражения реальности и ее углубленного осмысления, что индивид и социальная среда находятся в состоянии извечной «тайной» войны.
Разработка теории психоанализа началась с представлений о патогенезе истерических синдромов, которые, по З. Фрейду, возникают вследствие подавления больными напряженного аффективно (аффект - бурная кратковременная эмоция) окрашенного влечения и символически замещают собой действие, не реализованное вследствие подавления аффекта в поведении. Излечение наступает, если в условиях гипнотического сна удается заставить больного вспомнить и вновь пережить подавленное влечение. Эта концепция так называемого катарсиса, по существу, и явилась фундаментом психоанализа.
В дальнейшем аффективное влечение стало рассматриваться как особое состояние психики со специфическим «энергетическим зарядом» («катексис»). Подавленное влечение, согласно теории психоанализа, не уничтожается, а переходит в особую психическую сферу («бессознательного»), где оно удерживается «антикатексическими» силами. Вытесненный аффект стремится преодолеть со-
 противление
«антикатексиса» и вернуться в сознание, используя сновидения или
провоцируя возникновение замещающего его клинического синдрома. Задача
врача, как полагал З. Фрейд, заставить больного осознать аффект. Для
обнаружения вытесненного аффекта, согласно теории психоанализа,
необходимы исследования свободных ассоциаций, выявление скрытого смысла
сновидений и расшифровка так называемого трансфера (перенесения) -
особого, постепенно создающегося в процессе психоаналитического лечения
аффективно окрашенного отношения больного к врачу, проводящему
психоанализ.
противление
«антикатексиса» и вернуться в сознание, используя сновидения или
провоцируя возникновение замещающего его клинического синдрома. Задача
врача, как полагал З. Фрейд, заставить больного осознать аффект. Для
обнаружения вытесненного аффекта, согласно теории психоанализа,
необходимы исследования свободных ассоциаций, выявление скрытого смысла
сновидений и расшифровка так называемого трансфера (перенесения) -
особого, постепенно создающегося в процессе психоаналитического лечения
аффективно окрашенного отношения больного к врачу, проводящему
психоанализ.
Основным видом вытесненных аффектов З. Фрейд считал эротические влечения, процесс вытеснения которых, как он полагал, начинается уже в раннем возрасте при формировании начальных представлений о «недозволенном». Эти идеи нашли свое отражение в работах З. Фрейда, посвященных проблемам инфантильной «анальной эротики», «эдипова комплекса» (враждебного чувства сына к отцу за то, что последний мешает безраздельно владеть матерью) и др. Двигателем психической жизни человека, по Фрейду, является половое влечение (либидо), определяющее все богатство переживаний и направленное на срыв запретов и моральных установок, налагаемых социальной средой; в случаях же невозможности добиться такого срыва этот фактор ввергает субъекта в болезнь (невроз и истерию). Характерным для психической сферы человека, согласно теории психоанализа, является и «инстинкт смерти».
Представления о подчиненности поведения примитивным неосознаваемым влечениям и о присущем якобы человеку «инстинкте смерти» привели З. Фрейда к заключению о неотвратимости войн и общественного насилия; из того, что воспитание предполагает торможение инстинктивных стремлений (патогенное «вытеснение»), был сделан вывод о разрушительном влиянии цивилизации на здоровье и нецелесообразности дальнейшего развития общественного прогресса; возникновение человеческого общества, культуры и нравственности было объяснено не трудовой деятельностью человека, не отношениями людей в процессе общественного производства, а все теми же эротическими и агрессивными влечениями, характерными для психической сферы современного цивилизованного человека. Эти суждения, как и многие другие положения учения З. Фрейда, далеко не всегда находили понимание даже у наиболее ортодоксальных его учеников.
1.3.6. Формы и стадии развития болезней
Каждая болезнь развивается в течение некоторого, большего или меньшего, времени. Одни болезни протекают очень быстро, другие медленно.
С точки зрения темпа развития болезней различают острейшие - до 4 дней, острые - около 5-14 дней, подострые - 15-40 дней и хронические, длящиеся месяцы и годы. Разделение это несколько условно, однако термины «подострая», «острая» и «хроническая» болезнь применяются широко.
В развитии болезни можно различить 4 стадии:
1. Начало болезни - латентный (инкубационный) период. Длится от момента воздействия на организм болезнетворного агента до появления первых признаков заболевания. В этот период включаются многочисленные защитные реакции, направленные на удаление причины заболевания и компенсацию произведенных повреждений
2. Продромальный период, в течение которого появляются первые признаки болезни (вначале неспецифические) с последующим развертыванием клинических проявлений, свойственных данному заболеванию.
3. Стадия манифестации специфических признаков болезни (собственно болезнь).
4. Исход болезни.
Начало болезни, или «предболезнь», выражает процесс первичного воздействия этиологических факторов на организм и его защитных реакций. Защитные реакции могут прекратить во многих случаях возникновение расстройств и не допустить развития клинических признаков заболевания.
Период от заражения до начала заболевания для инфекционных болезней называется инкубационным. Для лучевой болезни, поражений боевыми отравляющими веществами и др. он называется латентным периодом, для опухолей - состоянием предболезни («предрак» и т.д.).
Начальный период при разных видах болезни может быть очень коротким (например, механическая травма, острое отравление) или очень длинным (болезни обмена веществ, опухоли, некоторые инфекции).
Однако для большинства известных в настоящее время болезней время наступления и продолжительность предболезни опреде-
лить трудно. Оно может изменяться индивидуально при одном и том же заболевании (например, гипертоническая болезнь, инфаркт миокарда), при некоторых вирусных (бешенство и др.) болезнях, варьируя в широких пределах.
Стадия собственно болезни характеризуется наиболее выраженными общими и местными проявлениями, характерными для каждого конкретного заболевания. Изучение их - задача клинических дисциплин.
1.4. ИСХОДЫ БОЛЕЗНИ
Различают следующие исходы болезни:
1) выздоровление полное и неполное;
2) переход в хроническую форму;
3) смерть.
1.4.1. Выздоровление
Выздоровление - восстановление нарушенных функций больного организма, его приспособление к существованию в окружающей среде и (для человека) возвращение к трудовой деятельности. В этом смысле выздоровление называют реабилитацией (от лат. re - снова и abilitas - годность). При этом имеется в виду как возвращение выздоровевшего человека к прежней трудовой деятельности, так и переквалификация его в связи с изменением состояния (новым качеством) здоровья.
При полном выздоровлении в организме не остается следов тех расстройств, которые были при болезни. Не случайно раньше полное выздоровление называли «restitutio ad integrum» (восстановление к целому, невредимому). При неполном выздоровлении сохраняются в разной степени выраженности нарушения функций отдельных органов и их регуляции. Одним из выражений неполного выздоровления является рецидив (возврат) болезни, а также переход ее в хроническое состояние.
Механизмы выздоровления. Выделяют 3 основных пути саногенеза:
1. Срочные (неустойчивые, «аварийные») защитно-компенсаторные реакции, возникающие в первые секунды и минуты после воздействия и представляющие собой главным образом защитные реф-
лексы, с помощью которых организм освобождается от вредных веществ и удаляет их (рвота, кашель, чихание и т.д.). К этому типу реакций следует отнести также выделение адреналина и глюкокортикоидных гормонов коры надпочечников при стресс-реакции, а также реакции, направленные на поддержание артериального кровяного давления, содержания сахара в крови и других так называемых жестких констант.
2. Относительно устойчивые защитно-компенсаторные механизмы (фаза адаптации, по Г. Селье) действуют в течение всей болезни. К ним относятся:
• включение резервных возможностей или запасных сил поврежденных и здоровых органов (см. раздел 1.3.4);
• включение многочисленных аппаратов регуляторных систем, например переключение на высокий уровень теплорегуляции, увеличение числа эритроцитов и др.;
• процессы нейтрализации ядов (связывание ядов белками крови, нейтрализация их путем окисления, восстановления, алкилирования, метилирования и др.);
• реакции со стороны системы активной соединительной ткани (А.А. Богомолец), играющей очень важную роль в механизмах заживления ран, воспалении, иммунных и аллергических реакциях.
3. Устойчивые защитно-компенсаторные реакции: иммунитет, компенсаторная гипертрофия, репаративная регенерация и другие структурные компенсации (см. раздел 1.3.4) сохраняются многие месяцы и годы после перенесенной болезни.
1.4.2. Патофизиология терминальных состояний
Жизнь любого организма немыслима без ее противоположности - смерти. Следовательно, умирание как переход из состояния жизни в состояние смерти в природе является естественным процессом, когда жизнедеятельность организма сначала нарушается, а затем прекращается в результате его неизбежного старения.
Смерть, наступающая в результате естественного старения тканей и клеток, называется естественной или физиологической. К сожалению, естественная смерть, обусловленная старением, встречается редко, поскольку в процессе жизнедеятельности организма на него действует множество повреждающих факторов, обусловливаю-
щих наступление преждевременной смерти. Смерть, возникающая вследствие воздействия болезнетворных факторов, называется преждевременной или патологической.
В процессе эволюции природа выработала систему защитных (компенсаторных) реакций, позволяющих организму бороться за сохранение жизни, что позволило разделить процесс умирания на ряд последовательных этапов, называемых терминальными состояниями.
Терминальное состояние - это обратимое угасание функций организма, предшествующее биологической смерти, когда комплекс защитно-компенсаторных механизмов оказывается недостаточным, чтобы устранить последствия действия патогенного фактора на организм.
Основными этапами умирания (терминальными состояниями) являются:
• преагония (преагональное состояние);
• терминальная пауза;
• агония;
• клиническая смерть;
• биологическая смерть.
Первые четыре терминальные состояния являются обратимыми этапами умирания, из которых организм при оказании соответствующей помощи может быть выведен.
Преагония (преагональное состояние) характеризуется развитием торможения в высших отделах центральной нервной системы, спутанностью сознания, снижением артериального давления, отсутствием пульса на периферических артериях, резким учащением дыхания, побледнением или цианозом кожных покровов. Постепенно прогрессирует угнетение сознания, электрической активности мозга и рефлекторной деятельности. Длительность этого периода составляет от десятков минут до нескольких часов.
Преагональное состояние заканчивается терминальной паузой, характеризующейся прекращением дыхания и резким замедлением сердечной деятельности вплоть до временной асистолии. Апноэ носит временный характер и может продолжаться от нескольких секунд до 3-4 минут. Полагают, что при нарастающей гипоксии головного мозга возможно резкое усиление активности блуждающего нерва, что может стать причиной развития апноэ. Иногда терминальная пауза может отсутствовать, например, в случае поражения электрическим током. Отчетливо выражена терминальная
пауза при умирании от кровопотери и асфиксии. После терминальной паузы наступает агония.
Агония (от греч. ugonia - борьба) - терминальное состояние, предшествующее клинической смерти и характеризующееся глубоким нарушением функций высших отделов головного мозга, особенно коры больших полушарий мозга, с одновременным возбуждением продолговатого мозга. Сознание отсутствует (иногда кратковременно проясняется), исчезают глазные рефлексы и реакция на внешние раздражители. Происходит расслабление сфинктеров, непроизвольное выделение кала и мочи.
Главным признаком агонии служит появление после терминальной паузы первого самостоятельного вдоха. Дыхание вначале слабое, затем усиливается по глубине и, достигнув максимума, постепенно вновь ослабевает и прекращается совсем. В дыхании участвует вспомогательная мускулатура - мышцы шеи и лица, т.е. появляется «гаспинг»-дыхание (от англ. gasping - конвульсивный, спазматический). «Гаспинг»-дыхание - это патологическое дыхание, характеризующееся редкими, короткими и глубокими судорожными дыхательными движениями. Последние агональные вдохи напоминают акт глотания. Агональное дыхание неэффективно - альвеолярная вентиляция при нем не превышает 20% должного значения.
Со стороны сердечной деятельности после брадикардии (иногда временной асистолии) и значительного снижения артериального давления отмечается незначительное его повышение (до 30-40 мм рт.ст.) вследствие возобновления и усиления сердечных сокращений. Однако эти проявления часто оказываются кратковременными и быстро угасают. В некоторых случаях подобные «вспышки» усиления жизнедеятельности могут неоднократно повторяться, а период агонии - затягиваться на продолжительное время (до нескольких часов).
В тех случаях, когда терминальная пауза отсутствует, ритмическое дыхание преагонального периода постепенно переходит в агональное. Появление агонального дыхания - свидетельство выраженной гипоксии головного мозга и отсутствия тормозящего влияния коры на подкорковые центры, межуточный и стволовой отделы мозга, что приводит к временной активации жизненно важных функций.
Во время агонии резко изменяется обмен веществ, процессы катаболизма преобладают над синтезом, уменьшается количество
гликогена, резко усиливается гликолиз и повышается содержание молочной кислоты в органах и тканях, резко усилен распад макроэргических фосфатов и повышен уровень неорганического фосфата. Со стороны органов чувств раньше всего угасает обоняние, затем вкус и зрение. Снижается температура тела (гипотермия).
Агония как реакция умирающего организма носит компенсаторный характер и направлена на поддержание жизни, но, как каждая компенсаторная реакция, она ограничена во времени вследствие истощения функционально-метаболического резерва организма. На последних этапах агонии развивается парез сосудов, артериальное давление снижается почти до нуля, тоны сердца глухие или не прослушиваются. Определяется только каротидный пульс. Характерен вид больного: «лицо Гиппократа» - ввалившиеся глаза и щеки, заостренный нос, серо-землистый цвет лица, помутнение роговицы, расширение зрачка. Затем агония переходит в клиническую смерть.
Клиническая смерть (mors clinicalis) возникает после прекращения сердечной деятельности и дыхания и продолжается до наступления необратимых изменений в высших отделах центральной нервной системы. Во время клинической смерти внешние признаки жизни (сознание, рефлексы, дыхание, сердечные сокращения) отсутствуют, но организм как целое еще не умер, в его тканях продолжаются метаболические процессы, поэтому при определенных воздействиях можно восстановить как исходный уровень, так и направленность метаболических процессов, а значит - восстановить все функции организма.
Продолжительность клинической смерти определяется временем, которое переживает кора головного мозга при прекращении кровообращения и дыхания. Умеренная деструкция нейронов, синапсов начинается с момента клинической смерти, однако спустя 5-6 мин клинической смерти повреждения все еще остаются обратимыми. Это объясняется высокой пластичностью ЦНС - функции погибших берут на себя другие клетки, сохранившие жизнеспособность.
В обычных условиях продолжительность клинической смерти у человека не превышает 3-4 мин, максимум - 5-6 мин. У животных она иногда доходит до 10-12 мин. Длительность клинической смерти в каждом конкретном случае зависит от продолжительности умирания, возраста, температуры окружающей среды, видовых особенностей организма, степени активности процессов
возбуждения во время умирания. На продолжительность клинической смерти влияют методы реанимации. Использование аппарата искусственного кровообращения позволяет оживлять организм и восстанавливать функции ЦНС и после 20 мин клинической смерти.
В процессе умирания и клинической смерти выявляются следующие изменения в организме:
1. Остановка дыхания, вследствие чего прекращается оксигенация крови, развиваются гипоксемия и гиперкапния.
2. Асистолия или фибрилляция сердца.
3. Нарушение метаболизма, кислотно-основного состояния, накопление в тканях и крови недоокисленных продуктов и углекислоты с развитием газового и негазового ацидоза.
4. Прекращение деятельности ЦНС (первоначально возникает стадия возбуждения, затем угнетение сознания и развитие глубокой комы; исчезают рефлексы и биоэлектрическая активность мозга).
5. Угасание функций всех внутренних органов.
Биологическая смерть - необратимое прекращение жизнедеятельности организма, являющееся неизбежной заключительной стадией его индивидуального существования. К абсолютным признакам биологической смерти относятся:
1. Трупное охлаждение - понижение температуры трупа до уровня температуры окружающей среды.
2. Появление на коже трупных пятен. Они образуются в результате посмертного стекания крови в нижележащие отделы, переполнения и расширения сосудов кожи и пропитывания кровью окружающих сосуды тканей.
3. Трупное окоченение - процесс посмертного уплотнения скелетных мышц и гладкой мускулатуры внутренних органов.
4. Трупное разложение - процесс разрушения органов и тканей трупа под действием собственных протеолитических ферментов и ферментов, вырабатываемых микроорганизмами.
Патофизиологические основы реанимации. Стремление возвратить жизнь умирающему, воскресить, оживить умершего человека столь же старо, как и само человечество.
В 1902 г. профессор Томского университета А.А. Кулябко оживил и заставил работать изолированное сердце ребенка, умершего накануне от пневмонии. В 1908 г. А.А. Кулябко оживил изолированную голову собаки посредством введения в сосуды головного
мозга солевых растворов. Но наука об оживлении организма (реаниматология) появилась лишь в 30-40-е годы XX века, когда были предложены эффективные методы оживления.
Комплекс мероприятий по оживлению, разработанный В.А. Неговским и его сотрудниками, позволяет получить полное и длительное восстановление жизненных функций организма, когда реанимационные пособия начинают оказываться не позднее 4-5 мин с момента клинической смерти. Этот комплекс включает искусственную вентиляцию легких в сочетании с внутриартериальным нагнетанием крови с адреналином по направлению к сердцу, массаж сердца и при необходимости его электрическую дефибрилляцию. Вначале комплекс был апробирован на собаках, а в дальнейшем использован при оживлении бойцов в годы Великой Отечественной войны. За эти разработки академик В.А. Неговский был дважды удостоен Государственной премии СССР (в 1952 и 1970 г.).
Сущность и техника реанимационного пособия заключается в следующем:
1. Пострадавшего укладывают на жесткую поверхность, одежду расстегивают (разрезают) и снимают.
2. На область нижней трети грудины производят ритмическое нажатие двумя наложенными друг на друга ладонями в ритме 40- 60 мин. Эти нажатия должны быть толчкообразными - сдавливать грудную клетку нужно не столько за счет силы рук, сколько за счет тяжести туловища. При закрытом массаже грудная клетка должна уплощаться на 5-7 см; продолжительность толчка - 0,7-0,8 с. При каждом надавливании на грудину происходит сжатие сердца между грудиной и позвоночником, что приводит к изгнанию крови в аорту и легочную артерию. Таким образом можно длительно поддерживать рециркуляцию крови, достаточную для сохранения жизнеспособности организма, если при этом удается поддерживать артериальное давление на уровне не менее 70 мм рт.ст. Если непрямой массаж сердца неэффективен, то переходят к прямому, который требует вскрытия грудной клетки, поэтому его проводят врачи-специалисты в хорошо оборудованных операционных, где имеются аппараты искусственной вентиляции легких, дефибрилляторы и т.п.
3. Существенным компонентом реанимации является внутриартериальное центрипетальное (по направлению к сердцу) нагнетание крови с глюкозой и адреналином, перекисью водорода
и витаминами. Это обеспечивает раздражение ангиорецепторов и рефлекторно способствует восстановлению сердечных сокращений. Кроме того, восстанавливаются коронарный кровоток и поступление питательных веществ к миокарду, что также способствует возобновлению сократимости сердца. Как только сердце запущено, внутриартериальное нагнетание крови прекращается. При необходимости довосполнить объем крови с целью ликвидации его дефицита кровь вводят внутривенно.
4. В случае развития фибрилляции проводят электрическую дефибрилляцию путем пропускания в течение 0,01 с электрического тока напряжением от 2 до 7 тыс. В (по существу, это разряд конденсатора, между пластинами которого находится пациент), что синхронизирует сердечные сокращения, устраняя фибрилляцию.
5. Все перечисленные мероприятия должны сочетаться с искусственной вентиляцией легких (ИВЛ) «рот в рот» или «рот в нос», что дает поступление кислорода, а растяжение легочной ткани рефлекторно способствует восстановлению активности дыхательного центра.
Критерии эффективности реанимации:
1. Появление пульса на сонных и лучевых артериях.
2. Уменьшение степени цианоза.
3. Сужение до того расширенных зрачков.
4. Повышение артериального давления до 60-70 мм рт.ст. Как длительно следует проводить реанимацию? В литературе
описаны случаи успешного оживления организма после 3-8 ч непрерывного массажа сердца и искусственного дыхания. Дополнительно могут быть рекомендованы средства, подавляющие гиперметаболизм, вызванный гиперкатехоламинемией; антиоксиданты, предотвращающие деструкцию продуктами перекисного окисления липидов (ПОЛ) мембран; уменьшение внутри- и внеклеточного отека мозга и снижение внутричерепного давления. Следует предотвращать и подавлять судорожную активность.
П. Сафар (США) рекомендует применять в больших дозах барбитураты (90-120 мг/кг) для уменьшения объема повреждения мозга и степени неврологического дефицита, однако выраженное гепатотоксическое действие данных препаратов существенно ограничивает их применение при терминальных состояниях.
Постреанимационные расстройства. В постреанимационном периоде выявляются:
• нарушение системной и периферической гемодинамики, нарушение гемостаза, грубые расстройства всех видов обмена веществ;
• нарушение газообменной функции органов дыхания;
• недостаточность функций печени и почек;
• нарушение функций головного мозга (энцефалопатии).
Этот закономерно возникающий комплекс сложных изменений, часто склонный к прогрессированию, развивающийся во всех системах, органах и тканях, получил название постреанимационная болезнь.
Патогенез постреанимационной болезни. Ведущие патогенетические факторы постреанимационной болезни (гипоксия, гиперкатехоламинемия, реоксигенация, ацидоз, активация ПОЛ, дефицит объема циркулирующей крови, нарушение микроциркуляции и т.д.) принято анализировать в зависимости от сроков постреанимационного периода. Выделяют несколько периодов в течении постреанимационной болезни:
I период - ранний постреанимационный (в эксперименте он занимает первые 6-8 ч; в клинике - 10-12 ч), характеризуется быстрой динамикой восстановления работы жизненно важных органов и систем в сочетании с нестабильностью многих функций организма; восстанавливается работа сердца, возобновляется кровообращение, появляются дыхание, признаки электрической активности мозга на электроэнцефалограмме. При этом сердечный выброс вначале возрастает, а затем снижается, развивается гиповолемия, растет общее сопротивление периферических сосудов, отмечается нестабильность артериального давления. Характерны нарушения регионарного кровообращения и микроциркуляции в виде шунтирования кровотока, повышения вязкости крови, централизации кровообращения на фоне гипоперфузии периферических тканей. Нарастают гиперметаболизм и потребление кислорода жизненно важными органами. Несмотря на усиливающийся объемный кровоток, сохраняется кислородная задолженность организма, хотя оксигенация крови в легких в этот период еще не страдает.
Вследствие продолжающейся гипоксии накапливаются недоокисленные продукты обмена веществ, что углубляет метаболический ацидоз, который далее переходит в дыхательный алка-
лоз; выявляются гиперферментемия (признак генерализованной мембранодеструкции, обусловленной чрезмерной активацией свободнорадикальных процессов), дисбаланс гормонов, гиперкатехоламинемия, эндотоксемия, выраженные нарушения в системе гемостаза (кровоточивость, микротромбоз), нарушение баланса воды и электролитов.
Смерть может наступить от повторных нарушений кровообращения, остановки сердца, коагулопатических кровотечений, отека легких и головного мозга. При соответствующем лечении и отсутствии необратимых нарушений в органах и тканях первый период переходит во второй.
II период - период временной и относительной стабилизации основных функций организма и улучшения общего состояния больного. Он длится несколько часов. Больной приходит в сознание, его состояние улучшается независимо от прогноза. Отмечается временная стабилизация основных функций, о чем свидетельствуют постоянный уровень артериального давления, возросший сердечный выброс, повышенная функция почек. Наблюдается улучшение регионарного кровообращения, однако расстройства микроциркуляции полностью не ликвидируются. Сохраняются метаболические нарушения (гипокалиемия, замедление фибринолиза, усиление липолиза, тенденция к гиперкоагуляции), дефицит объема циркулирующей крови и распространенные нарушения кислотно-основного состояния. При любом варианте (благоприятном или неблагоприятном) течения постреанимационной болезни II период переходит в III.
III период - стадия повторного ухудшения состояния. Она начинается с конца первых - начала вторых суток. К циркуляторной и анемической гипоксии присоединяется легочная (дыхательная), которая во многом обусловлена нарастанием микротромбоза легочных сосудов за счет нарушения агрегатного состояния крови и вымывания микротромбов и жировых эмболов из большого круга кровообращения, а также 3-4-кратным нарастанием шунтирования в малом круге кровообращения, что приводит к резкому снижению парциального давления кислорода в артериальной крови. Клинически это проявляется одышкой. Отмечается стойкая и прогрессирующая артериальная гипоксемия. Появляются рентгенологические признаки «шокового» легкого, нарастает легочная гипертензия вследствие повышенного образования тромбоксана. Наблюдаются повторное развитие гиповолемии, ухудшение пери-
ферического кровообращения, олигурия, метаболический ацидоз, нарастание катаболических процессов, развитие выраженной гиперкоагуляции и замедление фибринолиза. Критической выраженности достигают повреждения паренхиматозных органов. Однако у многих больных обратимость указанных изменений еще возможна (при благоприятном течении восстановительного периода). При неблагоприятном течении постреанимационного периода в эту стадию формируются различные осложнения (шоковая почка, шоковые легкие), которые становятся главной причиной летальности в данные сроки после оживления.
IV период - стадия завершения (вторые-третьи сутки после оживления). В этот период возможно как улучшение состояния с последующим выздоровлением, так и углубление функциональнометаболических расстройств и структурных нарушений, возникающих в III периоде. Появляются гнойно-септические осложнения на фоне иммунодепрессии, повторно нарастают нарушения периферического кровообращения, снижается кислородная емкость крови за счет углубляющейся анемии, усиливается выведение калия с мочой (вследствие гипоксического повреждения клеток). Обычно развивается полная несостоятельность самостоятельного дыхания, возникает или углубляется коматозное состояние.
В случае благоприятного течения восстановительного периода последствия перенесенного терминального состояния могут отмечаться еще длительное время (аутоиммунное повреждение головного мозга, энцефалопатия и т.п.), поэтому больной должен в течение года и более находиться под наблюдением врача.
Реаниматологи должны помнить о том, что на исход реанимации существенное влияние оказывает уровень перфузии в период реанимационных мероприятий. Чрезмерно высокий уровень артериального давления приводит к усиленной транссудации, экстравазации жидкости, что грозит возможностью развития отека головного мозга и легких. Слишком низкий уровень артериального давления (ниже 100 мм рт.ст.) задерживает динамику восстановления и нормализации метаболических процессов.
Следует длительное время поддерживать ИВЛ, так как в раннем периоде оживления много энергии уходит на работу дыхательных мышц. После восстановления кровообращения рекомендуется проводить рН-нормализующую терапию (гидрокарбонат натрия), использовать антикоагулянты и препараты, улучшающие реоло-
гические свойства крови, что подтверждено экспериментальными исследованиями.
Для уменьшения повреждения головного мозга гипоксией, ишемией, реоксигенацией и ацидозом используется краниоцеребральная гипотермия (снижение температуры до 30-32 °С в наружном слуховом проходе), которую прекращают после появления признаков стойкой положительной неврологической и электроэнцефалографической динамики (но не менее 2-3 суток).
Во время реанимации и комплексной интенсивной терапии в постреанимационном периоде используют глюкокортикоиды, антигипоксанты, антиоксиданты, блокаторы β-рецепторов, антагонисты ионов кальция, средства детоксикационной терапии (плазмаферез, обменное переливание крови и др.), ксеноселезенку.
Первостепенной задачей используемых средств (как и реанимационных пособий) является защита нейронов коры головного мозга от действия патогенных факторов, способных углублять постреанимационные его повреждения.
Постреанимационные повреждения мозга зависят от:
• гипоксии, действующей при умирании и после оживления;
• группы постреанимационных внутримозговых патогенетических факторов (феномен невосстановленного кровотока);
• группы постреанимационных внемозговых факторов, связанных с первичными гипоксическими изменениями во внутренних органах (воздействие продуктов активации свободнорадикальных процессов, эндотоксинов и др.).
Необходимо подчеркнуть, что лечение постреанимационной болезни должно проводиться в соответствии с ее стадийностью с помощью комплекса специальных терапевтических мероприятий. Профилактика, активное и своевременное лечение этой болезни позволяют сохранить жизнь многим больным, даже перенесшим клиническую смерть.