Патофизиология Новицкого, Е.Д. Гольдберга Тома 1 и 2 - 2009 г.
|
|
|
|
ГЛАВА 2 ДЕЙСТВИЕ БОЛЕЗНЕТВОРНЫХ ФАКТОРОВ ВНЕШНЕЙ СРЕДЫ
В медицинской и гигиенической литературе болезнетворные факторы внешней среды называют «разрушающими влияниями» (И.М. Сеченов), «чрезвычайными раздражителями» (И.П. Павлов), «стрессорами» (Г. Селье), «экстремальными факторами». Среди них различают механические, физические, химические, биологические и социальные болезнетворные факторы.
Эти факторы часто действуют вместе и создают сложные комплексные болезнетворные воздействия внешней среды. Для примера можно указать на болезнетворные влияния погоды, обозначаемые как «метеорологический фактор». Он выражает собой комплексное действие температуры окружающего воздуха, его влажности, атмосферного давления, движения (ветер), излучения, ионизации и др. Существует даже специальная наука - «медицинская метеорология». Другими примерами комплексного действия внешних болезнетворных факторов являются смешанные инфекции, токсикоинфекции, солнечный удар (перегревание, ультрафиолетовая радиация), лучевая болезнь (различные виды ионизирующего излучения) и многие другие заболевания.
Степень болезнетворности любых факторов внешней среды относительна и зависит от условий существования организма.
Для человека особую роль в формировании комплексных болезнетворных влияний играют социальные факторы, которые комбинируются со всеми другими болезнетворными факторами и опосредуют их негативное действие. Социальные факторы (жилище, производственные помещения, контакты людей, водоснабжение, одежда, питание и пр.) способствуют развитию многих заболеваний (инфекции, простудные болезни, болезни питания, различные виды стрессовых состояний и др.).
2.1. ПОВРЕЖДАЮЩЕЕ ДЕЙСТВИЕ МЕХАНИЧЕСКИХ ФАКТОРОВ
Механические факторы могут оказывать как местное, так и общее повреждающее действие на организм. Эффект их болезнетворного действия определяется силой этого действия (кг/см2) (растяжение, сдавление) или в форме кинетической энергии массы, движущейся с определенной скоростью (mV2/2g) (удар, падение, пулевое или иное огнестрельное ранение). Повреждающее действие механических факторов зависит также от состояния надежности, прочности или резистентности повреждаемых структур.
Прочностью биологических структур (сухожилия, кости, кровеносные сосуды, мышцы и др.) называется их способность сопротивляться деформирующим воздействиям механических повреждающих агентов. Пределом прочности (e=P/F) называют отношение прилагаемой нагрузки (Р, кг) к площади поперечного сечения материала (F, см2). Эта величина характеризует напряжение, при котором ткань под действием деформации разрушается.
Растяжение и разрыв. Действие механических сил может вызвать растяжение живых структур. Растяжение - величина, обратная упругости или эластичности ткани (сопротивление деформации и способность к восстановлению исходного состояния), показывает, на какую часть (DL) первоначальной длины (L) удается растянуть испытуемый объект. Показателем растяжимости является относительное удлинение e=AL/L.
Эффект действия приложенной силы зависит от механической прочности структур, которая, в свою очередь, определяется предельной нагрузкой, необходимой для полного разрыва испытываемого тела. Наибольшим сопротивлением разрыву обладают кости (разрывающая сила - 800 кг/см2) и сухожилия (625 кг/см2). Разрывающая сила для сосудов равна 13-15 кг/см2, для мышц - 4-5 кг/см2. Комбинации отдельных тканей, составляющих структуру органа, оказывают большее сопротивление разрыву, чем каждая из них в отдельности.
С возрастом прочность и эластичность тканей уменьшаются. В связи с этим у пожилых людей и стариков чаще возникают переломы, трещины, растяжения и деформации тканей. Различные патологические процессы также влияют на растяжимость тканей. Например, воспалительные процессы снижают эластичность и
увеличивают растяжимость и опасность разрыва сухожилий, связок, мышц и других структур. Результат действия разрывающей силы зависит также от исходного состояния тканей. Так, мышца, находящаяся в состоянии покоя, более растяжима, чем сокращающаяся.
Повторные длительные растяжения при одной и той же нагрузке изменяют структуру и свойства растягиваемых тканей. Их растяжимость увеличивается, а эластичность, восстановление после прекращения растяжения уменьшаются. Это наблюдается при повторных растяжениях связочного аппарата суставов, кожи, аорты и других органов. Растягиваемые ткани атрофируются, нарушается их функция. Например, от длительного растяжения желудка большим количеством пищи развиваются атрофия его стенок и понижение его двигательной и сократительной активности. Растяжение мочевого пузыря содержимым при затрудненных мочеиспусканиях сопровождается атрофией его стенок и ослаблением их сократительной способности. Растяжение легких при эмфиземе, бронхиальной астме понижает их эластические свойства и затрудняет выдох. При растяжении наблюдается изменение функционального состояния тканей. Так, например, при перерастяжении кишечник плохо сокращается.
Сдавление. Наибольшим сопротивлением к сдавлению обладают кости и опорно-двигательный аппарат. Так, для деформации бедренной кости путем сдавления требуется нагрузка в 685 кг/см2. Костные ткани черепа выдерживают давление до 500 кг/см2, при этом сопротивляемость их давлению в 1000 раз превышает сопротивление удару.
Мягкие ткани являются значительно более чувствительными к сжатию. Так, если кратковременное незначительное их сдавление приводит к обратимым локальным расстройствам кровообращения и питания, то даже небольшие по силе, но длительно действующие факторы сдавления могут привести к возникновению некроза тканей. При сдавлении растущих тканей их рост замедляется или полностью прекращается (например, искусственно вызванная атрофия стоп у девочек в Древнем Китае и Японии путем «пеленания» ног или ношения специальной обуви). Растущие опухоли вызывают атрофию (от давления) окружающих тканей.
Особенно серьезные нарушения возникают в результате длительного давления на тело человека, попавшего в завалы при землетрясениях, взрывах бомб и т.п. Вскоре после освобождения
из-под завала (декомпрессии) возникают тотальные функциональные и морфологические расстройства - «синдром длительного раздавливания», характеризующийся шоковой симптоматикой, прогрессирующей почечной недостаточностью с явлениями олиго- и анурии, развитием отеков, нарастающей общей интоксикацией организма.
Удар. Это совокупность механических явлений, возникающих при столкновении движущихся твердых тел (или движущегося тела с преградой), а также при взаимодействии твердого тела с жидкостью или газом (удар струи о тело, удар тела о поверхность жидкости, действие взрыва или ударной волны на тело и др.). Время удара обычно очень мало (от нескольких десятитысячных до миллионных долей минуты), а развивающиеся на площади контакта силы очень велики. В результате удара нарушается целостность ткани: возникают переломы костей, разрывы кожи, мягких тканей, кровеносных сосудов, кровотечения, повреждения подкожной клетчатки и внутренних органов.
Характер вызванной действием удара травмы зависит от природы травмирующего фактора (тупой или острый предмет, холодное или огнестрельное оружие, гидравлический удар, ударная волна и т. д.), скорости движения тел и величины кинетической энергии, площади соприкосновения травмирующего агента с поверхностью живого тела, от состояния травмируемой ткани и организма в целом. Например, характер огнестрельной раны зависит от живой силы ранящего снаряда, его формы и от вида тканей, которые он повреждает. Живая сила (сила удара) тем значительнее, чем больше масса снаряда и его скорость в момент попадания в ткани, лежащие на его пути; его действие распространяется и далеко за пределы раневого канала. Ружейно-пулеметная пуля, выпущенная с расстояния 1000 м, имеет силу удара около 80 кг/м2, нанося раны с обширными изменениями в окружающих тканях. С уменьшением дистанции ее живая сила возрастает, с увеличением расстояния - снижается по мере уменьшения скорости пули.
При ударах тупым предметом и относительно большой площади контакта с поверхностью тела возможно повреждение внутренних органов с сохранением целостности наружных кожных покровов. Травматологам хорошо известны случаи кровотечений в легких после нанесения ударов в грудную клетку через доску или другие предметы. При ударе по грудной клетке при закрытой гортани возникает возможность разрыва легкого. Удары в область поясницы
повреждают почки, удары по брюшной стенке могут вызвать кровоизлияние в мозг.
Действие удара не ограничивается местными повреждениями органов и тканей. В случаях повреждения обширных рецепторных зон или значительного количества нервных волокон происходит срыв механизмов аварийной регуляции и срочных защитнокомпенсаторных реакций (спазм сосудов, выброс гормонов коры надпочечников, повышение свертываемости крови и др.), возникает общая реакция организма на механическую травму - травматический шок (см. разд. 4.3).
2.2. БОЛЕЗНЕТВОРНОЕ ДЕЙСТВИЕ ЗВУКОВ И ШУМА
Шум - неприятный или нежелательный звук либо совокупность звуков, нарушающих тишину, оказывающих раздражающее влияние на организм человека и снижающих его работоспособность.
Область повышенного давления и следующая за нею область пониженного давления образуют звуковые волны. Распространяясь в воздухе со скоростью около 340 м/с, они несут в себе некоторый запас энергии. Человеческое ухо воспринимает звук с частотой колебаний от 16 до 20 000 Гц (1 Гц - это одно колебание в 1 с).
Звуки высокой частоты (до 4000 Гц) при их одинаковой интенсивности воспринимаются человеком как более громкие. При превышении интенсивности звука 1 мкВт/см2 возможно его повреждающее действие на слуховой анализатор. При интенсивности звука свыше 3 кВт/см2 возникают нарушения общего состояния организма: возможны судороги, полная потеря сознания, паралич.
Болезнетворное действие шума определяется его громкостью и частотной характеристикой, при этом наибольшую вредность приносят высокочастотные шумы. Нормально допустимым уровнем постоянного шума (интенсивность которого меняется во времени не более чем на 5 дБ) считается 40-50 дБ. Это и есть уровень обычной человеческой речи. Вредная для здоровья граница громкости - 80 дБ. Разговор на повышенных тонах (=90 дБ) может вызвать слуховой стресс. В зонах с громкостью звука свыше 135 дБ даже кратковременное пребывание запрещено. На современных концертах рок-музыки громкость звука может превышать 120-140 дБ,
что соответствует уровню шума реактивного самолета. Даже 40- минутное пребывание в зале с такой громкостью может вызвать звуковую контузию. Известен случай, когда в озере, расположенном рядом с открытой концертной площадкой, во время концерта группы «Pink Floyd» всплыла оглушенная рыба. Интересную таблицу приводит немецкий журнал «Stern» (табл. 2-1).
Таблица 2-1. Уровни шума различных источников
Вид шума | Уровень шума, дБ |
Шелест листьев | 10 |
Автомобиль, едущий с нормальной скоростью | 50 |
Товарный поезд | 98 |
Мотоцикл | 104 |
Реактивный самолет на высоте 600 м | 105 |
Раскаты грома | 112 |
Концерт рок-группы «Led Zeppelin» | 123 |
Артиллерийский обстрел | 130 |
Из этой таблицы понятно, почему многие рок-музыканты, длительно подвергающиеся действию своей музыки (уровень шума которой приближается к порогу болевой чувствительности - 130 дБ), страдают устойчивыми дефектами слуха.
Длительный звук громкостью 155 дБ вызывает тяжелейшие нарушения жизнедеятельности человека; громкость 180 дБ является для него смертельной. В Древнем Китае существовала казнь музыкой, а некоторые африканские племена убивали приговоренных барабанным боем и криками.
Различают специфическое и неспецифическое действие шума на организм человека.
Специфическое действие шума связано с нарушением функции слухового анализатора, в основе которого лежит длительный спазм звуковоспринимающего аппарата, приводящий к нарушению обменных процессов и как следствие - к дегенеративным изменениям в окончаниях преддверно-улиткового нерва и клетках кортиевого органа. Шумы с уровнем 80-100 дБ и выше довольно быстро вызывают снижение слуха и развитие тугоухости. Сильное кратковременное оглушение (контузия) может вызвать временную (обратимую) потерю слуха. Начальные стадии нарушения слуха проявляются смещением порога слышимости. Повреждающее
действие шума на звуковой анализатор зависит от индивидуальной чувствительности организма и более выражено у лиц пожилого возраста, при аномалиях строения и заболеваниях органа слуха.
Неспецифическое действие шума на организм человека связано с поступлением возбуждения в кору больших полушарий головного мозга, гипоталамус и спинной мозг. На начальных этапах развивается запредельное торможение центральной нервной системы с нарушением уравновешенности и подвижности процессов возбуждения и торможения. Возникающее в дальнейшем истощение нервных клеток лежит в основе повышенной раздражительности, эмоциональной неустойчивости, ухудшения памяти, снижения внимания и работоспособности.
Ответная реакция организма на возбуждение гипоталамуса реализуется по типу стресс-реакции (см. разд. 4.1). При поступлении возбуждения в спинной мозг происходит переключение его на центры вегетативной нервной системы, что вызывает изменение функций многих внутренних органов.
В результате длительного воздействия интенсивного шума развивается шумовая болезнь - общее заболевание организма с преимущественным нарушением органа слуха, центральной нервной и сердечно-сосудистой систем, органов желудочно-кишечного тракта.
Ультразвук - неслышимые человеческим ухом упругие волны, частота которых превышает 20 кГц. Основными физическими характеристиками ультразвука как акустического излучения являются частота, интенсивность (или удельная мощность - Вт/см2) и давление (Па).
В последние годы ультразвук нашел применение в медицинской практике с лечебной и диагностической целью. Неодинаковая скорость распространения ультразвуковых колебаний, а также различная степень их поглощения и отражения в различных биологических средах и тканях позволяют обнаружить форму и локализацию опухоли мозга и печени и других образований внутренних органов, установить места перелома и сращения костей, определить размеры сердца в динамике и т.д. Методы экстракорпоральной литотрипсии (ударноволнового фокусированного воздействия на камни в почках и желчном пузыре) также имеют ультразвуковую природу. Кроме полезного результата (разрушения твердых конкрементов), эти воздействия приводят к нежелательным последствиям в виде внутренних гематом в мягких тканях, прилегающих к конкрементам и находящихся в зоне фокуса ударного излучения.
Биологический эффект ультразвука обусловлен его механическим, тепловым и физико-химическим действием. Давление звука в ультразвуковой волне может меняться в пределах ±303,9 кПа (3 атм). Отрицательное давление способствует образованию в клетках микроскопических полостей с последующим быстрым их захлопыванием, что сопровождается интенсивными гидравлическими ударами и разрывами - кавитацией. Кавитация приводит к деполяризации и деструкции молекул, вызывает их ионизацию, что активирует химические реакции, нормализует и ускоряет процессы тканевого обмена.
Тепловое действие ультразвука связано в основном с поглощением акустической энергии. При интенсивности ультразвука 4 Вт/см2 и воздействии его в течение 20 с температура тканей на глубине 2-5 см повышается на 5-60 °С. Положительный биологический эффект в тканях вызывает ультразвук малой (до 1,5 Вт/см2) и средней (1,5-3 Вт/см2) интенсивности.
Ультразвук большой интенсивности (3-10 Вт/см2) оказывает повреждающее действие на отдельные клетки, ткани и организм в целом. Воздействие ультразвуковой волны высокой интенсивности нарушает капиллярный кровоток, вызывает деструктивные изменения в клетках, приводит к местному перегреву тканей. Высокой чувствительностью к действию ультразвука характеризуется нервная система: избирательно поражаются периферические нервы, нарушается передача нервных импульсов в области синапсов. Это приводит к возникновению вегетативных полиневритов и парезов, повышению порога возбудимости слухового, преддверноулиткового и зрительного анализаторов, расстройствам сна, раздражительности, повышенной утомляемости. По сравнению с шумом высокой частоты ультразвук слабее влияет на функцию слухового анализатора, но вызывает более выраженные изменения функций преддверно-улиткового органа, повышает болевую чувствительность, нарушает терморегуляцию.
Следует отметить, что в современных ультразвуковых сканерах, изготовленных в России, максимальная интенсивность излучаемых колебаний не превышает 50 мВт/см2. При этом исследования воздействия ультразвука на биологические структуры (клетки крови, костную ткань, репродуктивные органы) показывают, что при уровнях средней интенсивности ультразвука до 100 мВт/см2 (используемых в диагностике) какие-либо существенные изменения в тканях не выявляются.
2.3. ДЕЙСТВИЕ БАРОМЕТРИЧЕСКОГО ДАВЛЕНИЯ
2.3.1. Действие пониженного барометрического давления. Горная (высотная) болезнь
Термин «высотная болезнь» описывает в основном церебральные и легочные синдромы, которые могут развиться у неакклима- ■визировавшихся людей вскоре после подъема на большую высоту. Человек испытывает действие пониженного барометрического давления (гипобарии) при восхождении на горы, при подъеме на высоту в негерметических летательных аппаратах, в специальных барокамерах. Возникающие при этом патологические изменения обусловлены двумя основными факторами - снижением атмосферного давления (декомпрессией) и уменьшением парциального давления кислорода во вдыхаемом воздухе. Характер же возникающих при гипобарии нарушений и степень их выраженности зависят от величины падения барометрического давления (табл. 2-2).
Таблица 2-2. Общее состояние организма при горной болезни в зависимости от атмосферного и парциального давления кислорода во вдыхаемом воздухе (рО2)
Высота, м | Атмосферное давление, мм рт. ст. | рО2, мм рт. ст. | Состояние организма |
0-2500 | 760-560 | 159-117 | Хорошее |
2500-4000 | 560-462 | 117-97 | Без изменений |
4000-5000 | 462-405 | 97-85 | Первые симптомы высотной болезни |
5000-6000 | 405-354 | 85-74 | Значительно выраженная высотная болезнь |
6000-8000 | 354-267 | 74-56 | Резко выраженная высотная болезнь |
Свыше 8000 | Меньше 250 | Меньше 52 | Без кислородных приборов пребывание несовместимо с жизнью |
При падении барометрического давления до 530-460 мм рт.ст., что соответствует подъему на высоту 3000-4000 м, происходит расширение газов и относительное увеличение их давления в замкнутых и полузамкнутых полостях тела (придаточные полости носа, лобные пазухи, полость среднего уха, плевральная полость, желудочно-кишечный тракт). Раздражая рецепторы этих полостей, давление газов вызывает болевые ощущения, которые особенно резко выражены в барабанной полости и внутреннем ухе.
На высоте 9000 м (225,6 мм рт.ст.) и более в 10-15% случаев полетов в негерметических кабинах (но с кислородными приборами) возникают симптомы декомпрессии, что связано с переходом в газообразное состояние растворенного в тканях азота и образованием пузырьков свободного газа. Пузырьки азота поступают в кровоток и разносятся кровью в различные участки организма, вызывая эмболию сосудов и ишемию тканей. Особенно опасна эмболия коронарных сосудов и сосудов головного мозга. Физическая нагрузка, переохлаждение, ожирение, расстройства местного кровообращения снижают сопротивляемость организма действию гипобарии.
На высоте 19 000 м (47 мм рт.ст.) и выше происходит «закипание» жидких сред организма при температуре тела, возникает так называемая высотная тканевая эмфизема.
Горная (высотная) болезнь вызывается снижением парциального давления кислорода во вдыхаемом воздухе при подъеме на большие высоты. Факторами риска горной болезни являются: большая скорость подъема, постоянное проживание на высоте ниже 900 м, физическое напряжение, наличие сопутствующих сердечно-легочных заболеваний, возраст старше 50 лет, генетически опосредованная индивидуальная чувствительность (большей чувствительностью отличаются люди носители антигенов HLA-DR6 и HLA-DQ4). Спектр нарушений колеблется от легких расстройств до отека легких и мозга, которые чаще всего и являются причиной смерти. Частота болезни у детей такая же, как у взрослых; женщины менее чувствительны к развитию высотного отека легких, чем мужчины. Холодная температура является дополнительным фактором риска, так как холод повышает давление в легочной артерии и стимулирует симпатическую нервную систему, поэтому высотный отек легких встречается чаще в зимнее время. У альпинистов и лыжников, уже имеющих подобные эпизоды, на большой высоте может возникнуть внезапный рецидив. При этом высотный отек легких
быстро обратим (достаточно спуститься на меньшую высоту), что отличает его от острого респираторного дистресс-синдрома.
По патогенезу высотный отек легких не является кардиогенным, т.е. не связан с сердечной слабостью, он развивается вследствие повышения давления в системе легочной артерии. Гипоксия повышает возбудимость симпатической нервной системы, что вызывает констрикцию легочных вен и повышение капиллярного давления. Проницаемость капилляров возрастает под влиянием медиаторов воспаления, сосудисто-эндотелиального фактора роста, интерлейкина (IL-1) и фактора некроза опухолей (TNF), высвобождающихся из стромальных легочных клеток, альвеолярных макрофагов и нейтрофилов. Гипоксия может нарушить удаление воды и натрия из альвеолярного пространства, поскольку она снижает экспрессию генов, кодирующих субъединицы натриевых каналов и ?+/ К+-аденозинтрифосфатазы (Nа+/K+-АТФазы). Чувствительность к развитию отека легких может быть генетически обусловлена (повышенное выделение эндотелина-1 и сниженное образование оксида азота (NO), ухудшение трансэпителиального клиренса воды и натрия в легких). Отек легких может развиться уже на вторую ночь пребывания на высоте.
Горная (высотная) болезнь вызывается снижением парциального давления кислорода во вдыхаемом воздухе при подъеме на большие высоты. Факторами риска горной болезни являются: большая скорость подъема, постоянное проживание на высоте ниже 900 м, физическое напряжение, наличие сопутствующих сердечно-легочных заболеваний, возраст старше 50 лет, генетически опосредованная индивидуальная чувствительность (большей чувствительностью отличаются люди носители антигенов HLA-DR6 и HLA-DQ4). Спектр нарушений колеблется от легких расстройств до отека легких и мозга, которые чаще всего и являются причиной смерти. Частота болезни у детей такая же, как у взрослых; женщины менее чувствительны к развитию высотного отека легких, чем мужчины. Холодная температура является дополнительным фактором риска, так как холод повышает давление в легочной артерии и стимулирует симпатическую нервную систему, поэтому высотный отек легких встречается чаще в зимнее время. У альпинистов и лыжников, уже имеющих подобные эпизоды, на большой высоте может возникнуть внезапный рецидив. При этом высотный отек легких
быстро обратим (достаточно спуститься на меньшую высоту), что отличает его от острого респираторного дистресс-синдрома.
По патогенезу высотный отек легких не является кардиогенным, т.е. не связан с сердечной слабостью, он развивается вследствие повышения давления в системе легочной артерии. Гипоксия повышает возбудимость симпатической нервной системы, что вызывает констрикцию легочных вен и повышение капиллярного давления. Проницаемость капилляров возрастает под влиянием медиаторов воспаления, сосудисто-эндотелиального фактора роста, интерлейкина (IL-1) и фактора некроза опухолей (TNF), высвобождающихся из стромальных легочных клеток, альвеолярных макрофагов и нейтрофилов. Гипоксия может нарушить удаление воды и натрия из альвеолярного пространства, поскольку она снижает экспрессию генов, кодирующих субъединицы натриевых каналов и ?+/ К+-аденозинтрифосфатазы (Nа+/K+-АТФазы). Чувствительность к развитию отека легких может быть генетически обусловлена (повышенное выделение эндотелина-1 и сниженное образование оксида азота (NO), ухудшение трансэпителиального клиренса воды и натрия в легких). Отек легких может развиться уже на вторую ночь пребывания на высоте.
Высотный отек мозга (конечная стадия острой высотной болезни) проявляется нарушением координации движения и нарушением сознания, сонливостью или даже ступором, реже судорогами, может сопровождаться кровоизлиянием в сетчатку глаза, параличами черепно-мозговых нервов вследствие повышенного внутричерепного давления. При подъеме на большую высоту практически у всех людей в той или иной степени происходит набухание мозга.
Как и при высотном отеке легких, гипоксия в мозгу приводит к активации симпатической нервной системы и появлению нейрогуморальных и гемодинамических изменений, способствующих повышению перфузии в микроциркуляторном русле и гидростатического давления в капиллярах, а также повышению их проницаемости.
В результате кислородного голодания изменяется состояние гематоэнцефалического барьера, в эндотелиоцитах образуется больше оксида азота и сосуды мозга расширяются, отсюда и головная боль, вызывающая тошноту и рвоту. Активаторами эндотелия могут служить брадикинин, активированная NO-синтаза, фактор роста эндотелия.
В классических опытах Поля Бера по моделированию горной болезни было установлено, что основным этиологическим фактором ее является не разрежение воздуха как такового, а недостаток кислорода и вызываемые этим гипоксемия (снижение содержания кислорода в крови) и гипоксия (кислородное голодание тканей). В нашей стране изучению горной болезни много внимания уделил Н.Н. Сиротинин. Им и его сотрудниками было установлено, что причиной остановки дыхания при горной болезни являются гипокапния и газовый алкалоз, вызываемые гипервентиляцией легких и удалением СО2 из альвеолярного воздуха. В патогенезе горной болезни выделяют две стадии: стадию приспособления и стадию декомпенсации.
Стадия приспособления. На высоте 1000-4000 м в результате раздражения гипоксемической кровью хеморецепторов сосудов каротидного синуса и дуги аорты (наиболее чувствительных к недостатку кислорода) происходит рефлекторная стимуляция дыхательного и сосудодвигательного центров, других центров вегетативной системы. Возникают одышка, тахикардия, повышается (незначительно) артериальное давление, увеличивается количество эритроцитов в периферической крови [до (6-8)-1012/л] вследствие рефлекторного «выброса» их из селезенки и других органов-депо. На высоте 4000-5000 м наблюдаются признаки растормаживания и возбуждения корковых клеток: люди становятся раздражительными, обнажаются скрытые черты характера (в горах легче узнать друг друга ближе). Нарушение корковых процессов можно обнаружить с помощью «писчей пробы» - меняется почерк, теряются навыки написания. В результате нарастающей гипоксии в почках включается выработка эритропоэтина, что приводит к активации процессов эритропоэза в костном мозгу и увеличению числа ретикулоцитов и эритроцитов в периферической крови.
Стадия декомпенсации (собственно болезнь). Эта стадия развивается, как правило, на высоте 5000 м и более (см. табл. 2-2). В результате гипервентиляции легких и снижения образования СО2 в тканях (вследствие гипоксии тканей окисление углеводов и жиров не завершается образованием углекислоты и воды) развиваются гипокапния и газовый алкалоз, снижающие возбудимость дыхательного и других центров центральной нервной системы.
Эйфория и возбуждение сменяются угнетением, депрессией. Развиваются усталость, сонливость, малоподвижность. Наблюдается торможение дифференцированных рефлексов, потом исчезают
положительные пищевые и другие рефлексы. Дыхание становится более редким и периодическим (типа Чейна-Стокса и Биота). Прогрессирующие гипокапния и алкалоз на высоте свыше 6000- 8000 м могут вызвать смерть от паралича дыхательного центра.
2.3.2. Действие повышенного барометрического давления. Кессонная болезнь
Болезнетворному действию повышенного атмосферного давления (гипербарии) подвергаются при погружении под воду при водолазных и кессонных работах.
При быстром переходе из среды с нормальным атмосферным давлением в среду с повышенным давлением (компрессии) может возникнуть вдавление барабанной перепонки, что при непроходимости евстахиевой трубы становится причиной резкой боли в ушах, сжатие кишечных газов, повышенное кровенаполнение внутренних органов. При очень быстром (резком) погружении на большую глубину может произойти разрыв кровеносных сосудов и легочных альвеол.
Основной же болезнетворный эффект гипербарии в период компрессии связан с повышенным растворением газов в жидких средах организма (сатурацией). Существует прямая зависимость между объемом растворенного газа в крови и тканях организма и его парциальным давлением во вдыхаемом воздухе. При погружении в воду через каждые 10,3 м давление увеличивается на 1 атм, соответственно повышается и количество растворенного азота. Особенно активно насыщаются азотом органы, богатые жирами (жировая ткань растворяет в 5 раз больше азота, чем кровь). В связи с большим содержанием липидов в первую очередь поражается нервная система, легкое возбуждение («глубинный восторг») быстро сменяется наркотическим, а затем и токсическим эффектом - ослаблением концентрации внимания, головными болями, головокружением, нарушением нервно-мышечной координации, возможной потерей сознания. Для предупреждения этих осложнений в водолазных работах целесообразно использовать кислородногелиевые смеси, поскольку гелий хуже (чем азот) растворяется в нервной ткани и является индифферентным для организма.
При переходе из области повышенного барометрического давления в область нормального атмосферного давления (декомпрессия) развиваются основные симптомы кессонной (декомпресси-
онной) болезни, обусловленные снижением растворимости газов (десатурацией). Высвобождающийся в избытке из тканей азот не успевает диффундировать из крови через легкие наружу и образует газовые пузырьки. Если диаметр пузырьков превышает просвет капилляров (свыше 8 мкм), возникает газовая эмболия, обусловливающая основные проявления декомпрессионной болезни - мышечно-суставные и загрудинные боли, нарушение зрения, кожный зуд, вегетососудистые и мозговые нарушения, поражения периферических нервов.
Гипербарическая оксигенация - вдыхание кислорода под повышенным давлением. Использование гипербарической оксигенации в медицинской практике (для повышения кислородной емкости крови) основано на увеличении растворимой фракции кислорода в крови.
Избыток кислорода в тканях (гипероксия) при вдыхании его под давлением 303,9 кПа (3 атм) оказывает благоприятный эффект, активируя процессы тканевого дыхания и дезинтоксикации. Повышение давления вдыхаемого кислорода до 810,4-1013 кПа (8-10 атм) вызывает явления тяжелой интоксикации вследствие активации свободнорадикального окисления, образования свободных радикалов и перекисных соединений (см. раздел 3.2.1).
2.4. БОЛЕЗНЕТВОРНОЕ ДЕЙСТВИЕ НИЗКОЙ ТЕМПЕРАТУРЫ. ГИПОТЕРМИЯ
В результате действия низких температур в организме человека возникает ряд местных и общих реакций, которые могут вызвать простуду, снижение температуры тела, местные изменения в тканях (отморожение) и завершиться замерзанием организма. Возникновение и выраженность изменений в организме при его охлаждении зависят от температуры окружающей среды и характера ее воздействия (воздух, вода), скорости движения воздуха (ветер) и его влажности, изоляционных свойств тепловой защиты организма и других факторов. Различают общее и местное охлаждение организма.
Общее охлаждение - нарушение теплового баланса в организме, приводящее к понижению температуры тела (гипотермии). Гипотермия возникает:
1) при усиленной отдаче тепла и нормальной теплопродукции;
2) при снижении теплопродукции и нормальной отдаче тепла;
3) при сочетании этих факторов.
Чаще всего у теплокровных животных встречается первый вариант развития гипотермии, поэтому в фазе компенсации реакции направлены в первую очередь на ограничение теплоотдачи: рефлекторно происходит спазм сосудов крови, уменьшается потоотделение, замедляется дыхание. Далее включаются механизмы терморегуляции, направленные на увеличение теплопродукции: возникает мышечная дрожь (озноб), усиливаются процессы гликогенолиза в печени и мышцах, повышается содержание глюкозы в крови, усиливается основной обмен.
При длительном действии низких температур развивается фаза декомпенсации. Снижается температура тела, прекращается мышечная дрожь, снижаются потребление кислорода и интенсивность обменных процессов, расширяются периферические кровеносные сосуды. В результате торможения функций коры головного мозга и угнетения подкорковых и бульбарных центров снижается артериальное давление, замедляется ритм сердечных сокращений, прогрессивно ослабевает и становится реже частота дыхательных движений, отмечается постепенное угасание всех жизненных функций. Смерть наступает от паралича дыхательного центра.
Угнетение функций центральной нервной системы при переохлаждении может иметь и охранительное значение, что связано со снижением чувствительности нервных клеток к недостатку кислорода. Снижение обмена веществ в тканях уменьшает потребность организма в кислороде. Известно также, что гипотермия повышает резистентность организма к интоксикации, инфекции и к некоторым другим неблагоприятным воздействиям внешней среды. Искусственное снижение температуры (гибернация) тела, достигаемое под наркозом при помощи физических воздействий, используется в медицинской практике (в частности, в кардио- и нейрохирургии) в целях снижения потребности организма в кислороде и предупреждения временной ишемии мозга.
Местное действие низкой температуры может вызвать отморожения различной тяжести, патогенез которых связан с изменениями коллоидного состояния ткани, нарушениями интракапиллярного кровотока и реологических свойств крови.
2.5. БОЛЕЗНЕТВОРНОЕ ДЕЙСТВИЕ ТЕПЛОВОЙ ЭНЕРГИИ. ПЕРЕГРЕВАНИЕ. ТЕПЛОВОЙ УДАР
Действие высокой температуры может вызвать ожоги, ожоговую болезнь и перегревание организма.
Ожог (термический) - местное (локальное) повреждение тканей при увеличении их температуры в пределах 45-50 °С и выше в результате действия пламени, горячих жидкостей, пара, разогретых твердых тел. В зависимости от глубины поражения тканей различают четыре степени ожогов: 1) покраснение кожи (эритема); 2) образование пузырей; 3А) частичный или полный некроз мальпигиева (росткового) слоя кожи; 3Б) полный некроз кожи во всю ее толщину; 4) некроз кожи и глубжележащих тканей.
Механизм возникновения ожогов связан с воспалительной реакцией в месте действия термического агента и коагуляцией белков, приводящей к гибели клеток и некрозу тканей.
Ожоговая болезнь - разносторонние функциональные нарушения внутренних органов и систем целостного организма, обусловленные обширными (более 10-15% поверхности тела) и глубокими ожогами. В развитии ожоговой болезни выделяют четыре периода:
1) ожоговый шок (см. главу 4);
2) общую токсемию - результат аутоинтоксикации продуктами распада тканей, образующимися на месте ожога (денатурированный белок, биологически активные амины, полипептиды и др.), и выработки специфических ожоговых аутоантител. Кроме того, в коже животных и человека обнаружен ожоговый аутоантиген, отсутствующий у здоровых людей и в тканях с другим характером повреждения;
3) септикотоксемию (присоединение инфекции);
4) реконвалесценцию (восстановление).
Перегревание (гипертермия) - временное пассивное повышение температуры тела вследствие накопления в теле избыточного тепла (при затруднении процессов теплоотдачи и действии высокой температуры окружающей среды).
Для поддержания нормальной температуры тела при максимальном уровне теплопродукции (работа) и поступлении в тело 100-150 ккал/ч тепла за счет тепловой радиации необходима суммарная теплоотдача в окружающую среду около 500-600 ккал/ч.
При выравнивании температуры кожи и окружающей среды (в среднем 33 °С) отдача тепла с поверхности тела за счет конвекции и тепловой радиации прекращается. При более высокой температуре окружающей среды отдача тепла возможна только за счет испарения пота с поверхности кожи. Прекращение отделения или испарения пота (высокая влажность воздуха, влагонепроницаемая одежда и т.д.) может привести к перегреванию уже при 33-34 °С. Перегреванию способствуют дефицит воды в организме и недостаточное пополнение ее потерь с потом.
Повышение температуры тела сопровождается резким учащением дыхательных движений, вызванных раздражением дыхательного центра нагретой кровью (П.Н. Веселкин), развивается тепловая одышка. Далее отмечаются учащение сердечных сокращений и повышение кровяного давления. За счет потери воды через усиление потоотделения происходит сгущение крови, нарушается электролитный обмен, повышается гемолиз эритроцитов, возникают явления интоксикации организма продуктами распада гемоглобина. Повреждение различных тканей также сопровождается накоплением токсических продуктов их распада. В связи с разрушением VII, VIII, Х и других плазменных факторов нарушается свертываемость крови.
Перенапряжение механизмов тепловой регуляции приводит к их истощению, сопровождающемуся торможением функций центральной нервной системы, угнетением дыхания, функции сердца, снижением артериального давления и в конечном счете - к глубокой гипоксии.
Острое перегревание организма с быстрым повышением температуры тела и длительное воздействие высокой температуры окружающей среды могут вызвать тепловой удар. Основные нарушения в организме при тепловом ударе представлены на рис. 2-1.
Смерть при тепловом ударе возникает от паралича дыхательного центра.
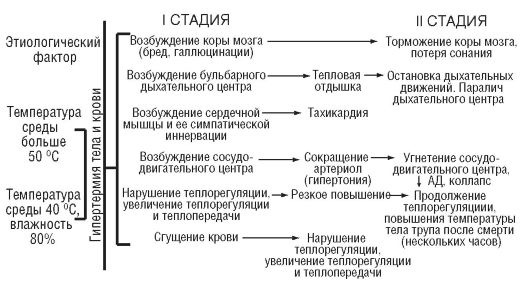 Рис. 2-1. Патогенез теплового удара. АД - артериальное давление
Рис. 2-1. Патогенез теплового удара. АД - артериальное давление
2.6. ПОВРЕЖДАЮЩЕЕ ДЕЙСТВИЕ ЛУЧЕЙ СОЛНЕЧНОГО СПЕКТРА
2.6.1. Действие ультрафиолетового излучения
Ультрафиолетовое (УФ) излучение проникает в кожу и конъюнктиву глаз на глубину десятых долей миллиметра. Тем не менее его действие не ограничивается местными изменениями, а распространяется на весь организм.
Биологические свойства УФ-излучения различны в зависимости от длины волны. В связи с этим весь диапазон УФ-излучения делят на три области: область А (длинноволновая) - 400-320 нм; область В (средневолновая) - 320-280 нм; область С (коротковолновая) - 280-200 нм.
Область А называется также флуоресцентной (по способности вызывать свечение некоторых веществ, например в люминесцентных лампах), или загарной в связи с пигментообразующим эффектом: под влиянием УФ-излучения из аминокислоты тирозина образуется меланин, который является защитным средством организма от избыточного УФ-излучения.
Область В (при непродолжительном действии УФ-излучения в небольших дозах) характеризуется сильным общестимулирующим эффектом. Механизм общестимулирующего фотохимического действия УФ-излучения связан со способностью его возбуждать атомы, повышать их реакционную способность. В целом это приводит к повышению активности химических реакций в клетках, что оказывает стимулирующее действие на обменные и трофические процессы. В конечном счете усиливаются рост и регенерация тканей, повышается сопротивляемость организма к действию инфекционных и токсических агентов, улучшается физическая и умственная работоспособность. УФ-излучение в диапазоне 315-265 нм области В обладает витаминообразующим антирахитическим действием: под его влиянием из 7,8-дегидрохолестерина синтезируется витамин D3 (холекальциферол).
Область С обладает выраженным бактерицидным действием, максимум которого приходится на длину волны 254 нм.
Одноразовое избыточное УФ-облучение незагоревшей кожи вызывает ее фотохимический ожог, сопровождающийся развитием эритемы и волдырной реакции на коже, повышением температуры тела, головной болью, общим болезненным состоянием. Может возникнуть поражение конъюнктивы глаз (фотоофтальмия), проявляющееся ее покраснением и отечностью, ощущением жжения и «песка» в глазах, слезотечением, резко выраженной светобоязнью. Явления фотоофтальмии могут наблюдаться как от прямого солнечного света, так и от рассеянного и отраженного (от снега, песка в пустыне), а также при работе с искусственными источниками УФ-излучения, например при электросварке.
Патогенный эффект одноразового избыточного УФ-облучения (фотохимический ожог) связан с активацией свободнорадикального (перекисного) окисления липидов, приводящей к повреждению мембран, распаду белковых молекул, гибели клеток в целом (см. главу 3).
Избыточное УФ-излучение может провоцировать обострение некоторых хронических заболеваний (ревматизм, язвенная болезнь желудка, туберкулез и др.). При интенсивном УФ-облучении вследствие повышенного образования меланина и деструкции белков возрастает потребность организма в незаменимых аминокислотах, витаминах, солях кальция и др. Избыточное УФ-облучение в диапазоне волн длиной 280-200 нм (область С) может привести к инактивации холекальциферола - к превращению его в
индифферентные (супрастерины) и даже вредные (токсистерин) вещества, что необходимо учитывать при профилактических УФоблучениях.
Длительное чрезмерное УФ-облучение может способствовать образованию перекисных соединений и эпоксидных веществ, обладающих мутагенным эффектом, и индуцировать возникновение базально-клеточного и чешуйчато-клеточного рака кожи, особенно у людей со светлой кожей.
Действие УФ-излучения усиливается так называемыми фотосенсибилизаторами. К ним относятся краски (метиленовый голубой, бенгальская роза), холестерин и порфирины, а также контактные фотосенсибилизаторы (духи, лосьоны, губная помада, кремы и другие косметические средства).
Известны случаи повышенной чувствительности к УФизлучению - фотоаллергия. Так, например, у лиц с высоким содержанием порфиринов в крови вследствие нарушения превращений гемоглобина (например, при гематопорфирии) даже после кратковременного пребывания на солнце могут возникнуть ожоги и состояние тяжелой интоксикации токсическими продуктами облученных порфиринов. Особо высокой чувствительностью к УФизлучению обладают больные пигментной ксеродермой. Возникающие в результате действия УФ-облучения ожоги на открытых участках кожи у этих пациентов в 50% случаев переходят в карциному.
Общее действие УФ-излучения совместно с тепловым действием солнечных лучей (инфракрасные лучи, прогревающие более глубокие ткани) проявляется в форме так называемого солнечного удара. Действие УФ-излучения на нервную систему опосредуется через облученные в капиллярах кожи белки крови и холестерин. Возникает возбуждение вегетативных центров гипоталамуса и подкорковых узлов, повышение температуры тела, повышение и далее падение кровяного давления, сонливость, коллапс и смерть от паралича дыхательного центра (см. раздел 2.5). Солнечный удар нередко возникает при длительном пребывании на пляже.
2.6.2. Повреждающее действие излучения лазеров
Лазеры - устройства для получения узких монохроматических пучков световой энергии высокой интенсивности, успешно ис-
пользуются для терапии целого ряда заболеваний (болезни глаз, опухолевые разрастания и др.).
Действие лазерного излучения измеряется стотысячными долями секунды, поэтому, несмотря на достаточно глубокое проникновение лучей лазера в организм (до 20-25 мм), ощущения боли не возникает. Наибольшей чувствительностью к лазерному излучению обладают пигментированные ткани.
Механизм повреждающего действия лазерного излучения изучен недостаточно. Прямой повреждающий эффект лазерного излучения на клетку связан с возбуждением атомов и в конечном счете с повреждением белковых молекул. Важную роль в повреждающем действии лазерного излучения играет свободнорадикальный механизм (см. раздел 3.2.1). Образование свободных радикалов при действии лучей лазера было обнаружено в меланиносодержащих тканях и коже черных мышей, а также в пигментных участках кожи морских свинок.
Излучение лазера оказывает термическое и кавитационное действие. Термический эффект связан с поглощением тканью энергии инфракрасной части спектра излучения и тепловой инактивацией белка. Кавитационное действие обусловлено быстрым повышением температуры до уровня, при котором происходит испарение жидкой части клетки. Возникает «взрывной эффект» (кавитация) вследствие мгновенного образования микрополости с повышенным давлением (до десятков и сотен атмосфер) и распространяющейся от нее ударной волны, разрывающей ткани. Данный эффект лежит в основе работы лазерного скальпеля. Одним из механизмов повреждающего действия лазерного излучения может быть также вызываемая им инактивация ферментов или изменение их специфической активности.
Выраженность повреждающего эффекта лазерного излучения зависит от типа оптического квантового генератора, плотности и мощности излучения, физико-химических и биологических особенностей облучаемых тканей (степень их пигментации, кровенаполнение, теплопроводность).
2.7. БОЛЕЗНЕТВОРНОЕ ДЕЙСТВИЕ ЭЛЕКТРИЧЕСКОГО ТОКА
Электрическим током называют упорядоченное движение заряженных частиц.
Человек подвергается действию природного (молния) или технического электричества. Разряды молнии действуют как кратковременное (доли секунды, секунды) прохождение через тело человека тока огромного напряжения (до миллионов вольт). Смерть наступает от паралича сердца и (или) дыхания. В результате теплового действия молнии на теле остаются ожоги, кровоизлияния в виде особых ветвистых «фигур», почернение и некроз тканей; возможно и механическое действие - отрыв тканей и даже частей тела.
Патогенное действие технического электричества (электротравма - повреждение, вызванное воздействием электрического тока или электрической дуги). В зависимости от вида тока (постоянный или переменный), его силы, напряжения, направления и длительности действия, а также от сопротивления тканей и состояния реактивности организма в целом электротравма может проявляться в диапазоне от незначительных болевых ощущений до обугливания тканей и смерти.
Сила тока. При одной и той же силе переменный ток (периодически изменяющий свое направление в цепи) более опасен, чем постоянный (табл. 2-3). Ток силой 100 мА является смертельно опасным. Переменный ток 50-60 Гц силой 12-25 мА вызывает судороги («неотпускающий»); основная опасность его заключается в «приковывании» пораженного к захваченному им токоведущему предмету.
Напряжение - это величина, численно равная работе, совершаемой при перемещении единичного положительного заряда на участке электрической цепи. Напряжение действующего на организм источника тока до 40 В смертельных поражений не вызывает, при напряжении 1000 В летальность достигает 50%, при напряжении 30 000 В - 100%. Опасность поражения переменным током при напряжении 42,5 В равна опасности поражения постоянным током при напряжении 120 В. Однако постоянный ток менее опасен, чем переменный, только до напряжения 450-500 В. При более высоком напряжении постоянный ток становится более опасным, чем переменный (см. табл. 2-3).
Таблица 2-3. Действие электрического тока на организм человека при положении электродов рука-рука или рука-нога (по В.С. Кулебакину, В.Т. Морозову)
Сила тока, мА | Характер восприятия | |
Переменный ток (59-60 Гц) | Постоянный ток | |
0,6-1,5 | Начало ощущения, легкое дрожание пальцев рук | Не ощущается |
2-3 | Сильное дрожание пальцев рук | Не ощущается |
5-10 | Судороги в руках | Зуд, ощущение нагрева |
12-15 | Руки трудно оторвать от электродов, сильные боли в пальцах, кистях рук. Состояние терпимо 5-10 с | Усиление нагрева |
20-25 | Руки парализуются немедленно, «неотпускающий» ток. Очень сильные боли. Затрудняется дыхание. Состояние терпимо не более 5 с | Еще более значительное усиление нагрева. Незначительное сокращение мышц рук |
50-80 | Паралич дыхания. Начало трепетания желудочков сердца* | Сильное ощущение нагрева. Сокращение мышц рук. Судороги. Затруднение дыхания |
90-100 | Паралич дыхания. При длительности 3 с паралич сердца или устойчивое трепетание желудочков* | Паралич дыхания |
3000 и более | Паралич дыхания и сердца при воздействии более 0,1 с. Разрушение тканей тела образовавшимся джоулевым теплом | Паралич дыхания |
* Эти данные получены не при непосредственном опыте, а главным образом путем анализа несчастных случаев и последующего определения величины тока.
Сопротивление тканей (величина, характеризующая противодействие участка тела человека электрическому току) обусловлено преобразованием электрической энергии в другие виды энергии. Суммарное (полное) сопротивление тела человека к переменно-
му электрическому току называется импедансом и складывается из активного (омического) и реактивного (емкостного) сопротивления тканей. Наибольшим сопротивлением электрическому току обладает наружный эпидермальный слой кожи (до 2 000 000 Ом), далее по убывающей следуют сухожилия, кости, нервы, мышцы, кровь. Наименьшим сопротивлением обладает спинно-мозговая жидкость. Общее сопротивление тела человека составляет в среднем 100 000 Ом (от 1000 до миллионов Ом). Сопротивление кожи снижается при ее увлажнении, а также при повышении силы и напряжения тока. Ток напряжением 10-40 В вызывает пробой эпидермиса; при увеличении напряжения до 220 В сопротивление резко снижается, приближаясь к сопротивлению кожи, лишенной наружного эпидермального слоя.
Направление прохождения электрического тока через тело. Восходящий постоянный ток опаснее нисходящего, поскольку возбуждение, поступающее из синусового узла, сталкивается с встречной волной электрического тока, что вызывает остановку сердца или фибрилляцию желудочков. При нисходящем токе волна возбуждения, исходящая из синусового узла, усиливается электрическим током, при этом в момент размыкания цепи возможно возникновение фибрилляции сердца. Асинхронное возбуждение мышечных волокон объясняется тем, что после отключения источника электричества исчезающее электромагнитное поле, рассеиваясь в пространстве, будет индуцировать токи различной силы в кардиомиоцитах. В участках сердца, находящихся в центре магнитных линий, будет индуцироваться более сильный ток, а его направление будет таким же, каким оно было в момент размыкания цепи.
Фактор времени. С увеличением времени прохождения через тело патогенный эффект действия электрического тока возрастает. Так, если действие тока напряжением 1000 В в течение 0,02 с не сопровождается развитием выраженных нарушений, то при экспозиции в 1 с оно неизбежно приводит к смертельному исходу.
Частота переменного тока. Считается, что патогенным эффектом (возникновение фибрилляции желудочков) обладает переменный ток частотой 40-60 Гц. Переменные токи частотой 1 000 000 Гц и выше не опасны, но при высоком напряжении (токи Тесла, д'Арсонваля, диатермические токи) они оказывают тепловое действие и применяются с лечебной целью.
Состояние реактивности организма. Утомление, ослабление внимания, легкое и умеренное алкогольное опьянение, гипоксия, пе-
регревание, тиреотоксикоз, сердечно-сосудистая недостаточность снижают резистентность организма к электротравме. Тяжесть поражения электротравмой в значительной степени снижается при эмоциональном напряжении, вызванном ожиданием действия тока, в состоянии наркоза и глубокого (близкого к наркозу) опьянения.
Механизмы повреждающего действия электрического тока. Электротравма может вызвать местные (знаки тока, ожоги) и общие изменения в организме.
Местные реакции на электротравму. Знаки тока, ожоги возникают главным образом на местах входа и выхода тока в результате превращения электрической энергии в тепловую (тепло ДжоуляЛенца). Знаки тока появляются на коже, если температура в точке прохождения тока не превышает 120 °С, и представляют собой небольшие образования серовато-белого цвета («пергаментная» кожа), твердой консистенции, окаймленные волнообразным возвышением. В ряде случаев по окружности поврежденной ткани проступает ветвистый рисунок красного цвета, обусловленный параличом кровеносных сосудов.
При температуре в точке прохождения тока свыше 120 °С возникают ожоги: контактные - от выделения тепла при прохождении тока через ткани, оказывающие сопротивление, и термические - при воздействии пламени вольтовой дуги. Последние являются наиболее опасными.
Общие реакции организма на электротравму. При прохождении через тело электрический ток вызывает возбуждение нервных рецепторов и проводников, скелетной и гладкой мускулатуры, железистых тканей. Это приводит к возникновению тонических судорог скелетных и гладких мышц, что может сопровождаться отрывным переломом и вывихом конечностей, спазмом голосовых связок, остановкой дыхания, повышением кровяного давления, непроизвольным мочеиспусканием и дефекацией. Возбуждение нервной системы и органов внутренней секреции приводит к «выбросу» катехоламинов (адреналин, норадреналин), изменяет многие соматические и висцеральные функции организма.
Большое значение в механизмах поражающего эффекта электрического тока имеет его электрохимическое действие (электролиз). Преодолев сопротивление кожного покрова, электрический ток вызывает нарушение равновесия в клетках различных тканей, изменяет их биологический потенциал, приводит к поляризации
клеточных мембран: на одних участках тканей - у анода - скапливаются отрицательно заряженные ионы (возникает щелочная реакция), у катода скапливаются положительно заряженные ионы (возникает кислая реакция). В результате значительным образом изменяется функциональное состояние клеток. Вследствие передвижения белковых молекул в участках кислой реакции под катодом возникает коагуляция белков (коагуляционный некроз), в участках щелочной реакции под анодом - набухание коллоидов (колликвационный некроз). Процессы электролиза в кардиомиоцитах вызывают укорочение рефрактерной фазы сердечного цикла, что приводит к нарастающей тахикардии. При несмертельной электротравме возникает судорожное сокращение мышц с временной потерей сознания, нарушением сердечной деятельности и (или) дыхания; может наступить клиническая смерть. При своевременном оказании помощи пострадавшие ощущают головокружение, головную боль, тошноту, светобоязнь; могут сохраняться нарушения функций скелетной мускулатуры.
Непосредственными причинами смерти при электротравме являются остановка дыхания и остановка сердца. Поражение дыхательного и сосудодвигательного центров обусловлено деполяризацией клеточных мембран и коагуляцией белков цитоплазмы.
Остановка дыхания может быть обусловлена: 1) поражением дыхательного центра; 2) спазмом позвоночных артерий, снабжающих кровью дыхательный центр; 3) спазмом дыхательной мускулатуры; 4) нарушением проходимости дыхательных путей вследствие ларингоспазма.
Остановка сердца может возникнуть вследствие: 1) фибрилляции желудочков; 2) спазма коронарных сосудов; 3) поражения сосудодвигательного центра; 4) повышения тонуса блуждающего нерва.
2.8. ПОВРЕЖДАЮЩЕЕ ДЕЙСТВИЕ ИОНИЗИРУЮЩИХ ИЗЛУЧЕНИЙ
2.8.1. Общая характеристика повреждающего действия ионизирующих излучений
Действующие на организм источники ионизирующего излучения могут быть как внешними, так и внутренними. Человек под-
вергается действию ионизирующего излучения в производственных условиях, работая с рентгеновской аппаратурой, на ядерных реакторах и ускорителях заряженных частиц (бетатроны, циклотроны, синхрофазотроны, линейные ускорители), с радиоактивными изотопами, при добыче и переработке радиоактивных руд. В клинической практике больные принимают курс облучения с лечебными целями. Наконец, облучение может быть следствием применения ядерного оружия и аварийных выбросов технологических продуктов атомных предприятий в окружающую среду.
Источником внутреннего облучения могут быть радиоактивные вещества, поступающие в организм с пищей, водой, через кожные покровы. Возможно комбинированное действие внешнего и внутреннего облучения.
Ионизирующие излучения, обладая способностью вызывать ионизацию атомов и молекул, характеризуются высокой биологической активностью. По своей природе все ионизирующие излучения подразделяются на электромагнитные (рентгеновские излучения и γ-лучи, сопровождающие радиоактивный распад) и корпускулярные (заряженные частицы: ядра гелия - α-лучи, электроны - β-лучи, протоны, π-мезоны, а также нейтроны, не несущие электрического заряда).
Повреждающее действие различных видов ионизирующей радиации зависит от величины плотности ионизации в тканях и их проникающей способности. Чем короче путь прохождения фотонов и частиц в тканях, тем больше вызванная ими плотность ионизации и сильнее повреждающее действие (табл. 2-4).
Таблица 2-4. Проникающая способность и плотность ионизации различных видов излучений с энергией 2 МэВ
Тип излучения | Длина пробега в воздухе, м | Плотность ионизации, ионов/мкл |
α-излучение | 0,01 | 6000 |
β-излучение | 10 | 6 |
γ-излучение | около 600 | 0,1 |
Наибольшая ионизирующая способность у α-лучей, имеющих длину пробега в биологических тканях несколько десятков микрометров, наименьшая - у γ-лучей, обладающих большой проникающей способностью.
Биологические эффекты разных видов ионизирующей радиации определяются не только общим количеством поглощенной энергии, но и распределением ее в тканях. Для сравнительной количественной оценки биологического действия различных видов излучения определяют их относительную биологическую эффективность (ОБЭ). Наибольшей биологической эффективностью характеризуются α-излучения, протоны и быстрые нейтроны, ОБЭ для которых равняется 10. В качестве критерия для определения ОБЭ используются показатели смертности, степень гематологических и морфологических изменений в тканях и органах, действие на половые железы и др. В связи с этим ОБЭ не является постоянной величиной (табл. 2-5).
Таблица 2-5. Величины относительной биологической эффективности для различных видов излучения
Тип излучения | ОБЭ |
γ-Лучи и рентгеновские лучи | 1 |
β-Частицы и электроны | 1 |
α-Частицы и протоны | 10 |
Тепловые нейтроны | 3 |
Быстрые нейтроны (до 20 МэВ) | 10 |
Многозарядные ионы и ядра отдачи | 20 |
Биологические эффекты определяются не только видом и величиной поглощенной дозы излучения, но также ее мощностью. Единицей измерения дозы является грей (Гр), а для сравнительной биологической оценки различных видов излучений используется специальная единица - бэр. Чем выше мощность дозы, тем больше биологическая активность. Повреждающее действие ионизирующей радиации при кратковременном облучении более выражено, чем при длительном облучении в одной и той же дозе. Облучение может быть однократным, дробным и длительным. При дробном (фракционированном) и длительном облучении поражение организма вызывается более высокими суммарными дозами. Тяжесть поражения ионизирующей радиацией зависит также от площади облучаемой поверхности тела (общее и местное), особенности индивидуальной реактивности, возраста, пола и функционального состояния организма перед облучением. Считается, что физическая нагрузка, изменение температуры тела и другие воздействия, отражающиеся на метаболизме, оказывают заметное
влияние на радиоустойчивость. Молодые и беременные животные более чувствительны к действию ионизирующей радиации (табл. 2-6).
Таблица 2-6. Смертельные дозы облучения (Гр) для различных видов животных
Виды животных | Минимальная смертельная доза | Доза 50% выживаемости | Минимальная абсолютно смертельная доза |
Улитки | - | 2000 | - |
Амебы | - | 1000 | - |
Дрозофилы | - | 800 | - |
Кролики | 8 | 8,5-11 | 14 |
Хомяки | 2,5-3,0 | 7,0-8,8 | - |
Крысы | - | 4,5-6,0 | 6,5-8,0 |
Обезьяны | 2 | 5,0-6,0 | 6-7 |
Мыши | 2,75 | 3,5-4,0 | 5,5-8,0 |
Собаки | - | 3,5-4,0 | 6 |
Морские свинки | - | 2,0-4,0 | 4 |
Кошки | - | - | 5,5 |
Козы | - | 3,5 | - |
Свиньи | - | 4,0-5,0 | - |
Даже в одном организме различные клетки и ткани отличаются по радиочувствительности. Наряду с радиочувствительными тканями (кроветворные клетки костного мозга, половые железы, эпителий слизистой тонкого кишечника) имеются устойчивые, радиорезистентные (мышечная, нервная и костная).
2.8.2. Механизмы действия ионизирующей радиации на живые организмы. Общие вопросы патогенеза
Биологическое действие ионизирующей радиации выражается в развитии местных лучевых реакций (ожоги и катаракты) и особого генерализованного процесса - лучевой болезни. В процессе радиационного повреждающего действия условно можно выделить три этапа: а) первичное действие ионизирующего излучения; б) влияние радиации на клетки; в) действие радиации на целый организм.
Первичное действие ионизирующего излучения на живую ткань проявляется ионизацией, возбуждением атомов и молекул и образованием при этом свободных радикалов НО', НО2' и перекиси водорода (Н2О2), время существования которых не превышает 10-5-10-6 с (прямое действие радиации). Ионизация и возбуждение атомов и молекул облученной ткани обусловливают пусковой механизм биологического действия излучений.
Свободные радикалы вызывают цепные химические реакции, вступают во взаимодействие с наиболее реактивными белковыми структурами ферментных систем (SH-группами) и переводят их в неактивные дисульфидные группы (S=S).
Непрямое (косвенное) действие радиации связано с радиационнохимическими изменениями структуры ДНК, ферментов, белков и т.д., вызываемыми продуктами радиолиза воды или растворенных в ней веществ, обладающими высокой биохимической активностью и способными вызывать реакцию окисления по любым связям.
При окислении ненасыщенных жирных кислот и фенолов образуются липидные (перекиси, эпоксиды, альдегиды, кетоны) и хиноновые первичные радиотоксины, угнетающие синтез нуклеиновых кислот, подавляющие активность различных ферментов, повышающие проницаемость биологических мембран и изменяющие диффузионные процессы в клетке. В результате этого возникают нарушения процессов обмена, функциональные и структурные повреждения клеток, органов и систем организма.
2.8.3. Действие ионизирующей радиации на клетки
Ионизирующие излучения вызывают различные реакции клеток - от временной задержки размножения до их гибели. Еще в 1906 г. И. Бергонье и Л. Трибондо отмечали, что радиочувствительность ткани пропорциональна пролиферативной активности и обратно пропорциональна степени дифференцированности составляющих ее клеток. По радиочувствительности клеток ткани можно расположить в следующем убывающем порядке: лимфоидные органы (лимфатические узлы, селезенка, зобная железа), костный мозг, семенники, яичники, слизистая оболочка желудочнокишечного тракта, эпителий кожи и др.
Радиочувствительность клеток зависит от объема генетического материала, активности энергообеспечивающих систем, интенсивности метаболизма, активности и соотношения ферментов, обе-
спечивающих репарацию клетки, от устойчивости биологических мембран и их репарируемости, а также от наличия в клетке предшественников радиотоксинов. В основе радиационного поражения клеток лежат нарушения ультраструктуры органелл и связанные с этим изменения обмена веществ.
Малые дозы ионизирующего излучения вызывают обратимые, нелетальные изменения клетки. Они появляются сразу или через несколько минут после облучения (ингибирование нуклеинового обмена, изменение проницаемости клеточных мембран, возникновение липкости хромосом, образование зерен и глыбок в ядерном веществе, задержка митозов) и с течением времени исчезают.
При больших дозах облучения в клетках наступают летальные изменения, приводящие к их гибели до вступления в митоз (интерфазная гибель) либо в момент митотического деления (митотическая, или репродуктивная, гибель). Интерфазной гибели предшествует изменение проницаемости ядерной, митохондриальной и цитоплазматической мембран. Изменение мембран лизосом приводит к освобождению и активации ДНКазы, РНКазы, катепсинов, фосфатазы, ферментов гидролиза мукополисахаридов и др. Угнетается клеточное дыхание, наблюдается деградация дезоксирибонуклеинового комплекса в ядре. Основной причиной репродуктивной гибели клеток являются структурные повреждения хромосом (структурные аберрации), возникающие под влиянием облучения.
Считается, что радиочувствительность ядра значительно выше, нежели цитоплазмы. Это и играет решающую роль в исходе облучения клетки. Гибель клеток ведет к опустошению тканей, нарушению их структуры и функции.
2.8.4. Действие ионизирующей радиации на организм
Действие ионизирующей радиации может быть местным (лучевые ожоги, некрозы, катаракты) и общим (лучевая болезнь).
Местное действие ионизирующей радиации (облучение тканей при лучевой терапии, попадание на кожу радиоактивных изотопов) чаще проявляется в виде лучевых ожогов. Мягкое рентгеновское и β-излучение, проникающие в ткани на незначительную глубину, вызывают ожоги кожи; высокоэнергетическое тормозное γ-излучение и нейтроны, обладающие большей проникающей способностью, могут поражать и глубоколежащие ткани. Течение
лучевых ожогов характеризуется развитием последовательно сменяющихся периодов (ранняя лучевая реакция, скрытое, острое воспаление, восстановление), длительность и выраженность проявления которых зависят от тяжести поражения (I степени - 8-12 Гр - легкие; II степени - 12-20 Гр - средней тяжести; III степени - более 20 Гр - тяжелые). При облучении дозами более 20 Гр погибают не только кожа, но и подкожная клетчатка, фасции, мышцы и даже кости. У больных развиваются лихорадка, высокий лейкоцитоз, тяжелый болевой синдром.
Лучевая болезнь. При внешнем равномерном облучении организма в зависимости от дозы ионизирующей радиации возникают поражения от едва уловимых реакций со стороны отдельных систем до острых форм лучевой болезни. При облучении в дозах 1-10 Гр развивается типичная форма острой лучевой болезни, при которой наиболее четко проявляются основные патогенетические закономерности клинического формирования ее отдельных периодов, имеет место преимущественное поражение костного мозга (костномозговой синдром). В диапазоне доз 10-20 Гр возникает кишечная, при дозах 20-80 Гр - токсемическая (сосудистая) и при дозах выше 80 Гр - церебральная формы лучевой болезни.
Типичную форму острой лучевой болезни по тяжести поражения, определяемой поглощенной дозой излучения, подразделяют на четыре группы: I - легкой степени (1-2 Гр); II - средней степени (2-4 Гр); III - тяжелой степени (4-6 Гр); IV - крайне тяжелой степени (свыше 6 Гр). В ее течении выделяют четыре фазы: 1) первичной острой реакции; 2) мнимого клинического благополучия (скрытая фаза); 3) разгара болезни; 4) восстановления.
Фаза первичной острой реакции организма человека развивается в зависимости от дозы в первые минуты или часы после облучения. Возникают некоторое возбуждение, головная боль, общая слабость. Затем наступают диспепсические расстройства (тошнота, рвота, потеря аппетита), со стороны крови - кратковременный нейтрофильный лейкоцитоз со сдвигом влево, абсолютная лимфоцитопения. Клинические проявления болезни являются следствием как прямого повреждающего действия ионизирующей радиации, так и косвенного (через нарушения нейрогуморальной регуляции). Наблюдаются повышенная возбудимость нервной системы, лабильность вегетативных функций - колебания артериального давления, ритма сердца и т.д. Активация гипофиз-адреналовой системы приводит к усиленной секреции гормонов коры надпо-
чечников, что в данной ситуации может иметь приспособительное значение. При дозах 8-10 Гр наблюдается развитие шокоподобного состояния с падением артериального давления, кратковременной потерей сознания, повышением температуры тела, развитием поноса.
Продолжительность фазы первичной острой реакции 1-3 дня.
Фаза мнимого клинического благополучия характеризуется включением защитно-компенсаторных реакций. В связи с этим самочувствие больных становится удовлетворительным, проходят клинически видимые признаки болезни. Длительность скрытой фазы зависит от дозы облучения и колеблется от 10-15 дней до 4-5 недель.
При сравнительно небольших дозах (до 1 Гр) начальные легкие функциональные реакции не переходят в развернутую клиническую картину и заболевание ограничивается затухающими явлениями начальных реакций. При очень тяжелых формах поражения скрытая фаза вообще отсутствует.
Однако в это время нарастает поражение системы крови: в периферической крови прогрессирует лимфоцитопения на фоне лейкопении, снижается содержание ретикулоцитов и тромбоцитов. В костном мозгу развивается опустошение (аплазия). Могут наблюдаться атрофия гонад, подавление ранних стадий сперматогенеза, атрофические изменения в тонком кишечнике и коже. Неврологическая симптоматика постепенно сглаживается.
Фаза разгара болезни характеризуется тем, что самочувствие больных вновь резко ухудшается, нарастает слабость, повышается температура тела, появляются кровоточивость и кровоизлияния в кожу, слизистые оболочки, желудочно-кишечный тракт, мозг, сердце и легкие. В результате нарушения обмена веществ и диспепсических расстройств (потеря аппетита и поносы) резко снижается масса тела.
На первый план выходит поражение системы крови. Развиваются глубокая лейкопения, тромбоцитопения, выраженная анемия; увеличивается СОЭ; в костном мозгу - картина опустошения с начальными признаками регенерации. Наблюдаются гипопротеинемия, гипоальбуминемия, повышение содержания остаточного азота и снижение уровня хлоридов. Угнетается иммунитет, в результате чего развиваются инфекционные осложнения, аутоинфекция и аутоинтоксикация.
Продолжительность фазы выраженных клинических проявлений от нескольких дней до 2-3 недель. При облучении в дозе свыше 2,5 Гр без проведения лечебных мероприятий возможен смертельный исход.
Фаза восстановления характеризуется постепенной нормализацией нарушенных функций, общее состояние больных заметно улучшается. Снижается до нормы температура тела, исчезают геморрагические и диспепсические проявления, со 2-5-го месяца нормализуется функция потовых и сальных желез, возобновляется рост волос. Постепенно происходит восстановление показателей крови и обмена веществ.
Период восстановления охватывает 3-6 месяцев, в тяжелых случаях лучевого поражения может затягиваться на 1-3 года, при этом возможен переход болезни в хроническую форму.
Кишечная форма острой лучевой болезни возникает при облучении лабораторных животных в дозах 10-20 Гр, вызывающих смерть на 3-5-е сутки после облучения. При вскрытии животных всегда констатируют гибель основной массы кишечного эпителия, оголение ворсин, их уплощение и деструкцию.
У человека при облучении в дозах 10-20 Гр смерть чаще наступает на 7-10-е сутки. Основными признаками болезни являются тошнота, рвота, кровавый понос, повышение температуры тела, могут наблюдаться полная паралитическая непроходимость кишечника и вздутие живота. Развиваются геморрагия и глубокая лейкопения с полным отсутствием лимфоцитов в периферической крови, а также картина сепсиса.
Причиной смерти при кишечной форме острой лучевой болезни являются дегидратация организма, сопровождающаяся потерей электролитов и белка, развитие необратимого шока, связанного с действием токсических веществ микробного и тканевого происхождения.
Токсемическая форма характеризуется выраженными гемодинамическими нарушениями главным образом в кишечнике и печени, парезом сосудов, тахикардией, кровоизлияниями, тяжелой интоксикацией и менингеальными симптомами (отек мозга). Наблюдаются олигурия и гиперазотемия вследствие поражения почек. Смерть наступает на 4-7-е сутки.
Церебральная форма острой лучевой болезни возникает при облучении в дозах выше 80 Гр. Смерть при этом наступает через 1-3 дня после облучения, а при действии очень больших доз (150-200
Гр) смертельный исход может иметь место даже в ходе самого облучения (смерть под лучом) или через несколько минут - часов после воздействия, а также при локальном облучении головы в
дозах 100-300 Гр.
Эта форма лучевого поражения характеризуется развитием судорожно-паралитического синдрома, нарушением крово- и лимфообращения в центральной нервной системе, сосудистого тонуса и терморегуляции. Позднее появляются функциональные нарушения пищеварительной и мочевыделительной систем, происходит прогрессивное снижение кровяного давления.
Причиной смерти при церебральной форме острой лучевой болезни являются тяжелые и необратимые нарушения центральной нервной системы, характеризующиеся значительными структурными изменениями, гибелью клеток коры головного мозга и нейронов ядер гипоталамуса. В поражении нервной системы главную роль играют непосредственное повреждающее действие ионизирующей радиации на ткань, а также первичные радиотоксины в виде Н2О2 и других веществ, образующихся за счет окисления ненасыщенных жирных кислот и фенолов. Единичные наблюдения последствий облучения людей в дозах, превышающих 100 Гр, свидетельствуют о возникновении у них расстройств регуляции высшей нервной деятельности, кровообращения и дыхания.
Хроническая лучевая болезнь возникает при длительном облучении организма в малых, но превышающих допустимые дозах. Выделяют два основных варианта болезни:
1) обусловленной внешним облучением (общим или местным);
2) обусловленной внутренним облучением (в результате поступления в организм радиоактивных нуклидов).
Заболевание отличается постепенным развитием и длительным волнообразным течением, сроки возникновения и характер изменений при этом определяются интенсивностью и суммарной дозой облучения.
Начальный период заболевания характеризуется развитием нестойкой лейкопении, признаками астенизации, вегетативнососудистой неустойчивостью и др.
Развернутому периоду заболевания свойственна недостаточность физиологической регенерации наиболее радиочувствительных тканей в сочетании с функциональными изменениями в деятельности нервной и сердечно-сосудистой систем.
Период восстановления характеризуется сглаживанием деструктивных и отчетливым преобладанием репаративных процессов в наиболее радиочувствительных тканях.
По тяжести хроническую лучевую болезнь, обусловленную внешним общим облучением, подразделяют на три группы: легкой (I), средней (II) и тяжелой (III) степени.
Хроническая лучевая болезнь I степени (легкая) характеризуется нерезко выраженными нервно-регуляторными нарушениями в деятельности различных органов и систем, умеренной нестойкой лейкопенией и тромбоцитопенией.
При хронической лучевой болезни II степени (средней) тяжести присоединяются функциональные нарушения нервной, сердечнососудистой и пищеварительной систем. Прогрессируют лейкопения и лимфоцитопения, количество тромбоцитов уменьшено; в костном мозгу - явления гипоплазии кроветворения.
При хронической лучевой болезни III степени (тяжелой) развивается анемия, наблюдаются явления выраженной гипоплазии кроветворения, атрофические процессы в слизистой желудочнокишечного тракта, присоединяются инфекционно-септические осложнения, геморрагический синдром и нарушения кровообращения. Крайне тяжелые формы встречаются редко, при этом у больных развиваются поносы и кахексия.
Клиническую картину хронической лучевой болезни, обусловленной внутренним облучением, формирует поражение одного или нескольких критических органов, в которых депонируются поступившие в организм радиоактивные нуклиды.
Отдаленные последствия действия радиации могут развиться как после общего, так и местного облучения организма спустя ряд лет и носят неопухолевый или опухолевый характер.
К неопухолевым формам в первую очередь относят сокращение продолжительности жизни, гипопластические состояния в кроветворной ткани, слизистых оболочках органов пищеварения, дыхательных путей, в коже и других органах; склеротические процессы (цирроз печени, нефросклероз, атеросклероз, лучевые катаракты и др.), а также дисгормональные состояния (ожирение, гипофизарная кахексия, несахарное мочеизнурение).
Одной из частых форм отдаленных последствий лучевых поражений является развитие опухолей в критических органах при облучении инкорпорированными излучателями (α- и β-излучение), а также радиационные лейкозы.
2.9. ДЕЙСТВИЕ ФАКТОРОВ КОСМИЧЕСКОГО ПОЛЕТА. ГРАВИТАЦИОННАЯ ПАТОФИЗИОЛОГИЯ
К факторам, оказывающим наиболее существенное влияние на состояние организма человека в космических полетах, относятся:
1) ускорения и вызываемые ими перегрузки на активных участках полета (при взлете космического корабля и во время спуска);
2) невесомость; 3) стрессорные воздействия, в частности эмоциональные.
Кроме того, на состояние космонавтов оказывают влияние изменения ритма суточной периодики, в различной степени выраженная сенсорная изоляция, замкнутая среда обитания с особенностями микроклимата, периодически некоторая запыленность искусственной атмосферы космического корабля, шум, вибрация и т.д. Воздействие ионизирующей радиации учитывается при обеспечении космических кораблей радиационной защитой, при планировании выходов человека в открытый космос.
Ускорения, перегрузки. Ускорения выражены в начале полета при взлете космического корабля и в конце полета при спуске корабля с орбиты (вхождение в плотные слои атмосферы и приземление).
Ускорение - векторная величина, характеризующая быстроту изменений скорости движения или направления движения. Величина ускорения выражается в метрах в секунду в квадрате (м/с2).
«Перегрузка» - это сила инерции, возникающая при движении с ускорением, действует в направлении, противоположном движению. Величины перегрузок выражаются в относительных единицах, обозначающих, во сколько раз при данном ускорении возрастает вес тела по сравнению с весом в условиях обычной земной гравитации. Величины ускорений и перегрузок обозначают буквой G - начальной буквой слова «гравитация» (притяжение, тяготение). Величина земной гравитации принимается за относительную единицу. При свободном падении тела в безвоздушном пространстве она вызывает ускорение 9,8 м/с2. При этом в условиях земного притяжения сила, с которой тело давит на опору и испытывает противодействие со стороны ее, обозначается как вес.
В авиационной и космической медицине перегрузки различают по ряду показателей, в том числе по величине и длительности
(длительные - более 1 с, ударные - менее 1 с), скорости и характеру нарастания (равномерные, пикообразные и т.д.).
По соотношению вектора к продольной оси тела человека различают перегрузки продольные положительные (в направлении от головы к ногам), продольные отрицательные (от ног к голове), поперечные положительные (грудь-спина), поперечные отрицательные (спина-грудь), боковые положительные (справа налево) и боковые отрицательные (слева направо).
Значительные по величине перегрузки обусловливают перераспределение массы крови в сосудистом русле, нарушение оттока лимфы, смещение органов и мягких тканей, что в первую очередь отражается на кровообращении, дыхании, состоянии центральной нервной системы. Перемещение значительной массы крови сопровождается переполнением сосудов одних регионов организма и обескровливанием других. Соответственно изменяются возврат крови к сердцу и величина сердечного выброса, реализуются рефлексы с барорецепторных зон, принимающих участие в регуляции работы сердца и тонуса сосудов. Здоровый человек наиболее легко переносит поперечные положительные перегрузки (в направлении грудь-спина). Большинство здоровых людей свободно переносят в течение одной минуты равномерные перегрузки в этом направлении величиной до 6-8 единиц. При кратковременных пиковых перегрузках их переносимость значительно возрастает.
При поперечных перегрузках, превышающих предел индивидуальной переносимости, нарушается функция внешнего дыхания, изменяется кровообращение в сосудах легких, резко учащаются сокращения сердца. При возрастании величины поперечных перегрузок возможны механическое сжатие отдельных участков легких, нарушение кровообращения в малом круге, снижение оксигенации крови. При этом в связи с углублением гипоксии учащение сокращений сердца сменяется замедлением.
Более тяжело по сравнению с поперечными переносятся продольные перегрузки. При положительных продольных перегрузках (в направлении от головы к ногам) затрудняется возврат крови к сердцу, уменьшаются кровенаполнение полостей сердца и соответственно сердечный выброс, снижается кровенаполнение сосудов краниальных отделов тела и головного мозга. На снижение артериального давления в сонных артериях реагирует рецепторный аппарат синокаротидных зон. В результате возникает тахикардия, в ряде случаев появляются нарушения ритма сердца. При
превышении предела индивидуальной устойчивости наблюдаются выраженные аритмии сердца, нарушения зрения в виде пелены, нарушения дыхания, появляются боли в эпигастральной области. Переносимость продольных положительных перегрузок в большинстве случаев находится в пределах 4-5 единиц. Однако уже при перегрузке в 3 единицы в некоторых случаях возникают выраженные аритмии сердца.
Еще более тяжело переносятся продольные отрицательные перегрузки (в направлении ноги-голова). В этих случаях происходит переполнение кровью сосудов головы. Повышение артериального давления в области рефлексогенных зон сонных артерий вызывает рефлекторное замедление сокращений сердца. При этом виде перегрузок аритмии сердца в некоторых случаях отмечены уже при ускорениях величиной 2 единицы, а продолжительная асистолия - при ускорении величиной 3 единицы. При превышении пределов индивидуальной устойчивости возникают головная боль, расстройства зрения в виде пелены перед глазами, аритмии сердца, нарушается дыхание, возникает предобморочное состояние, а затем происходит потеря сознания.
Переносимость перегрузок зависит от многих условий, включая величину, направление и длительность ускорений, характер их нарастания, положение тела человека и его фиксацию, тренированность, индивидуальную реактивность и т.д.
Невесомость (состояние «нулевой гравитации»). Состояние невесомости возникает в определенных условиях. Согласно закону всемирного тяготения Ньютона любые две материальные частицы притягиваются друг к другу с силой (F), прямо пропорциональной произведению их масс (m1, m2) и обратно пропорциональной квадрату расстояния (r) между ними:
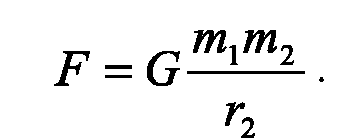 К.Э.
Циолковский определял невесомость как состояние, в котором силы земного
притяжения «совсем не действуют на наблюдаемые тела или действуют на
них весьма слабо...». Статическая невесомость возникает в
различных ситуациях, например, находясь в космосе на большом удалении от
Земли, тело не испытывает земного притяжения. Динамическая невесомость возникает в условиях, когда действие силы земного притяжения уравновешивается противоположно направленными центробежными силами.
К.Э.
Циолковский определял невесомость как состояние, в котором силы земного
притяжения «совсем не действуют на наблюдаемые тела или действуют на
них весьма слабо...». Статическая невесомость возникает в
различных ситуациях, например, находясь в космосе на большом удалении от
Земли, тело не испытывает земного притяжения. Динамическая невесомость возникает в условиях, когда действие силы земного притяжения уравновешивается противоположно направленными центробежными силами.
В орбитальном космическом полете тела движутся в основном под влиянием инерционной силы (исключая периоды работы двигателей, корректирующие траекторию полета). В орбитальном полете инерционная сила уравновешивается силой притяжения Земли. Это определяет состояние невесомости космического корабля и всех движущихся с ним объектов.
В связи с отсутствием гравитации в невесомости исчезают механическое напряжение и давление собственного веса на структуры тела. Соответственно изменяется нагрузка на опорно-двигательный аппарат: исчезает вес крови и, следовательно, гидростатическое давление жидкости в кровеносных сосудах; возникают условия для существенного перераспределения крови в сосудистом русле и жидкости в организме; исчезает ощущение опоры; меняются условия функционирования реагирующих на направление силы тяжести анализаторных систем; происходит рассогласование деятельности различных отделов вестибулярного анализатора.
Изменения кровообращения в невесомости обусловлены несколькими факторами. В условиях земной гравитации транспорт жидкости через стенки капилляров согласно уравнению Старлинга определяется соотношениями гидростатического и коллоидноосмотического давления в капиллярах и окружающих их тканях. Поскольку гидростатическое давление снижается по направлению от артериального конца капилляра к венозному, фильтрация жидкости из сосудов в ткани сменяется ее реабсорбцией из тканей в сосуды. В невесомости соотношение фильтрации и реабсорбции изменяется. Это проявляется в возрастании абсорбции жидкости на уровне капилляров и венул и является одним из факторов, вызывающих в начале полета возрастание объема циркулирующей крови и обезвоживание тканей определенных регионов организма (преимущественно ног). Высота столба жидкости перестает оказывать влияние на давление и в мелких, и в крупных кровеносных сосудах. В условиях невесомости оно зависит от нагнетательной и присасывающей функций сердца, эластических свойств стенок сосудов и давления окружающих тканей.
В невесомости различия венозного давления в сосудах предплечий и голеней сглаживаются. Исчезновение веса крови облегчает ее движение из вен нижней половины тела к сердцу. Отток крови из вен головы, облегчавшийся на Земле действием гравитации, в условиях невесомости затруднен. Это вызывает увеличение объема крови в сосудах головы, отечность мягких тканей лица, а также
ощущение распирания головы, иногда головную боль в первые дни полета (период острой адаптации). В ответ на эти нарушения возникают рефлексы, изменяющие тонус сосудов головного мозга.
Перераспределение крови в сосудистом русле, изменение венозного возврата, исчезновение такого существенного фактора, как гидростатическое давление, снижение общих энергозатрат организма - все это влияет на работу сердца. В условиях невесомости изменяется соотношение нагрузки на левые и правые отделы сердца. В результате изменяются фазы сердечного цикла, биоэлектрическая активность миокарда, диастолическое кровенаполнение полостей сердца, переносимость функциональных проб. В связи с перераспределением крови в сосудистом русле центр тяжести тела смещается в краниальном направлении. В раннем периоде пребывания в невесомости существенное перераспределение крови в сосудистом русле и изменение кровенаполнения полостей сердца воспринимаются афферентными системами организма как информация об увеличении объема циркулирующей крови и вызывают рефлексы, направленные на сброс жидкости.
Изменения водно-электролитного обмена в раннем периоде пребывания в невесомости объясняются преимущественно уменьшением секреции антидиуретического гормона и ренина, а затем и альдостерона, а также увеличением почечного кровотока, возрастанием клубочковой фильтрации и снижением канальцевой реабсорбции. В опытах на животных при моделировании невесомости отмечено, что уменьшается содержание воды в организме, в мышцах возрастает содержание натрия и уменьшается содержание калия, что, возможно, является следствием изменений микроциркуляции.
В невесомости исчезает нагрузка на позвоночник, прекращается давление на межпозвоночные хрящи, становятся ненужными статические усилия антигравитационных мышц, противодействующие силам земного притяжения и позволяющие на Земле удерживать положение тела в пространстве, снижается общий тонус скелетной мускулатуры, уменьшаются усилия на перемещение тела и предметов, изменяются координация движений и характер стереотипных двигательньгх актов. Длительное пребывание в невесомости может вызвать изменения структуры и функции костно-мышечной системы.
Как известно, костная ткань отличается высокой пластичностью и чувствительностью к регуляторным влияниям и изменениям нагрузок. Одним из факторов, влияющих на структуру костей,
является механическая нагрузка. При сжатии и напряжении кости в ее структуре возникает отрицательный электрический потенциал, стимулирующий процесс костеобразования. При снижении нагрузки на кости возникающие нарушения зависят от генерализованных нарушений обменных и регуляторных процессов. При отсутствии нагрузки на кости скелета снижается минеральная насыщенность костной ткани, наблюдаются выход кальция из костей и общие потери кальция, возникают генерализованные изменения белкового, фосфорного и кальциевого обмена и т.д.
Длительное снижение нагрузки на скелетную мускулатуру (при отсутствии профилактических мер) вызывает атрофические процессы, а также отражается на энергообмене, общем уровне метаболических процессов и состоянии регуляторных систем, в том числе на тонусе высших вегетативных центров головного мозга. Известно, что релаксация мышц сопровождается снижением тонуса вегетативных центров гипоталамуса. Под влиянием невесомости снижается потребление кислорода тканями, в мышцах уменьшается активность ферментов цикла Кребса и сопряженность процессов окислительного фосфорилирования, возрастает содержание продуктов гликолиза.
После космических полетов отмечается снижение эритроцитарной массы. Восстановление гематологических показателей происходит в течение 1,5 месяца после завершения полета. Эти сдвиги объясняются компенсаторным уменьшением объема циркулирующей крови в полетах и значительно более быстрым восстановлением объема плазмы крови, чем массы эритроцитов после полетов. Кроме того, эти изменения в невесомости предположительно связывают с уменьшением мышечной массы тела и компенсаторной реакцией, направленной на увеличение кислородного запроса тканей.
Стрессорные воздействия. В условиях космического полета человек подвергается стрессам (см. раздел 4.1), в основе которых лежит комбинация факторов: изменения влияния гравитации, напряжение внимания, интенсивные нагрузки и т.д. Период острой адаптации к невесомости можно характеризовать как стресс-реакцию, возникшую в ответ на действие комплекса специфических (нулевая гравитация) и неспецифических факторов (эмоциональное и физическое напряжение, измененные суточные ритмы, нарушения кровообращения).
Космическая форма болезни движения, имеющая сходство с морской болезнью, проявляется на протяжении первых дней полета. При быстрых движениях головой наблюдаются головокружение, бледность кожных покровов, слюнотечение, выделение холодного пота, изменение частоты сокращений сердца, подташнивание, рвота, изменение состояния центральной нервной системы. Перечисленные расстройства вызваны в основном изменениями микроциркуляции в сосудах головного мозга.
В генезе космической формы болезни движения большую роль играют частичное выпадение информации, поступающей от различных анализаторных систем, обеспечивающих пространственную ориентацию. Например, информация от различных структур вестибулярного аппарата рассогласована (в условиях невесомости сохраняется функция полукружных каналов, реагирующих на угловые ускорения при быстрых движениях головы, и выпадает функция отолитов). Текущая информация от сенсоров в условиях невесомости не соответствует стереотипам, хранящимся в долговременной памяти центральной нервной системы.
В большинстве случаев космонавты сравнительно быстро адаптируются к факторам, вызывающим болезнь движения, и ее проявления исчезают по прошествии первых трех суток полета. В ранние сроки полета изменения состояния сенсорных систем могут сопровождаться нарушениями пространственной ориентации, иллюзорными ощущениями перевернутого положения тела, трудностями координации движения.
Иммунологическая реактивность организма. После космических полетов, превышающих 30 суток, как правило, отмечается снижение функциональной активности клеточных популяций, относящихся к Т-системе иммунитета, и в некоторых случаях появляются признаки сенсибилизации к микробным и химическим аллергенам. Эти изменения повышают степень риска возникновения инфекционных и аллергических заболеваний и могут быть следствием перестройки системы иммунитета в процессе адаптации к комплексу факторов полета.
Течение процессов адаптации четко прослеживается и в наземных исследованиях, моделирующих влияние факторов космического полета на организм. В условиях строгого постельного режима (гипокинезии) в антиортостатическом положении, при котором головной конец кровати спущен под углом 4 °C к горизонтальной плоскости, наблюдаются изменения, имеющие сходство с возника-
ющими в невесомости. Проявления гипокинезии (при отсутствии профилактических мер более выражены, чем в космических полетах): 1) изменения системной гемодинамики, снижение нагрузки на миокард, детренированность сердечно-сосудистой системы, ухудшение переносимости ортостатических проб; 2) изменения регионарного кровообращения (в бассейнах сонных и вертебральных артерий), что вызвано затруднением венозного оттока из сосудов головы и соответствующими компенсаторными изменениями регуляции сосудистого тонуса; 3) изменения объема циркулирующей крови и уменьшение эритроцитарной массы; 4) изменения водноэлектролитного обмена (потеря калия); 5) изменения состояния центральной нервной системы и вегетативно-сосудистых сдвигов, явления вегетативной дисфункции и астенизации; 6) частичная атрофия мышц и нервно-мышечные нарушения; 7) разбалансированность регуляторных систем.
В условиях антиортостатической гипокинезии изменяется микроциркуляция. Например, в сосудах конъюнктивы глаза снижается количество перфузируемых капилляров, изменяется соотношение диаметра артериол и венул; в сосудах глазного дна наблюдаются застойные явления. В отличие от системной гемодинамики компенсаторные изменения в системе микроциркуляции возникают в более поздние сроки гипокинезии.
Под влиянием гипокинезии существенно возрастают предрасположенность к возникновению эмоциональных стрессов и выраженность их вегетативных проявлений - сердечных (аритмии) и сосудистых (гипертензивные реакции). В космических полетах возникновение этих изменений удается предупредить с помощью системы профилактических мероприятий. Вместе с тем при снижении требований к здоровью космонавтов или внимания к осуществлению профилактических мероприятий отчетливо возрастает фактор риска.
Реадаптация. При завершении полета переход от нулевой гравитации к перегрузкам во время спуска и возвращение к земной гравитации с момента приземления сочетаются со значительным эмоциональным напряжением и являются, по существу, комбинированным стрессом, протекающим в условиях напряженных адаптационных реакций. При этом изменения состояния организма отражают динамику адаптационных и стрессорных реакций.
В период реадаптации прекращается действие факторов, вызывавших в невесомости дегидратацию, перераспределение крови в
сосудистом русле и т.д. Одновременно возникает необходимость экстренной мобилизации адаптационных механизмов, обеспечивающих нормальное функционирование организма в условиях земной гравитации. В ближайшее время после завершения полета проявляются детренированность сердечно-сосудистой системы, остаточные нарушения микроциркуляции в сосудах головы, изменения реактивности организма и состояния его регуляторных систем. Кровообращение быстро адаптируется к земной гравитации. В частности, после многомесячных полетов застойные явления в области глазного дна и признаки перипапиллярного отека сетчатки глаза исчезают в течение первой недели после окончания полета.
После космических полетов продолжительностью до 14 суток отмечено возрастание активности гипоталамо-гипофизарной и симпатоадреналовой систем. После полетов, продолжавшихся от 2 до 7 месяцев, обнаружено повышение активности симпатоадреналовой системы при отсутствии признаков повышения активности гипоталамо-гипофизарной системы. Так, после многомесячных полетов характерно возрастание секреции адреналина (максимально в первые сутки) и норадреналина (максимально на 4-5-е сутки после приземления) при неизменной концентрации адренокортикотропного, тиреотропного и соматотропного гормонов, циклических нуклеотидов в крови и сниженной концентрации простагландинов прессорной группы и активности ренина плазмы в эти сроки. Соотношения гормонального и медиаторного обмена являются одним из показателей некоторой разбалансированности регуляторных систем организма.
В связи со снижением ортостатической устойчивости и измененным стереотипом двигательных актов космонавтам в первые часы после приземления трудно находиться в вертикальном положении и передвигаться без посторонней помощи. В результате адаптационной перестройки быстро восстанавливается стереотип двигательных актов, нормализуются обменные процессы, состояние регуляторных и исполнительных систем организма.
Проблемы, разрабатываемые современной космической медициной, охватывают широкий круг вопросов, включающих выяснение механизмов адаптации человека к действию факторов полета в невесомости, механизмов реадаптации при возвращении к условиям земной гравитации, совершенствование эффективности управления этими процессами.