Общая неврология А.С. Никифоров, Е.И. Гусев - 2007г. - 720 с
|
|
|
|
ГЛАВА 6 ГИПЕРКИНЕЗЫ
6.1. ОБЩИЕ ПОЛОЖЕНИЯ
Своеобразной противоположностью акинетико-ригидному синдрому, чаще всего наблюдающемуся при паркинсонизме, являются патологические состояния, в которых ведущим признаком оказываются непроизвольные насильственные движения - гиперкинезы. Они могут нарушать согласованность, целенаправленность произвольных двигательных актов и в той или иной степени ограничивают трудоспособность больных, нередко обусловливают их инвалидизацию. Гиперкинезы к тому же наглядны и обращают на себя повышенное внимание окружающих, которые зачастую проявляют неадекватное отноше- ние к больным. Это обстоятельство, наряду с проявлениями самой болезни, осложняет положение больных, негативно влияя на их моральное состояние и социальное положение.
Вместе с тем наглядность гиперкинезов обусловила упоминание о них в литературных и медицинских источниках с древних времен. Внимание к ним особенно возросло в период средневековья, при этом, несмотря на многовариантность гиперкинезов, все они практически до начала XIX в. обозначались одним и тем же термином - «хорея» (от греч. choreia - хоровод, пляска). Нередко люди, страдавшие от этого недуга, с надеждой на излечение совершали паломничество в различные монастыри, известные по имени святых. Отсюда появились такие обозначения гиперкинезов, как пляска святого Витта, пляска святого Иоанна и т.п.
Когда в
Среди больных с насильственными движениями, по-видимому, с давних пор встречались все имеющиеся в настоящее время клинические формы гиперкинезов, однако многие из этих страдальцев, скорее всего, были склонны к истерическим реакциям. Возможно, в связи с тем, что у умерших людей, страдавших гиперкинезами, найти в мозге морфологический субстрат заболевания обычно не удавалось, все гиперкинезы длительно расценивались как проявления невроза.
Активное изучение клинической картины различных форм гиперкинезов проводилось начиная со второй половины XIX в. Были описаны наследственный тремор (Most P., 1863), хорея Гентингтона (Huntington G., 1872), тик
(Brissaud E.T., 1873), лицевой гемиспазм (Brissaud E.T., 1984), генерализованный тик (Gilles de
Но и тогда, и в первые десятилетия ХХ в. большинство гиперкинезов представители официальной медицины рассматривали как следствие невротических расстройств. Со временем все чаще обращалось внимание на то, что гиперкинезы могут быть самостоятельными формами неврологической патологии, иногда наследуются или возникают при нейроинфекциях, интоксикациях, нарушениях метаболизма.
Последние десятилетия, благодаря успехам нейрохимии, особое внимание уделяется разработке версии о том, что насильственные движения являются следствием медиаторного дисбаланса. Это направление весьма перспективно и уже ведет к расширению возможности лечения некоторых форм гиперкинезов. Однако результаты, полученные в процессе изучения особенностей медиаторных систем при гиперкинезах, пока что, к сожалению, недостаточны для того, чтобы составить классификацию гиперкинезов с учетом их патогенеза.
6.2. КЛАССИФИКАЦИЯ
В ХХ в. предлагались различные классификации гиперкинезов. Так, Н.К. Боголепов в
Существуют попытки разделять гиперкинезы по локализации их морфологического субстрата. С. Хунт и О. Фогт (1918) считали причиной гиперкинезов нарушение функции стриатума и в связи с этим функциональную расторможенность структур паллидума.
Продолжая изучение зависимости вариантов гиперкинезов от предполагаемой топики патологических процессов, Л.С. Петелин (1970) предложил выделить следующие группы гиперкинезов: 1) гиперкинезы, возникающие при поражении преимущественно ствола мозга (тремор, миоклонии, миоритмии, торсионная дистония); 2) гиперкинезы с преимущественным поражением подкорковых структур (хорея, баллизм, торсионная дистония); 3) гиперкинезы, обусловленные расстройством подкорково-корковых отделов мозга (варианты миоклонус-эпилепсии); 4) гиперкинезы с малоизученным патогенезом (судороги Рюльфа, гемиспазм и параспазм лица).
По темпу насильственных движений гиперкинезы могут быть разделены на быстрые и медленные: 1) быстрые гиперкинезы чаще сочетаются со снижением мышечного тонуса, к ним относятся тремор, тики, миоклонии, хорея, баллизм; 2) медленные гиперкинезы могут рассматриваться как варианты деформирующей мышечной дистонии и обычно возникают на фоне повышения мышечного тонуса (тортиколлис, профессиональные гиперкинезы и мышечные спазмы, атетоз, торсионная дистония).
В дальнейшем изложении материала мы воспользуемся классификацией, основанной на дифференциации гиперкинезов и семиологическом принципе, так как классификация, учитывающая патогенетический фактор, скорее всего, - вариант медиаторного дисбаланса, и хотя представляется более привлекательной и перспективной, пока находится в стадии разработки.
6.3. БЫСТРЫЕ ГИПЕРКИНЕЗЫ
6.3.1. Тремор
Тремор (от лат. tremor - дрожание) - ритмические колебания в определенных частях тела относительно фиксированной точки, при этом колебательные движения вызываются последовательным сокращением реципрокно-иннервируемых мышц-антагонистов.
Длительное время тремор пытались объяснить как следствие расстройств функции так называемого треугольника Гийена-Молляре, который составляют гомолатеральные красное ядро и нижняя олива и контрлатеральное зубчатое ядро. В настоящее время признано, что в патогенезе тремора может быть значительной и даже ведущей роль нарушения медиаторного баланса.
Классификации тремора. По распространенности возможен тремор локальный и генерализованный. Варианты локального тремора: тремор конечностей, головы, языка, нижней челюсти, редко - туловища (например, при гепатолентикулярной дегенерации). По особенностям клинических проявлений тремор может быть статический (тремор покоя), динамический (тремор движения); может дифференцироваться по амплитуде, по частоте ритма, по происхождению (эссенциальный, атеросклеротический, паркинсонический, тиреотоксический и пр.).
Н.К. Боголепов (1971) выделял следующие варианты тремора: физиологический (при эмоциональном возбуждении, после большого физического напряжения, при испуге, охлаждении); паркинсонический, эссенциальный, старческое дрожание, алкогольное дрожание, тремор при интоксикациях ртутью, кокаином, при отравлении аминазином, тремор при тиреотоксикозе, коллагеновых заболеваниях, гепатолентикулярной дегенерации, прогрессивном параличе, рассеянном склерозе (интенционный тремор), при альтернирующем синдроме Бенедикта, постконтузионный тремор и псевдопаркинсоническое дрожание истерического генеза.
Далее приводятся краткие сведения о некоторых формах тремора.
Физиологический тремор («тремор усталой мышцы») нередко возникает у здоровых людей, он высокочастотный (от 8 до 12 Гц), низкоамплитудный (амплитуда зависит от состояния периферических бета-адренорецепторов), обусловлен тенденцией к синхронизации потенциалов действия двигательных единиц в связи с гиперадренергическим перевозбуждением бета-2-адреноре- цепторов и раздражением спиралевидных рецепторов мышечных веретен. Есть мнение, что физиологический тремор менее выражен в ведущей руке, и это объясняется наличием в доминантном полушарии большего количества моторных клеток. Физиологический тремор исчезает после внутривенного введения бета-адреноблокаторов, усиливается при повышении адренергической активности (тревога, волнение, возбуждение), феохромоцитоме, тиреотоксикозе, при гипогликемии, при приеме бронхолитиков, адреналина, изадрина, кофеина, леводопы, теофиллина, трициклических антидепрессантов, фенотиазинов, бутирофенонов, тиреоидных гормонов, амфетаминов, ксантинов (чай, кофе), при абстинентном синдроме, а также при лечении кортикостероидами, АКТГ, препаратами лития, при отравлении ртутью, свинцом, мышьяком, висмутом, угарным газом, натрия глутаматом, при повышенной физической нагрузке, переутомлении. На ЭМГ выявляется слабо синхронизированная активность
периферических двигательных нейронов, которая при мышечном напряжении превращается в ритмические вспышки разрядов, отражающие повышение синхронизации мотонейронов.
Паркинсонический тремор (тремор покоя) - ритмическое дрожание, может быть асимметричным, но только в дебюте заболевания, проявляющееся в состоянии покоя (см. главу 5). Предполагается, что паркинсонический тремор реализуется за счет патологической импульсации из двигательной зоны коры больших полушарий к периферическим мотонейронам. Вероятно, он программируется в церебральных структурах и для его возникновения необязательна обратная сенсорная связь с периферией, так как пересечение задних спинномозговых корешков не устраняет паркинсонического тремора.
В эксперименте показано, что паркинсонический тремор покоя может возникать при снижении функций нигростриарных дофаминергических нейронов и в связи с этим с расторможенностью собственных холинергических нейронов стриатума при сопутствующей функциональной недостаточности красноядерно-спинномозговых проводящих путей.
Антихолинергические препараты (циклодол и т.п.) и умеренные дозы препаратов L-ДОФА могут уменьшать паркинсонический тремор; однако они не влияют на нередко сопутствующий тремору покоя тремор движения, мало того, они могут даже усиливать выраженность последнего.
В связи с наслоением на паркинсонический тремор покоя тремора движения изометрическое сокращение мышц, например сжатие кистей в кулак, может провоцировать тремор, при котором на ЭМГ возникают признаки синхронного сокращения антагонистических мышц. Есть мнение, что паркинсонический тремор провоцируется дисбалансом в экстрапирамидных структурах уровня серотонина и гистамина (относительное преобладание гистамина).
Тремор движения (динамический тремор) может подразделяться на а) тре- мор постуральный, наиболее выраженный при определенных антигравитаци- онных усилиях (например, в положении с вытянутыми в стороны руками или отведенными плечами и согнутыми в локтях руками); б) тремор сокращения, который проявляется при изометрическом напряжении мышц (например, при сжатии кистей в кулак); в) тремор интенционный, возникающий при целенаправленных движениях конечности (например, при пальценосовой пробе). Тремор движения характерен для наследуемого эссенциального тремора, для патологически усиленного физиологического тремора, для тремора при поражении денторуброталамических связей.
Тремор движения напоминает усиленный физиологический тремор и может поддаваться лечению анаприлином и другими бета-адреноблокаторами.
У 5-10% больных паркинсонизмом имеет место сочетание тремора покоя с эссенциальным тремором, при котором облегчение вызывают анаприлин, а также прием небольшого количества спиртных напитков.
Эссенциальный тремор (от лат. essentia - сущность, idios - собственный, своеобразный), или болезнь Минора - форма наследственного тремора.
Осцилляторный тремор (от лат. oscillatum - колебаться) - статодинамичес- кий, крупноразмашистый тремор, чаще встречается при поражениях мозжечка, в частности в случаях гепатоцеребральной дистрофии (ГЦД) (особенно при ее дрожательно-ригидной форме Вестфаля). Осцилляторный тремор при этом за- болевании часто сочетается с мозжечковой атаксией, мышечной ригидностью. Обычны изменения психики, эмоционально-волевой сферы, наличие кольца Кайзера-Флейшера, повышенное содержание меди в моче. Осцилляторный
тремор при ГЦД может охватывать мышцы лица, нижнюю челюсть, мягкое нёбо, надгортанник, язык, голосовые связки, дыхательную мускулатуру, включая диафрагму. Причиной его признается рассогласованность пирамидного, экстрапирамидного, в частности мозжечкового, а также вестибулярного влияний на периферические мотонейроны.
Дрожательно-ригидная форма гепатоцеребральной (ГЦД) обычно проявляется в 15-20-летнем возрасте, при этом осцилляторный тремор более выражен в руках, тогда как спастичность особенно значительна в мышцах ног. Диагностике ГЦД способствует снижение содержания церулоплазмина в крови (норма 240-450 мг/л, при ГЦД 0-200 мг/л). Диагностическую значимость имеет также выявление гипокупремии (ниже 14 мкмоль/л, норма 14,22-22,6 мкмоль/л) и гиперкупрурии (свыше 1,6 мкмоль/сут, норма 0,14-1,06 мкмоль/сут), гипер- аминацидурии (свыше 7,1 мкмоль/сут).
Определенное значение в диагностике может иметь выявление на КТ и МРТ головного мозга признаков гипотрофии больших полушарий головного мозга, мозжечка в сочетании с заместительной гидроцефалией, а также очагов пониженной плотности на КТ и усиление сигнала в области чечевицеобразных ядер и таламусов на МРТ в режиме Т-2. Эти изменения могут выявляться раньше развития у больного признаков характерной для ГЦД неврологической патологии.
Мозжечковый тремор - следствие поражения мозжечка и его связей, пред- ставляет собой интенционный («дрожательная атаксия») и постуральный динамический тремор (тремор движения) с частотой 3-5 Гц. Проявляется при активных движениях конечностью или при удержании ее в статическом положении, например в вытянутых руках. При тонких целенаправленных движениях увеличивается амплитуда тремора. Исчезает при расслаблении неподвижных конечностей. Мозжечковый тремор не проявляется в неподвижных расслабленных конечностях и во время первого этапа произвольного движения, однако по мере приближения к цели в конечности возникают и нарастают по амплитуде толчкообразные ритмические подергивания, которые продолжаются до тех пор, пока действие не завершено. Иногда напоминает резко выраженный физиологический тремор. Мозжечковая атаксия в отличие от тремора проявляется расстройством координации движений в связи с изменчивостью мышечного тонуса. Сочетание мозжечкового тремора и атаксии иногда называют атаксическим тремором.
Мозжечковому тремору обычно сопутствуют мышечная гипотония, утомляемость и неспособность больного поддерживать фиксированное напряжение мышц, контролировать собственные движения в связи с нарушением обратной связи, необходимой для коррекции производимого двигательного акта. В связи с этим отмечено, что идущая к мозжечку информация о положении частей тела в пространстве может приобретать большую определенность при увеличении физической нагрузки, поэтому, к примеру, если рука больного удерживает гирю, то в ней обычно удается наблюдать существенное уменьшение амплитуды мозжечкового тремора.
Мозжечковый тремор может быть проявлением рассеянного склероза, наследственной мозжечковой атаксии, черепно-мозговой травмы с повреждением субтенториально расположенных структур мозга, интоксикации барбитуратами, фенитоином, литием.
Статокинетический тремор возникает при сочетании поражения подкорковых ганглиев и мозжечка. Наблюдается у больных со стрионигральной дегене-
рацией, оливопонтоцеребеллярной атрофией, при аритмогиперкинетической форме гепатоцеребральной дегенерации (ГЦД).
Рубральный тремор - крупноразмашистый статокинетический тремор пре- имущественно в проксимальных отделах конечностей, возникает при нарушении функций красных ядер и их связей, в частности красноядерно-спинномозговых проводящих путей, связывающих структуры красного ядра с периферическими мотонейронами спинного мозга. Сочетается с дисметрией и атаксией - вариант атаксического тремора.
Невропатический тремор - высокочастотный тремор движений, сопровождает некоторые врожденные невропатии (болезни Шарко-Мари-Тута, Рус- си-Леви), а также синдром Гийена-Барре и отдельные формы приобретенной полиневропатии. В патогенезе невропатического тремора существенна роль расстройства проприоцептивной чувствительности.
Тремор при алкоголизме проявляется высокочастотным дрожанием конечностей. Признак алкогольной энцефалопатии, при этом характерен феномен Кинко - ощущение дрожания, передающееся обследующему при соприкосновении его ладоней с ладонями пациента.
Тремор при тиреотоксикозе - тремор с малой амплитудой, высокой частотой (10-12 Гц), при этом в процесс не вовлекаются мышцы шеи. Напоминает усиленный физиологический тремор.
Первичный ортостатический тремор. Встречается редко, иногда расценивается как вариант эссенциального тремора, проявляющийся высокочастотным (до 16-18 Гц) дрожанием в ногах, который проявляется только при вставании и в некоторых случаях приводит к падению.
Атеросклеротический тремор - обычно смешанный, статокинетический. В случаях отсутствия при этой форме тремора, ригидности мышц и брадикинезии противопаркинсоническая терапия неэффективна. Определенный клинический эффект может быть получен при этиологической и седативной терапии. Применяются бензодиазепины, бета-адреноблокаторы (пропранолол и пр.), антелепсин (ривотрил, клоназепам), тиапридаль (тиаприд), фенибут.
Порхающий тремор (флеппинг-тремор), или астериксис (от греч.: а - отрицание + sterigma - поддержка, фиксированное положение), или «печеночный хлопок» - практически обязательное проявление острой или обострения хронической соматогенной энцефалопатии, в частности портальной системной энцефалопатии (гепатоцеребральный синдром). Возможен также при энцефалопатии вследствие уремии, гипокалиемии, морфинизме, отравлении барбитуратами, ртутью, свинцом, марганцем, противосудорожными препаратами, рентгеноконтрастными веществами (метризамид), а также при гипоксической энцефалопатии. В таких случаях порхающий тремор обычно двусторонний. Односторонним он бывает редко, в частности иногда после поражений головного мозга в зоне, кровоснабжаемой передней или средней мозговыми артериями, а также после стереотаксической криотомии вентролатерального ядра таламуса.
Порхающий тремор проявляется быстрыми неритмичными движениями, возникающими вследствие кратковременного прерывистого тонического сокращения поперечнополосатых мышц. Клинически астериксис обычно представлен в виде мышечного напряжения, наступающего после кратковременно- го падения постурального тонуса, при этом, в частности, возникает быстрое непроизвольное разгибание в запястьях или голеностопных суставах. На ЭМГ характерны периоды молчания от 50 до 200 мс при непрерывном исследовании всех мышечных групп какой-либо из конечностей. В этот период запяс-
тье вытянутой руки опускается вниз, после чего резко (рывком) возвращается в исходное положение. Астериксис описали в
Психогенный (функциональный) тремор наблюдается у пациентов с выраженными невротическими нарушениями, вегетативной дистонией, некоторыми формами психопатологии. Характеризуется значительной частотой, изменчивостью амплитуды, прямой зависимостью выраженности тремора от ситуации и эмоционального состояния больного.
6.3.2. Тики
Тик описал в
Тики - неритмичные, нерегулярные гиперкинезы, проявляющиеся отрывистыми стереотипными, быстрыми движениями небольшой амплитуды, в которые вовлекаются определенные группы мышц. Тики обычно напоминают произвольные движения, варьируют в зависимости от локализации, частоты и интенсивности, временно могут подавляться волевым усилием. Обычно это учащенные мигания, подергивание определенных мимических мышц, движения головой, напоминающие попытку высвобождения от тугого воротника, подергивание надплечья и т.п. Тикозные гиперкинезы часто сочетаются с синдромом дефицита внимания, который может быть основной причиной неуспеваемости в школе.
Выделяются следующие формы тика: остро возникающий и имеющий преходящее или хроническое течение тик; он может быть простым, т.е. моновариантным (стереотипным), или сложным (множественным), при котором тикозные непроизвольные движения многовариантны. Следует отметить, что, как и другие формы гиперкинезов, тик нарастает в периоды эмоционального напряжения; тик непроизволен, но может усилием воли временно подавляться. От него следует отличать произвольные тикоподобные движения (тик по подражанию), которые иногда встречаются у детей и в таких случаях могут рассматриваться как дурная привычка. Е. Бриссо расценивал тики как редуцированный вариант хореи и в соответствии с принятым тогда общим мнением о происхождении гиперкинезов признавал его проявлением невроза.
Выделяются также первичные и вторичные тики. К первичным (идиопатическим) тикам имеется наследственная предрасположенность. В возникновении их придается значение избыточной допаминергической активности в неустановленных зонах мозга. Проявляется обычно в возрасте 6-9 лет, не позже 18 лет, при этом отсутствуют признаки других неврологических заболеваний. Частота идиопатического тика у детей 1:20, при этом в 2-3 раза чаще наблюдается у мальчиков. Обычно фоном к развитию этой формы гиперкинеза являются гиперсенситивность, впечатлительность, неуверенность в своих возможностях, склонность к сомнениям, тревожность. У 16% больных тиком наблюдается заикание. Проявлению тика зачастую предшествует психотравмирующая ситуация, однако ее скорее следует рассматривать не как причину заболевания, а как повод к его проявлению в фенотипе. Первичные тики подразделяют-
ся на транзиторные моторные или вокальные, продолжающиеся не более года, и хронические, протекающие без значительных по длительности ремиссий и продолжающиеся более 1 года. К первичным, идиопатическим хроническим тикам относится и генерализованный тик (синдром Туретта).
Наряду с первичным тиком возможны тикозные гиперкинезы вторичного характера, являющиеся одним из признаков интоксикации, остаточным явлением черепно-мозговой травмы, энцефалита и других органических патологических состояний.
При
первичных тиках далеко не всегда требуется прибегать к лекарственным
препаратам. Создание благоприятного психологического климата в семье
может быть эффективнее лекарственных средств, тем более, что на сегодня
нет препаратов, которые могли бы надежно прекратить гиперкинез, не
вызывая при этом значительных побочных явлений. Необходимо объяснить
родителям ребенка с тикозным гиперкинезом, что тик не угрожает
снижением его физических и интеллектуальных возможностей, что при
благоприятных условиях бытия возможно спонтанное прекращение тиков.
Окружающим ребенка людям, и прежде всего родителям и учителям, не
следует фиксировать внимание ребенка на проявлениях тика.
Классификация тиков и тикоподобных состояний (ВОЗ, 1981) Идиопатические тики: а) острые преходящие, б) персистирующие простые и сложные, в) хронические простые и сложные. Синдром Туретта - множественный хронический тик, возникающий в детском, реже в юношеском возрасте. Гиперкинезы при этом многовариантны (подмигивание, гримасничание, сплевывание, подергивания надплечий, приседание, подпрыгивание и др.). Характерен и вокальный тик (тик речедвигательного аппарата, сопровождающийся произношением невербальных звуков, звукосочетаний, иногда отдельных слов). При волнении может трансформироваться в хореический гиперкинез. Обычна изменчивость состояния эмоциональной сферы. Течение хроническое. Может наследоваться по аутосомно-доминантному типу с неполной пенетрантностью. Тики, возникающие при структурном поражении мозга: а) постэнцефалитические, б) после малой хореи, в) после черепно-мозговой травмы, г) отравлении окисью углерода. Тики, вызванные приемом лекарственных средств (психостимуляторов, L-дофа, нейролептиков). Тикоподобные гиперкинезы и близкие к ним состояния: гиперэкплаксии, привычные манипуляции, стереотипии, манерные движения, фокальные дистонии, клонические спазмы. Для лечения тика рекомендуются седативные препараты, бензодиазепины, например рудотель, клоназепам или транксен в течение месяца, в сочетании с ноотропилом или пиридоксином, а также глицин, препараты из группы производных ГАМК: фенибут и пантогам, а также тиаприд (тиапридаль). Е.С. Бондаренко и соавт. (1995) отмечают эффект от лечения финлепсином в дозе 50-100 мг/сут или фенобарбиталом в дозе 50-150 мг/сут. Для лечения тика при выраженных его проявлениях применяются также клофелин или гуанфацин, которые, уменьшая выраженность тика, снижают и иногда сопутствующие ему вспышки негативизма, расстройства внимания. При выраженных сложных тиках иногда прибегают к назначению нейролептиков, в частности пимозида 0,5-4 мг/сут, сульприда (эглонила) 100-400 мг/сут, фторфеназина (модитена) 0,5-3 мг/сут, галоперидола 0,5-3 мг/сут, обычно в сочетании с антихолинергическими средствами (циклодолом и т.п.). Однако нейролептики чаще применяются при генерализованном тике. |
6.3.3. Миоклонии
Миоклонии (от греч. myos - мышца + klonos - беспорядочное движение) - стато-кинетические гиперкинезы, проявляющиеся одиночными или серийными, неритмичными, быстрыми, беспорядочными мышечными сокращениями, проявляющимися единичными, повторяющимися сокращениями отдельных мышечных пучков, мышц или мышечных групп. Могут возникать в покое, спонтанно, а также в ответ на раздражение или при целенаправленных движениях («миоклонус действия»). В последнем случае возникают искажения активных действий, при этом возможны трудности при приеме пищи, одевании и т.п., искажения речи, письма, походки. В случаях миоклоний в отдельных двигательных единицах смещения частей тела в пространстве не возникает, и миоклонии проявляются выраженными фасцикулярными мышечными подергиваниями (миокимии, парамиоклонус Фридрейха). Чаще миоклонии распространяются на группы мышц, в результате чего части тела резко меняют положение в пространстве, происходит быстрое рывковое движение. Миоклонии могут быть локальными, односторонними, генерализованными, симметричными или несимметричными, варьирующими по амплитуде. Возможны их «вспышки» в разных частях тела.
Миоклония может быть проявлением многих неврологических и дисмета- болических расстройств. Иногда они встречаются у практически здоровых людей. Так, ночная миоклония - разбросанные, неритмичные, несинхронные, несимметричные сокращения различных мышечных групп, чаще на ногах, возникающие при засыпании или во время сна - признается физиологической (гипническая миоклония).

6.3.4. Миокимии
Миокимии (парамиоклонии Фридрейха) - миофасцикуляции без двигательных реакций. Миокимии (доброкачественные грубые фасцикуляции) иногда приводят к ошибочной диагностике бокового амиотрофического склероза. Могут рассматриваться как следствие миоклоний в небольших группах двигательных единиц. Миокимии характерны, в частности, при синдроме Исаакса (синдром постоянной активности мышечных волокон, сочетается с болезненными crampi и ригидностью), возможны при рассеянном склерозе.
6.3.5. Миоритмии
Миоритмии - ритмические с частотой от 2 до 120 в секунду локализованные местные судороги. Обычно сохраняются во сне. Возможны миоритмии нёбной занавески, мягкого нёба («нистагм» мягкого нёба, глотки, языка, известен как синдром Груше-Бергера), голосовых связок, языка, диафрагмы (икота), евстахиевой трубы (при этом характерно постоянное потрескивание в ухе, напоминающее треск цикад), велофаринголарингеальные миоритмии. Причиной некоторых форм миоритмии может быть эпидемический энцефа- лит.
6.3.6. Миоклонус-эпилепсия
Миоклонус-эпилепсия - миоклония, на фоне которой периодически возникают эпилептические припадки, относится к корково-подкорковым формам патологии. Может быть приобретенной (вторичной) или наследственной.
Эпилепсия Кожевникова является вариантом приобретенной миоклонус-эпилепсии (описана в
Миоклонус-эпилепсия Унферрихта-Лундборга проявляется чаще на втором десятилетии жизни генерализованными судорожными эпилептическими припадками, затем возникают диффузные симметричные перманентные миоклонии. В дальнейшем обычны повышение мышечного тонуса по пластическому типу, эмоциональные расстройства, прогрессирующая деменция. Реже заболевание дебютирует миоклоническими гиперкинезами. Миоклонии сопровождаются непроизвольными перемещениями частей тела в пространстве, нарушающие нормальные двигательные акты. Возможны дизартрия, атаксия, мерциальные скотомы. Степень выраженности миоклонии может варьировать («хорошие» и «плохие» дни). Со временем наступает кахексия. Прогноз неблагоприятный. Заболевание наследуется по аутосомно-рецессивному типу.
6.3.7. Хорея
Хореей называются неритмичные, быстрые, разбросанные, порывистые, толчкообразные, беспорядочные гиперкинезы разной, в том числе и максимальной, амплитуды. Сначала, как правило, в процесс вовлекаются дистальные, а затем проксимальные отделы конечностей и мышцы лица и языка. Хореические движения неожиданны, бессмысленны, могут грубо деформиро- вать произвольные движения. В некоторых случаях гиперкинез хореического характера полностью лишает больного возможности совершать целенаправленные действия. Возможно развитие так называемой двигательной бури, при которой резкие, большой амплитуды и мощи беспорядочные насильственные движения не только делают человека совершенно беспомощным, но и ведут к ушибам различных частей тела (особенно конечностей) об окружающие предметы. Помимо гиперкинезов, для хореи характерно снижение мышечного тонуса.
Хореические гиперкинезы представляют собой основное проявление некоторых заболеваний, в частности так называемой малой (ревматической) хореи и наследственной хореи Гентингтона, при которых хронические миоклонии сочетаются с нарастающей деменцией. Вместе с тем они могут быть и одним из проявлений различных патологических состояний, в том числе энцефалита, нарушения мозгового кровообращения, отравления окисью углерода. Возможно и их появление при передозировке препаратов из группы L-дофа, нейролептиков, психостимуляторов, дифенина, карбамазепина, при пользовании контрацептивами.
6.3.8. Баллизм
Баллизм (от греч. ballo - бросать, метать), синдром люисова тела, синдром Матцдорффа-Лермитта - резкие бросковые движения конечностей, обусловленные вращением плеча или бедра; является следствием поражения субталамического ядра (люисова тела, nucleus subthalamicus Luisi), точнее, содержащихся в нем глицинергических нейронов и связей этого ядра с латеральным отделом таламуса. Субталамическое ядро оказывает тормозное действие на бледный шар, при его устранении возникает гиперкинез (следствие медиаторного дисбаланса).
Чаще встречается односторонний баллизм - гемибаллизм, проявляющийся на стороне, контралатеральной пораженному люисову телу. Сила и тонус мышц на стороне гиперкинеза могут быть несколько снижены. Гемибализм чаще возникает вследствие нарушения кровоснабжения люисова тела (синдром Экономо-Фишера), которое снабжается кровью ветвями передней ворсинчатой артерии (система внутренней сонной артерии) и таламоперфорирующей артерии (вертебрально-базилярная система).
Для лечения применяются бензодиазепины, нейролептики, глицин, стереотаксическое разрушение гомолатерального патологическому очагу вентролатерального ядра бледного шара.
6.4. МЕДЛЕННЫЕ ГИПЕРКИНЕЗЫ - МЫШЕЧНЫЕ ДИСТОНИИ
Медленные гиперкинезы - изменчивость тонуса мышц с тенденцией к его повышению по пластическому типу, сопровождающаяся периодическим непроизвольным, продолжительным, главным образом тоническим мышечным сокращением. Проявляется замедленными, напряженными, насильственными движениями.
Мышечные дистонии могут быть первичными (идиопатическими), которые составляют 90% таких гиперкинезов и нередко наследуются. По распростра- ненности выделяются дистонии фокальные, сегментарные, мультифокальные, односторонние, генерализованные. Движения могут быть сгибательными, разги- бательными, вращательными, мимическими, при этом возникают неадекватные жесты, позы, гримасы, которые постоянно меняются, бывают вычурными, нелепыми, усиливаются при попытке к целенаправленным движениям, при волнении, уменьшаются в покое, при отвлечении, исчезают во сне. Одновременное повышение тонуса мышц-агонистов и антагонистов сопровождается устойчивым напряжением, длительностью от 1 с и более. При тяжелом течении возможно развитие фиксированных патологических позных установок и вторичных контрактур.
Наследуемые деформирующие мышечные дистонии обычно проявляются в детском возрасте и имеют распространенный характер. Локальные ее формы чаще возникают в зрелом возрасте спонтанно или после перенесенных заболеваний либо интоксикаций. Наличие ограниченных по распространенности дискинезий подтверждает мнение о существовании в структурах экстрапирамидной системы соматотопического представительства.
6.4.1. Блефароспазм
Блефароспазм - спастическое сокращение круговой мышцы глаза, обычно сопровождающейся интенсивным тоническим или тонико-клоническим смыканием век - локальное проявление мышечной дистонии. Может быть самостоятельной формой патологии - эссенциальный блефароспазм, проявляющийся чаще в возрасте 40-50 лет; возможен и рефлекторный блефароспазм, чаще возникающий при глазной патологии, истерический и симптоматический блефароспазм, отмечающийся, в частности, при лицевом гемиспазме и лицевом параспазме. Блефароспазм и другие формы спазмов мимической мускулатуры, иногда в форме патологических синкинезий, могут быть при синдроме Гал- лервордена-Шпатца, очагах демиелинизации в мозговом стволе, отравлении угарным газом, передозировке нейролептиков. Блефароспазм может быть в сочетании с дистонией и других мимических мышц, а также жевательных мышц, мышц языка, гортани, шеи. Он усиливается при ярком свете, волнении.
При блефароспазме показаны клоназепам в дозе 4-6 мг/сут, а также эглонил или санопакс, успокаивающие средства, бутирофеноны, фенибут.
Возможно также лечение инъекциями ботулотоксина в мышцы, окружающие глазное яблоко. Ботулинический токсин применяется с
В настоящее время инъекции ботулинического токсина многими признаются лучшим способом симптоматического лечения фокальных дистоний. Помимо блефароспазма, он применяется при лечении оромандибулярной дистонии, спастической кривошеи, писчего спазма, лицевого геми- и параспазма. Его широкое применение ограничивает высокая стоимость препарата.
При блефароспазме и лицевом параспазме целесообразно ношение темных очков.
6.4.2. Оромандибулярная дистония
Оромандибулярная дистония - пароксизмальная дистония, охватывающая мышцы, расположенные вокруг рта и мышцы нижней челюсти, при этом возможны чередования смыкания нижней челюсти с верхней и насильственного раскрытия рта. В процесс могут вовлекаться жевательные мышцы, мышцы языка, круговая мышца рта, подбородочная мышца, подкожная мышца шеи. Пароксизмы могут быть спонтанными и спровоцированными речевым актом, жеванием и другими подобными движениями. Встречается оромандибулярная дистония в нескольких вариантах.
1. Идиопатическая форма у пожилых - сенильная орофациальная дистония, спонтанная щечно-язычно-жевательная дискинезия пожилых людей.
2. Лекарственная орофациальная дистония (нейролептическая - симптом Куленкампфа-Тырнова), обычно следствие длительного приема нейролептиков (фенотиазинов, бутирофенонов), редко - флунаризина, циннаризина.
3. Вторичная симптоматическая форма возникает при поражении лимбико-ретикулярного комплекса, в частности при токсической энцефалопатии у больных с хронической почечной недостаточностью.
При лечении оромандибулярной дистонии показаны тромблекс и некоторые не провоцирующие дискинезии нейролептики (азалептин, этаперазин, пимозид, а также лепонекс, эглонил, тиаприд, обладающие и холинолитическим действием). Применяются также антихолинестеразные препараты (галантамин, калемин и т.п.), агонисты ГАМК (вальпроат натрия, депакин, баклофен), дифенин, тиаприд, амитриптилин.
Возможно лечение местными инъекциями ботулинического токсина (ботокса).
6.4.3. Спастическая дисфония
Спастическая дисфония - нейрогенное нарушение голосообразования, проявляющееся напряженно-сдавленной, прерывистой фонацией по типу спастического заикания, существенно затрудняющей вербальное общение. Ларингоскопическая картина при этом обычно не соответствует тяжести нарушения голосообразования. Другие органические неврологические проявления этой болезни не свойственны.
6.4.4. Писчий спазм (писчая судорога, графоспазм)
Писчий спазм относится к профессиональным дистониям. Это наиболее часто встречающаяся форма локального тонического спазма, возникает в мышцах
руки, как правило, во время письма. Судорога обычно появляется сначала в пальцах и затем распространяется в проксимальном направлении, может сопровождаться болевыми ощущениями, иногда возникновением в той же руке тремора, миоклоний.
Заболевание чаще
возникает в возрасте 20-40 лет. Среди больных преобладают люди, которым
приходится много писать. Частота писчего спазма у служащих учреждений
составляет 5,4 на 1000. Еще чаще болеют врачи, учителя, журналисты.
Описаны семейные случаи болезни, что указывает на возможную
наследственную передачу предрасположенности к этому заболеванию.
Известно, что писчий спазм встречался у древнекитайских писцов. Его
описал де Градо в
В процессе лечения назначают мидокалм, тизанидин, или сирдалуд, баклофен, а также физиопроцедуры, воздействующие на периферический нейромоторный аппарат (тепло, массаж, парафин, грязи, озокерит, димексид, гальванизация - анод на шее, катод на руке, фонофорез гидрокортизона); в случаях тоннельного синдрома - декомпрессия нервов. Иногда целесообразно обучение письму другой рукой, приобщение к пишущей машинке, компьютеру. При лечении всех форм дистонических синдромов показаны седативные средства, бензодиазепины.
6.4.5. Спастическая кривошея
Спастическая кривошея (рис. 6.1) является нередко встречающейся регионарной мышечной дистонией у взрослых; она при- обрела признание самостоятельной формы патологии.
6.4.6. Атетоз
Атетоз (от греч. atetosis - подвижный, неустойчивый, изменчивый) - форма мышечной дистонии, характеризующаяся непроизвольными неритмичными, медленными, вычурными, червеобразными движениями, преимущественно в дистальных отделах конечностей, гримасничаньем, проявляющимися на фоне нерегулярного чередующегося повышения тонуса мышц-агонистов и антагонистов. Произвольные движения резко нарушены из-за спонтанного появления гиперкинезов, в которые могут включаться мышцы лица и языка (рис. 6.2).
Атетоз может быть обусловлен перинатальным повреждением полосатых тел, при котором в них происходит гибель мелких нейронов вследствие нарушений кровообращения, что приводит к формированию гли-
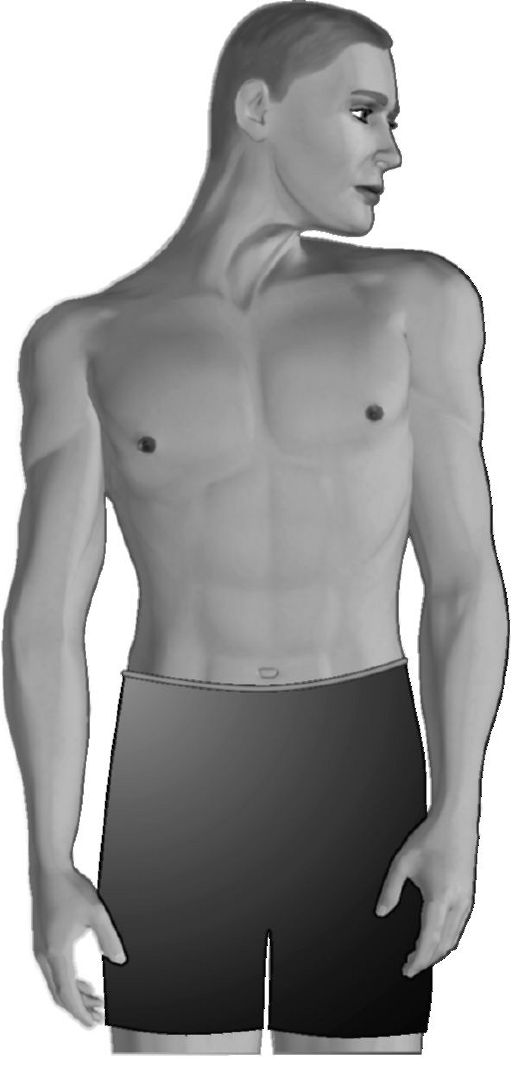
Рис. 6.1. Спастическая кривошея.
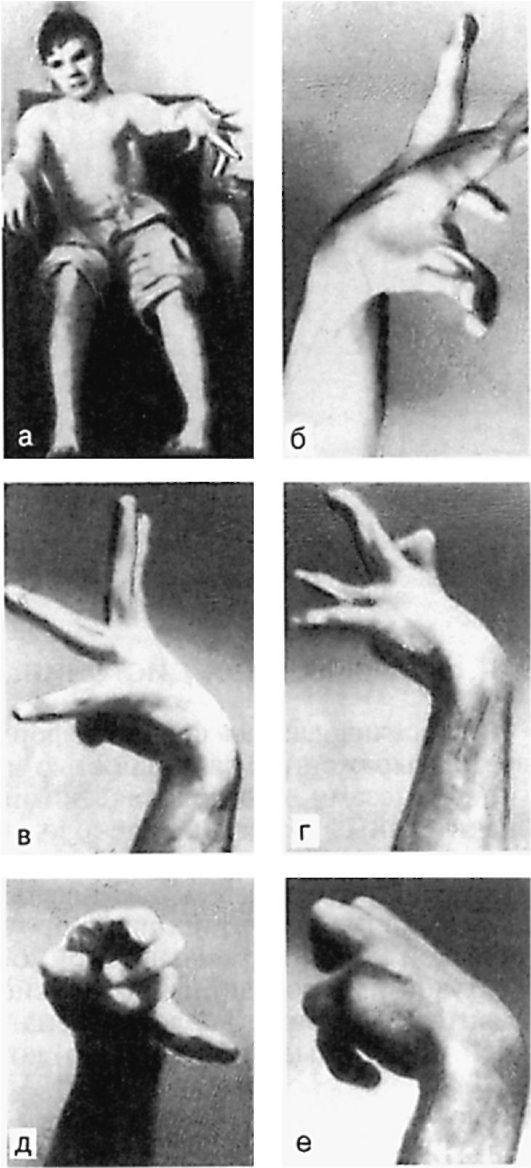
Рис. 6.2. Атетоз.
альных рубцов, напоминающих прожилки мрамора; в связи с этим такая структура полосатых тел обычно называется мраморным состоянием (status marmoratus). Генерализованный атетоз может быть самостоятельным заболеванием, известным как двойной атетоз, или проявлением детского церебрального паралича (ДЦП), гепатоцеребральной дегенерации, гипоксической энцефалопатии. Односторонний атетоз (гемиатетоз) возможен у детей, перенесших инсульт (постгемиплегический атетоз). Атетоз нередко сочетается с другими двигательными расстройствами (спастические парезы, торсионная дистония, хорея и пр.), чаще он сочетается с хореей (хореоатетоз). Интеллект у больных с атетозом, в том числе и с двойным атетозом, обычно сохранен, однако его развитие затруднено в связи с практически неизбежными трудностями общения с окружающими.
6.4.7. Хореоатетоз
Хореоатетоз - сочетание хореического гиперкинеза с атетозом. Возникает в связи с поражением полосатого тела, ведущим к развитию медиаторного дисбаланса (рис. 6.3).
6.4.8. Торсионная дистония. Торсионный спазм
Генерализованная форма деформирующей мышечной дистонии, проявляется выраженной лабильностью мышечного тонуса (подвижным спазмом), гиперкинезами и патологическими позами. Повышения тонуса особенно значительны в аксиально расположенных мышечных группах, что ведет к непроизвольным изменениям положения туловища, чаще вращательного характера. Гиперкинезы медленные по темпу, неритмичны, вычурны (рис. 6.4).
Торсионная дистония чаще проявляется с детства и может быть идиопатической или симптоматической, обусловленной родовой травмой, ядерной желтухой новорожденных, гипоксией головного мозга, перенесенным энцефалитом, болезнью Галлервордена-Шпатца, гепатоцеребральной дегенерацией.
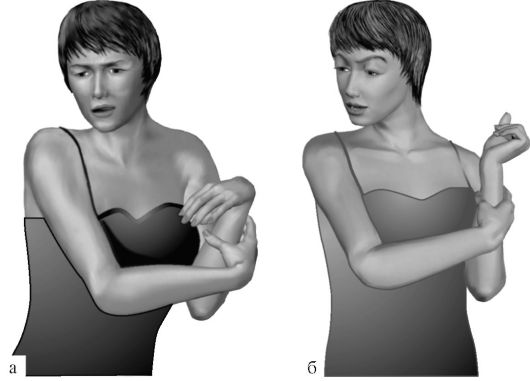
Рис. 6.3. Хореоатетоз.
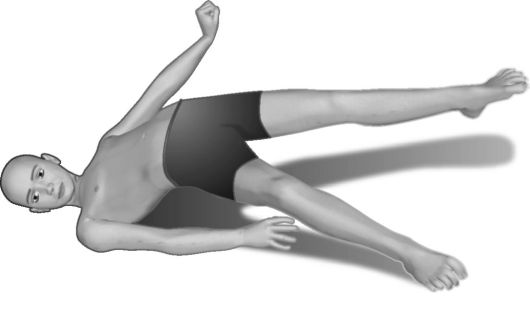
Рис. 6.4. Деформирующая мышечная дистония.
У взрослых иногда (редко) возникает вследствие цереброваскулярного забо- левания, травмы, глиальной опухоли, поражающей базальные ганглии. На КТ возможны признаки поражения хвостатого и чечевицеобразного ядер, таламуса. Генерализованный торсионный спазм может возникать у детей, страдающих билирубиновой или гипоксической энцефалопатией. Чаще других встречается наследственная торсионная дистония.
6.5. ДРУГИЕ ФОРМЫ ГИПЕРКИНЕЗОВ
6.5.1. Интенционная судорога Рюльфа
Интенционная судорога Рюльфа, или пароксизмальный кинезогенный хореоатетоз, проявляется в детском или молодом возрасте приступами судорог при ясном сознании, возникающими обычно при быстрых неподготовленных движениях. Приступ длится до 15 с. Каждый приступ сопровождается вегетативными реакциями (нехватка воздуха, сухость во рту, покраснение лица, тахикардия, симптомы Хвостека, Труссо). Судороги локальны и, как правило, не переходят в генерализованные. Иногда приступы удается гасить болевым воздействием на участок тела, в котором начинается судорога. Частота приступов от 1-2 в нед до 10 и более в день. После приступа общее состояние не меняется, нередко больные даже отмечают прилив бодрости. На ЭЭГ нет признаков очаговых изменений и пароксизмальной активности. На ЭМГ отмечаются изменения, характерные для тетании, содержание микроэлементов в крови при этом в норме. В последнее время заболевание рассматривается как пароксизмальный кинетический хореоатетоз. Наследуется по доминантному типу. Есть мнение о наличии редких случаев пароксизмального некинезогенного хореоатетоза, имеющего ту же клиническую картину, приступы при нем возникают спонтанно, обычно после длительного пребывания в покое. Патогенез спорный. Возможны аномалии в моторной зоне коры.
Для лечения применяют дифенин, финлепсин, фенобарбитал, препараты кальция, витамин D2, транквилизаторы, барбитураты, антелепсин.
6.5.2. Лицевой гемиспазм
Лицевой гемиспазм (болезнь Бриссо) - стереотипные гиперкинезы, начинающиеся обычно с блефароспазма, иногда с одновременных судорог век и щеки. Произвольные движения, эмоции провоцируют судороги. Постепенно судорога распространяется на все мышцы половины лица. Болезнь прогрессирует годами. Характеризуется тоническими мышечными спазмами или клоническими судорогами (тикозный гиперкинез). Со временем на половине лица беднеет мимика (тоническая полумаска: глазная щель уже, рот и нос оттянуты, подкожная мышца шеи - platysma - напряжена). Иногда тоническая или тонико-клоническая судорога длится часами. В период между пароксизмами не отмечаются парез мышц, нарушения их электровозбудимости, боли. Иногда приступ прерывается при надавливании на надбровную дугу или другую часть лица. Воз- можен разновременный гемиспазм лица с обеих сторон («двойной» гемиспазм). Возникает гемиспазм чаще у женщин, обычно пожилых. Гемиспазм не распространяется за пределы зоны, иннервируемой VII черепным нервом. Возможна обусловленность гемиспазма поражением корешка этого нерва (арахноидит, давление аневризмы) или его ядерного аппарата.
С целью лечения лицевого гемиспазма назначают дифенин, сосудорасширяющие средства, антиагреганты, дегидратационную терапию, вегетотропные и седативные препараты, транквилизаторы, иглотерапию. При показаниях проводят оперативную декомпрессию лицевого нерва.
6.5.3. Лицевой параспазм
Лицевой параспазм (медиальный спазм лица, болезнь Мейжа) описали в
Процесс прогрессирующий, со временем (чаще через несколько лет) возможна стабилизация выраженности клинических проявлений. Спонтанные ремиссии редки. Предполагается дисфункция подкорковых ядер. Редко встречается при глиомах ствола мозга. Патогенез заболевания неясен.
Для лечения применяют нейролептики (галоперидол, эглонил, этаперизол), холинолитики (циклодол, паркопан, треблекс), ГАМКэргические препараты (фенибут, баклофен); возможен эффект от применения противосудорожных средств (карбамазепин, дифенин, клоназепам, препараты вальпроевой кислоты). Последнее время иногда проводится лечение боту- лотоксином.
6.5.4. Гиперэкплаксии
Гиперэкплаксии - повышенная двигательная активность, суетливость в сочетании с расстройством внимания, вздрагивания, общее мышечное напряжение, прыжки и другие неадекватные двигательные реакции в ответ на неожиданное воздействие (патологически усиленный четверохолмный рефлекс, старт-рефлекс). Может проявляться у детей с 4 мес в форме вздрагиваний в ответ на звуки, свет и пр. В разных странах описывались формы гиперэкплаксии под разными названиями: лата (в Малазии), морячит (в Сибири), прыгающий француз из штата Мен (Канада) и др. Первичная гиперэкплаксия наследуется по доминантному типу. Вторичные гиперэкплаксии возможны при детском церебральном параличе (ДЦП), при двойном атетозе и некоторых других па- тологических состояниях.
При лечении назначают клоназепам, фенобарбитал, вальпроат натрия, пирацетам.
6.5.5. Привычные манипуляции
Сосание пальца, обкусывание ногтей, манипуляции с носом, трихотилломания, руминация (мерицизм, или срыгивание, описал в
6.5.6. Манерные движения
Манерные движения - причудливая, вычурная форма выполнения целенаправленных действий в результате включения лишних стереотипных элементов в целенаправленные действия.
6.5.7. Синдром гиперактивности, или дефицита внимания
Болезнь дефицита внимания - нарушение поведения у детей, проявляющееся нецеленаправленным двигательным беспокойством, недостаточным вниманием, затруднением при выполнении структурированных задач. Иногда сочетается с диспраксией, дезадаптацией, хорееформными гиперкинезами. Возможно наличие минимальной мозговой недостаточности, проявляющейся в том, что при близком к норме или нормальном интеллекте ребенок не может на чем-то сосредоточиться, и это ведет к изменениям внимания, восприятия, развития языковых навыков и в связи с этим, в частности, к низкой успеваемости в школе. Характерные клинические признаки синдрома (американская классификация DSM-III): невнимательность и отвлекаемость, импульсивность, гиперактивность. Гиперактивность проявляется тем, что ребенок не может играть тихо, спокойно, у него проявляется неуместная избыточная активность, часто наблюдаются непроизвольные навязчивые движения в кистях, стопах; сидя на стуле, ребенок обычно вертится, постоянно меняет позу, спокойно сидеть не может, часто переходит с одного незавершенного действия к другому, поэтому при выполнении задания испытывает сложности, не связанные с негативизмом или непониманием, часто совершает опасные действия, не задумываясь о возможных последствиях, при этом не ищет приключений или острых ощущений, нетерпелив, болтлив. Складывается впечатление, что ребенок игнорирует обращенную к нему речь, мешает другим, пристает к окружающим.
В неврологическом статусе детей с синдромом гиперактивности какой-либо характерной органической симптоматики выявить не удается, хотя нередко отмечаются неловкость, неуклюжесть, иногда элементы статико-локомоторной и динамической атаксии, отдельные хорееформные или тикозные насильственные движения. Эти симптомы обычно со временем нивелируются и могут быть объяснены отставанием созревания отдельных нервных структур. Нарушения внимания, поведения, повышенная эмоциональность и отставание развития личности обусловливают трудности в учебе и в формировании социальных контактов.
Причины возникновения синдрома гиперактивности остаются недостаточно выясненными. Существенная роль придается генетическим факторам (Бадалян Л.О. и др., 1993), при этом возможна ведущая роль унаследованного медиаторного дисбаланса.
При синдроме гиперактивности применяют медикаментозные препараты и используют психотерапевтические методы. Улучшения состояния больных удается добиться приблизительно в 60% случаев. Из лекарственных средств применяются стимуляторы ЦНС: метилфенидат (меридил, риталин, центедрин) 0,3-0,8 мг/кг/сут в 2 приема, перед завтраком и обедом; ноотропы: пирацетам (ноотропил), церебролизин; трициклические антидепрессанты: имизин
(имипрамин, мелипрамин), амитриптилин (триптизол); нейролептики: тиоридазин (меллерил, сонапакс), начальная суточная доза 10 мг, в дальнейшем ее постепенно повышают до 0,5-1 мг/кг/сут после еды, в 2 приема.
6.5.8. Акатизия
Акатизия (от греч. а - отрицание, kathisis - усаживание) - неусидчивость, состояние психического и двигательного беспокойства, характеризующееся невозможностью оставаться в одной и той же позе. Постоянная потребность в движениях, сопровождающаяся мучительным чувством непреодолимого дискомфорта. Признак дисфункции структур экстрапирамидной системы и лимбико-ретикулярного комплекса. Может провоцироваться приемом нейро- лептиков, реже - резерпина, трициклических антидепрессантов, ингибиторов МАО, препаратов L-ДОФА. Иногда сочетается с тремором, дистонией, паркинсонизмом.
При акатизии применяют холинолитики, бензодиазепины, конвулекс, баклофен, пропранолол; иногда акатизия, возникшая при лечении нейролептиками, исчезает после повышения их дозы. После отмены нейролептиков спровоцированная их приемом акатизия проходит через несколько дней или недель, но может сохраняться и несколько месяцев, а в некоторых случаях трансформируется в прогрессирующую клиническую картину паркинсонизма.