Общая неврология А.С. Никифоров, Е.И. Гусев - 2007г. - 720 с
|
|
|
|
ГЛАВА 22 НЕВРОГЕННЫЕ НАРУШЕНИЯ ДЫХАНИЯ
22.1. ОБЩИЕ ПОЛОЖЕНИЯ
Адекватное обеспечение мозга кислородом зависит от четырех основных факторов, находящихся в состоянии взаимодействия.
1. Полноценный газообмен в легких, достаточный уровень легочной вентиляции (внешнее дыхание). Нарушение внешнего дыхания ведет к острой дыхательной недостаточности и к обусловленной ею гипоксической гипоксии.
2. Оптимальный кровоток в ткани мозга. Следствием нарушения мозговой гемодинамики является циркуляторная гипоксия.
3. Достаточность транспортной функции крови (нормальная концентрация и объемное содержание кислорода). Снижение способности крови транспортировать кислород может быть причиной гемической (анемической) гипоксии.
4. Сохранная способность к утилизации мозгом поступающего в него с артериальной кровью кислорода (тканевое дыхание). Нарушение тканевого дыхания ведет к гистотоксической (тканевой) гипоксии.
Любая из перечисленных форм гипоксии ведет к нарушению метаболических процессов в ткани мозга, к расстройству его функций; при этом характер изменений в мозге и особенности клинических проявлений, обусловленных этими изменениями, зависят от выраженности, распространенности и длительности гипоксии. Локальная или генерализованная гипоксия мозга может обусловить развитие синкопального состояния, транзиторных ишемических атак, гипоксической энцефалопатии, ишемического инсульта, ишемической комы и, таким образом, привести к состоянию, несовместимому с жизнью. Вместе с тем локальные или генерализованные поражения мозга, обусловленные разными причинами, нередко приводят к различным вариантам расстройств дыхания и общей гемодинамики, которые могут иметь угрожающий характер, нарушая жизнеспособность организма (рис. 22.1).
Обобщая изложенное, можно отметить взаимозависимость состояния мозга и системы дыхания. В этой главе уделено внимание главным образом изменениям функции мозга, ведущим к нарушениям дыхания и многообразным дыхательным расстройствам, возникающим при поражении различных уровней центральной и периферической нервной системы.
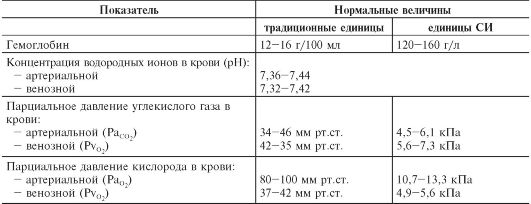
Основные физиологические показатели, характеризующие условия аэробного гликолиза в ткани мозга в норме, представлены в табл. 22.1.
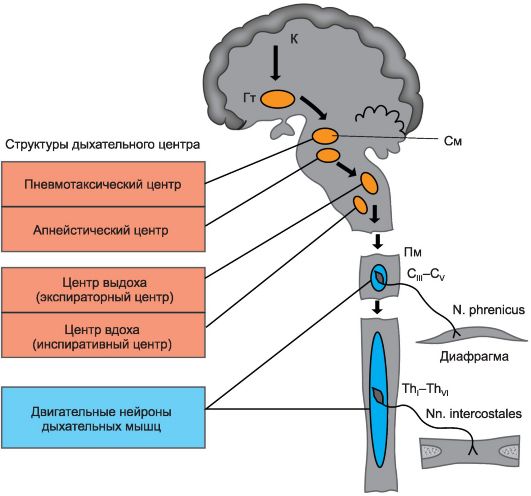
Рис. 22.1. Дыхательный центр, нервные структуры, участвующие в обеспечении дыхания. К - Кора; Гт - гипоталамус; Пм - продолговатый мозг; См - средний мозг.
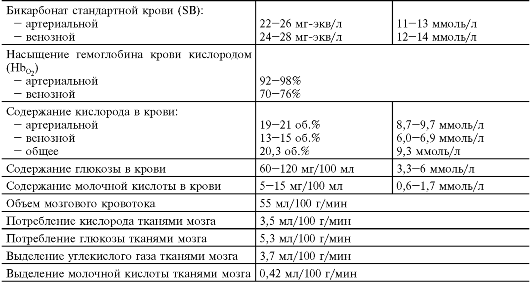
Таблица 22.1. Основные физиологические показатели, характеризующие условия аэробного гликолиза в ткани мозга (Виленский Б.С., 1986)
Окончание табл. 22.1
22.2. НЕВРОГЕННАЯ РЕГУЛЯЦИЯ ДЫХАНИЯ
Регуляцию дыхания обеспечивает прежде всего так называемый дыхательный центр, описанный в 1885 г. отечественным физиологом Н.А. Миславским (1854-1929), - генератор, водитель ритма дыхания, входящий в состав ретикулярной формации покрышки ствола на уровне продолговатого мозга. При сохраняющихся его связях со спинным мозгом он обеспечивает ритмические сокращения дыхательной мускулатуры, автоматизированный акт дыхания (рис. 22.1).
Деятельность дыхательного центра определяется, в частности, газовым составом крови, зависящим от особенностей внешней среды и метаболических процессов, происходящих в организме. Дыхательный центр в связи с этим иногда называют метаболическим.
Основное значение в формировании дыхательного центра имеют два участка скопления клеток ретикулярной формации в продолговатом мозге (Попова Л.М., 1983). Один из них находится в зоне расположения вентролатеральной порции ядра одиночного пучка - дорсальная респираторная группа (ДРГ), обеспечивающая вдох (инспираторная часть дыхательного центра). Аксоны нейронов этой клеточной группы направляются в передние рога противоположной половины спинного мозга и заканчиваются здесь у мотонейронов, обеспечиваю- щих иннервацию мышц, участвующих в акте дыхания, в частности главной из них - диафрагмы.
Второе скопление нейронов дыхательного центра находится также в продолговатом мозге в зоне расположения двойного ядра. Эта группа нейронов, участвующих в регуляции дыхания, обеспечивает выдох, является экспираторной частью дыхательного центра, она составляет вентральную респираторную группу (ВРГ).
ДРГ интегрирует афферентную информацию от легочных рецепторов растяжения на вдохе, от носоглотки, от гортани и периферических хеморецепторов. Они же управляют нейронами ВРГ и, таким образом, являются ведущим
звеном дыхательного центра. В дыхательном центре ствола мозга находятся многочисленные собственные хеморецепторы, тонко реагирующие на изменения газового состава крови.
Автоматическая система дыхания имеет свой внутренний ритм и регулирует газообмен непрерывно в течение всей жизни, работая по принципу автопилота, при этом влияние коры больших полушарий и корково-ядерных путей на функционирование автоматической системы дыхания возможно, но не обязательно. Вместе с тем на функцию автоматической системы дыхания оказывают влияние проприоцептивные импульсы, возникающие в мышцах, участвующих в процессе акта дыхания, а также афферентная импульсация от хеморецепторов, расположенных в каротидной зоне в области бифуркации общей сонной артерии и в стенках дуги аорты и ее ветвей.
Хеморецепторы и осморецепторы каротидной зоны реагируют на изменение содержания в крови кислорода и углекислого газа, на изменения при этом рН крови и немедленно посылают импульсы к дыхательному центру (пути прохождения этих импульсов пока не изучены), который регулирует дыхательные движения, имеющие автоматизированный, рефлекторный характер. К тому же рецепторы каротидной зоны реагируют на изменение АД и содержание в крови катехоламинов и других химических соединений, влияющих на состояние общей и локальной гемодинамики. Рецепторы дыхательного центра, получая с периферии импульсы, несущие информацию о газовом составе крови и АД, являются чувствительными структурами, определяющими частоту и глубину автомати- зированных дыхательных движений.
Помимо дыхательного центра, расположенного в стволе мозга, на состояние функции дыхания влияют и корковые зоны, обеспечивающие его произвольную регуляцию. Расположены они в коре соматомоторных отделов и медиобазальных структур головного мозга. Есть мнение, что моторные и премоторные области коры по воле человека облегчают, активируют дыхание, а кора медиобазальных отделов больших полушарий тормозит, сдерживает дыхательные движения, влияя и на состояние эмоциональной сферы, а также степень сбалансированности вегетативных функций. Эти отделы коры больших полушарий влияют и на адаптацию функции дыхания к сложным движениям, связанным с поведенческими реакциями, и приспосабливают дыхание к текущим ожидаемым метаболическим сдвигам.
О сохранности произвольного дыхания можно судить по способности бодрствующего человека произвольно или по заданию менять ритм и глубину дыхательных движений, выполнять по команде разнообразные по сложности легочные пробы. Система произвольной регуляции дыхания может функционировать только во время бодрствования. Часть идущих от коры импульсов направляется к дыхательному центру ствола, другая часть импульсов, исходящая от корковых структур, по корково-спинномозговым путям направляется к нейронам передних рогов спинного мозга, а затем по их аксонам - к дыхательной мускулатуре. Управление дыханием при сложных локомоторных движениях контролирует кора больших полушарий. Импульсация, идущая от двигательных зон коры по корково-ядерным и корково-спинномозговым путям к мотонейронам, а затем к мышцам глотки, гортани, языка, шеи и к дыхательной мускулатуре, участвует в осуществлении координации функций этих мышц и адаптации дыхательных движений к таким сложным двигательным актам, как речь, пение, глотание, плавание, ныряние, прыжки, и к другим действиям, связанным с необходимостью изменения ритма дыхательных движений.
Выполнение акта дыхания обеспечивается дыхательной мускулатурой, иннервируемой периферическими мотонейронами, тела которых расположены в двигательных ядрах соответствующих уровней ствола и в боковых рогах спинного мозга. Эфферентная импульсация по аксонам этих нейронов достигает мышц, участвующих в обеспечении дыхательных движений.
Основной, наиболее мощной, дыхательной мышцей является диафрагма. При спокойном дыхании она обеспечивает 90% дыхательного объема. Около 2/3 жизненной емкости легких определяется работой диафрагмы и лишь 1/3 - межреберными мышцами и способствующими акту дыхания вспомогательными мышцами (шеи, живота), значение которых может увеличиваться при некоторых вариантах расстройства дыхания.
Дыхательные мышцы работают беспрерывно, при этом в течение большей части суток дыхание может находиться под двойным контролем (со стороны дыхательного центра ствола и коры больших полушарий). Если нарушается рефлекторное дыхание, обеспечиваемое дыхательным центром, жизнеспособность может поддерживаться только за счет произвольного дыхания, однако в таком случае развивается так называемый синдром «проклятия Ундины» (см. далее).
Таким образом, автоматический акт дыхания обеспечивает главным образом дыхательный центр, входящий в состав ретикулярной формации продолговатого мозга. Дыхательные мышцы, как и дыхательный центр, имеют связи с корой больших полушарий, что позволяет при желании автоматизированное дыхание переключить на осознанное, произвольно управляемое. Временами реализация такой возможности по разным причинам необходима, однако в большинстве случаев фиксация внимания на дыхании, т.е. переключение автоматизированного дыхания на контролируемое, не способствует его улучшению. Так, известный терапевт В.Ф. Зеленин во время одной из лекций просил студентов проследить за своим дыханием и через 1-2 мин предлагал поднять руку тем из них, кому стало дышать труднее. Руку при этом обычно поднимали более половины слушателей.
Функция дыхательного центра может быть нарушена в результате его прямого поражения, например, при черепно-мозговой травме, остром нарушении мозгового кровообращении в стволе и др. Дисфункция дыхательного центра возможна под влиянием избыточных доз седативных препаратов или транквилизаторов, нейролептиков, а также наркотических средств. Возможна и врожден- ная слабость дыхательного центра, которая может проявляться остановками дыхания (апноэ) во время сна.
Острый полиомиелит, боковой амиотрофический склероз, синдром Гийе- на-Барре, миастения, ботулизм, травма шейно-грудного отдела позвоночника и спинного мозга могут обусловить парез или паралич дыхательной мускулатуры и обусловленную этим вторичную дыхательную недостаточность, гипоксию, гиперкапнию.
Если дыхательная недостаточность проявляется остро или подостро, то развивается соответствующая форма дыхательной энцефалопатии. Гипоксия может обусловить снижение уровня сознания, подъем артериального давления, тахикардию, компенсаторные учащение и углубление дыхания. Нарастающие гипоксия и гиперкапния обычно ведут к потере сознания. Диагностика гипоксии и гиперкапнии подтверждается на основании результатов анализа газового состава артериальной крови; это помогает, в частности, отдифференцировать истинную дыхательную недостаточность от психогенной одышки.
Функциональное расстройство и тем более анатомическое повреждение дыхательных центров проводящих путей, соединяющих эти центры со спинным мозгом, и, наконец, периферических отделов нервной системы и дыхательных мышц может вести к развитию дыхательной недостаточности, при этом возможны многообразные формы дыхательных расстройств, характер которых во многом определяется уровнем поражения центральной и периферической нервной системы.
При нейрогенных расстройствах дыхания определение уровня поражения нервной системы нередко способствует уточнению нозологического диагноза, вы- бору адекватной врачебной тактики, оптимизации мероприятий по оказанию помощи больному.
22.3. ДЫХАТЕЛЬНЫЕ РАССТРОЙСТВА ПРИ ПОРАЖЕНИЯХ ГОЛОВНОГО МОЗГА
Двустороннее поражение премоторных зон коры больших полушарий обычно проявляется нарушением произвольного дыхания, потерей способности произвольно менять его ритм, глубину и др., при этом развивается феномен, известный как дыхательная апраксия. При ее наличии у больных иногда нарушен и произвольный акт глотания.
Поражение медиобазальных, прежде всего лимбических структур мозга, спо- собствует расторможенности поведенческих и эмоциональных реакций с появлением при этом своеобразных изменений дыхательных движений во время плача или смеха. Электрическая стимуляция лимбических структур у человека тормозит дыхание и может привести к его задержке в фазе спокойного выдоха. Торможение дыхания обычно сопровождается снижением уровня бодрствования, сонливостью. Прием барбитуратов может провоцировать появление или учащение апноэ во сне. Остановка дыхания иногда является эквивалентом эпилептического припадка. Одним из признаков двустороннего нарушения коркового контроля за дыханием может быть постгипервентиляционное апноэ.
Постгипервентиляционное апноэ - остановка дыхания после серии глубоких вдохов, в результате которых напряжение углекислого газа в артериальной крови падает ниже нормального уровня, и дыхание возобновляется лишь после того, как напряжение углекислого газа в артериальной крови вновь повышается до нормальных значений. Для выявления постгипервентиляционного апноэ больному предлагается сделать 5 глубоких вдохов и выдохов, при этом он не получает других инструкций. У больных, находящихся в состоянии бодрствования, с двусторонним поражением переднего мозга, возникающим в результате структурных или метаболических нарушений, апноэ после окончания глубоких вдохов продолжается более 10 с (12-20 с и больше); в норме же апноэ не возникает или длится не более 10 с.
Гипервентиляция при поражении ствола мозга (длительная, быстрая, достаточно глубокая и спонтанная) возникает у больных с нарушением функций покрышки ствола мозга между нижними отделами среднего мозга и средней третью моста. Страдают парамедианные отделы ретикулярной формации вентральнее водопровода и IV желудочка мозга. Гипервентиляция в случаях такой патологии сохраняется и во время сна, что свидетельствует против ее психогенной природы. Подобное расстройство дыхания возникает и при отравлении цианидами.
Двустороннее поражение корково-ядерных путей приводит к псевдобульбарному параличу, при этом наряду с расстройством фонации и глотания возможно расстройство проходимости верхних дыхательных путей и в связи с этим - появление признаков дыхательной недостаточности.
Поражение дыхательного центра в продолговатом мозге и нарушение функ- ции респираторных трактов может вызвать угнетение дыхания и разнообразные гиповентиляционные синдромы. Дыхание при этом становится поверхностным; дыхательные движения - медленными и неэффективными, возможны задержки дыхания и его прекращение, возникающее обычно во время сна. Причиной поражения дыхательного центра и стойкой остановки дыхания может быть прекращение кровообращения в нижних отделах ствола мозга или их разрушение. В таких случаях развиваются запредельная кома и смерть мозга.
Функция дыхательного центра может быть нарушена в результате прямых патологических влияний, например при черепно-мозговой травме, при нарушениях мозгового кровообращения, при стволовом энцефалите, опухоли ствола, а также при вторичном влиянии на ствол объемных патологических процессов, расположенных поблизости или на расстоянии. Подавление функции дыхательного центра может быть и следствием передозировки некоторых лекарственных средств, в частности седативных препаратов, транквилизаторов, наркотиков.
Возможна и врожденная слабость дыхательного центра, которая может быть причиной внезапной смерти в связи со стойкой остановкой дыхания, происходящей обычно во время сна. Врожденная слабость дыхательного центра обычно считается вероятной причиной внезапной смерти новорожденных.
Дыхательные расстройства при бульбарном синдроме возникают при поражении двигательных ядер каудального отдела ствола и соответствующих черепных нервов (IX, X, XI, XII). Нарушаются речь, глотание, развивается парез глотки, исчезают глоточные и нёбные рефлексы, кашлевой рефлекс. Возникают рас- стройства координации движений, сопряженных с актом дыхания. Создаются предпосылки для аспирации верхних дыхательных путей и развития аспирационной пневмонии. В таких случаях даже при достаточной функции основных ды- хательных мышц возможно развитие асфиксии, угрожающей жизни больного, при этом введение толстого желудочного зонда может усиливать аспирацию и нарушения функции глотки и гортани. В таких случаях целесообразно использовать воздуховод или провести интубацию.
22.4. ДЫХАТЕЛЬНЫЕ НАРУШЕНИЯ ПРИ ПОРАЖЕНИЯХ СПИННОГО МОЗГА, ПЕРИФЕРИЧЕСКОЙ НЕРВНОЙ
СИСТЕМЫ И МЫШЦ
Расстройства дыхания при периферических парезах и параличах, обуслов- ленных поражением спинного мозга или периферической нервной системы на спинномозговом уровне, могут возникать при нарушении функций периферичес- ких двигательных нейронов и их аксонов, принимающих участие в иннервации мышц, обеспечивающих акт дыхания, возможны и первичные поражения этих мышц. Дыхательные нарушения в таких случаях являются следствием вялого пареза или паралича дыхательных мышц и в связи с этим - ослабления, а в тяжелых случаях и прекращения дыхательных движений.
Эпидемический острый полиомиелит, боковой амиотрофический склероз, синдром Гийена-Барре, миастения, ботулизм, травма шейно-грудного отдела позвоночника и спинного мозга и некоторые другие патологические процессы могут обусловить паралич дыхательной мускулатуры и обусловленную этим вторичную дыхательную недостаточность, гипоксию и гиперкапнию. Диагноз подтверждается на основании результатов анализа газового состава артериальной крови, который помогает, в частности, отдифференцировать истинную дыхательную недостаточность от психогенной одышки.
От бронхолегочной дыхательной недостаточности, наблюдающейся при пневмонии, нервно-мышечную дыхательную недостаточность отличают две особенности: слабость дыхательных мышц и ателектазы. По мере прогрессировать слабости дыхательных мышц утрачивается возможность осуществить активный вдох. Кроме того, снижаются сила и эффективность кашля, что препятствует адекватной эвакуации содержимого дыхательных путей. Эти факторы приводят к развитию прогрессирующих милиарных ателектазов в периферических отделах легких, которые, однако, не всегда выявляются при рентгенологическом исследовании. В начале развития ателектазов у больного могут отсутствовать убедительные клинические симптомы, а уровень газов в крови может быть в пределах нормы или несколько ниже.
Дальнейшее нарастание слабости дыхательных мышц и снижение дыхательного объема приводят к тому, что в удлиненные периоды дыхательного цикла спадается все большее и большее число альвеол. Эти изменения отчасти компенсируются учащением дыхания, поэтому еще какое-то время могут отсутствовать выраженные изменения РСО2. Поскольку кровь продолжает омывать спавшиеся альвеолы, не обогащаясь кислородом, в левое предсердие поступает бедная кислородом кровь, что ведет к снижению напряжения кислорода в артериальной крови. Таким образом, самым ранним признаком подострой нервно-мышечной дыхательной недостаточности является умеренно выраженная гипоксия, обусловленная ателектазами.
При острой дыхательной недостаточности, развивающейся в течение не- скольких минут или часов, гиперкапния и гипоксия возникают приблизительно одновременно, но, как правило, первым лабораторным признаком нервно-мы- шечной недостаточности, является умеренная гипоксия.
Другая очень существенная особенность нервно-мышечной дыхательной недостаточности, которую нельзя недооценивать, - это нарастающая утомляемость дыхательных мышц. У больных с развивающейся слабостью мышц при уменьшении дыхательного объема отмечается тенденция к поддержанию РСО2 на прежнем уровне, однако уже ослабленные дыхательные мышцы не могут вынести такого напряжения и быстро утомляются (особенно диафрагма). Поэтому независимо от дальнейшего течения основного процесса при синдроме Гийена-Барре, миастении или ботулизме дыхательная недостаточность может развиться очень быстро из-за нарастающей утомляемости дыхательных мышц.
При повышенной утомляемости дыхательных мышц у больных при усиленном дыхании напряжение обусловливает появление пота в области бровей и умеренную тахикардию. Когда развивается слабость диафрагмы, брюшное дыха- ние становится парадоксальным и сопровождается западением живота во время вдохов. Вслед за этим вскоре возникают задержки дыхания. Интубацию и вентиляцию с перемежающимся положительным давлением необходимо начинать проводить именно в этот ранний период, не дожидаясь, пока постепенно будет
возрастать потребность в вентиляции легких и слабость дыхательных движений примет выраженный характер. Такой момент наступает, когда жизненная емкость легких достигает 15 мл/кг или раньше.
Повышенная утомляемость мышц может быть причиной нарастающего снижения жизненной емкости легких, однако этот показатель в более поздних стадиях иногда стабилизируется, если мышечная слабость, достигнув максимальной выраженности, в дальнейшем не увеличивается.
Причины гиповентиляции легких вследствие дыхательной недостаточности при интактных легких многообразны. У неврологических больных они могут быть следующими:
1) угнетение дыхательного центра производными морфина, барбитуратами, некоторыми общими анестетиками или поражение его патологическим процессом в покрышке ствола мозга на понтомедуллярном уровне;
2) повреждение проводящих путей спинного мозга, в частности на уровне респираторного тракта, по которому эфферентные импульсы от дыхательного центра достигают периферических мотонейронов, иннервирующих дыхательные мышцы;
3) поражение передних рогов спинного мозга при полиомиелите или боковом амиотрофическом склерозе;
4) нарушение иннервации дыхательной мускулатуры при дифтерии, синдроме Гийена-Барре;
5) нарушения проведения импульсов через нервно-мышечные синапсы при миастении, отравлении ядом кураре, ботулотоксинами;
6) поражения дыхательной мускулатуры, обусловленные прогрессирующей мышечной дистрофией;
7) деформации грудной клетки, кифосколиоз, анкилозирующий спондилоартрит; обструкция верхних дыхательных путей;
8) синдром Пиквика;
9) идиопатическая гиповентиляция;
10) метаболический алкалоз, сопряженный с потерей калия и хлоридов вследствие неукротимой рвоты, а также при приеме диуретиков и глюкокортикоидов.
22.5. НЕКОТОРЫЕ СИНДРОМЫ РАССТРОЙСТВ
ДЫХАНИЯ НЕВРОГЕННОГО ПРОИСХОЖДЕНИЯ
Синдром диафрагмального нерва (синдром Коффарта) - односторонний па- ралич диафрагмы вследствие поражения диафрагмального нерва, состоящего преимущественно из аксонов клеток передних рогов сегмента CIV спинного мозга. Проявляется учащением, неравномерностью выраженности дыхательных экскурсий половин грудной клетки. На стороне поражения при вдохе отмечается напряжение шейных мышц и западение брюшной стенки (парадоксальный тип дыхания). При рентгеноскопии выявляется подъем парализованного купола диафрагмы при вдохе и опускание его при выдохе. На стороне поражения возможен ателектаз в нижней доле легкого, тогда купол диафрагмы на стороне поражения оказывается постоянно приподнятым. Поражение диафрагмы ведет к развитию парадоксального дыхания (симптом парадоксальной подвижности диафрагмы, или диафрагмальный симптом Дюшенна). При параличе диафрагмы
дыхательные движения осуществляются в основном межреберными мышцами. В таком случае при вдохе отмечается западение надчревной области, а при выдохе - ее выпячивание. Синдром описал французский врач G.B. Duchenne
(1806-1875).
Паралич диафрагмы может быть обусловлен и поражением спинного мозга (сегменты СIII-СV), в частности при полиомиелите, может быть следствием внутрипозвоночной опухоли, сдавления или травматического поражения диа- фрагмального нерва с одной или с обеих сторон в результате травмы или опухоли средостения. Паралич диафрагмы с одной стороны зачастую проявляется одышкой, снижением жизненной емкости легких. Двусторонний паралич диафрагмы наблюдается реже: в таких случаях степень выраженности дыхательных нарушений особенно велика. При параличе диафрагмы учащается дыхание, возникает гиперкапническая дыхательная недостаточность, характерны пара- доксальные движения передней брюшной стенки (при вдохе она втягивается). Жизненная емкость легких снижается в большей степени при вертикальном положении больного. При рентгенографии грудной клетки выявляется элевация (релаксация и высокое стояние) купола на стороне паралича (при этом надо учитывать, что в норме правый купол диафрагмы расположен приблизительно на 4 см выше левого), нагляднее паралич диафрагмы представляется при рентгеноскопии.
Депрессия дыхательного центра - одна из причин истинной гиповентиляции легких. Она может быть обусловлена поражением покрышки ствола на пон- томедуллярном уровне (энцефалит, кровоизлияние, ишемический инфаркт, травматическое поражение, опухоль) или угнетением его функции производными морфина, барбитуратами, наркотическими средствами. Депрессия дыхательного центра проявляется гиповентиляцией в связи с тем, что стимулирующий дыхание эффект углекислого газа снижен. Она обычно сопровождается угнетением кашлевого и глоточного рефлексов, что приводит к застою бронхи- ального секрета в воздухоносных путях. В случае умеренного поражения структур дыхательного центра его депрессия проявляется прежде всего периодами апноэ лишь во время сна. Ночные апноэ - состояние во время сна, характеризующееся прекращением прохождения воздушного потока через нос и рот продолжительностью более 10 с. Такие эпизоды (не более 10 за ночь) возможны и у здоровых лиц в так называемые REM-периоды (период быстрого сна с движениями глазных яблок). У больных с патологическими ночными апноэ обычно возникает более 10 апноэтических пауз в течение ночного сна. Ночные апноэ могут быть обструктивными (обычно сопровождаются храпом) и центральными, обусловленным угнетением активности дыхательного центра. Появление патологических ночных апноэ представляет опасность для жизни, при этом больные умирают во сне.
Идиопатическая гиповентиляция (первичная идиопатическая гиповентиляция, синдром «проклятия Ундины») проявляется на фоне отсутствия патологии легких и грудной клетки. Последнее из названий порождено мифом о злой фее Ундине, которая наделена способностью лишать возможности непроизвольного дыхания у влюбляющихся в нее молодых людей, и они вынуждены волевыми усилиями контролировать каждый свой вдох. Страдают таким недугом (функциональной недостаточностью дыхательного центра) чаще мужчины в возрасте 20-60 лет. Заболевание характеризуется общей слабостью, повышенной утомляемостью, головными болями, одышкой при физической нагрузке. Типична синюшность кожных покровов, более выраженная во время сна, при
этом обычны гипоксия и полицитемия. Нередко во сне дыхание становится периодическим. Больные с идиопатической гиповентиляцией обычно имеют повышенную чувствительность к седативным препаратам, центральным анестетикам. Иногда синдром идиопатической гиповентиляции дебютирует на фоне переносимой острой респираторной инфекции. Со временем к прогрессирующей идиопатической гиповентиляции присоединяется правосердечная декомпенсация (увеличение размеров сердца, гепатомегалия, набухание шейных вен, периферические отеки). При исследовании газового состава крови отмечается повышение напряжения углекислого газа до 55-80 мм рт.ст. и снижение напряжения кислорода. Если больной волевым усилием добивается учащения дыхательных движений, то газовый состав крови может практически нормализоваться. При неврологическом обследовании больного обычно не выявляется какая-либо очаговая патология ЦНС. Предполагаемая причина синдрома - врожденная слабость, функциональная недостаточность дыхательного центра.
Асфиксия (удушье) - остро или подостро развивающееся и угрожающее жизни патологическое состояние, обусловленное недостаточностью газообмена в легких, резким снижением содержания в крови кислорода и накоплением углекислого газа. Асфиксия ведет к выраженным расстройствам метаболизма в тканях и органах и может привести к развитию в них необратимых изменений. Причиной асфиксии могут быть расстройство внешнего дыхания, в частности нарушения проходимости дыхательных путей (спазм, окклюзия или сдавление) - механическая асфиксия, а также паралич или парез дыхательной мускулатуры (при полиомиелите, боковом амиотрофическом склерозе и др.), уменьшение дыхательной поверхности легких (пневмония, туберкулез, опухоль легких и др.), пребывание в условиях низкого содержания кислорода в окружающем воздухе (высокогорье, высотные полеты).
Внезапная смерть во сне может наступить у людей любого возраста, но чаще встречается у новорожденных - синдром внезапной смерти новорожденных, или «смерть в колыбели». Этот синдром рассматривается как своеобразная форма ночного апноэ. Следует учитывать, что у младенцев грудная клетка легко спадается; в связи с этим у них может наблюдаться патологическая экскурсия грудной клетки: она спадается при вдохе. Состояние усугубляется недостаточной координацией сокращения дыхательной мускулатуры ввиду нарушения ее ин- нервации. Помимо этого, при транзиторной обструкции воздухоносных путей у новорожденных в отличие от взрослых отсутствует соответствующий прирост дыхательных усилий. Кроме того, у младенцев с гиповентиляцией в связи со слабостью дыхательного центра отмечается высокая вероятность инфицирования верхних дыхательных путей.
22.6. НАРУШЕНИЯ РИТМА ДЫХАНИЯ
Поражение головного мозга нередко ведет к нарушениям ритма дыхания. Особенности возникающего при этом патологического дыхательного ритма могут способствовать топической диагностике, а иногда и определению характера основного патологического процесса в мозге.
Дыхание Куссмауля (большое дыхание) - патологическое дыхание, характери- зующееся равномерными редкими регулярными дыхательными циклами: глубоким шумным вдохом и усиленным выдохом. Наблюдается обычно при метабо-
лическом ацидозе вследствие неконтролируемого течения сахарного диабета или хронической почечной недостаточности у больных в тяжелом состоянии в связи с дисфункцией гипоталамического отдела мозга, в частности при диабетической коме. Этот тип дыхания описал немецкий врач A. Kussmaul (1822-1902).
Дыхание Чейна-Стокса - периодическое дыхание, при котором чередуются фазы гипервентиляции (гиперпноэ) и апноэ. Дыхательные движения после очередного 10-20-секундного апноэ имеют нарастающую, а после достижения максимального размаха - уменьшающуюся амплитуду, при этом фаза гипервентиляции обычно длительнее фазы апноэ. При дыхании Чейна-Стокса чувствительность дыхательного центра к содержанию СО2 всегда повышена, средний вентиляционный ответ на СО2 примерно в 3 раза выше нормы, минутный объем дыхания в целом всегда повышен, постоянно отмечаются гипервентиляция и газовый алкалоз. Дыхание Чейна-Стокса обычно обусловлено нарушением нейрогенного контроля за актом дыхания в связи с интракраниальной патологией. Причиной его могут быть и гипоксемия, замедление кровотока и застойные явления в легких при сердечной патологии. F. Plum и соавт. (1961) доказали первичное нейрогенное происхождение дыхания Чей- на-Стокса. Кратковременно дыхание Чейна-Стокса может наблюдаться и у здоровых, но непреодолимость периодичности дыхания всегда является следствием серьезной мозговой патологии, ведущей к снижению регулирующего влияния переднего мозга на процесс дыхания. Дыхание Чейна-Стокса возможно при двустороннем поражении глубинных отделов больших полушарий, при псевдобульбарном синдроме, в частности при двусторонних инфарктах мозга, при патологии в диэнцефальной области, в стволе мозга выше уровня верхней части моста, может быть следствием ишемических или травматических повреждений этих структур, нарушений метаболизма, гипоксии мозга в связи с сердечной недостаточностью, уремией и др. При супратенториальных опухолях внезапное развитие дыхания Чейна-Стокса может быть одним из признаков начинающегося транстенториального вклинения. Периодическое дыхание, напоминающее дыхание Чейна-Стокса, но с укороченными циклами может быть следствием выраженной внутричерепной гипертензии, приближающейся к уровню перфузионного артериального давления в мозге, при опухолях и других объемных патологических процессах в задней черепной ямке, а также при кровоизлияниях в мозжечок. Периодическое дыхание с гипервентиляцией, чередующейся с апноэ, может быть и следствием поражения понтомедуллярного отдела ствола мозга. Этот тип дыхания описали шотландские врачи: в 1818 г. J. Cheyne (1777-1836) и несколько позже - W. Stokes (1804-1878).
Синдром центральной неврогенной гипервентиляции - регулярное быстрое (около 25 в 1 мин) и глубокое дыхание (гиперпноэ), наиболее часто возникающее при поражении покрышки ствола мозга, точнее - парамедианной ретикулярной формации между нижними отделами среднего мозга и средней третью моста. Дыхание такого типа встречается, в частности, при опухолях среднего мозга, при компрессии среднего мозга вследствие тенториального вклинения и в связи с этим при обширных геморрагических или ишемических очагах в больших полушариях. В патогенезе центральной нейрогенной вентиляции ведущим фактором является раздражение центральных хеморецепторов в связи со снижением рН. При определении газового состава крови в случаях центральной нейрогенной гипервентиляции выявляется респираторный алкалоз.
Падение напряжения CO2 с развитием алкалоза может сопровождаться тетанией. Низкая концентрация бикарбонатов и близкая к норме рН артериальной
крови (компенсированный дыхательный алкалоз) отличают хроническую гипервентиляцию от острой. При хронической гипервентиляции больной может жаловаться на кратковременные синкопальные состояния, ухудшения зрения, обусловленные нарушениями мозгового кровообращения и снижением напряжения CO2 в крови.
Центральная неврогенная гиповентиляция может наблюдаться при углублении коматозного состояния. Появление на ЭЭГ медленных волн с высокой амплитудой указывает на гипоксическое состояние.
Апнейстическое дыхание характеризуется удлиненным вдохом с последующей задержкой дыхания на высоте вдоха («инспираторный спазм») - следствие судорожного сокращения дыхательных мышц в фазе вдоха. Такое дыхание свидетельствует о повреждении средних и каудальных отделов покрышки моста мозга, участвующих в регуляции дыхания. Апнейстическое дыхание может быть одним из проявлений ишемического инсульта в вертебральнобазилярной системе, сопровождающегося формированием инфарктного очага в области моста мозга, а также при гипогликемической коме, иногда наблюдается при тяжелых формах менингита. Может сменяться дыханием Биота.
Биотовское дыхание - форма периодического дыхания, характеризующегося чередованием учащенных равномерных ритмических дыхательных движений с длительными (до 30 с и более) паузами (апноэ).
Наблюдается при органических поражениях мозга, расстройствах кровообращения, тяжелых интоксикациях, шоке и других патологических состояниях, сопровождающихся глубокой гипоксией продолговатого мозга, в частности расположенного в нем дыхательного центра. Эту форму дыхания описал французский врач С. Biot (род. в 1878 г.) при тяжелой форме менингита.
Хаотическое, или атактическое, дыхание - беспорядочные по частоте и глубине дыхательные движения, при этом поверхностные и глубокие вдохи чередуются в случайном порядке. Также нерегулярны и дыхательные паузы в форме апноэ, длительность которых может быть до 30 с и более. Дыхательные движения в тяжелых случаях имеют тенденцию к замедлению вплоть до остановки. Атактическое дыхание обусловлено дезорганизацией нейрональных образований, генерирующих дыхательный ритм. Нарушение функций продолговатого мозга наступает подчас задолго до падения АД. Может возникать при патологических процессах в субтенториальном пространстве: при кровоизлияниях в мозжечок, мост мозга, тяжелой черепно-мозговой травме, вклинении миндалин мозжечка в большое затылочное отверстие при субтенториальных опухолях и др., а также при непосредственном поражении продолговатого мозга (сосудистая патология, сирингобульбия, демиелинизирующие заболевания). В случаях атаксии дыхания необходимо рассмотреть вопрос о переводе больного на ИВЛ.
Групповое периодическое дыхание (кластерное дыхание) - возникающие при поражении нижних отделов моста и верхних отделов продолговатого мозга группы дыхательных движений с нерегулярными паузами между ними. Возможной причиной этой формы нарушения дыхательного ритма может быть болезнь Шая-Дрейджера.
Гаспинг-дыхание (агональное, терминальное дыхание) - патологическое дыхание, при котором вдохи редкие, короткие, судорожные, максимальной глубины, а ритм дыхания урежен. Наблюдается при выраженной мозговой гипоксии, а также при первичном или вторичном поражении продолговатого мозга. Остановке дыхания могут способствовать угнетающие функции продолговатого мозга седативные и наркотические препараты.
Стридорозное дыхание (от лат. stridor - шипение, свист) - шумное шипящее или сипящее, иногда скрипучее дыхание, более выраженное при вдохе, возникающее в связи с сужением просвета гортани и трахеи. Чаще является признаком ларингоспазма или ларингостеноза при спазмофилии, истерии, черепно-мозговой травме, эклампсии, аспирации жидкости или твердых частиц, раздражения ветвей блуждающего нерва при аневризме аорты, зобе, медиастинальной опухоли или инфильтрате, аллергическом отеке гортани, ее травматическом или онкологическом поражении, при дифтерийном крупе. Выраженное стридорозное дыхание ведет к развитию механической асфиксии.
Инспираторная одышка - признак двустороннего поражения нижних отделов ствола мозга, обычно проявление терминальной стадии заболевания.
22.7. ЛЕЧЕНИЕ ПРИ НАРУШЕНИЯХ ДЫХАНИЯ У БОЛЬНЫХ С ОРГАНИЧЕСКОЙ ПАТОЛОГИЕЙ НЕРВНОЙ СИСТЕМЫ
В случаях нарушения проходимости верхних дыхательных путей эффективной может быть санация полости рта. При снижении силы выдоха и кашлевых движений показаны дыхательные упражнения и массаж грудной клетки. При необходимости следует пользоваться воздуховодом или трахеостомой, иногда возникают показания к трахеотомии.
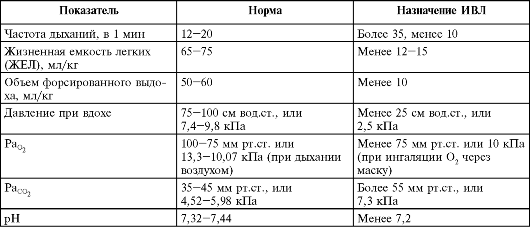
В случае слабости дыхательных мышц может быть показана искусственная вентиляция легких (ИВЛ). Для поддержания проходимости дыхательных путей следует провести интубацию, после чего при необходимости возможно подключение аппарата ИВЛ с перемежающимся положительным давлением. Подключение аппарата искусственного дыхания проводится до развития выраженной утомляемости дыхательных мышц при жизненной емкости легких (ЖЕЛ) 12-15 мл/кг. Основные показания к назначению ИВЛ см. в табл. 22.2. Различную степень вентиляции с перемежающимся положительным давлением при снижении обмена СО2 можно заменить при ИВЛ полной автоматической вентиляцией, при этом критической обычно признается ЖЕЛ, равная 5 мл/кг. Для предотвращения образования ателектазов в легких и утомления дыхательных мышц вначале требуется 2-3 дыхания в 1 мин, но по мере нарастания дыхательной недостаточности необходимое число дыхательных движений обычно доводится до 6-9 в 1 мин. Благоприятным считают режим ИВЛ, обеспечивающий поддержание РаО2 на уровне 100 мм рт.ст. и РаСО2 на уровне 40 мм рт.ст. Больному, находящемуся в сознании, предоставляется максимальная возможность использовать собственное дыхание, но не допуская утомления дыхательных мышц. В последующем необходимо периодически проводить контроль за содержанием газов в крови, обеспечивать поддержание проходимости интубационной трубки, проводить увлажнение вводимого воздуха и следить за его температурой, которая должна быть около 37?C.
Отключение аппарата ИВЛ требует осмотрительности и осторожности, лучше во время синхронизированной перемежающейся принудительной вентиляции (ППВ), так как в этой фазе ИВЛ больной максимально использует собственные дыхательные мышцы. Прекращение ИВЛ считают целесообразным при спонтанной жизненной емкости легких более 15 мл/кг, мощности вдоха 20 см вод.ст., PaO2 более 100 мм рт.ст. и напряжении кислорода во вдыхаемом
Таблица 22.2. Основные показания к назначению ИВЛ (Попова Л.М., 1983; Зильбер А.П., 1984)
воздухе 40%. Переход на самостоятельное дыхание происходит постепенно, при этом ЖЕЛ выше 18 мл/кг. Затрудняют переход с ИВЛ на самостоятельное дыхание гипокалиемия с алкалозом, неполноценное питание больного и особенно гипертермия тела.
После экстубации в связи с подавленностью глоточного рефлекса больного не следует в течение суток кормить через рот, в последующем в случае сохранности бульбарных функций можно кормить, применяя первое время для этой цели тщательно протертую пищу.
При нейрогенных дыхательных расстройствах, обусловленных органической церебральной патологией, необходимо провести лечение основного заболевания (консервативное или нейрохирургическое).
22.8. НАРУШЕНИЯ ДЫХАНИЯ ФУНКЦИОНАЛЬНОГО
ХАРАКТЕРА
При нарушениях дыхания функционального характера проявлением вегетативной дисфункции может быть одышка, провоцируемая эмоциогенным стрессом, нередко возникающая при неврозах, в частности при истерическом неврозе, а также при вегетативно-сосудистых пароксизмах. Пациенты такую одышку обычно объясняют как реакцию на ощущение нехватки воздуха. Психогенные респираторные нарушения проявляются прежде всего форсированным поверхностным дыханием с беспричинным учащением и углублением его вплоть до развития «дыхания загнанной собаки» на высоте аффективного напряжения. Частые короткие дыхательные движения могут чередоваться с глубокими вдохами, не приносящими чувства облегчения, и последующей непродолжительной задержкой дыхания. Волнообразное нарастание частоты и амплитуды дыхательных движений с последующим их уменьшением и возникновением коротких пауз между этими волнами может создавать впечатление неустойчивого дыхания по типу Чейна-Стокса. Наиболее характерны, однако, пароксизмы частого поверхностного дыхания грудного типа с быстрым пере-
ходом от вдоха к выдоху и невозможностью длительной задержки дыхания. Приступам психогенной одышки обычно сопутствуют ощущения сердцебиения, усиливающегося при волнении, кардиалгия.
Пациенты подчас воспринимают нарушения дыхания как признак серьезной легочной или сердечной патологии. Тревога за состояние своего соматического здоровья может провоцировать и один из синдромов психогенных вегетативных нарушений с преимущественным расстройством функции дыхания, наблюдаемый обычно у подростков и молодых людей - синдром «дыхательного корсета», или «солдатского сердца», для которого характерны вегетативно-невротические расстройства дыхания и сердечной деятельности, проявляющиеся пароксизмами гипервентиляции, при этом наблюдаются одышка, шумное, стонущее дыхание. Возникающие при этом ощущения нехватки воздуха и невозможности полного вдоха нередко сочетаются со страхом смерти от удушья или остановки сердца и могут оказаться следствием маскированной депрессии.
Почти постоянная или резко усиливающаяся при аффективных реакциях нехватка воздуха и иногда сопутствующее ей ощущение заложенности в груди могут проявляться не только при наличии психотравмирующих внешних факторов, но и при эндогенных изменениях состояния эмоциональной сферы, которые обычно носят циклический характер. Вегетативные, в частности дыхательные, расстройства тогда становятся особенно значительными в стадии депрессии и проявляются на фоне подавленного настроения, нередко в сочетании с жалобами на выраженную общую слабость, головокружение, нарушение цикличности смены сна и бодрствования, прерывистость сна, кошмарные сновидения и пр.
Затянувшаяся функциональная одышка, чаще проявляющаяся поверхностными учащенными углубленными дыхательными движениями, обычно сопровождается нарастанием дыхательного дискомфорта и может привести к развитию гипервентиляции. У больных с различными вегетативными нарушениями дыхательный дискомфорт, в том числе одышка, встречаются более чем в 80% случаев (Молдовану И.В., 1991).
Гипервентиляцию, обусловленную функциональной одышкой, иногда следует дифференцировать от компенсаторной гипервентиляции, которая может быть обусловлена первичной патологией дыхательной системы, в частности пневмонией. Пароксизмы психогенных дыхательных нарушений необходимо дифференцировать также от острой дыхательной недостаточности, обусловленной интерстициальным отеком легких или синдромом бронхиальной обструкции. Истинная острая дыхательная недостаточность сопровождается сухими и влажными хрипами в легких и отделением мокроты во время или после окончания приступа; прогрессирующая артериальная гипоксемия способствует в этих случаях развитию нарастающего цианоза, резкой тахикардии и артериальной гипертензии. Для пароксизмов психогенной гипервентиляции характерно близкое к нормальному насыщение артериальной крови кислородом, что делает для больного возможным сохранять горизонтальное положение в постели с низким изголовьем.
Жалобы на удушье при нарушениях дыхания функционального характера нередко сочетаются с усиленной жестикуляцией, чрезмерной подвижностью или явным двигательным беспокойством, которые не оказывают отрицательного влияния на общее состояние пациента. Психогенный приступ, как правило, не сопровождается цианозом, существенными изменениями пульса, возможно повышение артериального давления, но оно обычно весьма умеренное. Хрипы в легких не выслушиваются, выделения мокроты нет. Психогенные респираторные
нарушения возникают обычно под влиянием психогенного раздражителя и начинаются нередко с резкого перехода от нормального дыхания к выраженному тахипноэ, часто с расстройством ритма дыхания на высоте пароксизма, который прекращается нередко одномоментно, иногда это происходит при переключении внимания больного или с помощью других психотерапевтических приемов.
Еще одним проявлением функционального расстройства дыхания является психогенный (привычный) кашель. В связи с этим в 1888 г. Ж. Шарко (Charcot J., 1825-1893) писал о том, что иногда встречаются такие больные, которые кашляют не переставая, с утра до вечера, им едва остается немного времени, чтобы что-нибудь съесть или выпить. Жалобы при психогенном кашле разнообразны: сухость, жжение, щекотание, першение во рту и в глотке, онемение, ощущение прилипших к слизистой оболочке крошек во рту и в глотке, стеснение в горле. Невротический кашель чаще сухой, хриплый, монотонный, иногда громкий, лающий. Его могут провоцировать резкие запахи, быстрая смена погоды, аффективное напряжение, которое проявляется в любое время суток, возникает подчас под влиянием тревожных мыслей, опасения «как бы чего не вышло». Психогенный кашель иногда сочетается с периодическим ларингоспазмом и с внезапно наступающими и подчас также внезапно прекращающимися расстройствами голоса. Он становится хриплым, с изменчивой тональностью, в некоторых случаях сочетается со спастической дисфонией, временами переходящей в афонию, которая в таких случаях может сочетаться с достаточной звучностью кашля, кстати, обычно не мешающего сну. При перемене настроения больного голос его может приобретать звучность, пациент активно участвует в интересующей его беседе, может смеяться и даже петь.
Психогенный кашель обычно не поддается лечению препаратами, подавляющими кашлевой рефлекс. Несмотря на отсутствие признаков органической патологии дыхательной системы, больным нередко назначают ингаляции, кортикостероиды, что нередко укрепляет у пациентов убежденность в наличии у них заболевания, представляющего опасность.
Больные с функциональными нарушениями дыхания часто тревожно-мнительны, склонны к ипохондрии. Некоторые из них, например, уловив определенную зависимость самочувствия от погоды, настороженно следят за метеосводками, за сообщениями в печати о предстоящих «плохих» днях по состоянию атмосферного давления и т.п., ждут наступления этих дней со стра- хом, при этом состояние их на самом деле в это время значительно ухудшается, даже если напугавший больного метеорологический прогноз не сбывается.
При физических нагрузках у людей с функциональной одышкой частота дыхательных движений увеличивается в большей степени, чем у здоровых людей. Временами больные испытывают чувство тяжести, давления в области сердца, возможны тахикардия, экстрасистолия. Приступу гипервентиляции нередко предшествует ощущение нехватки воздуха, боли в области сердца. Химический и минеральный состав крови при этом нормальны. Приступ проявляется обычно на фоне признаков неврастенического синдрома, нередко с элементами обсессивно-фобического синдрома.
В процессе лечения таких больных прежде всего желательно устранить психотравмирующие факторы, воздействующие на больного и имеющие для него важное значение. Наиболее эффективны методы психотерапии, в частности рациональной психотерапии, приемы релаксации, работа с логопедом-психологом, психотерапевтические беседы с членами семьи пациента, лечение седативными препаратами, по показаниям - транквилизаторами и антидепрессантами.