Офтальмология: учебник для вузов / Под ред. Е.А. Егорова - 2010. - 240 с.
|
|
|
|
ГЛАВА 5. ФИЗИОЛОГИЧЕСКАЯ ОПТИКА
Содержание главы
■ Геометрическая оптика
■ Оптическая система глаза
• Виды рефракции глаза
• Возрастные изменения рефракции
• Определение клинической рефракции
■ Аккомодация
■ Отдельные виды клинической рефракции
• Эмметропия
• Гиперметропия
• Миопия
• Астигматизм
■ Принципы коррекции аметропий
• Очковая коррекция
• Контактная коррекция
• Хирургическая коррекция
ГЕОМЕТРИЧЕСКАЯ ОПТИКА
Геометрическая оптика изучает правила распространения света и образования изображений с помощью линз.
В однородной среде свет распространяется прямолинейно. Однако при прохождении светового пучка через границу раздела двух прозрачных сред, в которых скорость распространения света различна, направление лучей изменяется. Возникают два феномена - отражение и преломление света. Преломление света в оптической системе зависит от формы поверхности, разделяющей две оптические среды, и показателей преломления обеих сред.
Призма
Призма - тело треугольной формы. При прохождении света через призму происходит отклонение лучей по направлению к основанию призмы. Призматические линзы используют для уменьшения гетерофории (дисбаланса тонуса глазодвигательных мышц), диплопии при параличе глазодвигательных мышц и исправления косоглазия.
Линзы
Липза -
тело, которое ограничено двумя преломляющими поверхностями, из которых
хотя бы одна является поверхностью вращения. Главным фокусом обозначают
точку на оптической оси, где пересекаются после преломления исходно
параллельные этой оси лучи. Расстояние от главной плоскости линзы до
главного фокуса называют главным фокусным расстоянием. Оптическая, или преломляющая сила (рефракция) липзы -
величина, обратная главному фокусному расстоянию. Ее измеряют в
диоптриях (дптр). За 1 дптр принята оптическая сила линзы с фокусным
расстоянием
Различают сферические, цилиндрические и торические, а также афокальные линзы.
Сферические линзы наиболее простые. В соответствии с их формой выделяют плосковогнутые, плосковыпуклые, двояковыпуклые, двояковогнутые, выпукло-вогнутые и вогнуто-выпуклые линзы. Все сферические линзы в зависимости от направления отклонения лучей после преломления подразделяют на собирательные и рассеивающие.
• Собирательные линзы (плосковыпуклые, двояковыпуклые и выпукло-вогнутые) преломляют лучи по направлению к оптической оси, а их фокус находится позади линзы (рис. 5.1). Данные линзы обозначают знаком «+» (они увеличивают изображение) и латинским словом «convex».
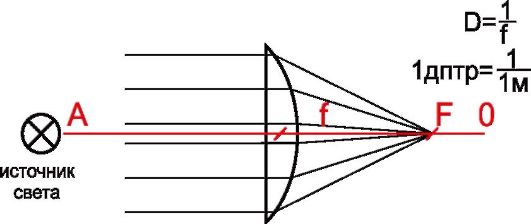
Рис. 5.1. Строение и действие плосковыпуклой сферической линзы: AO - оптическая ось; F - главный фокус; f - главное фокусное расстояние; Д - преломляющая сила линзы
• Рассеивающие линзы (плосковогнутые, двояковогнутые и вогнутовыпуклые) характеризуются отклонением лучей от оптической оси после преломления, при этом их фокус расположен впереди линзы (рис. 5.2). Такие линзы обозначают знаком «-» (они уменьшают изображение) и латинским словом «concav».
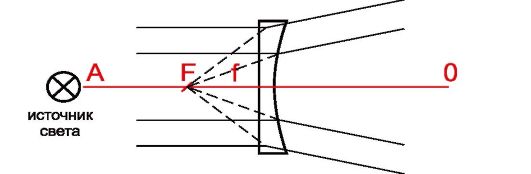
Рис. 5.2. Строение и действие плосковогнутой сферической линзы: AO - оптическая ось; F - главный фокус; f - главное фокусное расстояние
Действие сферических линз называют стигматическим (греч. stigma - точка), поскольку лучи от точки после преломления образуют также точку, которая, однако, имеет другой размер и перевернутую ориентацию (рис. 5.3).
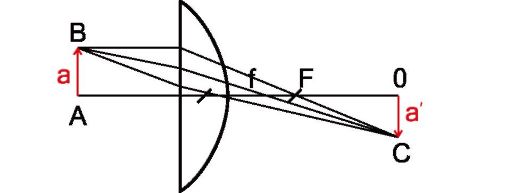
Рис. 5.3. Формирование изображения собирательной сферической линзой: a - рассматриваемый предмет; а' - изображение предмета; AO - оптическая ось; F - главный фокус; F' - один из фокусов, образованный собирающимися лучами, идущими от предмета; ВС - лучи, проходящие через главную точку линзы
Цилиндрические и торические линзы преломляют только те лучи, которые перпендикулярны оси цилиндра (тора), в то время как параллельные ей лучи проходят без преломления. При этом лучи от точки преобразуются в коноид Штурма (астигматическое действие). Мерой астигматизма называют разность преломляющей силы в двух главных сечениях.
ОПТИЧЕСКАЯ СИСТЕМА ГЛАЗА
В функциональном отношении глаз можно разделить на два основных отдела - светопроводящий и световоспринимающий (сетчатку). Светопроводящий отдел включает роговицу, влагу передней камеры,
хрусталик и стекловидное тело. Лучи, отраженные от рассматриваемых объектов, проходят через прозрачные среды глаза, преломляясь на передней и задней поверхностях роговицы и хрусталика.
Виды рефракции глаза
Выделяют физическую и клиническую рефракцию глаза.
Физическая рефракция - преломляющая сила оптической системы глаза. Она составляет около 60-65 дптр: на роговицу приходится 40- 45 дптр, на хрусталик (в покое аккомодации) - 18-20 дптр. Точные расчеты показателей оптической системы глаза используют при проведении рефракционных операций, кератопластики и кератопротезирования, имплантации искусственной интраокулярной линзы.
Клиническая рефракция - положение главного фокуса оптической системы глаза по отношению к сетчатке, т.е. его соответствие длине оптической оси глаза.
• В зависимости от участия аккомодации различают статическую и динамическую клиническую рефракцию:
- cтатическая рефракция характеризует положение главного фокуса по отношению к сетчатке в состоянии максимального расслабления аккомодации. При этом глаз устанавливается к дальнейшей точке ясного зрения - максимально удаленной от глаза точке, которая отчетливо видна при полном покое аккомодации;
- динамическая рефракция характеризует соотношение преломляющей способности глаза и длины его оптической оси при работе аккомодации. При максимальном напряжении аккомодации глаз устанавливается к ближайшей точке ясного зрения - наиболее близко расположенной к глазу четко различимой точке.
• В зависимости от соответствия главного фокуса длине оптической оси глаза выделяют эмметропическую и аметропическую рефракцию.
- эмметропия (греч. emmetros - соразмерный, opsis - зрение) характеризуется соответствием преломляющей силы глаза длине его оптической оси. При данном виде клинической рефракции главный фокус находится на сетчатке, где собираются параллельные лучи (рис. 5.4). Так как параллельные лучи идут от бесконечно удаленных предметов, то дальнейшая точка ясного зрения при эмметропии расположена в бесконечности;
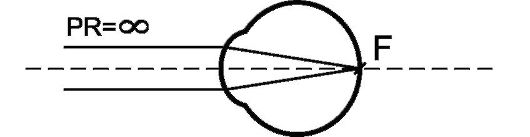
Рис. 5.4. Преломление лучей в глазу с эмметропической рефракцией: PR - дальнейшая точка ясного зрения; F - главный фокус глаза
- аметропия (греч. ametros -
несоразмерный) характеризуется несоответствием преломляющей силы глаза
длине его оптической оси. Несоразмерная рефракция может быть
обусловлена сильной или слабой преломляющей способностью глаза при
нормальном размере переднезадней оси глаза (рефракционная аметропия), а
также увеличением или уменьшением длины глазного яблока при нормальной
преломляющей способности (осевая аметропия). Выделяют два вида
аметропии: миопию (близорукость) и гиперметропию (дальнозоркость). Миопия -
вид клинической рефракции, при которой главный фокус расположен перед
сетчаткой. Чтобы переместить главный фокус на сетчатку при миопии
необходимо ослабить преломляющую способность глаза с помощью
рассеивающей линзы, помещенной между глазом и рассматриваемым предметом
(рис. 5.5). Дальнейшая точка ясного зрения при миопии расположена на
некотором расстоянии перед глазом (менее
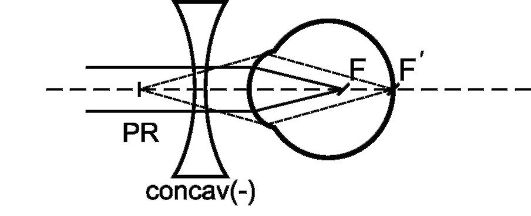
Рис. 5.5. Преломление лучей в глазу с миопической рефракцией: PR - дальнейшая точка ясного зрения; F - главный фокус глаза; F' - фокус, образованный лучами после преломления рассеивающей линзой
Гиперметропия - разновидность клинической рефракции, при которой главный фокус расположен позади сетчатки. Для перемещения главного фокуса на сетчатку при гиперметропии нужно усилить преломляющую способность глаза с помощью собирательной линзы. Дальнейшая точка ясного зрения при гиперметропии расположена на
некотором расстоянии позади глаза, то есть в отрицательной части пространства (рис. 5.6).
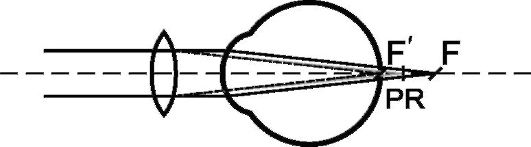
Рис. 5.6. Преломление лучей в глазу с гиперметропической рефракцией: PR - дальнейшая точка ясного зрения; F - главный фокус глаза; F' - фокус, образованный лучами после преломления собирающей линзой
Астигматизм характеризуется сочетанием в одном глазу разных видов рефракции или разных степеней одного и того же вида рефракции. Причина астигматизма - нарушение сферичности роговицы или хрусталика.
При астигматизме различают два главных меридиана (взаимно перпендикулярные плоскости с максимальной и минимальной преломляющей способностью). О степени астигматизма судят по разности рефракции в двух главных меридианах: если на протяжении каждого из главных меридианов преломляющая сила остается постоянной, то такой астигматизм называют правильным (чаще при врожденных формах); при неправильном астигматизме в разных точках меридиана преломляющая сила меняется (встречается при заболеваниях и травмах роговицы, а также при изменении формы и положения хрусталика). В зависимости от взаиморасположения главных меридианов выделяют три типа астиг- матизма: прямой, обратный и астигматизм с косыми осями.
Анизометропия (греч. anisos - неравный, metron - мера, opsis - зрение) - разница клинической рефракции обоих глаз в 1 дптр и более. При анизометропии получаемые на сетчатках обоих глаз изображения рассматриваемых предметов имеют разные размеры. Данный феномен называют анизейконией. При анизейконии у детей развивается рефракционная амблиопия - снижение остроты зрения, обусловленное нарушением функционального формирования зрительного анализатора.
Возрастные изменения рефракции
Формирование рефракции преимущественно происходит в детском возрасте до 14-15 лет. При этом изменение рефракции происходит не только за счет роста глазного яблока (увеличения переднезадней оси глаза), но и благодаря изменению преломляющей способности глаза.
Для большинства новорожденных характерна гиперметропическая рефракция с силой в 4-5 дптр. Постепенно по мере роста глаза и изменения кривизны роговицы и хрусталика наблюдается уменьшение степени гиперметропии с переходом рефракции к эмметропии. В среднем рефракция детей в возрасте 6-8 лет соответствует гиперметропии слабой степени (1,5 дптр). К моменту завершения роста глаза (14-15 лет) в среднем около 50% людей имеют гиперметропическую рефракцию, около 30% - эмметропическую и 20-25% - миопическую. У людей старше 70 лет эмметропия вновь сменяется слабой гиперметропией.
Определение клинической рефракции
Клиническую рефракцию глаза определяют субъективным и объективными методами. Субъективный метод основан на показаниях обследуемого относительно изменений остроты его зрения при подборе корригирующих линз. Объективные методы основаны на законах преломления света в глазу.
Субъективный метод
Исследование проводят раздельно для каждого глаза (начинают с правого глаза) в определенной последовательности.
Первоначально определяют остроту зрения без коррекции. При остроте зрения равной 1,0 можно предположить наличие эмметропии или слабой гиперметропии (компенсированной напряжением аккомодации). При более низкой остроте зрения и отсутствии изменений структур глазного яблока имеет место один из видов аметропии.
Для выяснения вида и степени аметропии проводят подбор корригирующих линз. Обследуемому надевают пробную оправу и подгоняют ее по размеру лица. Перед одним глазом устанавливают непрозрачный экран. Перед исследуемым глазом устанавливают линзы.
• Первой используют слабую собирательную линзу +0,5 дптр. Если зрение улучшилось, то у обследуемого имеется гиперметропия, так как при эмметропии и миопии острота зрения ухудшится. Для определения степени гиперметропии меняют линзы, постепенно увеличивая их силу с интервалом 0,25-0,5 дптр. При этом максимально высокая острота зрения может быть получена с помощью нескольких линз разной силы (рис. 5.7). Это связано с тем, что небольшие степени гиперметропии самокорригируются напряжением аккомодации. Поэтому степень гиперметропии
характеризует самое сильное собирательное стекло, которое дает максимально высокое зрение.
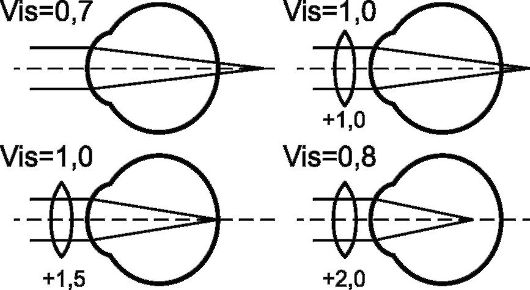
Рис. 5.7. Принцип коррекции гиперметропии с помощью пробных очковых стекол (пояснения в тексте)
• В случае ухудшения зрения от применения собирательного стекла используют рассеивающую линзу -0,5 дптр. Если зрение при применении рассеивающего стекла улучшилось, то у обследуемого имеется миопия (при эмметропии оно также ухудшается). Для определения степени миопии постепенно увеличивают силу линз с интервалом 0,25-0,5 дптр. При этом максимально высокая острота зрения может быть получена с помощью нескольких линз разной силы (рис. 5.8). Это связано с тем, что при гиперкоррекции миопии в глазу появляется слабая «гиперметропия», которая самокорригируется напряжением аккомодации. Поэтому степень миопии характеризует самое слабое рассеивающие стекло, которое дает максимально высокое зрение.
• Если с помощью сферических линз не удалось получить высокую остроту зрения, следует проверить, нет ли у больного астигматизма. Наиболее простой метод определения астигматизма основан на использовании лучистой фигуры. Если обследуемый видит все лучи с одинаковой четкостью, то астигматизма нет. При астигматизме два противоположных луча или сектора видны более четко, чем остальные. Далее перед обследуемым глазом вставляют непрозрачный экран со щелью. Вращая экран, щель устанавливают в меридиане наилучшего зрения. Затем, не снимая экрана, в данном меридиане определяют рефракцию вышеописанным способом. Затем щель поворачивают на 90? и вновь определяют рефракцию.
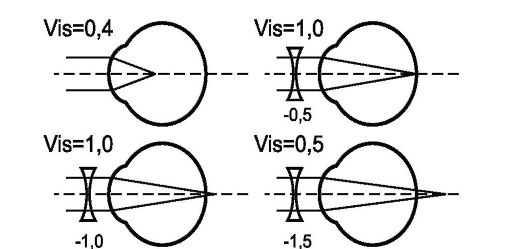
Рис. 5.8. Принцип коррекции миопии с помощью пробных очковых стекол (пояснения в тексте)
После полного исследования производят запись результатов следующим образом:
Visus OD = 0,7 с кор. +1,5 дптр = 1,0 («кор.» - сокращение от «коррекция») Visus OS = 0,4 с кор. -1,0 дптр = 1,0
Субъективный метод имеет ряд недостатков:
- снижение остроты зрения может быть обусловлено не только наличием аметропий, но и патологическими изменениями све- топроводящих структур, сетчатки и зрительного нерва;
- метод неприменим при отсутствии контакта с пациентом (например, у маленьких детей), при симуляции и аггравации.
Объективные методы
К объективным методам исследования рефракции относят скиаскопию, рефрактометрию и офтальмометрию.
Скиаскопия. Скиаскопия (теневая проба) основана на свойстве глаз- ного дна не только поглощать, но и отражать падающий на него свет.
Пациент сидит напротив врача на расстоянии
•
Если положение зеркала совпадает с дальнейшей точкой ясного зрения, то
при повороте офтальмоскопа зрачок сразу темнеет (рис. 5.9). Такая
ситуация встречается при миопии, так как при миопии дальнейшая точка
ясного зрения находится на конечном расстоянии перед глазом. Степень
миопии обратна расстоянию до зеркала: расстояние в
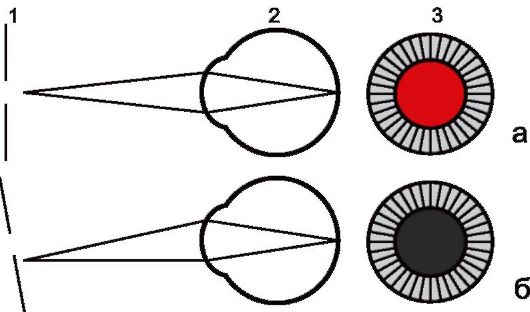
Рис. 5.9. Световое пятно в зрачке при прямом (а) и боковом (б) положении плоского зеркала непрямого офтальмоскопа при скиаскопии (дальнейшая точка ясного зрения расположена на уровне зеркала при миопии в 1 дптр)
• Если плоскость офтальмоскопа не совпадает с дальнейшей точкой ясного зрения, то идущие от сетчатки лучи не сходятся в одну точку и образуют пятно. В этом случае при изменении положения зеркала от края зрачка появляется затемнение, которое при дальнейшем движении зеркала распространяется на весь зрачок. - Если дальнейшая точка ясного зрения расположена позади зеркала, то на его поверхность попадают неперекрещенные лучи, поэтому тень будет двигаться в том же направлении, что и зеркало (рис. 5.10). Такое движение тени наблюдают при гиперметропии, эмметропии, а также при миопии менее 1 дптр.
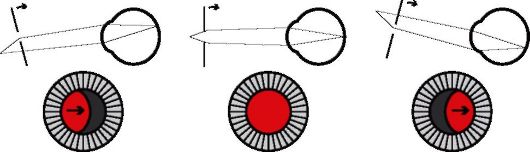
Рис. 5.10. Изменение светового пятна в зрачке при движении непрямого офтальмоскопа во время проведения скиаскопии (дальнейшая точка ясного зрения расположена позади зеркала)
- Если дальнейшая точка ясного зрения расположена впереди плоскости офтальмоскопа, то на его поверхность попадают перекрещенные лучи. Поэтому тень будет двигаться в противоположном движению зеркала направлении (рис. 5.11), что указывает на миопию выше 1 дптр.
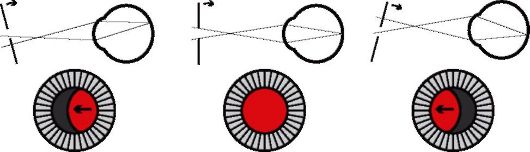
Рис. 5.11. Изменение светового пятна в зрачке при движении непрямого офтальмоскопа во время проведения скиаскопии (дальнейшая точка ясного зрения расположена перед зеркалом)
Для дальнейшего уточнения
рефракции применяют скиаскопические линейки, которые состоят из набора
рассеивающих и соби- рательных линз от 0,5 до 19 дптр. При совпадении
движения тени и зеркала перед глазом на расстоянии
Рефрактометрия - способ определения клинической рефракции с помощью исследования отраженной от глазного дна светящейся марки. В автоматических рефрактометрах анализ направления отраженного от сетчатки инфракрасного света проводится автоматически с помощью компьютера.
Офтальмометрия - определение преломляющей силы роговицы (а не клинической рефракции). Метод аналогичен рефракторометрии, однако измеряют отображения тест-марок, проецируемых не на сетчатку, а на роговицу. Наиболее часто офтальмометрию используют для оценки объема рефракционных операций и при подборе контактных линз.
АККОМОДАЦИЯ
В реальных условиях преломляющая способность глаза постоянно меняется, то есть имеет место динамическая рефракция. В основе динамической рефракции лежит механизм аккомодации.
Аккомодация (лат. accommodation - приспособление) - способность глаза обеспечивать четкое различение предметов, расположенных на разных расстояниях от глаза. Смысл аккомодации заключается в том, что независимо от расстояния до рассматриваемого предмета изображение его всегда фокусируется на сетчатку.
Механизм аккомодации
При зрении вдаль цилиарная мышца расслаблена, а цинновы связки, соединяющие отростки цилиарного тела с экватором хрусталика, находятся в натянутом состоянии. Хрусталик уплощается, и его опти- ческая сила становится минимальной (рис. 5.12).
Для обеспечения оптимальной четкости зрения вблизи происходит сокращение цилиарной мышцы. Это приводит к сужению круга, образованного цилиарным телом, и расслаблению цинновых связок. Благодаря своей эластичности хрусталик принимает более выпуклую форму, а преломляющая способность его увеличивается
(рис. 5.12).
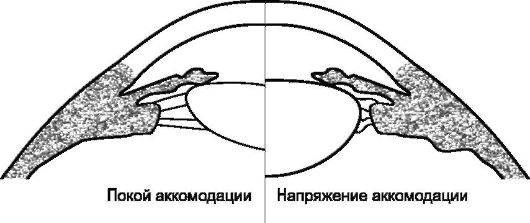
Рис. 5.12. Механизм аккомодации по Гельмгольцу
Цилиарная мышца имеет парасимпатическую и симпатичес- кую иннервацию. Стимуляция холинорецепторов парасимпатическими волокнами приводит к сокращению цилиарной мышцы. Симпатические воздействия регулируют трофические процессы и несколько снижают сократимость цилиарной мышцы.
Основные показатели
При максимальном расслаблении аккомодации динамическая рефракция совпадает со статической рефракцией и глаз устанавливается к дальнейшей точке ясного зрения. По мере усиления динамической рефракции точка ясного зрения постепенно приближается к глазу. При максимальном напряжении аккомодации глаз устанавливается к ближайшей точке ясного зрения.
• Область аккомодации - расстояние между дальнейшей и ближайшей точками ясного зрения. Она зависит от вида клинической рефракции. Так при эмметропии и гиперметропии она достаточна широка, так как простирается от ближайшей точки ясного зрения до бесконечности. Эмметроп смотрит вдаль без напряжения аккомодации. Гиперметропу для рассматривания удаленных предметов необходимо увеличить преломляющую способность глаза на величину, равную степени гиперметропии. При миопии область аккомодации включает небольшой участок перед глазом. Чем выше степень миопии, тем уже область аккомодации.
• Объем аккомодации - разница между оптической силой глаза, установленного к ближайшей и к дальнейшей точке ясного зрения. Объем аккомодации зависит не от вида клинической рефракции, а от сократительной способности цилиарной мышцы и эластичности хрусталика.
- Объем абсолютной аккомодации - прирост преломляющей силы хрусталика в процессе аккомодации от состояния покоя до максимального напряжения. Его вычисляют как разницу преломляющей способности глаза при фиксации взора в дальнейшей и ближайшей точках ясного зрения.
- Объем относительной аккомодации состоит
из отрицательной и положительной (запас, или резерв, аккомодации)
частей. Их определяют следующим образом. Больного просят читать мелкий
печатный текст, расположенный на расстоянии
• Конвергенция - уменьшение угла между зрительными линиями при переводе взгляда с удаленного на близлежащий объект. Конвергенция функционально тесно связана с аккомодацией, а их соотношение зависит от вида рефракции: при эмметропии акко-
модация точно соответствует конвергенции, при гиперметропии аккомодация усилена, а при миопии - ослаблена или отсутствует.
Нарушения аккомодации
Аккомодативная астенопия - синдром, обусловленный перенапряжением аккомодации при работе с близкорасположенными предметами, особенно на фоне гиперметропии или астигматизма. Проявляется быстрым утомлением при зрительной нагрузке, ощущением рези и инородного тела в конъюнктивальном мешке, покраснением глаза, головной болью.
Спазм аккомодации - постоянное максимальное напряжение аккомодации, не проходящее даже при рассматривании удаленных предметов. Развитию спазма аккомодации способствуют большая зрительная нагрузка, уменьшение объема аккомодации, аномалии рефракции, плохая освещенность, применение М-холиномиметиков. Больные жалуются на ухудшение зрения вдаль, а также быстрое утомление при работе вблизи. Вследствие усиления преломляющей силы глаза происходит смещение главного фокуса кпереди и наблюдается миопическая рефракция даже у эмметропов, поэтому спазм аккомодации называют еще ложной близорукостью.
Паралич аккомодации - неспособность к аккомодации, которая обусловлена нарушением парасимпатической иннервации цилиарной мышцы. Причины: передозировка М-холиноблокаторов, ботулизм, дифтерия, кишечные инфекции, травмы и воспалительные заболевания головного мозга. При параличе аккомодации ближайшая точка ясного зрения совпадает с дальнейшей точкой. Больные не способны выполнять зрительную работу вблизи, они предъявляют жалобы на микропсию.
Пресбиопия (от греч. presbys - старик, opsis - зрение) - уменьшение аккомодативной способности глаза вследствие возрастного уплотнения вещества хрусталика и снижения его эластичности. Первые признаки пресбиопии (ухудшение зрения вблизи) возникают в возрасте 40-45 лет. Постепенно объем аккомодации уменьшается, и у людей старше 65 лет он равен нулю, т.е. развивается невозможность аккомодации (подобно параличу аккомодации). Ближайшая и дальнейшая точки ясного зрения совпадают и находятся в бесконечности.
Коррекция пресбиопии сводится к назначению очков для близи. Сила очков зависит от возраста пациента, рефракции (пресбиопия не влияет на статическую рефракцию глаза, то есть это не аметро-
пия) и рабочего расстояния. Так, эмметропу в 40 лет требуются очки для близи с силой собирающих линз +1 дптр. На каждые последующие 5 лет прибавляют +0,5 дптр, максимально до +3 дптр в 60 лет. Оптическая сила таких линз достаточна для работы на расстоянии 30-33 см от глаза, поэтому дальнейшее увеличение силы линз нецелесообразно. При аметропии вышеуказанные показатели прибавляют не к 0 дптр, а к имеющейся рефракции:
• при миопии -1 дптр в 45 лет требуются очки для близи с преломляющей силой -1+1+0,5=+0,5 дптр;
• при гиперметропии +3 дптр в 45 лет нужны очки для близи с силой +3+1+0,5=4,5 дптр.
ОТДЕЛЬНЫЕ ВИДЫ КЛИНИЧЕСКОЙ РЕФРАКЦИИ
Эмметропия
При эмметропии зрение хорошее как вдаль, так и вблизи. При работе вблизи нагрузка на аккомодационный аппарат небольшая. И только при развитии пресбиопии у эмметропа появляются жалобы на снижение зрения вблизи. Гиперметропия
При гиперметропии недостаточность преломляющей способности глаза корригируется за счет постоянного напряжения аккомодации. При гиперметропии слабой и средней степени зрение вдаль не нару- шено. Постоянное напряжение аккомодации при некорригированной гиперметропии приводит к появлению астенопии и спазма аккомодации. С возрастом, когда аккомодативная способность глаза снижается, даже при слабой и средней степени гиперметропии зрение вдаль ухудшается. Кроме того, для лиц с гиперметропией свойственно более раннее развитие пресбиопии.
У детей с некорригированной гиперметропией, особенно при наличии анизометропии, наблюдается нарушение формирования бинокулярного зрения, развивается амблиопия и содружественное сходящееся косоглазие.
Миопия
Для миопии характерно снижение остроты зрения вдаль и слабость цилиарной мышцы. Однако при работе вблизи напряжения аккомодации практически и не требуется. Близкое расположение дальнейшей точки
ясного зрения, особенно при высокой миопии, приводит к постоянному напряжению конвергенции. Постоянное напряжение экстраокулярных мышц может привести к появлению мышечной астенопии и расстройству бинокулярного зрения (с формированием расходящегося косоглазия).
По времени появления выделяют врожденную и приобретенную миопию, а по течению - непрогрессирующую (стационарную) и про- грессирующую. Врожденная миопия, как правило, носит стационарный характер.
Этиология и патогенез
Врожденная миопия наиболее часто встречается у недоношенных детей, причем степень близорукости тем выше, чем более выраже- на недоношенность. Это связано с тем, что у 3-7-месячного плода имеется выпячивание заднего отдела склеры, а кривизна роговицы и хрусталика выражена сильнее. Врожденная миопия у доношенных детей обусловлена, как правило, наследственными факторами, токсоплазмозом или врожденными аномалиями строения хрусталика.
Приобретенная миопия появляется и прогрессирует под влиянием следующих факторов:
• наследственность. Миопия высокой степени имеет аутосомнорецессивный тип наследования, средней и слабой степени - аутосомно-доминантный;
• неблагоприятные условия внешней среды (плохое освещение, авитаминозы, недостаточное потребление белка и т.д.), особенно в сочетании с длительной работой на близком расстоянии;
• первичная слабость аккомодации, приводящая к компенсаторному растяжению глазного яблока;
• несбалансированное напряжение конвергенции и аккомодации, ведущее к спазму аккомодации;
• особенности строения задних отделов склеры, что приводит к увеличению переднезадней оси глазного яблока.
Осложнения близорукости высокой степени
Поражение различных структур глазного яблока чаще встречается при высокой миопии, в этом случае миопию называют осложненной. К осложнениям относят помутнение хрусталика (осложненную катаракту), деструкцию стекловидного тела, отслойку мембраны стекловидного тела, различные дистрофии сетчатки и хороидеи (изменения глазного дна).
Изменения глазного дна начинаются в области зрительного нерва. В начальных стадиях появляется миопический конус - серповидной формы белая полоска возле диска зрительного нерва, обусловленная дистрофией хороидеи и сетчатки в этой зоне. Постепенно зона дистрофии расширяется и полностью захватывает всю окружность диска зрительного нерва, в результате чего формируется ложная задняя стафилома. При распространении зоны атрофии на центральную область сетчатки наблюдается резкое снижение зрения. В очень тяжелых случаях вблизи диска зрительного нерва происходит растяжение склеры, что приводит к выпячиванию склеры кзади - образованию истинной задней стафиломы. Растяжение глазного яблока сопровождается повышенной ломкостью сосудов с повторными кровоизлияниями в сетчатку и стекловидное тело. В результате наблюдается помутнение стекловидного тела, формируются хорио- ретинальные дистрофические очаги (например, пятно Фукса). Увеличение размера глазного яблока приводит к истончению периферической зоны сетчатки в области зубчатой линии, вследствие чего формируются периферические дистрофии сетчатки, которые часто приводят к ее разрывам и отслойке (рис. 5.13).
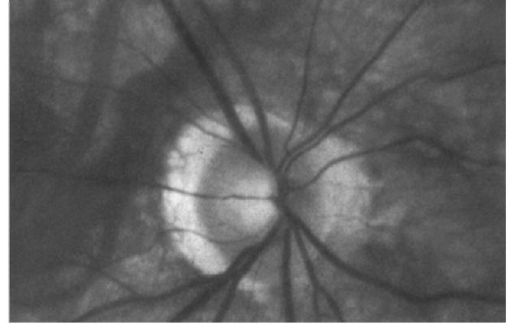
Рис. 5.13. Офтальмоскопическая картина миопического конуса
Профилактика и лечение прогрессирующей миопии
Профилактика прогрессирования близорукости заключается в комплексе мероприятий:
• раннее выявление и проведение диспансерного наблюдения лиц с приобретенной близорукостью;
• коррекция миопии;
• выявление и лечение спазма аккомодации;
• применение упражнений для тренировки ресничной мышцы;
• соблюдение гигиенических требований при зрительной работе;
• ограничение зрительной нагрузки, чередование труда и отдыха;
• проведение общего оздоровления организма;
• своевременное проведение склероукрепляющих операций. Склероукрепляющие операции показаны при увеличении переднезаднего размера глаза и годовом приросте миопии на 1,0 дптр и более.
С целью укрепления заднего отрезка склеры с помощью изогнутой иглы за глазное яблоко в теноново пространство вводят измельченный хрящ или специальные гели. Другая разновидность склероукрепляю- щих операций основана на введении в эписклеральное пространство к заднему полюсу глаза коллагеновой губки, аллосклеры и других материалов. Однако эти операции не всегда останавливают прогрессирование близорукости.
При высокой миопии показан щадящий режим, необходимо ограничить физическую нагрузку. При наличии периферической дистро- фии сетчатки для профилактики отслойки сетчатки проводят профилактическую коагуляцию сетчатки лазером.
Астигматизм
Клинические особенности астигматизма определяются симптомами соответствующего вида сферической рефракции. При некорригированном астигматизме быстро наступает зрительное утомление, астенопия, спазм аккомодации. При отсутствии коррекции астигматизма у детей развиваются амблиопия и нарушение формирования бинокулярного зрения. У взрослых некорригированный астигматизм часто осложняется хроническим упорным блефароконъюнктивитом.
ПРИНЦИПЫ КОРРЕКЦИИ АМЕТРОПИЙ
Цель коррекции аметропии - создание условий для совмещения главного фокуса оптической системы глаза и сетчатки. Наиболее часто для этого используют дополнительную оптическую систему, помещаемую перед глазом (очковые или контактные линзы). Второй способ заключается в непосредственном изменении преломляющей силы одного из компонентов оптической системы глаза (роговицы или хрусталика) с помощью различных хирургических методик.
Очковая коррекция
Очки - наиболее старый и широко доступный способ коррекции нарушений рефракции, аккомодации (пресбиопии) и бинокулярного зрения (косоглазия, диплопии). При очковой коррекции используют сферические (для коррекции сферических аметропий и пресбиопии), цилиндрические (с целью коррекции правильного астигматизма) и
призматические (для устранения гетерофории, двоения при парезе мышц, косоглазия) линзы.
Преимущества использования очковых линз - отсутствие осложнений и широкие возможности изменения силы коррекции. Недостатки очковой коррекции: невозможность применения полной коррекции при анизометропии более 2,0 дптр, ограничение поля зрения при большой силе линзы и невозможность получить максимальную остроту зрения при высокой степени аметропии.
• Гиперметропию корригируют с помощью собирательных (положительных) линз. Обычно необходимость в назначении очковой коррекции при гиперметропии возникает, если она превышает 4 дптр. Однако если наблюдается снижение зрения вдаль, временное или постоянное сходящееся косоглазие и астенопия, назначают очковую коррекцию и при более низкой степени гиперметропии. Очки при гиперметропии назначают для постоянного ношения. Для коррекции используют самую сильную собирательную линзу, дающую максимально высокое зрение. При сохранении астенопических жалоб дополнительно назначают более сильные положительные линзы для работы вблизи. У детей до 3 лет при гиперметропии более 3,0 дптр назначают постоянную коррекцию на 1,0 дптр меньше степени гиперметропии, определенной с помощью объективных способов. Это необходимо для профилактики нарушения бинокулярного зрения и появления сходящегося косоглазия и амблиопии.
• Миопию корригируют с помощью рассеивающих (отрицательных) линз. Для того чтобы исключить назначение очковой коррекции при ложной миопии, обязательно проводят исследование в условиях циклоплегии. Так как уже при слабой миопии (1,0 дптр и выше) возникает достаточно выраженное снижение зрения (до 0,2-0,3), очковую коррекцию назначают даже при небольшой степени миопии. При миопии до 3,0 дптр, как правило, рекомендуют ношение очков только для дали. При этом возможна полная коррекция, равная степени миопии. При более высокой миопии очки назначают для постоянного ношения. Чтобы избежать гиперкоррекции миопии, очки подбирают так, чтобы острота зрения в очках двумя глазами составляла примерно 0,7-0,8 (обычно силу очковой линзы уменьшают на 0,5-0,75 дптр по сравнению с истинной рефракцией). Для того чтобы уменьшить нагрузку на слабую цилиарную мышцу при работе вблизи, пациентам со средней и высокой близорукостью допол-
нительно назначают очки для близи, сила которых на 1,5-2,0 дптр меньше, чем сила очков для дали. При врожденной близорукости, чтобы избежать развития амблиопии и нарушения бинокулярного зрения, очки назначают сразу после ее обнаружения.
• Астигматизм корригируют с помощью очков только при правильном его виде. Для очковой коррекции простого астигматизма используют цилиндрические линзы. Коррекцию сложного и смешанного астигматизма проводят с помощью линз, сочетающих сферический и цилиндрический компонент. Подбор очковой коррекции астигматизма довольно сложен.
• Анизометропию можно устранять с помощью очков с разницей в силе линз не более 2,0 дптр. Это связано с тем, что очковая коррекция, уравнивая рефракцию обоих глаз, усиливает анизейконию. Поэтому при большой разнице в рефракции обоих глаз используют контактные линзы или специальные изейконические очки, состоящие из двух линз. При непереносимости контактной коррекции можно применять очки, хотя при этом невозможно получить максимальную остроту зрения обоих глаз.
Контактная коррекция
Широкое практическое применение контактных линз началось в середине XX в. Контактные линзы непосредственно соприкасаются с роговицей и удерживаются на ее поверхности за счет капиллярного притяжения слезной пленки. Преимущества контактной коррекции: отсутствие негативного влияния на поле зрения при высоких степенях аметропии, возможность получить максимальную остроту зрения при миопии (особенно высокой), более совершенная коррекция астигматизма, а также возможность коррекции неправильного астиг- матизма, устранение аберраций, связанных с недостатками формы роговицы. Однако, в отличие от очковой коррекции, при использовании контактных линз возможно развитие осложнений.
В зависимости от материала выделяют жесткие и мягкие контактные линзы.
Жесткие контактные линзы используют для коррекции различных видов астигматизма, высоких степеней сферических аметропий, а также их применяют для лечения и коррекции неправильного астигматизма при кератоконусе. Жесткие контактные линзы изготовляют индивидуально для каждого больного, их задняя поверхность полностью повторяет переднюю поверхность роговицы.
Мягкие контактные линзы используют для коррекции аметропий, а также с косметической и лечебной целью.
• Корригирующие мягкие линзы применяют для компенсации сферических аметропий, анизометропии, пресбиопии (бифокальные и мультифокальные мягкие контактные линзы) и небольших степеней правильного астигматизма (торические мягкие контактные линзы). Режим ношения и замены мягких контактных линз может быть различным, что зависит от материала линзы.
• Косметические линзы маскируют врожденные и посттравматические изменения переднего отрезка глаза (помутнения роговицы, аниридию, деформацию зрачка), а также с их помощью можно изменить цвет радужки.
- С лечебной целью контактные линзы используют для дополнительного покрытия роговицы при буллезной кератопатии, при формировании десцеметоцеле и угрозе прободения роговицы, при небольших ранениях роговицы. Кроме того, линзы насыщают лекарственными препаратами. Противопоказания к контактной коррекции: воспалительные заболевания век, конъюнктивы, роговицы, непроходимость слезных путей, нарушение продукции слезы, птеригиум, пингвекула, психические заболевания.
Использование контактных линз требует соблюдения правил гигиены и ухода за ними, при назначении контактной коррекции необходимо объяснить пациенту важность соблюдения этих требований.
Осложнения при использовании контактных линз связаны прежде всего с нарушением правил ухода за ними. При неправильной посадке контактной линзы или использовании деформированной линзы возможно механическое повреждение роговицы. В случае присоединения инфекции развивается кератит (особенно опасен амебный кератит). Кроме того, при недостаточном очищении контактных линз от белковых отложений возможно развитие токсико-аллергических конъюнктивитов и кератитов. Несоблюдение режима ношения и замены линз приводит к хронической гипоксии роговицы, ее неоваскуляризации и другим изменениям.
Хирургическая коррекция (рефракционная хирургия)
В зависимости от области воздействия выделяют корнеальную (роговичную) и хрусталиковую хирургию.
Корнеальные хирургические воздействия
При миопии применяют переднюю радиальную кератотомию, миопический кератомилез и эксимерлазерную коррекцию. Их цель - ослабление рефракции роговицы.
• Передняя радиальная кератотомия заключается в нанесении несквозных глубоких надрезов по периферии роговицы. Суть операции заключается в следующем: ослабленная надрезами периферическая часть роговицы под воздействием внутриглазного давления выбухает, за счет чего центральный отдел уплощается. Недостатки: ограниченность использования при высокой близорукости, ухудшение механических свойств роговицы, усиление аберраций, регресс результатов операции.
• Миопический кератомилез. С помощью специального микротома делают срез поверхностных слоев роговицы («крышечку»). Затем удаляют часть глубоких слоев роговицы и «крышечку» укладывают на место. В результате центральные слои роговицы уплощаются. Этот вид операций используют при миопии более 6,0 дптр.
• Эксимерлазерные операции заменяют в настоящее механическое иссечение стромы роговицы. Фоторефрактивная кератэктомия - аналог передней радиальной кератотомии, а лазерный интрастромальный кератомилез - миопического кератомилеза.
При гиперметропии усиления рефракции роговицы достигают с помощью термокератокоагуляции и фоторефрактивной кератэктомии. Для этого тепловые или лазерные коагуляты наносят на периферию роговицы, что приводит к сжатию коллагена роговицы. В результате кольцо периферической части роговицы сужается, а центральная часть «выбухает». Недостатки: помутнение роговицы, гиперкоррекция, усиление аберраций.
Хрусталиковая рефракционная хирургия включает удаление прозрачного хрусталика с имплантацией искусственной интраокулярной линзы или без нее, а также имплантацию дополнительной отрицательной или положительной интраокулярной линзы, которую помещают перед собственным хрусталиком. Эти операции применяют при высоких (до 20,0 дптр) степенях миопии и гиперметропии. Недостатки: риск развития интраоперационных (кровоизлияния) и послеоперационных (воспаление, отслойка сетчатки, астигматизм) осложнений, отсутствие аккомодации после операции. При имплантации дополнительной интраокулярной линзы аккомодативная способность сохраняется.