Офтальмология: учебник для вузов / Под ред. Е.А. Егорова - 2010. - 240 с.
|
|
|
|
ГЛАВА 14. ЗАБОЛЕВАНИЯ СЕТЧАТКИ
Содержание главы
■ Виды патологических изменений сетчатки
■ Сосудистые заболевания
• Тромбоз центральной вены сетчатки
• Окклюзия центральной артерии сетчатки
• Диабетическая ретинопатия
• Изменения сетчатки при артериальной гипертензии
■ Дистрофические и дегенеративные заболевания
• Возрастная макулодистрофия
• Пигментная дегенерация сетчатки
■ Отслойка сетчатки
ВИДЫ ПАТОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ СЕТЧАТКИ
Наиболее часто на глазном дне выявляют кровоизлияния, патологические очаги (включения), а также отек, разрывы, атрофию сетчатки и изменения положения ее слоев.
Кровоизлияния в сетчатку. В зависимости от расположения и формы различают несколько видов ретинальных кровоизлияний.
• Штрихообразные (или в виде «языков пламени»). Чаще всего такие кровоизлияния бывают небольшими и располагаются в слое нервных волокон (рис. 14.1).
• Округлые кровоизлияния расположены в более глубоких слоях.
• Преретинальные (ретровитреальные) кровоизлияния имеют форму «чаши» или «лодки». Кровоизлияния в пространство между задней пограничной мембраной стекловидного тела и сетчаткой происходят обычно при разрушении поверхностных или новообразованных сосу-
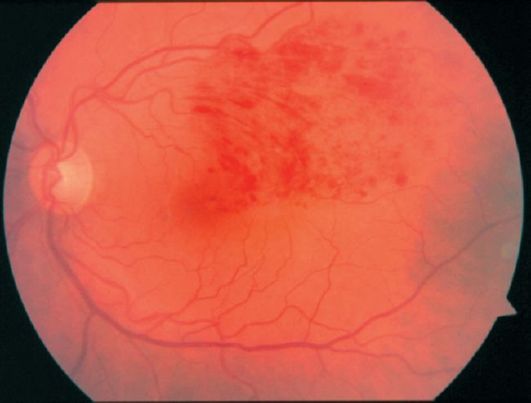
Рис. 14.1. Кровоизлияния в сетчатку при окклюзии ветви центральной вены сетчатки
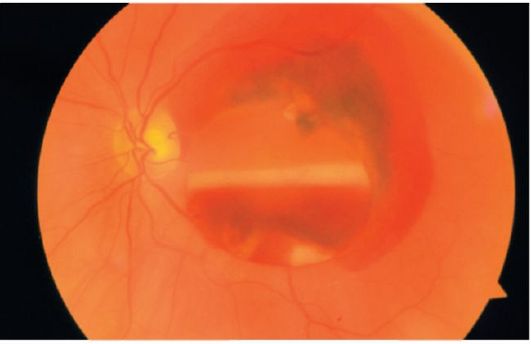
Рис. 14.2. Кровоизлияния субретинальное, ретинальное и пререти- нальное (с расслоением сгустка)
дов сетчатки. Ретинальные сосуды проходят под такими кровоизлияниями (рис. 14.2).
• Субретинальные кровоизлияния указывают на субретинальную неоваскуляризацию, так как в норме сосудов между сетчаткой и хориоидеей нет. Ретинальные сосуды проходят над такими кровоизлияниями (рис. 14.3).
Патологические очаги в сетчатке могут быть светлыми, белыми или желтоватыми, а также иметь четкие либо нечеткие контуры.
• «Твердые» экссудаты - отложения липидов желтоватого цвета. Обусловлены выходом липопротеинов из кровеносного русла при повышенной проницаемости сосудов.
• Белые «ватообразные» очаги - инфаркты в слое нервных волокон с нечеткими контурами.
• Друзы - отложения эозинофильного материала желтого цвета на мембране Бруха (под пигментным эпителием). Могут сливаться между собой и подвергаться кальцификации.
Отек сетчатки. Различают следующие разновидности отека сетчатки:
диффузный отек сетчатки (жидкость в сетчатке не локализована и вызывает ее диффузное утолщение);
кистозный отек сетчатки (жидкость скапливается в отдельных пространствах, вследствие чего ткань сетчатки напоминает соты).
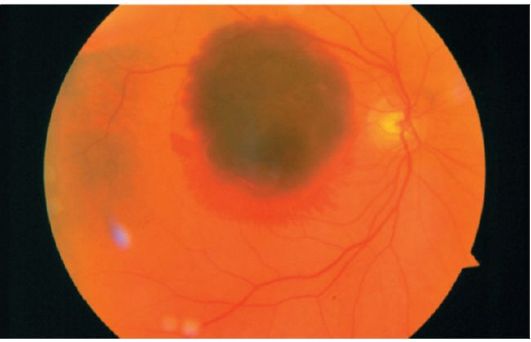
Рис. 14.3. Субретинальное кровоизлияние, окруженное более светлым ободком кровоизлияния в сетчатку
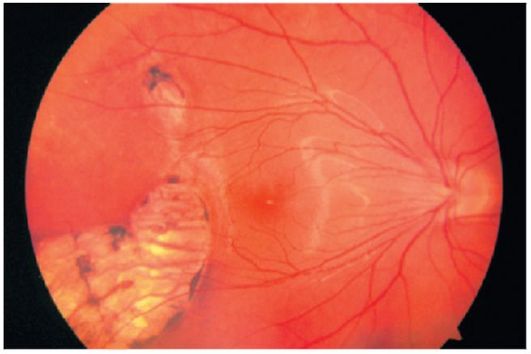
Рис. 14.4. Очаги хориоретинальной атрофии
Разрывы сетчатки могут иметь подковообразный или округлый вид, быть с «крышечкой» либо без нее.
Зоны атрофии сетчатки характеризуются различной пигментацией (рис. 14.4). Пигмент, определяющий цвет глазного дна, находится в пигментном эпителии сетчатки и в пространствах между сосудами хориоидеи. Пигментация глазного дна может быть различной - от полного отсутствия пигмента до «паркетного» глазного дна с ярко выраженной пигментацией. При полной атрофии пигментного эпителия и сосудистой оболочки через прозрачную сетчатку видна белая склера.
Изменения положения слоев сетчатки (рис. 14.5). Сетчатка может расслаиваться (ретиношизис) или отслаиваться (отслойка сетчатки).
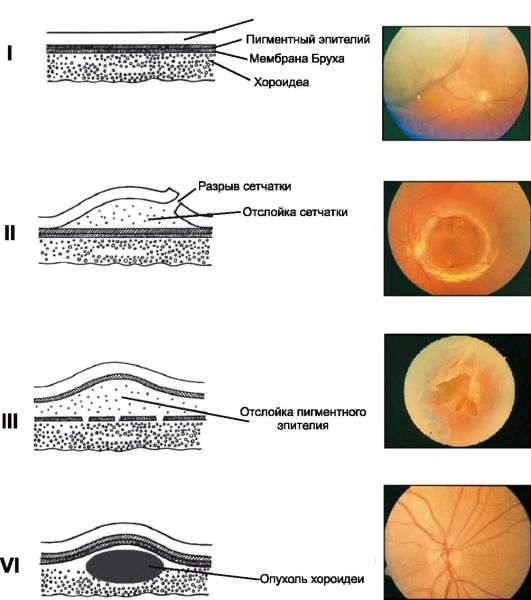
Рис. 14.5. Изменения положения слоев сетчатки
• Ретиношизис - расслоение нейросенсорной сетчатки с образованием гладкого «пузыря», заполненного прозрачной жидкостью.
• Отслойка сетчатки развивается при отслоении нейросенсорного слоя сетчатки от пигментного эпителия.
СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ
Тромбоз центральной вены сетчатки
Тромбоз центральной вены сетчатки - одно из наиболее частых сосудистых заболеваний сетчатки. Чаще всего встречается у пациентов старше 50 лет.
Окклюзия центральной вены сетчатки обычно происходит на уровне решетчатой пластинки склеры: центральная артерия пере- жимает центральную вену сетчатки, а тромбоз возникает вторично. Выделяют общие и местные факторы, которые предрасполагают к окклюзии центральной вены сетчатки.
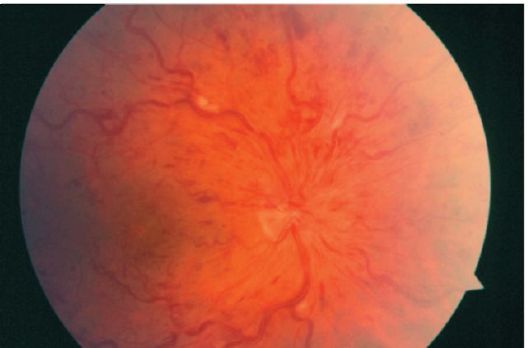
Рис. 14.6. Тромбоз центральной вены сетчатки
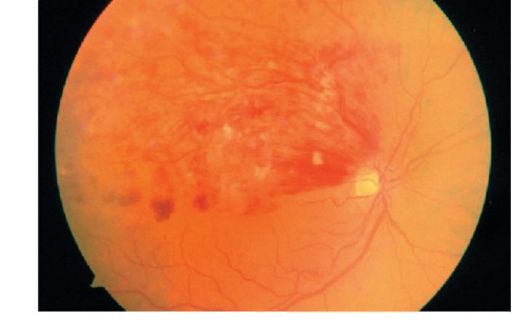
Рис. 14.7. Окклюзия верхне-височно ветви центральной вены сетчатки
• Общие предрасполагающие факторы: артериальная гипертензия, атеросклероз, сахарный диабет, системные васкулиты и состояния, сопровождающиеся повышением вязкости крови (например, миеломная болезнь, полицитемия).
• Местные факторы риска: отек или друзы диска зрительного нерва, повышенное внутриглазное давление, сдавление вены опухолью.
Тромбоз центральной вены сетчатки вызывает быстрое безболезненное снижение остроты зрения до десятых или сотых. При офтальмоскопии обнаруживают множественные, чаще штрихообразные, кровоизлия- ния в сетчатку, «ватообразные» очаги, извитость вен, а также отек диска зрительного нерва.
Глазное дно при этом описывают как картину «раздавленного помидора» (рис. 14.6).
Возможен тромбоз ветви центральной вены сетчатки, в этом случае вышеуказанные изменения локализуются только в зоне подвергшейся окклюзии ветви и практически никогда не заходят за горизонтальную среднюю линию (рис. 14.7).
В основе лечения тромбоза центральной вены сетчатки лежит раннее устранение окклюзии вены (этиотропная терапия совместно с терапевтом) и назначение антиагрегантов (например, кислоты ацетилсалициловой в дозе 75-150 мг/сут). В дальнейшем осмотр проводят не реже 1 раза в 2 нед в течение 6 мес, чтобы своевременно выявить появление неоваскуляризации и вторичной глаукомы и выполнить панретинальную лазеркоагуляцию сетчатки. Прогноз в отношении зрения при окклюзии зависит от вида окклюзии и объема поражения сетчатки, а также от возможного повышения внутриглазного давления (вторичной глаукомы), которое обычно возникает через 3-4 мес после тромбоза центральной вены сетчатки.
Окклюзия центральной артерии сетчатки
Окклюзия центральной артерии сетчатки чаще возникает среди мужчин старше 60 лет.
Этиология и патогенез
Большинство окклюзий центральной артерии сетчатки обусловлено эмболией.
• Тромбоэмболия может возникать при инфаркте миокарда (вследствие пристеночного тромбообразования), ревматических процессах на клапанах, а также при атеросклеротическом поражении сонных артерий (общей или внутренней).
• Микробная эмболия возможна при бактериальном эндокардите.
• Холестериновая эмболия обусловлена распадом атеросклеротической бляшки общей или внутренней сонной артерии.
Более редкие причины окклюзии центральной артерии сетчатки - артерииты или невриты зрительного нерва, приводящие к облитерации сосудов.
Прекращение кровообращения в ретинальных артериях приводит к ишемическому отеку внутренних слоев сетчатки, а со временем происходит их атрофия и глиоз.
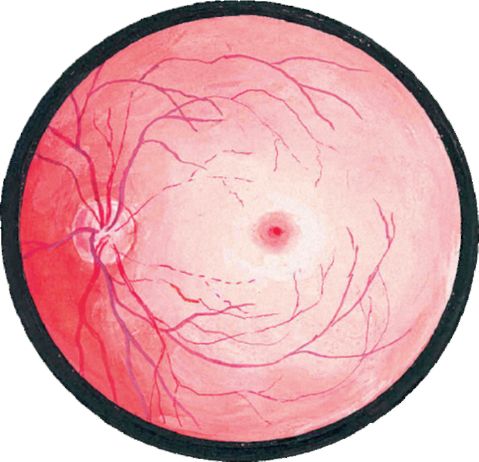
Рис. 14.8. Эмболия центральной артерии сетчатки
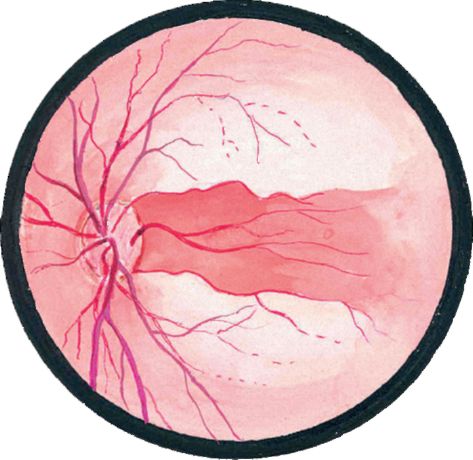
Рис. 14.9. Эмболия в центральную артерию сетчатки при наличии цилиоретинальной артерии
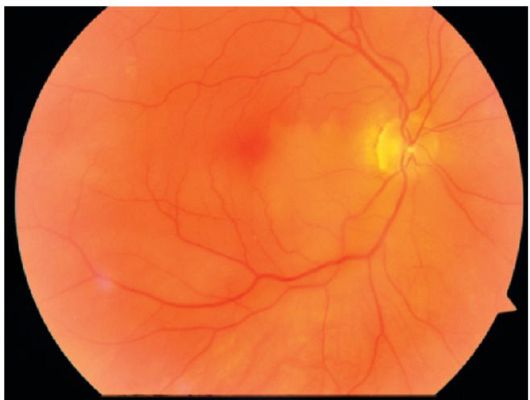
Рис. 14.10. Окклюзия нижневисочной ветви центральной артерии сетчатки. На диске зрительного нерва различим эмбол в просвете сосуда
Клиническая картина
Окклюзия центральной артерии сетчатки вызывает внезапное очень быстрое (в течение нескольких секунд или минут) безболезненное снижение зрения до счета пальцев у лица или светоощущения. При офтальмоскопии пораженная сетчатка выглядит бело-серой вследствие отека. Артерии и вены сетчатки значительно сужены, иногда в центральной артерии сетчатки виден эмбол. В области фовеолы сетчатка тонкая, и через нее просвечивает хориоидея - симптом «вишневой косточки» (ярко-красная фовеола на белосером фоне отечной сетчатки, см. рис. 14.8).
У отдельных пациентов при наличии функционирующей цилиоретинальной артерии в соответствующей зоне сохраняется небольшой участок практически неизмененной сетчатки (рис. 14.9). Иногда в таких случаях сохраняется достаточно высокая острота зрения (но поле зрения резко сужено).
При окклюзии ветвей центральной артерии сетчатки обструкция располагается дальше к периферии, чаще всего в местах бифуркаций ретинальных артерий. Симптомы заболевания зависят от размеров и положения пораженной зоны сетчатки. Если окклюзия происходит в
макулярных сосудах, острота зрения также значительно снижается
(рис. 14.10).
Лечение
Необратимое поражение сетчатки развивается через 1-1,5 ч после полного прекращения артериального кровотока в сетчатке. Поскольку окклюзия редко бывает полной, следует предпринять попытку вос- становления кровотока в центральной артерии сетчатки, если длительность снижения остроты зрения составляет менее 24 ч. Задача лечения - расширение сосудов и смещение эмбола в более периферические артериальные ветви.
• Пациент должен находиться в положении лежа на спине, чтобы увеличить кровоток в сетчатке.
• Внутриглазное давление следует снизить при помощи массажа глазного яблока, парацентеза передней камеры и приема внутрь 2 таблеток ацетазоламида по 250 мг.
• Спазм артерии устраняют путем внутривенной инъекции 2 мл 2% раствора папаверина.
• Вазоконстрикцию артерий сетчатки предотвращают, давая пациенту вдыхать смесь 95% кислорода и 5% углекислого газа (карбоген) в течение 10 мин каждые 2 ч.
• Фибринолитическая терапия малоэффективна и в нашей стране широкого распространения не получила.
Последующие осмотры проводят не реже 1 раза в 2 нед. При выявлении рубеоза (неоваскуляризации) радужки выполняют панрети- нальную лазеркоагуляцию сетчатки.
Диабетическая ретинопатия
Диабетическая ретинопатия - одна из наиболее частых причин слепоты. К основным факторам риска, влияющим на уровень распространенности и прогрессирования диабетической ретинопатии, относят длительность и тип сахарного диабета, степень его компенсации, уровень артериального давления, а также состояние почек. Спустя 10 лет от выявления диабета частота ретинопатии составляет уже 60%, а через 30 лет поражение сетчатки выявляют практически у всех больных.
Патогенез
При гипергликемии вследствие перегрузки альдозо-редуктазного пути происходит накопление сорбитола в эндотелии сосудов сетчат-
ки, что приводит к нарушению функций клеток. Кроме того, определенную роль играет неферментное гликирование белков.
Постепенно происходит исчезновение клеток эндотелия, и образуются мешотчатые расширения капилляров - микроаневризмы. В микроаневризмах нарушается непрерывность гематоретинального барьера, что приводит к выходу жидкой части крови в ткань сетчатки. Выходящие липопротеины откладываются в толще сетчатки и образуют «твердые» экссудаты, выраженность которых коррелирует с уровнем липидов плазмы крови. Кроме того, нарушение тока крови в микроаневризмах предрасполагает к развитию тромбозов,
облитерации капилляров иишемии сетчатки; такие участки при офтальмоскопии видны как светло-серые очаги с нечеткими контурами - «ватообразные очаги». В дальнейшем при прогрессировании ишемии вены приобретают четкообразный вид и образуют петли, появляется множество мелких извитых артериовенозных анастомозов.
Ишемия сетчатки ведет к выбросу ангиогенных веществ, которые стимулируют фиброваскулярный рост. Новообразованные сосуды появляются в области диска зрительного нерва, в сетчатке, растут по задней поверхности стекловидного тела и проникают в него. Поскольку стенка их функционально неполноценна, они легко повреждаются, что приводит к кровоизлияниям в стекловидное тело и образованию соединительно-тканных мембран (рис. 14.11). Рост и сокращение этих мембран приводят к тракционной отслойке сетчатки и потере зрения.
Таким образом, можно выделить следующие основные процессы в развитии диабетической ретинопатии:
• формирование микроаневризм;
• патологическая сосудистая проницаемость, окклюзия сосудов;
• неоваскуляризация и фиброзная пролиферация;
• сокращение фиброваскулярной ткани и тракционная отслойка сетчатки.
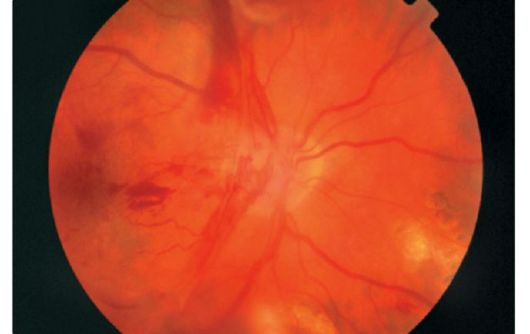
Рис. 14.11. Пролиферативная диабетическая ретинопатия: мембрана, растущая в полость стекловидного тела с большим количеством новообразованных сосудов и кровоизлияниями
Классификация и клиническая картина
Выделяют следующие основные формы-стадии диабетической ретинопатии:
- непролиферативная ретинопатия;
- препролиферативная ретинопатия;
- пролиферативная ретинопатия.
Диабетическая макулопатия может сочетаться с любой стадией ретинопатии.
Непролиферативная ретинопатия. На этой стадии выявляют микроаневризмы, кровоизли- яния, «твердые» транссудаты и «ватообразные» очаги (рис. 14.12). Наиболее важный элемент непролиферативной ретинопатии - отек сетчатки. При локализации в макулярной области он может приводить к значительному снижению остроты зрения.
Препролиферативная ретинопатия. На этой стадии процесса усиление ишемии и дальнейшие патологические изменения сосудистой стенки приводят к появлению венозных аномалий (расширение, извитость, четкообразность, сосудистые петли), интраретинальных микрососудистых аномалий (шунтов), большого количества «ватообразных» очагов и множества кровоизлияний в сетчатку (рис. 14.13).
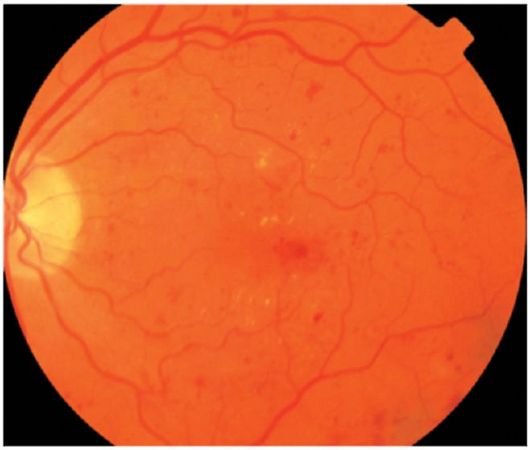
Рис. 14.12. Непролиферативная диабетическая ретинопатия
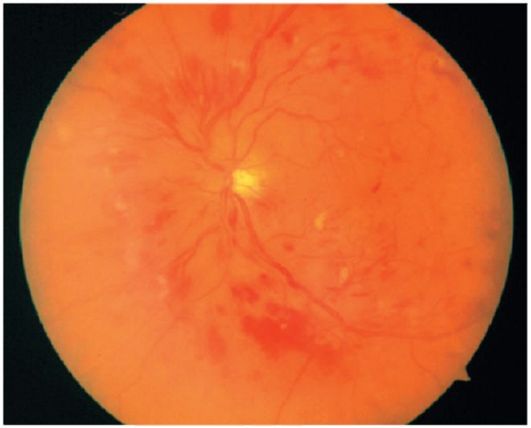
Рис. 14.13. Препролиферативная диабетическая ретинопатия
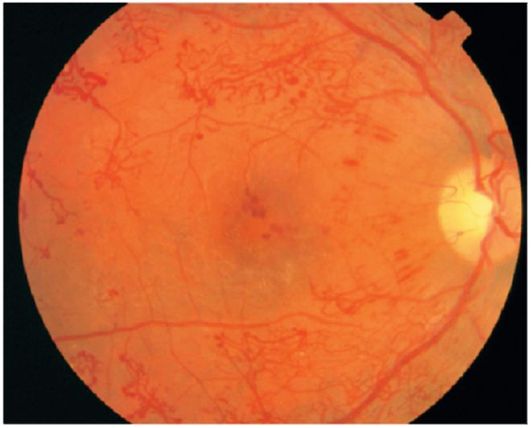
Рис. 14.14. Пролиферативная диабетическая ретинопатия
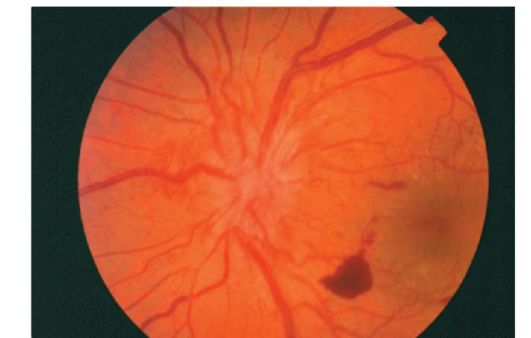
Рис. 14.15. Преретинальное кровоизлияние при пролиферативной диабетической ретинопатии
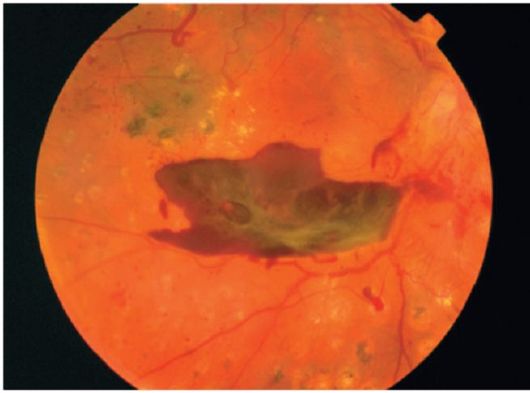
Рис. 14.16. Рецидивирующее преретинальное (ретровитреальное) кровоизлияние, глиоз, активные новообразованные сосуды; видны рубцы после лазеркоагуляции, есть показания для продолжения лечения
Пролиферативная ретинопатия (рис. 14.14). Для этой стадии характерны два вида пролиферации - сосудистая (неоваскуляризация) и фиброзная (глиоз).
- Новообразованные сосуды сначала растут между задней гиалоидной мембраной стекловидного тела и сетчаткой, а затем врастают в стекловидное тело. Несостоятельность стенки новообразованных сосудов часто приводит к ретровитреальным кровоизлияниям (рис. 14.15).
- Рецидивирующиеретровитреальные кровоизлияния индуцируют пролиферацию глиальных клеток. Образуются соединительно-тканные тяжи между сетчаткой и мембраной стекловидного тела, которые
могут вызвать отслойку сетчатки
(рис. 14.16).
Лечение
Основные принципы:
- стабильная компенсация сахарного диабета, нормализация артериального давления и коррекция дислипидемий;
- лечение поражения сетчатки (медикаментозное, лазерное и хирургическое).
Медикаментозная терапия. С целью улучшения состояния сосудистой стенки и профилактики тромбозов назначают ингибиторы ангиотензин-превращающего фермента, ангиопротекторы, препараты, влияющие на реологические свойства крови, и ряд других лекарственных средств. Однако в настоящее время рекомендуемых стандартов медикаментозного лечения диабетической ретинопатии не существует.
Лазеркоагуляция сетчатки - единственно эффективный способ лечения препролиферативной и пролиферативной диабетической ретинопатии. Она направ- лена на разрушение части ишемизированной сетчатки и, таким образом, устранение стимула для выработки ангиогенных факторов. При панретинальной лазеркоагуляции 2000-3000 лазерных коагулятов диаметром от 200 до 500 мкм наносят на сетчатку вне макулярной зоны (рис. 14.17).
Фокальную лазеркоагуляцию и лазеркоагуляцию по типу «решетки» выполняют при макулярном отеке. Целью такого вмешательства является уменьшение отека сетчатки и стабилизация остроты зрения.
При лазеркоагуляции поглощение энергии происходит в пигментном эпителии и хориоидее, поэтому слой нервных волокон мало повреждается. Следовательно, панретинальная лазеркоагуляция оказывает относительно небольшое воздействие на зрительные функции - ухудшаются темновая адаптация и периферическое зрение при сохраняющемся центральном зрении.
До того, как лазерное лечение стало доступным, у 50% пациентов с впервые установленным диагнозом диабетической ретинопатии острота зрения через пять лет составляла менее 0,1. Если панрети- нальная лазеркоагуляция выполнена своевременно, количество таких пациентов снижается до 5%. Перед проведением лазерной коагуляции больной должен быть информирован о том, что лечение направлено на предотвращение дальнейшего снижения остроты зрения, а не на восстановление нормальной остроты зрения.
Криоретинопексия показана при невозможности лазеркоагуляции (например, при помутнении оптических сред глаза), а также при недостаточном ее эффекте. Холодовая деструкция сетчатки через склеру приводит к атрофии ишемизированных зон, а следовательно, к улучшению обменных процессов и кровообращения в оставшейся сетчатке. Криоретинопексия противопоказана при выраженном фиброзе, так как вмешательство может привести к тракционной отслойке сетчатки вследствие активации фиброваскулярной пролиферации.
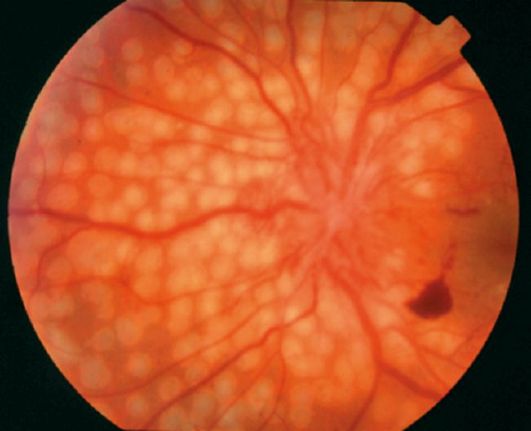
Рис. 14.17. Свежие лазеркоагуляты на глазном дне при пролифератив- ной диабетической ретинопатии
Витрэктомия. Небольшие кровоизлияния в стекловидное тело рас- сасываются самостоятельно в течение нескольких месяцев. Однако, если кровоизлияние в стекловидное тело не рассосалось в течение 6 мес, следует рассмотреть возможность удаления пропитанного кровью стекловидного тела. Другим показанием к витрэктомии является тракционная отслойка сетчатки. При витрэктомии специальный наконечник одновременно фрагментирует и аспирирует стекловидное тело, которое замещается физиологическим раствором.
Офтальмологическое наблюдение больных
После выявления сахарного диабета пациент как можно раньше должен быть осмотрен офтальмологом. Если диабетических изменений не обнаруживают, дальнейшие осмотры проводятодин раз в год. Необходимо обследовать всех больных сахарным диабетом перед началом интенсивной инсулинотерапии (или перевода на инсулинотерапию).
После постановки диагноза «диабетическая ретинопатия» осмотр выполняют:
- при непролиферативной ретинопатии - один раз в 6 мес;
- при препролиферативной ретинопатии - один раз в 3 мес (после выполнения панретинальной лазеркоагуляции сетчатки);
- при пролиферативной ретинопатии - один раз в 2 мес (после выполнения панретинальной лазеркоагуляции сетчатки);
- при наличии макулярного отека - один раз в 3 мес (после выполнения фокальной лазеркоагуляции сетчатки).
Изменения сетчатки при артериальной гипертензии
Изменения глазного дна развиваются как при гипертонической болезни, так и при вторичных артериальных гипертензиях. Выделяют следующие стадии изменений сетчатки: ангиопатия, ангиосклероз, ретинопатия и нейроретинопатия.
Гипертоническая ангиопатия характеризуется сужением артериол и расширением вен. Соотношение калибра артерий
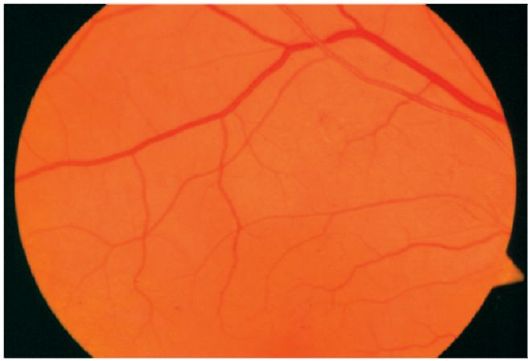
Рис. 14.18. Симптом артерио-венозного перекреста при гипертоническом ангиосклерозе
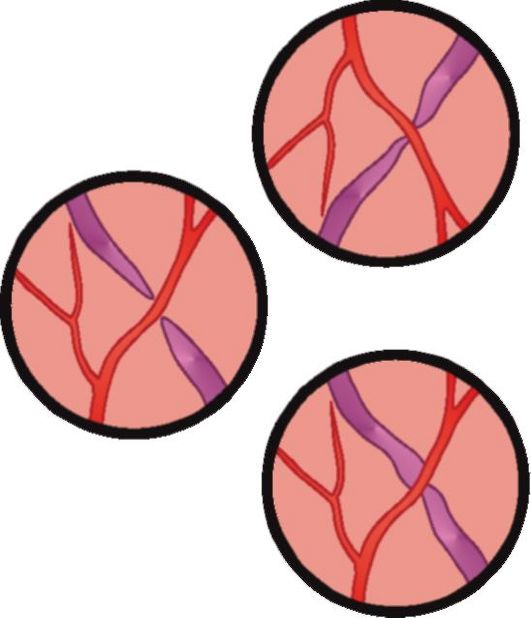
Рис. 14.19. Три степени симптома артерио-венозного перекреста
и вен достигает 1:4 (в норме 2:3). Выявляют бифуркации артерий под тупым углом и штопорообразно извитые венулы в маку- лярной зоне (симптом Гвиста).
Гипертонический ангиосклероз проявляется утолщением стенок сосудов вследствие атеросклеротических изменений. Подобные изменения глазного дна могут развиваться не только на фоне артериальной гипертензии, но и при выраженном атеросклерозе сосудов. Сосуды выглядят как «медная» и «серебряная» проволока. Утолщенные ригидные артерии давят на вены, вследствие чего появляется симптом артерио-венозного перекреста (симптом Салюса-Гунна, рис. 14.18). Выделяют три степени выраженности этого симптома (рис. 14.19):
I - сужение и небольшой перегиб вены в том месте, где ее пересекает артерия;
II - более выраженное сужение вены и ампулообразное ее расширение к периферии от места перекреста;
III - вена как бы исчезает в месте перекреста, проходящая над ней артерия атеросклеротически изменена.
Гипертоническая ретинопатия характеризуется появлением «твердых» транссудатов в макулярной зоне (симптом «звезды»), «ватообразных» очагов и кровоизлияний в виде языков пламени (рис. 14.20).
Гипертоническая нейроретинопатия выражается в присоединении отека диска зрительного нерва. При офтальмоскопии обнаруживают выстояние его над сетчаткой и нечеткость контуров диска.
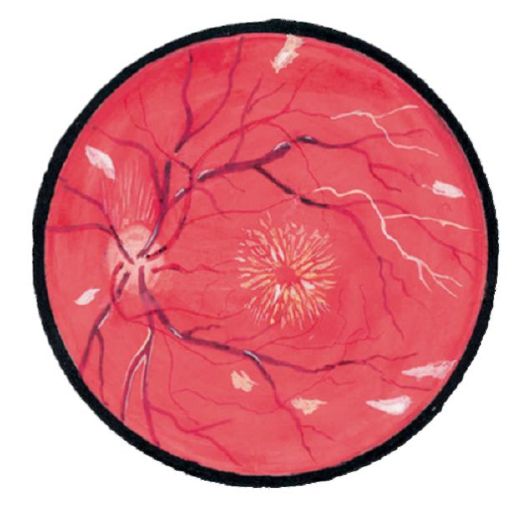
Рис. 14.20. Офтальмоскопические проявления гипертонической рети- нопатии
Строгого параллелизма между стадией гипертонической болезни, уровнем артериального давления и изменениями на глазном дне не существует. Изменения глазного дна при артериальной гипертензии не требуют, как правило, офтальмологического лечения. Осмотр глазного дна пациентам без ретинопатии проводят 1 раз в 6-12 мес.
ДИСТРОФИЧЕСКИЕ И ДЕГЕНЕРАТИВНЫЕ
ЗАБОЛЕВАНИЯ
Среди этих заболеваний сетчатки наибольшее значение имеют возрастная макулодистрофия и пигментная дегенерация сетчатки. Реже встречаются такие заболевания, как ретиношизис, колбочковая дистрофия, болезнь Штаргардта, вителлиформная дистрофия (болезнь Беста), амавроз Лебера, макулярное отверстие и некоторые другие.
Возрастная макулодистрофия
Возрастная (склеротическая, инволюционная) макулодистрофия - ведущая причина потери центрального зрения. Частота заболе- вания зависит от возраста и значительно увеличивается после 55 лет.
Возрастная макулодистрофия - это хронический дистрофический процесс в пигментном эпителии сетчатки, мембране Бруха и хориокапиллярах. В развитии этого заболевания большую роль играет перекисное окисление липидов, изменение проницаемости мембраны Бруха и склеротические изменения сосудов хориоидеи. Вследствие этих процессов с возрастом на мембране Бруха откладываются раз- личные продукты обмена в виде друз.
Нарушение обменных процессов может приводить к атрофии пигментного эпителия, а затем и других слоев сетчатки и хориоидеи («сухая» форма макулодистрофии).
Действие ангиогенных факторов в ответ на гипоксию способствует неоваскуляризации, прорастанию новообразованных сосудов из хориоидеи под сетчатку. Стенка этих сосудов неполноценная и легко разрушается. Субретинальные кровоизлияния приводят к прогрессирующему фиброзу и формированию рубцовой ткани под макулярной зоной. Такая форма макулодистрофии называется экссудативной, или «влажной».
Возрастная макулодистрофия приводит к появлению центральных скотом. При атрофической форме центральная скотома обычно небольшая, и острота зрения может составлять 0,1-0,3. При экссуда- тивной форме скотома достигает значительных размеров, что обусловливает снижение остроты зрения до 0,02 и менее. Периферическое зрение обычно не нарушено, что позволяет больным ориентироваться в знакомой обстановке. Проведение офтальмоскопии позволяет обнаружить следующие изменения:
- при «сухой» форме - друзы, усиление или ослабление пигментации глазного дня и атрофические очаги в макуле;
- при экссудативной форме определяются субретинальная неоваскуляризация (сосудистые мембраны), кровоизлияния и отек сетчатки и, на конечных стадиях, глиоз.
Эффективного лечения при «сухой» форме макулодистрофии не существует. Все применяемые методы лечения направлены на стабилизацию патологического процесса. С этой целью используют анти- оксиданты (каротиноиды, витамины A, C, Е и др.), антоцианозиды (препараты черники) и препараты, содержащие цинк и селен.
При экссудативной форме лечение направлено, в основном, на разрушение новообразованных сосудов и, таким образом, прекращение процессов экссудации и рубцевания. Основные методы лечения - лазеркоагуляция сетчатки и фотодинамическая терапия. В последние годы проводятся разработки антиангиогенных препаратов.
• Лазеркоагуляция сетчатки может остановить прогрессирующую потерю зрения, только если новообразованные сосуды еще не распространились под фовеолу. Поэтому предварительно оценивают хориоидальную неоваскуляризацию при помощи флюоресцентной ангиографии или ангиографии с индоцианинзеленым.
• Фотодинамическая терапия имеет целью склерозирование новообразованных сосудов, расположенных под фовеолой. Для этого внутривенно вводят лекарственный препарат вертепорфин, который накапливается в патологических субретинальных сосудах. Активация фотосенсибилизирующего соединения специальным лазером вызывает локальную облитерацию новообразованных сосудов, а расположенная над этой зоной нейросенсорная сетчатка не повреждается.
Действие антиангиогенных препаратов направлено на ингибирование сосудистого эндотелиального фактора роста.
Пигментная дегенерация сетчатки
Пигментная дегенерация - это группа заболеваний, характеризующихся нарушением сумеречного зрения, сужением поля зрения и пигментными изменениями сетчатки. Частота пигментной дегенерации сетчатки различна в различных популяциях и составляет обычно 1:4000-5000.
Этиология данного заболевания окончательно не установлена. В 60% случаев выявляют наследственную предрасположенность. Первоначально при пигментной дегенерации поражаются фоторецепторы (преимущественно палочки). Постепенно в процесс вовлекаются пигментный слой, сосуды сетчатки и зрительный нерв.
Первые симптомы пигментной дегенерации сетчатки появляются уже к 20-30 годам. Больные жалуются на ухудшение сумеречного зрения. Постепенно происходит сужение полей зрения с развитием «трубочного» поля зрения. Сопутствующие изменения в макулярной области (кистозный отек, формирование преретинальной мембраны, атрофия пигментного эпителия и хороидеи) часто приводят к нарушению центрального зрения.
Офтальмоскопия позволяет уже на ранних этапах выявить пигментированные очаги поражения в виде «костных телец» на перифе- рии сетчатки. Со временем артериолы сетчатки становятся узкими, а диск зрительного нерва приобретает восковидный оттенок (рис. 14.21).
При длительном течении заболевания выявляют вышеуказанные изменения в макулярной области, а также заднюю чашеобразную катаракту.
Электроретинография позволяет диагностировать заболевание на ранних стадиях, даже у пациентов с отсутствием видимых изменений на глазном дне. Также обнаруживают снижение темновой адаптации и сужение полей зрения различной степени выраженности.
Эффективного лечения пигментной дегенерации сетчатки не существует. Несколько замедлить ее течение позволяет применение антиоксидантов и средств, улучшающих кровоснабжение сетчатки. При планировании семьи таким пациентам необходима генетическая консультация.
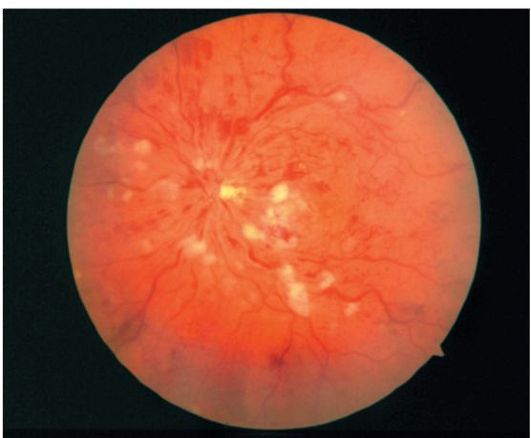
Рис. 14.21. Пигментная дегенерация сетчатки
ОТСЛОЙКА СЕТЧАТКИ
Сетчатка состоит из нейросенсорного и пигментного слоев. Плотное сращение между этими слоями существует только в области зубчатой линии и диска зрительного нерва. В остальных участках они соединены друг с другом посредством рыхлого полисахаридного комплекса, а также благодаря осмотическому градиенту, который выводит жидкость и ионы в хориоидею.
При отслойке сетчатки нейросенсорная ее часть отслаивается от пигментного эпителия. Наиболее часто отслойка сетчатки развивается в возрастной группе от 55 до 75 лет. При миопии отслойка сетчатки может происходить в возрасте 20-30 лет.
Классификация
Выделяют регматогенную, экссудативную и тракционную отслойку сетчатки.
• Регматогенная отслойка происходит при разрыве сетчатки (рис. 14.22). Жидкая часть стекловидного тела проникает через разрыв нейросенсорного слоя сетчатки и отслаивает его от пигментного эпителия. Наиболее часто подобные разрывы обусловлены периферическими дистрофиями сетчатки (например, при миопии высокой степени) или задней отслойкой стекловидного тела (происходит у большинства людей к 60-70 годам).
• Тракционная отслойка обусловлена оттягиванием (тракцией) нейросенсорной сетчатки патологической тканью, находящейся в стекловидном теле (при пролиферативной диабетической ретинопатии, ретинопатии недоношенных, после проникающего ранения глазного яблока). При выраженной тракции происходит разрыв
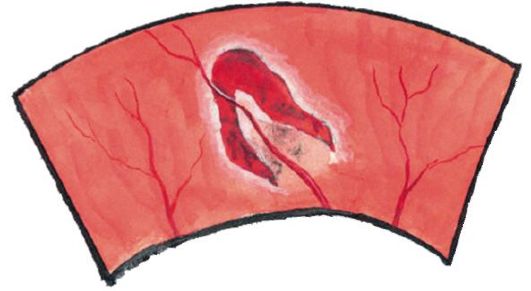
Рис. 14.22. Подковообразный разрыв сетчатки
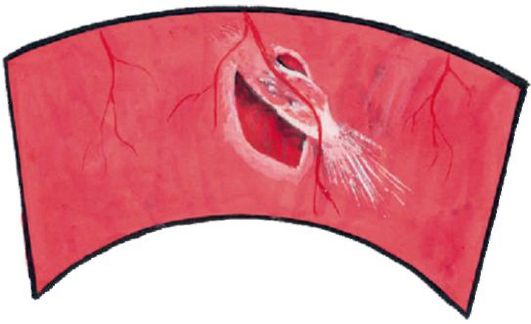
Рис. 14.23. Разрыв сетчатки в результате тракции со стороны стекловидного тела
сетчатки, в этом случае говорят о тракционно-регматогенной отслойке (рис. 14.23).
• Экссудативная отслойка происходит при скоплении жидкости между слоями сетчатки вследствие патологического процесса в хориоидее (опухоли, врожденной аномалии или воспаления).
При любой отслойке сетчатки в ней развиваются дегенеративные процессы.
Клиническая картина
Отслойке сетчатки могут предшествовать «вспышки света» и «молнии», обусловленные механическим раздражением сетчатки в результате ее тракции. Симптоматика отслойки сетчатки зависит от локализации и масштаба поражения.
• Центральная отслойка сетчатки сопровождается резким снижением остроты зрения до счета пальцев или светоощущения. Пациенты предъявляют жалобы на черную «занавеску» или тень в поле зрения, соответствующую отслоенной области сетчатки.
• Периферическая отслойка сетчатки, особенно в нижних ее отделах, может не давать симптомов даже в течение нескольких лет.
Диагностика
Исследование поля зрения позволяет выявить относительную скотому в зоне отслойки. Розовый рефлекс с глазного дна ослаблен при центральной отслойке сетчатки или массивных кровоизлияниях в
стекловидное тело.
Офтальмоскопически отслоенная сетчатка видна как сероватая волнистая структура, приподнятая относительно диска зрительного нерва или неотслоенной сетчатки (рис. 14.24). При регматогенной отслойке достаточно часто обнаруживают подковообразные разрывы и «разрывы с крышечкой». Контузия глазного яблока может привести к отслойке сетчатки вследствие отрыва ее от зубчатой линии (ретинодиализу).
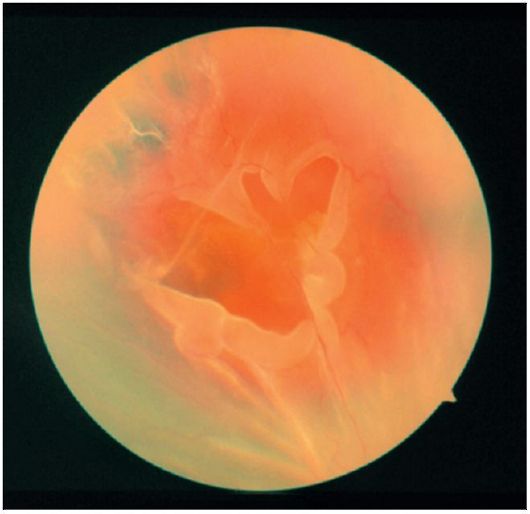
Рис. 14.24. Отслойка сетчатки с разрывом
Если произошло кровоизлияние в стекловидное тело, то офтальмоскопия может оказаться малоинформативной. В таких случаях в диагностике помогает ультразвуковое В-сканирование.
Лечение
• Регматогенная отслойка сетчатки. Лечение направлено на блокаду разрыва сетчатки, например, с помощью транссклеральной криопексии. Плотный контакт между слоями сетчатки обеспечивают, подшивая снаружи к глазному яблоку силиконовую губку (пломбу), которая вдавливает склеру и пигментный эпителий внутрь глаза (рис. 14.25). Асептическое воспаление после криовоздействия обеспечивает формирование плотного рубца вокруг разрыва сетчатки, а субретинальная жидкость постепенно рассасывается. При альтернативном вмешательстве - пневморетинопексии - интравитреально производят инъекцию специального газа и после операции помещают пациента в вынужденное положение так, чтобы пузырь газа блокировал разрыв сетчатки.
• Тракционная отслойка сетчатки. Лечение направлено на устранение всех тракций в передне-заднем направлении. Для этого сначала рассекают тяжи стекловидного тела, а затем осторожно удаляют мембраны, адгезированные к поверхности сетчатки. В полость стекловидного тела вводят газ или тяжелую жидкость.
• Экссудативная отслойка сетчатки. Лечение основано на этиотропном принципе (например, лечение воспалительного процесса или удаление опухоли хориоидеи).
Без лечения отслойка сетчатки чаще всего приводит к необратимой слепоте. Современное лечение позволяет в 80-90% случаев достичь полного прилегания сетчатки без рецидивов в дальнейшем. Острота зрения при этом остается высокой, если макулярная зона не затронута. Прогноз в отношении зрения лучше, если прилегание сетчатки достигнуто в течение 2-3 дней после отслойки.
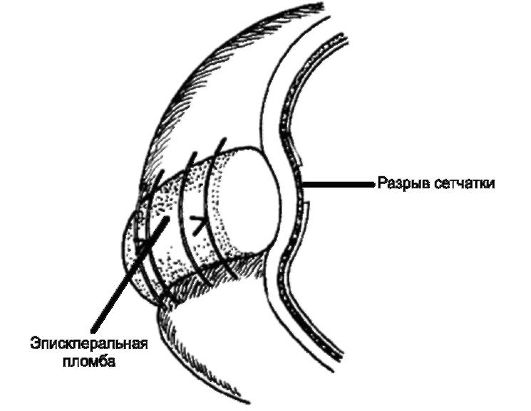
Рис. 14.25. Эписклеральное пломбирование