Офтальмология: учебник для вузов / Под ред. Е.А. Егорова - 2010. - 240 с.
|
|
|
|
ГЛАВА 15. ЗАБОЛЕВАНИЯ ЗРИТЕЛЬНОГО НЕРВА
Содержание главы
■ Воспалительные заболевания
• Неврит зрительного нерва (папиллит)
• Ретробульбарный неврит
■ Застойный диск зрительного нерва
■ Атрофия зрительного нерва
■ Ишемическая нейропатия
• Передняя ишемическая нейропатия
• Задняя ишемическая нейропатия
Зрительный нерв представляет собой белое вещество мозга. Весьма важен тот факт, что диск зрительного нерва может быть детально исследован методом офтальмоскопии и с помощью лазерных сканирующих устройств. При офтальмоскопическом исследовании (рис. 15.1) оценивают: цвет диска, равномерность его окраски, ширину и цвет нейроретинального ободка и экскавации, четкость границ, степень выстояния диска в стекловидное тело (в норме диск зрительного нерва находится в плоскости окружающей сетчатки), состояние сосудов (их цвет, диаметр, извитость, пульсацию).
Патология зрительного нерва включает в себя воспалительные его заболевания (оптический неврит), ишемические состояния, аномалии развития, токсические поражения, невоспалительный отек (застойный диск) и атрофические изменения. Многие из этих заболеваний имеют тесную связь с системной патологией, являясь иногда первыми ее проявлениями.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
Неврит зрительного нерва обычно носит односторонний характер. В зависимости от локализации процесса и особенностей клиническо-
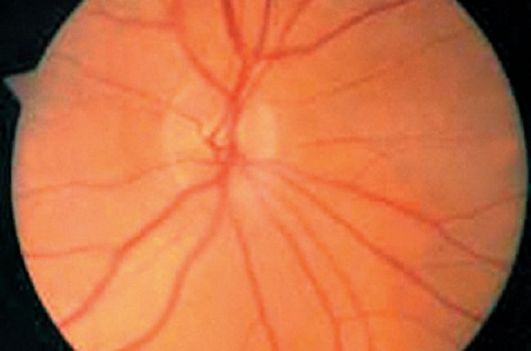
Рис. 15.1. Офтальмоскопическая картина диска зрительного нерва в норме
го течения выделяют интрабульбарный (папиллит) и ретробульбарный оптический неврит.
Неврит зрительного нерва (папиллит)
Воспалительный процесс в зрительном нерве возникает на фоне общих (при гриппе, кори, сифилисе, туберкулезе и др.) и очаговых инфекций (при воспалении придаточных пазух носа, менингите, энцефалите, увеите и т.д.).
Начало заболевания острое. Больные жалуются на снижение зрения в течение короткого промежутка времени, а также появление пятен перед глазом (положительных скотом) и «вспышек света». Снижение зрительных функций определяется степенью поражения папилломакулярного пучка; острота зрения может варьировать от очень низкой до относительно высокой.
При осмотре выявляют вялость зрачковых реакций на стороне поражения. В поле зрения обнаруживают центральные и пара- центральные скотомы различной интенсивности, величины и формы. На глазном дне определяют гиперемию, отечность и стушеванность границ диска зрительного нерва, а также расширение артерий и вен сетчатки (рис. 15.2). Выстояние диска в стекловидное тело обычно незначительное.
Лечение включает терапию основного заболевания и применение антимикробных и, при показаниях, противовирусных препаратов. С целью улучшения зрительных функций назначают витамины группы B, аскорбиновую кислоту и средства, улучшающие микроциркуляцию, осмотерапию. Прогноз зависит от масштаба поражения зрительного нерва. Острота зрения после выздоровления может вос- становиться, но чаще развивается атрофия зрительного нерва с частичной или полной потерей зрения.
Ретробульбарный неврит
Наиболее частая причина ретробульбарного неврита - рассеянный склероз. У 30-60% больных, перенесших ретробульбарный
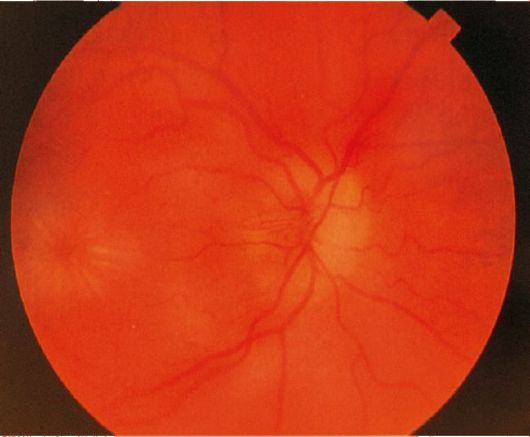
Рис. 15.2. Изменения диска зрительного нерва при неврите
неврит, через некоторое время присоединяются другие симптомы рассеянного склероза. Значительно реже причиной заболевания могут быть инфекции.
Ретробульбарный неврит характеризуется очень быстрым падением остроты зрения до счета пальцев у лица или до светоощуще- ния и появлением центральной скотомы. Больные также отмечают тупую боль в глубине орбиты, особенно при движении глазного яблока. На ранних стадиях этого заболевания патологических изменений при офтальмоскопии не обнаруживают, и лишь спустя месяц и более могут появиться начальные признаки атрофии зрительного нерва (побледнение височной половины или всего диска зрительного нерва).
Все больные должны быть осмотрены терапевтом и неврологом на предмет выявления демиелинизирующих заболеваний. В ряде слу- чаев с диагностической целью выполняют магнитно-резонансную томографию орбит и головного мозга.
Лечение основано на этиологическом принципе. Применение кортикостероидов сокращает период выздоровления, но не предотвращает повторных атак, которые свойственны ретробульбарному невриту при рассеянном склерозе.
После перенесенного ретробульбарного неврита часто формируется атрофия зрительного нерва, причем иногда наблюдается явное несоответствие между высокой остротой зрения и выраженным побледнением диска зрительного нерва.
ЗАСТОЙНЫЙ ДИСК ЗРИТЕЛЬНОГО НЕРВА
Застойный диск зрительного нерва возникает при повышении внутричерепного давления и характеризуется невоспалительным оте- ком диска зрительного нерва.
Причины повышения внутричерепного давления: объемные образования головного мозга (опухоли, гематомы, абсцессы и сосудистые аневризмы), а также процессы, нарушающие циркуляцию ликвора (гидроцефалия, тромбозы мозговых синусов, менингиты, энцефалиты, опухоли спинного мозга и уремия).
В результате повышения давления ликвора происходит сдавление нервных волокон зрительного нерва. Возникает аксоплазматический стаз, что приводит к отеку диска зрительного нерва. Уровень повышен-
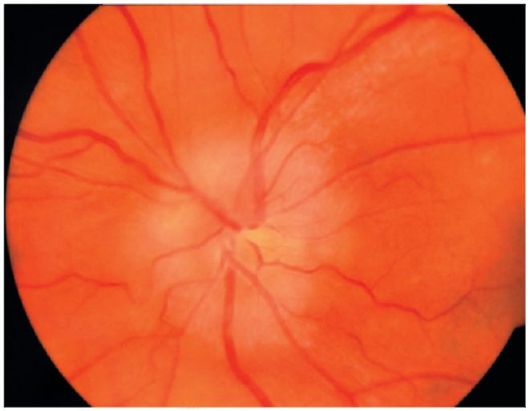
Рис. 15.3.Офтальмоскопическаякартина застойного диска зрительного нерва (начальная стадия)
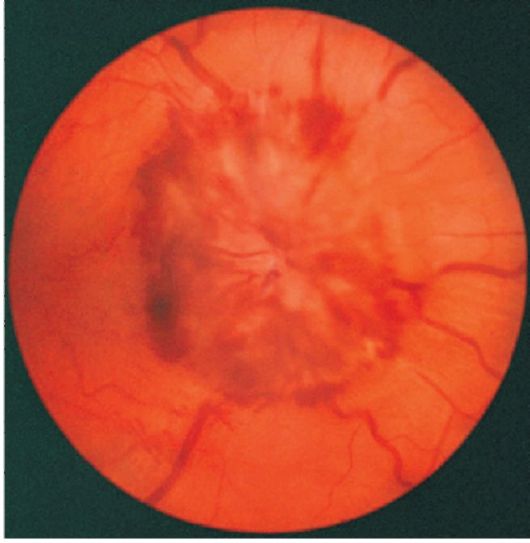
Рис. 15.4. Офтальмоскопическаякартина застойного диска зрительного нерва (стадия развитого отека)
ного внутричерепного давления в значительной мере определяет выраженность отека зрительного нерва. Таким образом, застойный диск, в первую очередь, обусловлен механическими, а не сосудистыми причинами.
У большинства больных процесс носит двухсторонний характер. Субъективных проявлений, в том числе снижения остроты зрения, до наступления атрофии зрительного нерва, как правило, не возникает. При офтальмоскопии в начальной стадии выявляют стушеванность верхней и нижней границ диска зрительного нерва (рис. 15.3). Постепенно отек увеличивается и распространяется на носовую и височную половины. На стадии развитого отека (рис. 15.4) поверхность диска зрительного нерва становится бледноватой и приподнимается над уровнем окружающей сетчатки (грибовидное выстояние диска в стекловидное тело). Происходит расширение вен сетчатки, в то время как диаметр артерий обычно не изменен.
При длительном течении развивается вторичная (постзастойная) атрофия зрительного нерва. Диск зрительного нерва приобретает беловато-серый или белый цвет, сосуды сетчатки становятся узкими. Наступают выраженные изменения поля зрения, причем быстрее они захватывают носовую его часть, в особенности нижне-носовой квадрант.
Лечение застойного диска зрительного нерва направлено на устранение причины, вызвавшей повышение внутричерепного давления.
АТРОФИЯ ЗРИТЕЛЬНОГО НЕРВА
Атрофия зрительного нерва наступает вследствие гибели его нервных волокон, что приводит к снижению всех зрительных функций и к побледнению диска зрительного нерва. По степени снижения зрительных функций атрофия может быть частичной (рис. 15.5) или полной (рис. 15.6). По офтальмоскопической картине выделяют первичную и вторичную атрофию зрительных нервов. Атрофия зрительного нерва, развившаяся после отека диска зрительного нерва, когда сохраняется стушеванность его границ, называется вторичной.
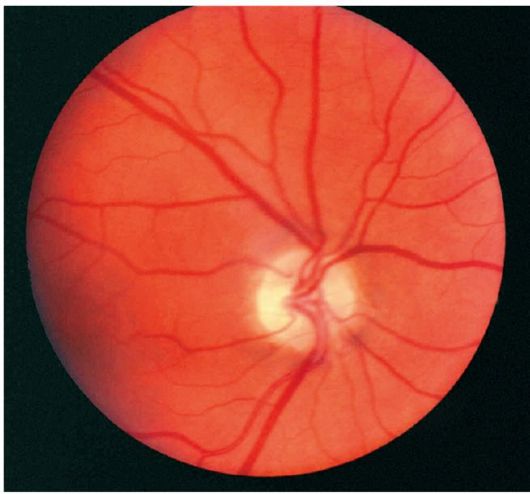
Рис. 15.5. Частичная атрофия зри-
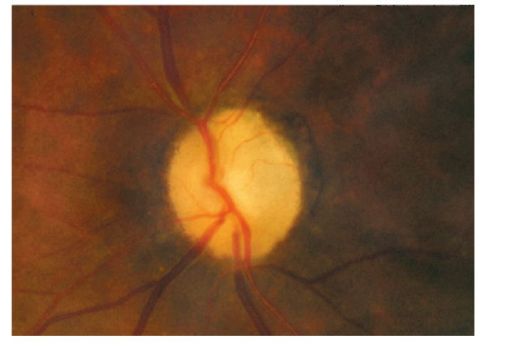
Рис. 15.6. Атрофия зрительного нерва
тельного нерва
Причины атрофии зрительного нерва:
- нарушения кровообращения;
- сдавление зрительного нерва в орбите, в зрительном канале или в полости черепа (опухоли, аневризмы, гематомы, переломы костей черепа и др.);
- токсические воздействия (токсинами табака, этанолом, метанолом, изониазидом, этамбутолом и пр.);
- метаболические нарушения (например, сахарный диабет);
- травматические повреждения (в частности, контузии);
- дегенеративные процессы в сетчатке, сопровождающиеся гибелью ганглиозных клеток;
- оптический неврит (папиллит);
- застойный диск зрительного нерва.
ИШЕМИЧЕСКАЯ НЕЙРОПАТИЯ
Наиболее часто к нарушению кровообращения в зрительном нерве приводят артериальная гипертензия, атеросклероз, сахарный диа- бет, острая артериальная гипотония, а также височный артериит. В зависимости от уровня поражения зрительного нерва различают переднюю (сопровождающуюся отеком диска зрительного нерва) и заднюю ишемическую нейропатию.
Передняя ишемическая нейропатия
Передняя ишемическая нейропатия представляет собой инфаркт интраокулярной части зрительного нерва, вызванный нарушением кровообращения в задних коротких цилиарных артериях. При офтальмоскопии виден отечный бледный диск зрительного нерва, иногда по краю диска определяются единичные штрихообразные кровоизлияния. Края диска стушеваны, вены сетчатки расширены (рис. 15.7).
Заболевание начинается внезапно и характеризуется безболезненным снижением зрения
различной степени выраженности, сужением поля зрения и появлением центральных скотом. Различают переднюю ишемическую нейропатию, не связанную с артериитом (95% случаев), и более редкую форму заболевания, связанную с височным артериитом (болезнью Хортона).
Лечение направлено на терапию основного заболевания. Также назначают гиперосмотические, мочегонные, сосудорасширяющие средства и препараты, улучшающие микроциркуляцию. При височном артериите применяют терапию большими дозами глюкокортикоидов.
Прогноз заболевания зависит от его формы. Передняя ишемическая нейропатия при височном артериите вызывает большее снижение зрения, и значительно чаще процесс бывает двухсторонним.
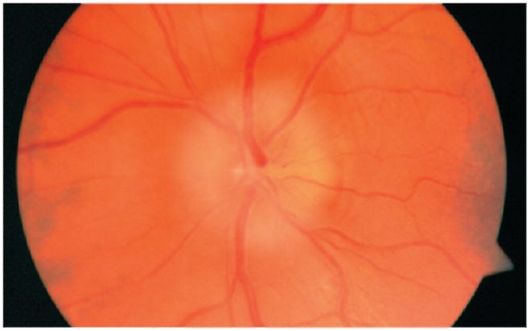
Рис. 15.7. Передняя ишемическая нейрооптикопатия, начальные при- знаки атрофии зрительного нерва
Задняя ишемическая нейропатия
Заболевание встречается значительно реже, чем передняя ишемическая нейропатия, и возникает в результате ишемических поврежде-
ний ретробульбарного отдела зрительного нерва. Острое нарушение кровообращения приводит к внезапному снижению остроты зрения вплоть до слепоты и разнообразным дефектам в поле зрения. При офтальмоскопии изменений со стороны зрительного нерва не обнаруживается. Побледнение зрительного нерва в результате его атрофии становится заметным через 1,5-2 мес.
Лечение заболевания направлено на устранение причины, например, артериальной гипотонии, восполнение кровопотери. Применяют противоотечные средства, кортикостероиды и ангиопротекторы. Прогноз заболевания неблагоприятен: острота зрения достигает 0,1- 0,2 только у половины больных. В дальнейшем возможны аналогичные сосудистые нарушения в парном глазу.