Патофизиология : рук. к практ. занятиям : учебное пособие / под ред. В. В. Новицкого, О. И. Уразовой. - 2011. - 336 с.
|
|
|
|
ТЕМА 19. ПАТОФИЗИОЛОГИЯ ЛЕЙКОПОЭЗА. ЛЕЙКОЦИТОЗЫ, ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ, ЛЕЙКОПЕНИИ, ЛЕЙКОЗЫ
ЦЕЛЬ
• Изучить этиологию и патогенез лейкоцитозов, лейкемоидных реакций, лейкопений и лейкозов, их клинико-лабораторные проявления.
• Рассмотреть патогенетические факторы дисфункции лейкоцитов.
• Изучить патологические формы лейкоцитов и особенности морфологического состава периферической крови при различных видах лейкоцитозов, лейкемоидных реакций и лейкозов.
ОСНОВНЫЕ ВОПРОСЫ ДЛЯ САМОКОНТРОЛЯ
• Какие факторы играют роль в нарушении образования и созревания лейкоцитов? Каковы последствия дизрегуляции грануломоноцито- и лимфопоэза?
• Какие патологические формы лейкоцитов выделяют (рис. 19.1, см. цв. вклейку)? Чем они характеризуются? Когда они выявляются в крови?
• Каковы природа и патогенетические факторы функциональных дефектов нейтрофилов?
• Что понимают под термином «лейкоцитоз»? Какие лейкоцитозы относят к физиологическим и патологическим лейкоцитозам? Каков механизм их развития?
• Какие цитоморфологические типы лейкоцитозов выделяют? Что служит критерием их выделения? Каковы факторы их формирования и клинико-диагностическое значение?
• Какие виды ядерного сдвига существуют при нейтрофильном лейкоцитозе? Чем они характеризуются? Каков механизм их формирования? При каких патологиях их обнаруживают?
• Что понимают под термином «лейкемоидная реакция»? Какие типы лейкемоидных реакций выделяют? Каковы их причины и гематологические проявления (рис. 19.2, см. цв. вклейку)?
• В чем заключаются различия лейкоцитоза, лейкемоидной реакции и лейкоза (табл. 19.2)?
• Что означает термин «лейкопения»? Какие причины и механизмы лежат в основе лейкопении (нейтропении)?
• Что такое агранулоцитоз? Когда он развивается? Каковы его последствия?
• Каковы особенности патогенеза и дифференциальные критерии миелотоксического и иммунного агранулоцитозов?
• Что понимают под термином «лейкоз»? Каковы этиология и патогенез лейкозов? Какие теории возникновения лейкозов существуют?
• Чем характеризуются основные стадии патогенеза лейкозов?
• На чем основано выделение острых и хронических лейкозов (рис. 19.3)? Какие варианты лейкозов известны, и по какому принципу их классифицируют?
• Что такое «лейкемическое зияние»? Для каких лейкозов оно характерно? В чем заключается механизм его формирования?
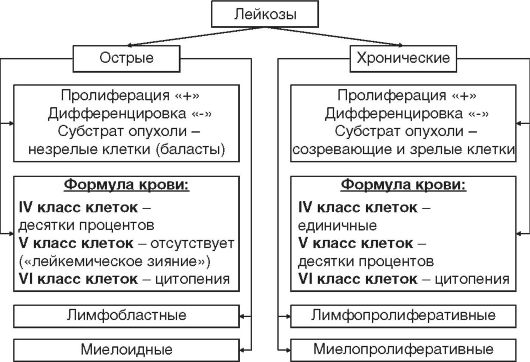 Рис. 19.3. Классификация лейкозов по патогенезу
Рис. 19.3. Классификация лейкозов по патогенезу
• Чем характеризуются первая атака, развернутая и терминальные стадии острых лейкозов?
• Что такое «ремиссия, рецидив»? Каковы признаки полной и неполной ремиссии? Какие виды рецидивов выделяют?
• Каковы цитоморфологические и цитохимические особенности отдельных вариантов острых и хронических лейкозов?
• Чем характеризуются хроническая фаза и период бластной трансформации хронических лейкозов?
• Что называют эозинофильно-базофильной ассоциацией? Для какого варианта лейкоза она характерна? Каков механизм ее развития?
• Каковы особенности патогенеза парапротеинемических гемобластозов? Какие варианты хронических лейкозов к ним относят? Чем они различаются?
• Какие клинические синдромы обнаруживаются в организме при лейкозах? Каков механизм их развития?
ТЕСТЫ ДЛЯ КОНТРОЛЯ ЗНАНИЙ ПРИ САМОПОДГОТОВКЕ
19-1. Состояние лейкоцитоза характеризуется:
1) увеличением числа отдельных морфологических форм лейкоцитов в крови;
2) увеличением общего количества лейкоцитов в крови;
3) увеличением общего количества лейкоцитов в кроветворных органах;
4) уменьшением общего количества лейкоцитов в крови;
5) неконтролируемой пролиферацией лейкоцитов в костном мозге.
A. 1, 5. Б. 3, 4.
B. 1, 2.
19-2. Патологический лейкоцитоз развивается при:
1) беременности;
2) инфекциях;
3) лейкозах;
4) эмоциональном стрессе;
5) отравлениях.
A. 2, 3, 5. Б. 1, 2, 5.
B. 2, 3, 4.
19-3. Нейтрофильный лейкоцитоз развивается при:
1) остром гнойном воспалении;
2) тотальном угнетении кроветворения в костном мозге;
3) хронических вирусных инфекциях;
4) острых бактериальных инфекциях;
5) состоянии после острой кровопотери.
A. 1, 4, 5. Б. 1, 2, 5.
B. 1, 2, 3.
19-4. Причинами развития нейтрофилии без ядерного сдвига служат:
1) стресс-реакция;
2) гнойное воспаление;
3) физическая нагрузка;
4) острая кровопотеря;
5) тяжелая интоксикация.
A. 2, 4, 5. Б. 1, 2, 4.
B. 1, 3, 4.
19-5. В основе нейтрофилии с гиперрегенераторным ядерным сдвигом влево лежат:
1) ускоренное высвобождение клеток из костного мозга;
2) нарушение миграции нейтрофилов из крови в ткани;
3) высвобождение нейтрофилов из маргинального сосудистого пула;
4) активация лейкопоэтической функции костного мозга;
5) выход нейтрофилов в циркуляцию из органов-депо.
A. 1, 3. Б. 2, 4.
B. 1, 4.
19-6. К патогенетическим факторам дисфункции нейтрофилов относят:
1) дефицит поверхностных молекул адгезии;
2) дефекты системы комплемента;
3) гипоиммуноглобулинемию Е;
4) дефицит специфических гранул в цитоплазме;
5) гипосегментацию ядра.
A. 1, 4, 5. Б. 1, 2, 4.
B. 3, 4, 5.
19-7. Развитие лейкопении обусловлено:
1) перераспределением лейкоцитов из органов-депо в кровь;
2) разрушением лейкоцитов, циркулирующих в крови;
3) активацией пролиферации клеток-предшественниц лейкоцитов в костном мозге;
4) разрушением клеток-предшественниц лейкоцитов в костном мозге;
5) угнетением гемопоэзиндуцирующего микроокружения.
A. 2, 4, 5.
Б. 1, 2, 4.
B. 1, 2, 3.
19-8. Увеличение числа мононуклеарных лейкоцитов и появление их атипичных форм в крови характерны для:
1) большой эозинофилии;
2) лейкемоидной реакции с картиной хронического миелолейкоза;
3) инфекционного мононуклеоза.
19-9. Этиологические факторы лейкозов:
1) ионизирующее излучение;
2) вирусы;
3) бактерии;
4) генетические аномалии;
5) образование внекостномозговых очагов кроветворения.
A. 1, 2, 3. Б. 1, 2, 4.
B. 1, 4, 5.
19-10. Патогенез лейкозов связан с:
1) мутационным превращением протоонкогенов в онкогены;
2) инактивацией антионкогенов;
3) гиперактивацией дифференцировки кроветворных клеток;
4) гибелью кроветворных клеток;
5) гиперактивацией деления кроветворных клеток.
A. 1, 2, 5. Б. 1, 3, 4.
B. 1, 2, 4.
19-11. Стадия промоции в патогенезе лейкозов характеризуется:
1) расселением лейкозных к леток в костном мозге;
2) мутационным превращением протоонкогенов в онкогены;
3) гиперпролиферацией лейкозных клеток;
4) формированием клона лейкозных клеток;
5) образованием внекостно-мозговых очагов кроветворения.
A. 1, 4. Б. 2, 5.
B. 3, 4.
19-12. Критерии полной ремиссии при лейкозах:
1) не более 5% бластов в костном мозге;
2) не более 20% бластов в костном мозге;
3) не более 30% лимфоцитов в костном мозге;
4) не более 5% бластов в периферической крови;
5) не менее 1,5х109 гранулоцитов в литре крови.
A. 1, 3, 4. Б. 1, 2, 5.
B. 1, 3, 5.
19-13. Цитохимической особенностью бластных клеток при остром лимфобластном лейкозе являются положительные реакции на:
1) пероксидазу;
2) гликоген в виде гранул;
3) гликоген в диффузной форме;
4) кислую фосфатазу;
5) неспецифическую эстеразу.
A. 2, 4. Б. 2, 5.
B. 1, 3.
19-14. К острым миелоидным лейкозам относят:
1) острый эритробластный лейкоз;
2) острый микролимфобластный лейкоз;
3) острый миелобластный лейкоз;
4) острый недифференцированный лейкоз;
5) множественную миелому.
A. 1, 3, 4. Б. 3, 4, 5.
B. 1, 2, 3.
19-15. Морфологическая картина крови при хроническом миелоцитарном лейкозе характеризуется:
1) нейтрофильным лейкоцитозом без ядерного сдвига влево;
2) нейтрофильным лейкоцитозом с гиперрегенераторным ядерным сдвигом влево;
3) анэозинофилией;
4) выраженной эозинофилией и базофилией;
5) гипосегментацией ядер гранулоцитов.
A. 2, 3, 4.
Б. 1, 3, 5.
B. 2, 4, 5.
ПРАКТИЧЕСКАЯ РАБОТА СТУДЕНТОВ
Часть I. Просмотр демонстрационных мазков крови больных различными видами лейкоцитозов
Для просмотра студентам предлагают мазки крови (окраска азур II-эозином) со следующими видами патологии:
■ нейтрофильный лейкоцитоз без ядерного сдвига;
■ нейтрофильный лейкоцитоз с гипорегенераторным ядерным сдвигом влево;
■ нейтрофильный лейкоцитоз с регенераторным ядерным сдвигом влево;
■ нейтрофильный лейкоцитоз с гиперрегенераторным ядерным сдвигом влево;
■ лимфоцитоз;
■ эозинофилия;
■ моноцитоз.
Часть II. Самостоятельный подсчет лейкоцитарной формулы и описание особенностей морфологии лейкоцитов при различных видах лейкоцитозов
Студентам раздают мазки периферической крови с различными видами лейкоцитозов (нейтрофилией, эозинофилией, базофилией, моноцитозом, лимфоцитозом) с указанием ОКЛ в литре крови. Студенты подсчитывают лейкоцитарную формулу и по результатам подсчета делают мотивированное заключение о характере лейкоцитоза с указанием его морфологического варианта и количественной характеристикой (относительный, абсолютный). Во время просмотра мазков с предлагаемыми вариантами лейкоцитозов и подсчета
лейкоцитарной формулы студенты обращают внимание на морфологические особенности лейкоцитов, отмечают патологические изменения клеток.
Техника подсчета лейкоцитарной формулы и индекса ядерного сдвига
Подсчет лейкоцитов проводят в тонкой части мазка в области «метелочки» с помощью иммерсионной системы микроскопа (х90-100).
В мазке крови лейкоциты распределены неравномерно, в зависимости от их физических свойств (таких, как размер, удельный вес, упругость). Поскольку крупные клетки с малым удельным весом (гранулоциты и моноциты) расположены преимущественно вдоль верхнего и нижнего края препарата, а мелкие клетки с высоким удельным весом (лимфоциты) - ближе к его центру, то лейкоцитарную формулу подсчитывают по правилу меандров: просматривают 3-4 поля зрения микроскопа в одну сторону (например, вправо), параллельно продольному краю препарата, затем 3-4 поля под прямым углом к продольному краю, двигаясь к середине мазка, 3-4 поля параллельно продольному краю в обратную сторону (влево) и так далее по зигзагообразной траектории (рис. 19.4).
При подсчете клеток используют лабораторные 11-клавишные счетчики. Подсчитывают 100 лейкоцитов с последующим выведением процентного количества клеток.
Абсолютное содержание отдельных морфологических форм лейкоцитов в крови вычисляют, исходя из ОКЛ, по формуле:
Х = (А х Б)/100,
где Х - количество лейкоцитов определенного вида в литре крови; А - ОКЛ (х109/л); Б - процентное содержание лейкоцитов опреде-
 Рис. 19.4. Направление движения при просмотре мазка периферической крови для подсчёта лейкоцитарной формулы
Рис. 19.4. Направление движения при просмотре мазка периферической крови для подсчёта лейкоцитарной формулы
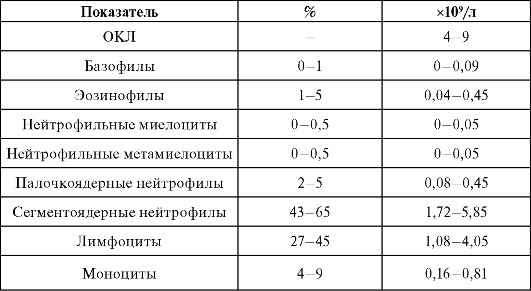
ленного вида, подсчитанных в мазке крови (нормальные показатели приведены в табл. 19-1).
Для характеристики ядерного сдвига нейтрофилов высчитывают индекс Шиллинга по соотношению суммарного количества созревающих (миелоцитов, метамиелоцитов, палочкоядерных) и зрелых (сегментоядерных) форм нейтрофилов в лейкоцитарной формуле. В норме он составляет 0,05-0,08.
Таблица 19.1. Общее количество лейкоцитов и лейкоцитарная формула крови здорового взрослого человека
 Часть III. Изучение морфологической картины крови и костного мозга при лейкемоидных реакциях и лейкозах
Часть III. Изучение морфологической картины крови и костного мозга при лейкемоидных реакциях и лейкозах
Для просмотра студентам предлагают мазки крови и костного мозга со следующими видами патологии.
Лейкемоидная реакция с картиной хронического миелолейкоза (периферическая кровь, окраска азур II-эозином)
В крови обнаруживается нейтрофилия с гиперрегенераторным ядерным сдвигом влево, дегенеративные изменения нейтрофилов (токсогенная зернистость, кариопикноз, кариорексис). В отличие от лейкоцитоза с гиперрегенераторным ядерным сдвигом влево, возможны единичные эозинофилы.
Большая эозинофилия (костный мозг, окраска азур II-эозином)
В стернальном пунктате преобладают эозинофилы различной степени зрелости, нередко с признаками дегенерации (с вакуолизацией ядра и цитоплазмы).
Инфекционный мононуклеоз (периферическая кровь, окраска азур II- эозином)
В крови повышено содержание одноядерных форм лейкоцитов - лимфоцитов и моноцитов. Обнаруживаются «атипичные мононуклеары» - крупные лимфоцито- и моноцитоподобные клетки неправильной формы, с обильной вакуолизированной цитоплазмой, иммунобласты - крупные лимфоидные клетки с высоким ядерно-цитоплазматическим соотношением, центрально расположенным гиперхромным ядром, гомогенной структурой хроматина и 1-2 ядрышками.
Острый лейкоз (костный мозг, окраска азур II-эозином)
В мазках преобладают бластные клетки. Ядра бластов крупные, окрашены в фиолетовый цвет, содержат нежную сеть хроматина и ядрышки. Форма ядер округлая или неправильная (с расщелинами, зазубринами, вдавлениями). Цитоплазма бластных клеток светлоили темно-голубая, узкая.
Хронический миелолейкоз (периферическая кровь, окраска азур II- эозином)
В мазках крови отмечается нейтрофильный лейкоцитоз с гиперрегенераторным сдвигом лейкоцитарной формулы влево: обнаруживаются палочкоядерные гранулоциты (свыше 5%), метамиелоциты, миелоциты, промиелоциты, единичные бласты. Количество сегментоядерных гранулоцитов снижено. Характерна «эозинофильнобазофильная ассоциация» - увеличение количества эозинофильных и базофильных гранулоцитов (встречаются эозинофилы и базофилы разной степени зрелости).
Хронический лимфолейкоз (периферическая кровь, окраска азур II- эозином)
В мазках крови обнаруживается большое количество средних и малых лимфоцитов, единичные пролимфоциты и бластные клетки. Выявляются тени Боткина-Гумпрехта (до 3-5 в поле зрения микроскопа), голые ядра лимфоцитов, формы Ридера - лимфоциты с резко полиморфным, неправильным ядром (почкообразным, зазубренным, двудольчатым).
Миеломная болезнь (костный мозг, окраска азур II-эозином) Характерный признак - присутствие в мазках плазматических клеток разной степени зрелости (плазмобластов, проплазмоцитов и плазмо-
цитов). Встречаются многоядерные плазматические клетки. В цитоплазме некоторых клеток встречаются кристаллы, включения голубоватого цвета (клетки Мотта) и розовой окраски (тельца Рассела) - результат кристаллизации и конденсации иммуноглобулинов. Обнаруживаются «пламенеющие» клетки - плазматические клетки с обильной красновато-розовой цитоплазмой, похожей на «языки пламени».
Во время просмотра демонстрационных мазков и зарисовки морфологической картины крови и костного мозга студенты пользуются наглядными пособиями (цветными таблицами, атласами, слайдами) и консультацией преподавателя.
Часть IV. Решение ситуационных задач
Задача 19-1. Определите абсолютное содержание отдельных форм лейкоцитов в крови и дайте заключение о характере лейкоцитоза с указанием его морфологического варианта и количественной характеристикой (относительный, абсолютный лейкоцитоз), если известно ОКЛ и лейкоцитарная формула.
А. ОКЛ - 25х109/л
Лейкоцитарная формула, %
 Примечание. Здесь и далее:
Примечание. Здесь и далее:
Бф - базофилы;
Эо - эозинофилы;
М - миелоциты;
ММ - метамиелоциты;
п/я - палочкоядерные;
с/я - сегментоядерные;
Лф - лимфоциты;
Мон - моноциты.
Б. ОКЛ - 15х109/л
Лейкоцитарная формула, %
 В. ОКЛ - 12х109/л
В. ОКЛ - 12х109/л
Лейкоцитарная формула, %
 Г. ОКЛ - 18х109/л Лейкоцитарная формула, %
Г. ОКЛ - 18х109/л Лейкоцитарная формула, %
 Д. ОКЛ - 13х109/л Лейкоцитарная формула, %
Д. ОКЛ - 13х109/л Лейкоцитарная формула, %
 Е. ОКЛ - 7,9х109/л Лейкоцитарная формула, %
Е. ОКЛ - 7,9х109/л Лейкоцитарная формула, %
 Ж. ОКЛ - 21х109/л Лейкоцитарная формула, %
Ж. ОКЛ - 21х109/л Лейкоцитарная формула, %
 Задача 19-2. Больная
сахарным диабетом госпитализирована в тяжелом состоянии с симптомами
сепсиса. В течение предшествующего года принимала антидиабетический
препарат букарбон. У больной ОКЛ - 0,13х109/л, лейкоцитарная формула указана ниже.
Задача 19-2. Больная
сахарным диабетом госпитализирована в тяжелом состоянии с симптомами
сепсиса. В течение предшествующего года принимала антидиабетический
препарат букарбон. У больной ОКЛ - 0,13х109/л, лейкоцитарная формула указана ниже.
Лейкоцитарная формула, %
 Дайте мотивированное заключение о характере патологии системы крови.
Дайте мотивированное заключение о характере патологии системы крови.
Задача 19-3. Больная К., 42 года, на этапе завершения терапии по поводу острого респираторного заболевания почувствовала внезапное ухудшение состояния. Температура тела повысилась до 38,5 °С, появились слабость, головная боль, боль в горле при глотании, болезненное изъязвление на коже туловища. При осмотре врачом обнаружено язвенно-некротическое поражение ротоглотки.
Общий анализ крови:
■ содержание гемоглобина - 105 г/л;
■ количество эритроцитов - 3,7х1012/л;
■ ОКЛ - 2,5х109/л;
■ количество тромбоцитов - 120х109/л.
Лейкоцитарная формула, %
 Какая патология системы крови развилась у больной? Каковы этиология и патогенез нарушений?
Какая патология системы крови развилась у больной? Каковы этиология и патогенез нарушений?
Задача 19-4. На профилактическом осмотре при анализе крови у больной Б., 17 лет, выявлено наличие нейтрофильных и эозинофильных гранулоцитов с ядрами округлой, гантелевидной и бисегментированной формы при крайне скудном содержании обычных сегментоядерных клеток.
Общий анализ крови:
■ содержание гемоглобина - 131 г/л;
■ количество эритроцитов - 3,9х1012/л;
■ ОКЛ - 6,8х109/л.
Лейкоцитарная формула, %
 Примечание.
Среди сегментоядерных нейтрофилов преобладают клетки с
бисегментированными ядрами: 46%. При подсчете формулы обнаружены
круглоядерные нейтрофилы (5%) с грубой круп-
Примечание.
Среди сегментоядерных нейтрофилов преобладают клетки с
бисегментированными ядрами: 46%. При подсчете формулы обнаружены
круглоядерные нейтрофилы (5%) с грубой круп-
но-глыбчатой структурой ядерного хроматина, сходной с таковой зрелых клеток.
Какого рода патология имеется у больной? Каков прогноз заболевания?
Задача 19-5. Больная К., 8 лет, поступила в стационар с жалобами на вялость, снижение аппетита, затрудненное носовое дыхание. Температура тела - 38,5 °С, кожа бледная, носовое дыхание затруднено. При осмотре ротоглотки выявлены умеренная гиперемия дужек, миндалин, задней стенки глотки, гипертрофия миндалин II степени. Тонзиллярные, заднешейные, переднешейные, затылочные лимфатические узлы увеличены, печень выступает из подреберья на 4,0 см, селезенка - на 2,0 см.
Общий анализ крови (на 2-й день болезни):
■ содержание гемоглобина - 121 г/л;
■ количество эритроцитов - 3,6х1012/л;
■ ОКЛ - 6,6х109/л;
■ СОЭ - 12 мм/ч.
Лейкоцитарная формула, %
 Примечание.
19% - атипичные крупные округлые клетки с полиморфными
моноцитоподобными ядрами и широкой базофильной (с фиолетовым оттенком)
вакуолизированной цитоплазмой.
Примечание.
19% - атипичные крупные округлые клетки с полиморфными
моноцитоподобными ядрами и широкой базофильной (с фиолетовым оттенком)
вакуолизированной цитоплазмой.
Какое заболевание развилось у больной? Какова природа атипичных клеток?
Задача 19-6. Больной А., 70 лет, поступил в клинику в тяжелом состоянии с признаками интоксикации и геморрагического диатеза. Кожа и слизистые оболочки больного бледные, с множественными мелкоклеточными образованиями коричневого цвета, болезненными при пальпации. Гепато- и спленомегалия. При ультразвуковом обследовании обнаружен карбункул почки. В крови:
■ содержание гемоглобина - 35 г/л;
■ количество эритроцитов - 1,4х1012/л;
■ ОКЛ - 140х109/л;
■ количество тромбоцитов - 60х109/л.
Лейкоцитарная формула, %
 Примечание.
Здесь и далее: Бл - бласты. Количество бластов миелоидного ряда в
костном мозге составляет 38%. При цитохимическом исследовании в бластных
клетках выявлена положительная реакция на миелопероксидазу, липиды,
кислую фосфатазу и гликоген (в диффузной форме).
Примечание.
Здесь и далее: Бл - бласты. Количество бластов миелоидного ряда в
костном мозге составляет 38%. При цитохимическом исследовании в бластных
клетках выявлена положительная реакция на миелопероксидазу, липиды,
кислую фосфатазу и гликоген (в диффузной форме).
О каком заболевании свидетельствуют данные клинико-гематологические проявления и результаты цитохимического исследования?
Задача 19-7. Больной М., 4 года. Заболевание началось с опухолевидного образования в правой подмышечной впадине. Проведена лучевая терапия, после которой размер опухоли уменьшился. Однако через 3 мес появилась опухоль на задней поверхности шеи. Больной прошел повторный курс рентгенотерапии. Состояние не улучшилось. При обследовании поставлен диагноз острого лейкоза. Проведен курс цитостатической терапии. После этого состояние больного улучшилось, нормализовалась картина крови. Однако через 1,5 мес у ребенка обнаружились увеличение и уплотнение яичка. Проведен забор крови. В крови:
■ содержание гемоглобина - 46 г/л;
■ количество эритроцитов - 1,6х1012/л;
■ ОКЛ - 40х109/л;
■ количество тромбоцитов - 17х109/л. Лейкоцитарная формула, %
 Примечание.
В пунктате яичка - лейкемические клетки. При цитохимическом
исследовании бластных клеток периферической крови выявлена положительная
реакция на гликоген (PAS-материал в виде гранул); реакции на
миелопероксидазу, кислую фосфатазу, липиды, неспецифическую эстеразу
отрицательные.
Примечание.
В пунктате яичка - лейкемические клетки. При цитохимическом
исследовании бластных клеток периферической крови выявлена положительная
реакция на гликоген (PAS-материал в виде гранул); реакции на
миелопероксидазу, кислую фосфатазу, липиды, неспецифическую эстеразу
отрицательные.
Дайте обоснованное заключение о характере патологии системы крови (форма лейкоза, стадия развития). Каков патогенез выявленного увеличения и уплотнения яичка у ребенка?
Задача 19-8. Больной С., 62 года, поступил в клинику с жалобами на одышку, кашель, слабость. Кожа и слизистые оболочки больного бледные, все группы лимфатических узлов увеличены, каменистой плотности, болезненные при пальпации; гепато- и спленомегалия. В легких выслушиваются сухие хрипы. В крови:
■ содержание гемоглобина - 85 г/л;
■ количество эритроцитов - 3,3х1012/л;
■ ОКЛ - 100х109/л;
■ количество тромбоцитов - 70х109/л. Лейкоцитарная формула, %
 Примечание.
В мазке - анизо- и пойкилоцитоз эритроцитов. Обнаруживаются тени
Боткина-Гумпрехта (3-5 в поле зрения). Цитохимически выявлена
положительная реакция на гликоген в виде гранул; отрицательная реакция
на миелопероксидазу и липиды.
Примечание.
В мазке - анизо- и пойкилоцитоз эритроцитов. Обнаруживаются тени
Боткина-Гумпрехта (3-5 в поле зрения). Цитохимически выявлена
положительная реакция на гликоген в виде гранул; отрицательная реакция
на миелопероксидазу и липиды.
Дайте обоснованное заключение о нарушении в системе белой крови.
Задача 19-9. Больная И., 52 года, поступила в клинику с жалобами на тупые боли в левом подреберье и спине, боли в костях, общую слабость, ухудшение зрения. В крови:
■ СОЭ - 75 мм/ч;
■ содержание гемоглобина - 56 г/л;
■ количество эритроцитов - 2,4х1012/л;
■ ОКЛ - 4,3х109/л;
■ количество тромбоцитов - 59х109/л. Лейкоцитарная формула, %
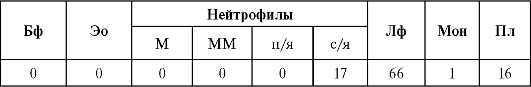 Примечание.
Пл - плазмоциты. В костном мозге - 14% плазматических клеток
(атипичных, типа плазмобластов). Содержание кальция в крови повышено до
15,6 ммоль/л. При электрофорезе сывороточных белков обнаружен
М-компонент (моноклональный пик в области γ-глобулинов при их
концентрации в крови 26 г/л при норме 7-17 г/л). При рентгенологическом
обследовании обнаружены очаги деструкции костной ткани.
Примечание.
Пл - плазмоциты. В костном мозге - 14% плазматических клеток
(атипичных, типа плазмобластов). Содержание кальция в крови повышено до
15,6 ммоль/л. При электрофорезе сывороточных белков обнаружен
М-компонент (моноклональный пик в области γ-глобулинов при их
концентрации в крови 26 г/л при норме 7-17 г/л). При рентгенологическом
обследовании обнаружены очаги деструкции костной ткани.
Для какой патологии системы крови характерны данные проявления? С чем они связаны?
Задача 19-10. Больной Н., 35 лет, поступил в клинику с жалобами на повышение температуры тела (38,6 °С), прогрессирующую слабость, утомляемость, повышенную ночную потливость. При обследовании у больного обнаружены петехиальная сыпь на коже, увеличение шейных и подключичных лимфатических узлов, гепато- и спленомегалия. В крови:
■ содержание гемоглобина - 100 г/л;
■ количество эритроцитов - 3,1х1012/л;
■ ОКЛ - 300х109/л;
■ количество тромбоцитов - 98х109/л. Лейкоцитарная формула, %
 В костном мозге преобладают клетки гранулоцитарного ряда. Дайте обоснованное заключение о нарушении в системе белой крови.
В костном мозге преобладают клетки гранулоцитарного ряда. Дайте обоснованное заключение о нарушении в системе белой крови.
Таблица 19.2. Дифференциальные признаки лейкемоидных реакций и лейкозов
 Окончание табл. 19.2
Окончание табл. 19.2