Клинический атлас патологии глазного дна. Кацнельсон Л.А., Лысенко В.С., Балишанская Т.И. - 4-е изд., стер. - 2013. -120 с.: ил.
|
|
|
|
Глава 10. Лазерное лечение при сосудистой патологии глаза
Лазерная коагуляция в настоящее время имеет важное значение в лечении различных видов ре-тинальной патологии. Разработанные в 70-х годах группой под руководством L' Esperance методы лазерной коагуляции нашли широкое применение в клинике. В офтальмологии применяются в основном аргоновые и криптоновые лазеры. Аргоновый лазер имеет длину волны от 488 нм (голубой) до 514 нм (зелёный). Сетчатка абсорбирует лазерную энергию во время лазерной коагуляции, а стекловидное тело, хрусталик и роговица в большинстве случаев остаются интактными.
Пигментный эпителий, ксантофильный пигмент и пигмент гемоглобина абсорбируют аргоновое излучение, что приводит к локальной денатурации белка и появлению коагулята в месте аппликации.
Криптоновый лазер имеет длину волны 530 нм (зеленый) и 647 нм (красный). Криптоновый красный свет с длиной волны 647 нм свободно проходит через слои сетчатки, не повреждая их, и поглощается только меланином пигментного эпителия, что обусловливает преимущественное использование криптонового лазера в лечении поражений центральной зоны глазного дна.
Видимые лазерные повреждения сетчатки были определены L' Esperance как лазеркоагуляты 4 степеней (рис. 10-1, 10-2).
Коагулят I степени - ватообразный, с нечёткими границами пятна.
Коагулят II степени - белый, с более четкими границами.
Коагулят III степени - белый, с резко очерченными границами.
Коагулят IV степени - ярко-белый, с лёгкой пигментацией по краю четких границ. Эти градации лазеркоагулятов имеют большое значение, так как различные патологические изменения глазного дна требуют лазерной коагуляции той или иной интенсивности.
Для получения лазеркоагулятов необходимой интенсивности обычно начинают с небольшой мощности (100 мВт), постепенно увеличивая на 35-50 мВт (шаг коагуляции) до получения
коагулята I степени. Для получения коагулятов большей выраженности продолжают повышать мощность излучения с соблюдением шага коагуляции. Коагуляты большей интенсивности можно получить и при увеличении экспозиции без повышения мощности.
Подготовка больного
Перед лазерным лечением обеспечивают максимальное расширение зрачка глаза, на котором планируется лазерная коагуляция, закапыванием мидриатика 3 раза с интервалом 1 мин. или субконъюнктивальным введением 1 % раствора мезатона.
Если больной беспокоен и не способен фиксировать глаз, можно провести парабульбарную анестезию 1 мл 2 % раствора новокаина.
Перед лазерной коагуляцией больному следует объяснить принцип вмешательства, а также характер возможных осложнений.
Лазерная коагуляция
при диабетической ретинопатии
При препролиферативной диабетической ретинопатии лазерная коагуляция проводится следующим образом.
Состояние сетчатки должно быть тщательно изучено с помощью прямой офтальмоскопии, офтальмоскопии с трехзеркальной линзой Голь-дмана и, что особенно важно, ФАГД. Последняя позволяет определить интраретинальную и пре-реретинальную экстравазальную флюоресценцию, состояние перифовеальной капиллярной сети и её нарушения, соответствующие макуляр-ной и парамакулярной сосудистой декомпенсации. Очень существенным преимуществом ФАГД является возможность выявления неперфузиру-емых ишемических зон сетчатки, которые могут инициировать развитие неоваскулярных комплексов, обусловливая переход препролифера-тивной диабетической ретинопатии в пролифе-ративную. При обнаружении ишемических зон необходима их прямая фокальная лазерная коагуляция лазеркоагулятами III степени.
При изменениях в макулярной области в зоне более чем 750 мкм от фовеа в виде микроаневризм и интраретинальных шунтирующих комплексов проводится прямая лазерная коагуляция при диаметре светового пятна 100-200 мкм, мощности 200-300 мВт и экспозиции 0,1-0,2 с. В зонах диффузной экстравазальной флюоресценции также проводится прямая лазерная коагуляция с такими же параметрами мощности и экспозиции.
Лазерная коагуляция в центральной зоне глазного дна выполняется тщательно и очень осторожно, чтобы не переходить границы бессосудистой зоны. При этом виде лазерной коагуляции возможны появление складок сетчатки и образование центральных скотом.
Если коагуляция неинтенсивная и произведена на достаточном расстоянии от фовеа, то эти изменения минимальны.
При макулярных геморрагиях, отёке, отложениях экссудата, по нашему опыту, острота зрения обычно остается стабильной.
При пролиферативной диабетической ретинопатии появляются различные виды неоваску-ляризации. По локализации новообразованных сосудов выделяют папиллярную, эпипапилляр-ную, перипапиллярную, папилловитреальную и ретинальную неоваскуляризацию. При этих видах неоваскуляризации возможна прямая фокальная лазерная коагуляция сосудистых комплексов, которая может быть эффективной только при достижении облитерации сосудов. Диаметр коагулята всегда должен быть несколько больше диаметра новообразованного сосуда.
При папиллярной неоваскуляризации проводится панретинальная лазерная коагуляция сетчатки, суть которой заключается в коагуляции всей сетчатки, за исключением макулярной зоны. Коагуляцию обычно начинают с отграничения ма-кулы, для чего наносят 2 ряда коагулятов вдоль верхней и нижней височных сосудистых аркад, ряды замыкаются снаружи в виде дуги. Затем проводят коагуляцию всей сетчатки коагулятами III степени с расстоянием между ними, равным 1/2-1 диаметру коагулята. Обычно делают 2 сеанса лазерной коагуляции в неделю. За 1 сеанс рекомендуется наносить не более 700-800 коагулятов, общее число которых при панретинальной лазерной коагуляции составляет около 3000 (рис. 10-3-10-5).
После лазерной коагуляции сетчатки необходимы ежемесячный контроль и проведение ФАГД каждые 4-5 мес.
Лазерная коагуляция
при тромбозах вен сетчатки
Коагуляция при тромбозе вен сетчатки обычно проводится при кистовидном отёке макулы, экссудате в области фовеа, отслойке нейроэпителия, неоваскуляризации сетчатки и диска зрительного нерва. При кистовидном отёке лазеркоагуляты наносятся в области перифовеальной капиллярной сети на расстоянии 1/2 ДД от фовеа с целью резорбции отёка. При этом могут возникать некоторые трудности, так как коагуляты наносятся достаточно близко от фовеа. Мы предпочитаем наносить коагуляты II степени по краю кисто-видного отёка в виде подковы, открытой в сторону папилломакулярного пучка.
При тромбозе ветвей центральной вены сетчатки происходит нарушение капиллярной перфузии в пораженном квадранте, что в свою очередь может привести к развитию ишемии и неоваскуляризации сетчатки и диска зрительного нерва, при которых лазерная коагуляция сетчатки проводится с соблюдением тех же принципов, что и при пролиферативной диабетической ретинопатии (рис. 10-6-10-8). В редких случаях, когда окклюзия ветви центральной вены приводит к отслойке нейроэпителия, коагулируют всю зону отслойки. Критерий эффективности - прилегание отслойки.
Лазерная коагуляция при тромбозе рети-нальных вен с тракционной отслойкой сетчатки не проводится.
Лазерная коагуляция
при центральной серозной
хориопатии
Перед лазерной коагуляцией необходимо провести ФАГД для выявления точки фильтрации и определения её локализации. Применяют 2 вида лазерной коагуляции: при наличии точки фильтрации коагуляты II степени наносятся в месте её локализации под контролем ФАГД, при отсутствии точки фильтрации производится подковообразная лазерная коагуляция по краю отслойки пигментного эпителия (рис. 10-9, 10-12; см. рис. 10-14).
Лазерная коагуляция при инволюционной цхрд
При отслойке пигментного эпителия или ней-роэпителия, являющихся компонентами экссуда-тивной формы ЦХРД, целесообразно нанесение
коагулятов в виде дуги по краю отслойки, если она выходит за пределы бессосудистой зоны. В противном случае наносят 2 ряда коагулятов, отступя У ДД от края отслойки. Коагуляты должны быть степени, диаметр коагулята в 1-м ряду 50 мкм, во 2-м 100 мкм (рис. 10-13,10-14).
Возможно проведение решетчатой лазерной коагуляции, главным образом при диффузном отёке центральной зоны сетчатки. Коагуляты наносят 2-3 рядами в виде прямых линий по поверхности отечной сетчатки за пределами фовеа.
При коагуляции субретинальной неоваску-лярной мембраны, расположенной в макуляр-ной зоне, следует учитывать возможность снижения остроты зрения, о чём пациента нужно заранее предупредить. Коагуляцию начинают с нанесения коагулятов III степени по краю суб-ретинальной неоваскулярной мембраны, затем переходят к сплошной черепицеобразной коагуляции мембраны. Наиболее щадящей для ма-кулы считается коагуляция криптоновым лазером. Рекомендуется проведение контрольной ФАГД через 2-3 мес после лазерной коагуляции. Если полное рубцевание мембраны не достигнуто, то лазерную коагуляцию повторяют
(рис. 10-15, 10-16).
Лазерная коагуляция при центральных разрывах сетчатки
Вопрос о необходимости лазерной коагуляции центральных разрывов сетчатки остается открытым. Некоторые авторы считают её нецелесообразной. Методика состоит в проведении круговой коагуляции, отступя У ДД от края разрыва.
Лазерная коагуляция при ангиитах сетчатки
Предварительно проводят ФАГД для уточнения диагноза и выявления ишемических зон и не-оваскулярных комплексов. Методика коагуляции соответствует таковой при диабетической ретинопатии. Её проведение возможно только после купирования воспалительного процесса.
Осложнения лазерной коагуляции
Как и при любом хирургическом вмешательстве, при лазерной коагуляции возможны осложнения. Риск осложнений прямо пропорционален длительности лечения и чаще встречается при интенсивной коагуляции. Осложнения мо-
гут затрагивать практически все структуры глазного яблока.
Роговица: возможно развитие отёка эпителия, чаще встречается при панретинальной лазерной коагуляции. Отёк обычно быстро резорбируется. Для ускорения этого процесса можно назначить глицериновые капли.
Передняя камера: наиболее серьёзное осложнение - закрытие угла передней камеры с повышением внутриглазного давления. Это более вероятно при панретинальной лазерной коагуляции, так как большое количество лазерной энергии может приводить к отслойке хориоидеи и отёку цилиарного тела. Рекомендуются гипотензивная и дегидратационная терапия, а также отмена сеансов коагуляции до нормализации внутриглазного давления.
Радужная оболочка: при нанесении коагулятов большого диаметра часть энергии может передаваться радужной оболочке, обусловливая возникновение ирита. В таком случае возможны образование задних синехий и деформация зрачка. Курс лазерной коагуляции прерывают, назначают кор-тикостероиды и мидриатики в каплях.
Хрусталик: при коагуляции узким лазерным пучком некоторые авторы отмечают развитие катаракты.
Стекловидное тело: возможно появление помутнений, кровоизлияний, взвеси пигмента или экссудата, наблюдается сокращение задней пограничной мембраны стекловидного тела, что может приводить к задней отслойке стекловидного тела.
Лазерное лечение при сосудистой патологии глаза
Сетчатка: лазерное лечение вызывает множественные повреждения сетчатки и может сопровождаться появлением кровоизлияний, отслойкой сетчатки, развитием кистовидного отёка макулы, нарушением перфузии диска зрительного нерва. Клинически это проявляется снижением остроты зрения, появлением дефектов поля зрения и ночной слепотой.
Развитие кровоизлияний возможно при использовании узкого лазерного пучка высокой интенсивности, когда диаметр коагулируемого сосуда превышает диаметр коагулята. Нередко это происходит при коагуляции новообразованных сосудов.
Дефекты поля зрения могут появляться при коагуляции ретинальных артериол с последую-
щей их облитерацией или при коагуляции нервных волокон.
При неспокойном поведении больного, когда он не фиксирует глаз, возможно повреждение лазерным пучком области фовеа с неминуемым резким снижением остроты зрения. При коагуляции отслойки пигментного эпителия в нём может образовываться отверстие, через которое жидкость проникает под нейроэпителий, вызывая его отслойку.
К одним из наиболее тяжёлых осложнений лазерной коагуляции относится отслойка сетчатки, которая чаще встречается при панретинальной лазерной коагуляции. При лазерной коагуляции области глиоза и фиброза происходит сокращение соединительной ткани, что приводит к тракционной отслойке сетчатки. В связи с этим выраженный глиоз и фиброз являются противопоказаниями к лазерной коагуляции. При незначительном глиозе во время коагуляции его нужно обходить. Регматогенная отслойка сетчатки возможна при большой мощности лазерного луча, что вызывает разрывы сетчатки.
Панретинальная лазерная коагуляция сетчатки с захватом крайней периферии может обусловить нарушение темновой адаптации и чаще встречается при диабетической ретинопатии.
Зрительный нерв: прямая лазерная коагуляция зрительного нерва при новообразованных сосудах диска зрительного нерва может привести к его ишемии и резкому снижению остроты зрения.
Пигментный эпителий и хориоидея: коагуляция узким пучком с большой мощностью может при-
водить к разрывам мембраны Бруха и кровоизлияниям в сетчатку и стекловидное тело из хорио-идеи. Если кровоизлияние происходит во время сеанса лазерной коагуляции, то следует надавить контактной линзой на глаз, чтобы вызвать повышение внутриглазного давления.
Через месяцы или годы после лазерного лечения возможна прогрессирующая атрофия пигментного эпителия в области лазерной коагуляции. Лазерная коагуляция может приводить к острой окклюзии сосудов хориоидеи, вызывающей затем некроз и атрофию наружных слоев сетчатки. Обычно это осложнение встречается при коагуляции средней периферии пучком высокой мощности.
Противопоказания
1. Недостаточная прозрачность сред.
2. Выраженная геморрагическая активность на глазном дне.
3. Грубый рубеоз сетчатки.
4. Глиоз III-IV степени с тракционным синдромом.
Относительное противопоказание к лазерной коагуляции - низкая острота зрения (ниже 0,1).
Литература
1. Кацнельсон Л. А., Форофонова Т. И., Бунин А. Я. Сосудистые заболевания глаз. - М.: Медицина,
1990.
2. L'Esperance F. Ophthalmic lasers: Photocoagulation, photoradiation and surgery. - 2-nd ed. - St. Louis. Mosby, 1983. - 606 p.
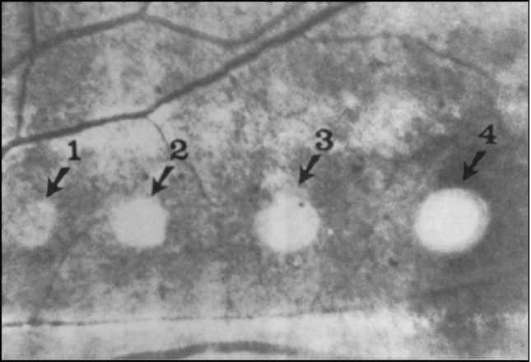
Рис. 10-1. Четыре степени лазеркоагулятов сетчатки по их проявлению на глазном дне по L' Esperance.
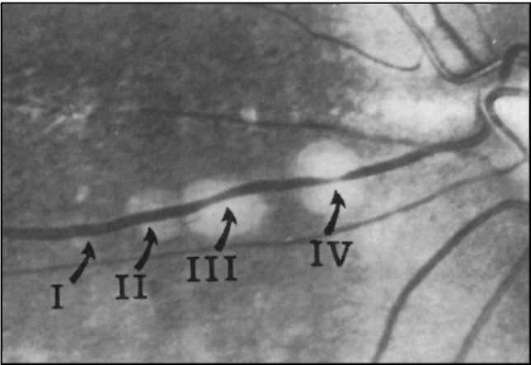
Рис. 10-2. Четыре степени лазеркоагулятов сетчатки по изменению калибра сосуда по L' Esperance.
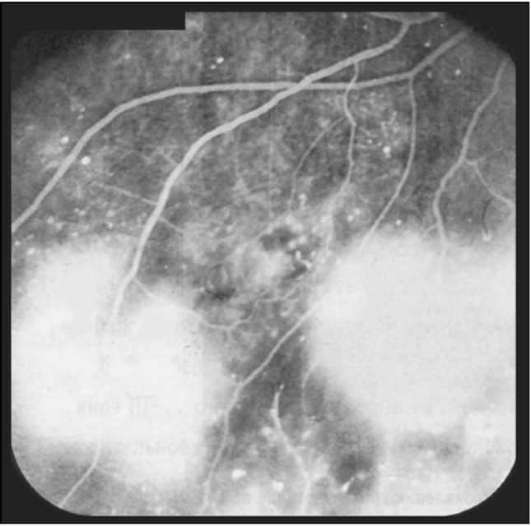
Рис. 10-3. Гиперфлюоресценция неоваскулярного комплекса на средней периферии глазного дна при проли-феративной диабетической ретинопатии. ФАГД. Поздняя фаза до лазерной коагуляции.
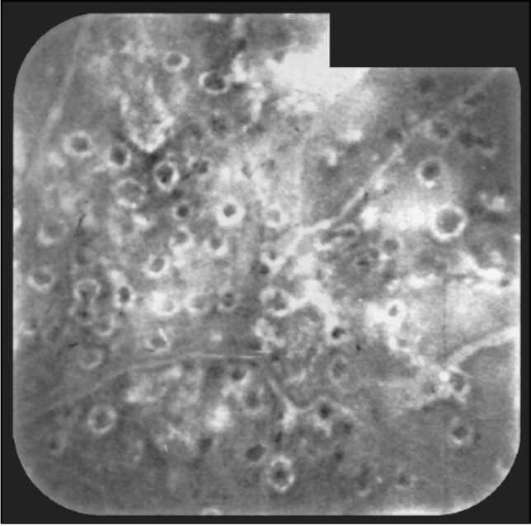
Рис. 10-4. ФАГД того же больного, что на рис. 10-3, после лазерной коагуляции. Поздняя фаза. Запустение новообразованных сосудов.
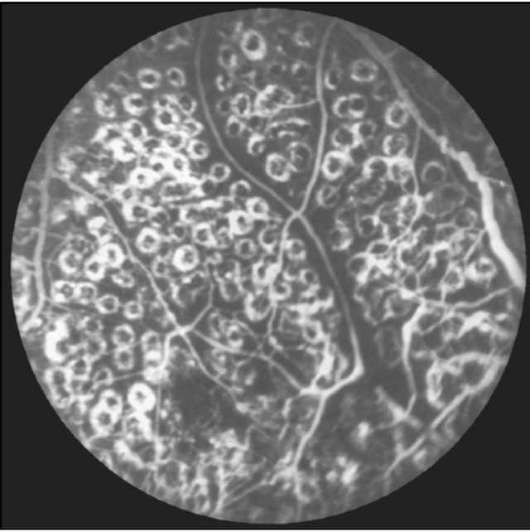
Рис. 10-5. Тотальная лазерная коагуляция. Гиперфлюоресценция коагулятов на средней периферии глазного дна. ФАГД. Поздняя фаза.
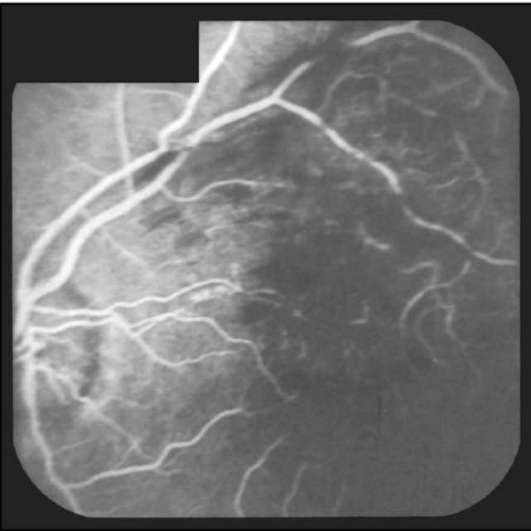
Рис. 10-6. Тромбоз верхневисочной ветви центральной вены сетчатки. Очаги гипофлюоресценции соответственно участкам геморрагии. ФАГД. Артерио-венозная фаза.
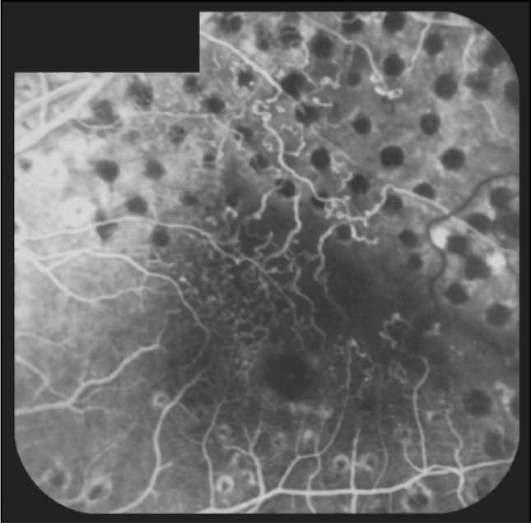
Рис. 10-7. ФАГД того же больного, что на рис. 10-6, после лазерной коагуляции. Артерио-венозная фаза.
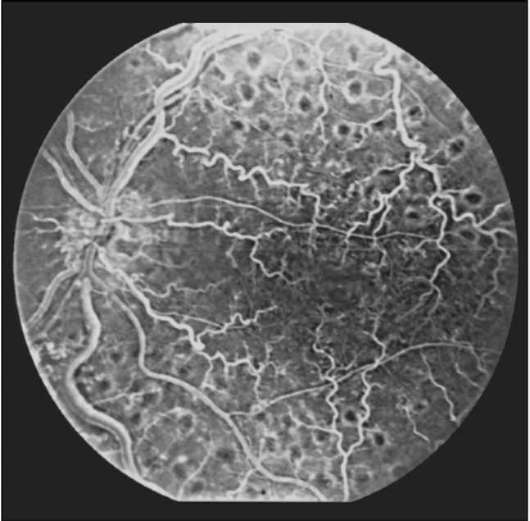
Рис. 10-8. Тотальная лазерная коагуляция при тромбозе центральной вены сетчатки. ФАГД. Артериальная фаза.
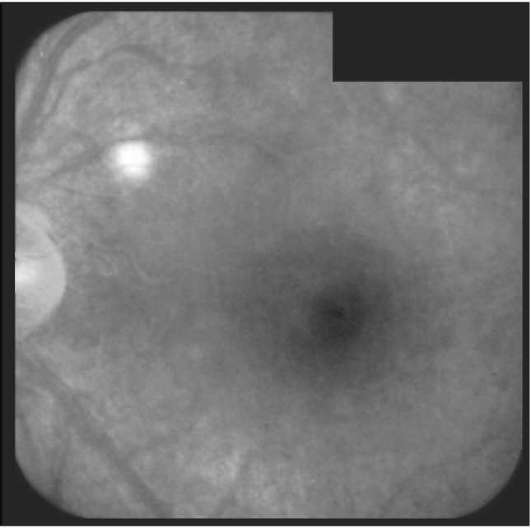
Рис. 10-9. Центральная серозная хориопатия. Гиперфлюоресценция точки фильтрации, расположенной парацентрально сверху кнутри. ФАГД. Поздняя фаза.
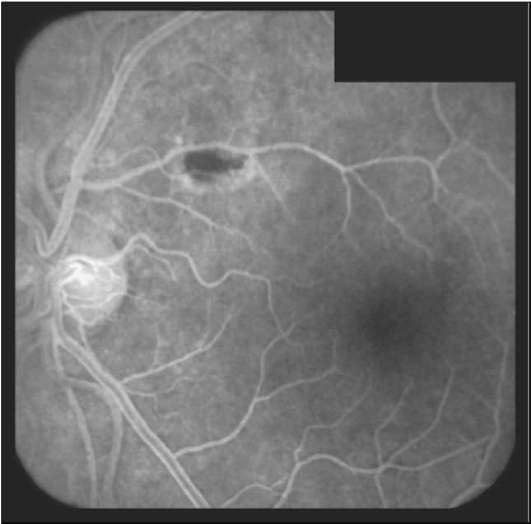
Рис. 10-10. ФАГД того же больного, что на рис. 10-9, после лазерной коагуляции точки фильтрации. Арте-рио-венозная фаза.
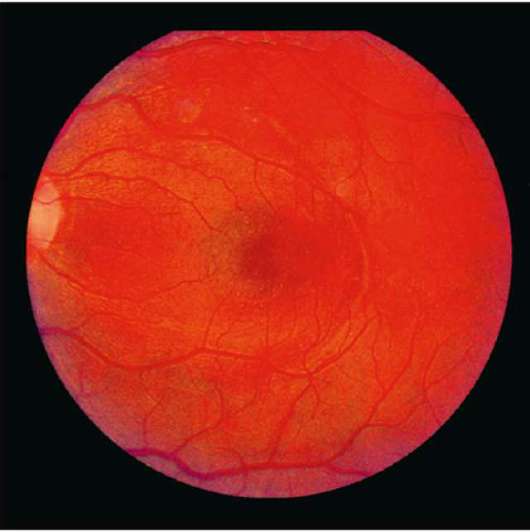
Рис. 10-11. Центральная серозная хориопатия.
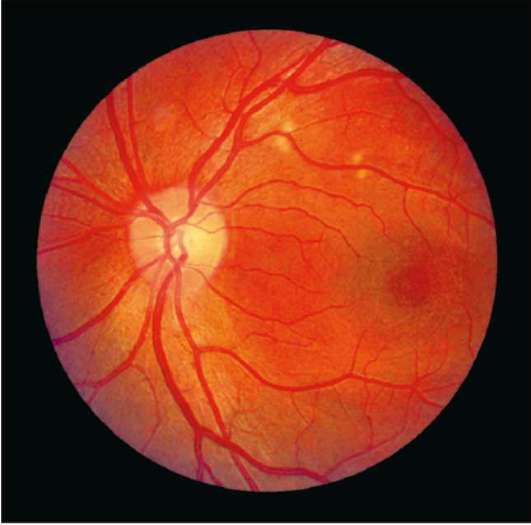
Рис. 10-12. Лазеркоагуляты в области точек фильтрации того же больного, что на рис. 10-11.
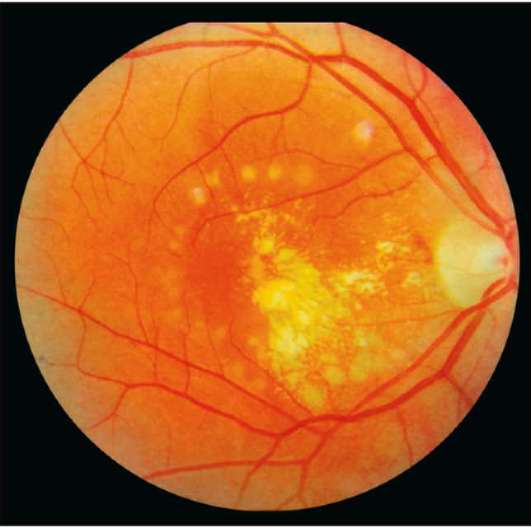
Рис. 10-13. Барьерная лазерная коагуляция при экс-судативной форме ЦХРД. 1-й ряд лазерных коагулятов в виде подковы, открытой в сторону папиллома-кулярного пучка.
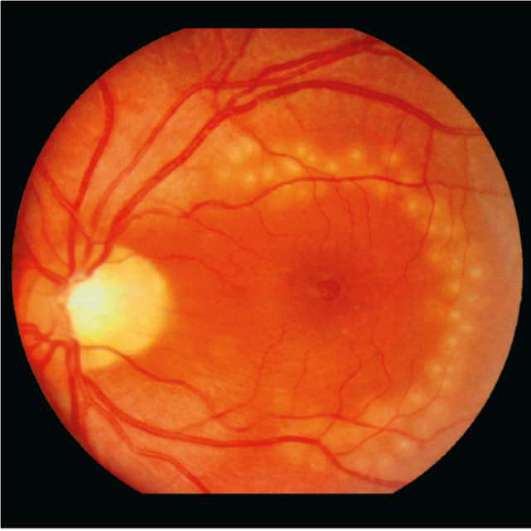
Рис. 10-14. Барьерная лазерная коагуляция в центральной зоне глазного дна двумя рядами коагулятов в виде подковы.
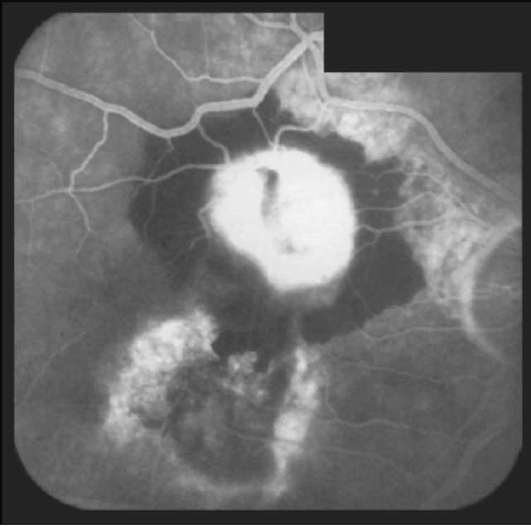
Рис. 10-15. Яркая гиперфлюоресценция субретиналь-ной неоваскулярной мембраны парамакулярно сверху. ФАГД. Поздняя фаза.
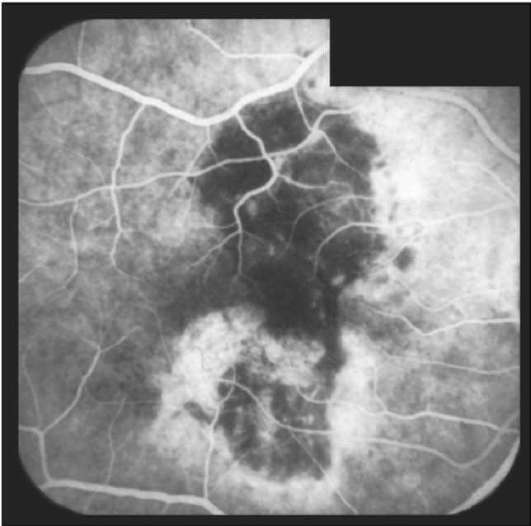
Рис. 10-16. ФАГД того же больного, что на рис. 10-15, после лазерной коагуляции. Поздняя фаза. Гипофлюо-ресценция в зоне образовавшегося рубца на месте суб-ретинальной неоваскулярной мембраны.
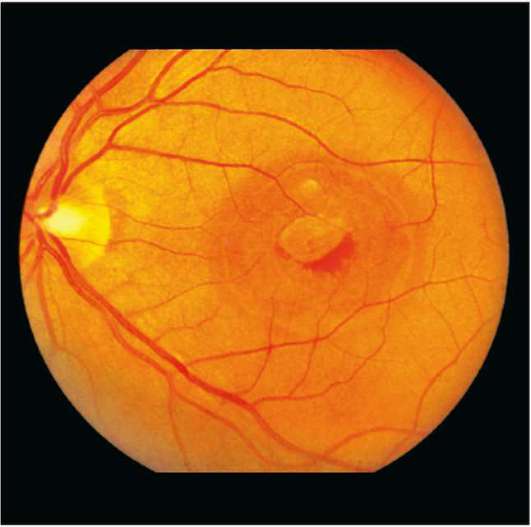
Рис. 10-17. Производственный ожог лазерным излучением в центральной зоне сетчатки.
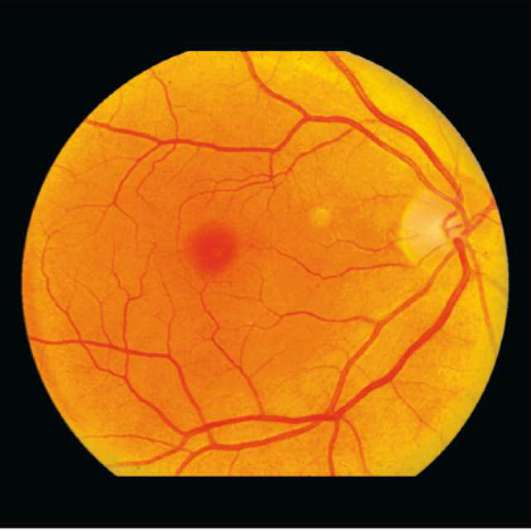
Рис. 10-18. Солнечный фовеомакулярный ретинит (солнечный ожог в макуле).