Общая неврология А.С. Никифоров, Е.И. Гусев - 2007г. - 720 с
|
|
|
|
ГЛАВА 11 СРЕДНИЙ МОЗГ И ЕГО ЧЕРЕПНЫЕ НЕРВЫ
11.1. СРЕДНИЙ МОЗГ
Средний мозг (mesencephalon) можно рассматривать как продолжение моста и верхнего переднего паруса. Он имеет длину в 1,5 см, состоит из ножек мозга (pedunculi cerebri) и крыши (tectum mesencephali), или пластинки четверохолмия. Условная граница между крышей и подлежащей покрышкой среднего мозга проходит на уровне водопровода мозга (сильвиев водопровод), который является полостью среднего мозга и соединяет между собой III и IV желудочки мозга.
Ножки мозга хорошо видны на вентральной стороне ствола. Они представляют собой два толстых тяжа, которые выходят из вещества моста и, постепенно расходясь в стороны, вступают в большие полушария головного мозга. В том месте, где ножки мозга отходят друг от друга, между ними находится межножковая ямка (fossa interpeduncularis), закрытая так называемым задним продырявленным веществом (substancia perforata posterior).
Основание среднего мозга образуют вентральные отделы ножек мозга. В отличие от основания моста здесь нет поперечно расположенных нервных волокон и клеточных скоплений. Основание среднего мозга составляют только продольные эфферентные пути, идущие из больших полушарий через средний мозг к расположенным ниже отделам ствола и к спинному мозгу. Лишь небольшая их часть, входящая в состав корково-ядерного проводящего пути, заканчивается в покрышке среднего мозга, в расположенных здесь ядрах III и IV черепных нервов.
Волокна, составляющие основание среднего мозга, расположены в определенном порядке. Среднюю часть (3/5) основания каждой ножки мозга составляют пирамидные и корково-ядерные проводящие пути; медиальнее от них расположены волокна лобно-мостового пути Арнольда; латеральнее - волокна, идущие к ядрам моста из теменной, височной и затылочной долей больших полушарий мозга, - путь Тюрка.
Над этими пучками эфферентных проводящих путей расположены структуры покрышки среднего мозга, содержащие ядра IV и III черепных нервов, парные образования, относящиеся к экстрапирамидной системе (черная субстанция и красные ядра), а также структуры ретикулярной формации, фрагменты медиальных продольных пучков, а также многочисленные проводящие пути различной направленности.
Между покрышкой и крышей среднего мозга располагается узкая полость, имеющая сагиттальную направленность и обеспечивающая сообщение между III и IV мозговыми желудочками, именуемая водопроводом мозга.
Средний мозг имеет «собственную» крышу - пластинку четверохолмия (lamina quadrigemini), в состав которой входят два нижних и два верхних холмика. Задние холмики относятся к слуховой системе, передние - к зрительной.
Рассмотрим состав двух поперечных срезов среднего мозга, произведенных на уровне переднего и заднего двухолмий.
Срез на уровне заднего двухолмия. На границе между основанием и покрышкой среднего мозга, в каудальных его отделах располагается медиальная (чувствительная) петля, которая вскоре, поднимаясь вверх, расходится в стороны, уступая медиальные части передних отделов покрышки красным ядрам (nucleus ruber), а пограничную с основанием среднего мозга - черной субстанции (substancia nigra). Латеральная петля, состоящая из проводников слухового пути, в каудальной части покрышки среднего мозга смещается кнутри и часть ее заканчивается в задних буграх пластинки четверохолмия.
Черная субстанция имеет форму полосы - широкой в средней части, сужи- вающейся по краям. Ее составляют клетки, богатые пигментом миелином, и миелиновые волокна, в петлях которых, как и в бледном шаре, располагаются редкие крупные клетки. Черная субстанция имеет связи с гипоталамическим отделом мозга, а также с образованиями экстрапирамидной системы, в том числе со стриатумом (нигростриарные пути), субталамическим ядром Льюиса и красным ядром.
Выше черной субстанции и кнутри от медиальной петли находятся проникающие сюда в составе подвергающихся перекресту верхних ножек мозжечка (decussatio peduncularum cerebellarum superiorum) мозжечково-красноядерные пути, которые, переходя на противоположную сторону ствола мозга (перекрест Вернекинга), заканчиваются у клеток красных ядер.
Над мозжечково-красноядерными путями располагается ретикулярная формация среднего мозга. Между ретикулярной формацией и центральным серым веществом, выстилающим водопровод, проходят медиальные продольные пучки. Эти пучки начинаются на уровне метаталамического отдела промежуточного мозга, где имеют связи с расположенными здесь ядрами Даркшевича и промежуточными ядрами Кахаля. Каждый из медиальных пучков проходит по своей стороне через весь ствол мозга вблизи от средней линии под водопроводом и дном IV желудочка мозга. Эти пучки анастомозируют между собой и имеют многочисленные связи с ядрами черепных нервов, в частности с ядрами глазодвигательных, блоковых и отводящих нервов, обеспечивающих синхронность движений глаз, а также с вестибулярными и парасимпатическими ядрами ствола, с ретикулярной формацией. Рядом с задним продольным пучком проходит покрышечно-спинномозговой путь (tractus tectospinalis), начинающийся от клеток передних и задних холмиков четверохолмия. По выходе из них волокна этого пути огибают серое вещество, окружающее водопровод, и образуют перекрест Мейнерта (decussatio tractus tigmenti), после чего покрышечно-спинномозговой путь спускается через нижележащие отделы ствола в спинной мозг, где заканчиваются в его передних рогах у периферических мотонейронов. Выше медиального продольного пучка, отчасти как бы вдавливаясь в него, располагается ядро IV черепного нерва (nucleus trochlearis), иннервирующего верхнюю косую мышцу глаза.
Задние холмики четверохолмия являются центром сложных безусловных слуховых рефлексов, они связаны между собой комиссуральными волокнами. В каждом из них находится четыре ядра, состоящих из различных по величине
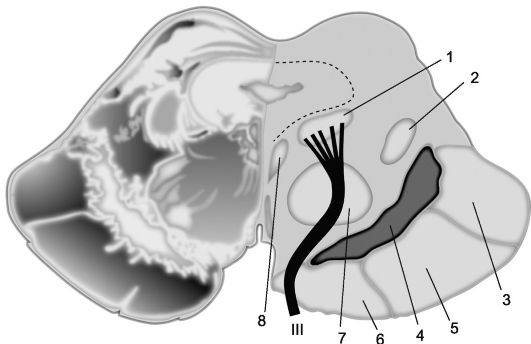
Рис. 11.1. Срез среднего мозга на уровне ножек мозга и переднего бугроверхолмия. 1 - ядро III (глазодвигательного) нерва; 2 - медиальная петля; 3 - затылочно-височно-мостовой путь; 4 - черная субстанция; 5 - кортико-спинальный (пирамидный) путь; 6 - лобно-мостовой путь; 7 - красное ядро; 8 - медиальный продольный пучок.
и форме клеток. Из волокон входящей сюда части латеральной петли вокруг этих ядер образуются капсулы.
Срез на уровне переднего двухолмия (рис.11.1). На этом уровне основание среднего мозга оказывается более широким, чем на предыдущем срезе. Перекрест мозжечковых проводящих путей уже завершился, и по обеим сторонам срединного шва в центральной части покрышки доминируют красные ядра (nuclei rubri), в которых в основном заканчиваются эфферентные пути мозжечка, проходящие через верхнюю мозжечковую ножку (мозжечковокрасноядерные пути). Сюда же подходят волокна, идущие от бледного шара (fibre pallidorubralis), от таламуса (tractus thalamorubralis) и от коры больших полушарий, в основном из их лобных долей (tractus frontorubralis). От крупных клеток красного ядра берет начало красноядерно-спинномозговой путь Монакова (tractus rubrospinalis), который, выйдя из красного ядра, сразу же переходит на другую сторону, образуя перекрест (dicussatio fasciculi rubrospinalis) или перекрест Фореля. Красноядерно-спинномозговой путь спускается в составе покрышки ствола мозга к спинному мозгу и участвует в формировании его боковых канатиков; заканчивается он в передних рогах спинного мозга у периферических мотонейронов. От красного ядра, кроме того, отходят пучки волокон к нижней оливе продолговатого мозга, к таламусу, к коре больших полушарий.
В центральном сером веществе под дном водопровода располагаются каудальные отделы ядер Даркшевича и промежуточных ядер Кахаля, от которых начинаются медиальные продольные пучки. От ядер Даркшевича берут начало и волокна задней спайки, относящиеся к промежуточному мозгу. Выше медиального продольного пучка на уровне верхних бугров четверохолмия в покрышке среднего мозга располагаются ядра III черепного нерва. Как и на
предыдущем срезе, на срезе, произведенном через верхнее двухолмие, про- ходят те же нисходящие и восходящие проводящие пути, которые занимают здесь аналогичное положение.
Передние (верхние) холмики четверохолмия имеют сложное строение. Они состоят из семи чередующихся между собой волокнистых клеточных слоев. Между ними имеются комиссуральные связи. Связаны они и с другими отделами мозга. В них заканчивается часть волокон зрительного тракта. Передние холмики участвуют в формировании безусловных зрительных и зрачковых рефлексов. От них отходят также волокна, включающиеся в покрышечноспинномозговые пути, относящиеся к экстрапирамидной системе.
11.2. ЧЕРЕПНЫЕ НЕРВЫ СРЕДНЕГО МОЗГА
11.2.1. Блоковой (IV) нерв (n. trochlearis)
Блоковой нерв (n. trochlearis, IV черепной нерв) является двигательным. Он иннервирует лишь одну поперечнополосатую мышцу - верхнюю косую мышцу глаза (m. obliquus superior), поворачивающую глазное яблоко вниз и слегка кнаружи. Ядро его находится в покрышке среднего мозга на уровне заднего двухолмия. Аксоны клеток, расположенных в этом ядре, составляют корешки нерва, которые проходят через центральное серое вещество среднего мозга и передний мозговой парус, где в отличие от других черепных нервов ствола мозга совершают частичный перекрест, после чего выходят из верхней поверхности ствола мозга вблизи уздечки переднего мозгового паруса. Обогнув боковую поверхность ножки мозга, блоковой нерв переходит на основание черепа; здесь он попадает в наружную стенку пещеристого синуса, а затем через верхнюю глазничную щель проникает в полость глазницы и достигает иннервируемой им мышцы глаза. Поскольку IV черепной нерв в переднем мозговом парусе совершает частичный перекрест, альтернирующих синдромов с участием этого нерва не бывает. Одностороннее поражение ствола IV черепного нерва приводит к параличу или парезу верхней косой мышцы глаза, проявляющемуся косоглазием и диплопией, особенно значительными при повороте взора вниз и внутрь, например, при спуске по лестнице. При поражении IV черепного нерва характерен также легкий наклон головы в сторону, противоположную пораженному глазу (компенсаторная поза в связи с диплопией).
11.2.2. Глазодвигательный (III) нерв (n. oculomotorius)
Глазодвигательный нерв, n. oculomotorius (III черепной нерв) является смешанным. Он состоит из двигательных и вегетативных (парасимпатических) структур. В покрышке среднего мозга на уровне верхнего двухолмия представлена группа неоднородных ядер (рис. 11.2). Двигательные парные крупноклеточные ядра, обеспечивающие иннервацию большинства наружных поперечнополосатых мышц глаза, занимают латеральное положение. Они состоят из клеточных групп, каждая из которых имеет отношение к иннервации определенной мышцы. В передней части этих ядер находится группа клеток, аксоны которых обеспечивают иннервацию мышцы, поднимающей верхнее веко
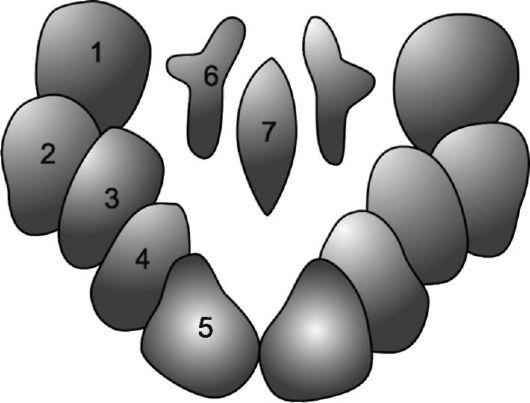
Рис. 11.2. Расположение ядер глазодвигательного (III) нерва [По Л.О. Даркшевичу]. 1 - ядро для мышцы, поднимающей верхнее веко (m. levator palpebrae); 2 - ядро для верхней прямой мышцы (m. rectus superior); 3 - ядро для нижней прямой мышцы (m. rectus inferior); 4 - ядро для нижней косой мышцы (m. obliquus inferior); 5 - ядро для медиальной прямой мышцы глаза (m. rectus medialis); 6 - ядро для мышцы, суживающей зрачок (m. sphincter pupillae, ядро Яку- бовича-Эдингера-Вестфаля); 7 - ядро аккомодации (ядро Перлиа).
(m. levator palpebrae superioris), затем следуют клеточные группы для мышц, поворачивающих глазное яблоко вверх (m. rectus superior), вверх и кнаружи (m. obliquus inferior), внутрь (m. rectus medialis) и вниз (m. rectus inferior).
Медиальнее парных крупноклеточных ядер расположены парные мелкоклеточные парасимпатические ядра Якубовича-Эдингера-Вестфаля. Импульсы, идущие отсюда, проходят через ресничный вегетативный узел (ganglion ciliare) и достигают двух гладких мышц - внутренних мышц глаза - мышцы, суживающей зрачок, и ресничной мышцы (m. sphincter pupillae et m. ciliaris). Первая из них обеспечивает сужение зрачка, вторая - аккомодацию хрусталика. На средней линии между ядрами Якубовича-Эдингера-Вестфаля расположено непарное ядро Перлиа, которое, по-видимому, имеет отношение к конвергенции глазных яблок.
Поражение отдельных клеточных групп, относящихся к системе ядер III черепного нерва, ведет к нарушению лишь тех функций, на которые они оказывают непосредственное влияние. В связи с этим при поражении покрышки среднего мозга нарушение функции III черепного нерва может быть частичным.
Аксоны клеток ядер глазодвигательного нерва идут вниз, при этом те из них, которые начинаются от клеток, заложенных в каудальных клеточных группах латерального крупноклеточного ядра, частично переходят на другую сторону. Сформированный таким образом корешок III черепного нерва пересекает красное ядро и покидает средний мозг, выходя на основание черепа из медиальной борозды ножки мозга у края задней продырявленной субстанции. В дальнейшем ствол III черепного нерва направляется вперед и кнаружи и входит в верхнюю, а затем перемещается в наружную стенку пещеристого синуса, где располагается рядом с IV и VI черепными нервами и с первой ветвью V черепного нерва. Выходя из стенки синуса, III нерв опять-таки вместе с IV и VI нервами и с первой ветвью V нерва через верхнюю глазничную щель входит в полость глазницы, где делится на ветви, идущие к указанным наружным поперечнополосатым мышцам глаза, а парасимпатическая порция III нерва заканчивается в ресничном узле, от которого отходят к внутренним гладким мышцам глаза (m. sphincter pupillae et m. ciliaris) парасимпатические постганглионарные волокна. Если поражение ядерного аппарата III черепного нерва может проявиться избирательным расстройством функций отдельных иннервируемых им мышц, то патологические изменения в стволе этого нерва обычно ведут к расстройству функций всех мышц, иннервацию которых он
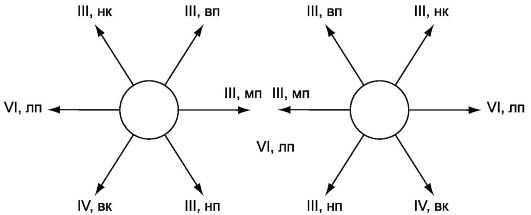
Рис. 11.3. Мышцы, обеспечивающие движения глазных яблок, и их иннервация (III, IV, VI черепные нервы). Направления смещения глазных яблок при сокращении этих мышц. R. ext. - наружная прямая мышца (ее иннервирует VI черепной нерв); O. inf. - нижняя косая мышца (III нерв); R. sup. - верхняя прямая мышца (III нерв); R. med. - медиальная прямая мышца (III нерв); R. inf. - нижняя прямая мышца (III нерв); О. sup. (III нерв) - верхняя косая мышца (IV нерв).
должен обеспечивать. Сопутствующие неврологические расстройства зависят от уровня поражения III черепного нерва и от характера патологического процесса (рис. 11.3).
Поражение глазодвигательного нерва может обусловить опущение (птоз) верхнего века и расходящееся косоглазие, возникающее в связи с преобладающим влиянием на позицию глазного яблока иннервируемой VI черепным нервом прямой наружной мышцы глаза (рис. 11.4). Возникает двоение в глазах (диплопия), отсутствуют или оказываются резко ограниченными движения глазного яблока во все стороны, кроме наружной. Отсутствует конвергенция
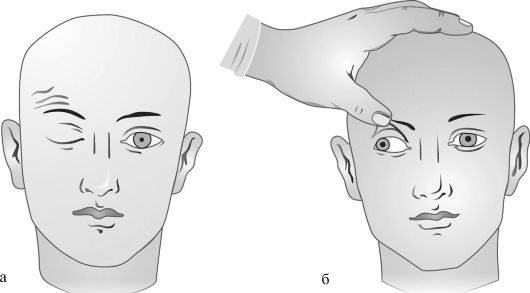
Рис. 11.4. Поражение правого глазодвигательного (III) нерва:
а - птоз верхнего века; б - расходящееся косоглазие и анизокория, выявляемые при пассивном поднятии верхнего века.
глазного яблока (отмечающаяся в норме при приближении к переносице перемещающегося в сагиттальной плоскости предмета). В связи с параличом мышцы, суживающей зрачок, он оказывается расширен и не реагирует на свет, при этом нарушается как прямая, так и содружественная реакция зрачка на свет (см. главы 13, 30).
11.3. МЕДИАЛЬНЫЙ ПРОДОЛЬНЫЙ ПУЧОК И ПРИЗНАКИ ЕГО ПОРАЖЕНИЯ
Медиальный (задний) продольный пучок (fasciculis longitudinalis medialis) - парное, сложное по составу и функции образование, начинающееся от ядра Даркшевича и промежуточного ядра Кахаля на уровне метаталамуса. Медиальный продольный пучок проходит через весь ствол мозга вблизи средней линии, вентральнее центрального околоводопроводного серого вещества, и под дном IV желудочка мозга проникает в передние канатики спинного мозга, заканчивается у клеток его передних рогов на шейном уровне. Он представляет собой совокупность нервных волокон, относящихся к различным системам. Состоит из нисходящих и восходящих проводящих путей, связывающих между собой парные клеточные образования ствола мозга, в частности III, IV и VI ядра черепных нервов, иннервирующих мышцы, обеспечивающие движения глаз, а также вестибулярные ядра и клеточные структуры, входящие в состав ретикулярной формации, и передних рогов шейного отдела спинного мозга.
Благодаря ассоциативной функции медиального продольного пучка в норме движения глазных яблок всегда являются содружественными, сочетанными. Вовлечение в патологический процесс медиального продольного пучка ведет к возникновению различных окуловестибулярных расстройств, характер которых зависит от локализации и распространенности патологического очага. Поражение медиального продольного пучка может обусловить различные формы расстройства взора, косоглазие и нистагм. Поражение медиального пучка чаще возникает при тяжелой черепно-мозговой травме, при нарушении кровообращения в стволе мозга, при его ea8 компрессии в результате вклинения структур медиобазальных отделов височной доли в щель Биша (щель между краем вырезки намета мозжечка и ножкой мозга), при сдавлении ствола мозга опухолью субтенториальной локализации и пр. (рис. 11.5).
При поражении медиального продольного пучка возможны следующие синдромы.
Парезы взора - следствие нарушения функций медиального пучка - не- возможность или ограничение содружественного поворота глазных яблок в ту или иную сторону по горизонтали или вертикали.
Для оценки подвижности взора пациента просят следить за перемещающимся по горизонтали и вертикали предметом. В норме при повороте глазных яблок в стороны латеральный и медиальный края роговицы должны коснуться соответственно наружной и внутренней спайки век или приближаются к ним на расстояние не более 1-2 мм. Поворот глазных яблок вниз в норме возмо- жен на 45?, вверх - на 45-20? в зависимости от возраста больного.
Парез взора в вертикальной плоскости - обычно является следствием поражения покрышки среднего мозга и метаталамуса на уровне задней спайки мозга и расположенной на этом уровне части медиального продольного пучка.
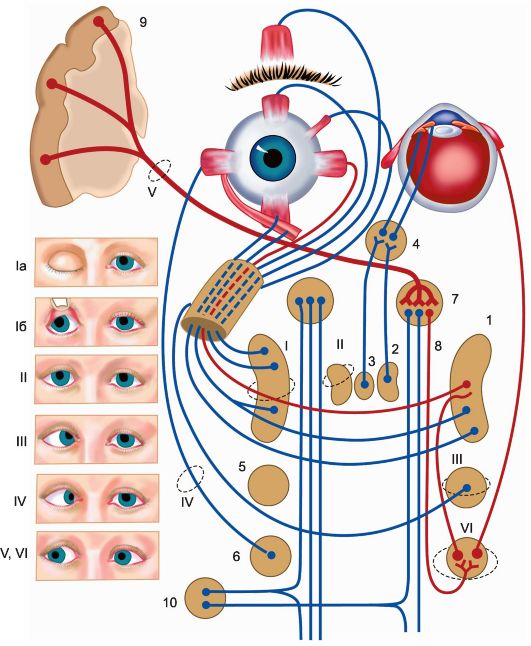
Рис. 11.5. Иннервация глазных мышц и медиальные продольные пучки, обеспечивающие их связи между собой и с другими структурами мозга.
1 - ядро глазодвигательного нерва; 2 - добавочное ядро глазодвигательного нерва (ядро Якубовича-Эдингера-Вестфаля); 3 - заднее центральное ядро глазодвигательного нерва (ядро Перлиа), 4 - ресничный узел; 5 - ядро блокового нерва; 6 - ядро отводящего нерва; 7 - собственное ядро медиального продольного пучка (ядро Даркшевича); 8 - медиальный продольный пучок; 9 - адверсивный центр премоторной зоны коры большого мозга; 10 - латеральное вестибулярное ядро.
Синдромы поражения 1а и 1б - крупноклеточного ядра глазодвигательного (III) нерва,
II - добавочного ядра глазодвигательного нерва; III - ядра IV нерва; IV - ядра VI нерва; V и VI - поражение правого адверсивного поля или левого мостового центра взора Красным цветом обозначены пути, обеспечивающие содружественные движения глаз.
Парез взора в горизонтальной плоскости развивается при поражении покрышки моста на уровне ядра VI черепного нерва, так называемого мостового центра взора (парез взора в сторону патологического процесса).
Парез взора в горизонтальной плоскости возникает и при поражении коркового центра взора, расположенного в задней части средней лобной извилины. В таком случае глазные яблоки оказываются повернутыми в сторону патологического очага (больной «смотрит» на очаг). Раздражение коркового центра взора может сопровождаться сочетанным поворотом глазных яблок в сторону, противоположную патологическому очагу (больной «отворачивается» от очага), как это иногда бывает, например, при эпилептическом припадке.
Симптом плавающих глаз заключается в том, что у больных в коматозном со- стоянии при отсутствии пареза глазных мышц вследствие нарушения функции медиальных пучков глаза спонтанно совершают плавающие движения. Они медленны по темпу, неритмичны, хаотичны, могут быть как содружественными, так и асинхронными, проявляются чаще в горизонтальном направлении, однако возможны и отдельные перемещения глаз в вертикальном направлении и по диагонали. При плавающих движениях глазных яблок обычно сохраняется окулоцефалический рефлекс. Эти движения глаз являются следствием дезорганизации взора и не могут воспроизводиться произвольно, всегда указывая на наличие выраженной органической мозговой патологии. При выраженном угнетении стволовых функций плавающие движения глаз исчезают.
Симптом Гертвига-Мажанди - особая форма приобретенного косоглазия, при котором глазное яблоко на стороне поражения повернуто книзу и кнутри, а другое - кверху и кнаружи. Такое диссоциированное положение глаз сохраняется и при изменениях положения взора. Симптом обусловлен поражением медиального продольного пучка в покрышке среднего мозга. Чаще возникает вследствие нарушения кровообращения в стволе мозга, возможен при опухоли субтенториальной локализации или черепно-мозговой травме. Описали в 1826 г. немецкий физиолог K.H. Hertwig (1798-1887) и в 1839 г. французский физиолог F. Magendie (1783-1855).
Межъядерная офтальмоплегия - следствие одностороннего повреждения медиального продольного пучка в покрышке ствола мозга на участке между средней частью моста и ядрами глазодвигательного нерва и возникающей при этом деэфферентации этих ядер. Ведет к нарушению взора (содружественных движений глазных яблок) в связи с расстройством иннервации ипсилатеральной внутренней (медиальной) прямой мышцы глаза. В результате возникает паралич этой мышцы и невозможность поворота глазного яблока в медиальном направлении за среднюю линию или же умеренный (субклинический) парез, ведущий к снижению скорости приведения глаза (к аддукционной его задержке), при этом на противоположной пораженному медиальному продольному пучку стороне обычно наблюдается монокулярный абдукционный нистагм. Конвергенция глазных яблок сохранена. При односторонней межъядерной офтальмоплегии возможно расхождение глазных яблок в вертикальной плоскости, в таких случаях глаз расположен выше на стороне поражения медиального продольного пучка. Двусторонняя межъядерная офтальмоплегия характеризуется парезом мышцы, приводящей глазное яблоко, с обеих сторон, нарушением содружественных движений глаз в вертикальной плоскости и поворотах взора при проверке окулоцефалического рефлекса. Поражение медиального продольного пучка в передней части среднего мозга к тому же может вести и к нарушению конвергенции глазных яблок. Причиной межъядерной
офтальмоплегии могут быть рассеянный склероз, нарушения кровообращения в стволе мозга, метаболические интоксикации (в частности, при паранеопластическом синдроме) и др.
Синдром Лютца - вариант межъядерной офтальмоплегии, характеризую- щийся супрануклеарным параличом отведения, при котором нарушаются про- извольные движения глаза кнаружи, однако рефлекторно, при калорической стимуляции вестибулярного аппарата возможно его полное отведение. Описал французский врач H. Lutz.
Полуторный синдром - сочетание мостового пареза взора в одну сторону и проявлений межъядерной офтальмоплегии при взгляде в другую сторону. Ана- томической основой полуторного синдрома является сочетанное поражение ипсилатеральных медиального продольного пучка и мостового центра взора или мостовой парамедианной ретикулярной формации. В основе клинической картины нарушение движений глаз в горизонтальной плоскости при сохранной вертикальной экскурсии и конвергенции. Единственным возможным движением в горизонтальной плоскости является отведение противоположного патологическому очагу глаза с возникновением при этом его мононуклеарного абдукционного нистагма при полной неподвижности глаза, ипсилатерального относительно патологического очага. Название «полуторный» имеет такое происхождение: если обычное содружественное движение в одну сторону принять за 1 балл, то движения взора в обе стороны составляют 2 балла. При полуторном синдроме у больного сохраняется способность отводить только один глаз, что соответствует 0,5 балла от нормального объема движений глаз в горизонтальной плоскости. Следовательно, 1,5 балла оказываются утраченными. Описал в 1967 г. американский невролог C. Fisher.
Окулоцефалический рефлекс (феномен «головы и глаз куклы», проба «кукольных глаз», симптом Кантелли) - рефлекторное отклонение глазных яблок в противоположную сторону при поворотах головы больного в горизонтальной и вертикальной плоскостях, которые проводятся обследующим сначала медленно, а затем быстро (не проверять при подозрении на повреждение шейного отдела позвоночника!). После каждого поворота голову больного на некоторое время следует удерживать в крайнем положении. Эти движения взора осуществляются с участием стволовых механизмов, а источниками идущей к ним импульсации являются лабиринт, вестибулярные ядра и шейные проприорецепторы. У больных в коме проба считается положительной, если глаза при ее проверке двигаются в направлении, противоположном повороту головы, сохраняя свое положение по отношению к внешним предметам. Отрицательная проба (отсутствие движений глаз или их дискоординация) указывает на повреждение моста или среднего мозга или на отравление барбитуратами. В норме рефлекторные движения взора при проверке окулоцефалического рефлекса у бодрствующего человека подавляются. При сохранном сознании или легком его угнетении вестибулярный рефлекс, обусловливающий фено- мен, полностью или частично подавляется, и целостность отвечающих за его развитие структур проверяют, предложив больному фиксировать взгляд на определенном предмете, пассивно поворачивая при этом его голову. В случае дремотного состояния пациента в процессе проверки окулоцефалического рефлекса при первых двух-трех поворотах головы возникают содружественные повороты взора в противоположную сторону, но затем исчезают, так как проведение пробы ведет к пробуждению больного. Описал заболевание Cantelli.
Конвергентный нистагм . Характеризуется самопроизвольными медленными девергентными движениями типа дрейфа, прерываемыми быстрыми конвергентными толчками. Возникает при поражении покрышки среднего мозга и ее связей, может чередоваться с ретракционным нистагмом. Описали в 1979 г. Ochs и соавт.
Вестибулоокулярный рефлекс - рефлекторные координированные движения глазных яблок, обеспечивающие удержание точки фиксации в зоне наилучшего зрения в случаях изменения положения головы, а также силы тяжести и ускорения. Осуществляются с участием вестибулярной системы и черепных нервов, иннервирующих мышцы, обеспечивающих движения взора.
11.4. ЦЕНТРАЛЬНЫЙ СИМПАТИЧЕСКИЙ ПУТЬ
Центральный симпатический путь предположительно начинается в ядрах задней части гипоталамуса и в ретикулярной формации передних отделов ствола. На уровне среднего мозга и моста он проходит под водопроводом мозга и под латеральными отделами дна IV желудочка мозга вблизи от спиноталамического пути. Вегетативные симпатические волокна, составляющие центральный симпатический путь, заканчиваются у симпатических клеток боковых рогов спинного мозга, в частности у клеток цилиоспинального симпатического центра. Поражение центрального симпатического пути и указанного центра, расположенного в сегментах спинного мозга СVIII-ТhI проявляется прежде всего синдромом Горнера (Клода Бернара-Горнера) (см. главу 13).
11.5. НЕКОТОРЫЕ СИНДРОМЫ ПОРАЖЕНИЯ СРЕДНЕГО МОЗГА И ЕГО ЧЕРЕПНЫХ НЕРВОВ
Четверохолмный синдром . При поражении среднего мозга с обеих сторон отмечается нарушение поворота взора вверх, сочетающееся с ослаблением или отсутствием прямой и содружественной реакции на свет с обеих сторон и с нарушением конвергенции глазных яблок.
При локализации патологического очага в одной половине среднего мозга возможно возникновение следующих синдромов.
Синдром Кнаппа - расширение зрачка (паралитический мидриаз) на сто- роне патологического процесса в сочетании с центральным гемипарезом на противоположной стороне, проявляется при поражении вегетативной порции III черепного нерва или парасимпатического ядра среднего мозга, а также пи- рамидного тракта, в частности при синдроме вклинения медиобазальных отделов височной доли в щель Биша (см. главу 21). Относится к альтернирующим синдромам. Описал немецкий офтальмолог H.J. Knapp (1832-1911).
Синдром Вебера (синдром Вебера-Гюблера-Жандре) - альтернирующий синдром, возникающий при поражении основания ножки мозга в зоне пересечения ее корешком глазодвигательного нерва. Проявляется на стороне поражения парезом или параличом наружных и внутренних мышц глаза (птоз верхнего века, офтальмопарез или офтальмоплегия, мидриаз); на противоположной стороне отмечается центральный гемипарез (рис. 11.6). Чаще возникает в связи с нарушением кровообращения в оральной части ствола мозга. Опи-
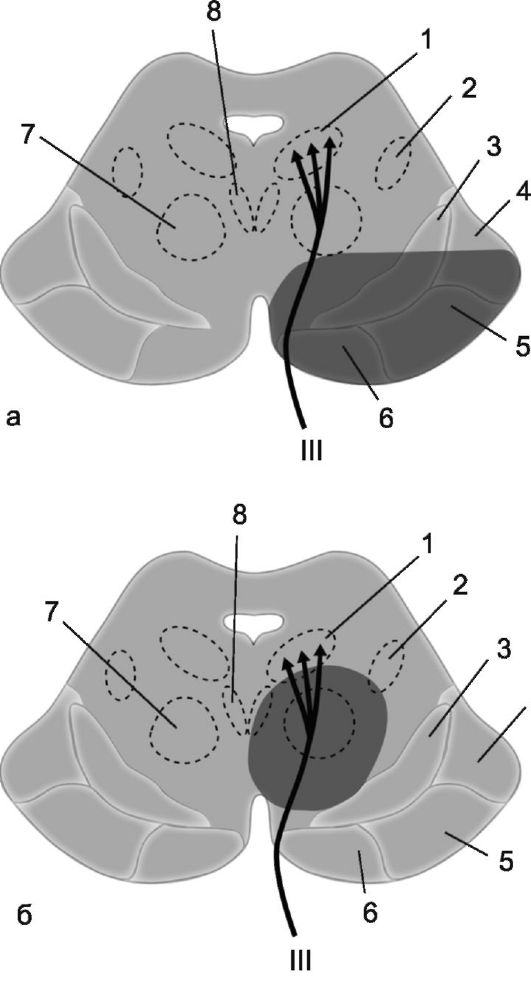
Рис. 11.6. Схематическое изображение развития альтернирующих синдромов Вебера (а) и Бенедикта (б).
1 - ядра глазодвигательного нерва;
2 - медиальный продольный пучок;
3 - черная субстанция; 4 - затылочно- височно-теменной тракт; 5, 6 - лобно-мостовой тракт; 7 - красное ядро, 8 - медиальный продольный пучок. Заштрихованы очаги поражения.
сали английский врач H. Weber (1823-1918) и французские врачи A. Gubler (1821-1879) и A. Gendrin (1796-1890).
Синдром Бенедикта - альтернирующий синдром при локализации патоло- гического очага в покрышке среднего мозга, на уровне ядер глазодвигательного нерва, красного ядра и мозжечково-красноядерных связей. Проявляется на стороне поражения расширением зрачка в сочетании с параличом поперечнополосатых мышц, иннервируемых глазодвигательным нервом, а на противоположной стороне - интенционным дрожанием, иногда гиперкинезом по типу хореоатетоза и гемигипестезией. Описал в 1889 г. австрийский невропатолог M. Benedikt (1835-1920).
Верхний синдром красного ядра (синдром Фуа) возникает, если патологический очаг находится в покрышке среднего мозга в зоне расположения верхней части красного ядра, и проявляется на противоположной стороне мозжечковым гемитремором (интенционное дрожание), который может сочетаться с гемиатаксией и хореоатетозом. Глазодвигательные нервы при этом в процесс не вовлекаются. Описал французский невропатолог Ch. Foix (1882-1927).
Нижний синдром красного ядра (синдром Клода) - альтернирующий синдром, обусловленный поражением нижней части красного ядра, через которую проходит корешок III черепного нерва. На стороне патологического процесса отмечаются признаки поражения глазодвигательного нерва (птоз верхнего века, расширение зрачка, расходящееся косоглазие), а на противоположной
стороне мозжечковые расстройства (интенционное дрожание, гемиатаксия, мышечная гипотония). Описал в 1912 г. французский невропатолог Н. Claude (1869-1946).
Синдром Нотнагеля - сочетание признаков поражения ядерного аппарата глазодвигательного нерва со снижением слуха и мозжечковой атаксией, которые могут отмечаться с обеих сторон и при этом быть неравномерно выраженными. Возникает при поражении или сдавлении крыши и покрышки среднего мозга, а также верхних мозжечковых ножек и структур метаталамуса, прежде всего внутренних коленчатых тел. Чаще проявляется при опухолях передних отделов ствола или шишковидной железы. Описал в 1879 г. австрийский невропатолог К. Nothnagel (1841-1905).
Синдром водопровода мозга (синдром Корбера-Салюса-Элшнига) - ретракция и дрожание век, анизокория, спазм конвергенции, вертикальный парез взора, нистагм - проявление поражения серого вещества, окружающего водопровод мозга, признаки окклюзионной гидроцефалии. Описали немецкий офтальмолог R. Koerber и австрийские офтальмологи R. Salus (род. в 1877 г.) и A. Elschnig (1863-1939).
11.6. СИНДРОМЫ ПОРАЖЕНИЯ СТВОЛА МОЗГА И ЧЕРЕПНЫХ НЕРВОВ НА РАЗНЫХ УРОВНЯХ
Окулофациальный врожденный паралич (синдром Мебиуса) - агнезия (апла- зия) или атрофия двигательных ядер, недоразвитие корешков и стволов III, VI, VII, реже - V, XI и XII черепных нервов, а иногда и иннервируемых ими мышц. Характеризуется лагофтальмом, проявлениями симптома Белла, врожденным, стойким, двусторонним (реже односторонним) параличом или парезом мимических мышц, что проявляется, в частности, затруднениями при сосании, невыразительностью или отсутствием мимических реакций, опущенными углами рта, из которых вытекает слюна. Кроме того, возможны различные формы косоглазия, отвисание нижней челюсти, атрофия и обездвиженность языка, что ведет к нарушению приема пищи, а в дальнейшем - артикуляции, и пр. Может сочетаться с другими пороками развития (микроофтальмия, недоразвитие кохлеовестибулярной системы, гипоплазия нижней челюсти, аплазия большой грудной мышцы, синдактилия, косолапость), олигофренией. Встречаются как наследственные, так и спорадические случаи. Этиология неизвестна. Описал в 1888-1892 гг. немецкий невропатолог P. Moebius (1853-1907).
Паралитический страбизм - косоглазие, возникающее при приобретенном параличе или парезе мышц, обеспечивающих движения глазных яблок (следствие поражения системы III, IV или VI черепных нервов), обычно сочетается с двоением в глазах (диплопией).
Непаралитический страбизм - врожденный страбизм (косоглазие). При нем характерно отсутствие диплопии, так как в таких случаях компенсаторно подавляется восприятие одного из изображений. Сниженное при этом зрение в глазу, не фиксирующем изображение, называется амблиопией без анопсии.
Синкинезия Гунна (Маркуса Гунна) - вид патологической синкинезии при некоторых поражениях ствола мозга, сопровождающихся птозом. В связи с сохранностью эмбриональных связей между двигательными ядрами тройничных и глазодвигательных нервов возникают сочетанные движения глаз и ниж-
ней челюсти., при этом характерно непроизвольное поднимание опущенного века при открывании рта или при жевании. Описал английский офтальмолог
R.M. Gunn (1850-1909).
Синдром верхней глазничной щели (синдром сфеноидальной щели) - сочетанное нарушение функций глазодвигательного, блокового, отводящего, и глазной ветви тройничного нервов, проходящих из полости средней черепной ямки в глазницу через верхнюю глазничную (сфеноидальную) щель, при этом характерны птоз верхнего века, диплопия, офтальмопарез или офтальмоплегия в сочетании с при- знаками раздражения (тригеминальная боль) или снижения функции (гипалгезия) глазного нерва. В зависимости от характера основного процесса могут быть различные сопутствующие проявления: экзофтальм, гиперемия, отеки в области глазницы и пр. Является возможным признаком опухоли или воспалительного процесса в зоне медиального отдела малого крыла основной кости.
Синдром вершины глазницы (синдром Ролле) - сочетание признаков синдрома верхней глазничной щели и поражения зрительного нерва, а также экзофтальм, вазомоторные и трофические расстройства в зоне глазницы. Описал французский невропатолог J. Rollet (1824-1894).
Синдром дна глазницы (синдром Дежана) - проявляется офтальмоплегией, диплопией, экзофтальмом и гиперпатией в сочетании с болями в зоне, иннервируемой глазной и верхнечелюстной ветвями тройничного нерва. Описал этот синдром, появляющийся при патологических процессах в области дна глазницы, французский офтальмолог Ch. Dejan (род. в 1888 г.).
Диабетическая полиневропатия черепных нервов - остро или подостро разви- вающаяся асимметричная обратимая полиневропатия черепных нервов (чаще глазодвигательного, отводящего, лицевого, тройничного), возникающая иногда у больных сахарным диабетом.
Синдром Коллера (Колле) - офтальмоплегия в сочетании с болью в зоне, иннервируемой глазным нервом (первая ветвь тройничного нерва) при периостите в области верхней глазничной щели. Может развиваться после переохлаждения и при переходе воспалительного процесса из придаточных пазух носа. Характеризуется относительной кратковременностью и обратимостью. Описал в 1921 г. американский невропатолог J. Collier (1870-1935).
Синдром болевой офтальмоплегии (синдром Толосы-Ханта , стероидно-чувствительная офтальмоплегия) - негнойное воспаление (пахименингит) наружной стенки пещеристого синуса, верхней глазничной щели или верхушки глазницы. В воспалительный процесс вовлекаются все или некоторые черепные нервы, обеспечивающие движения глазных яблок (III, IV и VI нервы), глазная, реже - верхнечелюстная ветвь тройничного нерва и симпатическое сплетение внутренней сонной артерии в связи с ее периартериитом, а иногда и зрительный нерв. Проявляется резкой постоянной «сверлящей» или «грызущей» болью в глазничной, позадиглазничной и лобной областях в сочетании с офтальмопарезом или офтальмоплегией, возможны снижение зрения, синдром Горнера, иногда умеренный экзофтальм, признаки венозного застоя на глазном дне. Синдром болевой офтальмоплегии сохраняется в течение нескольких дней или нескольких недель, после чего обычно наступает спонтанная ремиссия, иногда с резидуальным неврологическим дефицитом. После ремиссии от нескольких недель до многих лет может быть рецидив синдрома болевой офтальмоплегии. Вне зоны пещеристого синуса морфологические изменения отсутствуют, нет оснований для диагностики системной патологии. Признается инфекционно-аллергическая природа процесса. Характерна положительная реакция
на лечение кортикостероидами. В настоящее время рассматривается как аутоиммунное заболевание с клинико-морфологическим полиморфизмом, при этом характерно проявление доброкачественного грануломатоза в структурах основания черепа. Сходные клинические проявления возможны при аневризме сосудов основания черепа, параселлярной опухоли, базальном менингите. Описали в 1954 г. французский невропатолог F.J. Tolosa (1865-1947) и подробнее - в 1961 г. американский невролог W.E. Hunt (1874-1937) и соавт.
Синдром боковой стенки пещеристого синуса (синдром Фуа) - парез наружной прямой мышцы, а затем и других наружных и внутренних мышц глаза на стороне патологического процесса, что ведет к офтальмопарезу или офтальмоплегии и расстройству зрачковых реакций, при этом возможны экзофтальм, выраженный отек тканей глазного яблока вследствие венозного застоя. Причинами синдрома могут быть тромбоз пещеристого синуса, развитие в нем аневризмы сонной артерии. Описал в 1922 г. французский врач Ch. Foix (1882-1927).
Синдром Джефферсона - аневризма внутренней сонной артерии в переднем отделе пещеристого синуса, проявляющаяся пульсирующим шумом в голове в сочетании с признаками, характерными для синдрома пещеристого синуса. Характерны боль и отек тканей лобно-орбитальной области, химоз, офталь- моплегия, мидриаз, пульсирующий экзофтальм, гипалгезия в зоне глазного нерва. В далеко зашедших случаях возможны обнаруживаемые на краниограммах расширение и деформация верхней глазничной щели и атрофия переднего клиновидного отростка. Уточняют диагноз данные каротидной ангиографии. Описал в 1937 г. английский нейрохирург G. Jefferson.
Синдром верхнеглазничной щели (синдром сфеноидальной щели, синдром ретросфеноидального пространства, синдром Жако-Негри) - сочетание признаков поражения зрительного, глазодвигательного, блокового, тройничного и отво- дящего нервов на одной стороне. Отмечается при опухолях носоглотки, про- растающих в среднюю черепную ямку и пещеристую пазуху, проявляется триадой Жако. Описали современный французский врач М. Jacod и итальянский патолог А. Negri (1876-1912).
Триада Жако. На стороне поражения отмечаются слепота, офтальмоплегия и в связи с вовлечением в процесс тройничного нерва - интенсивная постоянная, временами усиливающаяся боль в иннервируемой им зоне, а также периферический парез жевательных мышц. Возникает при синдроме ретросфеноидального пространства. Описал современный французский врач M. Jacco.
Синдром Глики - альтернирующий синдром, сопряженный с поражением нескольких уровней ствола мозга. Характеризуется сочетанным поражением II, V, VII, X черепных нервов и корково-спинномозгового пути. Проявляется на стороне патологического процесса понижением зрения или слепотой, периферическим парезом мимических мышц, болью в надглазничной области и затруднениями глотания, на противоположной стороне - спастическим гемипарезом. Описал отечественный врач В.Г. Глики (1847-1887).
Синдром Гарсена (гемикраниальная полиневропатия) - поражение всех или почти всех черепных нервов с одной стороны без признаков повреждения вещества мозга, изменений в составе цереброспинальной жидкости и проявлений синдрома внутричерепной гипертензии. Возникает обычно в связи с экстрадуральным злокачественным новообразованием краниобазальной локализации. Чаще это саркома основания черепа, исходящая из носоглотки, клиновидной кости или пирамиды височной кости. Характерна деструкция костей основания черепа. Описал в 1927 г. французский врач R. Garsin (1875-1971).