Черепно-лицевая хирургия Бельченко В.А., Притыко А.Г., Климчук А.В., Филлипов В.В. - 2010. - 224 с.: ил.
|
|
|
|
ЭНДОПРОТЕЗИРОВАНИЕ КОСТЕЙ МОЗГОВОГО И ЛИЦЕВОГО ЧЕРЕПА ПЕРФОРИРОВАННЫМИ ПЛАСТИНАМИ ИЗ ТИТАНА
Успехи черепно-лицевой хирургии, как, впрочем, и других разделов медицины, в последние годы в значительной мере связаны с разработкой и внедрением в клиническую практику новых материалов на основе керамики, углерода, титана и его сплавов, а также других химических соединений. Благодаря биосовместимости с тканевыми структурами большинство из них после имплантации обеспечивает длительное функционирование в организме. Наиболее оптимальным материалом для устранения любых по происхождению дефектов черепа являются костные аутотранспланта-ты. Однако, как показывает практика, величина дефекта нередко является непреодолимым препятствием для использования костных пересадок. В таких случаях можно воспользоваться конструкциями из титана.
При устранении дефектов костей свода черепа преследуют две цели - создание надежной защиты для головного мозга и восстановление нормальных контуров черепа. Закрытие не очень больших посттравматических дефектов на своде черепа или дефектов после удаления новообразований не вызывает особых трудностей. Однако замещение обширных дефектов костей свода черепа, распространяющихся на кости верхней зоны лица и основание черепа, требует более сложного конструирования и тщательного моделирования эндопротезов. В качестве примера, иллюстрирующего возможность использования в роли эндопротеза конструкции из перфорированной титановой пластины, рассмотрим рентгенограммы больной Ф., 11 мес, с обширным посттравматическим дефектом и деформацией костей свода черепа: дефект левой половины свода черепа, деформация мозгового отдела черепа с резким увеличением его поперечного размера и уменьшением продольного размера. На аксиальной КТ выявляется асимметрия больших полушарий (D > S), линия прикрепления фалькса смещена влево, не прослеживаются субарахноидальные конвекситальные щели справа. Асимметрично расширен левый боковой желудочек (рис. 55, 57, 59, 61, 63, 65, 67, 69, 71, 73, 75, 77). Больной выполнена реконструкция мозгового отдела черепа, в результате которой площадь дефекта была уменьшена на 30%. Оставшийся дефект свода черепа закрыт эндопротезом из титана. На аксиальной КТ выявляется практически срединное расположение фалькса.
Катетер в правом боковом желудочке. В лобных областях прослеживаются субарахноидальные конвекситальные щели. В результате проведенного лечения восстановлены нормальный объем и форма черепной коробки (рис. 56, 58, 60, 62, 64, 66, 68, 70, 72, 74, 76, 78). Данное клиническое наблюдение иллюстрирует возможность использования эндопротезов из титана даже у пациентов младшей возрастной группы.
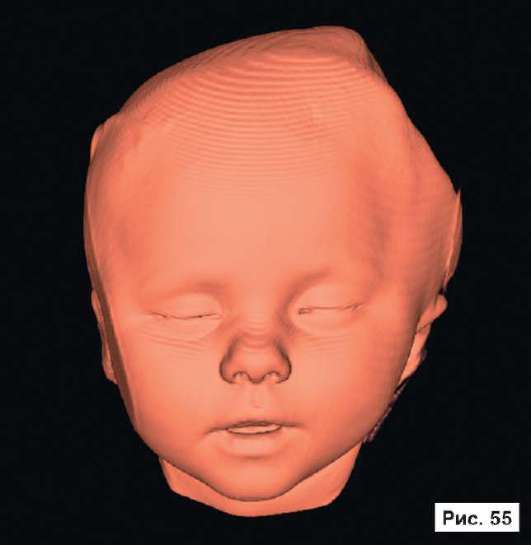
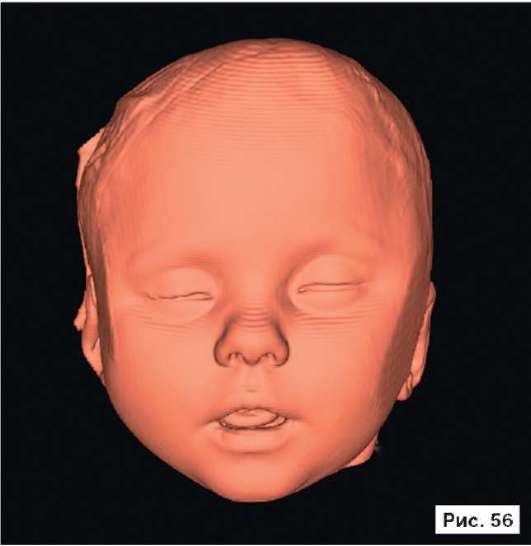
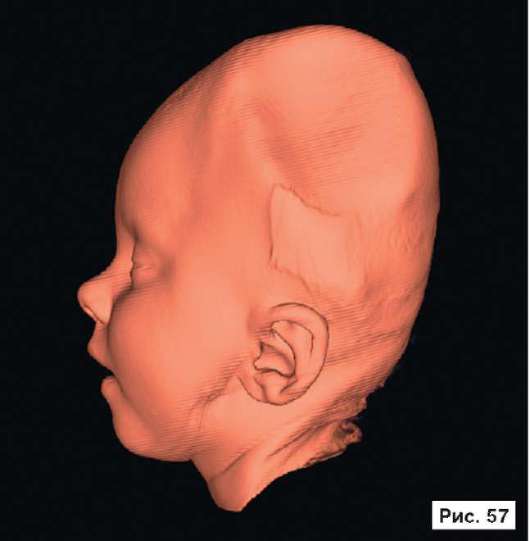
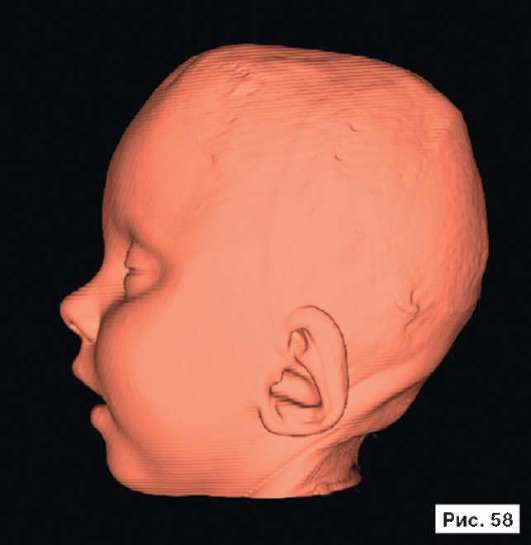
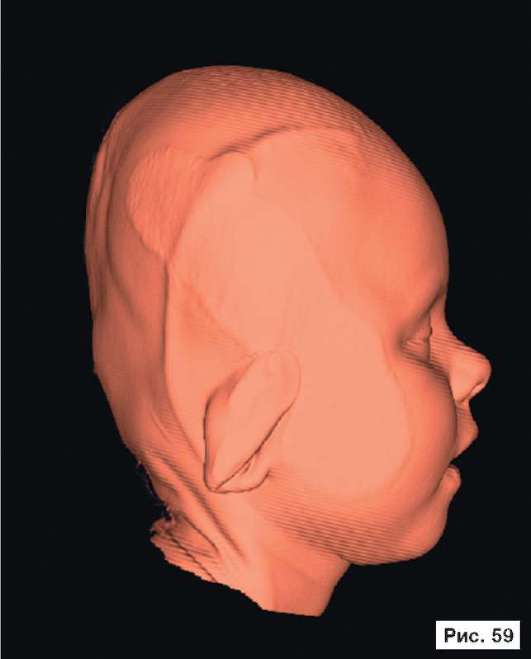
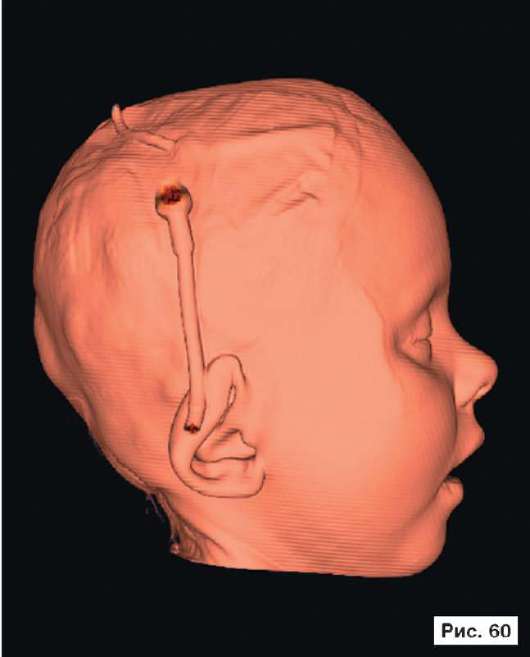
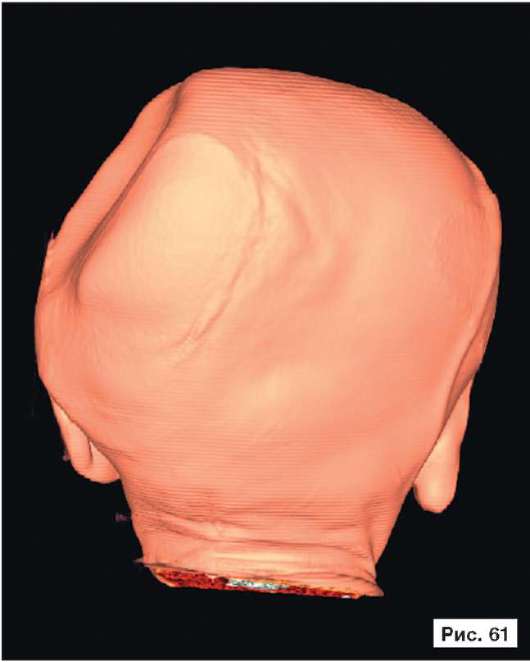
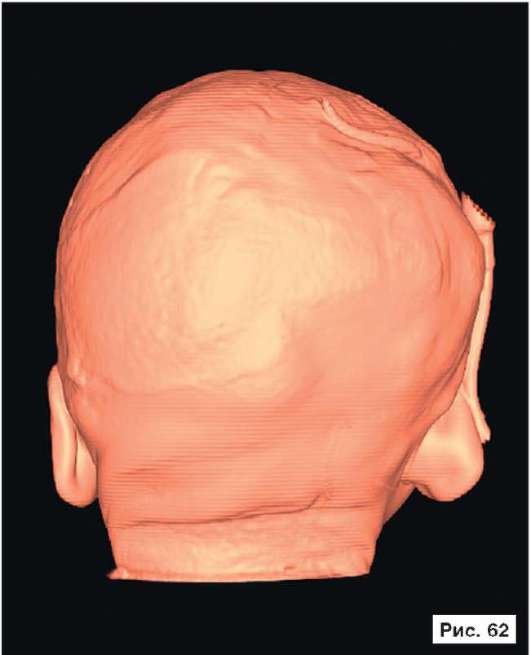
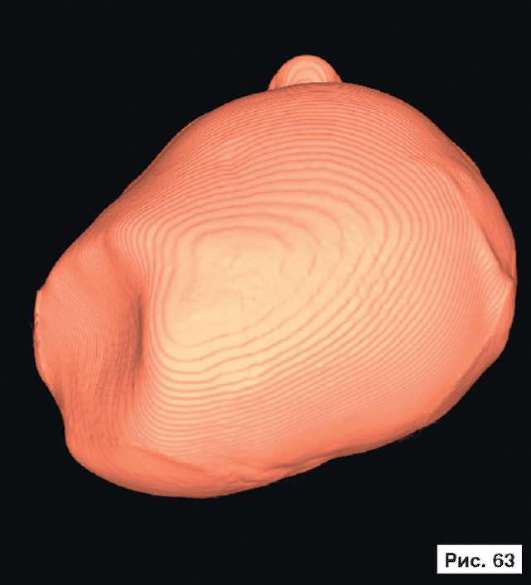
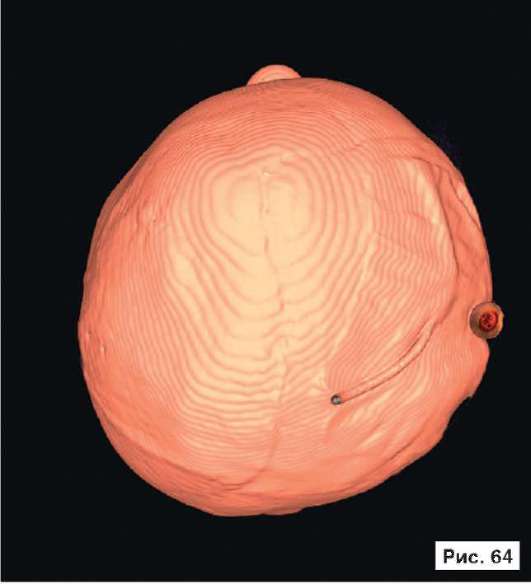
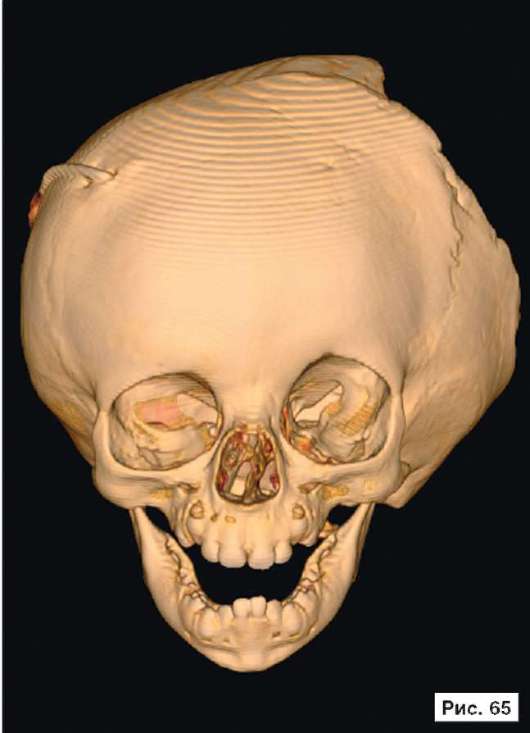
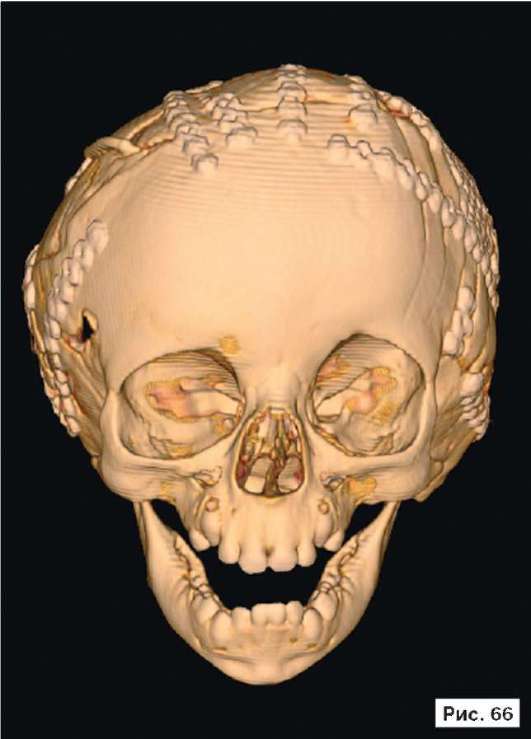
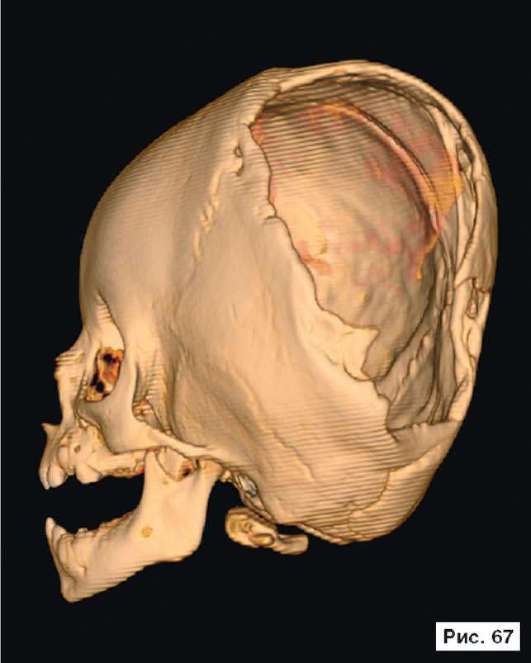
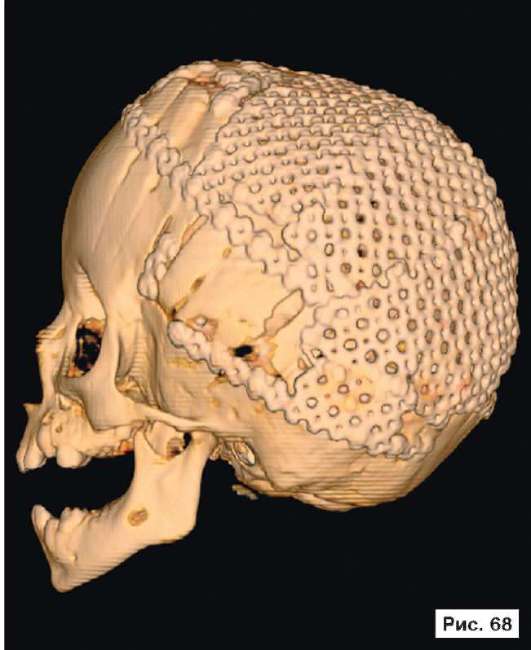
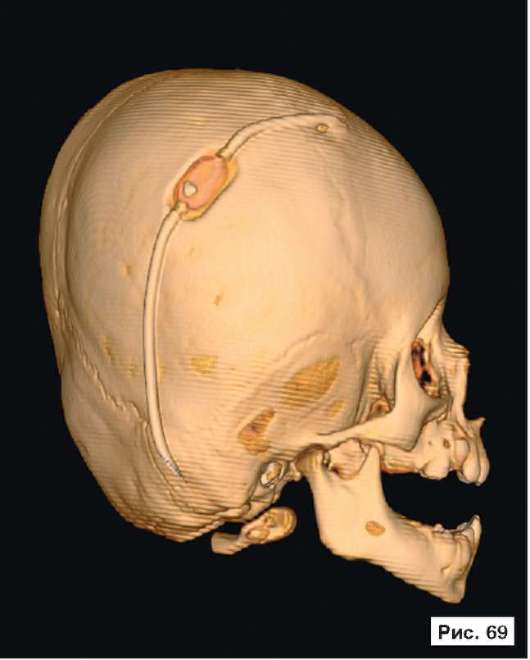
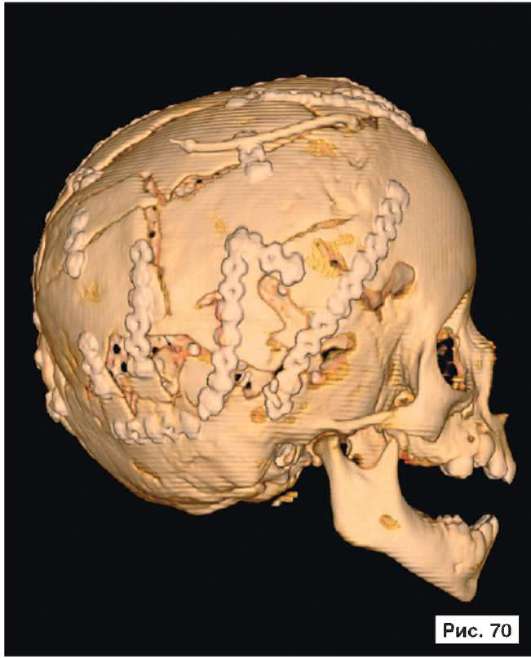
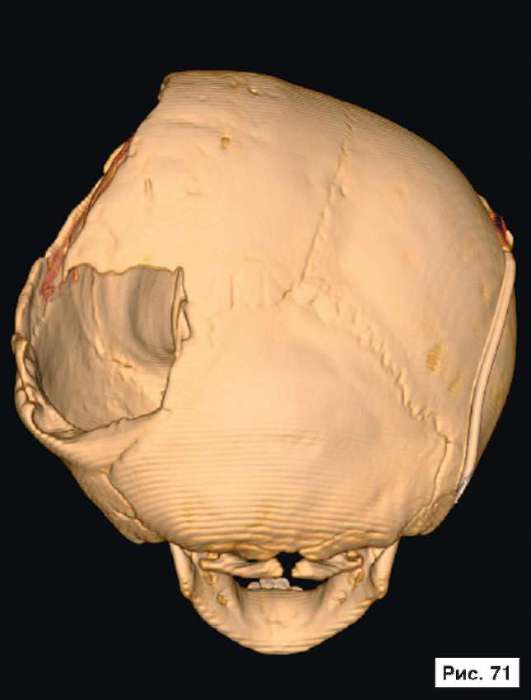
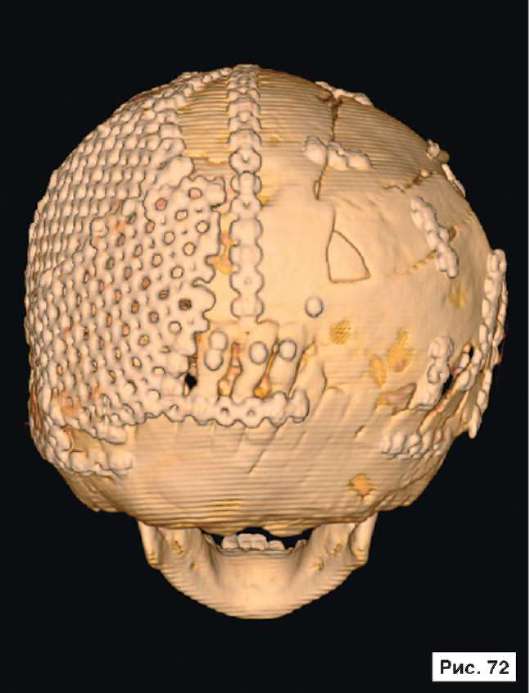

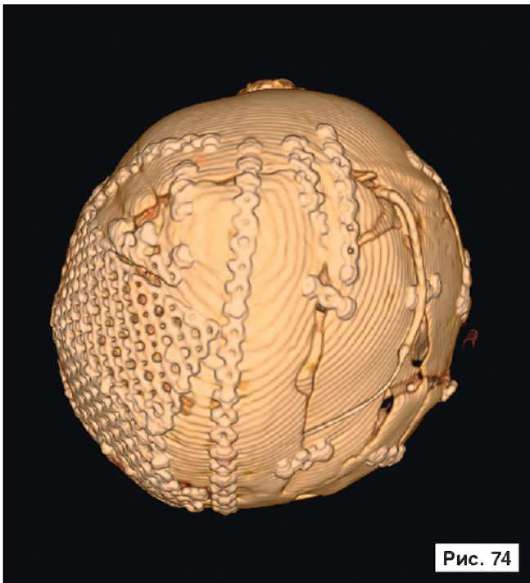
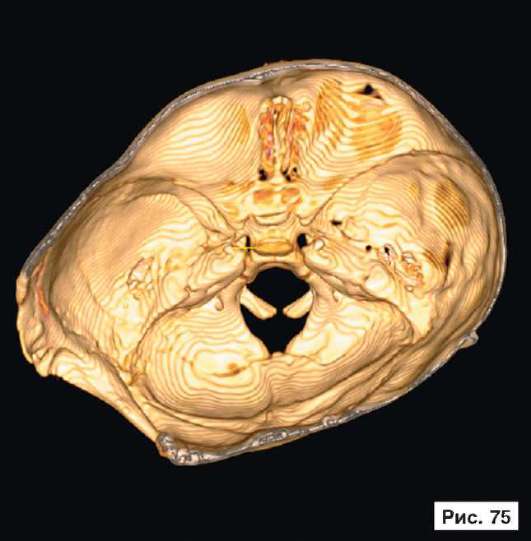
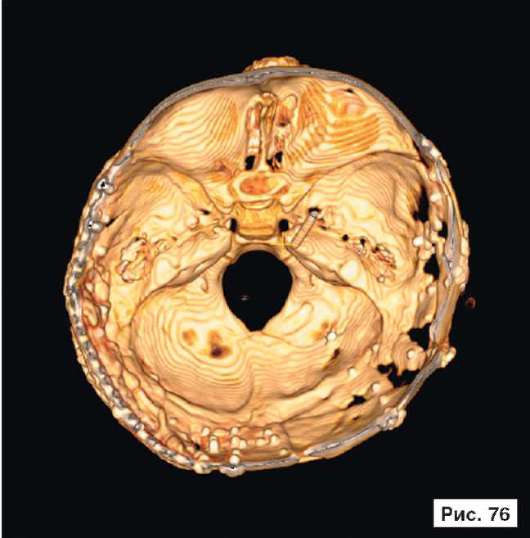
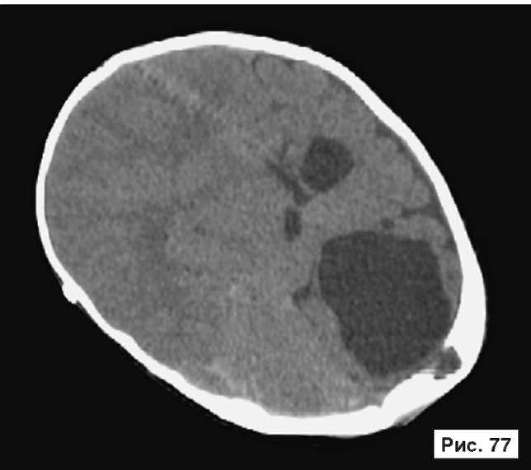
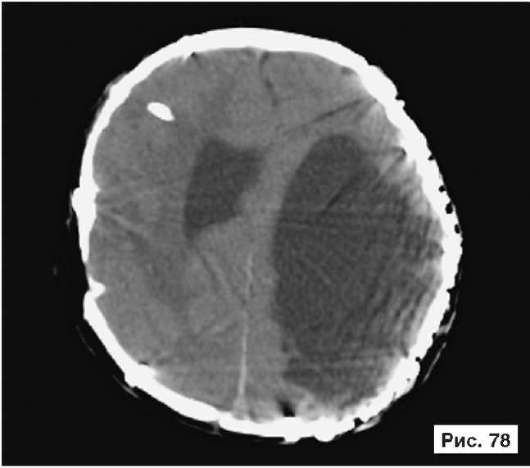
Рис. 55, 57, 59, 61, 63, 65, 67, 69, 71, 73, 75, 77.
Рентгенограммы больной Ф., 11 мес, с диагнозом: обширный посттравматический дефект и деформация костей свода черепа - дефект левой половины свода черепа, деформация мозгового отдела черепа с резким увеличением его поперечного размера и уменьшением продольного размера. На аксиальной КТ выявляется асимметрия больших полушарий (D > S), линия прикрепления фалькса смещена влево, не прослеживаются субарахноидальные конвекситальные щели справа. Асимметрично расширен левый боковой желудочек
Рис. 56, 58, 60, 62, 64, 66, 68, 70, 72, 74, 76, 78.
Рентгенограммы больной Ф., 11 мес, после лечения: выполнена реконструкция мозгового отдела черепа, в результате которой площадь дефекта уменьшена на 30%. Оставшийся дефект свода черепа закрыт эндо-протезом из титана. В результате проведенного лечения восстановлены нормальный объем и форма черепной коробки. На аксиальной КТ выявляется практически срединное расположение фалькса. Катетер в правом боковом желудочке. В лобных областях прослеживаются субарахноидальные конвекситальные щели
Реконструкция глазницы у больных с посттравматическими дефектами и деформациями костей верхней и средней зон лица
Костная полость, в которой помещается орган зрения и его придатки, по форме напоминает усеченную закругленную четырехстороннюю пирамиду. Глазница образована костями верхней и средней зон лица и граничит с другими полостными образованиями черепа, играя роль его основной структурной единицы. Имея общие границы с полостью черепа, полостью носа, верхнечелюстными и лобными пазухами, клетками решетчатого лабиринта и подвисочной ямкой, глазница наиболее часто подвержена внешним травмирующим воздействиям. Поэтому, приступая к реконструкции костей переднего отдела основания черепа, верхней и средней зон лицевого скелета, нужно помнить, что помимо основных манифестирующих признаков повреждения, связанных с нарушением симметрии и пропорций лица, у таких больных в большинстве случаев страдает глазница. Восстановление ее исходной анатомической конфигурации неразрывно связано с восстановлением функции органов зрения и слезоотведения. Именно анатомическое строение и положение глазницы обусловливает тесную связь клинических проявлений у больных с посттравматическими дефектами и деформациями лобной, скуловой и верхнечелюстной костей с нарушением бинокулярного зрения, движения глазных яблок и другой симптоматикой, вызванной повреждением краев и стенок глазницы. Лечением таких пациентов традиционно занимаются представители смежных специальностей, причем не всегда последовательно и эффективно. Занимаясь только «своим» участком, одни специалисты восстанавливают слезоотток, другие санируют придаточные пазухи носа, третьи восстанавливают контуры носовой, скуловой или лобной областей, часто без учета первоначальных положения, формы и объема глазницы (см. рис. 1, 2, 25-44). Такое лечение может растягиваться на годы, но конечный результат далеко не всегда удовлетворяет пациента. Для специалистов, принимающих участие в лечении этой сложной категории больных, должна стать очевидной невозможность проведения реконструкции костей лица без санации разрушенных придаточных пазух носа и устранения дакриоцистита. Нельзя также устранить диплопию и энофтальм, провести репозицию верхней челюсти без репозиции сломанных и смещенных скуловой и лобной костей.
Устранение диплопии и энофтальма у больных с посттравматическими дефектами и деформациями нижней стенки глазницы
В настоящее время для устранения дефекта или деформации дна глазницы и связанных с ними диплопии и энофтальма отлично зарекомендавала себя
оперативная методика с использованием трансантрального оперативного доступа и Ф-образной мини-пластины из титана (Бельченко В.А. Авторское свидетельство № 1806626. Зарегистр. в Гос. реестре изобретений СССР 10 окт. 1992 г.) Фиксацию мини-пластины производят тремя шурупами из титана: одним - к нижнеглазничному краю и двумя - к бугру верхней челюсти (см. рис. 10, 12). У пациентов с энофтальмом производят гиперкоррекцию задних отделов пластины и нижней стенки глазницы с их перемещением в полость глазницы иногда до 10-12 мм. При этом основная плоскость титановой пластинки и опирающаяся на нее нижняя стенка глазницы остаются неизменными или репонируются ровно настолько, насколько это необходимо для устранения диплопии. В качестве примера, иллюстрирующего клинические проявления взрывного перелома дна глазницы и способ его устранения с использованием этой методики, рассмотрим рентгенограммы больного Б., 38 лет: на обзорной рентгенограмме черепа в боковой проекции отчетливо видна деформация левой нижней стенки глазницы со смещением в просвет верхнечелюстной пазухи, воздушность пазухи снижена, на КТ четко определяются смещение левого глазного яблока в полость глазницы и уменьшение объема глазницы позади глазного яблока (рис. 79, 81). Больному выполнена операция: остеотомия, репозиция и фиксация нижней стенки левой глазницы Ф-образной титановой мини-пластиной, санация верхнечелюстной пазухи. В результате проведенного лечения устранены посттравматический гайморит, деформация дна левой глазницы, диплопия и энофтальм (рис. 80, 82).
При распространении дефекта дна глазницы на нижнеглазничный край, переднюю поверхность верхней челюсти и заднюю стенку верхнечелюстной пазухи использование вышеописанной методики для устранения диплопии и энофтальма становится невозможным из-за отсутствия стандартных мест фиксации Ф-образной мини-пластины. В таких случаях при реконструкции утраченных костей глазницы и верхней челюсти можно использовать эндопротез из перфорированной титановой пластины, по форме соответствующей разрушенному сегменту скелета. Конструкция эндопротеза состоит из двух фрагментов, одним устраняют дефект передней поверхности верхней челюсти, а с помощью второго восстанавливают контуры нижнеглазничного края и нижней стенки глазницы. Смещение заднего отдела второго фрагмента эндопротеза в полость глазницы, как и в предыдущем случае, позволяет устранить энофтальм, не ограничивая движения глазного яблока и исключая риск повреждения зрительного нерва. После установки эндопротеза на место отсутствующих костей глазницы и верхней челюсти переднюю часть конструкции фиксируют к основанию лобного отростка верхней челюсти и к телу скуловой кости. Заднюю часть конструкции фиксируют к неповрежденным участкам бугра верхней челюсти. При тотальном разрушении бугра верхней челюсти заднюю часть конструкции фиксируют к дну альвеолярной бухты верхнечелюстной пазухи.
В качестве примера, иллюстрирующего использование этой методики у больных с диплопией и энофтальмом, разрушением дна глазницы, нижнеглазничного края и передней поверхности вехней челюсти, рассмотрим рентгенограммы больного П., 45 лет: перелом правой скуловой кости со сме-
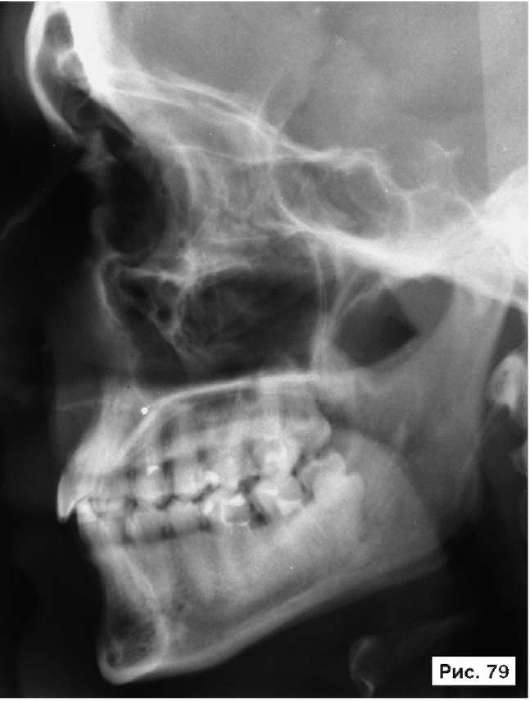
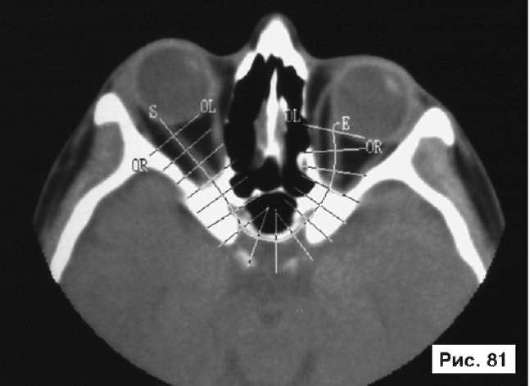
Рис. 79, 81. Рентгенограммы больного Б., 38 лет, с диагнозом: взрывной перелом дна левой глазницы - на обзорной рентгенограмме черепа в боковой проекции отчетливо видна деформация левой нижней стенки глазницы с ее смещением в просвет верхнечелюстной пазухи, воздушность пазухи снижена, на КТ четко определяются смещение левого глазного яблока в полость глазницы и уменьшение объема глазницы позади глазного яблока
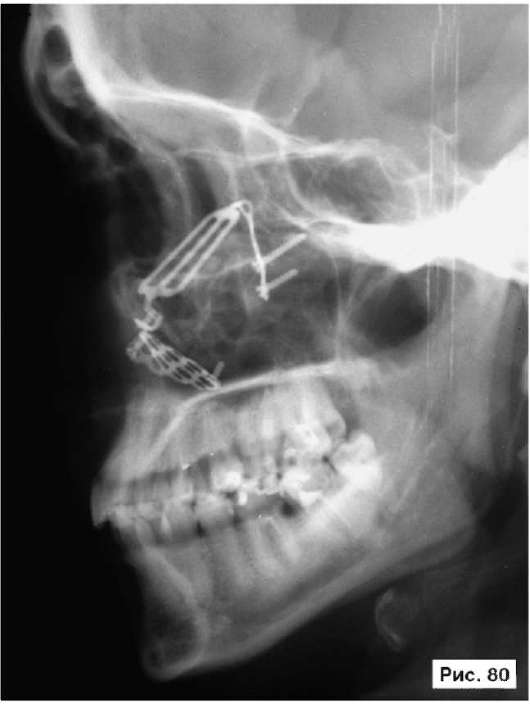
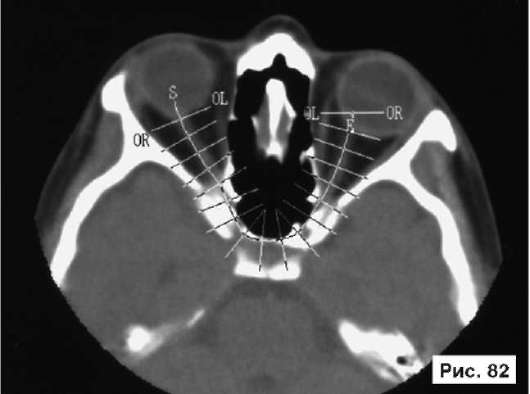
Рис. 80, 82. Рентгенограммы больного Б., 38 лет, с диагнозом: взрывной перелом дна левой глазницы - после лечения: выполнена остеотомия, репозиция и фиксация нижней стенки левой глазницы Ф-образной титановой мини-пластиной, санация верхнечелюстной пазухи. В результате проведенного лечения устранены посттравматический гайморит, деформация дна левой глазницы, диплопия и энофтальм
щением вниз и назад, многооскольчатый перелом и дефект нижнеглазничного края, дефект передней поверхности верхней челюсти и дна глазницы (рис. 83). Больному выполнена операция: репозиция правой скуловой кости, санация верхнечелюстной пазухи, реконструкция дна глазницы, нижнеглазничного края и передней поверхности верхней челюсти перфорированной титановой пластиной. В результате проведенного лечения восстановлены нормальные контуры глазницы и скулоглазничной области, скуловая кость и глазное яблоко возвращены в нормальное анатомическое положение, восстановлено бинокулярное зрение, устранен энофтальм (рис. 84, 85).
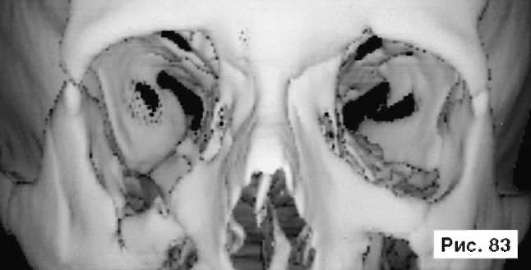
Рис. 83. Рентгенограмма больного П., 45 лет, с диагнозом: перелом правой скуловой кости со смещением вниз и назад, многооскольчатый перелом и дефект нижнеглазничного края, дефект передней поверхности верхней челюсти и дна глазницы
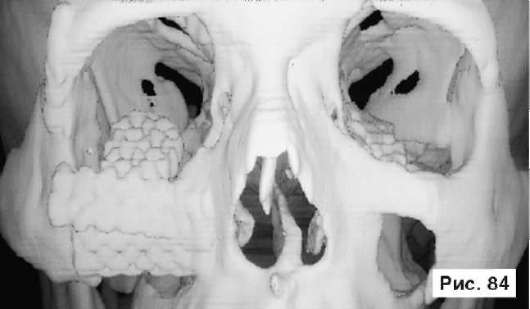
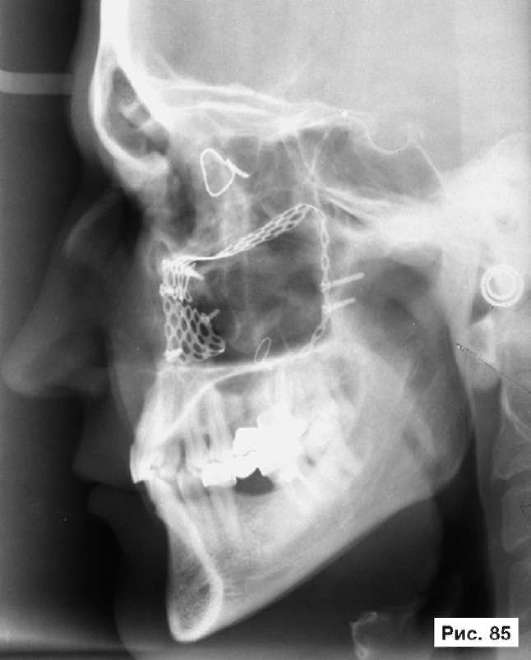
Рис 84, 85. Рентгенограммы больного П., 45 лет, после лечения: выполнена репозиция правой скуловой кости, санация верхнечелюстной пазухи, реконструкция дна глазницы, нижнеглазничного края и передней поверхности верхней челюсти перфорированной титановой пластиной. Восстановлены нормальные контуры глазницы и скулоглазничной области, скуловая кость возвращена в нормальное анатомическое положение