Наглядная детская гастроэнтерология и гепатология : учеб. пособ. - Кильдиярова Р. Р., Лобанов Ю. Ф. 2013. - 124 с. : ил.
|
|
|
|
Глава 1. Функциональная анатомия, физиология и методы исследования
АНАТОМИЯ И ФИЗИОЛОГИЯ
При рождении у ребенка хорошо выражены акты сосания и глотания.
Вход в гортань у ребенка грудного возраста лежит высоко, что дает возможность дышать и сосать одновременно. Слизистая оболочка полости рта нежная, легкоранимая, относительно сухая ввиду дефицита слюны из-за недостаточного развития слюнных желез у детей до 3-4 мес.

На всем протяжении ЖКТ слизистая оболочка тонкая, богато васкуляризирована и обладает повышенной проницаемостью.
Пищевод - мышечная трубка длиной 8 см у новорожденного и 25 см у подростка - расположен от перстневидного хряща до кардиального отверстия желудка. Глотание начинается как произвольный процесс: пищевой комок проталкивается языком в глотку, при расслаблении верхнего пищеводного сфинктера пища попадает в пищевод, при расслаблении нижнего кардиального сфинктера - в желудок. Пищевод у детей имеет слабовыраженные физиологические сужения, недостаточно развитую слизистую оболочку, мышцы.
Горизонтальное расположение желудка, недостаточное развитие его кардиального отдела и хорошее развитие пилорического сфинктера (желудок с пищеводом напоминает открытую бутылку) приводят к забросу содержимого желудка в пищевод, вследствие чего в грудном возрасте часто наблюдаются срыгивания.
Двигательная активность желудка обеспечивает хранение, перемещение, измельчение пищи, опорожнение из желудка пищевого комка. Моторика желудка у детей первых месяцев жизни замедлена, перистальтика вялая.
Емкость желудка новорожденного составляет 30-35 мл, в 1 год - 250-300 мл, в 8 лет - 1000 мл. Общая кислотность и ферментативная активность более низкие, чем у взрослых, что определяет низкую барьерную функцию желудка и рН желудочного сока, который у новорожденных равен 6,5-8,0, у грудных детей - 3,8-5,8, со 2-го года жизни - 1,5-2,0. Низкий кислотно-пептический потенциал обусловливает сохранность иммунных факторов защиты, имеющихся в женском молоке.
Секрецию соляной кислоты стимулирует гастрин (синтезируется в G-клетках антрального отдела желудка), подавляет соматостатин (в D-клетках). Ионы водорода, сопровождаемые ионами хлора, секретируются в результате работы Na+, К+-зависимой АТФазы (протонного насоса) париетальных клеток. Соляная кислота стерилизует верхние отделы ЖКТ и преобразует пепсиноген в пепсин. Главные клетки желудка синтезируют пепсиноген и внутренний фактор Кастла, необходимый для всасывания витамина В12 в кишечнике. Бикарбонаты и слизь обеспечивают защиту ЖКТ от ульцерогенного воздействия кислоты и пепсина.
Двенадцатиперстную кишку (ДПК) называют гипофизом ЖКТ, так как в ней вырабатываются более 30 гормонов, например, энтерогастрон, который подавляет выделение желудочного сока и расслабляет мышцы стенки желудка; секретин, холецистокинин, панкреозимин, регулирующие деятельность желчного пузыря и поджелудочной железы. Гормоны ДПК заставляют кишечные железы активно выделять сок, возбуждают моторику кишечника. Кроме того, в ДПК обнаруживают гормоны общего действия, оказывающие влияние на обмен веществ в организме, нервную, эндокринную и сердечно-сосудистую системы.
У новорожденного ДПК расположена на уровне I поясничного позвонка, к 12 годам она опускается до III - IV поясничного позвонка, отличается высокой подвижностью до 7 лет (рис. 1-1).
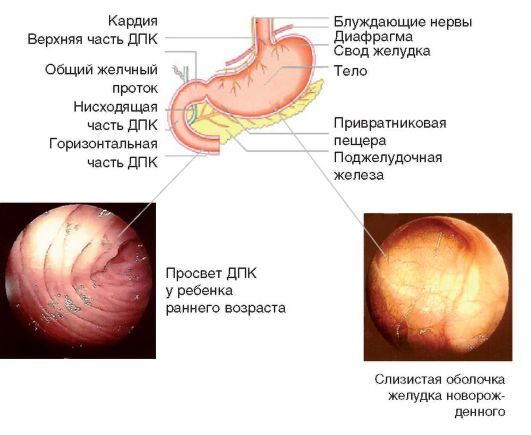
Рис. 1-1. Желудок и ДПК: анатомия, эндоскопическая картина
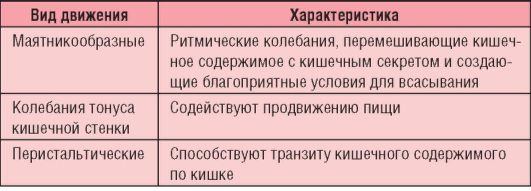
Тонкая кишка тянется от связки Трейтца до илеоцекального клапана, или баугиниевой заслонки (рис. 1-2). Тонкая кишка обеспечивает полостное пищеварение благодаря синтезу ферментов (энтерокиназы, щелочной фосфатазы (ЩФ), липазы, амилазы, мальтазы, лактазы, нуклеазы и др.). В нем происходит всасывание продуктов пищеварения, воды, электролитов, витаминов, а также защита от поступивших извне токсинов, опосредованная иммунной, механической и перистальтической функциями (табл. 1-1).
Таблица 1-1. Моторика тонкой кишки
В толстой кишке (рис. 1-2) всасываются вода и электролиты. Она выполняет накопительную функцию и обладает сократительной активностью благодаря наличию 4 видов моторики (табл. 1-2) и развитой мышечной стенки (рис. 1-3).
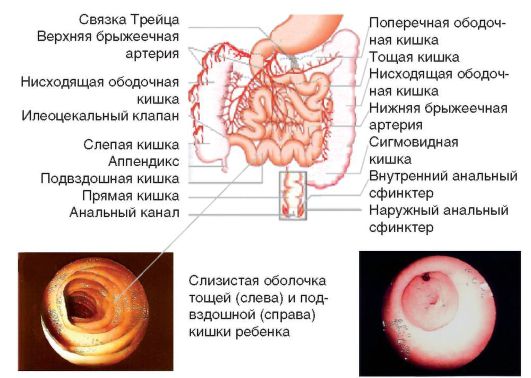
Рис. 1-2. Тонкая, толстая и прямая кишки: анатомия, эндоскопическая картина
Таблица 1-2. Моторика толстой кишки
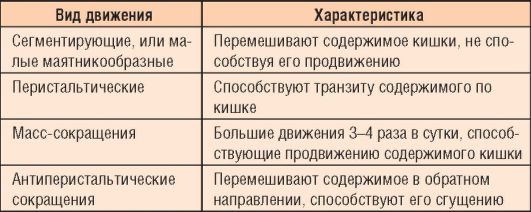

У детей старшего возраста затруднение опорожнения кишечника обусловлено ослаблением перистальтических и масс-сокращений, усилением сегментирующих и антиперистальтических движений. При преобладании сегментирующих движений отмечаются усиление болей и образование фрагментированного кала.
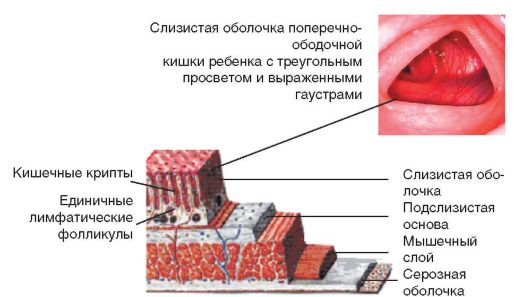
Рис. 1-3. Строение толстой кишки: анатомия и эндоскопическая картина
Пищеварение и всасывание
Секреторный аппарат ЖКТ у детей к моменту рождения в целом сформирован.
Белки имеют особое значение в сбалансированном питании, так как в организме человека они не синтезируются из других органических соединений и должны поступать извне, с пищей (рис. 1-4, а). Во внутриутробном периоде, когда программируется метаболизм, насыщение плода белком осуществляется через плацентарный аминокислотный насос. Белковоэнергетический дефицит ведет к внутриутробной гипотрофии, задержке развития головного мозга, повышенному индексу массы тела в последующем.
В пищеварительной системе, начиная с ротовой полости, углеводы расщепляются под действием амилолитических ферментов, активность которых у детей до 1 года невысока и постепенно увеличивается к 4-9 годам.
С введением прикорма все большее значение приобретает панкреатическая амилаза, а в кишечнике - сахараза, мальтаза и лактаза, которые расщепляют соответствующие дисахариды до моносахаридов (рис. 1-4, б). Моносахариды (глюкоза, фруктоза, галактоза), в меньшей степени дисахариды подвергаются резорбции на поверхности ворсинок слизистой оболочки кишечника.
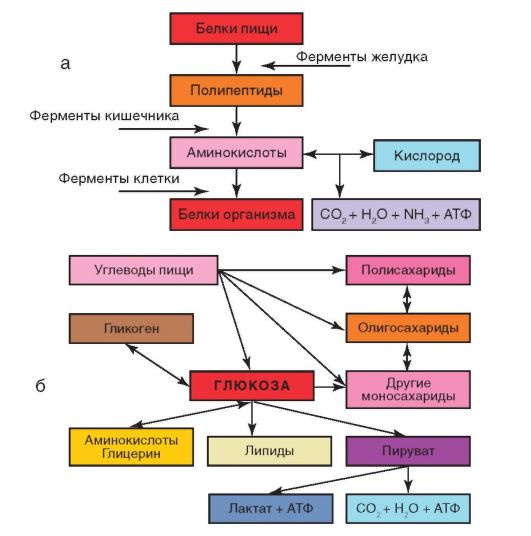
Рис. 1-4. Схема обмена белков (а) и углеводов (б)
Всасывание глюкозы и галактозы связано с процессами активного транспорта, а резорбция фруктозы и пентоз происходят путем диффузии. Ключевым элементом обменных процессов, связанных с образованием энергии (пентозофосфатный путь, гликогенолиз) и преобразованием в гликоген, является глюкозо-6-фосфат.
Роль жиров в обеспечении ребенка энергетическим и пластическим материалом тем значительнее, чем меньше его возраст. Одним из источников энергии являются бурая и белая жировая ткань. У новорожденного масса бурого жира составляет 30 г, он способствует поддержанию температуры тела за счет несократительного термогенеза. У взрослых бурый жир отсутствует.
Пищевые липиды включают триглицериды с остатками длинноцепочечных жирных кислот, эфиры холестерола, лецитин и жирорастворимые витамины А, D, К, Е. Жиры нерастворимы в воде, но растворяются при взаимодействии с желчью и фосфолипидами с образованием смешанных мицелл. Мицеллы поглощаются энтероцитами, в которых претерпевают ряд изменений, и через лимфатические сосуды попадают в системный кровоток.
При катаболизме жирных кислот происходит образование кетоновых тел: β-аминомасляной, ацетоуксусной кислот и ацетона. У детей в возрасте от 2 до 10 лет имеется склонность к кетозам при кратковременном голоде, переутомлении, переедании, инфекциях, стрессе (дети до 1 года к кетозу устойчивы). При накоплении кетоновых тел наблюдается синдром ацетонемической рвоты: рвота, яблочный запах изо рта из-за высокого содержания ацетона, который определяется в моче, при этом содержание сахара в крови в пределах нормы.
Поджелудочная железа расположена на уровне L1-L2, состоит из головки, тела и хвоста (рис. 1-5), выполняет внешне- и внутрисекреторную функции. Примерно 90% клеток железы - ацинарные клетки, 10% - островковые клетки (клетки Лангерганса). В островках имеется 3 типа клеток: α-клетки - вырабатывают глюкагон, β-клетки - инсулин и γ-клетки - соматостатин. Внешнесекреторная активность направлена на синтез пищеварительных ферментов, секрецию бикарбонатов, ионов натрия, хлора и калия.
У здорового человека в сутки выделяется 1,5-3 л панкреатического сока с рН 8,0. Слабощелочной сок способствует нейтрализации кислого желудочного содержимого и оптимальной работе ферментов поджелудочной железы. Амилаза и липаза секретируются в активной форме, протеазы - в виде проферментов (например, трипсиноген), которые активируются только в ДПК.
Поджелудочная железа кровоснабжается селезеночной артерией (см. рис. 1-5). В головке поджелудочной железы или в ее борозде проходит общий желчный проток, поэтому при увеличении органа (отеке, опухоли) нередко отмечается желтуха. Большой (вирсунгов) и малый (санториниев) протоки открываются в фатеров сосочек ДПК.
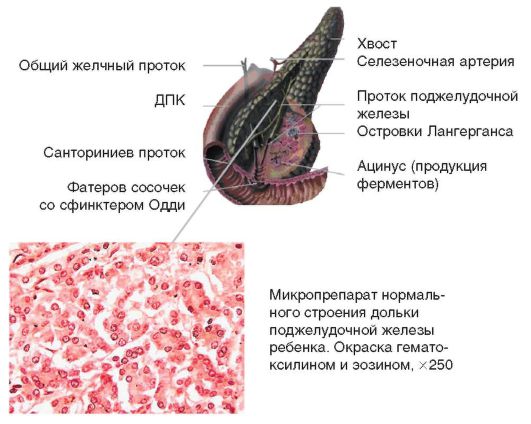
Рис. 1-5. Поджелудочная железа: анатомия, гистология
Печень у детей имеет относительно большие размеры, у новорожденных она составляет около 4% массы тела (у подростков - 2-3% массы тела). После рождения печень продолжает расти, но уже менее интенсивно. Ферментативная система печени у детей несостоятельна. Метаболизм непрямого билирубина, высвобождаемого при гемолизе эритроцитов, осуществляется не полностью, поэтому у новорожденных может наблюдаться физиологическая желтуха.
В соответствии с ветвлением воротной вены в печени выделяют правую и левую доли, которые делятся на 8 сегментов. Каждый сегмент имеет свою собственную артерию и систему желчных протоков, образован из множества печеночных долек (рис. 1-6).
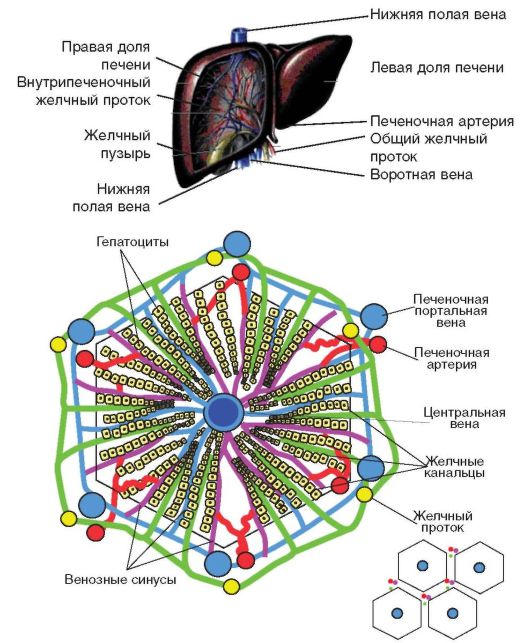
Рис. 1-6. Печень и печеночная долька: анатомия
Желчный пузырь - орган грушевидной, веретеноили S-образной формы с относительно большим объемом. У детей раннего возраста характерно внутрипеченочное его расположение, а также менее интенсивное желчеобразование.
Желчь бедна желчными кислотами, холестерином, лецитином, солями и щелочью, но богата водой, муцином, пигментами и мочевиной.
Иммунная система ЖКТ
Кишечник - самый крупный орган иммунной системы человека. Мембраны клеток слизистой оболочки ЖКТ служат естественным защитным барьером, который позволяет сохранить внутреннюю среду организма (рис. 1-7).
Индуктивные зоны: пейеровы бляшки, аппендикс, солитарные фолликулы - распознают и представляют антигены, эффекторные зоны: lamina propria (собственная пластинка), эпителиальные клетки кишечника - участвуют в синтезе иммуноглобулинов, обеспечивая защиту, толерантность или аллергию (см. рис. 1-7).
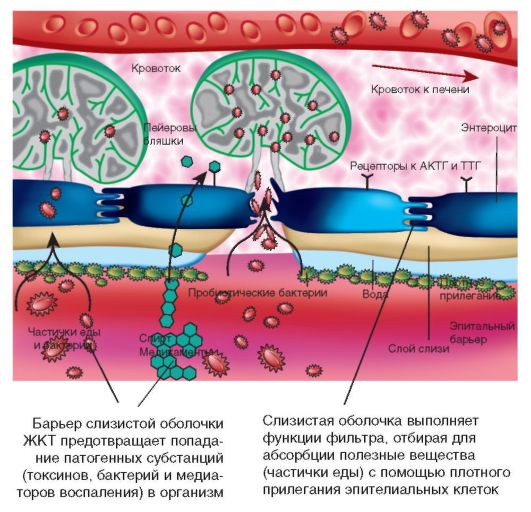
Рис. 1-7. Слизистая оболочка ЖКТ

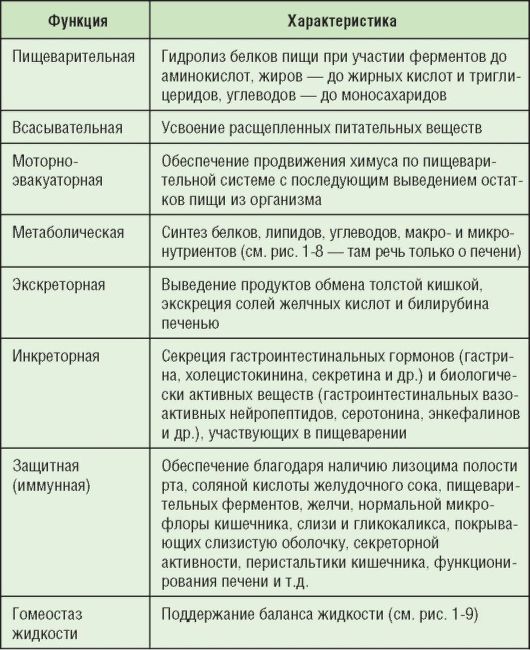
Основные функции печени представлены на рис. 1-8, функции ЖКТ - в табл. 1-3, гомеостаз жидкости в ЖКТ - на рис. 1-9.
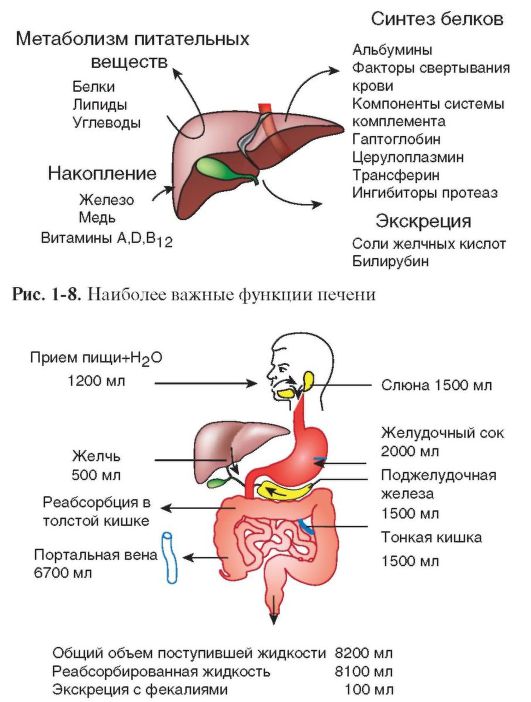
Рис. 1-9. Гомеостаз жидкости в ЖКТ Таблица 1-3. Функции ЖКТ
КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Порядок обследования ребенка с патологией ЖКТ и печени представлен на рис. 1-10.
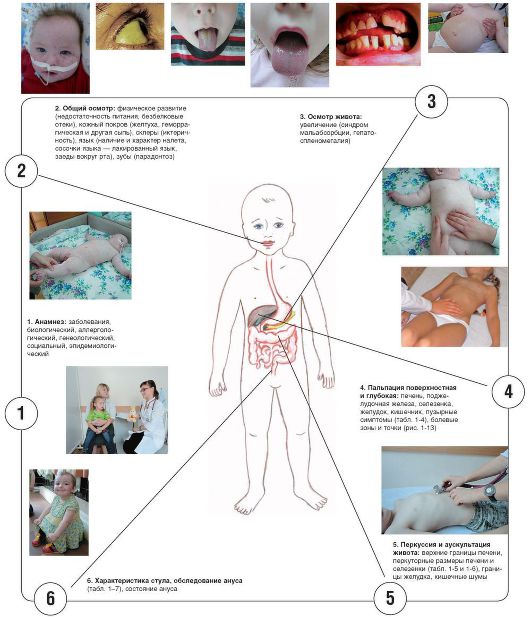
Рис. 1-10. Порядок обследования ребенка с патологией ЖКТ и печени

Анамнез
При расспросе выявляют жалобы на боли в животе, признаки диспепсии (рис. 1-11), нарушение аппетита; уточняют характер жалоб, время их появления - с рождения или непосредственно перед обращением за медицинской помощью; выясняют длительность заболевания при хронической патологии, частоту обострений, госпитализаций, проводилось ли лечение и какие препараты назначались.
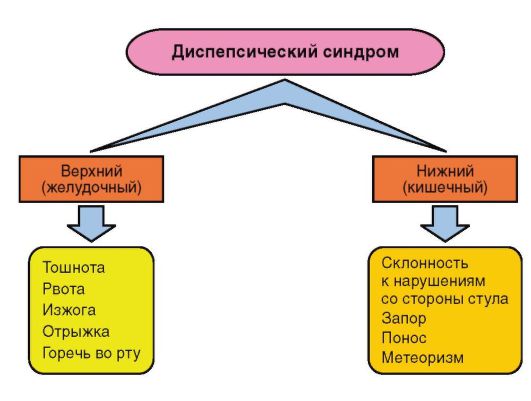
Рис. 1-11. Характеристика диспепсического синдрома
Уточняют вид вскармливания на первом году жизни, характер и режим питания в настоящий момент; наличие у ребенка ранее перенесенных острых заболеваний ЖКТ и печени; делают выводы по факторам риска биологического, аллергологического, эпидемиологического, социального анамнеза. Наличие отягощенного анамнеза по заболеваниям ЖКТ и печени у родственников помогает в уточнении ди агноза.

Общий осмотр


Осмотр живота. Необходимо обратить внимание на величину живота, его симметричность (в положении стоя и лежа), участие брюшной стенки в акте дыхания, видимую перистальтику, наличие грыжевых выпячиваний.

Поверхностная и глубокая пальпация. При исследовании ориентируются на топографическое расположение органов ЖКТ и области живота (рис. 1-12).
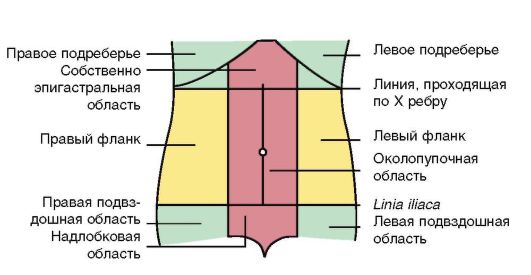
Рис. 1-12. Области живота

С помощью поверхностной пальпации (в положении стоя и лежа) определяют:
- болезненность;
- напряжение брюшной стенки;
- наличие или отсутствие перитонеальных симптомов. Сначала проводят пальпацию кишечника и желудка,
затем - печени и селезенки, обследуют болевые зоны и точки, пузырные симптомы.
Кишечник: определяют форму, размер, консистенцию, подвижность, болезненность, наличие урчания. Определив месторасположение большой кривизны желудка, а также наличие болезненности в собственно эпигастральной и пилородуоденальной зонах, оценивают поперечноободочную кишку.
Печень: определяют размеры по отношению к реберной дуге, поверхность (гладкая, бугристая), нижний край по форме (острый, тупой), консистенцию (мягкоэластическая, умеренно плотная, очень твердая), наличие болезненности.
Печень у детей пальпируется до 5-7 лет (рис. 1-13), мягкоэластической консистенции, при исследовании в этом возрасте используется только методика по Н.Д. Стражеско.
Болевые точки и симптомы отражены в табл. 1-4 и на рис. 1-14.
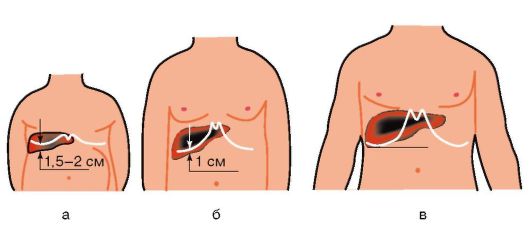
Рис. 1-13. Расположение печени относительно правого края реберной дуги: а - у детей младше 2 лет; б - у детей с 2-4 до 5-6 лет; в - у детей старше 7 лет
Таблица 1-4. Пузырные симптомы
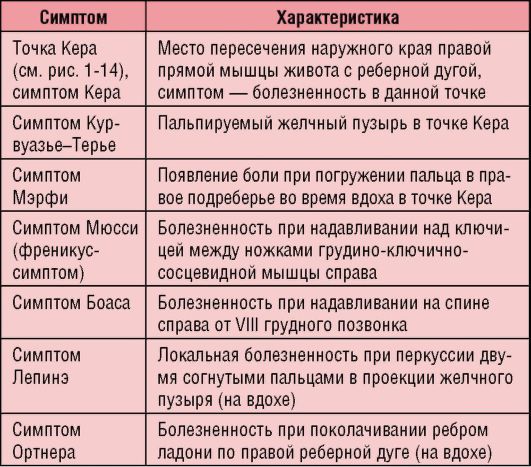
Поджелудочная железа сложна для пальпации из-за топографического расположения, поэтому при ее патологии выявляют болевые панкреатические зоны и точки (см. рис. 1-14).
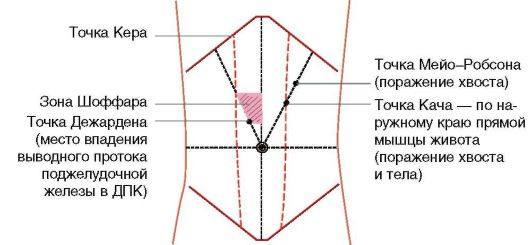
Рис. 1-14. Панкреатические точки и зоны
Ввиду топографической близости селезенки к ЖКТ проводят ее пальпацию, определяя размеры, болезненность, плотность (консистенцию), форму, подвижность. Больной лежит на спине; левой рукой врач фиксирует левое подреберье, а правой, начиная снизу, проводит пальпацию, при этом постепенно смещает пальцы снизу вверх, пытаясь определить нижний ее полюс (рис. 1-15, а).
Можно пропальпировать селезенку в положении больного на правом боку, при этом достигается максимальное расслабление брюшного пресса и селезенка сильнее смещается кпереди.
В норме селезенка не пальпируется, ее определение свидетельствует об увеличении не менее чем в 1,5-2 раза.

Перкуссия и аускультация живота. Верхние границы печени оценивают по передней подмышечной, срединно-ключичной и окологрудинной линиям, которые соответствуют нижней границе правого легкого. Перкуторные размеры печени указаны в табл. 1-5. Для определения размеров селезенки (табл. 1-6) применяют тихую перкуссию, которую ведут от края реберной дуги непосредственно по Х ребру (поперечнику), затем по задней подмышечной линии (длиннику).
Наличие жидкости в брюшной полости (асцита) определяют методами флюктуации и перкуссии (рис. 1-15, б).
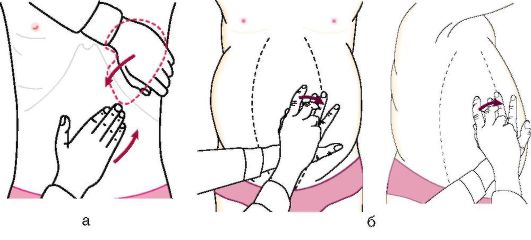
Рис. 1-15. Методика пальпации селезенки (а). Выявление асцита методом перкуссии (б)
Таблица 1-5. Границы печени по линиям у детей до 5 и старше 5 лет (по М.Г. Курлову)
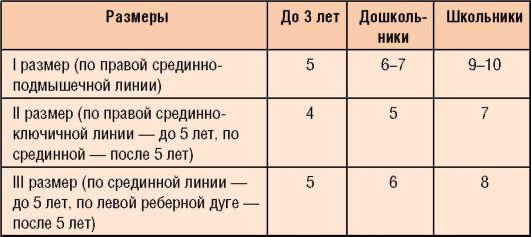
Таблица 1-6. Перкуторные размеры селезенки, см
Методом аускультации определяют размеры желудка, перистальтику кишечника (оживление, отсутствие). Звонкие кишечные шумы - ранний признак механической непроходимости.

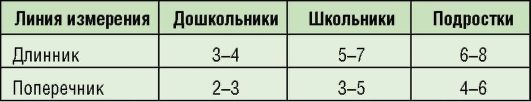
Характеристика стула, обследование ануса. Осмотр ануса проводят сразу после рождения для выявления его атрезии. Ректальное обследование (пальцевое обследование ануса и конечной части прямой кишки) показано для исключения хирургической патологии (инвагинации), при подозрении на трещину заднего прохода, особенно после травмы. Оценку стула проводят на конечном этапе обследования ребенка методами опроса и осмотра, с их помощью выявляют частоту, характер каловых масс (цвет, консистенцию, запах, примеси) (табл. 1-7).
Таблица 1-7. Характеристика стула здоровых детей
ДОПОЛНИТЕЛЬНЫЕ ИССЛЕДОВАНИЯ
• Клинический анализ крови.
• Полный анализ мочи, α-амилаза мочи.
• Полный анализ кала, исследования на гельминтозы, лямблиоз и амебиаз, соскоб на энтеробиоз, определение эластазы-1 в кале.
• Бактериологический посев и исследование кала на дисбактериоз.
• Группа крови и резус-фактор.
• Биохимический анализ крови: общий белок и его фракции, аспартатаминотрансфераза (АСТ) и аланинаминотрансфераза (АЛТ), билирубин (общий, прямой и непрямой), ЩФ, холестерин, липопротеины высокой и низкой плотности, триглицериды, тимоловая проба, проба Вальтмана, С-реактивный белок, α-амилаза, липаза, трипсин, α-1-антитрипсин и др.
• 24-часовая рН-метрия пищевода, внутриполостная рН-метрия желудка (или желудочное зондирование).
• Электрогастродуоденография, клапанная манометрия.
• Диагностика инфекции H. pylori (HP).
• Дуоденальное зондирование.
• Исследования переваривающей, всасывательной функций кишки: нагрузочные пробы с моно- и дисахаридами, активность энтерокиназы, ЩФ в кишечном соке и кале и др.
• Кальпротектин фекальный (белок, продуцируемый нейтрофилами слизистой оболочки кишечника).
Ультразвуковое исследование (УЗИ) органов ЖКТ и печени.
• Эндоскопическое исследование: эзофагогастродуоденоеюноскопия, ректороманоскопия, колоноскопия с морфологическим и гистологическим изучением биоптата.
• Рентгенография органов пищеварения: обзорная и рентгеноконтрастная.
• Компьютерная и магнитно-резонансная томография (КТ и МРТ).
• Комбинированные методы, включая биопсию органов ЖКТ и печени.
Лабораторные исследования
При заборе капиллярной крови (рис. 1-16, а) для лабораторных исследований стерильным автоматическим ланцетом, предназначенным для новорожденных и детей, требуется минимальное количество крови. Для детей существуют специальные вакуумные системы для забора крови с модификацией иглы в виде бабочки, которая позволяет руке ребенка двигаться, они дают возможность брать минимальное количество крови. Например, для клинического анализа необходимо всего лишь 200 мкл крови.
Белки в плазме крови у плодов и детей содержатся в меньшей концентрации, чем у взрослых, характерно иное соотношение белковых фракций. У детей первого года жизни содержание альбуминов достигает 66-76% общего белка (у взрослых - в среднем около 64%), но абсолютного увеличения количества альбуминов в плазме в этом возрасте не наблюдается, так как общая концентрация белков невелика. Также и общая концентрация аминокислот в крови у детей первых лет жизни на 35% ниже, чем у взрослых.
У новорожденных отмечается относительно более высокий уровень γ-глобулинов. Это обусловлено, вероятно, тем, что γ-глобулины проходят через плацентарный барьер и плод получает их от матери. После рождения происходит расщепление полученных от матери γ-глобулинов, уровень их сни-
жается, достигая минимума к 3 мес. Затем количество γ-глобулинов постепенно увеличивается и достигает нормы взрослых к 2-3 годам. Содержание α- и β-глобулинов в плазме крови у новорожденных как в абсолютном, так и в относительном выражении ниже, чем у взрослых. Постепенно концентрация этих фракций возрастает и к концу первого года жизни достигает уровня, характерного для взрослых. Вместе с тем начиная со 2-го месяца и до конца первого года жизни концентрация α-глобулинов превышает норму взрослых. Изменения белковых фракций при патологиях представлены на рис. 1-16, б.
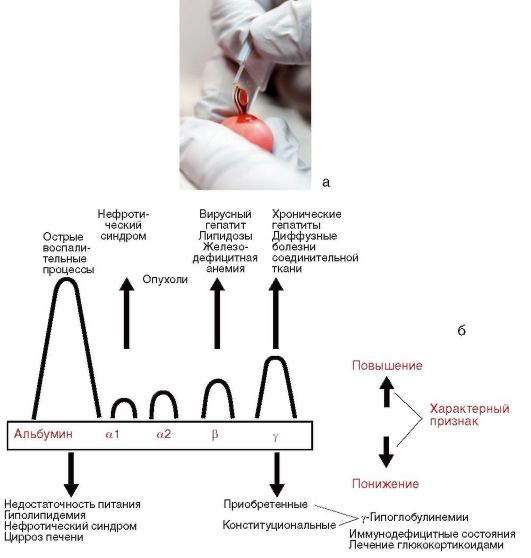
Рис. 1-16. Забор капиллярной крови (а); белковые фракции и их изменения (б)
Основные биохимические синдромы, возникающие при различных патологиях и характеризующие функции печени, обобщены в табл. 1-8.
Таблица 1-8. Биохимические синдромы при патологии печени
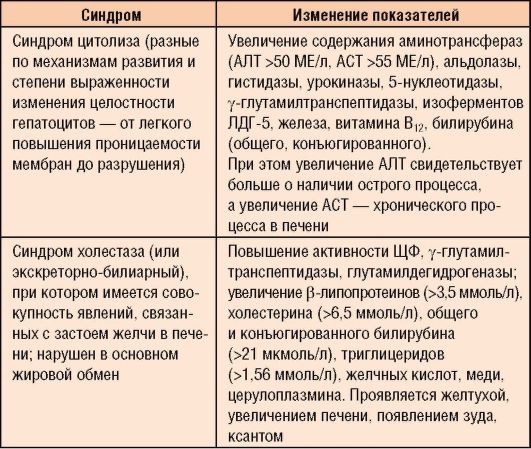
Окончание табл. 1-8
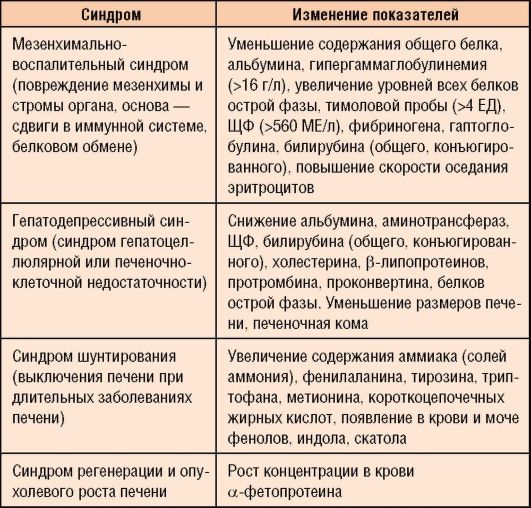
Для диагностики заболеваний ЖКТ оценка анализа кала (табл. 1-9; рис. 1-17) нередко дает врачу основную информацию.
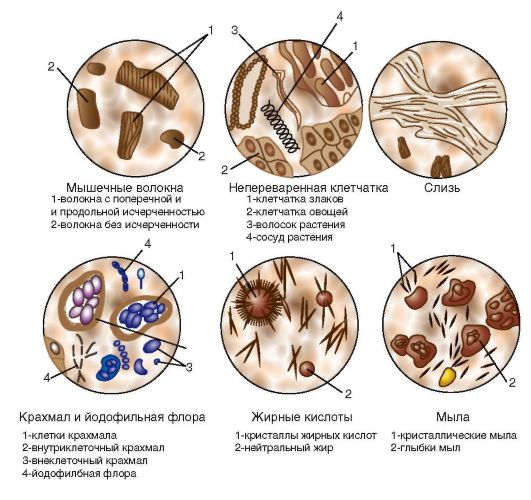
Рис. 1-17. Микроскопическое исследование кала (нативные препараты, исследование крахмала и йодофильной микрофлоры с окрашиванием раствором Люголя)
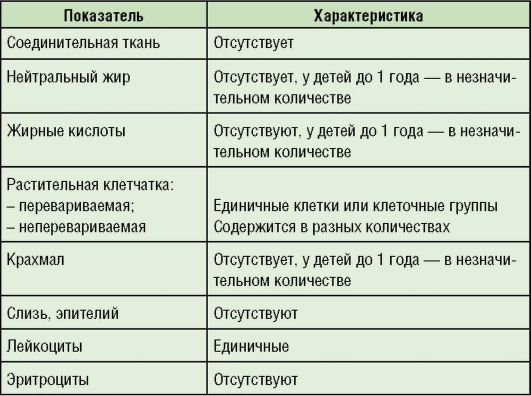
Таблица 1-9. Показатели копрограммы (микроскопии) у здоровых детей

Окончание табл. 1-9
При патологии исследуемые показатели увеличиваются, что характеризуется определенной терминологией
(табл. 1-10).
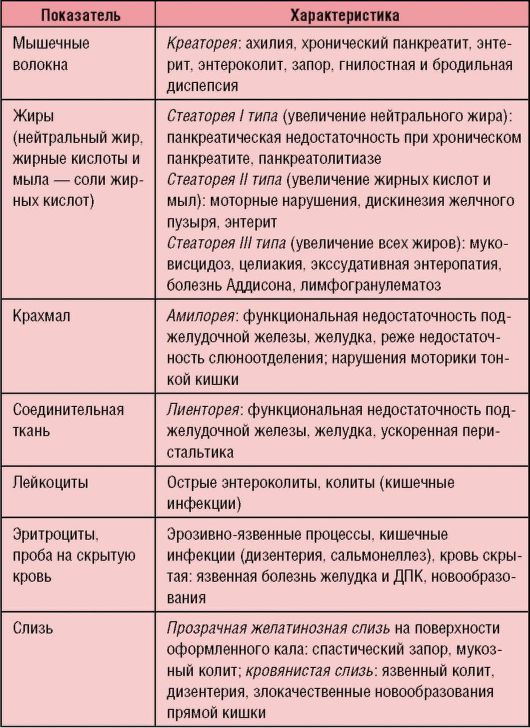
Таблица 1-10. Микроскопические изменения кала
рН кала может меняться в слабощелочную сторону при энтерите, в щелочную - при гастрите, панкреатите, колитах, запоре, в резко щелочную - при гнилостных процессах (креаторея, кал зловонный, темно-коричневый), в резко кислую - при бродильных процессах (кал кашицеобразный, золотистого цвета, с пузырьками и остатками непереваренной пищи), мальабсорбция.
Копрологические синдромы представлены в табл. 1-11.
Таблица 1-11. Копрологические синдромы
Бактериологический посев кала - один из часто назначаемых методов исследования в практике детского врача. В норме отсутствуют патогенные микроорганизмы, гемолизирующая кишечная палочка. При острых кишечных инфекциях может увеличиваться содержание аэробных микроорганизмов (эшерихий - 1011/г и более), условно-патогенных микроорганизмов (УПМ) вплоть до их преобладания, снижается количество анаэробов (в первую очередь бифидо- и лактобактерий).
Увеличение содержания фекального кальпротектина более 130 мг/кг стула характеризует вероятность рецидива болезни Крона и неспецифического язвенного колита (НЯК). В норме у детей до 3 мес этот показатель повышен.
Функциональные исследования
С помощью 24-часовой рН-метрии пищевода диагностируют:
• функциональные срыгивания - при рН равным 4,0; продолжительность - менее 4% общего времени мониторирования;
• гастроэзофагеальный рефлюкс (ГЭР) - при рН - менее 4,0; продолжительность - более 4,2% общего времени мониторирования.
Внутриполостная рН-метрия желудка направлена на определение рН внутрижелудочной среды.
Методика: используют зонды с 5 датчиками. Первый (дистальный датчик) располагают в ДПК, второй - в антральном отделе желудка, третий - в теле желудка, четвертый - в кардиальном отделе желудка, пятый (проксимальный) - в пищеводе. Замеры рН проводят непрерывно в течение 30 мин до стимуляции и в течение 1 ч после стимуляции секреции желудка. В качестве стимуляторов секреции применяют гистамин и пентагастрин. В норме рН желудка составляет
1,5-2,5.
Анализ рН-метрии желудка следующий:
- рН 1,5 и менее соответствует гиперацидному гастриту;
- рН 2,5 и более - гипоацидному гастриту;
- рН 6,0 - анацидному гастриту;
- присутствие желчи - наличие дуоденогастрального рефлюкса.
Исследование моторной функции желудка называется электрогастрографией. При амплитуде колебаний 0,2-0,2 мВ говорят о нормокинетическом, менее 0,2 мВ - гипокинетическом, более 0,4 мВ - гиперкинетическом типе моторной функции.
Дуоденальное зондирование. Исследование проводят для цитологического, бактериологического и биохимического исследований желчи из общего желчного протока, желчного пузыря, печеночной желчи (рис. 1-18), для отсасывания желчи при застойных явлениях, а также для непосредственного введения в ДПК лекарственного препарата. С помощью этого метода определяют тип дискинезии желчного пузыря, наличие холестаза, лямблиоза (табл. 1-12).
Таблица 1-12. Характеристика фракционного дуоденального зондирования
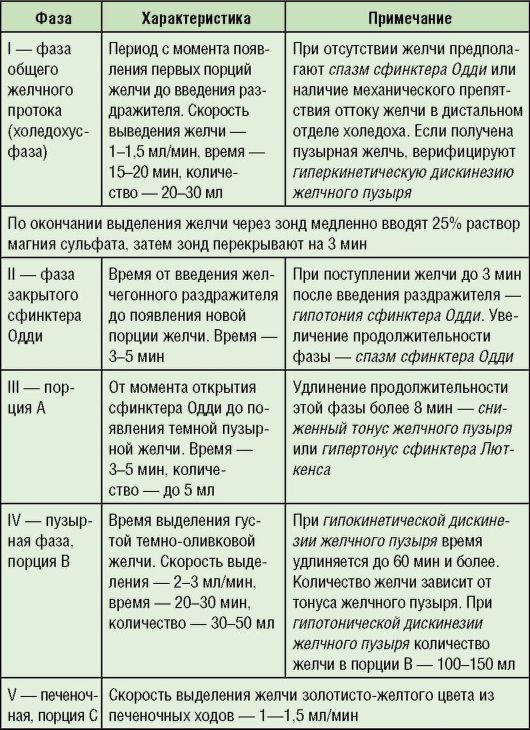
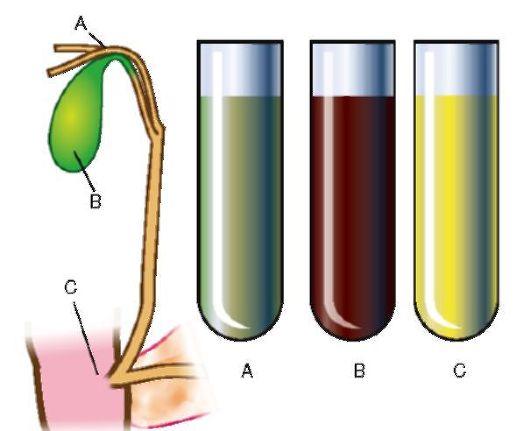
Рис. 1-18. Схема желчевыводящих путей, из которых выделяют порции желчи А, В, С
Функциональную диагностику экзокринной функции поджелудочной железы проводят по исследованию в крови:
• α-амилазы (в норме - 12-32 мг/(чхмл) крахмала по Каравею);
• липазы (менее 160 ЕД/мл по пробе с трибутирином);
• трипсина (10-60 мкг/л радиоиммунологическим методом);
• α-1-антитрипсина (в норме - 170-490 мЕД/мл).
В моче определяют α-амилазу, в норме по Каравею - 28-160 мг/(чхмл), по Велгемуту - 16-64 ЕД. Более информативным показателем считается эластаза-1, оцениваемая в кале, в норме - 200 мкг/г.
Моторную функцию ДПК оценивают с помощью следующих методов:
• дуоденометрии (баллонографического, безбаллонного и телеметрического методов);
• электродуоденографии;
• клапанной манометрии (в норме величина базального давления равна 101,9±3,1 мм вод.ст.) (рис. 1-19).
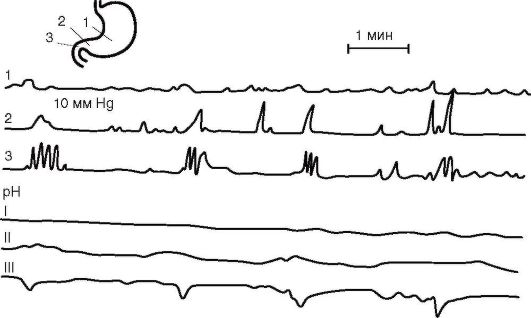
Рис. 1-19. Манометрия желудка и ДПК. Норма (I), спастические сокращения антрального отдела желудка (II), дискинезия ДПК и дуоденогастральный рефлюкс (III)
Переваривающую функцию тонкой кишки определяют по исследованию:
- активности ферментов в кишечном соке и кале (энтерокиназы и ЩФ);
- активности ферментов в биоптатах и смывах слизистой тонкой кишки (методом еюноперфузии);
- нагрузочных проб дисахаридами (лактозой или сахарозой) из расчета 2 г/кг массы тела. Перед пробой проводят 8-12-часовое голодание; перед тестом рекомендуется проводить тест на толерантность к глюкозе;
- содержания глюкозы в крови натощак, на 15-й, 30-й и 60-й минуте. Восходящая часть гликемической кривой характеризует всасывательную функцию тонкой кишки, нисходящая - утилизацию и депонирование поступивших углеводов (см. «Лактазная недостаточность»).
Всасывательную функцию тонкой кишки оценивают с помощью пробы с нагрузкой D-ксилозой. Проба выявляет абсорбцию углеводов слизистой оболочкой проксимального отдела тонкой кишки. Назначают D-ксилозу из расчета 0,2 г/кг массы тела натощак после 8-часового голодания. В течение 5 ч собирают мочу, определяя экскрецию D-ксилозы за 1, 2, 3 и 5 ч суммарно (в норме она не превышает 35-40%). У детей раннего возраста определяют D-ксилозу в капиллярной крови через 1 ч после нагрузки. В норме уровень D-ксилозы равен 2 ммоль/л, при нарушении всасывания - не более 1,1 ммоль/л.
Моторную функцию толстой кишки определяют следующими методами:
- развернутой копрограммой в динамике (косвенно), не менее 3 анализов;
- методом внутрикишечной манометрии;
- рентенологическим, колонодинамическим и эндоскопическим (ректороманоскопией, колоноскопией) исследованиями.
Диагностика инфекции H. pylori
Гастроэнтерологические заболевания нередко ассоциированы с инфекцией H. pylori (HP-инфекцией) (рис. 1-20, а, б).
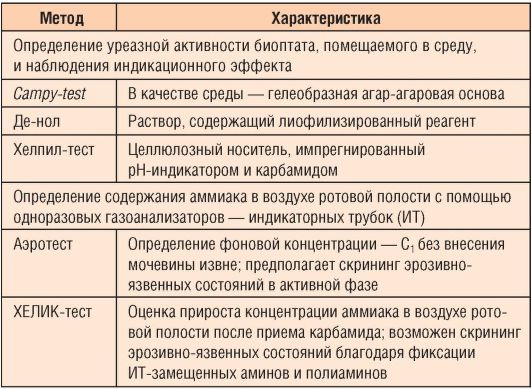
Способов выявления HP-инфекции множество, они представлены в табл. 1-13 и 1-14.
Таблица 1-13. Методы диагностики H. pylori
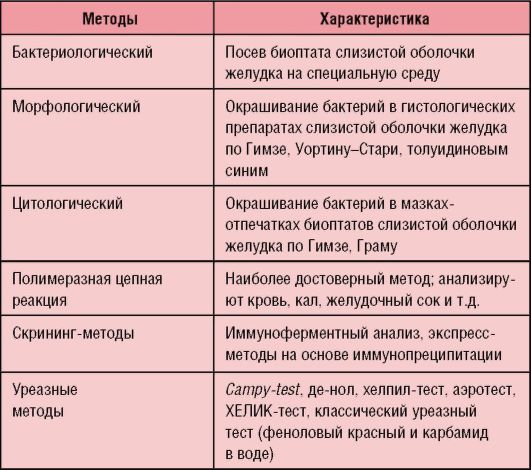
Для ограждения от пагубного воздействия соляной кислоты желудка уреазопродуцент НР использует карбамид (мочевину), синтезируемый в печени человека.
Принцип действия ХЕЛИК-теста показан на рис. 1-20, в. Уреазную активность in vivo и in vitro измеряют по наличию аммиака, выделяющегося в результате реакции ферментативного гидролиза:
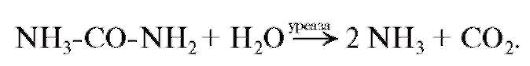
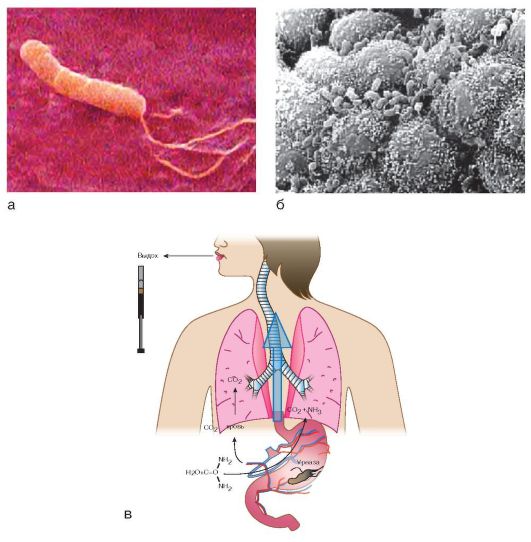
Рис. 1-20. Электронограммы H. pylori: а - изолированный (чистая культура; χ 9500); б - популяция (биоптат из антрального отдела желудка; χ 3900); в - принцип действия ХЕЛИК-теста
Таблица 1-14. Уреазные методы
Эндоскопические исследования
Эти исследования необходимы для уточнения диагноза, оценки глубины и распространенности патологического процесса, проведения прицельной биопсии для гистологического исследования (рис. 1-21). Их проводят у детей в любом возрасте после специальной подготовки и анестезии.
Для исследования верхних отделов ЖКТ применяют эзофагогастродуоденоеюноскопию с использованием панэндоскопов и биопсийных щипцов, позволяющих в течение одной процедуры последовательно осмотреть пищевод, желудок, ДПК и тощую кишку и получить биоптаты для дальнейших исследований. Показания к исследованию: болевой синдром, рецидивирующая рвота, кровотечение из верхних отделов ЖКТ; лечебная эндоскопия: удаление инородных тел, полипэктомия, склерозирование варикозных вен пищевода и желудка, эндоскопические операции при врожденных и приобретенных стриктурах и свищах.
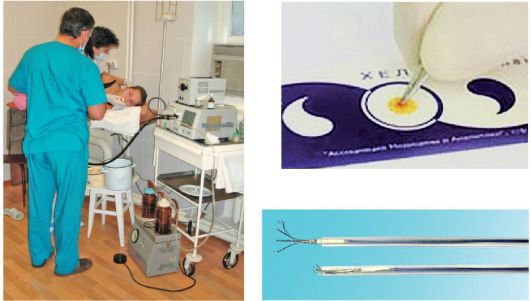
Рис. 1-21. Методика эзофагогастродуоденоеюноскопии. Исследование Хелпил-тестом биоптата, полученного с помощью эндоскопических биопсийных захватов
Для исследования толстой кишки проводят ректороманоскопию (осмотр прямой кишки и дистальных отделов сигмовидной кишки) и колоноскопию (осмотр всех отделов толстой кишки). Показания формулируют врач-гастроэнтеролог, проктолог или хирург; в раннем возрасте проводят под общим наркозом.
Лучевые методы исследования
Эхографическое исследование ЖКТ и печени (УЗИ) широко применяют у детей начиная с первых дней жизни в связи с его безопасностью, возможностью многократного проведения, неинвазивностью, высокой информативностью, широкой доступностью, невысокой стоимостью, быстротой, безболезненностью и отсутствием противопоказаний (рис. 1-22, а, б). По полученным данным с учетом возрастных норм размеров внутренних органов брюшной полости можно судить об увеличении органов и их отделов, наличии аномалий развития и опухолевидных образований, косвенно - о воспалении. Исследование кровотока в сосудах с помощью УЗИ называется допплерографией (рис. 1-22, в, г).
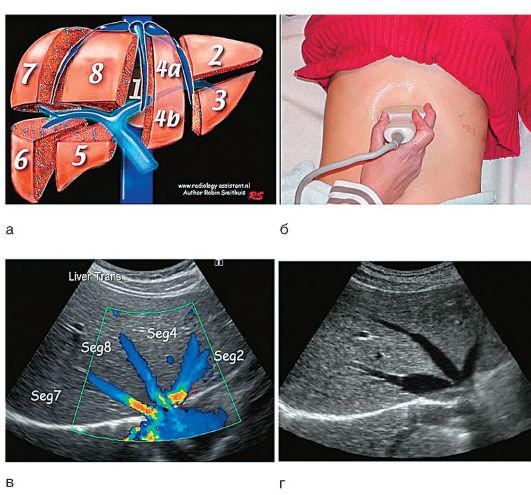
Рис. 1-22. Строение печени и ее эхографическое исследование: а - строение печени (сегменты); б - методика УЗИ; в - строение печени (цветовое допплеровское картирование); г - печеночные вены (ультразвуковое изображение)
Двигательную функцию желчного пузыря оценивают по его сокращению в результате приема желчегонного завтрака (2 яичных желтков, или 20 г сорбита в 100 мл воды, или холецистокинина в дозе 20 мг/кг массы тела в/в). Объем желчного пузыря измеряют каждые 10 мин в течение часа. В норме через 40-50 мин после приема желчегонного завтрака максимальное равномерное сокращение желчного пузыря составляет 50-60%. При гипермоторном типе дискинезии желчного пузыря максимальное его сокращение через 40-50 мин составляет более 60%, тогда как при гипомоторном типе отмечается медленный ритм его сокращения, а объем уменьшается менее чем на 50%.
Рентгенография органов пищеварения. В педиатрии используют следующие рентгенологические методы:
• обзорная рентгенография брюшной полости без контрастирования;
• рентгенологическое исследование с контрастированием. Обзорная рентгенография органов брюшной полости остается основным и решающим методом верификации врожденных аномалий, пороков развития ЖКТ, приобретенных органических поражений органов пищеварения, осложнений язвенной болезни (ЯБ). Нередко рентгенологические исследования могут помочь в уточнении локализации инородного тела для дальнейшей тактики ведения пациента (рис. 1-23, а, б).
Ирригографию проводят для оценки анатомического строения толстой кишки (наличия дополнительных петель и изгибов), определения внутрипросветных образований (опухолей и полипов), воспалительных изменений (сужения просвета, исчезновения складок), дивертикулов, инородных тел, опущения (рис. 1-23, в). Она включает две группы снимков: фазу тугого наполнения при ректальном введении бариевой взвеси и фазу опорожнения, которая начинается после процесса опорожнения кишечника.
При оральной холецистографии накануне в течение 1 ч больной принимает суточную дозу билитраста* (йопагност*, холевид*). На следующий день утром проводят рентгенографию желчного пузыря в прямой и боковой проекциях в вертикальном положении больного. Третий снимок выполняют в горизонтальном положении больного (представление о смещаемости желчного пузыря). По снимкам, выполненным через 1-1,5 ч, судят о двигательной и концентрационной функциях желчного пузыря, наличии аномалий и конкрементов (рис. 1-23, г).
Компьютерная томография. Исследование позволяет точно оценить состояние всех органов брюшной полости без сложной предварительной подготовки пациента к исследованию.
КТ в 40-50 раз чувствительнее классической рентгенографии. Перед ее проведением ребенку необходимо выпить контрастное вещество (КТ с усилением). На рис. 1-24 представлена томограмма органов брюшной полости. Недостатком метода является высокая доза облучения, которая недопустима, особенно в раннем детском возрасте.
Магнитно-резонансная томография. МРТ - метод исследования внутренних органов, основанный на компьютерном анализе различий магнитных свойств молекул в различных типах клеток и тканей при помещении их в сильное магнитное поле (рис. 1-25). Особенно эффективен метод для изучения динамических процессов (например, состояния кровотока и результатов его нарушения) в органах и тканях. Противопоказанием к исследованию является наличие в организме металлических предметов, например костных имплантатов, недостатки метода - трудоемкость, возможность возникновения приступа клаустрофобии у пациента.
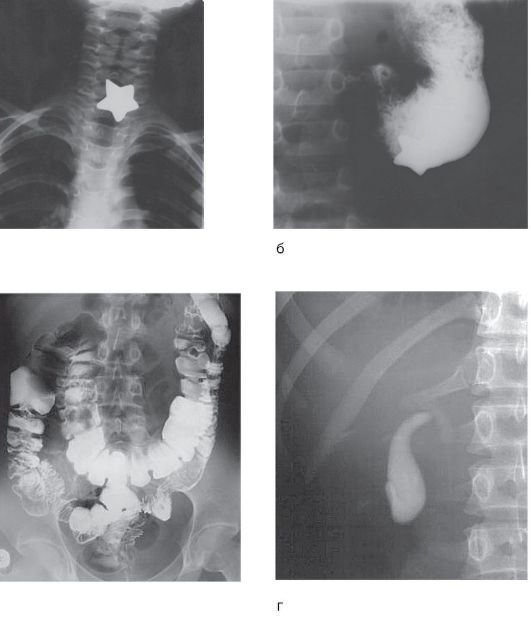
Рис. 1-23. Обзорная рентгенография пищевода: инородное тело в пищеводе (а). Обзорная рентгенография желудка с контрастированием: инородное тело в желудке (б). Ирригография: трансверзоптоз (в). Холецистография: гипокинетическая форма дискинезии желчного пузыря (г)
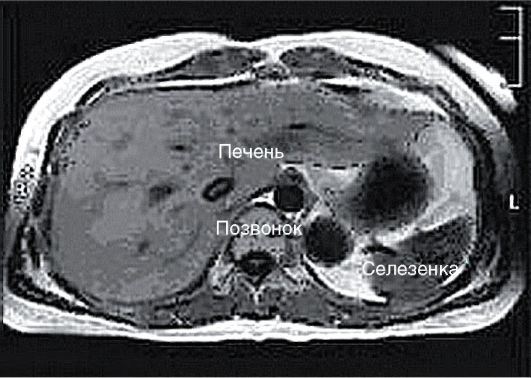
Рис. 1-24. Томограмма печени и селезенки
Рис. 1-25. Методика магнитно-резонансной томографии
а
в
Радиоизотопное сканирование. Метод основан на способности различных клеток (гепатоцитов, опухолевых клеток, участка воспаления) захватывать специфические радиофармпрепараты, меченные радионуклидами. Изотопную сцинтиграфию используют в диагностике практически всех заболеваний ЖКТ, у детей - редко.
Комбинированные исследования
Для осуществления специальных исследований в ДПК проводят диагностическую ретроградную панкреатохолангиографию или лечебную папиллосфинктеротомию. В основе метода ретроградной панкреатохолангиографии лежит сочетанное использование дуоденоскопии, во время которой выполняют канюляцию фатерова сосочка с последующим рентгеноконтрастным исследованием желчных и панкреатических протоков.
Недостатками этих методов являются сложность, высокая лучевая нагрузка как для ребенка, так и для врача-эндо-
скописта, возможность развития острого панкреатита как осложнения манипуляции.
Биопсия. Прижизненное патоморфологическое изучение измененных тканей является достаточно надежным методом диагностики поражения любого органа. Особенно этот метод важен для распознавания природы объемного образования, воспалительных и функциональных заболеваний органов пищеварения. Радиоволновой эндоскопический биопсийный захват для расширенной биопсии слизистой оболочки ЖКТ позволяет избежать постбиопсийных кровотечений и обеспечивает забор достаточного количества материала для морфологического исследования (см. рис. 1-21).
Биопсию объемных образований проводят с помощью тонкоигольной аспирации, позволяющей получить группы клеток (иногда небольшие фрагменты тканей) для цитоморфологического исследования, либо методом пункционной биопсии, позволяющей получить цилиндрические фрагменты тканей с сохраненной архитектоникой.