Глазные болезни. Основы офтальмологии: Учебник / Под ред. В. Г. Копаевой. - 2012. - 560 с.: ил.
|
|
|
|
Глава 15. СЕТЧАТКА
Без тьмы не было бы понятия о свете.
Лион Фейхтвагнер
Видеть и чувствовать - это быть, размышлять - это жить.
В. Шекспир
15.1. Анатомия
и нейрофизиология сетчатки
Сетчатка, или внутренняя, чувствительная оболочка глаза (tunica interna sensoria bulbi, retina), - периферическая часть зрительного анализатора. Нейроны сетчатки являются сенсорной частью зрительной системы, которая воспринимает световые и цветовые сигналы.
Сетчатка выстилает внутреннюю полость глазного яблока. Функционально выделяют бόльшую (2/3) заднюю часть сетчатки - зрительную (оптическую) и меньшую (слепую) - ресничную, покрывающую ресничное тело и заднюю поверхность радужки до зрачкового края. Оптическая часть сетчатки представляет собой тонкую прозрачную клеточную структуру, имеющую сложное строение, которая прикреплена к подлежащим тканям только у зубчатой линии и около диска зрительного нерва. Остальная поверхность сетчатки прилежит к сосудистой оболочке свободно и удерживается давлением стекловидного тела и тонкими связями пигментного эпителия, что имеет значение при развитии отслойки сетчатки.
В сетчатке различают наружную пигментную часть и внутреннюю светочувствительную нервную часть. В срезе сетчатки выделяют три радиально расположенных нейрона: наружный - фоторецепторный,
средний - ассоциативный, внутренний- ганглионарный (рис. 15.1). Между ними располагаются плексиформные слои сетчатки, состоящие из аксонов и дендритов соответствующих фоторецепторов и нейронов второго и третьего порядков, к которым относят биполярные и ганглиозные клетки. Кроме того, в сетчатке имеются амакриновые и горизонтальные клетки, называемые интернейронами (всего 10 слоев).
Первый слой пигментного эпителия прилежит к мембране Бруха хориоидеи. Пигментные клетки окружают фоторецепторы пальцевидными выпячиваниями, которые отделяют их друг от друга и увеличивают площадь контакта. На свету включения пигмента перемещаются из тела клетки в ее отростки, предотвращая светорассеивание между соседними палочками или колбочками. Клетки пигментного слоя фагоцитируют отторгающиеся наружные сегменты фоторецепторов, осуществляют транспорт метаболитов, солей, кислорода, питательных веществ из сосудистой оболочки к фоторецепторам и обратно. Они регулируют электролитный баланс, частично определяют биоэлектрическую активность сетчатки и антиоксидантную защиту, способствуют плотному прилеганию сетчатки к хориоидее, активно «откачивают» жидкость из субретинального пространства, участвуют в процессе рубцевания в очаге воспаления.
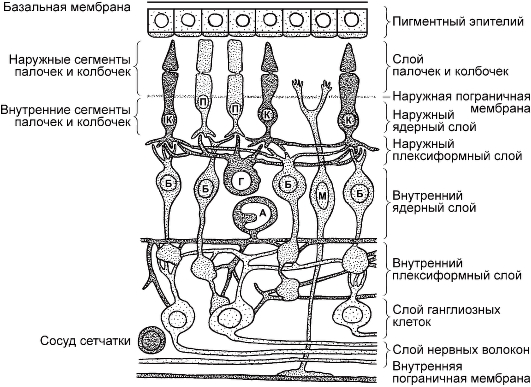
Рис. 15.1. Строение сетчатки.
К - колобома; П - палочки; Г - горизонтальная клетка; Б - биполярные клетки; М - клетка Мюллера; А - амакриновая клетка.
Второй слой образован наружными сегментами фоторецепторов, палочек и колбочек. Палочки и колбочки являются специализированными высокодифференцированными цилиндрическими клетками; в них выделяют наружный и внутренний сегменты и сложное пресинаптическое окончание, к которому подходят дендриты биполярных и горизонтальных клеток. В строении палочек и колбочек имеются различия: в наружном сегменте палочек содержится зрительный пигмент - родопсин, в колбочках - иодопсин, наружный сегмент палочек представляет собой тонкий палочкоподобный цилиндр, в то время как колбочки имеют коническое окончание, которое короче и толще, чем у палочек.
В наружном сегменте фоторецептора происходят первичные фотофизические и ферментативные процессы трансформации энергии света в физиологическое возбуждение. Колбочки и палочки различаются по своим функциям: колбочки обеспечивают цветоощущение и центральное зрение, палочки отвечают за сумеречное зрение. Периферическое зрение в условиях яркого освещения обеспечивают колбочки, а в темноте - палочки и колбочки.
Третий слой - наружная пограничная мембрана - представляет собой полосу межклеточных сцеплений. Она названа окончатой мембраной Верхофа, так как наружные сегменты палочек и колбочек проходят через нее в субретинальное пространство (пространство между слоем
колбочек и палочек и пигментным эпителием сетчатки), где они окружены веществом, богатым мукополисахаридами.
Четвертый слой - наружный ядерный - образован ядрами фоторецепторов.
Пятый слой - наружный плексиформный, или сетчатый (от лат. plexus - сплетение), - занимает промежуточную позицию между наружным и внутренним ядерными слоями.
Шестой слой - внутренний ядерный - образуют ядра нейронов второго порядка (биполярные клетки), а также ядра амакриновых, горизонтальных и мюллеровских клеток.
Седьмой слой - внутренний плексиформный - отделяет внутренний ядерный слой от слоя ганглиозных клеток и состоит из клубка сложно разветвляющихся и переплетающихся отростков нейронов. Он отграничивает сосудистую внутреннюю часть сетчатки от бессосудистой наружной, зависящей от хориоидальной циркуляции кислорода и питательных веществ.
Восьмой слой образован ганглиозными клетками сетчатки (нейроны второго порядка), толщина его заметно уменьшается по мере удаления от центральной ямки к периферии. Вокруг ямки этот слой состоит из 5 рядов ганглиозных клеток или более. На данном участке каждый фоторецептор имеет прямую связь с биполярной и ганглиозной клеткой.
Девятый слой состоит из аксонов ганглиозных клеток, образующих зрительный нерв.
Десятый слой - внутренняя пограничная мембрана - покрывает поверхность сетчатки изнутри. Он является основной мембраной, образованной основаниями отростков нейроглиальных мюллеровских клеток.
Мюллеровские клетки - высокоспециализированные гигантские клетки, проходящие через все слои сетчатки, которые выполняют опорную и изолирующую функцию, осу-
ществляют активный транспорт метаболитов на разных уровнях сетчатки, участвуют в генерации биоэлектрических токов. Эти клетки полностью заполняют щели между нейронами сетчатки и служат для разделения их рецептивных поверхностей. Межклеточные пространства в сетчатке очень малы, местами отсутствуют.
Палочковый путь проведения импульса содержит палочковые фоторецепторы, биполярные и ганглиозные клетки, а также несколько видов амакриновых клеток, являющихся промежуточными нейронами. Фоторецепторы передают зрительную информацию к биполярным клеткам, которые являются нейронами второго порядка. При этом палочки контактируют только с биполярными клетками одной категории, которые деполяризуются под действием света (уменьшается разность биоэлектрических потенциалов между содержимым клетки и окружающей средой).
Колбочковый путь отличается от палочкового тем, что уже в наружном плексиформном слое колбочки имеют более обширные связи и синапсы связывают их с колбочковыми биполярами различных типов. Одни из них деполяризуются подобно палочковым биполярам и формируют колбочковый световой путь с инвертирующими синапсами, другие гиперполяризуются, образуя темновой путь.
Колбочки макулярной области имеют связь со световыми и темновыми нейронами второго и третьего порядка (биполярными и ганглиозными клетками), формируя таким образом свето-темновые (on-off) каналы контрастной чувствительности. По мере удаления от центрального отдела сетчатки увеличивается количество фоторецепторов, соединенных с одной биполярной клеткой, и количество биполярных клеток, соединенных с одной ганглиозной. Так образуется рецептивное поле нейрона, обеспечивающее суммарное восприятие нескольких точек в пространстве.
В передаче возбуждения в цепи ретинальных нейронов важную функциональную роль играют эндогенные трансмиттеры, главными из которых являются глутамат, аспартат, специфичный для
палочек, и ацетилхолин, известный как трансмиттер холинергических амакриновых клеток.
Основной, глутаматовый, путь возбуждения идет от фоторецепторов к ганглиозным клеткам через биполяры, а тормозной путь - от ГАМК (гаммааминомасляная кислота) и глицинергических амакриновых клеток к ганглиозным. Два класса трансмиттеров - возбуждающие и тормозящие, названные ацетилхолином и ГАМК соответственно, содержатся в амакриновых клетках одного типа.
В амакриновых клетках внутреннего плексиформного слоя содержится нейроактивная субстанция сетчатки -допамин. Допамин и мелатонин, синтезируемый в фоторецепторах, играют реципрокную роль в ускорении процессов их обновления, а также в адаптивных процессах в темноте и на свету в наружных слоях сетчатки. Таким образом, нейроактивные вещества, обнаруженные в сетчатке (ацетилхолин, глутамат, ГАМК, глицин, допамин, серотонин), являются трансмиттерами, от тонкого нейрохимического баланса которых зависит функция сетчатки. Возникновение дисбаланса между мелатонином и допамином может быть одним из факторов, приводящих к развитию дистрофического процесса в сетчатке, пигментного ретинита, ретинопатии лекарственного происхождения (см. раздел 3.1.3).
Функции сетчатки - преобразование светового раздражения в нервное возбуждение и первичная обработка сигнала.
Под воздействием света в сетчатке происходят фотохимические превращения зрительных пигментов, за которым следуют блокирование светозависимых каналов Na+ - Ca2+, деполяризация плазматической мембраны фоторецепторов и генерация рецепторного потенциала. Все эти сложные превращения от сигнала о поглощении света до возникновения разности потенциалов на плазматической мембране носят название «фототрансдукция». Рецепторный потенциал распространяется вдоль аксона и, достигнув синаптической терминали, вызыва-
ет выделение нейромедиатора, который запускает цепь биоэлектрической активности всех нейронов сетчатки, осуществляющих первоначальную обработку зрительной информации. По зрительному нерву информация о внешнем мире передается в подкорковые и корковые зрительные центры мозга.
15.2. Специальные методы исследования сетчатки, пигментного эпителия ихориоидеи
В диагностике и дифференциальной диагностике заболеваний сетчатки большое распространение получили электрофизиологические методы исследования, к которым относят электроретинографию, электроокулографию и регистрацию зрительных вызванных потенциалов коры головного мозга.
Электроретинография - метод регистрации суммарной биоэлектрической активности всех нейронов сетчатки (рис. 15.2): негативная аволна - фоторецепторов и позитивная b-волна - гипер- и деполяризующихся биполяров и мюллеровских клеток. Электроретинограмма (ЭРГ) возникает при воздействии на сетчатку световыми стимулами различного размера, формы, длины волны, интенсивности, длительности, частоты следования в различных условиях световой и темновой адаптации.
Практическая ценность электроретинографии определяется тем, что она является очень чувствительным методом оценки функционального состояния сетчатки, который позволяет определить как самые незначительные биохимические нарушения, так и грубые дистрофические и атрофические процессы. Электроретинография помогает изучать механизмы развития патологических процессов в сетчатке, облегчает
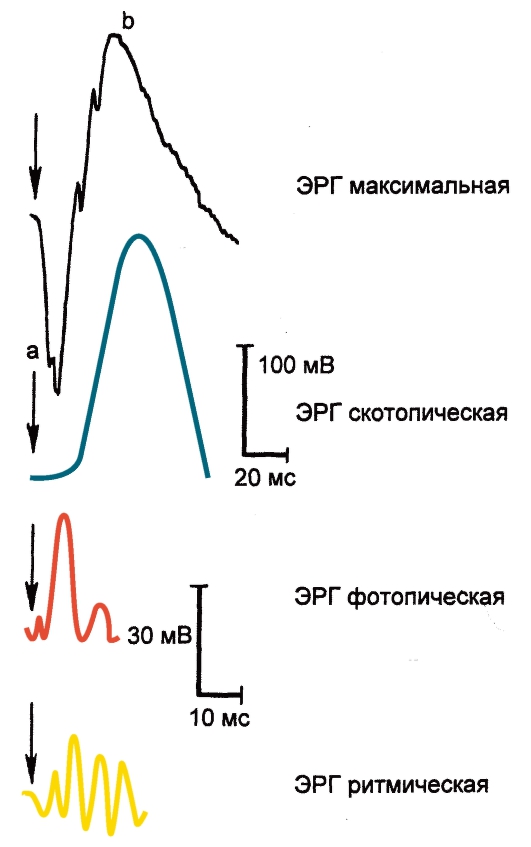
Рис. 15.2. Виды ЭРГ, используемые для диагностики заболеваний сетчатки.
раннюю дифференциальную и топическую диагностику заболеваний сетчатки, ее используют для контроля за динамикой патологического процесса и эффективностью лечения.
ЭРГ может быть зарегистрирована от всей площади сетчатки и от локальной области различной величины. Локальная ЭРГ, зарегистрированная от макулярной области, позволяет оценить функции колбочковой системы макулярной области. ЭРГ, вызываемую реверсивным шахматным стимулом, используют для характеристики нейрона второго порядка.
Выделение функций фотопической (колбочковой) и скотопической (палочковой) систем основано на различии физиологических свойств колбочек и палочек сетчатки, поэтому используют соответствующие условия, в которых доминирует каждая из этих систем. Колбочки более чувствительны к ярким красным стимулам, предъявляемым в
фотопических условиях освещения после предварительной световой адаптации, подавляющей палочковую активность, к частоте мельканий свыше 20 Гц, палочки - к слабым ахроматическим или синим стимулам в условиях темновой адаптации, к частоте мельканий до 20 Гц.
Различная степень вовлечения в патологический процесс палочковой и/или колбочковой систем сетчатки является одним из характерных признаков любого заболевания сетчатки наследственного, сосудистого, воспалительного, токсического, травматического и иного генеза, что и определяет характер электрофизиологической симптоматики.
В основе принятой в электроретинографии классификации ЭРГ лежат амплитудные характеристики основных а- и b-волн ЭРГ, а также их временные параметры. Различают следующие виды ЭРГ: нормальную, супернормальную, субнормальную (плюс- и минус-негативную), угасшую, или нерегистрируемую (отсутствующую). Каждый из типов ЭРГ отражает локализацию процесса, стадию его развития и патогенез.
Супернормальная ЭРГ характеризуется увеличением а- и b-волн, что отмечается при первых признаках гипоксии, медикаментозных интоксикациях, симпатической офтальмии и др. Супернормальная биоэлектрическая реакция при травматическом перерыве зрительного нерва и его атрофии обусловлена нарушением проведения возбуждения по ретиноталамическим центробежным тормозящим волокнам. В ряде случаев трудно объяснить природу супернормальной ЭРГ.
Субнормальная ЭРГ-это наиболее часто выявляемый вид патологической ЭРГ, которая характеризуется снижением а- и b-волн. Ее регистрируют при дистрофических заболеваниях сетчатки и хориоидеи, отслойке сетчатки, увеитах с вовлечением в процесс I и II нейронов
сетчатки, хронической сосудистой недостаточности с нарушением микроциркуляции, некоторых формах ретиношизиса (Х-хромосомный, сцепленный с полом, синдром Вагнера) и др.
Негативная ЭРГ характеризуется увеличением или сохранностью а-волны и небольшим или значительным снижением b-волны. Негативную ЭРГ можно наблюдать при патологических процессах, при которых изменения локализуются в дистальных отделах сетчатки. Минус-негативная ЭРГ встречается при ишемических тромбозах центральной вены сетчатки, лекарственных интоксикациях, прогрессирующей миопии и врожденной стационарной ночной слепоте, болезни Огуши, X-хромосомном ювенильном ретиношизисе, металлозах сетчатки и других видах патологии.
Угасшая, или нерегистрируемая (отсутствующая), ЭРГ является электрофизиологическим симптомом тяжелых необратимых изменений в сетчатке при ее тотальной отслойке, развитом металлозе, воспалительных процессах в оболочках глаза, окклюзии центральной артерии сетчатки, а также патогномоничным признаком пигментного ретинита и амавроза Лебера. Отсутствие ЭРГ отмечено при грубых необратимых изменениях нейронов, которые могут наблюдаться при дистрофических, сосудистых и травматических поражениях сетчатки. ЭРГ этого типа регистрируют в терминальной стадии диабетической ретинопатии, когда грубый пролиферативный процесс распространяется на дистальные отделы сетчатки, и при витреоретинальной дистрофии Фавре-Гольдмана и Вагнера.
Электроокулография - регистрация постоянного потенциала глаза с помощью накожных электродов, накладываемых на область наружного и внутреннего края нижнего века. Данный метод позволяет выявить патологические изменения пигмент-
ного эпителия сетчатки и фоторецепторов. Метод основан на том, что глаз представляет собой диполь: роговица имеет положительный заряд, пигментный эпителий - отрицательный, а имеющийся постоянный потенциал меняется при движении глаза в различных условиях адаптации.
Необходимыми условиями для нормальных световых и темновых колебаний постоянного потенциала являются нормальное функционирование фоторецепторов и пигментного эпителия, контакт между этими слоями, а также адекватное кровоснабжение хориоидеи. На ЭОГ отмечают следующие показатели:
базовый потенциал - постоянный потенциал, измеренный у пациента, длительно находящегося в условиях неизменной освещенности;
потенциал светового подъема: при резком изменении световых условий от умеренного освещения к яркому свету происходит характерное увеличение базового потенциала сетчатки (световой подъем);
потенциал темнового спада: резкий переход от умеренной освещенности к темноте приводит к возникновению серии затухающих колебаний базового потенциала (темновое падение), достигающего минимума на 10-12-й минуте темновой адаптации.
Для клинических целей рассчитывают отношение потенциала светового пика к потенциалу темнового спада. Полученный результат умножают на 100 и получают так называемый коэффициент Ардена (КА), который считают нормальным, если он превышает 185 %. С целью оценки патологических состояний сетчатки КА подразделяют на субнормальный (135-185 %), анормальный (110-135 %), погасший (100-110 %), извращенный
(ниже 100 %).
Электроокулографию используют в диагностике различных заболеваний сетчатки дистрофической, воспалительной и токсической природы, при циркуляторных нарушениях и другой патологии, при которой в
патологический процесс вовлекаются фоторецепторы и хориоидея.
Зрительные вызванные потенциалы (ЗВП) регистрируют для диагностики поражения зрительных путей, оценивая их состояние от периферических (сетчатка) до центральных отделов (первичные и вторичные зрительные центры). Метод регистрации ЗВП на вспышку света и реверсивный паттерн широко применяют для диагностики заболеваний зрительных путей и патологии зрительного нерва, при отеке, воспалении, атрофии, компрессионных повреждениях травматического и опухолевого генеза, локализации патологического процесса в хиазме, зрительном тракте и коре головного мозга, амблиопии и заболеваниях сетчатки.
ЗВП отражают в основном электрическую активность макулярной области, что связано с ее большим представительством по сравнению с периферией в шпорной борозде. В качестве стимулов обычно используют диффузные вспышки света и пространственно-структурированные стимулы в виде шахматных паттернов и решеток с прямоугольным профилем освещенности. Виды ЗВП зависят от характера стимула: ЗВП на вспышку света называется вспышечным, на паттерн-стимул - паттерн-ЗВП. При регистрации этой формы ЗВП стимулы предъявляют либо в режиме включения-выключения, когда средняя освещенность паттерна и сменяющего его гомогенного поля постоянна, либо в режиме реверсии, когда в постоянно присутствующем на экране монитора изображении шахматного поля белые квадраты сменяются черными, а черные - белыми. ЗВП на вспышку позволяют получить ориентировочную информацию о состоянии зрительного нерва и зрительного пути выше хиазмы.
ЗВП дополняют результаты электроретинографии и являются единственным источником информации о
зрительной системе в тех случаях, когда ЭРГ невозможно зарегистрировать по тем или иным причинам.
Критериями клинически значимых отклонений при оценке ЗВП являются отсутствие ответа или значительное снижение амплитуды, удлинение латентности всех пиков, значительные различия в амплитуде и латентности при стимуляции правого и левого глаза. У новорожденных или неконтактных больных нормальные ЗВП еще не доказывают наличие сознания и восприятие зрительных образов, а могут лишь свидетельствовать о сохранности светочувствительности.
Важную роль в дифференциальной диагностике заболеваний сетчатки и хориоидеи играют также флюоресцентная ангиография, ультразвуковые исследования, сканирующая лазерная офтальмоскопия, оптическая когерентная томография.
15.3. Аномалии развития сетчатки
Аномалии развития оболочек глаза выявляют сразу после рождения. Возникновение аномалий обусловливают мутация генов, хромосомные аномалии, воздействие экзогенных и эндогенных токсических факторов во внутриутробном периоде развития. Большую роль в возникновении аномалий играют инфекционные заболевания матери в период беременности и такие факторы окружающей среды, как лекарственные препараты, токсины, радиация и др., которые воздействуют на зародыш. Наиболее грубые изменения наблюдаются при воздействии вредных факторов на плод в I триместре беременности. Из наиболее часто встречающихся инфекций отмечена краснуха, токсоплазмоз, сифилис, цитомегаловирусная инфекция, простой герпес и СПИД. К лекарственным средствам и веществам, яв-
ляющимся причиной развития аномалий и врожденных заболеваний сетчатки, относят талидомид, кокаин, этанол (эмбриональный алкогольный синдром).
К аномалиям развития сетчатки относят колобому сетчатки, аплазию, дисплазию и гипоплазию сетчатки, альбинизм, врожденную гиперплазию пигментного эпителия, миелиновые нервные волокна, врожденные сосудистые аномалии, факоматозы.
Колобома сетчатки - отсутствие сетчатки на ограниченном участке. Обычно она ассоциируется с колобомой радужки и хориоидеи. Колобома сетчатки может располагаться в центре или на периферии в нижней половине глазного яблока. Ее возникновение связано с неполным закрытием эмбриональной щели. Офтальмоскопически колобома выглядит как ограниченная область белого цвета овальной или круглой формы с ровными краями, расположенная близко или прилежащая к диску зрительного нерва. Там, где отсутствует сетчатка и хориоидея, обнажена склера. Колобома может сочетаться с микрофтальмом, аномалиями скелета и другими дефектами.
Дисплазия (от греч. dis - нарушение, plasis - развитие) - аномалия развития сетчатки в ходе эмбриогенеза, выражающаяся в нарушении нормального соотношения клеточных элементов. К этой форме относят неприлегание сетчатки - редко наблюдающаяся аномалия, причина развития которой заключается в недостаточной инвагинации оптического везикула. Дисплазия сетчатки является характерным признаком трисомии 13 и синдрома Вокера- Варбурга, сочетается с другими пороками развития глаза, мозжечка, мышечной ткани.
Альбинизм - генетически детерминированное нарушение формирования зрительной системы, ассоциированное с изменением синтеза меланина.
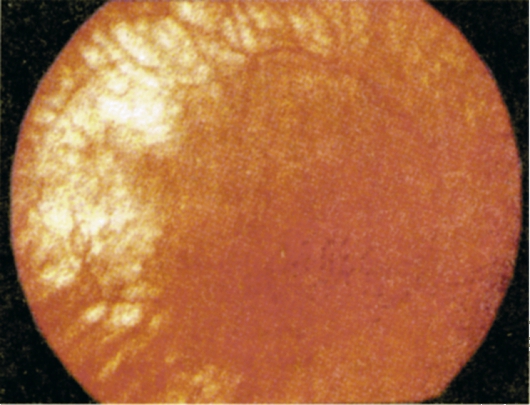
Рис. 15.3. Глазное дно при альбинизме.
Для больных с альбинизмом характерны нистагм, различные нарушения рефракции в сочетании с астигматизмом, снижение зрения, слабая пигментация глазного дна (рис. 15.3), дисплазия макулярной области и нарушение перекреста зрительного нерва. Описанным аномалиям соответствуют нарушения цветового зрения и яркостной чувствительности, а также супернормальная ЭРГ и межполушарная асимметрия ЗВП. Тирозиназонегативный альбинизм обусловлен отсутствием синтеза фермента тирозиназы и пигмента меланина. У таких пациентов белые волосы и кожа, они не способны к загару. Радужка у них светлая, легко просвечиваемая, рефлекс с глазного дна яркорозовый и виден на расстоянии. Другая форма этого заболевания - тирозиназопозитивный альбинизм, при котором, наоборот, сохраняется способность к синтезу меланина, но отсутствует его нормальное накопление. Кожа этих пациентов малопигментирована, но способна к загару, волосы светлые или с желтым оттенком, нарушения зрения выражены в меньшей степени.
Лечения альбинизма в настоящее время не существует. Оптимальный подход к оказанию помощи этим пациентам - очковая коррекция с применением светофильтров для за-
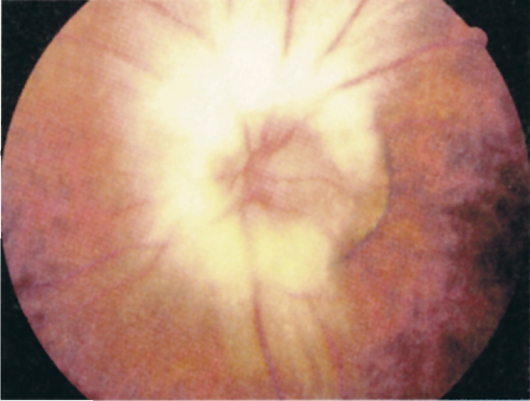
Рис. 15.4. Миелиновые волокна.
щиты глаз от повреждающего действия яркого света.
Врожденная гиперплазия пигментного эпителия сетчатки проявляется очаговой гиперпигментацией.
Сгруппированные пигментные пятна напоминают медвежий след. Очаги гиперпигментации могут быть единичными и множественными. Сетчатка вокруг них не изменена. Очаги пигментации редко увеличиваются и подвергаются малигнизации.
Миелиновые нервные волокна относят к аномалиям развития (рис. 15.4). В одних руководствах их описывают как аномалии развития сетчатки, в других - зрительного нерва.
В норме миелиновое покрытие волокон зрительного нерва обычно заканчивается на заднем крае решетчатой пластинки. Иногда оно распространяется дальше диска зрительного нерва и переходит на нервные волокна нейронов сетчатки второго порядка. Офтальмоскопически миелиновые нервные волокна выглядят как белые блестящие радиально расположенные полосы, идущие от диска зрительного нерва к периферии. Эти волокна могут быть не связаны с диском зрительного нерва. Обычно при их наличии не возникает никаких симптомов, но иногда в поле зрения могут возникать скотомы.
Врожденные сосудистые аномалии проявляются в виде гроздьевидной ангиомы, капиллярной гемангиомы Гиппеля-Линдау, болезни Коатса, ретинопатии недоношенных, кавернозной гемангиомы сетчатки, просовидных (милиарных) аневризм сетчатки Лебера, парафовеальных телеангиэктазий, капиллярной гемангиомы сетчатки идр.
Гроздьевидная ангиома - односторонняя аномалия, характерными офтальмоскопическими признаками которой являются значительное расширение и извитость артерий, вен и артериовенозных шунтов. Сочетание ее с церебральной сосудистой патологией носит название «синдром Вабурна-Мазона», при котором снижено центральное зрение. Как правило, болезнь не прогрессирует. Лечение не проводят.
Болезнь Коатса - врожденные аномалии сосудов, включающие телеангиэктазии сетчатки, микро- и макроаневризмы, которые приводят к экссудации, а со временем - к отслойке сетчатки (рис. 15.5). Некоторые авторы относят болезнь Коатса к сосудистым заболеваниям сетчатки. Болезнь имеет также название «наружный геморрагический ретинит». Болезнь Коатса - одностороннее заболевание, проявляется
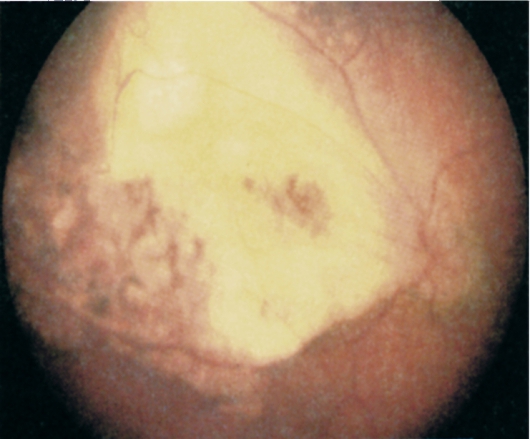
Рис. 15.5. Болезнь Коатса.
в раннем детском возрасте, чаще (90 %) у мальчиков.
Отложения твердого экссудата ярко-желтого цвета обнаруживают в субретинальном пространстве в заднем полюсе глаза. В поздних стадиях заболевания развиваются катаракта, неоваскулярная глаукома, субатрофия глазного яблока. Формы средней тяжести представлены только телеагиэктазиями.
Дифференцируют от опухолевых и других процессов, которые могут маскироваться отслоенной сетчаткой и экссудатом, а также от ретинопатии недоношенных.
Целью лечения является облитерация аномальных сосудов для предотвращения экссудации: проводят лазерфотокоагуляцию и криотерапию. При распространенной экссудативной отслойке сетчатки целесообразно хирургическое лечение.
Факоматозы относят к врожденным порокам развития. Они имеют характерные системные и глазные проявления: наличие гемангиомоподобных образований, гамартом или узлов. Факоматозы включают нейрофиброматоз Реклингхаузена, туберозный склероз, болезнь Гиппеля-Линдау, характеризующиеся аутосомно-доминантным типом наследования, а также спорадически выявляемый синдром Стерджа-Вебера-Краббе. Причиной заболевания является мутация гена - супрессора опухоли, который идентифицирован при всех доминантных видах заболевания.
Нейрофиброматоз Реклингхаузена (НФ-1) характеризуется наличием опухоли шванновских клеток, которая часто проявляется на коже как множественная фиброма (molluscum). Ген, ответственный за развитие НФ-1, локализуется в 17-й хромосоме в локусе 17q11.2. Диффузная нейрофиброматозная инфильтрация является причиной развития деформирующей нейроматозной слоновости. Диагностическим критерием служит наличие на коже бо-
лее 6 пятен цвета кофе с молоком (величиной более 1,5 см).
Глазные проявления НФ-1 многочисленны и включают в разных сочетаниях плексиформную нейрофиброму век и глазницы, S-образную глазную щель, врожденную глаукому (если верхнее веко имеет нейрофиброматозную ткань), меланоцитарные гамартомы на радужке (узелки Лиша), гамартомную инфильтрацию сосудистой оболочки глазного яблока с корпускулоподобными тельцами, глиому зрительного нерва, астроцитарную гамартому сетчатки, утолщение и проминирование роговичных нервов, конъюнктивальную нейрофиброму, пульсирующий экзофтальм, буфтальм.
Гамартома - опухоль, развивающаяся из эмбриональной ткани, дифференцировка которой задержалась по сравнению с дифференцировкой органа-носителя. Клетки, образующие гамартому, имеют нормальную структуру, но плотность клеточных популяций и их соотношение аномальны. Меланоцитарные гамартомы (узелки Лиша) развиваются до кожных проявлений, наблюдаются на радужке у всех взрослых больных и являются диагностическим критерием.
Плексиформная нейрофиброма представляет собой клубок переплетенных гипертрофированных нервов, которые выглядят бугристыми в связи с пролиферацией шванновских клеток и эндоневральных фибробластов в муциновом межклеточном веществе.
Частыми осложнениями НФ-1 являются такие сосудистые нарушения, как сужение просвета сосудов и их окклюзия. В дальнейшем развивается периваскулярная фиброглиальная пролиферация. Характер ными признаками ишемии сетчатки при НФ-1 являются периферические аваскулярные зоны, артериовенозные шунты, преретинальные фиброглиальные мембраны, атрофия диска зрительного нерва.
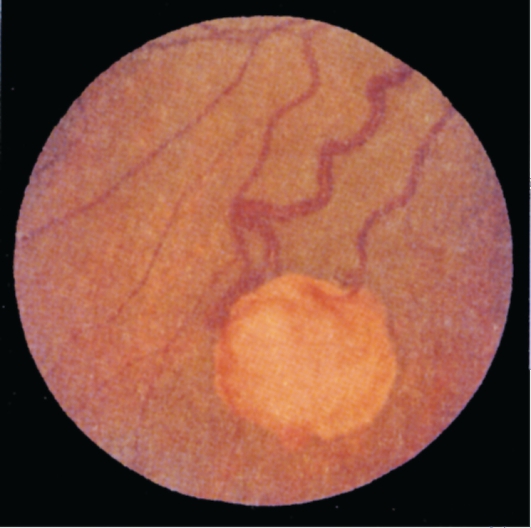
Рис. 15.6. Ангиоматоз Гиппеля-Лин-
дау.
Опухоли, приводящие к деформации окружающих тканей и функциональным нарушениям, подлежат удалению.
Нейрофиброматоз 2-го типа (НФ-2) - редко наблюдаемое заболевание. Характерный симптом - двусторонняя шваннома восьмой пары (слуховой нерв) черепных нервов. Глазные проявления включают комбинированные гамартомы сетчатки и пигментного эпителия, глиому или менингиому зрительного нерва.
Болезнь Гиппеля-Линдау - наследственное заболевание с локализацией гена в хромосоме 3р25. Часто изменения обнаруживают случайно при обследовании детей по поводу косоглазия или диспансерном осмотре. Ангиомы сетчатки имеют вид черешни с большими извитыми питающими и дренирующими сосудами (рис. 15.6). Эти образования называют гемангиобластомами сетчатки, поскольку гистологически они сходны с гемангиобластомами, которые развиваются в мозжечке. В сетчатке гемангиобластомы имеют эндофитный или экзофитный рост, в процесс могут
быть вовлечены диск зрительного нерва и зрительный нерв; часто гемангиобластомы сочетаются с макулопатиями. В патологический процесс вовлекаются другие органы. Наряду с ангиоматозом сетчатки выявляют кистоз почек или почечную карциному, феохромоцитому идр.
Вследствие нарушения проницаемости стенок капилляров в них может накапливаться суб- и интраретинальный экссудат, содержащий липиды. В поздних стадиях болезни развивается экссудативная отслойка сетчатки. В артериовенозной фазе ФАГ отмечается накопление контрастного вещества в ангиоме, в поздней фазе определяется повышенная проницаемость флюоресцеина, обусловленная неполноценностью сосудов опухоли.
Лечение: криотерапия, лазерная коагуляция, хирургическое удаление опухоли.
Туберозный склероз (болезнь Бурневилля) - редко наблюдаемое заболевание с аутосомно-доминантным типом наследования, обусловленное двумя генами, локализующимися в 9-й и 16-й хромосомах. Классической триадой туберозного склероза являются эпилепсия, умственная отсталость и поражение кожи лица (ангиофибромы). На глазном дне возле диска зрительного нерва выявляют беловатые опухолевидные образования, напоминающие тутовую ягоду. Астроцитомы, образующиеся на диске зрительного нерва, называют гигантскими друзами зрительного нерва. Они могут быть ошибочно приняты за ретинобластому.
Лечение проводят, как правило, в неврологической клинике. При нарастании неврологической симптоматики больные умирают рано.
Ретинопатия недоношенных. Общий фон нормального глазного дна новорожденного бледно-розовый. Пигментация практически отсутствует. Хорошо видна сосудистая сеть в центральном отделе, а на перифе-
рии сосуды нечеткие, так как они формируются позднее. Диск зрительного нерва бледный, иногда с сероватым оттенком. Макулярная область сетчатки сливается с общим фоном глазного дна, поскольку до 1 года вокруг нее отсутствует характерный световой рефлекс. К 3 годам жизни ребенка общая картина глазного дна становится более яркой, появляется пигментация, как у взрослого человека.
Ретинопатия недоношенных, или вазопролиферативная ретинопатия (прежнее название «ретролентальная фиброплазия»), - заболевание сетчатки глубоко недоношенных детей, у которых к моменту рождения не полностью развита сосудистая сеть (васкуляризация) сетчатки. Нормальная васкуляризация сетчатки начинается на 4-м месяце гестационного периода и заканчивается к 9-му месяцу. Заболевание возникает либо как ответ на пролонгированное воздействие больших концентраций кислорода, используемых при выхаживании недоношенных детей, либо как результат глубокой недоношенности при низкой массе тела. Наблюдаются различные формы неоваскуляризации. Патологические преретинальные новообразованные сосуды могут регрессировать, если в сетчатке происходит нормальное развитие сосудов, могут и прогрессировать, приводя к тракциям, экссудативной или регматогенной отслойке сетчатки. Заболевание обычно начинается в первые 3-6 нед жизни, но не позднее 10-й недели. Рубцовые стадии полностью развиваются к 3-5-му месяцу.
Изменения глазного дна при этой патологии начинаются с пролиферации сосудов, затем образуются фиброваскулярные мембраны, появляются кровоизлияния, экссудаты, отслойка сетчатки (рис. 15.7). В ранних стадиях ретинопатии недоношенных возможны спонтанный регресс заболевания и остановка процесса на любой стадии.
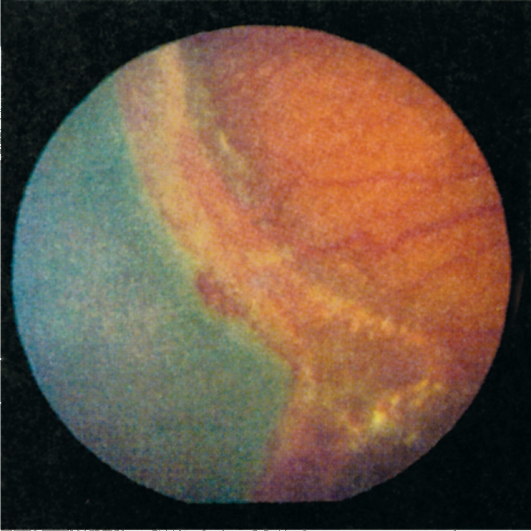
Рис. 15.7. Ретинопатия недоношенных: активная стадия.
Острота зрения значительно снижена (до светоощущения), электроретинограмма отсутствует при наличии отслойки. Диагноз устанавливают на основании данных анамнеза, результатов офтальмоскопии, ультразвукового исследования,
электроретинографии и регистрации ЗВП.
Дифференциальную диагностику в зависимости от клинических симптомов проводят с ретинобластомой, кровоизлияниями новорожденных, внутричерепной гипертензией, врожденными аномалиями развития сетчатки, особенно с семейной экссудативной витреоретинопатией (болезнь Крисвика-Скепенса), характеризующейся нарушением васкуляризации сетчатки, фиброзными изменениями в стекловидном теле и частым развитием отслойки сетчатки. Ген, ответственный за развитие семейной экссудативной витреоретинопатии, локализуется в 11-й хромосоме на участке q13-q23.
Лечение ретинопатии недоношенных в ранних стадиях, как правило, не требуется. В более поздних стадиях в зависимости от клиниче-
ских проявлений используют антиоксиданты, ангиопротекторы, кортикостероиды. Лечение при активной неоваскуляризации сетчатки включает местную криотерапию или лазер- и фотокоагуляцию. На глазах с отслойкой сетчатки эффект криотерапии, лазер- и фотокоагуляции кратковременный. Выбор метода хирургического лечения отслойки сетчатки зависит от вида и распространенности отслойки (витрэктомия или сочетание ее со склеротоксическими операциями).
15.4. Болезни сетчатки
Болезни сетчатки очень разнообразны. Они обусловлены воздействием различных факторов, приводящих к патолого-анатомическим и патофизиологическим изменениям, что в свою очередь определяет нарушения зрительных функций и наличие характерных симптомов. Среди заболеваний сетчатки выделяют наследственные и врожденные дистрофии, болезни, обусловленные инфекциями, паразитами и аллергическими агентами, сосудистыми нарушениями и опухолями. Несмотря на разнообразие заболеваний сетчатки, патолого-анатомические и патофизиологические проявления могут быть сходными при разных нозологических формах.
К патологическим процессам, наблюдаемым в сетчатке, относят дистрофии, которые могут быть генетически детерминированными или вторичными, воспаление и отек, ишемию и некроз, кровоизлияния, отложение твердых или мягких экссудатов и липидов, ретиношизис и отслойку сетчатки, фиброз, пролиферацию и образование неоваскулярных мембран, гиперплазию и гипоплазию пигментного эпителия, опухоли, ангиоидные полосы. Все эти процессы можно выявить при офтальмоскопии глазного дна.
15.4.1. Наследственные генерализованные дистрофии
Фоторецепторные дистрофии сетчатки различаются типом наследования, характером нарушения зрительных функций и картиной глазного дна в зависимости от первичной локализации патологического процесса в различных структурах: мембране Бруха, пигментном эпителии сетчатки, в комплексе пигментный эпителий - фоторецепторы, фоторецепторах и внутренних слоях сетчатки. Дистрофии сетчатки как центральной, так и периферической локализации могут быть следствием мутации гена родопсина и перифирина. При этом симптомом, объединяющим эти заболевания, является стационарная ночная слепота.
К настоящему времени известно 11 хромосомных районов, которые содержат гены, мутации которых являются причиной развития пигментного ретинита, и для каждого генетического типа пигментного ретинита характерны аллельная и неаллельная разновидности.
Пигментный ретинит (пигментное перерождение сетчатки, тапеторетинальная дегенерация) - заболевание, характеризующееся поражением пигментного эпителия и фоторецепторов с разными типами наследования: аутосомно-доминантным, аутосомно-рецессивным или сцепленным с полом. Возникает в результате образования дефектов генетического кода, следствием чего является аномальный состав специфических белков. Течение заболевания при разных типах наследования имеет некоторые особенности. Ген родопсина - первый идентифицированный ген, мутации которого являются причиной развития пигментного ретинита с аутосомно-доминантным типом наследования.
Заболевание проявляется в раннем детском возрасте и характеризуется триадой симптомов: типич-
ными пигментными очагами (рис. 15.8, а) на средней периферии глазного дна и по ходу венул (их называют костными тельцами), восковидной бледностью диска зрительного нерва, сужением артериол.
У больных с пигментным ретинитом со временем могут развиться пигментные изменения в макулярной области в связи с дегенерацией фоторецепторов, что сопровождается снижением остроты зрения, задней отслойкой стекловидного тела и отложением в нем нежного пигмента. Возможно возникновение макулярного отека, обусловленного проникновением жидкости из хориоидеи через пигментный эпителий, а по мере развития процесса - преретинального макулярного фиброза. У больных с пигментным ретинитом с большей частотой, чем в общей популяции, встречаются друзы диска зрительного нерва, задняя субкапсулярная катаракта, открытоугольная глаукома, кератоконус и миопия. Хориоидея долго остается интактной и вовлекается в процесс только в поздних стадиях заболевания.
В связи с поражением палочковой системы возникает ночная слепота, или никталопия. Темновая адаптация нарушена уже в начальной стадии заболевания, порог световой чувствительности повышен как в палочковой, так и в колбочковой части.
Функциональные методы исследования позволяют выявить прогрессирующие изменения в фоторецепторах. При периметрии на средней периферии (30-50o) обнаруживают кольцевые полные и неполные скотомы, которые расширяются к периферии и центру. В поздней стадии заболевания поле зрения концентрически суживается до 10°, сохраняется лишь центральное трубчатое зрение.
Отсутствие или резкое снижение общей ЭРГ является патогномоничным признаком пигментного ретинита (рис. 15.8, б).
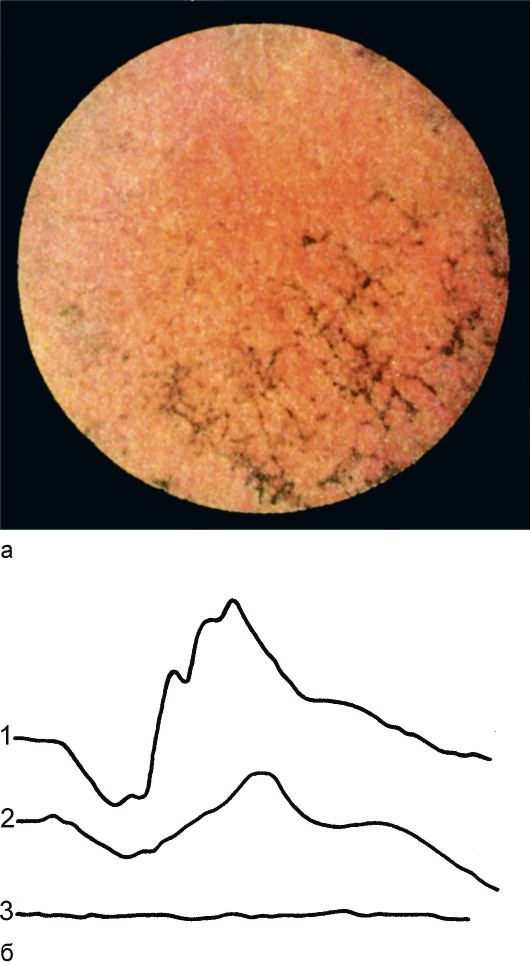
Рис. 15.8. Пигментный ретинит.
а - глазное дно больной пигментным ретинитом; б - ЭРГ у членов семьи больной: 1 - нормальная у здорового мужа, 2 - субнормальная у сына - носителя патологического гена, 3 - нерегистрируемая у больной.
Локальная ЭРГ долго остается нормальной, а изменения наступают при вовлечении в патологический процесс колбочковой системы макулярной области. У носителей патологического гена отмечаются редуцированная ЭРГ и удлиненный латентный период b-волны ЭРГ, несмотря на нормальное глазное дно.
Атипичные формы пигментного ретинита. К другим формам пигментного ретинита относят пигментный инвертированный ретинит (центральная форма), пигментный
ретинит без пигмента, белоточечный пигментный ретинит и псевдопигментный ретинит. Каждая из этих форм имеет характерную офтальмоскопическую картину и электроретинографическую симптоматику.
Пигментный инвертированный ретинит (центральная форма). В отличие от типичной формы пигментного ретинита заболевание начинается в макулярной области и поражения колбочковой системы более значительны, чем палочковой. В первую очередь снижается центральное и цветовое зрение, появляется фотофобия (светобоязнь). В макулярной области отмечаются характерные пигментные изменения, которые могут сочетаться с дистрофическими изменениями на периферии. В таких случаях одним из основных симптомов является отсутствие дневного зрения. В поле зрения центральная скотома, на ЭРГ значительно редуцированы колбочковые компоненты по сравнению с палочковыми.
Пигментный ретинит без пигмента. Название связано с отсутствием характерных для пигментного ретинита пигментных отложений в виде костных телец при наличии симптомов, сходных с проявлениями пигментного ретинита, и нерегистрируемой ЭРГ.
Белоточечный пигментный ретинит. Характерным офтальмоскопическим признаком являются множественные белые точечные пятна по всему глазному дну с сопутствующими пигментными изменениями («ткань, изъеденная молью») или без них. Функциональные симптомы сходны с проявлениями пигментного ретинита. Заболевание необходимо дифференцировать от стационарной врожденной ночной слепоты и белоточечного глазного дна (fundus albipunctatus).
Псевдопигментный ретинит - ненаследственное заболевание. Причиной его возникновения могут быть воспалительные процессы в сетчатке и хориоидее, побочное дей-
ствие лекарственных препаратов (тиоридазин, меллирил, хлороквин, дефероксамин, клофазамин), состояние после травмы, отслойки сетчатки и т. д. На глазном дне выявляют изменения, сходные с таковыми при пигментном ретините. Основным отличительным симптомом является нормальная или незначительно сниженная ЭРГ. При этой форме никогда не бывает нерегистрируемой или резко сниженной ЭРГ.
В настоящее время патогенетически обоснованного лечения пигментного ретинита не существует. Заместительная или стимулирующая терапия неэффективна. Больным с пигментным ретинитом рекомендуют носить темные защитные очки для предотвращения повреждающего действия света, подбор максимальной очковой коррекции остроты зрения, назначают симптоматическое лечение: при макулярном отеке - системное и местное использование диуретиков (ингибиторов карбоангидразы), например диакарба, диамокса (ацетазоламид); при наличии помутнений хрусталика хирургическое лечение катаракты для улучшения остроты зрения, при наличии неоваскуляризации для профилактики осложнений проводят фотокоагуляцию сосудов, назначают сосудистые препараты. Больные, их родственники и дети должны проходить генетическое консультирование, исследование других органов и систем для исключения синдромных поражений и других болезней.
Идентификация патологического гена и его мутаций является основой понимания патогенеза заболевания, прогнозирования течения процесса и поиска путей рациональной терапии. В настоящее время в эксперименте предпринимаются попытки трансплантации клеток пигментного эпителия и нейрональных клеток сетчатки от недельного зародыша. Новый многообещающий подход к лечению пигментного ретинита связан
с генной терапией, основанной на субретинальном введении аденовируса, с содержанием внутри капсулы здоровых мини-хромосом. Ученые предполагают, что вирусы, проникая в клетки пигментного эпителия, способствуют замещению мутированных генов.
Генерализованная наследственная дистрофия сетчатки, связанная с системными заболеваниями и нарушениями метаболизма. Существует множество системных расстройств, которые сочетаются с атипичными формами пигментного ретинита. К настоящему времени известно около 100 заболеваний с различной глазной патологией, обусловленной нарушениями метаболизма липидов, углеводов, протеинов. Недостаточность внутриклеточных энзимов приводит к мутациям генов, что определяет различную генетическую патологию, в том числе исчезновение или дистрофию фоторецепторных клеток.
К специфическим системным заболеваниям, сочетающимся с пигментным ретинитом, относят нарушения метаболизма углеводов (мукополисахароидозы), липидов (муколипидозы, фукозидоз, сероидные липофусцинозы), липопротеинов и протеинов, поражения центральной нервной системы, синдромы Ушера, Лоренса-Муна-Барде-Бидля и др.
Врожденный амавроз Лебера - наиболее тяжелое проявление пигментного ретинита (генерализованная форма), наблюдающееся с рождения. Основные симптомы: отсутствие центрального зрения, нерегистрируемая или резко субнормальная ЭРГ, нистагм. Диагностика врожденного амавроза Лебера очень сложна, поскольку выявляемые у больных симптомы: косоглазие, кератоконус, гиперметропия высокой степени, неврологические и нейромышечные нарушения, снижение слуха, умственная отсталость - могут быть и при других системных заболеваниях.
Чаще отмечается аутосомно-рецессивный тип передачи заболевания, и его еще недавно связывали с двумя различными генами, в том числе с мутацией гена родопсина. В настоящее время амавроз Лебера рассматривают как гетерогенную группу нарушений, при которых поражаются палочки и колбочки.
При этом заболевании дети либо рождаются слепыми, либо теряют зрение в возрасте около 10 лет. В течение первых 3-4 мес жизни большинство родителей отмечают у них отсутствие фиксации предметов и реакции на свет, типичные глазные симптомы, характерные для детей, рожденных слепыми: блуждающий взор и нистагм, которые отмечаются уже в первые месяцы жизни. У младенцев глазное дно может выглядеть нормальным, однако со временем патологические изменения обязательно появляются. Глазные симптомы включают различные пигментные изменения в заднем полюсе глаза от гиперпигментированных до непигментированных очагов по типу соль с перцем, миграцию пигмента в сетчатке и пигментные скопления, атрофию пигментного эпителия и капилляров хориоидеи, реже - множественные неравномерно расположенные желтовато-белые пятна на периферии и средней периферии сетчатки. Пигментные отложения в виде костных телец на периферии глазного дна обнаруживают почти у всех больных с амаврозом Лебера в возрасте 8- 10 лет, однако эти отложения могут быть очень мелкими, напоминают сыпь при краснухе. Диск зрительного нерва, как правило, бледный, сосуды сетчатки сужены. Изменения на глазном дне обычно прогрессируют, но в отличие от типичного пигментного ретинита функциональные изменения (острота зрения, поле зрения, ЭРГ) обычно остаются такими же, как при первоначальном осмотре. Со временем, после 15 лет, у больных с амаврозом
Лебера может развиться кератоконус.
При микроскопическом исследовании выявляют субретинальные включения, состоящие из отторгнутых наружных сегментов фоторецепторов и макрофагов, на участках, соответствующих офтальмоскопически видимым белым пятнам. Наружные сегменты палочек отсутствуют, сохраняется небольшое количество измененных колбочек, другие клеточные элементы представляют собой недифференцированные фоторецепторы и эмбриональные клетки пигментного эпителия.
Причиной заболевания является отсутствие дифференциации клеток пигментного эпителия и фоторецепторов.
Дифференциальную диагностику проводят с доминантной атрофией зрительного нерва, при которой прогноз относительно зрения значительно лучше, а также с подобными изменениями при краснухе и врожденном сифилисе.
Основным симптомом врожденного амавроза Лебера, на котором основана дифференциальная диагностика, является либо нерегистрируемая, либо резко субнормальная ЭРГ, в то время как при атрофии зрительного нерва, сифилисе и краснухе ЭРГ либо нормальная, либо субнормальная. При врожденном амаврозе Лебера возможны различные распространенные неврологические и нейродегенеративные нарушения, церебральная атрофия, отмечаются задержка умственного развития, болезни почек. Однако интеллектуальное развитие детей с врожденным амаврозом Лебера может быть нормальным.
Фоторецепторные дисфункции. Дисфункции палочковой системы. Врожденная стационарная ночная слепота. Врожденная стационарная ночная слепота, или никталопия (отсутствие ночного зрения), - непрогрессирующее заболевание, при-
чиной которого является дисфункция палочковой системы. При гистологическом исследовании структурных изменений в фоторецепторах не выявляют. Результаты электрофизиологических исследований подтверждают наличие первичного дефекта в наружном плексиформном (синаптическом) слое, так как нормальный палочковый сигнал не достигает биполярных клеток. Выделяют различные типы стационарной ночной слепоты, которые дифференцируют по ЭРГ.
Врожденная стационарная ночная слепота с нормальным глазньм дном характеризуется разными типами наследования: аутосомно-доминантным, аутосомно-рецессивным и сцепленным с Х-хромосомой.
Врожденная стационарная ночная слепота с изменением глазного дна. К этой форме заболевания относится болезнь Огуши - заболевание с аутосомно-рецессивным типом наследования, которое отличается от стационарной врожденной ночной слепоты изменениями на глазном дне, проявляющимися желтоватым металлическим блеском, более выраженным в заднем полюсе. Макулярная область и сосуды на этом фоне выглядят рельефно. После 3 ч темновой адаптации глазное дно становится нормальным (феномен Мицуо). После световой адаптации глазное дно вновь медленно приобретает металлический блеск. При исследовании темновой адаптации выявляют заметное удлинение палочкового порога при нормальной колбочковой адаптации. Концентрация и кинетика родопсина в норме.
Белоточечное глазное дно (fundus albipunctatus) сравнивают со звездным небом ночью, поскольку на средней периферии глазного дна и в макулярной области регулярно расположены мириады беловатых мелких нежных пятнышек (рис. 15.9). Заболевание с аутосомно-рецессивным типом наследования. На ФАГ
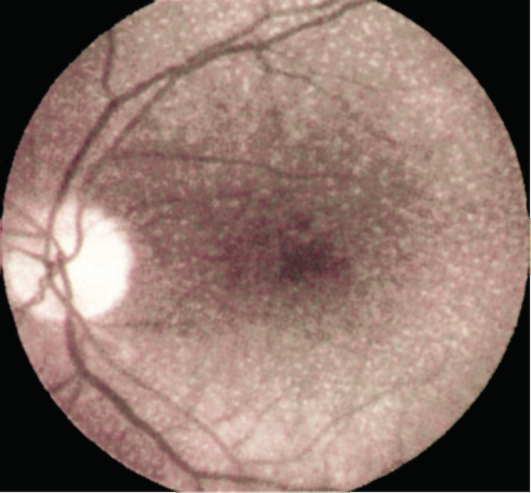
Рис. 15.9. Белоточечное глазное дно.
выявляют фокальные области гиперфлюоресценции, не связанные с белыми пятнами, которые на ангиограммах не видны.
В отличие от других форм стационарной ночной слепоты при белоточечном глазном дне отмечено замедление регенерации зрительного пигмента как в палочках, так и в колбочках. Амплитуда фотопических и скотопических а- и b-волн ЭРГ снижена при стандартных условиях регистрации. После нескольких часов темновой адаптации скотопический ответ ЭРГ медленно возвращается к норме.
Дисфункции колбочковой системы (синдром колбочковой дисфункции) проявляются нарушением цветовосприятия или полной ахромазией (невосприятием цветового спектра; см. главу 4).
15.4.2. Наследственные периферические дистрофии сетчатки
При этих формах дистрофии поражается оптически недеятельная часть сетчатки около зубчатой линии. В патологический процесс часто вовлекаются не только сетчатка и
хориоидея, но и стекловидное тело, в связи с чем они получили название «периферические витреохориоретинальные дистрофии».
Х-хромосомный ювенильный ретиношизис относится к наследственным витреоретинальным дегенерациям, сцепленным с полом. Зрение снижается в первой декаде жизни. Болеют мужчины. Ген RS1, ответственный за развитие Х-хромосомного ретиношизиса, локализуется на коротком плече 22-й хромосомы.
Расслоение сетчатки - основной клинический признак заболевания (см. рис. 15.7). Оно возникает в слое нервных волокон сетчатки. Предполагают, что ретиношизис является результатом нарушения функции опорных мюллеровских клеток. Ретиношизис сопровождается дистрофическими изменениями сетчатки, представленными участками золотисто-серебристого цвета; белые древовидные структуры образуются аномальными сосудами, проницаемость стенок которых повышена. На периферии часто формируются гигантские кисты сетчатки, окруженные пигментом. Эта форма заболевания, называемая буллезной, обычно наблюдается у детей раннего возраста и сочетается с косоглазием и нистагмом. Кисты сетчатки могут самопроизвольно спадаться. При прогрессировании ретиношизиса развиваются глиальная пролиферация, неоваскуляризация сетчатки, возможны множественные аркоподобные разрывы, гемофтальм или кровоизлияния в полость кист. В стекловидном теле определяются фиброзные тяжи, аваскулярные или васкулярные мембраны и вакуоли. Вследствие сращения тяжей с сетчаткой возникает натяжение (тракция), что приводит к возникновению тракционных разрывов сетчатки и ее отслойке. В макулярной области наблюдаются звездоподобные складки или радиальные линии в виде звезды («спицы в колесе»). Острота зрения значительно снижена.
Ведущую роль в диагностике играют офтальмоскопическая картина заболевания и ЭРГ, которая резко субнормальна.
Лечение: лазерная коагуляция сетчатки и хирургическое лечение. При отслойке сетчатки производят витрэктомию, интравитреальную тампонаду перфторуглеродами или силиконовым маслом, экстрасклеральное пломбирование.
Болезнь Гольдмана-Фавре - прогрессирующая витреоретинальная дистрофия с аутосомно-рецессивным типом наследования, которая характеризуется сочетанием пигментного ретинита с костными тельцами, ретиношизисом (центральным и периферическим) и изменениями в стекловидном теле (дегенерация с формированием мембран). Нередко наблюдается осложненная катаракта. Частым осложнением является отслойка сетчатки.
Функциональные симптомы соответствуют клиническим проявлениям заболевания. Плохое сумеречное зрение и ночная слепота отмечаются уже в возрасте 5-10 лет. Острота зрения снижена, наблюдаются кольцевые скотомы или концентрическое сужение поля зрения. Темновая адаптация нарушена. Одним из основных симптомов является нерегистрируемая или резко субнормальная ЭРГ. Эффективных методов лечения в настоящее время нет. Назначают препараты, улучшающие микроциркуляцию и обменные процессы в сетчатке. При отслойке сетчатки производят хирургическое лечение.
Болезнь Вагнера также относят к витреоретинальным дистрофиям с аутосомно-доминантным типом наследования. Ген, ответственный за развитие болезни Вагнера, локализуется на длинном плече 5-й хромосомы. Основные клинические симптомы заболевания - наличие миопии, часто высокой степени, и преретинальных мембран при «оптиче-
ски пустом» стекловидном теле в сочетании с ретиношизисом, дистрофией сетчатки и пигментного эпителия. Уже в возрасте 10-20 лет выявляют помутнения хрусталика, которые быстро прогрессируют; часто наблюдаются вторичная глаукома и отслойка сетчатки.
Диагноз устанавливают на основании семейного анамнеза, результатов биомикро- и офтальмоскопии, периметрии, электроретинографии и флюоресцентной ангиографии. При периметрии выявляют концентрическое сужение поля зрения, реже - кольцевидную скотому. ЭРГ резко субнормальная.
15.4.3. Наследственные центральные дистрофии сетчатки
Центральные (макулярные) дистрофии - это заболевания, локализованные в центральном отделе сетчатки, характеризующиеся прогрессирующим течением, типичной офтальмоскопической картиной и сходной функциональной симптоматикой: снижение центрального зрения, нарушение цветового зрения, снижение колбочковых компонентов ЭРГ.
К наследственным наиболее распространенным макулярным дистрофиям с изменениями в пигментном эпителии сетчатки и фоторецепторах относят болезнь Штаргардта, желтопятнистое глазное дно, вителлиформную дистрофию Беста. Другая форма макулярных дистрофий характеризуется изменениями в мембране Бруха и пигментном эпителии сетчатки: доминантные друзы мембраны Бруха, дистрофия Сорсби, макулярная дегенерация, связанная с возрастом, и др. Далее представлены наиболее часто наблюдаемые наследственные дистрофии макулярной области.
Болезнь Штаргардта и желтопятнистое глазное дно (желтопятнистая
дистрофия). Болезнь Штаргардта - дистрофия макулярной области сетчатки, которая начинается в пигментном эпителии и проявляется двусторонним снижением остроты зрения в возрасте 10-20 лет. Заболевание описано К. Штаргардтом еще в начале XX в. как наследственное заболевание макулярной области с полиморфной офтальмоскопической картиной: «битая бронза», «бычий глаз», атрофия хориоидеи и др.
Путем позиционного клонирования определен основной локус гена для болезни Штаргардта, экспрессирующегося в фоторецепторах, который был назван ABCR. При аутосомно-доминантном типе наследования болезни Штаргардта установлена локализация мутированных генов в хромосомах 13q и 6q14.
Результаты генетических исследований, проведенных в последние годы, свидетельствуют о том, что, несмотря на различия в клинической картине, пигментный ретинит, болезнь Штаргардта, желтопятнистое глазное дно и макулярная дегенерация, связанная с возрастом, являются аллельными нарушениями ло-
куса ABCR.
Феномен «бычий глаз» офтальмоскопически виден как темный центр, окруженный широким кольцом гипопигментации, за которым обычно следует кольцо гиперпигментации (рис. 15.10, а). На ФАГ при типичном феномене «бычьего глаза» на нормальном фоне выявляют зоны отсутствия флюоресценции или гипофлюоресценции с видимыми хориокапиллярами. Гистологически отмечают увеличение количества пигмента в центральной зоне глазного дна, атрофия прилежащего пигментного эпителия сетчатки и комбинация атрофии и гипертрофии пигментного эпителия. Отсутствие флюоресценции в макулярной области объясняется накоплением в пигментном эпителии сетчатки липофусцина, который является экраном для флюоресцеина. Липофусцин, кроме того, ослабляет окислительную функцию лизосом и увели-
чивает рН клеток пигментного эпителия сетчатки, что приводит к потере их мембранной целости.
Встречается редкая форма желтопятнистой дистрофии без изменений в макулярной области. В этом случае между макулой и экватором видны множественные желтоватые пятна различной формы: округлые, овальные, удлиненные, которые могут сливаться или располагаться отдельно друг от друга (рис. 15.10, б). Со временем цвет, форма и размеры этих пятен могут изменяться; другой становится и картина на ФАГ: участки с гиперфлюоресценцией становятся гипофлюоресцирующими, что соответствует атрофии пигментного эпителия сетчатки.
У всех больных с болезнью Штаргардта выявляют относительные или абсолютные центральные скотомы разной величины в зависимости от распространения процесса. При желтопятнистой дистрофии поле зрения может быть в норме при отсутствии изменений в макулярной области.
У большинства пациентов отмечается изменение цветового зрения по типу дейтеранопии, красно-зеленой дисхромазии или более выраженные. При желтопятнистой дистрофии цветовое зрение может быть нормальным.
Пространственная контрастная чувствительность при дистрофии Штаргардта значительно изменена во всем диапазоне частот со значительным снижением в области средних и полным ее отсутствием в области высоких пространственных частот - «паттерн колбочковой дистрофии». Контрастная чувствительность отсутствует в центральной области сетчатки в пределах 6-10o.
В начальных стадиях дистрофии Штаргардта и желтопятнистой дистрофии ЭРГ и ЭОГ остаются в пределах нормы, в развитых стадиях снижаются колбочковые компоненты ЭРГ и становятся субнормальными показатели ЭОГ. Локальная
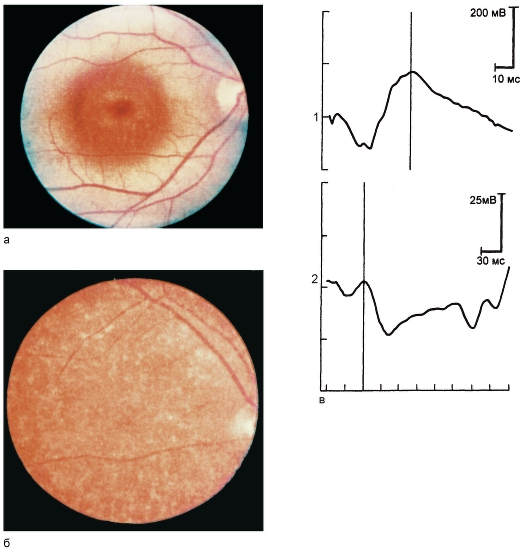
Рис. 15.10. Болезнь Штаргардта.
а - глазное дно типа бычий глаз; б - желтопятнистое глазное дно; в - ЭРГ при болезни Штаргардта: 1 - общая нормальная, 2 - локальная субнормальная.
ЭРГ субнормальна уже в ранних стадиях заболевания и становится нерегистрируемой по мере прогрессирования болезни (рис. 15.10, в).
Дифференциальную диагностику болезни Штаргардта следует проводить с доминантной прогрессирующей фовеальной дистрофией, колбочковой, колбочко-палочковой и палочко-колбочковой дистрофией, ювенильным ретиношизисом, вителлиформной макулярной дистрофией, приобретенными лекарственными дистрофиями (например, при хлороквиновой ретинопатии), при тяжелом токсикозе беременности.
Патогенетически обоснованного лечения не существует; рекомендуют ношение солнцезащитных очков для предотвращения повреждающего действия света.
Желточная (вителлиформная) макулярная дистрофия, или болезнь Беста. Это редко наблюдаемая двусторонняя дистрофия сетчатки в макулярной области, имеющая вид круглого желтоватого очага, похожего на свежий яичный желток, размером от 0,3 до 3 диаметров диска зрительного нерва (рис. 15.11).
Ген, ответственный за развитие болезни Беста, локализуется на длинном
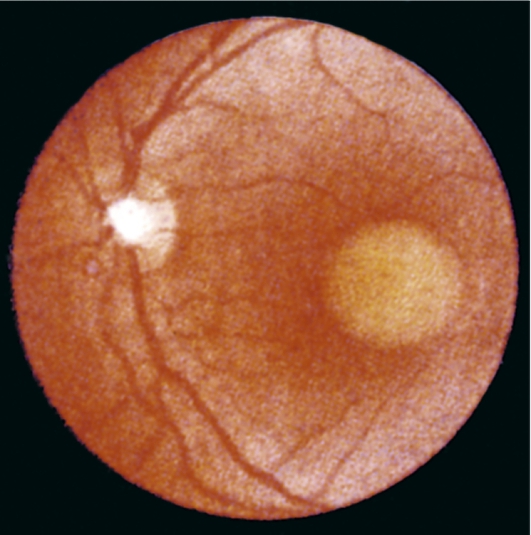
Рис. 15.11. Желточная вителлиформная дистрофия Беста.
плече 11-й хромосомы (11q13). Тип наследования болезни Беста - аутосомнодоминантный.
В гистологических исследованиях установлено, что между клетками пигментного эпителия и нейроэпителия кумулируются гранулы вещества, подобного липофусцину, в субретинальном пространстве и в хориоидее - макрофаги, нарушается структура мембраны Бруха, во внутренних сегментах фоторецепторов накапливаются кислые мукополисахариды. Со временем развивается дегенерация наружных сегментов фоторецепторов.
Течение заболевания обычно бессимптомное, его выявляют случайно при осмотре детей в возрасте 5- 15 лет. Изредка пациенты предъявляют жалобы на затуманивание зрения, затруднения при чтении текстов с мелким шрифтом, метаморфопсии. Острота зрения варьирует в зависимости от стадии болезни от 0,02 до 1,0. Изменения в большинстве случаев асимметричные, двусторонние.
В зависимости от офтальмоскопических проявлений выделяют четыре стадии заболевания, хотя развитие макулярных изменений не всегда проходит через все стадии. Стадия I - минимальные нарушения пиг-
ментации в виде мелких желтых очажков в макуле; стадия II - классическая вителлиформная киста в макуле; стадия III - разрыв кисты и различные фазы резорбции ее содержимого; стадия IV - формирование фиброглиального рубца с субретинальной неоваскуляризацией или без нее. Снижение остроты зрения обычно выявляют в III стадии заболевания, когда кисты разрываются. В результате резорбции и смещения содержимого кисты формируется картина псевдогипопиона. Возможны субретинальные кровоизлияния и формирование субретинальной неоваскулярной мембраны, очень редки разрывы и отслойка сетчатки, с возрастом - развитие хориоидального склероза.
Диагноз устанавливают на основании результатов офтальмоскопии, флюоресцентной ангиографии, электроретинографии и электроокулографии. Помощь в диагностике может оказать обследование других членов семьи.
На ФАГ в I стадии заболевания отмечается локальная гиперфлюоресценция в зонах атрофии пигментного эпителия, во II стадии - отсутствие флюоресценции в области кисты. После разрыва кисты определяются гиперфлюоресценция в ее верхней половине и «блок» флюоресценции в нижней. После резорбции содержимого кисты в макуле выявляют окончатые дефекты.
Патогномоничный признак болезни Беста - патологическая ЭОГ. Общая и локальная ЭРГ не изменяются. В III-IV стадиях болезни выявляют центральную скотому в поле зрения.
Патогенетически обоснованного лечения не существует. В случае формирования субретинальной неоваскулярной мембраны может быть проведена лазерная фотокоагуляция.
Желточная вителлиформная макулодистрофия взрослых. В отличие от болезни Беста фовеолярные изменения развиваются в зрелом возрасте,
имеют меньшие размеры и не прогрессируют. ЭОГ, как правило, не изменена.
Инволюционная макулярная дистрофия сетчатки (син.: возрастная, сенильная, центральная хориоретинальная дистрофия, макулярная дистрофия, связанная с возрастом; англ. Age-related macular dystrophy - АМД) является основной причиной снижения зрения у людей старше 50 лет. Это генетически обусловленное заболевание с первичной локализацией патологического процесса в пигментном эпителии сетчатки, мембране Бруха и хориокапиллярах макулярной области.
Офтальмоскопически выделяют следующие признаки: друзы (узелковые утолщения базальной мембраны пигментного эпителия сетчатки), пигментную (географическую) эпителиальную атрофию или гиперпигментацию, отслойку пигментного эпителия, субретинальные экссудаты (желтая экссудативная отслойка), кровоизлияния, фиброваскулярные рубцы, хориоидальную неоваскулярную мембрану, кровоизлияния в стекловидное тело (рис. 15.12).
По патоанатомическим признакам выделены три основные формы дистрофии: доминантные друзы мембраны Бруха, неэкссудативная и экссудативная формы.
К клиническим симптомам относятся постепенное снижение центрального зрения, метаморфопсии, центральная скотома. Друзы являются ранним клиническим проявлением заболевания. Нарушения зрительных функций появляются с развитием макулярной дистрофии. Острота зрения коррелирует с изменениями локальной ЭРГ, в то время как общая ЭРГ остается нормальной (рис. 15.13). Наиболее часто наблюдается «сухая», или атрофическая, форма, которая характеризуется атрофией пигментного эпителия. Реже отмечается экссудативная, или «влажная», форма, для ко-
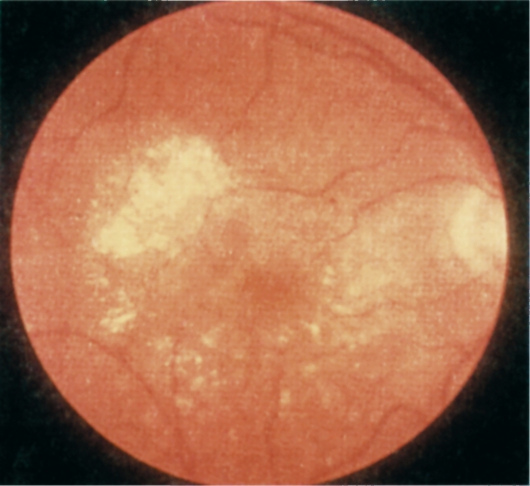
Рис. 15.12. Макулярная дегенерация, связанная с возрастом.
торой характерно быстрое ухудшение остроты зрения, связанное с развитием неоваскулярных мембран, фиброваскулярных рубцов и кровоизлияний в сетчатку и стекловидное тело. Отслойка пигментного эпителия часто сочетается с неоваскулярной мембраной и является признаком экссудативной формы возрастной центральной дистрофии сетчатки.
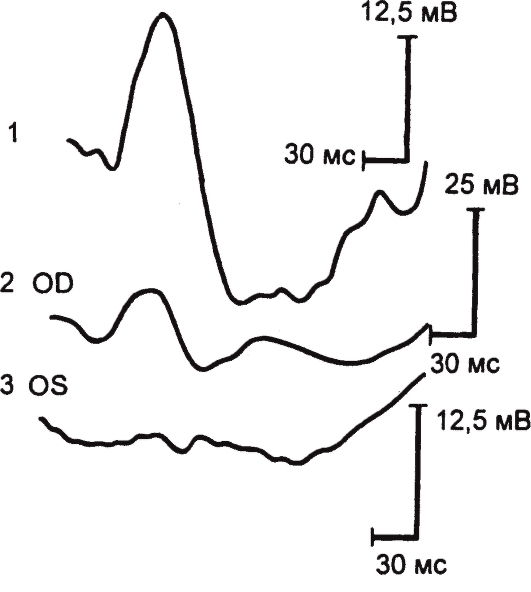
Рис. 15.13. Локальная ЭРГ при разных стадиях макулярной дегенерации, связанной с возрастом.
1 - нормальная; 2 - субнормальная; 3 -нерегистрируемая.
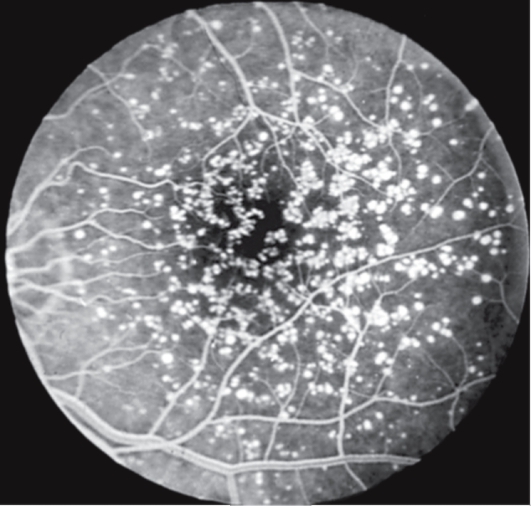
Рис. 15.14. Друзы мембраны Бруха.
Доминантные друзы мембраны Бруха - двустороннее заболевание с аутосомно-доминантным типом исследования, протекающее бессимптомно. Друзы располагаются в макулярной области перипапиллярно, редко - на периферии глазного дна. Они имеют разные форму, размер и цвет (от желтого до белого), могут быть окружены пигментом
(рис. 15.14).
На ФАГ отмечаются типичные множественные фокальные области ограниченной мелкоточечной поздней гиперфлюоресценции. До сих пор остается невыясненным вопрос, всегда ли друзы предшествуют возрастной, макулярной дистрофии или могут являться самостоятельным заболеванием.
При неэкссудативной форме заболевания обнаруживают друзы в макулярной области и различные проявления патологии пигментного эпителия сетчатки.
Географическая атрофия пигментного эпителия представлена отдельными большими депигментированными зонами, через которые видны крупные хориоидальные сосуды, образующие подковообразное кольцо вокруг фовеальной области, где до
последней стадии сохраняется ксантофильный пигмент. Риск образования неоваскулярной мембраны невелик. Географическая атрофия может развиваться на фоне средних и больших друз с нечеткими границами, исчезающего, разрушающегося или отслоенного пигментного эпителия сетчатки; отмечается минерализация друз, которые в этом случае напоминают блестящие ярко-желтые включения.
Негеографическая атрофия не имеет четких границ, выглядит как мелкоточечная гипопигментация в сочетании с гиперпигментацией пигментного эпителия.
Очаговая гиперпигментация может быть самостоятельной патологией или сочетаться с друзами либо прилегающими областями атрофии пигментного эпителия и его отслойки при неоваскуляризации хориоидеи (образование неоваскулярной мембраны). Разрывы пигментного эпителия являются осложнением отслойки сетчатки и обусловлены возникающим натяжением тканей.
Экссудативная форма макулярной дегенерации, связанной с возрастом, проявляется экссудативной отслойкой сенсорной сетчатки с субретинальными геморрагиями и экссудацией липидов, грязно-серым или желтым отеком макулы (цистоидный макулярный отек), образованием складок хориоидеи, отслойкой пигментного эпителия, субретинальным фиброзом. Субретинальный экссудат обычно непрозрачный из-за высокой концентрации протеинов, липидов, продуктов крови, наличия фибрина. Утолщение и серозная отслойка пигментного эпителия сетчатки возникают вследствие образования неоваскуляризации под пигментным эпителием.
Хориоидалъная неоваскуляризация
представляет собой прорастание кровеносных сосудов через мембрану Бруха в пигментный эпителий. Под нейро- и пигментный эпителий просачиваются кровь, липиды и плазма. Они стимули-
руют фиброз, который разрушает пигментный эпителий и наружные слои сетчатки. Предполагают, что перекисное окисление липидов в пигментном эпителии способно индуцировать внутриглазную неоваскуляризацию вследствие освобождения цитокинов и других факторов роста. ФАГ помогает в диагностике хориоидальной неоваскуляризации.
Лечение направлено на замедление патологического процесса. С этой целью прежде всего используют антиоксиданты. Клинические наблюдения показывают, что применение α- и β-каротина, криптоксантина, селена и других препаратов, обладающих антиоксидантными свойствами, замедляет течение центральной хориоретинальной дистрофии. Аналогично действие витаминов Ε и С. Поскольку цинк, вовлеченный во многие энзиматические процессы метаболизма протеинов и нуклеиновых кислот, содержится в большом количестве в комплексе пигментный эпителий сетчатки - хориоидея, предполагают, что прием цинксодержащих препаратов также должен замедлять развитие макулярной дистрофии. Рекомендуют диету, богатую фруктами и овощами.
Для предотвращения деструктивных процессов в сетчатке необходимо применение оптических и фармакологических средств защиты и профилактики, поэтому больным с макулярной дистрофией, связанной с возрастом, рекомендуют назначать, помимо антиоксидантов, сосудистые препараты и липотропные средства, ношение светозащитных очков.
При экссудативной форме заболевания проводят лазерную фотокоагуляцию, ориентируясь на результаты ФАГ-диагностики.
С помощью хирургических методов удаляют хориоидальные неоваскулярные мембраны и субретинальные кровоизлияния. В настоящее время разрабатывают операции по трансплантации пигментного эпителия и фоторецепторного слоя
сетчатки. У пациентов с субфовеальной хориоидальной неоваскуляризацией получены положительные результаты фотодинамической терапии. Заболевание хроническое, протекает медленно и приводит к снижению остроты зрения.
15.4.4. Сосудистые заболевания сетчатки
Сосудистые заболевания сетчатки часто связаны с системными заболеваниями (см. главу 21), среди которых большую роль играют сердечно-сосудистые заболевания, артериальная гипертензия, стеноз сонных артерий, диабет; изменения состава крови, повышение ее вязкости. Офтальмолог часто наблюдает ретинопатию при синдроме артериальной гипертензии и диабете, которые широко распространены во всех странах мира.
Ретинопатия при артериальной гипертензии. Артериальная гипертензия (АГ) может привести к различным изменениям на глазном дне, патофизиология и степень выраженности которых зависят от стадии заболевания (см. главу 21).
Клинически при АГ выделяют два типа нарушений на глазном дне:
• васкулярные, представленные очаговыми интраретинальными, периартериолярными транссудатами, хлопкоподобными очагами, изменениями артериол и вен сетчатки, интраретинальными микрососудистыми нарушениями;
• экстраваскулярные - отек сетчатки и макулы, геморрагии, твердый экссудат, потеря нервных волокон.
Ретинопатия при АГ может быть острой или находиться в стадии ремиссии в зависимости от характера течения основного заболевания. Очаговый некроз стенок сосудов является причиной кровоизлияний в слое нервных волокон, окклюзии
поверхностных капилляров, образования хлопковидных пятен, которые локализуются в слое нервных волокон, развития глубокого отека сетчатки и экссудации в наружных плексиформных слоях. В острой стадии артериолы значительно сужаются, может возникнуть отек диска зрительного нерва. При флюоресцентной ангиографии выявляют нарушения кровообращения в хориоидее, предшествующие изменениям в сетчатке.
При диагностике, помимо офтальмоскопии, которую необходимо проводить не реже 1 раза в год, применяют электроретинографию для выявления нарушений биоэлектрической активности сетчатки, по выраженности изменения которой судят о степени ишемизации сетчатки; периметрию, при которой могут быть обнаружены ограниченные дефекты в полях зрения.
Лечение должно включать гипотензивную терапию, направленную на стабилизацию артериального давления, которую проводят под контролем биохимических и реологических свойств крови, а также анализа коагулограммы.
Диабетическая ретинопатия является основной причиной слепоты при сахарном диабете (см. главу 21).
15.4.5. Воспалительные заболевания сетчатки - ретиниты
Инфекционные и воспалительные заболевания сетчатки редко бывают изолированными: они, как правило, служат проявлением системного заболевания. В воспалительный процесс вовлекаются хориоидея и пигментный эпителий сетчатки, в результате чего формируется характерная офтальмоскопическая картина хориоретинита (см. главы 14, 21), при этом часто трудно определить, где первично возникает воспалительный процесс - в сетчат-
ке или хориоидее. Заболевания вызываются микробами, простейшими, паразитами или вирусами. Процесс может быть распространенным, диссеминированным (например, сифилитический ретинит), локализоваться в центральных отделах сетчатки (центральный серозный хориоретинит) или возле диска зрительного нерва (юкстапапиллярный хориоретинит Иенсена). Локализация воспалительного процесса вокруг сосудов характерна для перифлебита вен сетчатки и болезни Илза.
Различные этиологические факторы, вызывающие воспалительные изменения в заднем полюсе глазного дна, обусловливают мультифокальное вовлечение сетчатки и хориоидеи в патологический процесс. Часто основную роль в диагностике играет офтальмоскопическая картина глазного дна (см. рис. 14.9), так как не существует специфических диагностических лабораторных тестов для выявления причины заболевания.
Выделяют острые и хронические воспалительные процессы в сетчатке. Для установления диагноза очень важны анамнестические данные. Гистологически разделение воспалительного процесса на острый и хронический основывается на типе воспалительных клеток, обнаруженных в тканях или экссудате. Острое воспаление характеризуется наличием полиморфно-ядерных лимфоцитов. Лимфоциты и плазматические клетки выявляют при хроническом негранулематозном воспалении, а их присутствие свидетельствует о вовлечении в патологический процесс иммунной системы. Активация макрофагов или эпителиоидных гистиоцитов и гигантских воспалительных клеток является признаком хронического гранулематозного воспаления, поэтому иммунологические исследования часто являются основными не только при установлении диагноза, но и при выборе тактики лечения.
Симптом белых пятен. Воспалительные мультифокальные измене-
ния в сетчатке и хориоидее появляются при многих инфекционных заболеваниях.
Множественные быстропроходящие белые пятна. Этиологический фактор не установлен. У некоторых пациентов пятна возникают после вирусной инфекции, введения вакцины гепатита В.
Синдром характеризуется типичными клинической картиной, функциональными изменениями и формой течения. Основное отличие от синдромов мультифокального хориоидита и гистоплазмоза состоит в том, что воспалительные очаги быстро появляются, исчезают в течение нескольких недель и не переходят в атрофическую стадию.
Обычно болеют женщины молодого и среднего возраста. Заболевание начинается на одном глазу с внезапной потери зрения, появления фотопсии, изменения темпоральных границ поля зрения и слепого пятна. ЭРГ и ЭОГ патологические.
Офтальмоскопическая картина: множество нежных, малозаметных беловато-желтоватых пятен разного размера обнаруживают в заднем полюсе в глубоких слоях сетчатки, преимущественно назально от зрительного нерва, диск зрительного нерва отечен, сосуды окружены муфтами. В ранней фазе ангиограммы наблюдается слабая гиперфлюоресценция белых пятен, просачивание красителя и позднее окрашивание пигментного эпителия сетчатки. В стекловидном теле находят воспалительные клетки. С развитием процесса в макулярной области отмечается слабая гранулярная пигментация.
Лечение заболевания, как правило, не проводят.
Острая мультифокальная плакоидная эпителиопатия. Характерные признаки заболевания - внезапная потеря зрения, наличие множественных рассеянных скотом в поле зрения и больших очагов поражения кремового цвета на уровне пигментного эпителия в заднем полюсе глаза
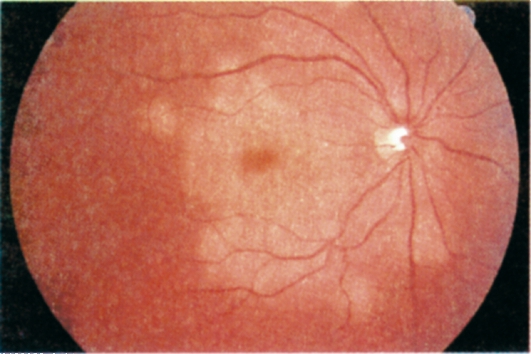
Рис. 15.15. Мультифокальная плакоидная эпителиопатия.
(рис. 15.15). Острая мультифокальная плакоидная пигментная эпителиопатия возникает после таких продромальных состояний, как повышение температуры тела, недомогание, боли в мышцах, наблюдающихся при гриппе, респираторной вирусной или аденовирусной инфекции. Отмечено сочетание мультифокальной плакоидной пигментной эпителиопатии с патологией центральной нервной системы (менингоэнцефалиты, церебральные васкулиты и инфаркты), тиреоидитом, васкулитом почек, узловатой эритемой.
Клиническая картина заболевания представлена множественными беловато-желтыми пятнами на уровне пигментного эпителия сетчатки. Они исчезают при купировании общего воспалительного процесса.
Острый очаговый ретинальный некроз. Заболевание возникает в любом возрасте. Характерные симптомы - боль и снижение зрения. В клинической картине отмечаются белые некротические очаги в сетчатке и васкулит, к которым затем присоединяется оптический неврит. Острое поражение сетчатки возникает, как правило, при системной вирусной инфекции, например при энцефалите, опоясывающем герпесе, ветряной оспе. Некроз начинается на периферии сетчатки, быстро прогрессирует и распространяется к зад-
нему полюсу глаза, сопровождаясь окклюзией и некрозом сосудов сетчатки. В большинстве случаев возникает отслойка сетчатки с многочисленными разрывами. Важную роль в развитии заболевания играют иммунопатологические механизмы.
Лечение системное и местное - противовирусное, противовоспалительное, антитромботическое, хирургическое.
Центральная серозная хориоретинопатия - заболевание, проявляющееся серозной отслойкой нейроэпителия сетчатки и/или пигментного эпителия. Установлено, что серозная отслойка может быть идиопатической, а также обусловленной воспалительными и ишемическими процессами.
Пусковым механизмом в развитии заболевания может быть стресс, а возникновение заболевания обусловлено повышенной проницаемостью мембраны Бруха. При этом в патогенезе заболевания важное значение придают нарушению скорости кровотока и гидростатического давления в хориокапиллярах, а также увеличению проницаемости стенок сосудов хориоидеи. Доказательств наследственного характера заболевания нет. Центральная серозная хориоретинопатия широко распространена во всем мире. Среди заболевших преобладают мужчины в третьей-четвертой декаде жизни. Прогноз благоприятный, но часто возникают рецидивы.
Больные предъявляют жалобы на внезапное затуманивание зрения, появление темного пятна перед глазом, уменьшение (микропсия) или увеличение (макропсия) предметов, извращение их формы (метаморфопсия) в одном глазу, нарушение цветового зрения, аккомодации. Начальные симптомы могут быть не замечены пациентом до проявления болезни в другом глазу. В 40-50 % случаев процесс двусторонний. Относительная сохранность остроты зрения при наличии отслойки пиг-
ментного эпителия может объясняться наличием неотслоенного нейроэпителия сетчатки.
В ранней стадии заболевания в центральном отделе появляется очаг приподнятой мутной сетчатки размером от 0,5 до 5 диаметров диска зрительного нерва. По краю очага перегибающиеся сосуды создают ободок светового рефлекса.
Через несколько недель проминенция очага уменьшается, исчезает помутнение сетчатки. На месте очага остаются мелкие желтовато-белые пятна, называемые преципитатами. Острота зрения повышается, но сохраняется относительная скотома в поле зрения. Позднее острота зрения восстанавливается, исчезают субъективные и объективные симптомы заболевания, однако нередко процесс рецидивирует. После повторной атаки заболевания в макулярной области остаются участки неравномерной пигментации.
Диагноз подтверждают результаты флюоресцентной ангиографии: выявляют один или несколько дефектов в пигментном эпителии, через которые краситель проходит в субэпителиальное и субретинальное пространства.
В большинстве случаев происходит самоизлечение через несколько недель или месяцев. С учетом предполагаемой этиологии процесса проводят дегидратационную и противовоспалительную терапию, назначают стероиды; выполняют также лазерную фотокоагуляцию для закрытия дефектов в пигментном эпителии.
Болезнь Илза (ювенильная ангиопатия) - гетерогенное заболевание, которое может быть отнесено как к сосудистым, так и к воспалительным (периваскулит, васкулит, перифлебит). Характерные признаки - рецидивирующие кровоизлияния в стекловидное тело и неоваскуляризация сетчатки на периферии без каких-либо типичных клинических признаков. Неоваскуляризация обычно отмечается на границе меж-
ду нормальной сетчаткой и ишемической зоной с плохим кровоснабжением. Чаще болеют мужчины в возрасте 15-45 лет.
При офтальмоскопии видны извитые расширенные вены сетчатки. Они окутаны муфтами экссудата, рядом много новообразованных сосудов. Муфты распространяются по ходу вен до артериовенозного перекреста. Возможны точечные и пламевидные кровоизлияния в сетчатку из аневризм капилляров, а также распространенные преретинальные кровоизлияния.
Заболевание обычно сохраняется в течение многих лет, постепенно затухая. Клинически выделяют три подтипа перифлебита: экссудативную форму с муфтами, отеком сетчатки, преретинальным экссудатом; геморрагическую форму с множественными кровоизлияниями в сетчатку и стекловидное тело; пролиферативную форму с новообразованными сосудами в сетчатке и прорастанием сосудов в стекловидное тело, тяжами и мембранами в стекловидном теле, вторичной тракционной отслойкой сетчатки.
Прогноз относительно зрения плохой. К осложнениям относят кровоизлияния в стекловидное тело, катаракта, папиллит, вторичная глаукома, тракционная и регматогенная отслойка сетчатки, рубеоз радужки.
Лечение системное и хирургическое в зависимости от клинических проявлений болезни. Системно используют кортикостероиды, но положительный эффект от их применения нестабилен. Лазер- и фотокоагуляцию проводят с целью уменьшения и предотвращения неоваскуляризации в стекловидное тело, тракции (натяжение фиброзными тяжами) и отслойки сетчатки. Витрэктомию выполняют при наличии массивных кровоизлияний в стекловидном теле и витреоретинальных тяжей.
Юкстапапиллярный хориоретинит Йенсена - воспалительный хорио-
ретинальный очаг с вовлечением в патологический процесс всех, в том числе поверхностных, слоев сетчатки, локализованный возле диска зрительного нерва. Наряду с типичной локализацией характерным симптомом является сегментарный дефект в поле зрения, распространяющийся от диска зрительного нерва к периферии. Заболевание чаще возникает в третьей декаде жизни, и в большинстве случаев причиной его развития является токсоплазмоз. На другом глазу может быть характерный для врожденного токсоплазмоза атрофический очаг в макулярной области.
При офтальмоскопии в острой стадии наблюдается прилежащий к диску зрительного нерва овальный серобелый проминирующий фокус воспаления, размер которого равен диаметру диска. Стекловидное тело диффузно опалесцирует. Проходящие сквозь очаг воспаления или над его поверхностью артерии имеют различный калибр и изменения стенок.
15.4.6. Отслойка сетчатки
Отслойка сетчатки представляет собой отделение слоя палочек и колбочек, т. е. нейроэпителия, от пигментного эпителия сетчатки, обусловленное скоплением жидкости между ними. При этом нарушается питание наружных слоев сетчатки, что приводит к быстрой потере зрения.
Возможность отслоения сетчатки обусловлена особенностями ее строения. Важную роль играют дистрофические изменения сетчатки и тракционные воздействия со стороны стекловидного тела.
Различают дистрофическую, травматическую и вторичную отслойку сетчатки.
Дистрофическая, называемая также первичной, идиопатической, регматогенной (от греч. rhegma -
разрыв), возникает в связи с разрывом сетчатки, через который под нее проникает жидкость из стекловидного тела.
Травматическая развивается
вследствие прямой травмы глазного яблока - контузии или проникающего ранения.
Вторичная является следствием различных заболеваний глаза: новообразований хориоидеи и сетчатки, увеитов и ретинитов, цистицеркоза, сосудистых поражений, кровоизлияний, диабетической и почечной ретинопатии, тромбозов центральной вены сетчатки и ее ветвей, ретинопатии недоношенных и при серповидно-клеточной анемии, ангиоматоза Гиппеля-Линдау, ретинита Коатса и др.
Особенности патогенеза и клинических проявлений травматической и вторичной отслойки сетчатки представлены в соответствующих разделах учебника (см. главы 20, 23).
Основным патогенетическим фактором в развитии дистрофической и травматической отслойки сетчатки является разрыв сетчатки или отрыв ее от зубчатой линии.
Причины формирования разрывов сетчатки окончательно не установлены. Однако в патогенезе разрывов и отслойки сетчатки, несомненно, имеют значение дистрофические изменения сетчатки и хориоидеи, тракционные воздействия со стороны стекловидного тела и ослабление связей между фоторецепторным слоем сетчатки и пигментным эпителием.
Среди периферических витреохориоретинальных дистрофий условно можно выделить наиболее часто встречающиеся формы.
В соответствии с локализацией следует различать экваториальные, параоральные (у зубчатой линии) и смешанные формы периферических витреохориоретинальных дистрофий, которые выявляют в 4- 12 % глаз в общей популяции. Наиболее опасной в плане возникнове-
ния разрывов и отслойки сетчатки считается решетчатая дистрофия.
Решетчатая дистрофия сетчатки располагается обычно экваториально или кпереди от экватора глаза. Ее характерным признаком является сеть переплетающихся белых линий (облитерированных сосудов сетчатки), между которыми выявляют участки истончений, разрывы сетчатки и витреоретинальные сращения. При прогрессировании решетчатой дистрофии могут формироваться не только дырчатые, но и клапанные, а также большие атипичные разрывы по всей длине области поражения («гигантские» разрывы). Излюбленная локализация - верхненаружный квадрант глазного дна, однако ветречаются и круговые варианты решетчатой дистрофии.
Разрывы сетчатки. Дырчатые разрывы чаще всего сочетаются с решетчатой и кистовидной дистрофией, а разрывы с крышечкой и клапанные, как правило, обусловлены витреоретинальной тракцией, задней отслойкой стекловидного тела, его ретракцией и кровоизлияниями и являются второй после решетчатой дистрофии причиной возникновения отслойки сетчатки.
Патологическая гиперпигментация имеет вид множественных пигментированных фокусов различных величины и формы. Она нередко сопутствует решетчатой дистрофии и сочетается с витреоретинальными сращениями.
Кистовидная дистрофия сетчатки локализуется на крайней периферии глазного дна, возникает в молодом возрасте, прогрессируя к старости. Микрокисты могут сливаться, формируя более крупные кисты сетчатки, возможны разрывы как внутренних, так и наружных стенок кист. Офтальмоскопически кисты выглядят как множественные круглые или овальные ярко-красные прозрачные образования.
Ретиношизис - расслоение сетчатки - возникает как следствие
пороков ее развития или дистрофических процессов. К врожденным формам ретиношизиса относят врожденные кисты сетчатки, Х-хромосомный ювенильный ретиношизис, при котором более чем у половины больных, помимо периферических изменений, отмечается патология сетчатки в макулярной области, приводящая к снижению зрения. При плоском ретиношизисе сетчатка приобретает серовато-беловатый цвет, чаще всего в нижненаружных отделах глазного дна. Прогрессируя, ретиношизис может трансформироваться в гигантские кисты сетчатки, появляются разрывы в стенках ретиношизиса. Дистрофический ретиношизис чаще всего возникает при миопии, а также в пожилом и старческом возрасте.
Хориоретиналъная атрофия имеет вид атрофических фокусов с пигментированной каймой. Увеличиваясь в размерах, атрофические очаги могут сливаться, захватывая всю нижнюю периферию глазного дна, нередко распространяясь по всей его окружности. Заболевание развивается в пожилом возрасте на обоих глазах и редко приводит к отслойке сетчатки.
Смешанные формы обусловлены сочетанием перечисленных выше видов дистрофий.
В клинической практике периферические витреохориоидальные дистрофии часто не диагностируют, так как они не вызывают нарушения зрительных функций. Для того чтобы выявить эти изменения, нужно исследовать периферию глазного дна в условиях медикаментозного расширения зрачка. С этой целью проводят бинокулярную офтальмоскопию, биомикроскопию с помощью положительных линз и трехзеркальной линзы Гольдмана, при необходимости в сочетании с поддавливанием склеры (склерокомпрессия). Своевременное обнаружение измененных участков, в связи с наличием которых сущест-
вует угроза разрывов, позволяет провести успешную световую или хирургическую профилактику отслойки сетчатки.
К факторам риска возникновения отслойки сетчатки относят периферические витреохориоретинальные дистрофии, уже имеющаяся отслойка сетчатки на одном глазу, осложненная миопия, афакия, врожденная патология и травмы органа зрения (прямые и контузионные), работа, связанная с чрезмерным физическим напряжением и подъемом больших тяжестей, наличие отслойки или дистрофий в сетчатке у родственников I степени родства.
Клиническая картина при отслойке сетчатки складывается из субъективных и объективных симптомов.
Жалобы больного сводятся к внезапному появлению скотом, т. е. выпадений в поле зрения (обозначаемых пациентом как «завеса», «пелена» перед глазом), которые прогрессивно увеличиваются и приводят к еще большему снижению остроты зрения. Этим субъективным симптомам могут предшествовать ощущения «вспышек и молний» (фотопсии), искривления предметов (метаморфопсии), плавающие помутнения.
При выяснении анамнеза следует обратить внимание на наличие отслойки сетчатки у членов семьи больного, миопии, травм, физических напряжений.
Помимо обычного офтальмологического исследования, у больного, у которого заподозрена отслойка сетчатки, должны быть проведены периметрия, биомикроскопия стекловидного тела и сетчатки, непрямая (лучше бинокулярная) офтальмоскопия. При затруднениях в диагностике и выборе оптимального метода лечения полезны оценка энтоптических феноменов, склерокомпрессия, использование ультразвукового и электрофизиологического исследований.
Характерные для отслойки сетчатки выпадения в поле зрения и степень снижения остроты зрения зависят от локализации и распространенности отслойки и вовлечения в патологический процесс макулярной области. Выпадение в поле зрения возникает на стороне, противоположной расположению отслойки. Механофосфен в зоне поражения отсутствует, ЭРГ либо не регистрируется, либо резко субнормальна.
У половины больных выявляют относительное (по сравнению с парным глазом) снижение внутриглазного давления.
Биомикроскопия позволяет уточнить характер витреоретинальных взаимоотношений, определить наличие деструкции стекловидного тела, пигментных гранул, шварт, кровоизлияний, отслойки стекловидного тела.
Офтальмоскопически отслойка сетчатки проявляется исчезновением на том или ином протяжении глазного дна нормального красного рефлекса, который в зоне отслойки становится серовато-беловатым, а сосуды сетчатки - более темными и извитыми, чем обычно (рис. 15.16, а). В зависимости от распространенности, высоты и давности отслойки сетчатки она то более, то менее выступает в стекловидное тело, сохраняя в ранние сроки почти полную прозрачность. При небольшой высоте отслойки (так называемая плоская отслойка) судить о ее наличии можно лишь по изменению хода сосудов и меньшей четкости рисунка хориоидеи, а также по снижению биоэлектрической активности сетчатки. При высокой и пузыревидной отслойке сетчатки диагноз не вызывает сомнений, поскольку виден колышащийся беловато-сероватый пузырь. При длительном существовании отслоенной сетчатки и нарастании процессов витреоретинальной пролиферации в сетчатке возникают грубые складки, звездчатые рубцы. Отслоенная сетчатка становится не-
подвижной, ригидной. В конечном счете она приобретает воронкообразную форму и сохраняет связь с подлежащими оболочками только вокруг диска зрительного нерва и у зубчатой линии.
Разрывы и отрывы сетчатки имеют красный цвет и разную форму. Различают разрывы дырчатые, клапанные, с крышечкой, атипичные. Разрывы могут быть одиночными и множественными, центральными и парацентральными, экваториальными и параоральными (расположены вблизи зубчатой линии). Вид, локализация и размер разрыва во многом определяют топографию и скорость распространения отслойки сетчатки. При расположении разрывов в верхней половине глазного дна отслойка, как правило, прогрессирует значительно стремительнее, чем при нижних разрывах и отрывах. Наиболее часто разрывы локализуются в верхненаружном квадранте глазного дна. Врач, обнаружив один разрыв в сетчатке, обязательно должен продолжить поиски, последовательно осматривая центральные и парацентральные, а затем экваториальные и параоральные отделы глазного дна по меридианам, так как выявление и блокада всех разрывов сетчатки определяет как выбор оптимального метода вмешательства, так и его эффективность. Необходимо также выявить витреоретинальные сращения.
Все выявленные изменения заносят в специальную карту глазного дна, принятую Международным обществом ретинологов (рис. 15.16, б).
Профилактика отслойки сетчатки сводится к раннему выявлению периферических дистрофий сетчатки, своевременному проведению профилактических вмешательств, рациональному трудоустройству больных и динамическому наблюдению за ними. Чаще всего для профилактики отслойки используют лазерную фотокоагуляцию и криопексию. Особое внимание необходимо уделять пациентам из групп повышенного риска
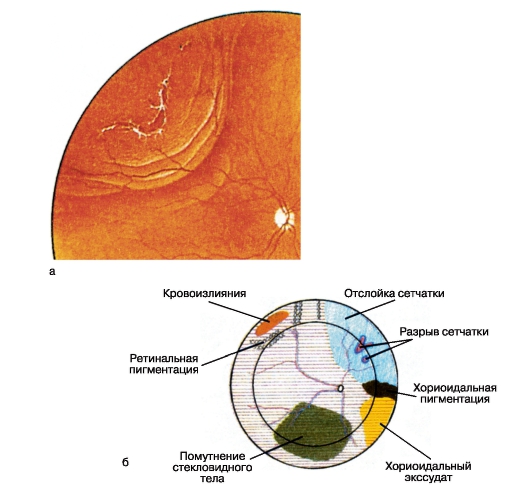
Рис. 15.16. Отслойка сетчатки.
а - регматогенная отслойка сетчатки с разрывами; б - ретинальная карта с использованием международного цветового кода.
возникновения ОС, в которых следует расширять показания к профилактическим вмешательствам.
Хирургическое лечение отслойки сетчатки имеет цель блокировать разрывы сетчатки и устранить витреоретинальные сращения, оттягивающие сетчатку в полость стекловидного тела.
Все используемые с этой целью методы оперативных вмешательств можно условно разделить на три группы.
Гипер- или гипотермические (фотокоагуляция, диатермокоагуляция, криопексия), локальные транспупил-
лярные или транссклеральные воздействия, призванные вызвать слипчивое воспаление в зоне разрывов сетчатки и прочно фиксировать сетчатку.
Склеропластические операции (временное баллонное или постоянное локальное, циркулярное или комбинированное пломбирование склеры в зоне проекции разрывов сетчатки силиконовыми или биологическими имплантатами), направленные на восстановление контакта сетчатки с подлежащими оболочками. Пломба, наложенная снаружи на склеру, вдавливает ее внутрь и приближает на-
ружную капсулу глаза и хориоидею к отслоенной и укороченной сетчатке.
Интравитреальные вмешательства - это операции, выполняемые внутри полости глаза. Прежде всего производят витрэктомию - иссечение измененного стекловидного тела и витреоретинальных шварт. Для того чтобы придавить сетчатку к подлежащим оболочкам глаза, вводят расширяющиеся газы, перфторорганические соединения или силиконовое масло. Ретинотомия - это рассечение укороченной и сократившейся отслоенной сетчатки с последующим расправлением ее и фиксацией краев с помощью криоили эндолазерной коагуляции. В отдельных случаях используют микроскопические ретинальные гвозди и магниты. Операции выполняют с эндоскопическим освещением при помощи специальных манипуляторов.
Обязательным условием успеха операций по поводу отслойки сетчатки является их своевременность, так как длительное существование отслойки приводит к гибели зрительно-нервных элементов сетчатки. В таких случаях даже при полном анатомическом прилегании сетчатки не происходит восстановления или повышения зрительных функций. Необходим также постоянный тщательный офтальмоскопический контроль за надежной блокадой всех разрывов сетчатки в ходе операции. При отсутствии контакта сетчатки с подлежащими оболочками в зоне разрывов показаны наружная или внутренняя эвакуация субретинальной жидкости и комбинация как эписклеральных, так и эндовитреальных приемов.
При выполнении операции на современном техническом уровне удается добиться прилегания сетчатки у 92-97 % больных. В раннем послеоперационном периоде показано проведение местной и общей противовоспалительной терапии с применением нестероидных и стероидных препаратов, системной энзимотерапии при наличии кровоизлияний.
В последующем целесообразно проведение повторных курсов лечения, включающих препараты, нормализующие гемодинамику и микроциркуляцию глаза. Больные, оперированные по поводу отслойки сетчатки, должны находиться под диспансерным наблюдением офтальмолога и избегать физических перегрузок.
Вопросы для самоконтроля
1. Строение сетчатки.
2. Различия палочек и колбочек.
3. Какова функция пигментного эпителия сетчатки?
4. Каковы функции сетчатки?
5. Какие электрофизиологические методы исследования вы знаете?
6. Что такое электроретинография и когда ее используют?
7. Что такое электроокулография и в каких случаях ее применяют?
8. Что такое зрительные вызванные потенциалы и каковы показания к их регистрации?
9. Что относят к аномалиям развития сетчатки?
10. Назовите основные клинические признаки болезни Коатса.
11. Что такое факоматозы и каковы их клинические проявления?
12. Каковы клинические признаки и функциональные симптомы пигментного ретинита?
13. Каков принцип классификации заболеваний сетчатки, в том числе наследственных?
14. Какие структуры поражаются при болезни Штаргардта?
15. Какие формы болезни Штаргардта отмечены клиницистами?
16. Какие функциональные симптомы характерны для болезни Штаргардта и желтопятнистой дистрофии?
17. Какие клинические признаки и функциональные симптомы характерны для болезни Беста?
18. Каковы факторы риска возникновения отслойки сетчатки?
19. Основные субъективные и объективные симптомы отслойки сетчатки.
20. Основные принципы профилактики и лечения отслойки сетчатки.