Военная токсикология, радиобиология и медицинская защита - Учебник Под редакцией профессора С.А. Куценко
|
|
|
|
Глава 9. Отравляющие и высокотоксичные вещества пульмонотоксического действия
Пульмонотоксичность - это свойство химических веществ, действуя на организм, вызывать структурно-функциональные нарушения со стороны органов дыхания. Пульмонотоксичность может проявляться как при местном, так и при резорбтивном действии токсикантов.
Пульмонотоксичностью обладают очень многие химические вещества. Имея большую площадь поверхности (около 70 м2), лёгкие постоянно подвергаются воздействию ксенобиотиков, содержащихся во вдыхаемом воздухе. В подавляющем большинстве случаев, когда концентрации веществ малы, такие воздействия никак не проявляют себя. Если же уровень воздействия достаточно высок, формируется токсический процесс, тяжесть которого колеблется в широких пределах от незначительных явлений раздражения (транзиторная токсическая реакция) до тяжелейших расстройств со стороны многих органов и систем (интоксикация). К некоторым соединениям (например, параквату), проникающим в организм неингаляционным путями (через желудочно-кишечный тракт), ткань легких также чрезвычайно чувствительна.
Вещества, к которым порог чувствительности органов дыхания существенно ниже, чем других органов и систем, а клиника поражения характеризуется, прежде всего, структурно-функциональными нарушениями со стороны органов дыхания, условно можно отнести к группе пульмонотоксикантов.
К числу пульмонотоксикантов относятся многие отравляющие и высокотоксичные вещества, являющиеся предметом изучения военной токсикологии.
Наибольшую опасность (в силу либо высокой токсичности, либо масштабности использования в хозяйственной деятельности) представляют химические соединения следующих групп:
1. Галогены (хлор, фтор).
2. Ангидриды кислот (оксиды азота, оксиды серы).
3. Аммиак.
4. Галогенпроизводные угольной кислоты (фосген, дифосген).
5. Галогенированные нитроалканы (хлорпикрин, тетрахлординитроэтан).
6. Галогенфториды (трехфтористый хлор).
7. Галогенсульфиды (пятифтористая сера).
8. Галогенпроизводные непредельных углеводородов (перфтризобутилен).
9. Изоцианаты (метилизоцианат).
С целью разработки эффективных отравляющих веществ, получивших в военной токсикологии название «ОВ удушающего действия», в прошлом изучались свойства таких пульмонотоксикантов, как хлор, фосген и дифосген, хлорпикрин, пятифтористая сера, перфторизобутилен и др. В современной войне применение этих веществ в качестве ОВ маловероятно. Но вот аварии и катастрофы на промышленных объектах, прежде всего, опасны выбросом в окружающую среду именно пульмонотоксикантов.
Свойства пульмонотоксикантов проявляют также вещества раздражающего действия в высоких концентрациях (см. «ОВТВ раздражающего действия») и отравляющие вещества кожно-нарывного действия (см. «ОВТВ цитотоксического действия. Иприт. Люизит») при ингаляционном воздействии в форме пара или аэрозоля.
9.1. Основные формы патологии дыхательной системы
химической этиологии
Острые поражения пульмонотоксикантами, сопровождаются формированием ряда патологических процессов, среди которых основные (помимо явления раздражения - см. выше): воспалительные процессы в дыхательных путях (острый ларингит и трахеобронхит) и паренхиме легких (острая пневмония), а также токсический отек лёгких.
9.1.1. Локализация поражения
Сайт действия ингалируемых газов и паров определяется степенью их растворимости в тонком слое жидкости (и воде), выстилающей слизистую дыхательных путей и альвеолярный эпителий. Хорошо растворимые в воде вещества, например аммиак, диоксид серы преимущественно фиксируются верхним отделом дыхательных путей. По этой причине основной токсический эффект этих ксенобиотиков реализуется в верхних дыхательных путях, а ниже лежащие отделы поражаются лишь при очень высоких концентрациях. Напротив, плохо растворимые в воде вещества, такие как фосген, дифосген, оксиды азота, перфторизобутилен преимущественно поражают глубокие отделы лёгких. То есть, чем менее растворим газ в воде, тем выше его потенциал в плане поражения паренхимы легких. Водорастворимые вещества достигают глубоких отделов легких при дыхании через рот, что наблюдается при физической нагрузке, либо когда человек находится в бессознательном состоянии. В обоих случаях степень поражения паренхимы лёгких токсикантами, при прочих равных условиях, увеличивается.
Важным фактором, определяющим характер поражения органов дыхания, является тип клеток, преобладающих в области преимущественного воздействия токсиканта. В тканях лёгких и бронхов обнаружено более 40 типов клеток, каждый из которых обладает существенными морфо-функциональными особенностями и особой чувствительностью к действию токсикантов (табл. 20).
Таблица 20.
Чувствительность основных типов клеток легких
к некоторым пульмонотоксикантам
________________________________________________________________
Этиологический Клеточные элементы
фактор ___________________________________________
повреждения пневмотоциты эндотелиоциты клетки Клара
________________________________________________________________
1 2 3 4
________________________________________________________________
Паракват +++ + -
Азота оксид +++ ++ -
Хлор (галогены) +++ + -
Никеля тетракарбонил +++ + -
Хлорпикрин +++ ++ -
Монокроталин + +++ -
Кислород (98-100%) + +++ +
Фосген + +++ +
Четыреххлористый
углерод + - +++
Бромбензол ++ + +++
_______________________________________________________________
"-" - нечувствительны;
"+" - слабая чувствительность;
"++" - средняя степень чувствительности;
"+++" - выраженная чувствительность.
9.1.2. Поражение дыхательных путей
Дыхательные пути покрыты реснитчатым эпителием. Секреторные клетки, бокаловидные клетки, щеточные клетки, клетки Клара и целый ряд других клеток продуцируют секрет, тонким слоем выстилающий слизистую дыхательных путей. Реснички эпителия совершают ритмические движения, поддерживая ток слизи из легких. С этим током из лёгких и дыхательных путей выводятся адсорбировавшиеся на поверхности эпителия частицы веществ не растворяющихся в секрете трахеобронхиальных желез. Скорость движения частиц по поверхности эпителия трахеи и бронхов составляет 1 - 4 мкм/мин.
Перечень токсикантов, вызывающих раздражение и воспалительные процессы в дыхательных путях, представлен на таблице 21.
Таблица 21.
Перечень ОВТВ, вызывающих раздражение и воспалительные процессы
в дыхательных путях
Акролеин Аммиак Диметилсульфат Диоксид серы Изоцианаты (метилизоцианат) Иприты (сернистый, азотистый) |
Производные мышьяка Пятихлористый фосфор Сероводород Треххлористый фосфор Хлор Хлористый метил |
Действие токсикантов на верхние дыхательные пути сопровождается: а) функциональными нарушениями вследствие раздражения нервных окончаний обонятельного, тройничного, языкоглоточного нервов (рефлекс Кретчмера), блуждающего нерва (рефлекс Салема-Авиадо); б) развитием воспалительно-некротических изменений в дыхательных путях, выраженность которых определяется свойствами токсикантов и их концентрацией во вдыхаемом воздухе.
Функциональные нарушения проявляются кашлем, секрецией слизи, бронхоспазмом, умеренным отеком дыхательных путей - защитными реакциями на вредные воздействия. При интенсивных воздействиях такие транзиторные токсические реакции перерастают в тяжелые патологические состояния. Так, чрезмерный по выраженности или продолжительности кашель может стать причиной серьёзных дисфункций особенно у чувствительных к токсикантам лиц. Стимуляция выделения слизи подслизистыми железами дыхательных путей и бокаловидными клетками (защитная реакция) также может перерасти в патологическое состояние.
Проявлением воспалительно-некротических изменений является изъязвление слизистой, геморрагии, отек гортани. Хотя признаки поражения появляются довольно быстро отечная реакция развивается постепенно, а стридор (непроходимость гортани) может развиться лишь через несколько часов после воздействия. У отравленных, наряду с поражением дыхательной системы, могут наблюдаться ожог кожи лица, глаз, ротовой полости, что затрудняет оказание помощи. Обычно, чем сильнее выражено поражение верхних дыхательных путей, тем выше вероятность поражения и глубоких.
Большинство случаев легких поражений глубоких дыхательных путей химической этиологии разрешаются практически без последствий (в случае воздействия раздражающих ОВ - в течение нескольких минут по выходе из зоны заражения). Однако выраженная экссудация, сопровождаемая спазмом дыхательных путей, рефлекторным угнетением дыхательного и сосудодвигательного центров, могут привести к асфиктическому синдрому (цианоз, диспное, потеря сознания).
Умеренный отек ткани воздухоносных путей - следствие повреждения эпителия ингалируемыми веществами. Однако этот эффект вызывается и стимуляцией аксонального рефлекса, через афферентные нервы дыхательных путей, причем порой при действии ксенобиотиков в очень незначительных концентрациях. При этом нервные окончания высвобождают низкомолекулярные биологически активные вещества - тахикинины. Эти вещества вызывают вазодилятацию и усиление проницаемости сосудов (в воздухоносных путях - подслизистого слоя). Как показано в эксперименте, акролеин, формальдегид, изоцианаты могут действовать таким образом.
Транзиторный бронхоспазм - нормальная реакция на действие ирритантов, обеспечивающая защиту паренхимы легких от поражения. Однако стойкий и выраженный бронхоспазм нарушает дееспособность пораженного. Некоторые пульмонотоксиканты вызывают бронхоспазм уже в концентрациях не провоцирующих альтерацию легочной ткани (диоксид серы). Другие (аммиак) вызывают бронхоспазм только в концентрациях, повреждающих одновременно и ткань легких. Третьи (фосген) - поражают паренхиму легких, практически не провоцируя бронхоспазм.
Повреждение клеток слизистой дыхательных путей (вплоть до их гибели) развивается при ингаляции токсикантов в достаточно высоких концентрациях. При этом запускается целый ряд процессов, пагубным образом сказывающихся на респираторном статусе пострадавших. Обычно тесный контакт между эпителиальными клетками нарушается, эпителиальный слой становится пористым (что позволяет бактериям проникнуть в ткани), а слущивание и отслойка мертвого эпителия может вызвать обструкцию дыхательных путей. Наконец активация синтеза и высвобождение поврежденными клетками различных цитокинов и других биологически активных веществ приводит к воспалительной реакции, отеку, спазму гладкой мускулатуры бронхов. Таким образом, прямое повреждение эпителия ингалируемыми токсикантами в высоких концентрациях существенно усиливает реакции, провоцируемые этими токсикантами в малых концентрациях.
При оказании помощи пострадавшим необходимо учитывать, что проявления острого трахеобронхита могут развиваться как немедленно после действия токсикантов, так и отсрочено. Так, прогрессирующий отек дыхательных путей достигает максимума, как правило, через 8 - 24 часа после воздействия пульмонотоксикантов. Через 48 - 72 часа, при тяжелых поражениях, наблюдается отслойка слизистой оболочки (так называемый псевдомембранозный трахеобронхит).
Состояние большинства пораженных при адекватной терапии нормализуется в течение нескольких суток - недель (в зависимости от степени тяжести патологического процесса), благодаря полной регенерации поврежденной ткани. Однако у некоторых лиц может развиться состояние повышенной чувствительности к токсикантам, проявляющееся синдромом реактивной дисфункции дыхательных путей (СРДП). Веществами, вызывающими СРДП (состояние, напоминающее приступ бронхиальной астмы) уже при однократной экспозиции, являются изоцианаты (рисунок 21).
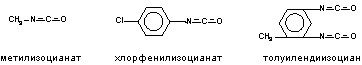
Рисунок 21. Структура некоторых изоцианатов
У части лиц, перенесших острое воздействие химическими веществами, развивается прогрессирующий воспалительный процесс, что может закончиться стенозом трахеи, бронхоэктатической болезнью, облитерацией глубоких отделов дыхательных путей.
9.1.3. Поражение паренхимы легких
Паренхима лёгких образована огромным количеством альвеол. Альвеолы представляют собой тонкостенные микроскопические полости, заполненные воздухом, открывающиеся в альвеолярный мешочек, альвеолярный ход или в респираторную бронхиолу. Несколько сотен тесно примыкающих друг к другу альвеолярных ходов и мешочков образуют терминальную респираторную единицу (ацинус).
В альвеолах осуществляется газообмен между вдыхаемым воздухом и кровью. Барьер на пути диффундирующих газов образует мембрана, состоящие из слоя альвеолярного эпителия, промежуточного вещества и эндотелиальных клеток капилляров. Альвеолярный эпителий образуется клетками трёх типов. Клетки первого типа представляют собой сильно уплощенные структуры, выстилающие полость альвеолы. Именно через эти клетки осуществляется диффузия газов. Клетки второго типа имеют кубовидную форму. Их поверхность покрыта микроворсинками, а цитоплазма богата ламеллярными телами. Эти клетки участвуют в обмене сурфактанта - поверхностно-активного вещества сложной липопротеидной природы, содержащегося в тонкой пленке жидкости, выстилающей внутреннюю поверхность альвеол. Уменьшая силу поверхностного натяжения стенок альвеол, это вещество не позволяет им спадаться. Клетки третьего типа, это легочные макрофаги, фагоцитирующие чужеродные частицы, попавшие в альвеолы, и участвующие в формировании иммунологических реакций в лёгочной ткани. Макрофаги способны к миграции по дыхательным путям, лимфатическим и кровеносным сосудам.
Интерстициальное вещество обычно представлено несколькими эластическими и коллагеновыми волокнами, фибробластами, иногда клетками других типов.
При патологических процессах в паренхиме легких нарушается основная их функция - газообмен.
Суть газообмена состоит в диффузии кислорода из альвеолярного воздуха в кровь и диоксида углерода из крови в альвеолярный воздух. Движущей силой процесса является разница парциальных давлений газов в крови и альвеолярном воздухе (рисунок 22).
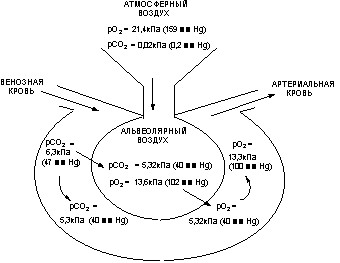
Рисунок 22. Процесс газообмена между воздухом и кровью
Газообмен в лёгких затрудняется при повреждении любого элемента альвеолярно-капиллярного барьера - эпителия (пневматоцитов), эндотелия, интерстиция. Повреждение эпителия приводит к нарушению синтеза, выделения и депонирования сурфактанта, увеличению проницаемости альвеолярно-капиллярного барьера, усилению экссудации отечной жидкости в просвет альвеолы. Повреждение эндотелия усиливает проницаемость альвеолярно-капиллярного барьера, вызывает гемодинамические нарушения в легких, изменяет нормальное соотношение объема вентиляции и гемоперфузии легких и т.д. В результате нарушения газообмена развивается кислородное голодание, проявляющееся сначала при физической нагрузке, а затем и в покое. При патологии легких нарушение газообмена является основной причиной состояний, угрожающих жизни пострадавшего, а иногда и гибели.
9.1.3.1. Токсические пневмонии
В группу острых пневмоний химической этиологии входят различные, чаще комбинированные поражения, морфологические особенности которых определяются особенностями токсического действия ксенобиотиков.
Некоторые ОВТВ, вызывающие химические пневмонии представлены на таблице 22.
Таблица 22.
ОВТВ, вызывающие острую химическую пневмонию
Акролеин Аммиак Диоксид серы |
Пары минеральных кислот Иприты Мышьякорганические соединения |
Токсиканты повреждают паренхиму лёгких, захватывая как альвеолярную стенку (острый, иногда геморрагический экссудативный альвеолит), так и легочный интерстиций (диффузная интерстициальная пневмония). В тяжелых случаях происходит некротизация легочной ткани и суперинфицирование с формированием абсцессов (акролеин), обструктивного поражения дыхательных путей (диоксид серы). Нередко острое воздействие приводит к развитию длительно и вяло текущих токсических процессов в легких.
Отсроченное развитие патологического процесса в легких может быть следствием не столько непосредственной альтерации легочной ткани токсикантом, сколько повреждения ее полиморфноядерными лейкоцитами и макрофагами, накапливающимися при воздействии ядовитых газов в паренхиме легких и дыхательных путях. Гибель этих клеток приводит к выходу в лёгочную ткань лизосомальных энзимов, простогландинов, коллагеназы, эластазы, плазмин-активирующих факторов и других биологически активных веществ, что стимулирует воспалительный процесс, фиброз, эмфизему, гранулематоз и т.д.
9.1.3.2. Отек легких
Характерной формой поражения пульмонотоксикантами является отек легких. Суть патологического состояния - выход плазмы крови в стенку альвеол, а затем в просвет альвеол и дыхательные пути. Отечная жидкость заполняет легкие - развивается состояние, обозначавшееся ранее как «утопление на суше».
Отек легких - проявление нарушения водного баланса в ткани легких (соотношения содержания жидкости внутри сосудов, в интерстициальном пространстве и внутри альвеол). В норме, приток крови к легким уравновешивается ее оттоком по венозным и лимфатическим сосудам (скорость лимфооттока - около 7 мл/час).
Водный баланс жидкости в легких обеспечивается:
- регуляцией давления в малом круге кровообращения (в норме 7-9 мм Hg; критическое давление - более 30 мм Hg; скорость кровотока - 2,1 л/мин).
- барьерными функциями альвеолярно-капиллярной мембраны, отделяющей воздух, находящийся в альвеолах, от крови, протекающей по капиллярам.
Отек легких может возникать в результате нарушения, как обоих регуляторных механизмов, так и каждого в отдельности.
В этой связи выделяют три типа отёка лёгких:
- токсический отек лёгких, развивающийся в результате первичного поражения альвеолярно-капиллярной мембраны, на фоне нормального, в начальном периоде, давления в малом круге кровообращения;
- гемодинамический отек лёгких, в основе которого лежит повышение давления крови в малом круге кровообращения, вследствие токсического повреждения миокарда и нарушения его сократительной способности;
- отек легких смешанного типа, когда у пострадавших отмечается как нарушение свойств альвеолярно-капиллярного барьера, так и миокарда.
Основные токсиканты, вызывающие формирование отека легких разных типов представлены на таблице 23.
Таблица 23.
ОВТВ, вызывающие отек легких
Вещества, вызывающие токсический отек легких |
Вещества, вызывающие гемодинамический отёк лёгких |
Вещества, вызывающие отек смешанного типа |
аммиак дифосген диоксид серы диоксид азота метилизоцианат и др. метилсульфат пятифтористая сера паракват перфтризобутилен трехфтористый хлор фосген хлор и др. |
арсин оксид углерода таллий ФОС цианиды и др. |
люизит сероводород, хлорпикрин и др. |
9.1.3.2.1. Токсический отек легких
Собственно токсический отек легких связан с повреждением токсикантами клеток, участвующих в формировании альвеолярно-капиллярного барьера. Имеющие военное значение токсиканты, способные вызывать токсический отек легких, называются ОВТВ удушающего действия.
Механизм повреждения клеток легочной ткани удушающими ОВТВ не одинаков (см. ниже), но развивающиеся вслед за тем процессы достаточно близки (рисунок 23).
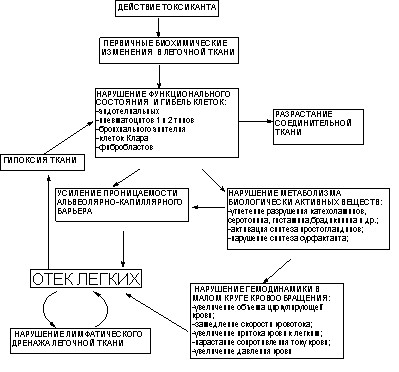
Рисунок 23. Схема патогенеза токсического отека легких
Повреждение клеток и их гибель приводит к усилению проницаемости барьера и нарушению метаболизма биологически активных веществ в легких. Проницаемость капиллярной и альвеолярной части барьера изменяется не одновременно. Вначале усиливается проницаемость эндотелиального слоя, и сосудистая жидкость пропотевает в интерстиций, где временно накапливается. Эту фазу развития отека легких называют интерстициальной. Во время интерстициальной фазы компенсаторно, примерно в 10 раз ускоряется лимфоотток. Однако эта приспособительная реакция оказывается недостаточной, и отечная жидкость постепенно проникает через слой деструктивно измененных альвеолярных клеток в полости альвеол, заполняя их. Эта фаза развития отека легких называется альвеолярной и характеризуется появлением отчетливых клинических признаков. “Выключение” части альвеол из процесса газообмена компенсируется растяжением неповрежденных альвеол (эмфизема), что приводит к механическому сдавливанию капилляров легких и лимфатических сосудов.
Повреждение клеток сопровождается накоплением в ткани легких биологически активных веществ таких как норадреналин, ацетилхолин, серотонин, гистамин, ангиотензин I, простогландины Е1, Е2, F2, кинины, что приводит к дополнительному усилению проницаемосмти альвеолярно-капиллярного барьера, нарушению гемодинамики в легких. Скорость кровотока уменьшается, давление в малом круге кровообращения растет.
Отек продолжает прогрессировать, жидкость заполняет респираторные и терминальные бронхиолы при этом вследствие турбулентного движения воздуха в дыхательных путях образуется пена, стабилизируемая смытым альвеолярным сурфактантом. Опыты на лабораторных животных показывают, что содержание сурфактанта в легочной ткани сразу после воздействия токсикантов снижается. Этим объясняется раннее развитие периферических ателектазов у пораженных.
Помимо указанных изменений, для развития отека легких большое значение имеют системные нарушения, включающиеся в патологический процесс и усиливающиеся по мере его развития. К числу важнейших относятся: нарушения газового состава крови (гипоксия, гипер-, а затем гипокарбия), изменение клеточного состава и реологических свойств (вязкости, свертывающей способности) крови, расстройства гемодинамики в большом круге кровообращения, нарушение функции почек и центральной нервной системы.
Характеристика гипоксии
Основная причина расстройств многих функций организма при отравлении пульмонотоксикантами – кислородное голодание. Так, на фоне развивающегося токсического отека легких содержание кислорода в артериальной крови снижается до 12 об.% и менее, при норме 18-20 об.%, венозной – до 5-7 об.% при норме 12-13 об.%. Напряжение СО2 в первые часы развития процесса нарастает (более 40 мм Hg). В дальнейшем, по мере развития патологии, гиперкапния сменяется гипокарбией. Возникновение гипокарбии можно объяснить нарушением метаболических процессов в условиях гипоксии, снижением выработки СО2 и способностью диоксида углерода легко диффундировать через отечную жидкость. Содержание органических кислот в плазме крови при этом увеличивается до 24-30 ммоль/л (при норме 10-14 ммоль/л).
Уже на ранних этапах развития токсического отека легких повышается возбудимость блуждающего нерва. Это приводит к тому, что меньшее, по сравнению с обычным, растяжение альвеол при вдохе служит сигналом к прекращению вдоха и началу выдоха (рефлекс Геринга-Брейера). Дыхание при этом учащается, но уменьшается его глубина, что ведет к уменьшению альвеолярной вентиляции. Снижается выделение двуокиси углерода из организма и поступление кислорода в кровь - возникает гипоксемия.
Снижение парциального давления кислорода и некоторое повышение парциального давления СО2 в крови приводит к дальнейшему нарастанию одышки (реакция с сосудистых рефлексогенных зон), но, несмотря на ее компенсаторный характер, гипоксемия не только не уменьшается, но напротив, усиливается. Причина явления состоит в том, что хотя в условиях рефлекторной одышки минутный объем дыхания и сохранен (9000 мл), альвеолярная вентиляция - снижена.
Так, в нормальных условиях при частоте дыхания 18 в минуту альвеолярная вентиляция составляет 6300 мл. Дыхательный объем (9000 мл : 18) – 500 мл. Объем мертвого пространства - 150 мл. Альвеолярная вентиляция: 350 мл х 18 = 6300 мл. При учащении дыхания до 45 и том же минутном объеме (9000) дыхательный объем уменьшается до 200 мл (9000 мл : 45). В альвеолы при каждом вдохе поступает только 50 мл воздуха (200 мл -150 мл). Альвеолярная вентиляция за минуту составляет: 50 мл х 45 = 2250 мл, т.е. уменьшается примерно в 3 раза.
С развитием отека легких кислородная недостаточность нарастает. Этому способствует все усиливающееся нарушение газообмена (затруднение диффузии кислорода через увеличивающийся слой отечной жидкости), а в тяжелых случаях - расстройство гемодинамики (вплоть до коллапса). Развивающиеся метаболические нарушения (снижение парциального давления СО2, ацидоз, за счет накопления недоокисленных продуктов обмена) ухудшают процесс утилизации кислорода тканями.
Таким образом, развивающееся при поражении удушающими веществами кислородное голодание может быть охарактеризовано, как гипоксия смешанного типа: гипоксическая (нарушение внешнего дыхания), циркуляторная (нарушение гемодинамики), тканевая (нарушение тканевого дыхания).
Гипоксия лежит в основе тяжелого нарушений энергетического обмена. При этом в наибольшей степени страдают органы и ткани с высоким уровнем энерготрат (нервная система, миокард, почки, легкие). Нарушения со стороны этих органов и систем лежат в основе клиники интоксикации ОВТВ удушающего действия.
Нарушение состава периферической крови
Значительные изменения при отеке легких наблюдаются в периферической крови. По мере нарастания отека и выхода сосудистой жидкости во внесосудистое пространство увеличивается содержание гемоглобина (на высоте отека оно достигает 200-230 г/л) и эритроцитов (до 7-9.1012/л), что может быть объяснено не только сгущением крови, но и выходом форменных элементов из депо (одна из компенсаторных реакций на гипоксию). Возрастает число лейкоцитов (9-11.109/л). Значительно ускорено время свертывания крови (30-60 с вместо 150 с в обычных условиях). Это приводит к тому, что у пораженных отмечается наклонность к тромбообразованию, а при тяжелых отравлениях наблюдается прижизненное свертывание крови.
Гипоксемия и сгущение крови усугубляют гемодинамические нарушения.
Нарушение деятельности сердечно-сосудистой системы
Сердечно-сосудистая система, наряду с дыхательной, претерпевает наиболее тяжелые изменения. Уже в раннем периоде развивается брадикардия (возбуждение блуждающего нерва). По мере нарастания гипоксемии и гиперкапнии развивается тахикардия и повышается тонус периферических сосудов (реакция компенсации). Однако при дальнейшем нарастании гипоксии и ацидоза сократительная способность миокарда снижается, капилляры расширяются, в них депонируется кровь. Артериальное давление падает. Одновременно усиливается проницаемость сосудистой стенки, что приводит к отеку тканей.
Нарушение деятельности нервной системы
Роль нервной системы в развитии токсического отека легких весьма значительна.
Непосредственное действие токсических веществ на рецепторы дыхательных путей и паренхимы легких, на хеморецепторы малого круга кровообращения может быть причиной нервно-рефлекторного нарушения проницаемости альвеолярно-капиллярного барьера. Дуга такого рефлекса представлена волокнами блуждающего нерва (афферентный путь) и симпатическими волокнами (эфферентный путь), центральная часть проходит в стволе мозга ниже четверохолмий. В эксперименте показано, что повышенное наполнение малого круга кровообращения и нарушение водно-солевого обмена у животных, отравленных дифосгеном, являются следствием рефлекторного усиления продукции гипофизом вазопрессина.
Динамика развития отека легких несколько различается при поражении разными веществами удушающего действия. Вещества с выраженным раздражающим действием (хлор, хлорпикрин и т.д.) вызывают более стремительно развивающийся процесс, чем вещества практически не вызывающие раздражения (фосген, дифосген и т.д.). Некоторые исследователи к веществам «быстрого действия» относят в основном те, которые повреждают преимущественно альвеолярный эпителий, «медленного действия» - поражающие эндотелий капилляров легких.
Обычно (при интоксикации фосгеном) отек легких достигает максимума через 16 - 20 часов после воздействия. На этом уровне он держится в течение суток - двух. На высоте отека наблюдается гибель пораженных. Если в этом периоде смерть не наступила, то с 3 - 4 суток начинается обратное развитие процесса (резорбция жидкости лимфатической системой, усиление оттока с венозной кровью), и на 5 - 7 сутки альвеолы полностью освобождаются от жидкости. Смертность при этом грозном патологическом состоянии составляет как правило 5 -10 %, причем в первые 3 суток погибает около 80 % от общего количества погибших.
Осложнениями отека легких являются бактериальная пневмония, формирование легочного инфильтрата, тромбоэмболия магистральных сосудов.
9.2. ОВТВ удушающего действия
9.2.1. Характеристика отдельных представителей
ОВТВ удушающего действия
9.2.1.1. Фосген
Фосген относится к группе галогенпроизводных угольной кислоты. Условием физиологической активности таких соединений является наличие связи галоген-карбонильная группа. Замещение одного из галогенов в молекуле соединения на водород или алкильный радикал приводит к резкому снижению пульмонотоксичности. Синтезированы хлор-, бром- и фторпроизводные угольной кислоты, токсичность которых близка. В большей степени требованиям, предъявлявшимся к ОВ, соответствовали хлорпроизводные. Помимо фосгена в качестве ОВ рассматривался трихлорметиловый эфир угольной кислоты (дифосген). Вещества обладают практически одинаковой биологической активностью. Принято считать, что действие дифосгена обусловлено расщеплением его молекулы на две молекулы фосгена при контакте с тканями легких.
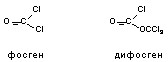
Фосген получен в 1812 г. английским химиком Деви, наблюдавшим взаимодействие хлора с оксидом углерода на солнечном свету, отсюда и название вещества (фосген: от греч. – светорожденный). Применен впервые как ОВ в 1915 г. Германией. Общее количество ОВ, синтезированного за период 1915 - 1918 гг. оценивают в 150000 т. Около 80% погибших в ходе 1й мировой войны от ОВ приходится на долю отравленных фосгеном. В настоящее время запасы фосгена и дифосгена, хранящихся на армейских складах, подлежат уничтожению. Однако фосген и его производные являются важным исходным продуктом синтеза пластмасс, синтетических волокон, красителей, пестицидов. Поэтому производство этого вещества во всех странах с развитой химической промышленностью неуклонно возрастает. Фосген является одним из токсичных продуктов термической деструкции хлорорганических соединений (фреоны, поливинилхлоридный пластик, тефлон, четыреххлористый углерод), что также необходимо учитывать при организации оказания помощи в очагах аварий и катастроф.
Физико-химические свойства
Дихлорангидрид угольной кислоты (фосген) - в обычных условиях – бесцветный газ с запахом гнилых яблок или прелого сена, в малых концентрациях обладает приятным фруктовым запахом. Газообразный фосген в 2,48 раза тяжелее воздуха. При температуре 00 С вещество представляет собой жидкость с плотностью 1,432, кипящую при +8,20 С, замерзающую при –1180 С. В воде растворяется плохо: в одном объеме воды – два объема газообразного фосгена (примерно 0,8%). Хорошо растворяется в органических растворителях и некоторых других соединениях: в ледяной уксусной кислоте, хлористом мышьяке, хлороформе и т.д. При взаимодействии с водой фосген гидролизуется до соляной и угольной кислот.
При случайном (аварии, катастрофы) или преднамеренном выбросе в окружающую среду формирует зоны нестойкого заражения.
Пути поступления и токсичность
Фосген действует только ингаляционно, оказывает специфическое действие на органы дыхания, а в момент контакта – слабое раздражающее (порой незаметное) действие на глаза и слизистые оболочки. Во внутренние среды не проникает, разрушаясь при контакте с легочной тканью. Запах фосгена ощущается в концентрации 0,004 г/м3. Пребывание в атмосфере, содержащей до 0,01 г/м3, без последствий возможно не более часа. Концентрация 1 г/м3 при экспозиции уже 5 мин более чем в 50% случаев ведет к смерти. Смертельная токсодоза (LCt50) составляет 3,20 г.мин/м3.
Основные проявления интоксикации
В тяжелых случаях течение отравления условно может быть разделено на четыре периода: воздействия ОВ, скрытый, развития токсического отека легких, разрешения отека.
В период воздействия выраженность проявлений интоксикации зависит от концентрации фосгена. ОВ в небольшой концентрации в момент контакта явлений раздражения обычно не вызывает. С увеличением концентрации появляются неприятные ощущения в носоглотке и за грудиной, затруднение дыхания, слюнотечение, кашель. Эти явления исчезают при прекращении контакта с ОВ.
Скрытый период характеризуется субъективным ощущением благополучия. Продолжительность его в среднем составляет 4-6 ч, но определяется тяжестью интоксикации и зависит от общего состояния организма в момент отравления, поэтому возможны отклонения в обе стороны (1-24 ч).
Основные проявления интоксикации отмечаются в третьем периоде –токсического отека легких, когда отечная жидкость выходит в альвеолы. Усиливается одышка (до 50-60 дыхательных актов в минуту), носящая инспираторный характер. Появляется кашель, постепенно усиливающийся и сопровождающийся выделением изо рта и носа большого количества пенистой мокроты. При перкуссии определяются опущение нижних границ легких и неоднородный перкуторный звук. Выслушиваются влажные хрипы разных калибров. По мере нарастания отека жидкость заполняет не только альвеолы, но также бронхиолы и бронхи. Максимального развития отек достигает к концу первых суток.
При благоприятном течении интоксикации с 3-4-го дня наступает период разрешения отека. Однако на этом фоне возможно присоединение вторичной инфекции и развитие пневмонии, что и может явиться причиной смерти в более поздние сроки (8-15-е сутки).
При вдыхании ОВ в малых концентрациях отек легких не развивается. Начальные проявления интоксикации включают головокружение, слабость, кашель, чувство сдавления в груди и диспное. Возможно развитие слезотечения, тошноты, головной боли. Эти явления исчезают в течение короткого времени после воздействия.
Механизм токсического действия
Попадая в дыхательную систему, вещество слабо задерживается в дыхательных путях вследствие низкой гидрофильности. Поражение легких является следствием прямого повреждения веществом клеточных структур аэрогематического барьера. По механизму токсического действия фосген относится к алкилирующим агентам, способным связываться с SH-, NH2- и СОО- группами биологических молекул. Взаимодействуя с альвеолоцитами II типа, токсикант повреждает их, угнетая активность ферментов синтеза фосфолипидов и сурфактанта. Поскольку период полуобмена сурфактанта у человека достаточно продолжителен (12-24 ч), увеличение силы поверхностного натяжения в альвеолах и их «спадание», обнаруживается только спустя несколько часов после ингаляции вещества. Проникая далее по градиенту концентраций в глубь альвеолярно-капиллярного барьера, фосген снижает жизнеспособность и метаболическую активность эндотелиальных клеток капилляров легких.
Важную роль в развитии патологии может играть действие вещества на окончания афферентных волокон блуждающего нерва, иннервирующего глубокие отделы дыхательной системы.
9.2.1.2. Хлор
Хлор был первым веществом, примененным на войне в качестве ОВ. 22 апреля 1915 г близ города Ипр германские части выпустили его из баллонов (около 70 т), направив поток газа, движимый ветром, на позиции французских войск. Эта химическая атака стала причиной поражения более чем 7000 человек. Позже вещество широко применялось на фронтах 1-й Мировой войны и потому клиника поражения хорошо изучена.
В настоящее время хлор как ОВ не рассматривается. Тем не менее миллионы тонн вещества ежегодно получаются и используются для технических нужд: очистки воды (2 - 6%), отбеливания целлюлозы и тканей (до 15%), химического синтеза (около 65%) и т.д. Хлор является наиболее частой причиной несчастных случаев на производстве.
Физико-химические свойства. Токсичность
Хлор - газ желтовато-зеленого цвета с характерным удушливым запахом, примерно в 2,5 раза тяжелее воздуха. Распространяясь в зараженной атмосфере, он следует рельефу местности, затекая в ямы и укрытия. Хорошо адсорбируется активированным углем. Химически очень активен. При растворении в воде взаимодействует с ней, образуя хлористоводородную и хлорноватистую кислоты. Является сильным окислителем. Нейтрализуется хлор водным раствором гипосульфита. Он сохраняется и транспортируется в сжиженном виде под повышенным давлением. В случае аварий на объектах производства, хранения, транспортировки и использования возможно массовое поражение людей.
Уже в минимальных концентрациях (0,01 г/м3) хлор раздражает дыхательные пути, действуя в более высоких концентрациях (более 0,1 г/м3), вызывает тяжелое поражение. Пребывание в атмосфере, содержащей хлор в концентрациях 1,5-2 г/м3, сопровождается быстрым (через 2 - 4 часа) развитием отека легких.
По данным А.А. Лихачева (1931) при регистрации гибели экспериментальных животных (собак) в течение трех суток LCT50 составляет около 70 г мин/м3.
Основные проявления интоксикации
В редких случаях (при ингаляции чрезвычайно высоких концентраций) смерть может наступить уже при первых вдохах зараженного воздуха. Причина смерти - рефлекторная остановка дыхания и сердечной деятельности. Другой причиной быстрой гибели пострадавших (в течение 20 - 30 минут после вдыхания вещества) является, ожег легких. В этих случаях окраска кожных покровов пострадавшего приобретает зеленоватый оттенок, наблюдается помутнение роговицы.
Чаще в случаях тяжелого отравления в момент воздействия пострадавшие ощущали резкое жжение в области глаз и верхних дыхательных путей, стеснение дыхания. Отравленный стремится облегчить дыхание, разрывая ворот одежды. Одновременно отмечается крайняя слабость, отравленные падают и лишаются возможности покидать пораженную зону. Практически с начала воздействия появляется надрывный, мучительный кашель, позже присоединяется одышка, причем в дыхании участвуют добавочные дыхательные мышцы. Пораженный старается занять положение, облегчающее дыхание. Речь невозможна. Иногда наблюдается рвота.
Через некоторое время после выхода из зоны поражения может наступить некоторое облегчение состояния (скрытый период), однако чаще (в отличие от поражения фосгеном) полная ремиссия не наступает: сохраняется кашель, болезненные ощущения по ходу трахеи и в области диафрагмы.
Через некоторое время (от нескольких часов до суток) состояние вновь ухудшается, усиливаются кашель и одышка (до 40 дыхательных актов в минуту), лицо приобретает синюшную (синий тип гипоксии), а в крайне тяжелых случаях пепельную (серый тип гипоксии), окраску. Над легкими прослушиваются хрипы. Пострадавший постоянно отхаркивает пенистую желтоватую или красноватую жидкость (более 1 л за сутки). Наблюдаются сильнейшие головные боли, температура тела понижается. Пульс замедлен. Артериальное давление падает. Пострадавший теряет сознание и погибает при явлениях острой дыхательной недостаточности. Если отек легких не приводит к гибели, то через несколько часов (до 48) состояние начинает улучшаться, отечная жидкость рассасывается. Однако заболевание постепенно переходит в следующий период - осложнений, во время которого обычно развиваются явления бронхопневмонии.
Как правило, отравленные, не погибшие в первые 24 часа после воздействия, выживают. Явления бронхита и пневмонии могут наблюдаться в течение нескольких недель, а легочная эмфизема оказывается стойким последствием интоксикации. Часто в качестве осложнения регистрируются длительные нарушения со стороны деятельности сердца.
Типичными проявлениями поражения умеренными концентрациями хлора являются увеличение сопротивления дыханию при сохранении диффузионной способности легочной ткани. Нормализация дыхательной функции у пострадавших возвращается к норме в течение нескольких месяцев.
В подавляющем большинстве случаев легких поражений хлором наблюдается полное восстановление здоровья.
Механизм токсического действия
Механизм повреждающего действия хлора на клетки дыхательной системы связывают с его высокой окислительной активностью, способностью при взаимодействии с водой образовывать соляную (резкое изменение рН среды и денатурация макромолекул) и хлорноватистую кислоты. Хлорноватистая кислота образует в цитозоле клеток хлорамины, имеющие достаточно высокую биологическую активность, может взаимодействовать с ненасыщенными связями жирных кислот фосфолипидов и образовывать пероксиды, блокировать сульфгидрильные группы олигопептидов и белков. Получены данные, что в реакциях хлорноватистой кислоты с биомолекулами образуется супероксидный радикал - инициатор процесса свободнорадикального окисления в клетках.
Данные о влиянии хлора на состояние биохимической системы легких весьма немногочисленны. Показано, что при ингаляции вещества в среднесмертельной токсодозе отмечается снижение в легких крыс содержания восстановленного глутатиона и аскорбиновой кислоты, а также активности глюкозо-6-фосфатдегидрогеназы, глутатионредуктазы, глутатионпероксидазы и каталазы.
9.2.1.3. Оксиды азота
Оксиды азота (закись - N2O; окись - NO; трехокись - N2O3; двуокись - NO2; четырехокись - N2O4; пятиокись - N2O5) входят в состав так называемых взрывных и пороховых газов, образующихся при стрельбе, взрывах, запуске ракет, оснащенных двигателями, работающими на твердом ракетном топливе. При этом содержание оксидов азота в воздухе может возрастать до 20-40%, что приводит к интоксикации, характер которой определяется составом взрывных газов. Наибольшее значение, с точки зрения опасности воздействия на человека, имеют диоксид (NO2) и монооксид (NO) азота.
При ингаляции оксиды азота представляют опасность уже в концентрации 0,1 г/м3, а при концентрации 0,5-0,7 г/м3 возможно развитие отека легких. Порог раздражающего действия при 4-х минутной экспозиции составляет 0,15 г/м3, при 15-ти минутной -0,09 г/м3 (Тиунов Л.А. и соавт.).
Наиболее типичным для оксидов азота является удушающее действие, приводящее к развитию отека легких. В основе действия лежит способность веществ активировать свободнорадикальные процессы в клетках, формирующих альвеолярно-капиллярный барьер. Так, NO2, взаимодействуя в водной среде с кислородом, инициирует образование супероксидных и гидроксильных радикалов, перекиси водорода. Действуя на глутатион, аскорбиновую кислоты, токоферол и т.д., токсикант повреждает низкомолекулярные элементы антирадикальной защиты клеток. В результате активируется перекисное окисление липидов и повреждаются биологические мембраны клеток, формирующих альвеолярно-капиллярный барьер. Атаке подвергаются и другие макромолекулы - инициируются процессы, лежащие в основе цитотоксичности (см. раздел «Общая токсикология»).
Вдыхание диоксида азота в очень высоких концентрациях приводит к быстрому развитию нитритного шока, часто заканчивающегося гибелью пострадавших. В основе нитритного шока лежит массированное образование в крови метгемоглобина (см. раздел «ОВТВ общеядовитого действия») и химический ожег легких. При ингаляции монооксида азота, происходит образование нитрозилгемоглобина с последующим превращением его также в метгемоглобин. Количество образовавшегося метгемоглобина при ингаляции оксидов азота в концентрациях до 0,15 г/м3 невелико и не играет существенной роли в проявлении токсических эффектов. При более высоких концентрациях роль метгемоглобинообразования в механизме развития патологии возрастает.
Наконец, в случае преобладания в газовой смеси монооксида азота развивается так называемая обратимая форма интоксикации. Поражение сопровождается одышкой, рвотой, падением артериального давления за счет сосудорасширяющего действия NO. Эти явления быстро проходят после удаления пораженного из зараженной атмосферы.
Таким образом, интоксикация оксидами азота, в зависимости от условий (концентрация и соотношение веществ во вдыхаемом воздухе), может развиваться либо по удушающему (токсический отек легких), либо по шокоподобному (метгемоглобинообразование, ожог легких), либо по обратимому (падение АД) типу.
9.2.1.4. Паракват
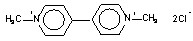
Паракват - 1,1-диметил,4,4-дипиридил хлорид, является контактным неселективным гербицидам.
В 1955 году его стали широко использовать в сельском хозяйстве. Основными поставщиками пестицида являются Китай, Тайвань, Италия, Япония, Великобритания и США. Применение ядохимиката разрешено более чем в 130 странах.
Физико-химические свойства. Токсичность
Паракват - кристаллическое вещество белого цвета, без запаха. Хорошо растворяется в воде и спиртах; температура кипения 300о С (при этом препарат разлагается). Применяется паракват в виде крупнодисперсного аэрозоля (300-600 мкм). После выседания аэрозольных частиц на почву агент быстро разрушается с образованием малотоксичных продуктов. Поэтому даже при интенсивном использовании ядохимиката не отмечено его накопления в окружающей среде.
Токсичность параквата для млекопитающих достаточно высока (табл. 24). Смертельная доза для человека составляет приблизительно 3-5 г/чел.
Таблица 24.
Токсичность (ЛД50) параквата для грызунов, мг/кг
Путь введения |
Крысы |
Мыши |
||
самцы |
самки |
самцы |
самки |
|
Перорально |
223 |
256 |
360 |
290 |
Подкожно |
27 |
32 |
41 |
37 |
Внутрибрюшинно |
25 |
27 |
4 |
- |
Токсикокинетика
Наиболее частой причиной отравления людей являются поступление параквата через рот. После приема вещество всасывается в тонком кишечнике (не более 20% от введенного количества) и распределяется в организме. Легкие активно захватывают паракват через механизм аккумулции биогенных аминов, метаболизм которых в основном проходит в легочной ткани.
Основные проявления интоксикации
Действуя в дозах выше среднелетальных, вещество поражает все жизненно важные органы (печень, почки, легкие). Развиваются: ожог слизистой желудочно-кишечного тракта, диаррея, повреждение паренхиматозных органов и острый токсический альвеолит. Характерна отсроченная гибель отравленных через несколько дней или недель от нарастающего фиброза легких.
Поражение легких при интоксикации паракватом протекает в две фазы. В первую - деструктивную (1 - 3 сутки) - наблюдается гибель и десквамация альвеолоцитов 1-го и 2-го типов, что становится причиной острого альвеолита, токсического отека легких. Во второй фазе - пролиферативной - происходит замещение альвеолоцитов кубовидными клетками, постепенное разрастание фиброзной ткани.
В механизме токсического действия параквата ведущую роль играет образование в результате его метаболизма клетками, накапливающими вещество, активного промежуточного продукта, инициирующего свободнорадикальный процесс. Повреждение мембран вследствие активации перекисного окисления липидов, сопровождается гибелью клеток, формирующих альвеолярно-капиллярный барьер. Наиболее чувствительны к параквату альвеолоциты I типа. Возможно, что в основе повреждения альвеолоцитов лежит не только активация ПОЛ, но и другие механизмы.
Важную роль в процессе разрастания соединительной ткани в легких играют альвеолярные макрофаги и нейтрофилы крови. Эти клетки, активированные паракватом, продуцируют специфические гликопротеины, усиливающие пролиферацию фибробластов и их фиксацию на базальной мембране альвеол.
Предотвратить накопление параквата в легких после его приема на практике не удается. Субстраты-конкуренты яда (цистамин, путресцин и т.д.) могут оказать эффект лишь в ранние сроки от начала интоксикации (первые 8-12 часов).
При отравлениях паракватом абсолютно противопоказана оксигенотерапия. Данное мероприятие достоверно ускоряет гибель отравленных. Только в случаях угрожающей жизни гипоксемии (РО2 в артериальной крови менее 40 мм Hg) возможна ингаляция кислорода.
9.2.2. Диагностика поражения ОВТВ удушающего действия
Первым шагом на пути выявления лиц, подвергшихся острому воздействию токсикантов, является констатация самого факта воздействия. В тех случаях, когда этот факт очевиден (в лицо солдату выброшена струя токсического агента), процедура носит формальный характер (регистрация случая). Однако значительно чаще это не простая задача.
Поскольку транзиторные токсические реакции быстро исчезают, а стойкие признаки острого ингаляционного поражения формируются постепенно, диагностика развивающейся патологии в ранние сроки представляет известную сложность. Рентгенографические изменения в легких в первые часы после воздействия ОВТВ отсутствуют; содержание газов в крови - в пределах нормы. Существуют косвенные признаки, позволяющие предположить возможность поражения пульмонотоксикантами. К их числу относятся: ожег кожи лица, слюнотечение, затруднение дыхания, кашель и т.д. Лиц, доставленных из зоны пожара (особенно при возгорании синтетических материалов) или взрыва в закрытом помещении всегда следует рассматривать как потенциально отравленных. Особое внимание следует уделять пострадавшим, находящимся в бессознательном состоянии, поскольку вероятность получить тяжелое отравление у них выше.
9.2.3. Медицинская защита
Медицинская защита от поражения веществами удушающего действия предполагает проведения целого комплекса мероприятий:
Специальные санитарно-гигиенические мероприятия:
- использование индивидуальных технических средств защиты (средства защиты органов дыхания) в зоне химического заражения.
Специальные лечебные мероприятия:
- своевременное выявление пораженных;
- применение средств патогенетической и симптоматической терапии состояний, угрожающих жизни, здоровью, дееспособности, в ходе оказания первой (само-взаимопомощь), доврачебной и первой врачебной (элементы) помощи пострадавшим.
- подготовка и проведение эвакуации
Оказание помощи
За всеми лицами, доставляемые из зон заражения ОВТВ удушающего действия устанавливается тщательное наблюдение. Периодически проводятся клинико-диагностические исследования (частота дыхания и пульса, анализ крови, рентгенография легких, газовый состав крови и т.д.). Показания к принятию решений по оказанию помощи пораженным представлены в таблице 25.
Таблица 25.
Показания к принятию решений по оказанию помощи пораженным
ОВТВ удушающего действия
Показания к госпитализации: - поражение в замкнутом пространстве - сохранение признаков поражения (кашель, одышка и т.д.) долее 4 часов - нарушение сознания - ожог кожи лица - загрудинные боли |
Показания к оказанию неотложной помощи: - угнетение сознания - гипоксия - снижение объёма форсированного выдоха |
Показания к интубации: - ларингоспазм - тяжелый отек гортани - острая дыхательная недостаточность, угрожающая жизни |
Оказание помощи при развивающемся токсическом отеке легких включает следующие мероприятия:
1. Снижение потребления кислорода (покой, тепло, назначение успокаивающих и противокашлевых средств).
2. Борьба с гипоксией (вынужденное положение тела, ингаляция противовспенивающих средств, кислородотерапия).
3. Профилактика отека (ингаляция и системное введение стероидных противовоспалительных препаратов; назначение антиоксидантов и др. препаратов).
4. Снижение объема крови, циркулирующей в малом круге кровообращения (вынужденное положение тела; форсированный диурез; жгуты на конечности).
5. Стимуляция сердечной деятельности.
6. Борьба с осложнениями (антикоагулянты; антибиотики).
Общая продолжительность лечения пострадавших - около 15 - 20 дней, осложненных форм - 45 - 55 дней.
Поскольку при экстремальных ситуациях пострадавшие часто имеют сопутствующие поражения (ожоги, шок) и нередко нуждаются в переливании большого количества жидкостей, оказание им помощи весьма затруднено.
Медицинские средства защиты
Антидоты ОВТВ удушающего действия отсутствуют. В качестве медицинских средств защиты (на догоспитальном этапе) используют препараты, предназначенные для профилактики или устранения (минимизации) развивающихся эффектов, угрожающих жизни, здоровью пострадавших, снижающих их дееспособность (табл. 26).
Таблица 26.
Медицинские средства защиты, применяемые при поражении
ОВТВ удушающего действия
Симптомы поражения |
Название препаратов, способ применения |
Болевой синдром |
Фентанил - 50 мкг/мл в/м Морфин 1% р-р - 1 мл в/м Промедол 2% р-р - 1 мл в/м |
Кашель |
Кодеин - 0,015 по 1 таб. 3 р/д |
Психомоторное возбуждение |
Феназепам - 0,0005; седуксен - 0,005 по 1 таб. 3 р/д Галоперидол - 0,0015 по 1 таб. 3 р/д Дроперидол - 0,25% р-р 1 - 10 мл в/м |
Затруднение дыхания |
Ментол 10% р-р в хлороформе - ингаляции Теофиллин ретард - 0,2 по 1 таб. 1 р/д Эуфиллин - 0,15 по 1 таб. 2-3 р/д Сальбутамол (ингаляция) - 2-3 р/д |
Спазм голосовой щели |
Атропин 0,1% р-р - 1 мл п/к |
Бронхоспазм |
Эуфиллин 2,4% р-р - 10 мл в/в (медленно) Алупент 0,5% р-р - 1 мл в/м |
Гипоксия |
Ингаляция кислорода и кислородо-воздушных смесей |
Отек легких |
Преднизолон - до 3000 мг в/в Дексаметазон - 160 мг р/о Дексаметазон-21-изоникотинат - ингаляции Беклометазон-дипропионат - ингаляции Аскорбиновая кислота 5% р-р - 5 мл 2 р/д в/м Гипосульфит натрия 2% р-р (аэрозоль) - ингаляция d-пенициламин - 0,3 по 2 таб. 4 р/д Кордиамин - 2 мл п/к Кофеин-бензоат натрия 20% р-р - 1 мл п/к Фуросемид - 40 мг в/в 2 р/д Оксигенотерапия с пеногасителями (ингаляция паров спирта) |
Кислородотерапия
Традиционно одним из важных элементов оказания помощи пораженным удушающими ядами является раннее применение кислорода. Уже достаточно давно было отмечено, что использование О2 (в том числе под положительным давлением) благоприятно сказывается на течении токсического отека легких (Савицкий Н.Н., 1938; Голиков С.Н., 1972 и др.). Считалось, что кислородная терапия должна быть ранней. Проводить ее необходимо до исчезновения признаков гипоксии.
В последние годы наметилась тенденция к пересмотру некоторых положений, касающихся применения кислорода при поражении удушающими веществами. Основанием для этого служат данные о повреждающем действии высоких концентраций О2 на легочную ткань (преимущественно за счет активизации свободнорадикальных процессов в клетках эндотелия легочных капилляров), способности кислорода провоцировать бронхоспазм, спазм сосудов малого круга кровообращения, а также данные, свидетельствующие об усилении токсичности некоторых удушающих ядов на фоне ингаляции кислорода. Отчетливое потенцирующее действие кислорода отмечено при экспериментальных поражениях хлором и паракватом, в меньшей степени при ингаляции оксидов азота.
В этой связи важен выбор оптимального режима ингаляции кислорода, позволяющего обеспечить эффективный газообмен при минимальной концентрации кислорода во вдыхаемой газовой смеси.
С учетом сказанного, после действия сильных прижигающих агентов (типа хлора) оказание помощи следует начинать не с ингаляции кислорода, а с ликвидации ларинго-, бронхоспазма и болевого синдрома, что нередко бывает достаточным для устранения гипоксии. Критериями необходимости оксигенотерапии являются клинические признаки дыхательной недостаточности - цианоз, тахипноэ, брадикардия, снижение АД, уменьшение РаО2 в артериальной крови ниже 65 мм Hg. По мнению Мартина и Кохеля (1988), при поражениях удушающими ядами не следует использовать газовые смеси, содержащие более 50-55% О2.
В очаге поражения и при транспортировке на этапах медицинской эвакуации ингаляции кислорода осуществляют с помощью кислородных ингаляторов КИ-4М и И-2. Оба прибора рассчитаны на кратковременное применение. Поскольку газообмен при отеке легких затруднен из-за наличия в воздухоносных путях отечной вспенившейся жидкости, наряду с оксигенотерапией используют вещества, повышающие поверхностное натяжение отечной жидкости и уменьшающие ее объем. К таким веществам, получившим название противовспенивающих, относятся этиловый спирт, 10% водный раствор коллоидного силикона, 10% спиртовой раствор антифомсилана и др. Эти средства применяют ингаляционно.
Кортикостероидные препараты
Назначение глюкокортикостероидов при поражениях ОВТВ удушающего действия преследует три основные цели:
- снижение выраженности обструкции дыхательных путей;
- уменьшение проницаемости альвеолярно-капиллярной мембраны;
- устранение нарушений гемодинамики.
В экспериментальных исследованиях с ингаляцией удушающих веществ (фосгена, оксидов азота) показано, что раннее использование кортикостероидов приводит к заметному снижению летальности, уменьшению частоты и степени выраженности токсического отека легких. Авторы работ рассматривают глюкокортикостероиды как главное средство лечения этих поражений, подчеркивается необходимость их возможно более раннего использования, рекомендуются высокие и очень высокие дозы препаратов.
Вместе с тем хорошо известны и опасности, связанные с использованием кортикостероидов, главная из которых состоит в повышении вероятности развития серьезных инфекционных осложнений. Некоторые авторы считают эту опасность столь существенной, что рекомендуют воздержаться от этих препаратов при некоторых формах поражения, в частности, при комбинации респираторных поражений с ожогами.
Преодоление противоречия лежит в возможности ингаляционного (преимущественно местного) применения препаратов. Так, по мнению Диллера (1984), условием успешной терапии поражения удушающими веществами, является, возможно, более раннее (в скрытом периоде) ингаляционное применение дексазона-21-изоникотината, причем только за первые сутки рекомендуется совершить до 250 ингаляций.
Оправдан ингаляционный способ введения такого аэрозольного препарата, как дексаметазон, со скоростью 150 ингаляций в течение первых 6 ч после поражения. При крайне тяжелой интоксикации или запоздалом лечении (развившемся отеке) переходят на парентеральное введение преднизолона.
Продолжается поиск альтернативных средств снижения альвеолярно-капиллярной проницаемости и предупреждения отека легких. В качестве таковых испытываются нестероидные противовоспалительные препараты, влияющие на метаболизм эйкозаноидов, простациклинов (диклофенак), антиоксиданты (большие дозы аскорбиновой кислоты, производные антрохинона, диметилсульфоксид, восстановленный глутатион, унитиол, витамины Е и А), ингибиторы протеаз (контрикал), ингибиторы NO-синтазы (L-нитроаргини), блокаторы кальциевых каналов (верапамил) и т.д.