Медицинская и клиническая генетика для стоматологов: учебник для вузов / Под ред. О.О. Янушевича., - 2009. - 400 с.
|
|
|
|
ГЛАВА 8. В РОЖДЕННЫЕ ПОРОКИ РАЗВИТИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Акуленко Лариса Вениаминовна
2.1. РАСЩЕЛИНЫ ГУБЫ И НЁБА (ТИПИЧНЫЕ РАСЩЕЛИНЫ ЛИЦА)
2.1.1. Распространенность, этиология и патогенез
Типичные расщелины лица являются наиболее распространенными среди всех видов ВПР, их удельный вес составляет 86,9%. К типичным расщелинам челюстно-лицевой области относят:
а) расщелины верхней губы;
б) расщелины нёба.
Популяционная частота типичных расщелин лица (верхней губы и нёба) составляет 1:1000-1:700 новорожденных в год. Среди новорожденных с типичными расщелинами лица преобладают мальчики (0,79 мальчиков и 0,59 девочек на 1000 новорожденных). У мужчин, как правило, более тяжелые формы патологии.
В большинстве случаев расщелины губы и нёба не являются изолированными пороками развития. Практически каждая пятая типичная расщелина является компонентом тяжелого синдрома. О наличии синдрома свидетельствуют дополнительные фенотипические или морфологические изменения. Так, если в 1970 г. насчитывали 15 синдромов, в фенотипическую картину которых входили типичные орофациальные расщелины, в 1972 г. - 72 синдрома, в 1976 г. - 117 синдромов, то в 2006 г. этот список включает уже более 600 синдромов.
Врожденные расщелины нёба могут быть разнообразной формы и протяженности. Щелинный дефект самой легкой степени имеет вид вдавливания слизистой, иногда могут быть разъединены только мышцы и кость при сохранении слизистой. Расщелины нёба часто являются продолжением боковой расщелины верхней губы и альвеолярного отростка, располагаясь между лобным и верхнечелюст-
ным отростками. Такие расщелины могут распространяться по всей длине нёба или занимать отдельные его участки, поэтому принято различать неполные и полные расщелины нёба.
Неполные расщелины называют несквозными - они могут захватывать только язычок или язычок и мягкое нёбо или частично твердое нёбо и оканчиваться позади резцового отверстия.
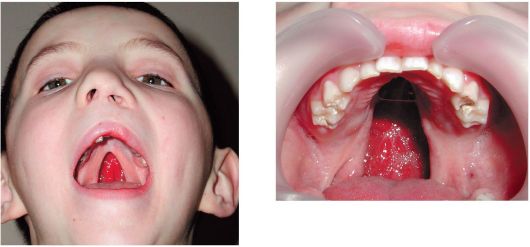 Рис. 2.1. Неполная расщелина нёба Рис. 2.2. Полная расщелина нёба
Рис. 2.1. Неполная расщелина нёба Рис. 2.2. Полная расщелина нёба
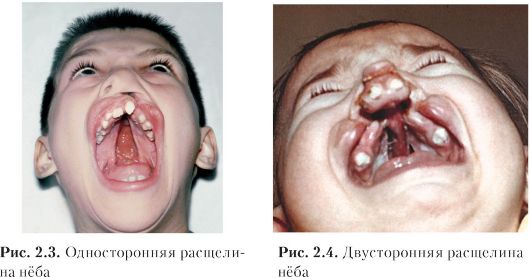
Расщелины, при которых щель с твердого нёба распространяется на альвеолярный отросток и верхнюю губу, называют полными, или сквозными, расщелинами. Расщелина нёба на протяжении от резцового отверстия до задней носовой ости может быть одноили двусторонней.
При односторонней расщелине сошник на одной стороне соединяется с нёбным отростком, на другой имеется щель, через которую сообщаются носовая и ротовая полости. Если левая половина нёбной пластинки соединена с сошником, то будет правосторонняя расщелина, если правая - то левосторонняя.
При двусторонней расщелине обе носовые полости сообщаются с полостью рта, а нижний край сошника остается свободным посредине расщелины и располагается на уровне несросшихся нёбных пластинок, реже выше их.
 2.1.2. Классификация и характеристика типичных расщелин лица
2.1.2. Классификация и характеристика типичных расщелин лица
По морфологической характеристике расщелин выделяют.
1. Расщелины верхней губы:
а) врожденная скрытая расщелина верхней губы (одноили двусторонняя);
б) врожденная неполная расщелина верхней губы без деформации костно-хрящевого отдела носа (одноили двусторонняя) и с деформацией костно-хрящевого отдела носа (одноили двусторонняя);
в) врожденная полная расщелина верхней губы (одноили двусторонняя).
2. Расщелины нёба:
а) врожденные расщелины мягкого нёба скрытые, неполные и полные;
б) врожденные расщелины мягкого и твердого нёба скрытые, неполные и полные;
в) врожденные полные расщелины мягкого и твердого нёба и альвеолярного отростка (одно- и двусторонние);
г) врожденные расщелины альвеолярного отростка и переднего отдела твердого нёба неполные (одноили двусторонние) и полные (одноили двусторонние).
Расщелины нёба встречаются в сочетании с расщелинами верхней губы, при этом разные формы расщелин губы могут сочетаться с различными формами расщелин нёба. Первые две группы расщелин нёба из приведенной классификации некоторые авторы рассматривают как расщелины вторичного нёба, четвертую группу в сочетании с расщелиной верхней губы - как расщелину первичного нёба, третью группу - как расщелины первичного и вторичного нёба.
При расщелинах губы и нёба наблюдаются резкие изменения костного скелета лица, а также неправильное расположение межчелюстной кости и расположенных в ней зубов. Иногда количество зачатков бывает уменьшено или они отсутствуют (анодентия). Деформация зубной дуги и нёбных пластинок может сочетаться с недоразвитием верхней челюсти (микрогнатией).
Сужение верхней челюсти чаще бывает врожденным и по мере роста ребенка степень его увеличивается. Врожденная деформация верхней челюсти при расщелине нёба может сочетаться с деформацией нижней.
В прошлом, когда расщелины губы и нёба вызывали гибель детей в первые годы жизни, практически все имеющиеся в популяции новорожденные с аутосомно-доминантными синдромами появлялись в результате новых мутаций. В настоящее время в связи со значительным улучшением хирургической техники и проведением целой системы реабилитационных мероприятий повышается число оперированных лиц с аутосомно-доминантными синдромами, вступающих в брак и передающих мутантных ген своим детям.
С генетической точки зрения типичные ВПР орофациальной области весьма гетерогенны. В основе их происхождения могут лежать как моногенные, так и хромосомные и полигенные дефекты.
Для аутосомно-доминантных мутаций характерно увеличение среднего возраста родителей, особенно отцов. Средний возраст отцов детей с различными аутосомно-доминантными синдромами составляет 32,7 + 7,4 года, что на 5 лет выше среднего возраста отцов детей в общей популяции. Кровное родство родителей, определяемое по коэффициэнту инбридинга или по «брачной дистанции» (расстоянию от места рождения мужа до места рождения жены), при аутосомно-дополнительных синдромах не имеет значения.
При аутосомно-рецессивных синдромах ребенок с пороком рождается от двух здоровых родителей, гетерозиготных носителей аномального гена. Риск для другого ребенка в этой семье составляет, как
и для первого, 25%, тогда как риск для детей пробанда с расщелиной минимальный. Естественно, что возраст родителей и номер пробандовой беременности при таких синдромах не имеет значения. В то же время «брачная дистанция» значительно уменьшена. В ряде случаев родители больного ребенка являются кровными родственниками. Частота новых рецессивных мутаций ничтожно мала, практически всегда родители ребенка с таким синдромом гетерозиготны.
Наиболее редко встречаемыми моногенными формами расщелин губы и нёба являются сцепленные с полом синдромы. Чаще встречаются Х-сцепленные мутации, при которых женщина является непораженной носительницей мутантного гена. В этом случае в родословной соответствующие дефекты обнаруживаются у мужчин. При Х-сцепленном доминантном наследовании синдром выявляется у гетерозиготных женщин, а поражение гемизиготных мужчин настолько резко выражено, что, как правило, несовместимо с внеутробным существованием.
Расщелины губы и нёба могут возникать как один из компонентов множественных пороков развития при хромосомных аномалиях. Общими признаками всех синдромов хромосомной этиологии служат пренатальная гипоплазия, симметричность поражений и олигофрения. Такие дети с расщелиной губы и нёба являются клинически наиболее тяжелыми. Расщелины губы и нёба неспецифичны для какого-либо одного хромосомного синдрома. Они возникают при аномалиях 50% хромосом (1; 3; 4; 5; 7; 10; 11; 13; 14; 18; 21 и Х), причем как при делециях, так и транслокациях. Это не означает, что любой ребенок, например с синдромом Дауна, имеет расщелину губы и нёба, но частота возникновения расщелины при синдроме Дауна в 10 раз превышает эту частоту в общей популяции.
Для мультифакториально наследуемых расщелин губы и нёба характерны общие для всех мультифакториальных заболеваний признаки. Для возникновения таких форм необходимо наличие генетической подверженности (предрасположенности) и воздействие каких-либо неблагоприятных факторов среды, способствующих реализации подверженности в порок развития. Неблагоприятные условия среды вне зависимости от определенного генетического фона не способны вызвать появление таких синдромов. Характерным признаком такого наследования является различие «порога подверженности» для мужчин и женщин (формирование порока происходит лишь тогда, когда «концентрация генов» превосходит какую-то
определенную величину - «порог»). Суммарный эффект генов, способный вызвать расщелину (как и любой другой порок) у представителей одного пола, например у мужчин, оказывается недостаточным, чтобы вызвать его у лиц женского пола. В связи с этим частота пораженных девочек и мальчиков при расщелине губы и нёба мультифакториальной природы различна, тогда как при моногенных формах (за исключением Х-сцепленных, которых, как правило, крайне мало). Этот показатель у мужчин и женщин одинаков.
При мультифакториальных расщелинах губы и нёба у родителей могут быть обнаружены микропризнаки - проявление действия аномальных генов. К истинным микропризнакам, встречающимся у родителей детей с мультифакториальной расщелиной губы и нёба, относятся:
1) при расщелине губы - короткое нёбо, ассиметрия крыла носа, девиация оси носа, прогнатия, атипичная форма зубов;
2) при расщелине нёба - короткое нёбо, атипичная форма зубов, диастема, прогения, расщепления язычка.
Анализ указанных микропризнаков свидетельствует о возможном различии генетической этиологии расщелин губы и расщелин нёба, поскольку для расщелин губы характерны такие микропризнаки, как прогнатия и девиация оси носа, а для расщелины нёба - прогения, диастема и расщепление язычка.
Наконец, описана группа синдромов с расщелиной губы и нёба, возникновение которых связано с конкретными средовыми факторами. Эти синдромы можно разделить на две группы:
• синдромы, возникающие в результате тератогенных воздействий (например, талидомидный или фетально-алкогольный);
• синдромы, которые возникают в результате неспецифических воздействий различных факторов, реализующихся через общий патологический механизм (например, через «сосудистый фактор», ведущий к гипоксии и некрозу).
В настоящее время описаны шесть специфических тератогенных синдромов с расщелиной губы и нёба:
1) фетально-алкогольный;
2) талидомидный;
3) аминоптериновый;
4) гидантоиновый;
5) синдром амнеотической связки;
6) триметадионовый.
Для неспецифических синдромов характерно воздействие тех же факторов, которые являются «факторами риска» реализации наследственного предрасположения при мультифакториальных расщелинах губы и нёба. К ним относятся:
• повышение температуры тела беременной;
• витаминная недостаточность;
• дефицит микроэлементов (меди);
• прием лекарственных препаратов с мутагенной активностью, а также стероидных гормонов, андрогенов, эстрогенов, инсулина, адреналина;
• инфекционные заболевания матери;
• сахарный диабет;
• гинекологические заболевания.
Чрезвычайно важное значение имеет описание фенотипа больного ребенка.
2.1.3. Наиболее распространенные моногенные синдромы с расщелиной губы и нёба
Аутосомно-доминантные синдромы
Синдром Гольденара - расщелина губы и нёба, множественные базально-клеточные карциномы, кисты челюсти, аномалия скелета.
Синдром Горлина - расщелина губы и нёба, односторонняя дисплазия ушной раковины, односторонняя гипоплазия нижнечелюстной ветви, различные эпибульбарные дермоиды, аномалии позвоночника, пороки сердца, аномалии почек и гениталий.
Синдром Фрера-Майя - расщелина губы и нёба, макроцефалия, гипертелоризм, плоский нос, перекрученный завиток, мезомелия, клинодактилия, аномалии позвоночника и гениталий.
Синдром акроостеолиза - расщелина нёба, «растворение» концевых фаланг с утолщением пальцев, низкий рост, кифоз, вальгусная деформация голени, микрогнатия, долихоцефалия, преждевременное выпадение зубов.
Синдром Ван-дер-Вуда - расщелина губы и нёба, губные ямки.
Синдром ключично-черепной дисплазии - расщелина нёба, широкий свод черепа, незаращенные роднички, маленькое лицо, червеобразные кости, лишние зубы, отсутствие или гипоплазия ключиц, другие аномалии скелета.
Аутсомно-рецессивные синдромы
Синдром Юберга-Хайтворда - расщелина губы и нёба, микроцефалия, гипопластичные дистально расположенные большие пальцы рук, короткие лучевые кости.
Синдром Меккеля - расщелина губы и нёба, полидактилия, поликистоз почек, энцефалоцеле, пороки сердца и другие аномалии.
Синдром Бикслера - расщелина губы и нёба, гипертелоризм, микроотия, атония почек, врожденные пороки сердца, отставание в росте.
Криптофальм - расщелина губы и нёба, криптофальм, ненормальная лобная линия роста волос, различная синдактилия на руках и ногах, колобома крыльев носа, аномалии мочеполовой системы.
Цереброкостомандиблярный синдром - расщелина нёба, микроцефалия, дефект ребер.
Синдром Кристиана - расщелина нёба, краниосиностозы, микроцефалия, артрогрипоз, приведенный большой палец руки.
2.2. НЕТИПИЧНЫЕ РАСЩЕЛИНЫ ЧЕРЕПНО-ЛИЦЕВОЙ ОБЛАСТИ
2.2.1. Распространенность, этиология и патогенез
Нетипичные расщелины черепно-лицевой области представлены огромным количеством видов, большинство из которых могут быть отнесены к одной из трех групп:
1) черепно-лицевые расщелины;
2) боковые лицевые расщелины;
3) орбито-верхнечелюстные расщелины.
В популяции нетипичные расщелины распространены намного реже по сравнению с расщелинами губы и нёба. Их частота, по данным разных авторов, варьирует от 1,9 до 6,8 на 100 тыс. новорожденных.
Нетипичные расщелины черепно-лицевой области могут быть как изолированными, так и компонентами наследственных синдромов, как односторонними, так и двусторонними, как полными, так и неполными.
Нетипичные расщелины черепно-лицевой области считаются пороками экзогенной природы, хотя их происхождение связывают с воздействием тех же факторов, которые являются факторами реали-
зации наследственного предположения при мультифакториальных расщелинах губы и нёба:
• воздействие радиоактивного излучения во время беременности;
• материнский метаболический дисбаланс (повышение температуры тела, дефицит витаминов и микроэлементов, в частности меди, маловодие, эндокринопатии, в частности сахарный диабет и дисфункции щитовидной железы);
• инфекционные заболевания во время беременности;
• прием лекарственных препаратов с мутагенной активностью (противосудорожных, антиметаболитов, транквилизаторов, стероидных гормонов и др.).
В свете современных представлений патогенез нетипичных расщелин черепно-лицевой области связывают с системными нарушениями в границах 1 и 2 жаберных дуг в период эмбрионального развития. Как известно, в течение первых 4 нед эмбриогенеза жаберная дуга раздваивается и формирует скулу и верхнюю челюсть. К 6-й неделе отростки нижней челюсти соединяются, образуя нижнюю челюсть. Отростки верхней челюсти встречаются с шаровидными отростками, формируя верхнюю губу и ноздри. В этот же период на хвостовой границе 1-й жаберной дуги и головной границе 2-й жаберной дуги появляются три бугорка, формируя внешнее ухо. Из 1-й жаберной дуги формируются козелок и голень завитка ушной раковины, наковальня и молоточек среднего уха. Из 2-й жаберной дуги формируются стремя и остальные составляющие внешнего уха. К 8-й неделе лицевые расщелины эмбриона закрываются, оформляются губы и рот. Отростки верхней челюсти и боковые отростки носа оформляются и появляются носослезные бороздки. Любой из перечисленных выше экзогенных факторов может повлиять на процесс срастания или развития эмбриональных структур, что в конечном итоге приводит к формированию расщелин.
В последние годы высказываются предположения о том, что формирование расщелин лица обусловлено нарушениями генетических механизмов апоптоза поверхностных эпителиальных клеток, которые приводят к изменениям соотношения эпителиального барьера и мезенхимы. Мезенхима, свободно проникая в пространство между отростками, нарушает развитие сосудистой сети внутри и между ними и препятствует, таким образом, их сращению.
Однако истинные механизмы формирования лицевых расщелин еще до конца не изучены. Это обстоятельство затрудняет создание системы терминологии и классификации нетипичных расщелин черепно-лицевой области, что, в свою очередь, создает проблемы во взаимопонимании между специалистами, занимающимися лечением, профилактикой и реабилитацией этой категории больных.
В литературе описан ряд врожденных деформаций черепно-лицевой области и синдромов, проявляющихся нетипичными расщелинами, в частности:
• косая расщелина лица;
• поперечная расщелина лица (или макростома);
• синдром срединной расщелины лица (фронтоназальная дисплазия);
• срединная расщелина носа;
• синдром Пьера-Робена;
• синдром Гольденхара (фацио-аурикуло-вертебральный синдром);
• синдром Тричера-Коллинза (нижнечелюстно-лицевой дизостоз);
• синдром Франческетти-Коллинза (челюстно-лицевой дизостоз);
• синдром Кроузона (черепно-лицевой дизостоз);
• черепно-ключичный дизостоз.
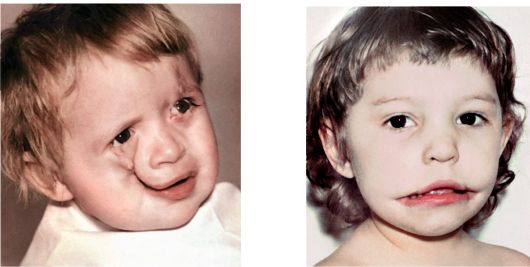 Рис. 2.5. Косая расщелина лица Рис. 2.6. Поперечная расщелина
Рис. 2.5. Косая расщелина лица Рис. 2.6. Поперечная расщелина
лица (или макростома)
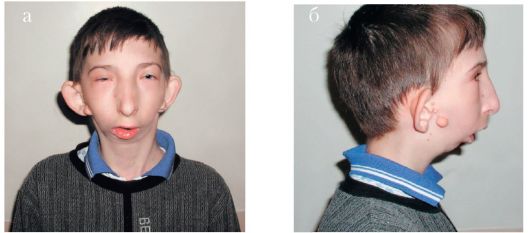 Рис. 2.7 а, б. Синдром Пьера-Робена
Рис. 2.7 а, б. Синдром Пьера-Робена
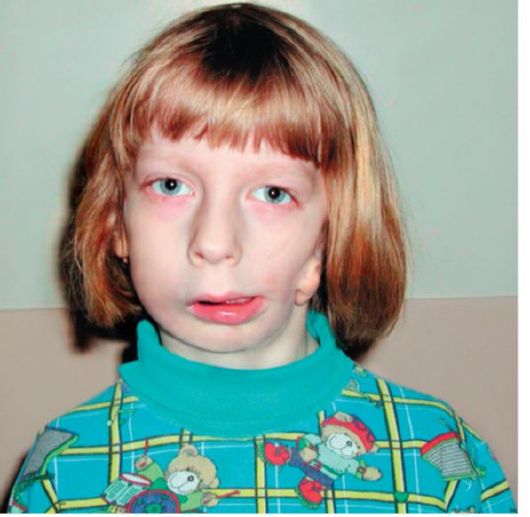 Рис. 2.8. Синдром Гольденхара
Рис. 2.8. Синдром Гольденхара
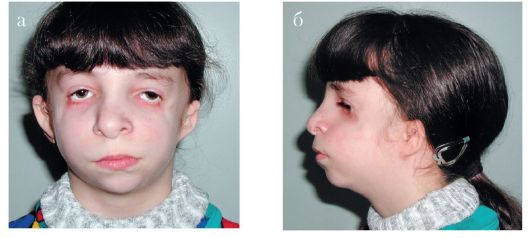 Рис. 2.9 а, б. Синдром Франческетти-Коллинза
Рис. 2.9 а, б. Синдром Франческетти-Коллинза
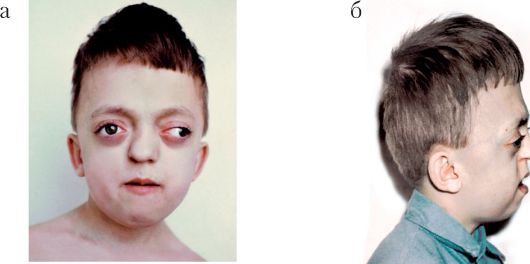 Рис. 2.10 а, б. Синдром Кроузона
Рис. 2.10 а, б. Синдром Кроузона
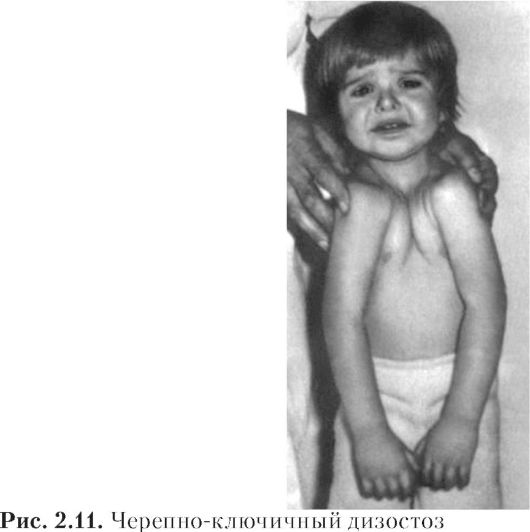 2.2.2. Клинико-анатомические характеристики нетипичных расщелин черепно-лицевой области
2.2.2. Клинико-анатомические характеристики нетипичных расщелин черепно-лицевой области
Общей чертой для всех нетипичных ВПР черепно-лицевой области является дисплазия и/или недоразвитие тканей и органов лица, влекущее за собой функциональные и эстетические нарушения.
Косая расщелина лица - тяжелая врожденная патология, возникающая в результате несращения (полного или неполного) носолобного и верхнечелюстного бугров в период эмбрионального развития. Расщелина может быть полной и неполной, одно- и двусторонней. Чаще встречаются неполные косые расщелины лица.
Клинически расщелина начинается от верхней губы (справа или слева от фильтрума) и далее продолжается по направлению к нижнему веку и верхненаружному краю орбиты. Если расщелина неполная, она затрагивает только ткани верхней губы, а далее, по ходу расщелины, определяется недоразвитие мягких и твердых тканей лица в виде втянутой борозды от верхней губы до нижнеглазничного края орбиты. Как правило, наблюдается колобома век и, как результат, ложный экзофтальм. Косая расщелина лица часто сочетается с другими формами патологии лица: расщелиной нёба, гипертелоризмом, аномалией ушных раковин и др.
Поперечная расщелина лица (макростома) бывает одно и двусторонней. Она - результат несращения верхнечелюстного и нижнечелюстного бугров в период эмбрионального развития. Клинически патология проявляется в виде макростомы различной степени выраженности, при этом расщелина начинается от угла рта и продолжается далее по направлению к мочке уха. Макростома может быть как изолированным пороком развития, так и симптомом некоторых врожденных синдромов.
Синдром срединной расщелины лица (фронтоназальная дисплазия). Тип наследования не определен. Популяционная частота тяжелых форм составляет 1:100 000 новорожденных.
Клиническими проявлениями синдрома являются: гипертелоризм и дефекты срединных структур черепа, варьирующие от скрытой расщелины костей черепа до мозговой грыжи. Отмечается клиновидный рост волос на лбу («мыс вдовы»). В зависимости от степени выраженности расщелин костей черепа различают три формы дисплазии.
1. Гипертелоризм, широкое основание носа и открытая расщелина носа и губы, иногда с раздвоением его кончика.
2. Гипертелоризм, широкое основание носа и открытая расщелина носа и губы; возможна расщелина нёба.
3. Тотальная расщелина носа, отсутствие крыльев носа, деформации глазниц.
В ряде случаев встречается брахицефалия, микрофтальмия, эпикант, колобомы век, врожденная катаракта, преарикулярные кожные выросты, низко расположенные ушные раковины, иногда проводящая глухота, клинодактилия, камптодактилия, крипторхизм, липомы и дермоиды.
Срединная расщелина носа образуется в результате нарушения слияния носовых пластинок носолобного бугра в период эмбрионального развития. Клинически патология проявляется в виде раздвоения кончика носа и небольшой бороздки, идущей вверх по спинке носа, вследствие расхождения крыльных хрящей. Кончик носа широкий, плоский, перегородка носа укорочена. Иногда скрытая расщелина распространяется на кости носа и лба. Переносица у этих больных широкая, уплощенная, а через кожу можно пальпировать костную расщелину. Глазницы у этих больных расположены широко (гипертелоризм). У всех больных имеется типичное клиновидное разрастание волос по средней линии лба. Срединные расщелины носа могут сочетаться с аномалиями зубов верхней челюсти, расщелиной верхней губы, врожденными свищами губ и другой врожденной патологией.
Синдром Пьера-Робена. Клинически патология проявляется в виде триады симптомов: расщелина нёба по средней линии, микрогения или недоразвитие нижней челюсти и глоссоптоз. Все симптомы выявляются сразу же после рождения ребенка. Степень выраженности этих симптомов может быть различной - от легкой до тяжелой. У новорожденных возможно развитие дислокационной асфиксии при положении ребенка на спине. Это наиболее тяжелое функциональное нарушение может привести к гибели ребенка. Характерны также цианоз и приступы асфиксии во время кормления ребенка. Обычно у этих детей имеется склонность к рвоте и, как следствие, дистрофия и высокая летальность.
Синдром Гольденхара (фацио-аурикуло-вертебральный синдром). Наследуется по аутосомно-доминантному типу. Локализация гена не установлена. Характерными признаками являются: эпибульбарные дермоиды (односторонние), субконъюнктивальные липодермоиды или липомы, колобомы верхнего века, дефекты глазодвигательных мышц, антимонголоидный разрез глаз, микрокорнеа, колобома радужки, микрофтальм, косоглазие, анофтальмия, атрезия радужки и катаракта. Ушные раковины уменьшены в размерах, деформированы, аномально расположены, атрезия слухового прохода, аномалии
среднего уха, гипоплазия верхней и нижней челюстей, гипоплазия отростков нижней челюсти, макростомия, открытый прикус, высокое арковидное нёбо, расщелина нёба, расщелина язычка и добавочные уздечки. В 40% случаев выявляются аномалии позвонков, сколиоз, spina bifida, аномалии ребер, косолапость. В 30% случаев наблюдаются пороки сердца, умственная отсталость, гипоплазия или аплазия легких, затылочная мозговая грыжа аномалии почек, конечностей, пренатальная гипотрофия.
Синдром Тричера-Коллинза (нижнечелюстно-лицевой дизостоз). Наследуется по аутосомно-доминантному типу. Ген локализован в хромосоме 5q32-5q33. Клинические симптомы: дисплазия ушей, аурикулярные ямки/фистулы, аурикулярные выросты мягких тканей (папилломы), отсутствие слухового прохода, кондуктивная и нейросенсорная глухота, отсутствие ресниц, колобома век, антимонголоидный разрез глаз, атрезия/стеноз хоан, уплощенная скуловая кость, микрогнатия, макростомия, расщелина нёба, врожденный неклассифицированный порок сердца, трахео-пищеводня фистула, ректо-вагинальная фистула, атрезия ануса.
Синдром Франческетти-Коллинза (челюстно-лицевой дизостоз). Болезнь часто (в 48,5% описанных случаев) носит семейный (наследственный) характер. Его распространенность составляет 1:10 тыс. новорожденных. Характерными признаками синдрома являются: колобома верхнего века и отсутствие 2/3 ресниц нижнего века; отсутствие подглазничной впадины у 1/3 пациентов и выход сосудисто-нервного пучка непосредственно в подкожные ткани; отсутствие скуловой кости, расщелина и гипоплазия жевательной и височной мышц, недоразвитие нижней челюсти; антимонголоидный разрез глаз (глазки «домиком»); аномалии зубов и прикуса; недоразвитие ушных раковин; атрезия наружных слуховых проходов с частичной или полной глухотой; возможны макростома и ушные придатки; иногда дополнительно встречаются срединная расщелина нёба, расщелина верхней губы.
Черепно-лицевой дизостоз (синдром Кроузона). В развитии заболевания существенную роль играет наследственный фактор. Мозговой череп почти нормален или несколько уменьшен и деформирован. Швы облитерированы, заращены. Основание черепа укорочено. Имеется резкое недоразвитие верхней челюсти, глазниц, скуловых костей. В результате этого определяется ложный экзофтальм, причем глаза выпячены вперед и в стороны, т.е. расходятся.
Из-за резкого недоразвития верхней челюсти выявляются скученность, ретенция, дистопия и другая патология со стороны зубов и зубного ряда верхней челюсти, а также ложная прогения. Иногда наблюдаются аномалии внутреннего и среднего уха.
Черепно-ключичный дизостоз. Заболевание может иметь наследственный характер. Клинически характеризуется увеличением мозговой и уменьшением лицевой части черепа. У больного лоб большой и широкий, а лицо маленькое. Кости среднего отдела лица, особенно верхняя челюсть, недоразвиты. Поскольку нижняя челюсть имеет нормальные размеры, формируется ложная прогения. Для патологии характерны множественные пороки развития постоянных зубов (адентия, ретенция и др.). Кроме этого, у больных имеется недоразвитие или аплазия ключиц. В связи с этим плечевой пояс имеет патологическую подвижность - больной может сблизить впереди туловища оба плеча.
Черепно-лицевые расщелины, встречающиеся при вышеуказанных клинических синдромах, представлены огромным количеством видов, отличающихся различной степенью тяжести. До конца 1960-х годов список названий расщелин черепно-лицевой области включал целый ряд терминов, часто относящихся к одному и тому же ВПР.
С конца 60-х годов прошлого века началось бурное развитие и внедрение в практику хирургических методов лечения врожденной черепно-лицевой патологи, что потребовало систематизации накопленного клинического материала и разработки рабочей классификации, способной удовлетворить хирурга-стоматолога в правильном выборе хирургического и другого лечения этих больных. Был предложен целый ряд классификаций: Американской Ассоциации реабилитации Расщелин Нёба (ААРРН), Бу-Чай и Мориана; Карфика; аномалий средней части лица и др., однако ни одна из этих классификаций не соответствовала требованиям универсальной рабочей классификации, которая учитывала бы весь спектр разнообразия этих редких аномалий.
Наконец, в 1973 г. на II Международном конгрессе по расщелинам нёба П. Тесьер предложил уникальную классификацию черепнолицевых расщелин, которая получила признание специалистов во всем мире. Опираясь на собственный клинический опыт и анализ существующих концепций, автор создал анатомическую классификацию черепно-лицевых расщелин, построенную по принципу соотношения расщелины и глазницы, с учетом состояния костных
Таблица 2-1. Анатомическая классификация черепных и лицевых расщелин (ЧЛР), по Tessier Р.
Нумерация ЧЛР | Топографическое название ЧЛР | Деформации костей черепа и мягких тканей | Дифференциальный диагноз |
?0 | Центральная черепно-лицевая расщелина | Расщелина проходит через среднюю линию лица, лобную кость, верхнюю челюсть, среднюю линию носа, формируя раздвоение черепа, центральное энцефалоцеле, раздвоение перегородки носа, расщелину носа и губы | Со всеми случаями гипертелоризма |
? 1 | Парацентральная черепно-лицевая расщелина | Расщелина проходит через лобную кость, обонятельные каналы решетчатой пластинки и решетчатой кости, формируя гипотелоризм, между носовой костью и лобным отростком верхней челюсти. На мягких тканях расщелина проходит через купол хрящей крыльев носа и в некоторых случаях - через альвеолы и губу, как при «заячьей губе» | С расщелиной ? 13 |
?2 | Парацентральная черепно-лицевая расщелина | На костях черепа расщелина проходит через боковую массу этмоидальной кости, формируя гипертелоризм. Точную локализацию расщелины на лобной кости трудно определить из-за утолщения последней и увеличения лобных пазух. На мягких тканях расщелина проходит между хвостом и основой крыльев носа, а на губе проявляется как обычная «заячья губа» | С расщелинами: ? 1, ? 3, ? 12 |
Продолжение табл. 2-1
?3 | Боковая «средняя» расщелина верхней челюсти и глазницы | Расщелина проходит через слезную часть нижнего века по наклонной через слезные каналы. Часто полностью отсутствует лобный отросток верхней челюсти и центральная стенка гайморовой пазухи, укорочен нос и искривлены крылья носа. Расщелина распространяется вокруг основания крыльев носа, носогубной ямки, проходя через альвеолы и губу, как при «заячьей губе» | С расщелинами ? 10, ? 11 |
?4 | Центральная расщелина верхней челюсти и глазницы | Расщелина проходит вертикально через слезную часть нижнего века, подглазничное отверстие и дно глазницы (ближе к середине подглазничного нерва), гайморову пазуху и щеку (создавая экстрофию гайморовой пазухи), продолжается через губу посредине между выступом фильтра и губной ямкой. Основным отличием данной расщелины от ? 3 является наличие перегородки между носовой впадиной и гайморовой пазухой | С расщелинами ? 2, ? 3, ? 12 |
?5 | Боковая расщелина глазницы и верхней челюсти | Расщелина проходит между средней и боковой третью нижнего века. На щеке выглядит как глубокая морщина, а на губе проходит ближе к губной спайке. На костях черепа расщелина проходит через подглазничное отверстие, дно глазницы и верхнюю челюсть сбоку от подглазничного нерва и гайморовой пазухи, продолжается через альвеолы позади коренного зуба в области, находящейся перед коренным зубом | С черепной расщелиной ? 9 |
Продолжение табл. 2-1
?6 | Верхнечелюстноскуловая расщелина с колобомой нижнего века(относится к синдрому ФранческеттиКоллинза) | Расщелина проходит между верней челюстью и скуловой костью, открывает глазницу. Следствием этого является короткая верхняя челюсть, высокое нёбо и атрезия хоан. На щеке наблюдается вертикальная склеродермичная морщина (в форме шрама), направленная к углу рта или угла нижней челюсти. Эта расщелина часто сочетается с расщелиной ? 5 | С расщелинами ? 7, ?8 |
?7 | Височно-скуловая расщелина (относится к синдрому ФранческеттиКоллинза) | Является наиболее ярко выраженной боковой черепно-лицевой расщелиной. Лицевые деформации включают макростому (за счет расширения расщелины к углу рта) и предушные полипы. Отсутствуют скуловая дуга, мыщелок, клювовидный отросток. Верхняя челюсть короткая, альвеолы иногда гипопластичны. В области большого коренного зуба и между бугром верхней челюсти и крыловидным отростком наблюдается неполная расщелина. Аномалии мягких тканей включают врожденные пороки уха и гипоплазию или отсутствие височной мышцы | С расщелинами ? 6, ?8 |
?8 | Лобно-скуловая расщелина | Является черепной копией лицевой расщелины ? 6. Встречается как при синдроме Франческетти-Коллинза, так и при синдроме Голденхара | С расщелинами ? 6, ?7 |
?9 | Верхняя боковая расщелина глазницы | Расщелина проходит в боковой трети верхнего века и над боковым углом глазницы. Считается, что эта расщелина является копией лицевой расщелины ? 5 | С расщелиной ? 5 |
Окончание табл. 2-1
? 10 | Верхняя «центральная» расщелина глазницы с расщелиной в средней трети надбровной дуги сбоку от надбровного нерва | Расщелина расширяется к верхней стенке глазницы и лобной кости, формируя энцефалоцеле. Наблюдается колобома средней трети верхнего века, иногда доходящая до полной аблефарии. Бровь разделена на две части, боковая часть под углом идет вверх и соединяется с линией волос, средняя часть отсутствует. Является направленной на север копией расщелины ? 4. При обоих вариантах могут наблюдаться различные врожденные пороки глаза и колобомы радужки | С расщелиной ? 4 |
? 11 | Верхняя «средняя» расщелина глазницы с колобомой средней трети века | Колобома средней трети верхнего века, иногда расширяющаяся через бровь. Поражения костей черепа определены не полностью. Считается, что эта расщелина является черепной копией расщелины ? 3 | С расщелиной ? 3 |
? 12 | Расщелина середины центрального угла глазницы | Уплощение лобного отростка верхней челюсти. Проходит через боковую массу этмоидальной кости, расширяясь через уплощенную лобную кость. Лобная пазуха увеличена. На мягких тканях колобома верхней стенки брови | С лицевой расщелиной ? 2 |
? 13 | Направленная на север парацентральная черепнолицевая расщелина | Находится между носовой костью и лобным отростком верхней челюсти. Проходит через лобную кость (энцефалоцеле), вдоль обонятельного канала. Часто бывает двусторонней, являясь причиной гигантского гипертелоризма. На мягких тканях проходит по центру брови, которая не разделена | С лицевой расщелиной ? 1 |
? 14 | Черепно-лицеваядисплазия | Является черепным окончанием расщелины ? 0 | С лицевой расщелиной ? 0 |
структур и мягких тканей. Классификация Тесьера включает систему нумерации черепных и лицевых расщелин, где каждому пороку присвоен соответствующий номер. Всего определено 15 локализаций расщелин (от 0 до 14) с использованием глазницы как точки отсчета. Данную классификацию можно представить в виде таблицы, в которой отражены ее ключевые моменты.
Таким образом, классификация Тесьера систематизировала все описанные в литературе нетипичные ВПР, существующие как изолированные ВПР, так и входящие в симптомокомплекс синдромов.
Обобщая литературные данные, представляется возможным сопоставить ранее существующую терминологию расщелин черепно-лицевой области с классификацией П. Тесьера (табл. 2.2).
Таблица 2.2. Обобщенная терминология расщелин черепно-лицевой области из разных классификаций
Название порока или синдрома | Формы расщелин по классификации Тесьера |
Срединная расщелина носа | ? 0, 1, 2, 12, 13, 14 |
Срединная расщелина лица | ? 0, 1, 2, 12, 13, 14 |
Косая расщелина лица | ? 3, 4, 5, 11 |
Поперечная расщелина лица | ? 7, 8 |
Синдром Goldenhar | ? 8 |
Синдром Тричера-Коллинза-Франческетти | ? 6, 7, 8 |
Синдром Пьера-Робена | - |
Синдром Кроузона (черепно-лицевой дизостоз) | - |
Черепно-ключичный дизостоз | - |
2.3. ПРИНЦИПЫ ЛЕЧЕНИЯ И РЕАБИЛИТАЦИИ БОЛЬНЫХ С ВРОЖДЕННЫМИ ОРОФАЦИАЛЬНЫМИ
РАСЩЕЛИНАМИ
Лечение расщелин губы и нёба, как и многих других врожденных пороков развития, - хирургическое. В настоящее время для определения метода хирургического вмешательства стоматолог ориентируется только на глубину дефекта тканей. Однако исходя из общих
генетических закономерностей можно ожидать разных исходов операций и особенностей течения послеоперационного периода у детей с различными по этиологии расщелинами. Так, например, у больных с хромосомными аномалиями, как правило, отмечаются дефекты иммунитета и регенерации, что может увеличить число ранних и поздних послеоперационных осложнений и ухудшать прогноз операции. У детей с моногенными формами порока может возникать более грубая деформация лица после пластики, так как действие мутантного гена будет продолжаться и после оперативного лечения, нарушая дальнейшее развитие тканей. Необходима разработка методов оперативной коррекции дефекта с учетом этиологической природы расщелины.
В настоящее время сроки и объем хирургического вмешательства при типичных расщелинах определяются хирургом-стоматологом согласно рекомендациям других специалистов.
Хейлопластика проводится в родильном доме в первые 2-3 дня жизни или на 15-16-й день после рождения ребенка, а в условиях стационара - в возрасте 3-4 мес. При двусторонней расщелине верхней губы оперативное вмешательство проводится в два этапа с перерывом в 3-4 мес.
С трех лет ребенок активно учится у ортодонта и логопеда. Пластика нёба проводится в зависимости от вида расщелины и тяжести сопутствующей патологии в возрасте 5-7 лет. Медицинская реабилитация проводится до 14-16-летнего возраста. Окончательные корригирующие хирургические вмешательства проводятся в 14-16- летнем возрасте, после чего дети снимаются с диспансерного учета.
Мнения о сроках оперативного вмешательства при нетипичных расщелинах лица крайне противоречивые. Опыт многих клиник СНГ позволил обосновать сроки хирургических вмешательств и разработать методы и приемы помощи данному контингенту больных (табл. 2.3).
2.4. ПРОБЛЕМЫ РЕАБИЛИТАЦИИ БОЛЬНЫХ С ВРОЖДЕННЫМИ ОРОФАЦИАЛЬНЫМИ
РАСЩЕЛИНАМИ
За небольшим исключением дети с врожденными орофациальными расщелинами психически нормальны. Отмечаемая задержка психического развития во многом объясняется социальной дезадап-
Таблица 2.3. Алгоритм лечения с нетипичными расщелинами лица
Возраст | Характер медико-социальной помощи |
0-1 мес | Консилиум специалистов в составе: педиатра, челюстно-лицевого хирурга, нейрохирурга, ортодонта, ортопеда с целью определения алгоритма предоперационной программы |
До 1 года | Ортопедическое лечение, хейлоринопериостео-пластика, пластика расщелин (поперечной, косой, расщелин носа), физиотерапевтическое лечение с повторением курса через 2 мес, лечение сопутствующих заболеваний специалистами |
1-3 года | Велопластика, ортодонтическое лечение, санация ЛОР-органов и полости рта, уранопластика, краниопластика, все виды реконтрукции нозоорбитальной области, устранение дефектов нижней челюсти при синдромах 1 и 2-й жаберных дуг, дистракция, физиотерапевтическое лечение, занятия с логопедом |
3-6 лет | Уранопластика, ортодонтическое лечение, занятия с логопедом, реконструктивная ринохейлопластика, физиотерапевтическое лечение |
Любой возраст | Устранение анатомических дефектов |
тацией за счет отличного от окружающих внешнего вида, нарушением речи в связи с частичным поражением речевого аппарата и может быть успешно устранена с помощью раннего хирургического вмешательства и дальнейшей комплексной реабилитации. Она включает в себя как реабилитационные мероприятия, предоставляемые инвалиду бесплатно в соответствии с федеральной базовой программой реабилитации инвалидов (постановление Правительства Российской Федерации от 11.12.1992 г. ? 970 и ст. 13 Федерального закона «О социальной защите инвалидов в Российской Федерации»), так и мероприятия, в оплате которых принимают участие сам инвалид либо другие лица или организации независимо от организационноправовых форм и форм собственности.
Объем реабилитационных мероприятий, предусматриваемых индивидуальной программой реабилитации инвалида, должен быть больше установленного федеральной базовой программой реабилитации инвалидов.
Наиболее актуальным вопросом в решении проблемы реабилитации данного контингента больных на сегодня является создание концепции помощи этим больным, так как эта помощь включает ряд специфических организационных, медико-технических и социальных аспектов. Необходимо обоснование сроков оперативных вмешательств, места их проведения - центров по оказанию специализированной помощи, структуры центров, последовательности оказания комплексной помощи, ранней медико-педагогической и социальной реабилитации.
Нарушение социальной адаптации ребенка с патологией черепнолицевой области не всегда удается исправить в старшем возрасте. Так, по данным Украинского центра по лечению детей с врожденными и приобретенными заболеваниями челюстно-лицевой области МЗ Украины (Харьков Л.В., Биндер Б.С., 2001), у детей от 3 до 15 лет наблюдались:
• робость, застенчивость, неуверенность в себе - 66,6%;
• раздражительность, возбудимость - 30,3%;
• обидчивость - 37,7%;
• отгороженность, стремление к одиночеству - 27,2%;
• чрезмерная зависимость от матери - 75,5%;
• и у всех исследуемых детей, независимо от пола, образовалась фиксация на эстетическом моменте.
Отмечается, что в возрасте от 10 лет отношения со сверстниками становятся более драматичными, причем чем старше ребенок, тем более выражены эмоциональные реакции и установки, ведущие к расстройствам поведения, социально-психологической дезадаптации.
Влияние рождения ребенка с врожденной патологией лица или черепа на жизнь его родителей несомненно. Анализ материалов многочисленных исследований психологов и социологов показал, что в семьях, имеющих детей с внешними пороками развития, психологические проблемы оказываются более выраженными и требуют более длительной помощи, чем в семьях с другими пороками развития детей.
Родители воспринимают такую ситуацию как семейную катастрофу, рушатся планы, связанные с рождением ребенка, ломаются представления о дальнейшей жизни. Возникают неровные, часто конфликтные отношения в семье, что приводит к тому, что 60% таких детей воспитываются одним родителем. Кроме того, частые болезни ребенка, подготовка к нескольким пластическим операциям, ортодонтическое лечение, логопедические занятия требуют постоянных материальных затрат, физических и душевных усилий.
Качественные изменения, имеющие место в данных семьях, проявляются на нескольких уровнях: психологическом, соматическом и социальном.
Ужас, шок, недоумение, желание отказаться от своего ребенка возникают на первых порах у всех мам. Глубокий стресс усугубляется растерянностью и незнанием, что дальше делать, как развивать и воспитывать ребенка. Многолетнее лечение усугубляет психологические проблемы родителей. Многие из них ощущают чувство вины, тревоги, болезненно реагируют на внимание к внешности малыша со стороны окружающих. Неизбежное выяснение причины дефекта приводит к само- и взаимообвинениям и в конечном итоге к развалу семьи.
Постоянные переживания, вызванные рождением ребенка с аномалией, часто превышают уровень переносимых нагрузок. Это проявляется в различных соматических заболеваниях родителей, в астенических и вегетативных расстройствах, что, в свою очередь, сказывается на развитии, воспитании и нервно-психическом состоянии детей. Кроме того, семья с ребенком-«уродом» часто находится в изоляции, так как родители ограничивают контакты с друзья-
ми, родственниками из-за личностных установок самих родителей. Плюс долговременные материальные тяготы, вызванные не только затратами на лечение, но и вынужденным отказом одного из супругов от рабочей деятельности.
Кризисная ситуация, возникшая в отношениях современного общества в изменившихся социально-экономических условиях, и семьи, имеющей и воспитывающей ребенка-инвалида, привела к необходимости поиска новых ценностных ориентиров. В масштабах государства предпринимаются попытки усовершенствовать систему помощи детям с особыми потребностями и их семьям, создать реальные условия для реабилитации таких детей и их семей.
Система ранней и сверхранней коррекции челюстно-лицевой патологии разработана в России ведущими специалистами в этой области. Комплексный подход к реабилитации детей с врожденной патологией черепно-лицевой области позволяет добиться стабильного результата в 70-75% случаев, снизить сроки инвалидности с 16 до 2-5-летнего возраста, что избавляет ребенка от серьезной психологической травмы, позволяет большинству этих детей посещать общеобразовательные школы, открывает им возможность дальнейшего профессионального совершенствования, значительно снижает риск падения социального и материального уровня их семей.
Наряду с этим общество освобождается от необходимости принимать специальные меры по решению социальных и финансовых проблем данных больных, что, по минимальным оценкам экспертов, позволит сберечь до 300 млн рублей в год, поскольку общее число детей в Российской Федерации с заболеваниями челюстно-лицевой и краниофациальной области составляет около 200 тыс. человек и при условии, что инвалидность можно снять уже по достижении 5-6-лет- него возраста, срок инвалидности у каждого больного сокращается в среднем на 12 лет.
У больных с врожденными расщелинами нёба и губы вследствие отсутствия перегородки между ротовой и носовой полостью и укорочения нёба наступают расстройства речи, выражающиеся в появлении открытой гнусавости с неясным и неправильным произношением звуков. Расстройство образования звуков ухудшается, если у больных имеется недостаточность развития артикуляционного аппарата.
Образование взрывных звуков (б, п, д, т) невозможно вследствие отсутствия достаточного напора струи воздуха. Другие звуки (г, к, р)
не удаются, так как отсутствует опора в небе для контакта с языком. Деформация альвеолярного отростка, неправильное расположение и дефекты зубов нарушают образование губно-зубных (в, ф) и зубнозубных звуков (с, з).
Стараясь добиться понятного звукопроизношения, люди с расщелинами привыкают к необычным компенсаторным мышечным установкам, например к образованию звука в глотке.
Нарушение артикуляции сказывается в том, что язык бывает пассивным, малоподвижным, большинство движений, необходимых для произношения звуков речи, в нем отсутствует.
Недостаточность речевого аппарата сопровождается также запаздыванием развития голосообразовательной координационной работы в центральной нервной системе, поэтому такие дети начинают говорить на 1-2 года позже детей, не имеющих такого дефекта.
У больных с врожденными расщелинами нёба речь нередко сопровождается целым рядом компенсаторных движений отдельных участков мышц лица: крыльев носа, носо-губных складок, лобных мышц, мышц, сморщивающих брови. Этими движениями они как бы стремятся задержать прохождение струи воздуха.
Часто больные не слышат свою искаженную речь, вернее, привыкают к ней. Несомненно, гнусавость, невнятность речи создают затруднения для нормального общения больного ребенка с коллективом. Иногда окружающие ребенка сверстники своим отрицательным и невоздержанным отношением к дефекту речи, насмешками заставляют больного замыкаться в себе. Душевные переживания вызывают у ребенка реактивное состояние.
Изучение вопроса о состоянии психики у детей с врожденными расщелинами нёба и губы показало, что у небольшой группы больных имелись отдельные симптомы органического поражения нервнопсихической сферы врожденного характера. У ряда больных были обнаружены незначительные нарушения со стороны центральной нервной системы с психогенными наслоениями. Отмечалось некоторое снижение памяти, внимания, интеллектуальных процессов. Ходить и разговаривать больные начинают с 4 лет и позже.
У значительной группы больных с врожденными расщелинами в связи с имеющимся дефектом речи отмечаются психогенные нарушения вторичного порядка, а у некоторых они сопровождаются явлениями вегетативной патологии - выраженной потливостью, учащением пульса, нарушениями сна. Особенно отрицательно отражается
на развитии психики, в частности на интеллекте ребенка, отсутствие педагогической помощи, благоприятных условий жизни.
Дефекты громкой речи оказывают значительное влияние на письмо у большинства больных. Даже проучившись 7-10 лет в школе, они пишут с пропусками и перестановками букв.
Нарушение артикуляции и звукопроизношения отрицательно сказывается и на речевой памяти, способности удерживать в памяти слова.
Следовательно, нарушения речи являются одним из ведущих моментов, способствующих возникновению психогений у детей с врожденными расщелинами губы и нёба. С этой точки зрения ранние операции и создание условий, в которых ребенок не чувствовал бы своего дефекта, являются профилактикой всевозможных осложнений неврогенного характера.
2.5. ПРИНЦИПЫ ПРОФИЛАКТИКИ ОРОФАЦИАЛЬНЫХ РАСЩЕЛИН
Основными причинами рождения детей с расщелинами лица являются наследственные факторы и воздействие на организм будущей матери химических, психических, биологических, физических факторов, а также механических травм в I триместре беременности. Исходя из этого в профилактике врожденных расщелин лица выделяются следующие направления:
• медико-генетическое консультирование и пренатальная диагностика орофациальных расщелин;
• просветительская деятельность среди широкого круга врачей (гинекологов, педиатров, стоматологов), направленная на ознакомление с причинами и механизмами развития аномалий челюстно-лицевой области и показаниями для медико-генетического консультирования;
• просветительская деятельность среди населения, направленная на пропаганду здорового образа жизни, особенно среди лиц репродуктивного возраста и борьбу с абортами;
• формирование групп повышенного генетического риска и периконцепционную профилактику врожденных пороков развития (оздоровление супругов перед наступлением беременности и в I триместре беременности, профилактика инфекционных заболеваний, стрессовых ситуаций и травматизма во время беременности);
• при заболеваниях женщин в ранних сроках беременности - рациональная медикаментозная терапия, исключающая применение препаратов цитостатического и цитолитического действия.
Часть группы риска можно выявить при обычном стоматологическом осмотре беременных и ориентировать врача-акушера в консультации на необходимость для женщины, обладающей теми или иными микропризнаками врожденной патологии, пройти медикогенетическое консультирование и при необходимости пренатальную диагностику.
2.5.1. Принципы медико-генетического консультирования в отношении орофациальных расщелин
При любой форме орофациальной расщелины у ребенка или у кого-либо из супругов, планирующих беременность, необходимо медико-генетическое консультирование. Цель медико-генетического консультирования в таких случаях: оценка рекуррентного (повторного) риска данных пороков развития у планируемого потомства и определение показаний для пренатальной диагностики. Риск повторения патологии можно рассчитать только при установлении точного генетического диагноза.
От 15 до 20% орофациальных расщелин входит в состав моногенных синдромов с различным типом наследования. Расчет рекуррентного риска при моногенной патологии осуществляется исходя из типа наследования синдрома. В таких случаях риск для потомства оценивается как высокий (25-50%).
Следует иметь ввиду, что у 3% лиц с орофациальными расщелинами выявляются различные хромосомные аномалии, наиболее частые из которых: трисомия 13, трисомия 18, синдром кошачьего крика (5 р).
В большинстве случаев орофациальные расщелины по своей природе являются мультифакториальными и в 3-5% случаев эти пороки развития формируются в результате воздействия тератогенных факторов. Эмпирический риск повторения мультифакториальных расщелин зависит от количества членов семьи с аналогичной аномалией, их пола, степени родства с пациентом, степени расщепления. В табл. 2.4 представлен эмпирический риск повторяемости орофациальных расщелин мультфакториальной природы, рассчитанный по данным Н.С. Демиковой (1983).
Таблица 2.4. Эмпирический риск для родственников пробанда с расщелиной губы и нёба и изолированной расщелиной нёба (Демикова Н.С, 1983)
Степень родства | Повторный риск в% | |
Расщелина губы и нёба | Изолированная расщелина нёба | |
Дети | 3-4 | 7 |
Родные сибсы | 3-5 | 2 |
Дяди, тети, племянники, племянницы | 1 | 1 |
Двоюродные сибсы | 0,5 | 0,5 |
Сибсы, при наличии 1-го пораженного родителя | 17 | 17 |
Сибсы, при наличии 2-х здоровых родителей и 2-х пораженных сибсов | 10 | 10 |
Одной из важных задач медико-генетического консультирования является разъяснение семье сущности генетического риска и помощь в принятии решения, как о планировании потомства, так и о пролонгации беременности. Следует отметить, что орофациальные расщелины - это пороки развития, при которых прогноз для жизни и здоровья принципиально зависит от наличия сочетанных аномалий. При своевременном выявлении грубых сочетанных пороков развития или патологии хромосом, вынашивание беременности становится нецелесообразным.
Что же касается изолированных орофациальных расщелин, то следует иметь в виду, что они относятся к курабельным формам патологии, не связанным с физической и умственной задержкой развития. В тех случаях, когда диагноз расщелины лица поставлен до родов и путем комплексного обследования плода исключена сочетанная анатомическая и хромосомная патология, перед семьей неизбежно встает вопрос: что делать? Это крайне сложный для медико-генетического консультирования вопрос, поскольку проблема вынашивания или прерывания беременности при данных пороках является не столько медицинской, сколько социальной и финансовой.
При изолированной расщелине, рекомендуя семье пролонгирование беременности, не следует забывать, что коррекция костного дефекта после рождения, как правило, проводится в несколько этапов в течение нескольких лет. Кроме того, следует помнить о возможных материальных затратах на пластические операции. При медико-генетическом консультировании нужно очень подробно объяснить семье с какими проблемами она столкнется уже в первые годы жизни ребенка. Ребенок, рожденный с этой патологией, не способен создавать внутриротовое отрицательное давление, он не может полноценно кормиться грудью и, следовательно, не может нормально набирать вес. Кроме того, при затрудненном глотании происходит выброс пищи через нос. Из-за прямого сообщения полости рта и полости носа поступающий в организм воздух не увлажняется, не согревается и, как следствие, присоединяется вторичная инфекция, возникают воспалительные явления в дыхательных путях новорожденного. ЛОР-органы также вовлечены в процесс воспаления и как вторичное осложнение развивается отит, мастоидит и другая патология со стороны среднего и внутреннего уха.
В конечном итоге медико-генетического консультирования окончательное решение о судьбе беременности должна принимать семья.
2.5.2. Пренатальная диагностика орофациальных расщелин
Расщелины губы и нёба в 30% случаев могут быть выявлены во время беременности. Точность пренатальной диагностики лицевых расщелин принципиально влияет на тактику ведения беременности и позволяет заранее планировать квалифицированную помощь новорожденному.
Основными методами пренатальной диагностики орофациальных расщелин являются:
• ультразвуковое исследование;
• фетоскопия;
• фетоамниография.
Ультразвуковое исследование плода
Ультразвуковое исследование является высокоинформативным методом пренатального скрининга на выявление орофациальных расщелин. Чувствительность этого метода в отношении данной патологии составляет 77,6%.
Ультразвуковая оценка структур лица плода должна осуществляться в скрининговом режиме во время проведения второго обязательного эхографического обследования, т.е. на сроке беременности
20-24 нед.
Наиболее информативной методикой пренатальной ультразвуковой диагностики орофациальных расщелин является мультиплоскостное сканирование структур лица плода во фронтальной, горизонтальной и сагиттальной плоскостях. Эффективность применения этой методики составляет 100%.
Для обеспечения высокой точности пренатальной ультразвуковой диагностики расщелин лица необходимо, наряду с изучением стандартного сечения через носогубный треугольник, использовать сагиттальное сканирование с целью исключения эхографического признака «выпячивания» верхней челюсти и горизонтальную плоскость на уровне верхней губы и нёба для получения изображения носогубного треугольника.
Расщелины лица, диагностированные в пренатальном периоде, в 57% случаев сочетаются с другими пороками. Среди сочетанных пороков в 30% случаев наблюдаются пороки сердца и центральной нервной системы.
У каждого пятого плода с орофациальной расщелиной выявляется аномальный кариотип. Поэтому, кроме ультразвукового исследо-
вания плода, необходимо проведение пренатального кариотипирования для исключения хромосомных дефектов.
Фетоскопия
Фетоскопия проводится под контролем ультразвука на 16-22 нед беременности при помощи селфоскопа. Данная методика позволяет увидеть лицо плода и при наличии расщелины предложить семье принять решении о пролонгировании или прерывании беременности.
Фетоамниография
Фетоамниография производится на сроках беременности 20-36 нед. Под контролем ультразвука проводится трансабдоминальный амниоцентез и в сосуды плаценты вводится раствор рентгенконтрастного вещества (миодила или верографина). В процессе рентгенологического исследования при наличии расщелины отсутствует смыкание концевых участков контрастированных сосудов лица плода. Оба метода применяются только при наличии высокого риска рождения ребенка с расщелиной губы и нёба в сочетании с такими аномалиями, как олигофрения и др.