Лучевая терапия: учебник. - Т. 2. - Труфанов Г.Е., Асатурян М.А., 2010. - 192 с. : ил.
|
|
|
|
Глава 6. ПЛАНИРОВАНИЕ ЛУЧЕВОЙ ТЕРАПИИ
Предлучевая подготовка больных - комплекс мероприятий, предшествующих проведению лучевой терапии, важнейшими из которых являются клиническая топометрия и дозиметрическое планирование.
Предлучевая подготовка состоит из следующих этапов:
- получение анатомо-топографических данных об опухоли и прилежащих структурах;
- разметка на поверхности тела полей облучения;
- введение анатомо-топографического изображения в планирующую систему;
- моделирование процесса радиотерапии и расчет условий плана лечения. При планировании выбирают:
1). вид и энергию пучка излучения;
2). РИП (расстояние: источник - поверхность) или РИО (расстояние:
источник - очаг); 3). размеры поля облучения; 4). положение пациента во время облучения; 5). координаты точки входа пучка, угол пучка; 6). положение защитных блоков или клиньев;
7). начальное и конечное положение головки аппарата при ротации;
8). вид нормировки для карты изодоз - по максимуму дозы, по дозе в очаге или др.;
9). доза в очаге; 10). дозы в «горячих точках»; 11). доза на выходе для каждого пучка;
12). площадь или объем очага и объем, который буден облучен.
Основной задачей клинической топометрии является определение объема облучения на основе точной информации о локализации, размерах патологического очага, а также об окружающих здоровых тканях и представление всех полученных данных в виде анатомо-топографической карты (среза). Карту выполняют в плоскости сечения тела пациента на уровне облучаемого объема (см. рис. 32 на цв. вклейке). На срезе отмечают направления пучков излучения при дистанционной лучевой терапии или расположение источников излучения при контактной терапии. На карте изображают контуры тела, а также всех органов и структур, попадающих в пучок излуче-
ния. Всю информацию для составления анатомо-топографической карты получают в таком же положении больного, как при последующем облучении. На поверхности тела больного отмечают границы полей и ориентиры для центрации пучка излучения. Позднее во время укладки пациента на столе радиотерапевтического аппарата лазерные центраторы или световые поля источников излучения совмещают с метками на поверхности тела (см. рис. 33 на цв. вклейке).
В настоящее время для решения задач предлучевой подготовки используют специальную аппаратуру, позволяющую с большой точностью визуализировать зоны облучения и контуры поверхности тела больного в процессе имитации (симуляции) условий облучения. Выбирают взаиморасположение мишени и полей облучения, угол и направление центральных лучей. Для симуляции условий облучения используют рентгеновский симулятор, симулятор-КТ, КТ-симулятор.
Рентгеновский симулятор - диагностический рентгеновский аппарат, необходимый для выбора контуров (границ) радиационного поля путем геометрического моделирования пучка излучения терапевтического аппарата заданных размеров, позиции (угол наклона) и расстояния от излучателя до поверхности тела или до центра очага.
Симулятор по конструкции и параметрам своих штативных устройств имеет большое сходство с установками для лучевой терапии. В симуляторе рентгеновский излучатель и усилитель рентгеновского изображения закреплены на противоположных концах П-образной дуги, которая может совершать круговое движение относительно горизонтальной оси. Больной лежит на столе аппарата в том положении, в котором будет проводиться облучение. Благодаря повороту дуги, поступательным движениям деки стола и поворотам станины стола пучок излучения может быть направлен под произвольным углом в любую точку тела пациента, лежащего на столе. Рентгеновскую трубку можно установить на необходимую при планируемом облучении высоту, то есть выбрать РИП (расстояние: источник - поверхность) или РИО (расстояние: источник - очаг).
Излучатель снабжен маркером поля облучения и световым дальномером. В состав маркера входят световой проектор и молибденовые нити, образующие координатную сетку, видимую в рентгеновском излучении и проецируемую световым проектором на тело пациента. Рентгеновское и световое изображения сетки совпадают в пространстве. С помощью шторок диафрагмы устанавливают величину поля облучения тела пациента по размерам рентгеновского изображения очага заболевания. Угловое положение поля в зависимости от ориентации очага задают поворотом глубинной диафрагмы и маркера относительно центрального луча. После выбранных позиций регистрируют числовые значения угловых и линейных координат, определяющих величину, положение поля облучения и расстояние от излучателя. В конце процедуры включают световой маркер и обводят карандашом спроецированные на тело пациента линии координатной сетки (см. рис. 34 на цв. вклейке).
Симулятор-КТ - рентгеновский симулятор, сопряженный с компьютерной томографической приставкой, что позволяет провести гораздо более
точную подготовку больного к облучению, причем не только через простые прямоугольные поля, но и через поля более сложной конфигурации.
КТ-симулятор - специальный компьютерный рентгеновский томографсимулятор для виртуального моделирования облучения. Такой КТ-симулятор состоит из: современного спирального компьютерного томографа с плоской декой стола; рабочего места для виртуальной симуляции; системы движущихся лазерных указателей.
Возможности виртуального симулятора:
1). построение трехмерной модели опухоли, прилежащих органов и структур;
2). определение изоцентра опухоли и опорных точек;
3). определение геометрии облучения (геометрии пучка, положений линейного ускорителя, положения лепестков многолепесткового коллиматора);
4). цифровая реконструкция изображений, архивация;
5). маркировка проекции изоцентра мишени на поверхности тела пациента.
Для иммобилизации пациента на лечебном столе используют ряд приспособлений. Обычно на стол накладывают специальную планку из карбонового волокна, которая в сочетании с применением термопластических материалов дает возможность сохранять одно и то же положение пациента в течение всего времени проведения радиотерапии.
При выборе объема и распределения в нем доз облучения применяют рекомендации Международной комиссии - ICRU (International Comission on Radiation Units and Measurement) по определению градаций объемов:
• большой опухолевый объем (GTV - gross tumor volume) - объем, который включает в себя визуализируемую опухоль. К этому объему подводят необходимую для данной опухоли туморицидную дозу;
• клинический объем мишени (CTV - clinical target volume) - объем, который включает в себя не только опухоль, но и зоны субклинического распространения опухолевого процесса;
• планируемый объем мишени (PTV - planning target volume) - объем облучения, который больше клинического объема мишени и который дает гарантию облучения всего объема мишени. Он получается в связи с тем, что планирующая система на каждом скане автоматически добавляет заданный радиологом отступ, обычно 1-1,5 см, учитывающий подвижность опухоли при дыхании и различные погрешности, а иногда и 2-3 см, например при большой дыхательной подвижности;
• планируемый объем облучения с учетом толерантности окружающих нормальных тканей (PRV - planning organ at risk volume).
Все объемы облучения и контуры кожи изображают на всех срезах для планирования (рис. 35).
Таким образом, при методике 3D-планирования облучения проводят следующие процедуры.
1. На компьютерном томографе производят укладку пациента в положении как при сеансе облучения. На коже больного делают точечные та-
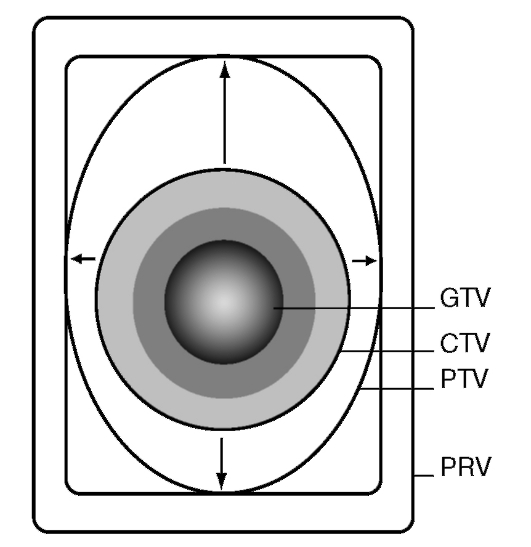
Рис. 35. Объемы облучения: 1. Большой опухолевый объем (GTV - gross tumor volume); 2. Клинический объем мишени (CTV - clinical target volume); 3. Планируемый объем мишени (PTV - planning target volume); 4. Планируемый объем облучения с учетом толерантности окружающих нормальных тканей (PRV - planning organ at risk volume)
туировки тушью. Одну точку наносят в произвольном месте, например на уровне грудины при облучении опухоли бронха, и две точки на боковых поверхностях тела (в нашем примере - на боковых поверхностях грудной клетки). Металлическую метку прикрепляют пластырем на первую точку. Через эту металлическую метку делают на КТ срез. Далее две других точки устанавливают с помощью лазерного центратора в одной аксиальной плоскости, чтобы потом постоянно их использовать для воспроизводимости укладки пациента во время лечения. Производят КТ, в нашем примере - грудной клетки, без задержки дыхания. В зоне опухолевого поражения толщина среза составляет 5 мм, на остальном протяжении - 1 см. Объем сканирования составляет + 5-7 см в каждую сторону. Все КТ-изображения по локальной сети передаются в систему 3D-планирования.
2. Под контролем рентгеноскопии (на симуляторе) оценивают подвижность опухоли за счет дыхания, что учитывают для определения планируемого объема облучения.
3. Медицинский физик вместе с врачом на каждом КТ-скане обрисовывают опухоль вместе с зонами субклинического метастазирования. При этом добавляют 0,5 см, чтобы учесть микроскопическую инвазию. Полученный объем относится к клиническому объему облучения (CTV).
4. К полученному CTV с помощью планирующей системы на каждом скане автоматически добавляется заданный врачом отступ, учитывающий подвижность опухоли при дыхании и различные погрешности, обычно 1-1,5 см. Полученный объем является планируемым объемом облучения (PTV).
5. Строят гистограммы, по которым проверяют все условия запланированного облучения.
6. Выбирают необходимое количество полей облучения.
7. Физик определяет положение центра облучаемого объема (центральная точка) по отношению к референтной точке, указывая расстояния между ними в трех плоскостях в сантиметрах. Эти расстояния автоматически вычисляются планирующей системой.
8. Радиолог проводит проверку запланированных полей облучения на симуляторе. Во время виртуальной симуляции центральный луч направляют на центральную точку, используя расстояния между ней и постоянно имею-
щейся на коже референтной точкой. В процессе укладки пациента для облучения будут использоваться: известное положение центральной точки в трех плоскостях относительно референтной точки на коже (для наведения пучка излучения в центр опухоли), татуировки на боковых поверхностях тела. При вращении источника излучения по дуге 360° центр пучка излучения будет всегда попадать в центр опухоли (изоцентрический метод планирования).
Для планирования используют различные планирующие системы, например КОСПО (компьютерная система планирования облучения) на базе компьютера Pentium I и дигитайзера Wintime KD 5000, ROCS (Radiation Oncology Computer Systems) version 5.1.6 на базе компьютера Pentium I и дигитайзера Numonics и др.