Пиголкин Ю.И., Дубровин И.А. Судебная медицина. Compendium: учебное пособие. - 2011. - 288 стр.
|
|
|
|
Модуль 6. Судебно-медицинская экспертиза повреждений от воздействия различных физических факторов: термических, электрических, радиационных, барометрических
ПОВРЕЖДЕНИЯ ОТ ДЕЙСТВИЯ ВЫСОКОЙ ТЕМПЕРАТУРЫ
Повреждающий фактор - гипертермия.
Повышение температуры тела свыше 45-47 °С приводит к наступлению смерти вследствие развития необратимых изменений в тканях из-за свертывания белка и инактивации ферментов. Повышение температуры кожи и поверхностных тканей приводит к ожогам (ожоговой травме) и ожоговой болезни.
• Общее перегревание (тепловой удар) - патологическое состояние, обусловленное общим перегреванием тканей организма в результате воздействия внешних тепловых факторов. Основные причины перегревания организма:
- повышение окружающей температуры;
- высокая влажность;
- безветрие;
- плотная одежда;
- усиленная мышечная работа.
Клинические проявления теплового удара зависят от температуры тела:
- при температуре тела 37-38 °С наблюдаются головная боль, тошнота, адинамия, учащенное дыхание, тахикардия; кожные покровы не изменены;
- при температуре тела 39-40 °С - головная боль с тошнотой и рвотой, оглушенность, обмороки, адинамия, учащенное дыхание, тахикардия; кожа гиперемирована и влажная из-за усиленного потоотделения;
- при 41-42 °С и выше - выключение сознания, вплоть до комы, психомоторное возбуждение, бред, галлюцинации, клонические и тонические судороги, нарушения дыхания и резкая тахикар-
дия, анурия, кожа горячая, сухая. Дальнейшее повышение температуры тела приводит к смерти вследствие грубого нарушения деятельности сердечно-сосудистой системы и ЦНС. Судебно-медицинская диагностика смерти от теплового удара основана на результатах исследования трупа и обстоятельствах происшествия. При исследовании трупа выявляют быстрое развитие трупного окоченения, резкое полнокровие внутренних органов, полнокровие и отек легких (черные легкие), резкий отек головного мозга с мелкими периваскулярными кровоизлияниями, сгущение крови. К обстоятельствам происшествия относятся отсутствие повреждений, признаков отравления или заболеваний.
• Ожог - омертвение и реактивное воспаление тканей (эритема, пузыри или струп) под действием высокой температуры (свыше 70 °С). Признаки ожога определяются его степенью (рис. 24).
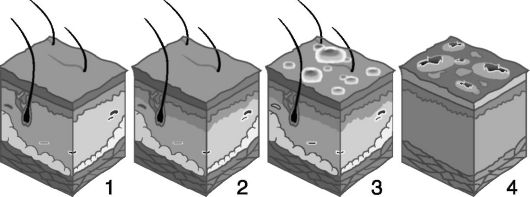
Рис. 24. Термические ожоги: неповрежденная кожа (1), ожог I степени (2), ожог II степени (3), ожог IV степени (4)
I степень - поверхностный ожог; характеризуется покраснением и отеком кожи. Через 3-4 дня первоначальный рисунок кожи восстанавливается, погибший эпителий слущивается.
II степень - повреждается ороговевающий эпителий до росткового слоя. Формируются отек кожи и небольшие пузыри с серозным содержимым вследствие воспалительной реакции, вызванной местным действием медиаторов - гистамина, серотонина, простагланди-на, комплемента. Заживление происходит без рубца за счет регенерации из сохранившегося росткового слоя за 1-2 недели.
III А степень - коагуляционный некроз кожи с частичным поражением росткового слоя. Формируется струп вследствие обструкции сосудов и резкого увеличения потерь воды за счет испарения. Дном
раны служит неповрежденная часть дермы с оставшимися эпителиальными элементами (сальными, потовыми железами, волосяными фолликулами). Заживление происходит с частичным рубцеванием.
III Б степень - поражаются все слои кожи до подкожно-жировой клетчатки. Ожоговая поверхность нечувствительна к механическому раздражению. Заживление происходит с образованием рубца.
IV степень - омертвение подлежащих тканей: мышц, костей, подкожно-жировой клетчатки. Исходом ожогов IV степени может быть отторжение пораженных тканей.
Причинение ожоговой травмы может привести к смерти от отравления окисью углерода или паралича дыхательного и сосудодвига-тельного центров.
• Ожоговая болезнь
Если ожоговая травма не привела к смерти на месте происшествия, а площадь глубокого ожога превышает 15% поверхности тела у взрослых и 10% у детей, или поверхностного - 20%, то в организме возникают морфологические изменения, совокупность которых получила название ожоговой болезни.
В клиническом течении ожоговой болезни различают 4 периода:
1) период ожогового шока, длится первые трое суток;
2) период ожоговой токсемии, сменяет период ожогового шока (от трех дней до двух недель);
3) период ожоговой инфекции (одна неделя). Воспаление и отторжение поврежденных тканей формируют питательную среду для роста микроорганизмов;
4) период ожогового истощения.
Причины смертельных исходов при ожоговой травме, вызвавшей ожоговую болезнь, различны. При небольшой ожоговой травме место основной причине смерти отводится заболеваниям, а сама травма рассматривается изолированно, как сопутствующее повреждение, способствующее развитию острой сердечно-сосудистой недостаточности. Если площадь и глубина ожогов значительны, то основной причиной смерти будет ожоговая травма.
Для каждого периода ожоговой болезни характерен определенный перечень непосредственных причин смерти.
В первом периоде смерть наступает от ожогового шока. У пожилых лиц с тяжелыми сердечно-сосудистыми заболеваниями непосредственной причиной смерти являются сердечно-сосудистая недостаточность или инфаркт миокарда.
Во втором и третьем периодах ожоговой болезни чаще всего причиной смерти являются пневмония, сепсис и другие инфекционные осложнения, реже - кровопотеря в результате кровотечения из острых язв желудка, тромбоэмболия легочной артерии, почечная недостаточность.
В периоде ожогового истощения смерть может наступить от инфекционных осложнений или от обострения хронических сердечнососудистых заболеваний.
Судебно-медицинское значение повреждений от действия высокой температуры:
1) показатель свойств повреждающего фактора:
- от действия пламени поражаются обширные участки поверхности тела со значительной глубиной ожогов, наблюдаются обугливание и окопчение ожоговой поверхности, опаление волос в зоне поражения, колбообразное вздутие волос рядом с зоной поражения, тепловое окоченение - «поза боксера»;
- от действия горячей или кипящей жидкости образуются ожоги I-III степени (эритема, пузыри или струп) без копоти и опале-ния волос, с четкими границами (под одеждой имеют вид удлиненных языков), с отслоением эпидермиса пластами от слияния ожоговых пузырей;
- от действия горящей жидкости образуются ожоги IV степени с фиксацией частиц действовавшего агента в ране и на одежде;
- от действия раскаленных предметов, в большинстве случаев, - небольшая глубина и степень ожогов (зависит от температуры и времени контакта); ожоги повторяют форму контактной поверхности;
2) показатель прижизненности действия повреждающего фактора:
- при действии пламени в случаях, когда не произошло значительного обгорания тела, трупные пятна имеют розовато-красный цвет; имеются ожоги I-II степени (как прижизненная реакция); следы зажмуривания глаз из-за раздражения дымом (необожженные и неокопченные узкие полоски кожи, ради-ально расходящиеся от наружных и внутренних углов глаз); копоть на всем протяжении дыхательных путей, в придаточных пазухах носа; ярко красный цвет мышц и крови; высокая концентрация карбоксигемоглобина в крови (свыше 15%);
- при действии горячей и кипящей жидкости - ожоги I-II степени (краснота и пузыри на поверхности кожи);
- при действии горящей жидкости и раскаленных тел - краснота и пузыри на границе ожогов;
3) показатель посмертного действия повреждающего фактора:
- при действии пламени - наличие ожогов IV степени (обгорание тела), наличие копоти только в начале дыхательных путей;
- при действии горячей и кипящей жидкости - ожоги III-IV степени (образование струпа), отсутствие красноты и пузырей.
ПОВРЕЖДЕНИЯ ОТ ДЕЙСТВИЯ НИЗКОЙ ТЕМПЕРАТУРЫ
Повреждающий фактор - гипотермия.
Понижение температуры тела приводит к уменьшению потребности в кислороде, снижению жизнедеятельности организма и наступлению смерти. Понижение температуры кожи и поверхностных тканей приводит к отморожениям.
К факторам, определяющим тяжесть поражающего действия низкой температуры, относятся:
- факторы окружающей среды - длительность действия низкой температуры, ветер, влажность воздуха, влажность одежды, пребывание в холодной водной среде, контакт с охлажденными предметами;
- местная сопротивляемость организма - затруднение кровотока (тесная обувь), местные трофические расстройства, ранее перенесенное охлаждение;
- общая сопротивляемость организма - истощение, утомление, острые или хронические болезни, повреждения (ожоги), гиподинамия, детский или старческий возраст, изменение защитного поведения после приема алкоголя, нарушение терморегуляции, ухудшение термогенеза, нарушение терморегуляции - патология ЦНС, травма спинного мозга, прием седативных средств.
• Общее переохлаждение протекает в виде трех смещающих друг друга стадий, заканчивающихся смертью:
1) легкая стадия переохлаждения проявляется снижением температуры тела ниже 35 °С, дизартрией, отсутствием двигательных и волевых функций, нарушением памяти, интенсивной мышечной дрожью. Кожные покровы бледные или умеренно синюшные, появляется «гусиная кожа», возможны отморожения степени;
2) средняя стадия переохлаждения характеризуется снижением температуры тела ниже 32 °С, отсутствием речевого общения, пре-
кращением мышечной дрожи, резкой бледностью кожи, возможны отморожения лица и конечностей I-IV степени;
3) тяжелая стадия переохлаждения проявляется снижением температуры тела ниже 29-31 °С, отсутствием сознания, судорогами, резким снижением артериального давления, брадикардией, брадипное. Кожные покровы холодные на ощупь, возможны тяжелые и распространенные отморожения;
При падении температуры тела ниже 24 °С нарушается сократительная функция миокарда, останавливается дыхание, исчезает электрическая активность головного мозга.
Смерть от действия низкой температуры чаще является результатом несчастного случая, реже убийства (новорожденного) или самоубийства.
Признаками смерти от переохлаждения являются «поза калачиком», ссадины на лице, руках и ногах, ознобление, отморожения (при медленном умирании), розовый цвет трупных пятен, переполнение сердца, разный цвет крови в правой и левой половинах сердца, свертки крови в просвете аорты (признак медленного умирания), розовый цвет легких и отсутствие отека вследствие бронхо-спазма, пустой желудок, стекловидная слизь в просвете его, пятна Вишневского, отсутствие гликогена в печени, мышцах, кровоизлияния в слизистую лоханок почек, морщинистая кожа мошонки и втя-нутость яичек к входам в паховые каналы.
К признаку посмертного охлаждения можно отнести расхождение швов черепа из-за посмертного оледенения мозга.
• Отморожения - омертвение и реактивное воспаление тканей организма под действием холода.
Признаки отморожения определяются его степенью:
I степень характеризуется незначительной местной болью, пара-стезией и анастезией, покраснением и отеком кожи; заканчивается восстановляем первоначального рисунка кожи;
II степень характеризуется образованием пузырей, наполненных светлой жидкостью; дно пузырей реагирует на болевое раздражение; заживление без рубца;
III степень характеризуется образованием пузырей, наполненных кровянистой жидкостью; дно вскрывшихся пузырей не чувствительно к механическому раздражению. Заживление с образованием рубца;
IV степень характеризуется некрозом всех тканей, включая кости.
Судебно-медицинское значение повреждений от действия низкой температуры:
1) показатель свойств холодового фактора:
- охлаждение на воздухе при положительной или отрицательной температуре;
- охлаждение в воде;
- охлаждение в сжиженном газе;
2) показатель условий и механизма образования холодовых повреждений:
- давности и прижизненности действия;
- положения тела пострадавшего при возникновении холодовой травмы;
- одновременности или разновременности действия холодового фактора;
- длительности действия холодового фактора;
- сочетания общего и местного действий холодового фактора;
- возможности получения холодовой травмы в определенных условиях.
ПОРАЖЕНИЕ ЭЛЕКТРИЧЕСКИМ ТОКОМ
Поражение техническим электричеством обычно происходит при контакте с проводником электрического тока. Поражение без прикосновения к проводнику происходит через «дуговой» контакт.
Повреждающий фактор - электрический ток, поражающие свойства которого определяются физическими параметрами тока, физиологическим состоянием организма, особенностями окружающей среды и пр. Смертельные поражения наблюдаются при силе тока свыше 0,1 А, напряжении свыше 110 В; при напряжении 500 В переменный и постоянный ток опасны в одинаковой мере.
Повреждения и нарушения функций тканей и органов, причиняемые техническим электричеством, определяются механизмом действия электрического тока.
Специфическое повреждающее действие проявляется раздражением и возбуждением скелетной и гладкой мускулатуры, нервной ткани, вызывающих фибрилляцию желудочков, спазм голосовых связок и диафрагмы и остановку дыхания, развитие тонических судорог скелетных мышц с разрывами мышечных фасций, вывихами и отрывными переломами.
Неспецифическое повреждающее действие проявляется в том, что раздражение железистых тканей сопровождается выбросом катехолами-
нов. Изменение калиево-натриевого градиента клеток и мембранных потенциалов нарушает процессы передачи возбуждения и остановку сердца.
Механическое повреждающее действие проявляется разрывами тканей вплоть до отрывов частей тела от действия токов большой силы, которые производят взрывоподобный эффект.
Термическое повреждающее действие связано с превращением электрической энергии в тепловую (закон Джоуля-Ленца) в результате сопротивления тканей. Последствиями термического действия являются ожоги различной степени. Длительное термическое действие приводит к обугливанию отдельных участков тела. В костях могут образоваться «жемчужные бусы» - расплавленный и затем застывший фосфорнокислый кальций в виде белых шариков диаметром 1-5 мм с пустотами внутри за счет испарения находящейся в костях жидкости.
Электрохимическое повреждающее действие проявляется нарушением ионного равновесия в тканях, приводит к вытягиванию клеток в виде так называемых частокола, щетки или метелочек заметных под микроскопом при исследовании электрометок. Значительные нарушения физико-химического состава органической жидкости, в том числе и крови, могут вызвать отсроченную смерть вследствие токсикоза.
Общие электротравмы (электрические удары) - травмы, связанные с поражением всего организма из-за нарушения нормальной деятельности жизненно важных органов и систем человека. В зависимости от патологических процессов, возникающих при поражении электрическим током, различают электрические удары четырех степеней:
I степень - наличие судорожного сокращения мышц без потери сознания;
II степень - судорожные сокращения мышц, сопровождающиеся потерей сознания;
III степень - потеря сознания и нарушение функций сердечной деятельности или дыхания (возможно и то и другое);
IV степень - клиническая смерть. Местные электротравмы (повреждения тканей) Электрические ожоги. Степень ожогов зависит от времени контакта
с проводником и физических параметров тока.
Электрометки (электрические знаки) - специфические поражения, вызываемые главным образом механическим и химическим действи-
ями тока; представляют собой резко очерченные пятна размерами 1-5 мм серого или бледно-желтого цвета, круглой или овальной кра-терообразной формы с углублением в центре. Западение дна вызвано уплотнением кожи, приподнятость краев - образованием сотообраз-ных пустот и щелевидных разрывов кожи, расположенных параллельно ее поверхности, образованных испарением пара при нагревании. В некоторых случаях электрические знаки отображают форму проводника, с которым произошло соприкосновение.
Металлизация кожи является специфическим видом электротравмы и представляет собой проникновение в верхние слои кожи мельчайших частиц металла, расплавившегося под действием электрической дуги или при непосредственном плотном прикосновении кожи к токоведущей части. Специфическая окраска кожи при металлизации зависит от вида металла.
Механические повреждения являются следствием механического и специфического повреждающего действия электрического тока. Возникают при относительно длительном нахождении человека под напряжением до 380 В и представляют собой разрывы сухожилий, кожи, кровеносных сосудов и нервной ткани. Могут иметь место вывихи суставов и даже переломы костей.
Электротравму можно получить без непосредственного контакта с проводником, при возникновении вольтовой дуги либо за счет шагового напряжения. Шаговым напряжением называют разность потенциалов, находящихся на расстоянии длины одного шага. При обрыве электропровода ток растекается вокруг по почве в радиусе до 10 м, постепенно сходя на нет. Достаточно ступить внутрь этого невидимого круга, чтобы из-за разницы электрических потенциалов под левой и правой ногами получить так называемую шаговую электротравму. При этом чем шире шаг, тем больше разница потенциалов, тем тяжелее поражение.
Поражение атмосферным электричеством
При поражении молнией в организме пострадавшего отмечаются такие же патологические изменения, как при поражении электрическим током. Жертва теряет сознание, падает, могут отмечаться судороги. Причиной смертельных исходов является прекращение основных жизненных функций - внезапная остановка дыхания и сердцебиения от прямого действия молнии на дыхательный и сосу-додвигательный центры продолговатого мозга.

Рис. 25. Знаки молнии
Молния оказывает в основном тепловое и механическое действие; всегда выражены опаления волос, могут быть отрывы конечностей. На одежде трупа нередко выявляются множественные значительные разрывы ее с опаленными краями. Металлические предметы одежды (пуговицы, пряжки), значки, различные украшения, монеты, а также металлические части обуви - гвозди, пряжки, подковки - могут оплавляться. На коже часто остаются так называемые «знаки молнии» (рис. 25) - древовидные светло-розовые или красные полосы, исчезающие при надавливании пальцами (сохраняются в течение 1-2 суток после смерти). Это результат расширения капилляров в зоне контакта молнии с телом.
При действии атмосферного электричества (молнии) на месте происшествия можно обнаружить характерные следы - расщепление деревьев и столбов, обугливание, воронкообразные углубления в почве и оплавленные конгломераты ее. Поблизости от трупа человека нередко находятся трупы диких или домашних животных и птиц, также пораженных атмосферным электричеством. Во время грозового разряда возможно возгорание различных предметов и строений.
РАДИАЦИОННАЯ ТРАВМА
Радиационные поражения возникают от действия внешних источников радиации или из-за попадания радиоактивных веществ в организм.
Повреждающий фактор - ионизирующие излучения: альфа-, бета-, гамма-, рентгеновское и нейтронное излучение.
Механизм действия. Основу первичного повреждающего действия радиации составляют нарушения физико-химических реакций в результате образования перекисных соединений и свободных радикалов. Последующее повреждающее действие излучения связано с влиянием этих нарушений на клеточные структуры и ядро: нарушается активность ферментов, происходят разрывы молекул ДНК, извращаются рост и деление клеток. Отдаленные последствия облучения развиваются и проявляются различными соматическими заболеваниями как у самих облученных, так и у потомства облучен-
ных родителей (генетические последствия). Тяжесть радиационного поражения определяется поглощенной дозой (единица измерения в системе СИ - грей (Гр), 1 Гр = 100 рад). • Общая радиационная травма
Клиническое течение радиационных поражений зависит от вида излучения, условий облучения (внешнее, контактное, внутреннее, равномерное или неравномерное), кратности облучения, характера лечебных мероприятий. Различают острую и хроническую лучевую болезнь.
Острая лучевая болезнь (ОЛБ) развивается при внешнем гамма-или гамма-нейтронном облучении в дозе, превышающей 1 Гр, полученной одномоментно или в течение короткого промежутка времени, не превышающего двух суток, либо при поступлении радионуклидов внутрь, создающих дозу, эквивалентную 1 Гр.
В зависимости от величины дозовой нагрузки развиваются различные по степени тяжести проявлений формы ОЛБ: кроветворная (1-10 Гр), кишечная (10-20 Гр), токсемическая (20-50 Гр), церебральная (50-100 Гр).
Кроветворная форма ОЛБ характеризуется наиболее четко очерченной фазностью течения:
- фаза первичной общей реакции длится 1-3 дня, характеризуется преобладанием нервно-регуляторных и диспептических нарушений, перераспределительными сдвигами в картине крови (нейтрофильный лейкоцитоз), изменениями в деятельности анализаторных систем;
- фаза видимого клинического благополучия (латентная) длится в зависимости от дозы облучения от 2 до 4-5 недель, характеризуется постепенным нарастанием изменений в наиболее радиочувствительных органах и тканях (костный мозг, лимфоидная ткань, эпителий ЖКТ, сперматогенный эпителий) при мнимом субъективном благополучии пострадавших;
- фаза выраженных клинических проявлений длится 3-4 недели и характеризуется глубоким поражением системы крови, угнетением иммунитета, развитием инфекционных осложнений, выраженным геморрагическим синдромом, тяжелой астенией.
Смерть при кроветворной форме острой лучевой болезни наступает на 3-4-й неделе после облучения в 20-50% случаев легкой и средней степени тяжести и в 100% случаев тяжелой и крайне тяжелой степени
тяжести заболевания. Причины смертельных исходов - глубокие нарушения кроветворения с развитием инфекционных осложнений (чаще пневмоний), кровотечений и кровоизлияний в жизненно важные органы (головной мозг, легкие, эндокринные железы).
Кишечная форма ОЛБ характеризуется короткой латентной фазой (1-2 дня) и ранними выраженными проявлениями кишечного синдрома в виде тяжелого энтерита с токсикозом.
Летальные исходы наступают в течение двух недель. Причины смертельных исходов: тотальная динамическая тонкокишечная непроходимость, гиповолемический шок, инфекционные осложнения.
Церебральная форма ОЛБ характеризуется отсутствием латентной фазы. Через несколько минут после облучения может развиться кол-лаптоидное состояние с помрачением или кратковременной потерей сознания и судорогами. Наблюдается прогрессирующий отек головного мозга, центральные нарушения регуляции кровообращения и дыхания. Летальные исходы наступают в первые часы или в течение трех суток.
Хроническая лучевая болезнь возникает в результате длительного действия малых доз общего внешнего облучения или попадания радионуклидов внутрь. Характеризуется длительным и волнообразным течением с постепенным развитием изменений. В ранние сроки проявляется нарушениями нейро-висцеральной и нейро-сосудистой регуляции, позднее возникают признаки функциональной недостаточности и структурного поражения органов и систем (органов кроветворения, легких, сердца, печени, костной ткани). В отдаленные сроки могут развиться злокачественные новообразования.
Смерть при хронической лучевой болезни наступает от развивающихся осложнений и присоединившихся заболеваний - гипо-пластического состояния кроветворения, лучевого пневмосклероза, нефросклероза, цирроза печени, миокардита и др.
• Местная радиационная травма
Местное воздействие радиации проявляется лучевыми ожогами. На фоне общего внешнего облучения лучевые ожоги кожи являются составной частью сочетанной радиационной травмы. Тяжесть лучевого ожога зависит от дозы радиации, длительности облучения и характера излучения (альфа-, бетаили гамма-излучение). Клиническое течение лучевых ожогов характеризуется закономерной стадийностью:
- первичная эритема - преходящая гиперемия рефлекторного характера, связана с паралитическим расширением капилляров кожи, развивается в сроки от 15-30 минут до нескольких часов после облучения; продолжительность стадии не превышает 1-2 суток;
- скрытый (латентный) период - продолжительность зависит от дозы облучения: при поражении легкой степени тяжести (8-15 Гр) - около трех недель; средней степени (15-25 Гр) - 2-3 недели; тяжелой степени (более 25 Гр) - 1-2 недели;
- вторичная эритема - гиперемия и экссудация с развитием индуративного отека с последующим формированием пузырей в течение 2-3 дней;
- первичные лучевые язвы как исходы местных лучевых поражений. При поражениях легкой и средней степени тяжести происходит заживление с формированием атрофического рубца. При поражениях тяжелой и крайне тяжелой степени тяжести заживление отсутствует, развивается некроз дермы, подкожно-жировой клетчатки и мышц. Отдаленные последствия местных лучевых поражений формируются в сроки от 6 месяцев до 2 лет и проявляются поздними лучевыми язвами, лучевыми фиброзом и остеопорозом.
Диагностика смерти от радиационной травмы основывается на морфологических признаках лучевой болезни, данных дополнительных лабораторных исследований, при обязательном изучении обстоятельств происшествия и результатов специальных технических экспертиз.
Морфологические признаки лучевой болезни:
- при костномозговом синдроме выявляются аплазия костного мозга, лимфоидных фолликулов селезенки и лимфатических узлов, инфекционные осложнения - некротические стоматит, тонзиллит, энтероколит, пневмонии; очаги воспаления макроскопически приобретают вид обширных кровоизлияний или апоплексий из-за снижения реактивности организма;
- при геморрагическом синдроме обнаруживаются множественные геморрагии в коже, конъюнктиве глаз, слизистой оболочке десен и во всех внутренних органах и тканях; кровоизлияния в местах незначительных механических травм, инъекций, хирургических разрезов;
- при кишечном синдроме в тощем и подвздошном отделах тонкой кишки выявляются резкое утолщение стенки кишечни-
ка за счет отека всех слоев, множественные геморрагические очаги и обширные язвенные дефекты, захватывающие все слои кишечной стенки с возникновением явлений перитонита и тотальной динамической непроходимости.
ПОВРЕЖДЕНИЯ ОТ ИЗМЕНЕНИЯ БАРОМЕТРИЧЕСКОГО
ДАВЛЕНИЯ
Баротравмы органов, содержащих воздух или газы, возникают из-за разницы давлений между внешней средой и внутренними полостями в результате резких или постепенных, но длительных изменений атмосферного давления. Дисбарические нарушения могут возникать при кессонных и водолазных работах, занятиях подводным спортом, аварийных ситуациях в полетах на больших высотах, лечебных процедурах и тренировках в барокамерах и др.
Повреждающий фактор - повышение или понижение барометрического давления.
• Общее действие резкого повышения или понижения барометрического давления
Вызывает баротравму легких, барабанных полостей, придаточных пазух носа. Смерть от баротравмы наступает редко, представляя собой, как правило, несчастный случай.
Баротравма легких возникает при резком повышении или понижении внутрилегочного давления на 80-120 мм рт. ст. и более в результате растяжения и разрыва легочной ткани и сосудов. Баротравму легких можно получить даже при незначительном (на 1,5 м) резком подъеме из глубины. Воздух или газ попадает в капилляры, затем в венозную систему легких и в левые предсердие и желудочек сердца, затем в аорту и артерии большого круга кровообращения. Развивается воздушная (газовая) эмболия, пневмоторакс и тканевая эмфизема. Клиническая картина баротравмы легкого - резкие боли при дыхании, выделение кровавой пенистой мокроты, потеря сознания. Причины смерти при баротравме легких: в остром периоде - воздушная эмболия артерий головного мозга, двустронний пневмоторакс, в отдаленном периоде - пневмония.
Диагностика смерти при баротравме легких основана на выявлении крови в трахее и бронхах, увеличенного объема легких, крупных очаговых кровоизлияний в паренхиме легких; при гистологическом исследовании обнаруживаются разрывы стенок мелких бронхов и межальвеолярных перегородок с кровоизлияниями в просвет воздухоносных путей и перибронхиальную ткань.
Баротравма органа слуха (бароотопатия) - самый частый вид баротравмы, получаемый при погружениях под воду или подъеме с глубины; проявляется разрывами барабанной перепонки с кровоизлиянием в наружный слуховой проход и барабанную полость, поражениями среднего и внутреннего уха.
Клиническим проявлением данного вида баротравмы является болезненное ощущение в ушах.
Баротравма придаточных пазух носа (баросинусопатия) обычно вызвана блокадой придаточных пазух во время насморка, приступа аллергии или при заложенности носа. Перепад давления приводит к болезненному сдавливанию пазух, кровоизлияниям в полости пазух, носовому, реже ротовому кровотечению.
Баротравма придаточных пазух носа и органа слуха самостоятельного значения в генезе смерти не имеет, обычно сопровождает баротравму легких.
• Общее действие длительного повышения барометрического давления
Наблюдается при выполнении водолазных работ; возможно при проведении сеансов гипербарической оксигенации. При нормальном атмосферном давлении между парциальным давлением газов в легких, в тканях и жидких средах организма существует динамическое равновесие (закон Генри-Дальтона). Длительное пребывание в условиях повышенного атмосферного давления приводит к повышению парциального давления газов в легких и растворению дополнительного их количества (сатурации) в крови и тканях организма, что обусловливает следующие токсические эффекты.
Отравление кислородом. С увеличением парциального давления кислорода в легких и возникновением гипербарической гипероксии развиваются патологические реакции, перерастающие в типичную картину отравления кислородом. Наблюдаются поражения функций головного мозга (общая слабость, онемение кончиков пальцев, потеря сознания, тонические, а затем клони-ческие эпилептиформные судороги) и системы крови (явления гемолитической анемии). Диагностика смерти: имеются признаки быстрой смерти при отсутствии признаков смертельных повреждений и заболеваний.
Отравление углекислым газом. Повышение парциального давления углекислого газа во вдыхаемом воздухе или газовой смеси приводит к поражению функций головного мозга. При отравлении углекис-
лым газом наблюдаются выраженная одышка, резкая головная боль, потливость и слабость. При наступлении смерти морфологическая картина неспецифична и сводится к признакам быстрой смерти.
Пресыщение тканей и крови азотом. Повышение парциального давления азота при погружении на большие глубины в водолазном снаряжении на сжатом воздухе приводит к нарушению функций ЦНС. Азот вызывает эйфорию - поведение водолаза становится неадекватным, быстрое всплытие или самоотключение от акваланга может привести к смерти от баротравмы легких или утопления. Продолжительное действие азота вызывает наркоз и смерть от первичной остановки дыхания.
• Общее действие пониженного барометрического давления Декомпрессионная болезнь развивается при быстром переходе
от повышенного давления к нормальному (при подъеме водолазов на поверхность, выходе людей из кессона и барокамеры) или от нормального к пониженному (высотная декомпрессия). Повышение барометрического давления приводит к увеличению содержания растворенных газов в крови. При резком снижении давления избыток газов выделяется в тканях и крови в виде газовых пузырьков, приводя к смерти от газовой эмболии. Диагностика смерти основана на выявлении множественных газовых эмболов, в основном в правой половине сердца и венозной системе, пузырьков газа в подкожной клетчатке, сальнике, брыжейке, паренхиматозных органах, плавающих в воде свертках крови, пенистой жидкости на поверхности разрезов печени, застойном полнокровии внутренних органов. В случаях отсроченного наступления смерти в головном и спинном мозге находят рассеянные очаги размягчения, а во внутренних органах - участки некроза паренхимы. В отдаленном периоде декомпрессионной болезни смерть наступает от инфекционных осложнений.
• Общее действие резкого понижения барометрического давления Резкое снижение давления в замкнутом пространстве водолазного
снаряжения приводит к «обжиму водолаза». Возникающее в результате снижения давления (уменьшения объема газа) в скафандре по сравнению с окружающей средой приводит к принудительному механическому перераспределению крови - сдавлению (обжиму) подвергаются туловище и конечности, в то время как снижение давления в шлеме вызывает перемещение крови и лимфы из нижних в верхние части тела. Вследствие увеличения притока крови расширяются сосуды легких, грудной клетки, шеи, лица, а также внутри-
черепные сосуды. В этих областях возникает венозный застой, отеки, кровоизлияния, нарушается работа сердца. Морфологическая картина у погибших демонстративна и позволяет диагностировать смерть у секционного стола: диагностируются резкое увеличение размеров головы, синюшность лица, множественные мелкие кровоизлияния в коже лица и в конъюнктивах, симметричные полосовидные кровоподтеки по нижнему краю ключиц от давления краями металлического шлема, кровоизлияния в мягкие ткани головы, резкий отек слизистой оболочки гортани, иногда с полной обтурацией голосовой щели.
• Постепенный переход в условия пониженного барометрического давления (горная или высотная болезнь)
Снижение парциального давления кислорода в атмосферном и альвеолярном воздухе приводит к кислородному голоданию тканей. Смерть наступает у нетренированных людей на высоте свыше 3,5-4 км от паралича дыхательного центра. Диагностика смерти: имеются признаки быстрой смерти при отсутствии признаков смертельных повреждений и заболеваний.
• Местное действие повышенного барометрического давления Наблюдается при неосторожном использовании аппаратов со сжатым воздухом в медицинской, водолазной и промышленной практике. Струя сжатого воздуха действует как тупой предмет с ограниченной «ударяющей» поверхностью. При попадании струи сжатого воздуха в естественные отверстия возникают повреждения внутренних органов. При попадании во влагалище происходит разрыв его стенок, в прямую кишку - частичный или полный разрыв толстой (чаще всего сигмовидной) кишки, в рот - разрыв слизистой оболочки ротовой полости, верхних дыхательных путей, пищевода, желудка.
▲ Тестовый контроль уровня знаний
Выберите один или несколько правильных, по вашему мнению, ответов.
1. Признаками прижизненного действия пламени на человека являются:
1) наличие ожоговых пузырей, отслоение эпидермиса;
2) отсутствие копоти в складках век, вокруг рта, кайме губ;
3) наличие копоти в дыхательных путях;
4) «поза боксера»;
5) обнаружение в крови и тканях карбоксигемоглобина до 15-20%.
2. Признаками прижизненного действия низких температур являются:
1) пятна Вишневского;
2) наличие у отверстий рта и носа сосулек, на ресницах - инея;
3) симметричность переломов костей свода черепа;
4) резкое сокращение мошонки и подтягивание яичек к паховому каналу;
5) обнаружение эпидуральных гематом серповидной формы.
3. Диагностика смерти от электротравмы основывается на:
1) обнаружении электрометок;
2) наличии ожогов различной степени выраженности;
3) импрегнации кожи металлом в области электрометок;
4) симптоме «жемчужных бус»;
5) обнаружении характерных участков обгорания одежды и обуви.
4. При нарушении изоляции подземного проводника высокого напряжения возможна_электротравма.
5. Буро-красные кровоизлияния в слизистую желудка являются обязательным признаком смерти от переохлаждения организма:
1) да;
2) нет.
Τ Контроль усвоения учебного материала модуля
Задача 1. Выскажите обоснованное суждение о причине смерти.
Труп 32-летней женщины был обнаружен в поле, в 1 км от деревни, где она проживала.
Расследованием установлено, что женщина пошла в гости к своей подруге в соседнюю деревню, но домой не вернулась. При судебно-медицинском исследовании трупа оказалось: одежда на трупе влажная, плащ, передние поверхности юбки и чулок, резиновые сапоги испачканы глиной. Кожные покровы бледные, на конечностях в виде «гусиной кожи», лицо и кисти рук испачканы глиной. Трупные пятна сине-фиолетового цвета с розовым оттенком, располагаются на передних поверхностях груди, живота и нижних конечностей. На лице (на лбу, кончике носа, на подбородке) множественные ссадины различной формы и величины - от точечных до 0,6x2 см, дно их подсохшее, темно-красного цвета, без корочек. Ссадины расположены в продольном направлении, некоторые состоят из параллельных друг другу царапин. При внутреннем исследовании легкие полнокровны, светло-красного цвета. Под висцеральной плеврой
точечные кровоизлияния темно-красного цвета. В полостях сердца и в просвете крупных кровеносных сосудов жидкая кровь и красные рыхлые свертки. Мышца сердца полнокровная, коричневого цвета. Коронарные артерии с гладкими стенками. Органы брюшной полости полнокровны, без болезненных изменений. Слизистая желудка серо-розовая с хорошо обозначенными складками. В области малой кривизны по гребням складок точечные темно-коричневые кровоизлияния.
Судебно-химическим анализом установлено: концентрация этилового алкоголя в крови - 1,25?, в моче - 1,9?.
Гистохимически констатировано отсутствие гликогена в печени, сердечной мышце и скелетных мышцах.
Задача 2. Выскажите суждение о причине смерти.
После тушения пожара в помещении обнаружен труп мужчины. При судебно-медицинском исследовании установлено: обрывки обгоревшей одежды фиксированы на теле. После снятия ее на коже видны ожоги только III-IV степени. На лице вокруг глаз имеются морщины. При расправлении их в глубине складок видна неповрежденная кожа. Мягкие ткани головы, шеи, груди и живота на разрезах ярко красного цвета. Слизистая оболочка дыхательных путей розово-желтого цвета с большим количеством мелких частиц черного цвета на поверхности. В просвете сердца и крупных сосудов жидкая светло-красная кровь. При судебно-химическом исследовании крови карбоксигемо-глобин обнаружен в количестве 62%.
Задача 3. Выскажите обоснованное суждение о причине смерти.
Рядом с раскрытым электрическим щитом обнаружен труп.
При судебно-медицинском исследовании установлено: кожа правой височной области обуглена на участке овальной формы 4x6 см и окружена возвышающимся валиком неповрежденной кожи. Трупные пятна багрово-синюшного цвета.
При внутреннем исследовании мягкие ткани правой височной области соответственно поврежденному участку уплотнены. Прилегающий участок височной кости серого цвета, при давлении легко крошится. Под мягкими мозговыми оболочками и в веществе правой височной доли имеются множественные очаговые блестящие темно-красного цвета кровоизлияния. Обнаружены точечные красного цвета кровоизлияния в стволовых отделах мозга. Легкие полнокровны, темно-красного цвета. Под висцеральной плеврой точечные кровоизлияния темно-красного цвета. В полостях сердца
и в просвете крупных кровеносных сосудов темная жидкая кровь. Мышца сердца коричневого цвета, полнокровная. Коронарные артерии с гладкими стенками. Органы брюшной полости полнокровны, без болезненных изменений. Слизистая желудка серо-розовая с хорошо обозначенными складками. При гистологическом исследовании кожи из правой височной области головы обнаружено образование пустот в ростковом слое кожи и вытягивание ядер клеток базального слоя кожи.