Общий уход за больными в терапевтической клинике: учебное пособие / В.Н. Ослопов, О.В. Богоявленская - 3-е изд., - 2009. - 464 с.
|
|
|
|
ГЛАВА 5 ТЕМПЕРАТУРА ТЕЛА
ТЕРМОМЕТРЫ: УСТРОЙСТВО, ДЕЗИНФЕКЦИЯ,
ХРАНЕНИЕ
Термометр (греч. therme - тепло, metreo - измерять; в просторечии - градусник) - прибор для измерения температуры. Медицинский термометр впервые предложил немецкий учёный Габриель Даниель Фаренгейт (1686-1736) в 1724 г.; он использовал свою шкалу температуры, которую до настоящего времени называют шкалой Фаренгейта (обозначается буквой F). В практическую медицину термометрию ввёл один из крупнейших европейских врачей, ректор Лейденского университета Герман Бергаве (1668-1738).
Различают следующие виды медицинских термометров, используемых для измерения температуры тела:
• ртутный максимальный;
• цифровой (с памятью);
• моментальный (используют при измерении температуры тела у больных, находящихся в бессознательном, спящем и возбуж- дённом состоянии, а также при скрининговом* обследовании).
Ртутный термометр изготовлен из стекла, внутри которого поме- щён резервуар с ртутью с отходящим от него запаянным на конце капилляром. Шкала термометра [шкала Цельсия, которую предложил шведский ученый Андерс Цельсий, Celsius (1701-1744); Celsius - отсюда буква «C» при обозначении градусов по шкале Цельсия] в пределах от 34 до 42-43 °C имеет минимальные деления в 0,1 °C (рис. 5-1).
Термометр называют максимальным в связи с тем, что после измерения температуры тела он продолжает показывать ту температуру, которая была обнаружена у человека при измерении (максимальную), так как ртуть не может самостоятельно опуститься в резервуар термометра без его дополнительного встряхивания. Это обусловлено
* Скрининг (англ. screening - просеивание) - метод активного выявления лиц с какой-либо патологией или факторами риска её развития; основан на применении специальных диагностических исследований в процессе массового обследования населения.
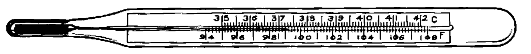
Рис. 5-1. Медицинский термометр со шкалой Цельсия и Фаренгейта (0°С = 32°F)

Рис. 5-2. Термометр для мгновенного измерения температуры тела
особым устройством капилляра медицинского термометра, имеющего сужение, препятствующее обратному движению ртути в резервуар после измерения температуры тела. Чтобы ртуть вернулась в резервуар, термометр необходимо встряхнуть.
В настоящее время созданы цифровые термометры с памятью, которые не содержат ртути и стекла, а также термометры для мгновенного измерения температуры (за 2 с), особенно полезные при термометрии у спящих детей или у больных, находящихся в воз- буждённом состоянии (рис. 5-2). Подобные термометры оказались незаменимыми во время недавней борьбы с «атипичной пневмонией» (SARS - Severe Acute Respiratory Syndrome), когда таким образом измеряли температуру тела у тысяч людей на транспортных потоках (аэропорты, железная дорога).
Правила дезинфекции и хранения медицинских термометров.
1. Промыть термометры проточной водой.
2. Подготовить ёмкость (стакан) из тёмного стекла, уложив на дно вату (чтобы не разбился резервуар с ртутью), налить дезинфицирующий раствор (например, 3% раствор хлорамина Б).
3. Поместить термометры на 15 мин в подготовленную ёмкость.
4. Вынуть термометры, ополоснуть проточной водой, вытереть насухо.
5. Поместить обработанные термометры в другую ёмкость, также заполненную дезинфицирующим раствором с маркировкой «Чистые термометры».
ИЗМЕРЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА
Термометрия - измерение температуры. Как правило, термометрию проводят дважды в сутки - утром натощак (в 7-8 ч утра) и вечером перед последним приёмом пищи (в 17-18 ч). По специальным показаниям температуру тела можно измерять каждые 2-3 ч.
Перед измерением температуры необходимо вынуть термометр из дезинфицирующего раствора, ополоснуть (так как у некоторых больных возможны аллергическая реакция или раздражение кожи от хлорамина Б), затем вытереть и встряхнуть. Основная область измерения температуры тела - подмышечная впадина; кожа должна быть сухой, так как при наличии пота термометр может показывать температуру на 0,5 °C ниже реальной. Длительность измерения температуры тела максимальным термометром - не менее 10 мин. После измерения фиксируют показания термометра, термометр встряхивают и опускают в стакан с дезинфицирующим раствором.
Прежде чем дать термометр другому больному, термометр ополаскивают проточной водой, тщательно вытирают насухо и встряхивают до снижения столбика ртути ниже отметки 35 °C.
Места измерения температуры тела.
• Подмышечные впадины.
• Полость рта (термометр помещают под язык).
• Паховые складки (у детей).
• Прямая кишка (как правило, у тяжелобольных; температура в прямой кишке обычно на 0,5-1 °C выше, чем в подмышечной впадине).
За рубежом считается, что подмышечная температура не точно характеризует температуру тела, на нее лучше не полагаться, и температуру измеряют в полости рта (под языком) - в течение 3 минут классическими ртутными термометрами или в течение 1 минуты современными моделями термометров. При этом истинной лихорадкой считают температуру в полости рта выше 37,9 °С.
Измерение температуры тела в подмышечной впадине
Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствор хлорамина Б), индивидуальная салфетка, температурный лист.
Порядок выполнения процедуры.
1. Осмотреть подмышечную впадину, вытереть салфеткой кожу подмышечной области насухо.
2. Вынуть термометр из стакана с дезинфицирующим раствором. После дезинфекции термометр следует ополоснуть проточной водой и тщательно вытереть насухо.
3. Встряхнуть термометр для того, чтобы ртутный столбик опустился до отметки ниже 35 °C.
4. Поместить термометр в подмышечную впадину таким образом, чтобы ртутный резервуар со всех сторон соприкасался с телом пациента; попросить больного плотно прижать плечо к грудной клетке (при необходимости медицинский работник должен помочь больному удерживать руку).
5. Вынуть термометр через 10 мин, запомнить показания.
6. Встряхнуть ртуть в термометре до отметки ниже 35 °C.
7. Поместить термометр в ёмкость с дезинфицирующим раствором.
8. Зафиксировать показания термометра в температурном листе.
Измерение температуры в прямой кишке
Показания для измерения ректальной температуры: общее охлаждение организма, поражение кожи и воспалительные процессы в подмышечной области, определение у женщин даты овуляции (процесс разрыва фолликула и выхода яйцеклетки), измерение температуры у истощённого тяжелобольного, у которого невозможно адекватно прижимать термометр к телу в «пустой» подмышечной впадине.
Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствор хлорамина Б), вазелин, перчатки медицинские, температурный лист.
Порядок выполнения процедуры.
1. Уложить больного на бок с поджатыми к животу ногами.
2. Надеть резиновые перчатки.
3. Вынуть термометр из стакана с дезинфицирующим раствором, ополоснуть, тщательно вытереть насухо.
4. Встряхнуть термометр, чтобы ртутный столбик опустился ниже
35 °C.
5. Смазать вазелином ртутный конец термометра.
6. Ввести термометр в прямую кишку на глубину 2-4 см, затем осторожно сжать ягодицы (ягодицы должны плотно прилегать одна к другой).
7. Измерять температуру в течение 5 мин.
8. Вынуть термометр, запомнить полученный результат.
9. Тщательно вымыть термометр тёплой водой и поместить его в ёмкость с дезинфицирующим раствором.
10. Снять перчатки, вымыть руки.
11. Встряхнуть термометр для снижения ртутного столбика до отметки ниже 35 °C.
12. Повторно продезинфицировать термометр и поместить его в ёмкость с дезинфицирующим раствором.
13. Зафиксировать показания термометра в температурном листе с указанием места измерения (в прямой кишке).
Измерение температуры в паховой складке (у детей)
Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствор хлорамина Б), индивидуальная салфетка, температурный лист.
Порядок выполнения процедуры.
1. Во избежание кожных аллергических реакций при контакте с хлорамином Б после дезинфекции термометр нужно ополоснуть проточной водой.
2. Тщательно вытереть термометр и встряхнуть его для снижения ртутного столбика до отметки ниже 35 °C.
3. Согнуть ногу ребенка в тазобедренном и коленном суставах таким образом, чтобы термометр удерживался в области паховой складки.
4. Измерять температуру в течение 5 мин.
5. Извлечь термометр, запомнить полученный результат.
6. Встряхнуть термометр для снижения ртутного столбика до отметки ниже 35 °C.
7. Поместить термометр в ёмкость с дезинфицирующим раствором.
8. Отметить результат в температурном листе с указанием места измерения («в паховой складке»).
Регистрация результатов термометрии
Измеренную температуру тела необходимо зафиксировать в журнале учёта на посту медицинской сестры, а также в температурном листе истории болезни пациента.
В температурный лист, предназначенный для ежедневного контроля за состоянием больного, заносят данные термометрии, а также результаты измерения ЧДД в цифровом виде, пульса и АД, массы тела (каждые 7-10 дней), количества выпитой за сутки жидкости и количества выделенной за сутки мочи (в миллилитрах), а также наличие стула (знаком «+»).
На температурном листе по оси абсцисс (по горизонтали) отмечают дни, каждый из которых разделён на два столбика - «у» (утро) и «в» (вечер). По оси ординат (по вертикали) имеется несколько шкал - для температурной кривой («Т»), кривой пульса («П») и АД («АД»). В шкале «Т» каждое деление сетки по оси ординат составляет 0,2 °C. Температуру тела отмечают точками (синим или чёрным цветом), после соединения которых прямыми линиями получается так называемая температурная кривая. Её тип имеет диагностическое значение при ряде заболеваний.
Кроме графической регистрации температуры тела, на температурном листе строят кривые изменения пульса (отмечают красным цветом) и вертикальными столбиками красным цветом отображают АД.
У здорового человека температура тела может колебаться от 36 до 37 °C, причём утром она обычно ниже, вечером - выше. Обычные физиологические колебания температуры тела в течение дня составляют 0,1-0,6 °C. Возрастные особенности температуры - у детей она несколько выше, у пожилых и истощённых лиц отмечают снижение температуры тела, поэтому иногда даже тяжёлое воспалительное заболевание (например, воспаление лёгких) у таких больных может протекать с нормальной температурой тела.
Ситуации, при которых возможно получение ошибочных термометрических данных, следующие.
• Медицинская сестра забыла встряхнуть термометр.
• У больного приложена грелка к руке, на которой измеряется температура тела.
• Измерение температуры тела проводилось у тяжелобольного, и термометр был недостаточно плотно прижат к телу.
• Резервуар с ртутью находился вне подмышечной области.
• Симуляция больным повышенной температуры тела.
ХАРАКТЕРИСТИКА ТЕМПЕРАТУРЫ ТЕЛА ЧЕЛОВЕКА
Температура тела - индикатор теплового состояния организма, регулируемого системой терморегуляции, состоящей из следующих элементов:
• центры терморегуляции (головной мозг);
• периферические терморецепторы (кожа, кровеносные сосуды);
• центральные терморецепторы (гипоталамус);
• эфферентные пути.
Система терморегуляции обеспечивает функционирование процессов теплопродукции и теплоотдачи, благодаря чему у здорового человека поддерживается относительно постоянная температура тела.
Как уже упоминалось выше, температура тела в норме составляет 36-37 °C; суточные колебания обычно регистрируются в пределах 0,1-0,6 °C и не должны превышать 1 °C. Максимальную температуру тела отмечают вечером (в 17-21 ч), минимальную - утром (в 3-6 ч). В ряде случаев у здорового человека отмечается незначительное повышение температуры:
• при интенсивной физической нагрузке;
• после приёма пищи;
• при сильном эмоциональном напряжении;
• у женщин в период овуляции (повышение на 0,6-0,8 °C);
• в жаркую погоду (на 0,1-0,5 °C выше, чем зимой). Летальная максимальная температура тела составляет 43 °C,
летальная минимальная температура - 15-23 °С.
Гипотермия
Гипотермия - это понижение температуры ниже 36 °С. Однако, учитывая нормальные колебания температуры, истинной гипотермией считается понижение температуры тела ниже 35 °С.
При умеренной гипотермии температура тела снижается до 32- 23 °С, тогда как при глубокой гипотермии - до 20-12 °С. Такие температуры нельзя измерить обычными термометрами. Для этого требуется специальный прибор - термистор.
В зависимости от состояния наиболее частой причиной гипотермии является ареактивный сепсис или переохлаждение. Другими причинами гипотермии являются нарушения мозгового кровообращения, эндогенные расстройства (гипогликемия, гипотиреоз, пангипопитуитаризм, недостаточность коры надпочечников) и интоксикации (лекарственные и алкогольные).
Однако следует иметь в виду, что у некоторых пациентов, которые кажутся холодными на ощупь, часто просто спазмированы периферические сосуды (С. Манджони, 2004).
ЛИХОРАДКА
Лихорадка влекла человечество на протяжении тысячелетий. Именно поэтому ей было дано очень много наименований, хотя
большинство из них представляют сегодня скорее исторический или фольклорный, а не научный интерес (Сальваторе Манджони, 2004).
Известный английский ученый Уильям Ослер (1896) такими словами определил значение лихорадки для человека: «У человека есть, по крайней мере, три больших врага: лихорадка, голод и война. Из них самый страшный - это лихорадка».
Известно, что понятие о болезни вообще формировалось постепенно, на основе культурных представлений наших предков. Так, на Руси лихорадку - одну из самых тяжелых болезней - представляли в виде растрепанной злой женщины. «Лихорадка» в народной медицине - это вообще любая болезнь (от «лихо» и «радети», т.е. заботливо (?) насылать на человека лихо).
В древнеримской мифологии также был сильно развит культ Фебрис - богини лихорадки. Из дошедших до наших дней посвящений этой богине видно, что почитались Фебрис Тертиана (богиня лихорадки с приступами, происходящими один раз в три дня) и Фебрис Квартана (богиня лихорадки с приступами, происходящими один раз в четыре дня). На Палатине, одном из семи холмов Рима, Фебрис имела свое пристанище. Этой богине подносились лекарства, которые давались заболевшим лихорадкой (Ю.В. Щукин с соавт.,
2006).
Повышение температуры (гипертермия) тела (кожных покровов) может быть генерализованным и локальным.
Лихорадкой (febris) называется генерализованное повышение температуры тела.
Лихорадка (лат. febris) - повышение температуры тела выше 37 °С, возникающее как защитно-приспособительная реакция организма при инфекционных и других заболеваниях (например, при инфаркте миокарда, анемиях, аллергических реакциях, отравлениях, злокачественных опухолях и др.), либо как нарушение терморегуляции при патологии нервной системы (например, мозговой инсульт) или эндокринной системы (например, тиреотоксикоз). Повышение температуры тела происходит в результате воздействия на организм различных биологически активных веществ - так называемых пирогенов (греч. pyretos - огонь, жар; genesis - возникновение, развитие), в качестве которых могут выступать чужеродные белки (микробы, их токсины, сыворотки, вакцины), продукты распада тканей при травме, ожоге, воспалительном процессе, ряд лекарственных веществ
и др. В ответ на действие различных раздражителей происходит перестройка терморегуляции для поддержания более высокой, чем в норме, температуры. Пирогены воздействуют на активированные лейкоциты, которые синтезируют особые биологически активные вещества - интерлейкин-1, интерлейкин-6, фактор некроза опухоли (ФНО). Эти биологически активные вещества стимулируют образование простагландина Е2, под влиянием которого повышается уровень «установочной точки» («set point») центра терморегуляции и, соответственно, повышается температура тела.
Повышение температуры может иметь и чисто неврогенное происхождение (в этом случае повышение температуры тела не связано с накоплением пирогенов).
Очень опасной (смертельной) может быть генетически обусловленная гиперэргическая реакция у некоторых детей на наркоз.
Иногда причина лихорадки в течение длительного времени может оставаться неясной (так называемый «синдром лихорадки неясного генеза»). Пациент с лихорадкой неясного генеза должен быть обязательно обследован инфекционистом.
Во всех случаях уточнение причины лихорадки имеет очень большое значение. Еще раз подчеркнем, что следует различать лихорадку инфекционного происхождения и лихорадку, не связанную с инфекцией. Так как далеко не всегда лихорадка является инфекционной, она не всегда требует антимикробного лечения.
Как правило, повышение температуры тела на 1 °С сопровождается увеличением числа дыхательных движений (частоты дыхания) (ЧДД) на 4 дыхательных движения в минуту и увеличением частоты сердечных сокращений (учащением пульса) (ЧСС) на 8-10 ударов в минуту у взрослых и до 20 ударов в минуту у детей.
Однако в ряде случаев при повышении температуры тела ЧСС может и не увеличиваться или увеличение ЧСС «отстает» от повышения температуры. Это носит название температурно-пульсовой диссоциации. Хорошо известна так называемая относительная брадикардия при брюшном тифе. Температурно-пульсовая диссоциация встречается при сальмонеллезе, бруцеллезе, легионеллезе («болезни легионеров»), микоплазменной пневмонии и менингите с повышенным внутричерепным давлением. Диссоциация температуры и пульса может быть следствием применения препаратов дигиталиса или β-адреноблокаторов (т.е. иметь ятрогенную природу).
Классификация лихорадок
Лихорадки подразделяются следующим образом:
1) в зависимости от степени повышения температуры,
2) по характеру колебаний значений температуры в течение суток или за более длительный период.
Выделяют также стадии лихорадки.
Классификация лихорадок по степени повышения температуры
По степени повышения температуры лихорадки делят на 4 типа:
• Субфебрильная - температура тела 37-38 °C; обычно связана с консервацией тепла и задержкой его в организме в результате снижения теплоотдачи независимо от наличия или отсутствия воспалительных очагов инфекции.
• Умеренная (фебрильная) - температура тела 38-39 °C.
• Высокая (пиретическая) - температура тела 39-41 °C.
• Чрезмерная (гиперпиретическая) - температура тела более 41 °C. Гиперпиретическая лихорадка опасна для жизни, особенно для
детей.
Гипертермия обычно не характерна для инфекционных процессов (кроме инфекции в центральной нервной системе - менингиты и энцефалиты) и часто возникает вследствие нарушения функции центров терморегуляции (так называемая лихорадка центрального генеза), например при тепловом ударе или мозговом инсульте.
Летальная максимальная температура тела составляет 43 °С, летальная минимальная температура - 15-23 °С.
Классификация лихорадок по характеру колебаний температуры (по характеру температурной кривой)
По характеру колебаний температуры тела (по характеру температурной кривой) в течение суток (иногда за более длительный период) различают 8 типов температурных кривых.
Так называемые типичные температурные кривые были выявлены известным германским терапевтом, одним из основателей физиологического направления в европейской клинической медицине, Карлом Вундерлихом (1815-1877). Именно их выявление обеспечило широкое распространение термометрии в клинической практике.
1. Неправильная лихорадка (febris irregularis) (рис. 5-3).
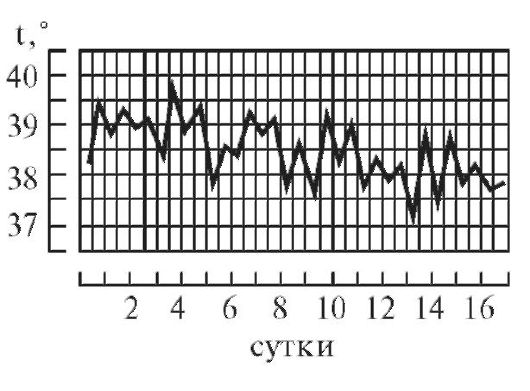
Рис. 5-3. Температурная кривая при неправильной лихорадке
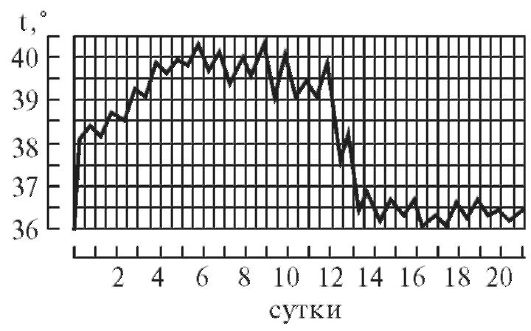
Рис. 5-4. Температурная кривая при постоянной лихорадке
Наиболее распространенным типом лихорадки в клинической практике (тем не менее) является лихорадка с разнообразными нерегулярными суточными колебаниями температуры - так называемая неправильная лихорадка, которая не имеет определенного дифференциально-диагностического значения, хотя, естественно, является признаком заболевания (Ивашкин В.Т., Султанов В.И., 2003). Неправильная лихорадка часто встречается при обострении многих хронических заболеваний различной локализации, а также при гриппе и ревматизме.
Следующие типы лихорадок типичны для определенных заболеваний.
2. Постоянная лихорадка (febris continua).
Обычно постоянно высокая температура (38-39 °С) в течение нескольких дней (или даже нескольких недель). Колебания температуры тела в течение дня не превышают 1 °С (рис. 5-4).
Характерна для острых респираторных вирусных инфекций, пневмококковой пневмонии и для классических вариантов течения сыпного и брюшного тифов.
При острых респираторных вирусных инфекциях температура достигает высоких величин быстро - за несколько часов, при тифах - постепенно, за несколько дней: при сыпном тифе - за 2-3 дня, при брюшном тифе - за 3-6 дней.
3. Послабляющая (или ремиттирующая) лихорадка (febris remittens). Длительная лихорадка с суточными колебаниями температуры
тела, превышающими 1 °С (обычно в пределах 2 °С), без снижения до нормального уровня (рис. 5-5). Температура тела поднимается до различных степеней - умеренной (38-39 °С) или высокой (39-40 °С).
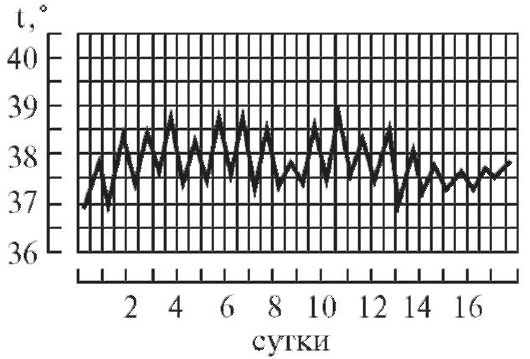
Рис. 5-5. Температурная кривая при ремиттирующей лихорадке
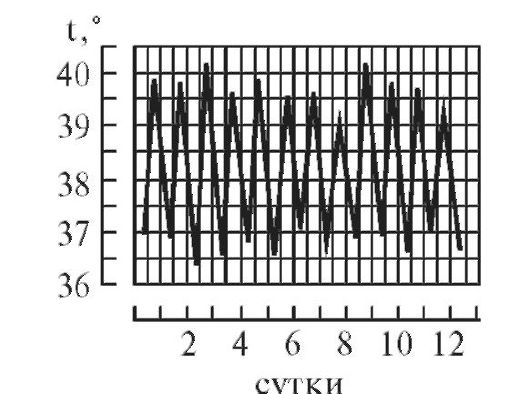
Рис. 5-6. Температурная кривая при гектической лихорадке
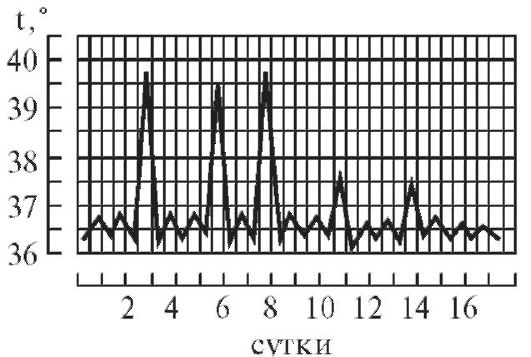
Рис. 5-7. Температурная кривая при интермиттирующей лихорадке
Она характерна для многих инфекций, бронхопневмонии, плеврита, гнойных заболеваний.
4. Истощающая (или гектическая) лихорадка (febris hectica*).
Повышение температуры тела до 39-41 °С (чаще в вечернее время), сменяющееся на нормальные величины в течение 24 часов. Ежедневные суточные колебания очень велики - 3-5 °С (до 5 °С!) - с падением до нормальных или субнормальных значений (рис. 5-6). Такие колебания могут происходить несколько раз в сутки. Подъем температуры сопровождается потрясающим ознобом, а снижение - проливным потом. Все это приводит к истощению больного. В сущности, гектическая лихорадка есть разновидность ремиттирующей (послабляющей) лихорадки, но с более значительными колебаниями температуры.
Гектическая лихорадка характерна для сепсиса, абсцессов - гнойников (например, легких и других органов), милиарного туберкулеза.
5. Перемежающаяся (или интермиттирующая) лихорадка (febris intermittens).
Температура тела внезапно быстро поднимается до 39-40 °С и в течение нескольких часов также быстро опускается до нормальной. Через 1 или 3 дня подъ-
* Hectica (лат.) - истощающая, hectikos (греч.) - привычный, обычный (т.е. встречающийся каждый день).
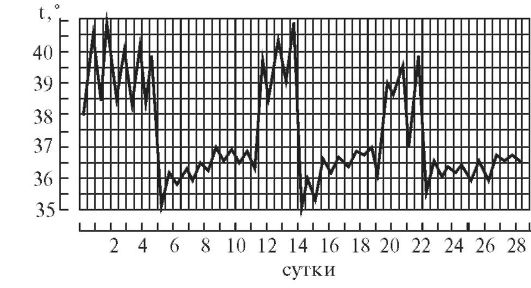
Рис. 5-8. Температурная кривая при возвратной лихорадке
ем температуры повторяется (рис. 5-7). Происходит более или менее правильное чередование высокой и нормальной температуры тела в течение нескольких суток.
Такая лихорадка очень характерна для малярии. Подобные, но не столь правильные пароксизмы высокой температуры встречаются и при других заболеваниях, в частности, при хроническом пиелонефрите, калькулезном холецистите (с периодически возникающей желтухой, вызываемой обструкцией общего желчного протока конкрементом - так называемая лихорадка Шарко), при средиземноморской лихорадке (периодической болезни).
6. Возвратная лихорадка (febris reccurens).
В противоположность истощающей лихорадке, после быстрого подъема температура тела удерживается на высоком уровне в течение нескольких суток (длительная лихорадка), затем временно снижается до нормальных величин с последующим новым подъемом, и так - многократно (рис. 5-8).
Характерна для возвратного тифа, реже встречается при средиземноморской лихорадке (периодической болезни).
7. Извращенная лихорадка ( febris inversa).
В этом случае утренняя температура тела выше вечерней (рис. 5-9). Такая лихорадка встречается при туберкулезе и затяжном сепсисе.
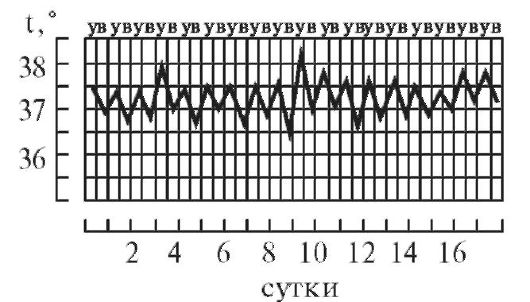
Рис. 5-9. Температурная кривая при извращённой лихорадке
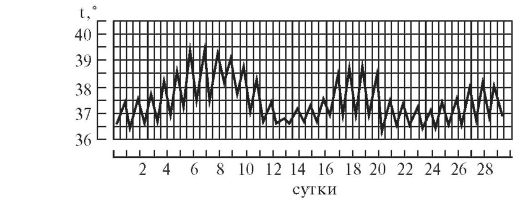
Рис. 5-10. Температурная кривая при волнообразной лихорадке
8. Волнообразная лихорадка (febris undulans).
Отмечается последовательная смена периодов постепенного нарастания температуры и ее постепенного снижения (постепенное повышение температуры изо дня в день с последующим постоянным ее снижением в течение нескольких дней) (рис. 5-10). Данное обстоятельство позволяет отличить волнообразную лихорадку от возвратной, которая характеризуется очень быстрыми подъемами температуры до высоких значений.
Волнообразная лихорадка характерна для бруцеллеза (болезнь Брюса, болезнь Бенга), для лимфогранулематоза (болезнь Ходжкина) (Томас Ходжкин, 1798-1866). Следует отметить, что пациенты с этими заболеваниями переносят такие значительные подъемы температуры сравнительно легко и в состоянии сохранять работоспособность.
Классификация лихорадки по длительности
По длительности сохранения лихорадки различают следующие виды.
1. Мимолётная - до 2 ч.
2. Острая - до 15 сут.
3. Подострая - до 45 сут.
4. Хроническая - свыше 45 сут.
Стадии лихорадки
В развитии лихорадки выделяют три стадии.
1. Стадия подъёма температуры тела (stadium increment): преобладают процессы теплообразования (за счёт уменьшения потоотделения и сужения сосудов кожи понижается теплоотдача). Больной в этот период мёрзнет, испытывает озноб, головную боль, чувство «ломоты» в суставах и мышцах; могут появиться бледность и цианоз (синюшность) кожных покровов.
2. Стадия постоянно высокой температуры тела (стадия вершины, stadium fastigii): характерно относительное постоянство температуры тела с поддержанием её на высоком уровне (процессы теплоотдачи и теплообразования уравновешиваются). Больной жалуется на чувство жара, головную боль, сухость во рту; становится весьма беспокойным («мечется» в постели), лицо краснеет. В ряде случаев возможна потеря сознания; появляются т.н. качественные нарушения сознания - бред, галлюцинации. Обычно возрастают частота дыхания (тахипноэ) и частота сердцебиения (тахикардия).
3. Стадия падения температуры тела (stadium decrement): при снижении температуры тела преобладают процессы теплоотдачи. В зависимости от характера снижения температуры тела различают лизис (греч. lysis - растворение) - медленное снижение температуры тела в течение нескольких суток и кризис (греч. krisis - острый, переломный момент) - быстрое падение температуры тела в течение 5-8 ч. Кризис весьма опасен из-за возможности развития острой сосудистой недостаточности. Возникают предельная слабость, обильное потоотделение (профузный пот), снижается сосудистый тонус - больной бледнеет, АД снижается (например, до 80/20 мм рт.ст.), появляется нитевидный пульс.
ОСОБЕННОСТИ УХОДА ЗА ЛИХОРАДЯЩИМИ БОЛЬНЫМИ
Принципы ухода за лихорадящими больными в зависимости от стадии (периода) лихорадки можно кратко сформулировать следующим образом: в первый период лихорадки необходимо «согреть» больного, во второй период лихорадки следует «охладить» больного, а в третий период необходимо предупредить падение АД и сердечно-сосудистые осложнения.
Первый период лихорадки (рис. 5-11). При резком и
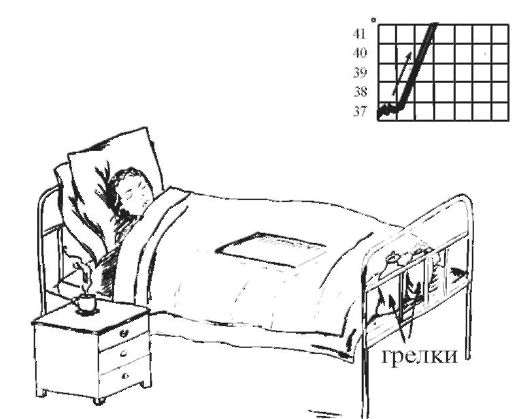
Рис. 5-11. Первый период лихорадки
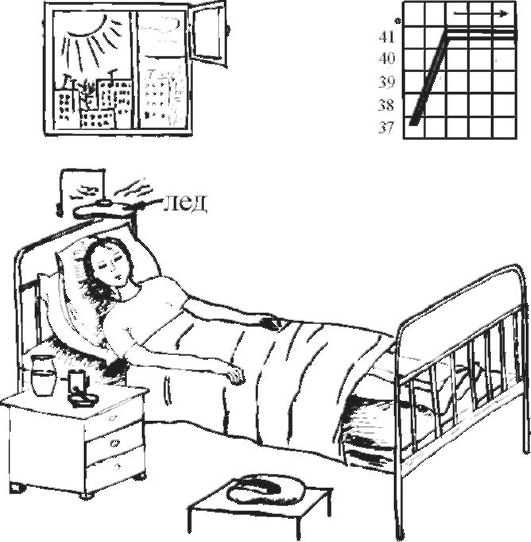
Рис. 5-12. Второй период лихорадки
внезапном повышении температуры тела больной ощущает озноб, боль в мышцах, головную боль, не может согреться. Медицинская сестра должна уложить больного в постель, хорошо укрыть его тёплым одеялом, к ногам положить грелку; следует обеспечить больному обильное горячее питьё (чай, настой шиповника и др.); необходимо контролировать физиологические отправления, не допускать сквозняков, обеспечить постоянное наблюдение за больным.
Второй период лихорадки
(рис. 5-12). При постоянно высокой температуре тела больного беспокоит чувство жара; могут наступить так называемые ирритативные расстройства сознания, обусловленные выраженным возбуждением ЦНС, - проявления интоксикационного делирия (лат. delirium - безумие, помешательство): ощущение нереальности происходящего, галлюцинации, психомоторное возбуждение (бред; больной «мечется» в постели).
Необходимо накрыть больного лёгкой простынёй, на лоб положить холодный компресс или подвесить над головой пузырь со льдом; при гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и отжатые, нужно прикладывать на 5-10 мин, регулярно их меняя). Ротовую полость следует периодически обрабатывать слабым раствором соды, губы - вазелиновым маслом. Необходимо обеспечить больному обильное прохладное питьё (настой шиповника, соки, морсы и др.). Питание проводят по диете № 13. Следует контролировать АД, пульс. Необходимо следить за физиологическими отправлениями, подкладывать судно, мочеприёмник. Обязательно проведение профилактики пролежней.
Необходимы обеспечение постоянного наблюдения за лихорадящим пациентом, строгое соблюдение постельного режима.
Третья стадия лихорадки
(рис. 5-13). Снижение температуры тела может быть постепенным (литическим) или быстрым (критическим). Критическое падение температуры тела сопровождается обильным потоотделением, общей слабостью, бледностью кожных покровов, может развиться коллапс (острая сосудистая недостаточность).
Важнейшим диагностическим признаком коллапса выступает падение АД. Снижается систолическое, диастолическое и пульсовое (разница между
систолическим и диастолическим) давление. О коллапсе можно говорить при снижении систолического АД до 80 мм рт.ст. и менее. Прогрессирующее снижение систолического АД свидетельствует о нарастании тяжести коллапса. При критическом падении температуры тела медицинская сестра должна срочно позвать врача, приподнять ножной конец кровати и убрать подушку из-под головы, хорошо укрыть больного одеялами, к рукам и ногам пациента приложить грелки, дать увлажнённый кислород, следить за состоянием его нательного и постельного белья (по мере необходимости бельё нужно менять, иногда часто), контролировать АД, пульс.
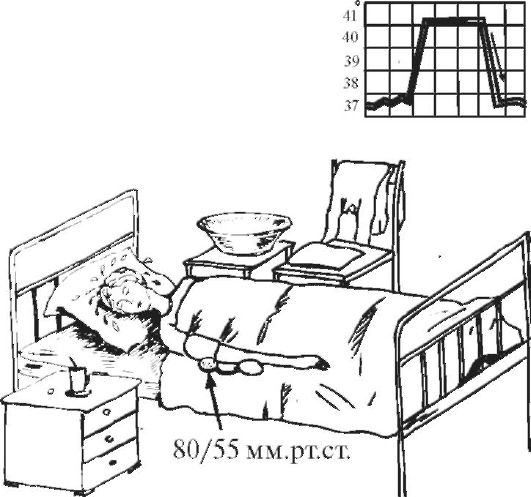
Рис. 5-13. Третий период лихорадки при критическом снижении температуры тела