Патологическая анатомия : учебник / А. И. Струков, В. В. Серов. - 5-е изд., стер. - М.: Литтерра, 2010. - 848 с. : ил.
|
|
|
|
ДЕТСКИЕ ИНФЕКЦИИ
Заболевания, обусловленные герпес-вирусами
В настоящее время в отдельную группу герпетических инфекций человека объединены вирусные заболевания, обусловленные ДНКсодержащими вирусами простого герпеса, ветряной оспы, цитомегалии, инфекционного мононуклеоза.
Простой герпес
Герпес (от греч. herpes - лихорадка) - инфекционное заболевание, обусловленное вирусом простого герпеса, характеризующееся многообразием проявлений болезни с преимущественным поражением кожи, слизистых оболочек и нервной системы. Герпес часто у взрослых принимает хроническое рецидивирующее течение. Широкое распространение вируса герпеса связано с длительной персистенцией его в организме человека и наличием бессимптомных форм инфекции.
Различают острый и хронический герпес с обострениями, а также ограниченный (локализованный) и генерализованный. По клиническим проявлениям выделяют: герпес кожи и слизистых оболочек, офтальмогерпес, гинекологический герпес, герпетический стоматит, герпетический менингоэнцефалит, генерализованный (чаще внутриутробный) герпес.
Этиология. Возбудителем простого герпеса (herpes simplex) является ДНК-содержащий вирус типа 1 и 2, вирулентный для человека. Поражения кожи, слизистых оболочек и офтальмогерпес чаще обусловлены заражением вирусом герпеса типа 1, генитальный - типа 2. Может иметь место сочетанное заражение вирусами типа 1 и 2. Генерализованный герпес чаще вызывается вирусом типа 2.
Патогенез. Источник заражения - больной или вирусоноситель. Передача инфекции осуществляется контактным, воздушно-капельным трансплацентарным и трансфузионным путями. Проникновение вируса в области входных ворот при контактном или воздушно-капельном заражении сопровождается повреждением эпителия кожи или слизистой оболочки с последующим развитием регионарного лимфаденита и гематогенным распространением вируса с вирусемией и вирурией. Гематогенному распространению вируса способствуют адсорбция его на поверхности эритроцитов и поглощение лейкоцитами и макрофагами по типу незавершенного фагоцитоза. Вирусемия бывает не только при генерализован-
ных, но и при локализованных формах герпеса. Вирус герпеса обладает высокой нейротропностью и поэтому может длительное время персистировать в нервной ткани, не вызывая никаких болезненных проявлений. При хронических формах герпеса, которые встречаются преимущественно у взрослых, обострения инфекции связаны с провоцирующими моментами - переохлаждением, другими инфекционными заболеваниями и др. Локальный острый первичный герпес у детей чаще наблюдается в возрасте от 6 мес до 5 лет. Генерализованные формы встречаются преимущественно у новорожденных и у детей с врожденными или приобретенными иммунодефицитами и другими отягощающими фоновыми состояниями.
Патологическая анатомия. Распространенной формой локализованного герпеса является поражение эпителия красной каймы губ, кожи лица, слизистой оболочки полости рта, десен, носа, конъюнктивы глаз, гениталий. Наблюдается припухлость, покраснение с постепенным формированием везикулы или множества мелких везикул с серозным или серозно-геморрагическим содержимым, окруженных зоной отека и гиперемии. Травматизация вызывает образование эрозии или язвочки. При подсыхании везикул образуется корочка, которая затем отпадает. Микроскопически в эпителии обнаруживается баллонная дистрофия с гибелью эпителиальных клеток и скоплением серозного экссудата в эпидермисе. Дерма отечна, сосуды ее резко полнокровны, в периваскулярной ткани имеются лимфогистиоцитарные инфильтраты. По периферии везикул расположены многочисленные гигантские клетки. В ядрах клеток эпителия обнаруживаются внутриядерные базофильные включения, окруженные зоной просветления, - тельца Коундри (по автору, установившему связь включений с вирусом герпеса). При электронной микроскопии в ядрах пораженных клеток можно выявить капсиды вируса, которые из ядра по мере созревания вирусных частиц поступают в цитоплазму и здесь бывают заключены в вакуоли. При гибели клетки вирусы высвобождаются.
Герпетический острый некротический менингоэнцефалит, обусловленный вирусом герпеса типа 2, встречается редко. Дает 80-90% летальности и при выживании больного приводит к глубокой деменции. У детей герпетический менингоэнцефалит наблюдается при первичном заражении чаще в возрасте от 5 мес до 2 лет, в сочетании с кожными поражениями встречается всего лишь в 8% случаев. Помимо гематогенного пути, допускается также распространение вируса по нервным стволам, что подтверждено экспериментальными данными.
При герпетическом менингоэнцефалите головной мозг чрезвычайно дряблый. Мягкие мозговые оболочки полнокровны, отечны. На разрезе видны очаги размягчения вещества мозга, иногда в виде полостей, выполненных мутноватым серовато-розовым кашицеобразным содержимым. Расположены они преимущественно в области больших полушарий. Типичным считается поражение височных долей. Очаги могут быть мелкими или очень крупными, расположенными локально или диффузно, вплоть до тотального поражения серого вещества больших полушарий и подкор-
ковых ганглиев. Ствол мозга, мозжечок и спинной мозг не поражаются. Микроскопически отличаются отек и множественные колликвационные некрозы вещества мозга с наличием незначительной периваскулярной лимфоидной инфильтрации, наблюдающейся и в мягких мозговых оболочках на фоне их отека и полнокровия. В сосудах продуктивные васкулиты и тромбоваскулиты, обусловливающие геморрагии (рис. 312). Диагноз подтверждается обнаружением внутриядерных включений вирусных частиц в нейронах с помощью электронной микроскопии и обнаружением иммунофлюоресцентным методом антигена вируса герпеса. В некоторых случаях некротический менингоэнцефалит принимает хроническую форму течения с периодическими обострениями. При этом наблюдается гидроцефалия, в веществе мозга и в подкорковых ганглиях множество кист наряду со свежими очагами колликвационных некрозов, обызвествления и уплотнения мозговой ткани (глиоз). Микроскопически выявляются отек, колликвационные некрозы, кисты, выполненные зернистыми шарами, очаги обызвествления, мелкие лимфоидные периваскулярные инфильтраты, пролиферация астроцитарной глии.
Описываются единичные наблюдения поражения легких в виде интерстициального пульмонита.
Внутриутробная герпетическая инфекция бывает генерализованной с поражением многих органов и ЦНС или в виде локального поражения ЦНС, или в виде слизисто-кожной формы. Заражение происходит от матери трансплацентарным или восходящим путем, антеили интранатально. Источником заражения является хронический рецидивирующий генитальный герпес матери или бессимптомное носительство. Во время обо-
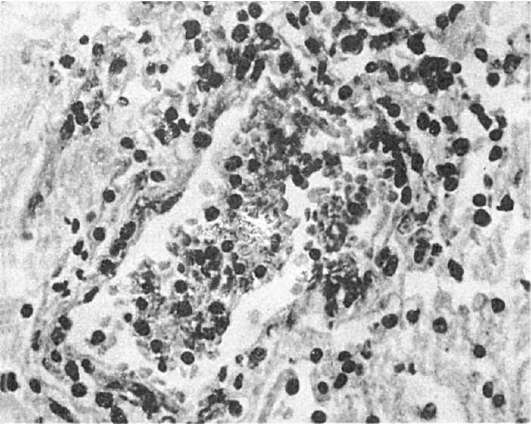 Рис. 312. Герпетический некротический энцефалит. Умеренная периваскулярная лимфоидная инфильтрация
Рис. 312. Герпетический некротический энцефалит. Умеренная периваскулярная лимфоидная инфильтрация
стрения герпеса в последние месяцы беременности риск заражения плода равен 40%.
Генерализованная форма у новорожденных дает 80% летальных исходов, при изолированном поражении ЦНС - 50%. Прогноз слизистокожной формы благоприятный при соответствующем лечении с предотвращением вторичной бактериальной инфекции.
Генерализованный врожденный герпес клинически протекает в большинстве случаев без герпетических поражений кожи и слизистых оболочек. Печень увеличена, на разрезе пестрая, с желтовато-белыми мелкими диаметром 2-3 мм очажками, разбросанными в паренхиме. В коре надпочечников имеются точечные геморрагии, в легких - мелкие фокусы пневмонии. В мозге, преимущественно в паравентрикулярных, супра- и субталамических отделах, в лобных долях - едва различимые фокусы некрозов. Иногда наблюдаются очаговый глиоз, умеренная гидроцефалия. Микроскопически в печени выявляются коагуляционные некрозы с глыбчатым распадом. Некрозы встречаются также в надпочечниках, в селезенке, почках, костном мозге, в легких, головном мозге. В печени, кроме некрозов, отмечаются дискомпенсация и дистрофия гепатоцитов, по периферии некрозов - незначительная лейко- и лимфоцитарная инфильтрация. Чаще, чем в других органах, обнаруживаются внутриядерные базофильные включения. В головном мозге имеются мелкие очаги некроза и дистрофические изменения нейронов - в комбинации с очагами глиоза.
Врожденная слизисто-кожная форма характеризуется везикулярной сыпью по всему телу, на лице и конечностях, даже на ладонях и подошвах, постоянно подсыпающей в течение 2-3 нед или 1,5 мес. Могут поражаться слизистая оболочка полости рта, носа, глотки, гортани, трахеи, конъюнктива глаз, наблюдаются кератоконъюнктивит, регионарный лимфаденит. Прогноз благоприятный, однако возможны случаи с присоединением генерализации процесса и летальным исходом.
Ветряная оспа
Ветряная оспа - varicella (уменьшительное от variola - натуральная оспа) - острое инфекционное заболевание детей, характеризующееся пятнисто-везикулярной сыпью на коже и слизистых оболочках. Болеют дети преимущественно дошкольного и раннего школьного возраста. До 2 мес жизни и после 10 лет заболевание встречается редко.
Этиология и патогенез. Возбудителем является ДНК-содержащий вирус, относящийся к группе вирусов герпеса (поксвирус). Элементарные тельца (тельца Араго) имеют коккоподобный вид, размеры 160-120 нм. В культуре ткани и в клетках человека образуются внутриядерные, эозинофильные и базофильные включения. Вирус ветряной оспы идентичен возбудителю опоясывающего лишая, поскольку наблюдаются перекрестное заражение и иммунизация. Источник заражения - больной человек, передача осуществляется воздушно-капельным путем. В редких случаях
встречается трансплацентарная передача с развитием поздней фетопатии или врожденной ветряной оспы.
Вирус попадает в дыхательные пути, проникает в кровяное русло, где в период инкубации размножается. В силу эктодермотропности вирус сосредотачивается в эпидермисе кожи, а также в эпителии слизистых оболочек. Заболевание протекает легко, длится 2-3 нед, летальность не превышает 0,01-0,05%. Однако при фетальной врожденной и ветряной оспе недоношенных детей, детей с врожденными иммунодефицитными состояниями, наконец, у детей даже старшего школьного возраста с приобретенными иммунодефицитными состояниями, например при заражении вирусом иммунодефицита человека, лейкозе, злокачественных опухолях и др., ветряная оспа может приобрести характер тяжелого страдания с генерализованными поражениями внутренних органов и смертельным исходом.
Патологическая анатомия. Макроскопические изменения кожи начинаются с появления красноватых, слегка приподнятых зудящих пятнышек, в центре которых быстро формируется везикула с прозрачным содержимым. Когда везикула подсыхает, центр ее западает и покрывается буроватой или черноватой корочкой. Везикулы располагаются преимущественно на туловище и волосистой части головы, на лице и конечностях число их скудное. Типично наличие элементов различной давности, что создает пестроту кожных высыпаний. В 40% случаев наблюдаются высыпания на слизистой оболочке рта и гортани. Здесь в силу мацерации образуются эрозии.
Микроскопически процесс образования везикул кожи начинается с баллонной дистрофии шиповатого слоя эпидермиса, здесь же наблюдается возникновение гигантских многоядерных клеток.
Гибель эпидермиса приводит к формированию мелких полостей, которые, сливаясь, образуют везикулы, заполненные серозной жидкостью. Дно везикулы представлено герминативным слоем эпидермиса, крыша - приподнятым роговым слоем (рис. 313). В дерме наблюдаются отек, умеренная гиперемия. Эрозии слизистых оболочек представляют собой дефект эпителия, соединительная ткань слизистой и подслизистой оболочек отечна, сосуды полнокровны, могут наблюдаться экстравазаты и скудные периваскулярные лимфогистиоцитарные инфильтраты. При ветряной оспе с генерализованными поражениями внутренних органов очаги некроза и эрозии наблюдаются в легких, печени, почках, селезенке, поджелудочной железе, надпочечниках, в слизистой оболочке пищеварительного, дыхательного и мочеполового трактов. Макроскопически очаги поражения представляют собой мелкие округлые фокусы серовато-желтоватого цвета, окруженные черновато-красным венчиком, просвечивающиеся под капсулой печени, под плеврой легкого и обнаруживающиеся на разрезе - в паренхиме органа. Микроскопически эти фокусы представлены очажками коагуляционного некроза с весьма скудной перифокальной клеточной реакцией, часто окружены зоной кровоизлияний. Вирусные включения обнаруживаются по периферии очагов некроза и в области кожных везикул в клетках с явлениями баллонной дистрофии.
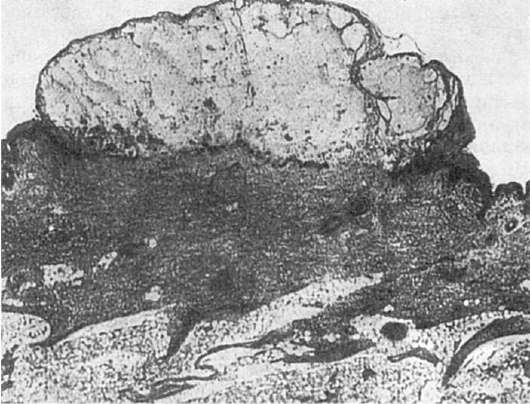 Рис. 313. Ветряная оспа. Образование везикулы в эпидермисе
Рис. 313. Ветряная оспа. Образование везикулы в эпидермисе
Осложнения представлены вторичным инфицированием кожных высыпаний, чаще стафилококком. У маленьких детей легко может развиться стафилококковый сепсис.
Смертельный исход зависит от присоединившегося стафилококкового сепсиса или в редких случаях от генерализованных поражений внутренних органов.
Цитомегалия
Цитомегалия (от греч. cytos - клетка, megalos - большой) - вирусная инфекция с преимущественным поражением как паренхимы, так и стромы слюнных желез, при которой в тканях образуются гигантские клетки с характерным внутриядерным включением. Чаще болеют дети моложе 2 лет, у взрослых инфекция протекает латентно.
Этиология и патогенез. Возбудителем является ДНК-содержащий вирус, относящийся к группе вирусов герпеса. В культуре ткани человеческих фибробластов вирус образует типичные внутриядерные включения, он может быть выделен от больного человека из слюны, мочи, грудного молока, вагинального секрета, спермы, желчи, ликвора и свежей крови. Большинство взрослых имеют в крови антитела против вируса цитомегалии. Диагноз при жизни может быть подтвержден обнаружением цитомегалических клеток в осадке мочи, слюны, ликворе или с помощью серологических реакций. Патогенез точно не установлен. Вирус фиксируется в слюнных железах, чаще в околоушной, где он длительное время может существовать в виде латентной инфекции. При снижении иммунной реактивности или у детей раннего возраста возникают виремия и гематогенная генерализация с поражением многих органов, которая проявляется развитием васкулитов и характерными цитомегалическими изменениями эндотелия.
Течение и исход болезни всецело зависят от состояния организма заболевшего. У новорожденных, недоношенных и грудных детей наблюдаются тяжелые генерализованные формы. У детей старше 2 лет генерализованные формы отмечаются только при наличии другого тяжелого заболевания (лейкоз, злокачественная опухоль, сепсис, иммунодефицитные врожденные и приобретенные заболевания). Доказана трансплацентарная передача вируса с развитием эмбриопатии, тяжелой фетопатии у мертворожденных и генерализованной инфекции у новорожденных. В плаценте иногда обнаруживаются цитомегалические изменения.
Патологическая анатомия. Вирус вызывает увеличение размеров клетки до 30-40 мкм и образует округлое плотное крупное внутриядерное включение, сначала эозинофильное, а затем базофильное. Включение окружено зоной просветления, ядерная оболочка резко очерчена из-за распределения на ней глыбок хроматина и остатков ядрышка. Все вместе создает картину, напоминающую глаз совы.
Различают локализованную и генерализованную формы болезни. При локализованной форме в слюнных железах обнаруживаются цитомегалические изменения в эпителии протоков и ацинусов и лимфогистиоцитарная инфильтрация с последующим склерозом. Чаще поражаются околоушные слюнные железы. При генерализованной форме такой же процесс наблюдается во многих органах - в легких, почках (рис. 314), печени, кишечнике, поджелудочной железе, надпочечниках, тимусе и др. Кроме того, у ослабленных и новорожденных детей в органах могут быть кровоизлияния и некрозы.
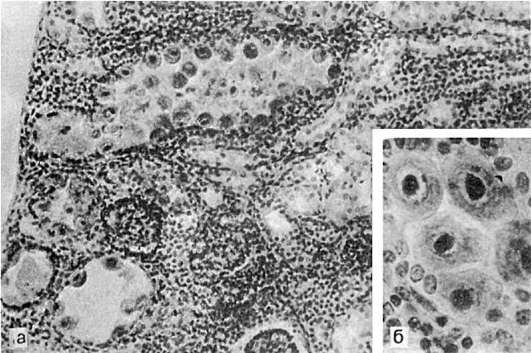 Рис. 314. Генерализованная цитомегалия:
Рис. 314. Генерализованная цитомегалия:
а - цитомегалический метаморфоз клеток почечного эпителия; б - внутриядерные включения
Врожденная генерализованная форма, кроме поражений внутренних органов, характеризуется, как правило, вовлечением в процесс головного мозга, геморрагической сыпью на коже, гемолитической анемией, тромбоцитопенией, желтухой.
Наблюдается энцефалит с образованием цитомегалических клеток, периваскулярных инфильтратов и очагов кальциноза в субэпендимальных зонах. Очаги кальциноза имеют вид беловато-желтых плотных участков, изменения завершаются гидроцефалией. Заболевание через несколько дней или недель приводит к смерти.
Приобретенная генерализованная форма грудных детей отличается от врожденной отсутствием поражений головного мозга. Наблюдаются формы заболевания с преимущественным поражением того или иного органа. Наряду с наличием цитомегалических клеток в эпителии бронхов и в альвеолоцитах в легких развиваются продуктивный перибронхит и интерстициальная очаговая пневмония, в почках - цитомегалические изменения канальцевого эпителия, в кишечнике - язвенный процесс. Легочная форма часто осложняется пневмоцистной пневмонией, особенно у недоношенных и детей с иммунодефицитами. Течение болезни длительное.
Смерть наступает от присоединения другой острой инфекции или от основного тяжелого заболевания (лейкоз, опухолевый процесс, СПИД и др.).
Инфекционный мононуклеоз
Инфекционный мононуклеоз (болезнь Филатова) - острое инфекционное заболевание, вызываемое герпетическим вирусом с преимущественным поражением органов и тканей лимфогистиоцитарной системы.
Этиология и патогенез. Большинство исследователей считают, что герпесоподобный вирус Эпштейн-Барра является возбудителем инфекционного мононуклеоза. Однако вопрос об этиологии инфекционного мононуклеоза нельзя считать окончательно решенным. Заболевают преимущественно дети в возрасте от 2 до 10 лет (Кисляк Н.С, Ленская Р.В., 1978).
Источником заражения является больной или вирусоноситель. Передача инфекции осуществляется воздушно-капельным путем, но может происходить также контактным и алиментарным путями. Описаны эпидемические вспышки, главным образом среди детей. Имеются указания на возможность трансплацентарной передачи, обусловливающей желтуху новорожденного.
Входными воротами является слизистая оболочка ротоглотки и верхних дыхательных путей, где вирус вызывает характерные катаральные изменения, которые создают благоприятные условия для присоединения вторичного микробного инфицирования, проявляющегося в виде вируснобактериальной ангины. Вирус распространяется лимфогенно и проникает в лимфатические узлы, а затем гематогенно в печень, костный мозг, селезенку, где вызывает пролиферативные процессы гистиомоноцитарных и лимфоидных клеток, благодаря вымыванию которых в периферическую
кровь в ней обнаруживается большое количество атипичных лимфоцитов и мононуклеаров, так называемых широкопротоплазменных лимфоцитов.
Существует предположение, что атипичные «широкопротоплазменные лимфоциты» - видоизмененные Т-лимфоциты. У некоторых больных атипичные мононуклеары, подобно Т-лимфоцитам, образуют прямые розетки с эритроцитами барана и не содержат на своей поверхности иммуноглобулинов, что свидетельствует об их принадлежности к популяции Т-лимфоцитов.
Клинически различают типичные и атипичные формы болезни. Они в свою очередь могут быть легкими, средней тяжести и тяжелыми. У детей младшего возраста инфекционный мононуклеоз протекает тяжелее, с более выраженной гепатоспленомегалией, нейтропенией, тромбоцитопенией, изменениями ЦНС. Чаще наблюдаются тонзиллофарингиты и обструктивный синдром со стороны дыхательных путей. Атипичные формы характеризуются отсутствием ведущих симптомов болезни - ангины, температуры, сыпи. Среди атипичных форм выделяют висцеральную с преимущественным поражением внутренних органов и ЦНС.
Патологическая анатомия. Летальные исходы при инфекционном мононуклеозе встречаются редко, и поэтому патологоанатомические изменения изучены главным образом по данным биоптатов и оперативно удаленных миндалин.
Макроскопически обнаруживаются генерализованное увеличение лимфатических узлов (особенно шейных), селезенки, печени, наличие ангины с набуханием и отеком глоточного кольца, иногда с явлениями геморрагического диатеза. Лимфатические узлы мягкие, эластичные, на разрезе сочные, ткань желтоватого, серовато-красного цвета с белесовато-желтоватыми участками некроза. Миндалины, глоточное кольцо увеличены, отечны, полнокровны, иногда покрыты фибринозным налетом или некротизированы и изъязвлены. Селезенка увеличена, капсула напряжена, на разрезе темно-красного цвета, со значительным соскобом пульпы. Печень увеличена, полнокровна, иногда желтушна, строение долек подчеркнуто. Отмечается полнокровие мягких мозговых оболочек и ткани мозга. Кожная сыпь нетипична, может быть скарлатиноили кореподобная, или геморрагическая. Микроскопически структура лимфатического узла полностью стерта. Ткань узла представлена сплошь макрофагальными и атипичными лимфоидными клетками. Иногда встречаются многоядерные гигантские клетки. Капсула лимфатического узла и окружающая клетчатка также инфильтрированы мононуклеарами (рис. 315). Могут наблюдаться очаги некроза.
При повторной биопсии лимфатических узлов в период реконвалесценции выявляется полное восстановление структуры органа.
В миндалинах и селезенке имеются изменения, аналогичные таковым в лимфатических узлах.
В миндалинах при присоединении вторичной инфекции отмечаются некрозы с изъязвлениями эпителия и лейкоцитарная инфильтрация. Пролиферация мононуклеарных клеток обнаруживается также в перитонзиллярной ткани, в интерстиции слюнных желез, в глоточном кольце, в стенке глотки.
В селезенке отмечаются значительный отек и инфильтрация мононуклеарами капсулы, которая может иногда приводить к ее разрыву и смерти от кровотечения в брюшную полость.
Изменения в костном мозге выражаются в виде островков гиперплазии лимфоидных и моноцитарных клеток.
Типичным признаком инфекционного мононуклеоза являются изменения печени. Имеют место значительные по объему инфильтраты из лимфоидных, плазматических и крупных мононуклеарных клеток, располагающиеся в портальных трактах и внутри долек при сохранности архитектоники печеночных долек (рис. 316). Дистрофические изменения гепатоцитов выражены умеренно, иногда могут наблюдаться холестазы, в редких случаях - очаги некрозов гепатоцитов. Описаны лишь единичные наблюдения исхода в цирроз печени. Мононуклеарные инфильтраты могут наблюдаться в легких, в эндо- и перикарде, в интерстиции миокарда, почек, поджелудочной железы, в слизистой и подслизистой оболочках желудочно-кишечного тракта, в поперечнополосатой мускулатуре, коже, эндокринных железах.
Поражение нервной системы проявляется в виде менингоэнцефалита и полирадикулоневрита. При менингоэнцефалите обнаруживаются отек, полнокровие, пролиферация лимфоидных клеток, гистиоцитов и мононуклеаров в периваскулярной ткани мозга и в мягких мозговых оболочках, кровоизлияния и дистрофия ганглиозных клеток.
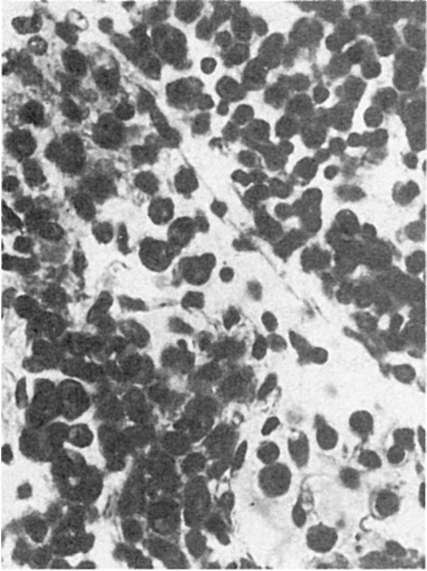 Рис. 315. Инфекционный мононуклеоз. Образование крупных мононуклеарных клеток с базофильной цитоплазмой в лимфатическом узле
Рис. 315. Инфекционный мононуклеоз. Образование крупных мононуклеарных клеток с базофильной цитоплазмой в лимфатическом узле
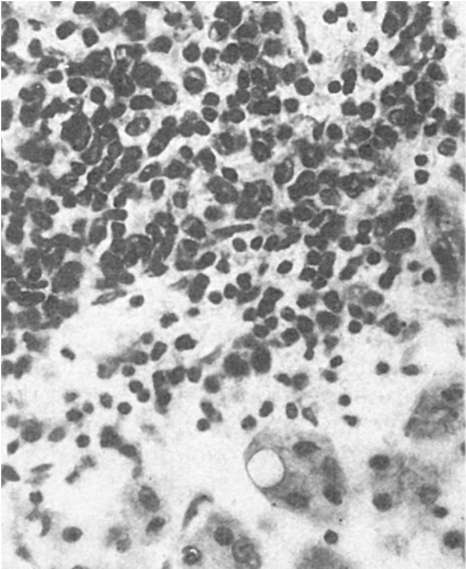 Рис. 316. Инфекционный мононуклеоз. Массивная мононуклеарная инфильтрация портального тракта печени
Рис. 316. Инфекционный мононуклеоз. Массивная мононуклеарная инфильтрация портального тракта печени
При полирадикулоневрите изменения локализуются в спинальных нервных корешках и спинномозговых ганглиях в виде полнокровия, отеков и набухания нервных корешков, мононуклеарной инфильтрации, повреждения миелиновых оболочек. В спинномозговых ганглиях отмечаются вакуолизация и хроматолиз ганглиозных клеток, пролиферация сателлитов, периваскулярные кровоизлияния.
Причинами смерти при инфекционном мононуклеозе бывают чаще всего разрывы селезенки и периферический паралич дыхания в результате полирадикулоневрита, протекающего с картиной прогрессирующих параличей, проявления геморрагического диатеза или вторичной инфекции.
Заболевания, обусловленные РНК-вирусами
Среди них будут рассмотрены корь и эпидемический паротит.
Корь
Корь (morbilli, от сокращенного лат. morbus - болезнь) - острое высококонтагиозное инфекционное заболевание детей, характеризующееся катаральным воспалением слизистых оболочек верхних дыхательных путей, конъюнктивы и пятнисто-папулезной сыпью кожных покровов. Дети моложе 3 лет и взрослые болеют корью редко.
В связи с массовыми противокоревыми прививками детского населения в настоящее время участились заболевания корью взрослых.
Этиология и патогенез. Возбудитель кори - РНК-содержащий вирус, относится к миксовирусам, размером 150 нм, культивируется в культуре тканей человека и обезьяны, где развиваются типичные гигантские клетки, обнаруживающиеся у больного в секрете зева, верхних дыхательных путей, в крови и моче. Передача осуществляется воздушно-капельным путем. Вирус попадает в верхние дыхательные пути и в конъюнктиву глаз. Существует мнение, что основными входными воротами является конъюнктивальный мешок, так как закапывание сыворотки реконвалесцента в первые 15 ч после контакта с больным предотвращает заболевание корью. В эпителии слизистых оболочек вирус вызывает дистрофические изменения и проникает в кровь, что сопровождается кратковременной вирусемией, следствием которой является расселение вируса в лимфоидную ткань, вызывающее в ней иммунную перестройку. Вирусемия становится более выраженной и длительной, появляется сыпь. С окончанием высыпаний на коже вирус исчезает из организма. В последние годы появились сообщения, указывающие на возможность длительного существования вируса кори в организме человека. Длительность заболевания - 2-3 нед. Коревой вирус обладает способностью снижать барьерную функцию эпителия, фагоцитарную активность, а также вызывать падение титра противоинфекционных антител (например, дифтерийного антитоксина). Это состояние анергии резко повышает склонность больных к вторичному инфицированию или обострению существующего хронического процесса,
например туберкулеза. Вследствие этого, а также ввиду высокой контагиозности и способности вызывать эпидемические вспышки корь раньше была очень опасна, особенно для детей 1-2 лет, недоношенных, с нарушением питания, страдающих рахитом или ослабленных предшествующими заболеваниями. Перенесенная корь оставляет стойкий иммунитет.
Патологическая анатомия. В слизистой оболочке зева, трахеи, бронхов, конъюнктиве развивается катаральное воспаление. Слизистая оболочка набухшая, полнокровная, секреция слизи резко повышена, что сопровождается насморком, кашлем, слезотечением. В тяжелых случаях могут возникать некрозы, слизистая оболочка становится тусклой, сероватожелтого цвета, на поверхности ее видны мелкие комочки. Отек и некрозы слизистой оболочки гортани могут вызвать рефлекторный спазм ее мускулатуры с развитием асфиксии - так называемый ложный круп (истинный круп см. Дифтерия). Микроскопически в слизистых оболочках наблюдаются гиперемия, отек, вакуольная дистрофия эпителия, вплоть до его некроза и слущивания, усиленная продукция слизи слизистыми железами и небольшая лимфогистиоцитарная инфильтрация.
Характерной для кори является метаплазия эпителия слизистых оболочек в многослойный плоский, которая наблюдается в ранние сроки (5-6-й день болезни) и резко снижает барьерную функцию эпителия. Метаплазию связывают с местным авитаминозом А. Следствием вирусемии и генерализации являются энантема и экзантема.
Энантема определяется на слизистой оболочке щек соответственно малым нижним коренным зубам в виде беловатых пятен, названных пятнами Бильшовского-Филатова-Коплика, которые появляются раньше высыпаний на коже и имеют важное диагностическое значение.
Экзантема в виде крупнопятнистой папулезной сыпи появляется на коже сначала за ушами, на лице, шее, туловище, затем на разгибательных поверхностях конечностей.
Микроскопически элементы сыпи представляют собой очажки отека, гиперемии, иногда экстравазатов с периваскулярной лимфогистиоци-тарной инфильтрацией в сосочковом слое. Отмечаются вакуолизация эпидермиса, вплоть до фокусов некроза, отек и явления неполного ороговения (паракератоз). При стихании воспалительных изменений нарастающий нормальный эпителий вызывает отторжение неправильно ороговевших и некротических фокусов, что сопровождается очаговым (отрубевидным) шелушением. В лимфатических узлах, селезенке, лимфоэпителиальных органах пищеварительного тракта наблюдаются пролиферация с плазматизацией В-зависимых зон и увеличение центров размножения фолликулов. В миндалинах, червеобразном отростке и лимфатических узлах обнаруживаются гигантские многоядерные макрофаги.
При неосложненной кори в межальвеолярных перегородках легких образуются милиарные и субмилиарные фокусы пролиферации лимфоидных, гистиоцитарных и плазматических клеток. Возможно развитие интерстициальной пневмонии, при которой в стенках альвеол образуются
причудливые гигантские клетки - гигантоклеточная коревая пневмония. Однако этиологическая связь такой пневмонии только с коревым вирусом пока не доказана.
В относительно редких случаях в первые дни заболевания наблюдаются симптомы коревого энцефалита. Процесс выражается в периваскулярных инфильтратах из клеток глии и мезенхимальных элементов, локализуется преимущественно в белом веществе мозга.
Осложнения. Среди осложнений центральное место занимают поражения бронхов и легких, связанные с присоединением вторичной вирусной и бактериальной инфекции (рис. 317). Поражается не только внутренняя оболочка бронхов (эндобронхит), но также средняя (мезобронхит) и наружная (перибронхит). Панбронхит часто имеет некротический или гнойнонекротический характер.
Пораженные бронхи на разрезе такого легкого имеют вид сероватожелтых очажков, очень похожих на туберкулезные бугорки. Такой панбронхит служит источником развития бронхоэктазов, абсцессов легкого, гнойного плеврита. Переход процесса на перибронхиально расположенную легочную паренхиму приводит к развитию перибронхиальной пневмонии и далее хронического поражения легких с исходом в пневмосклероз.
При современных методах лечения подобные легочные осложнения встречаются крайне редко. Исчезла также наблюдающаяся раньше при осложненной кори влажная гангрена мягких тканей лица - нома.
Смерть больных корью связана с легочными осложнениями, а также с асфиксией при ложном крупе. Современная серопрофилактика и вакцинация привели к резкому снижению заболеваемости и смертности от кори.
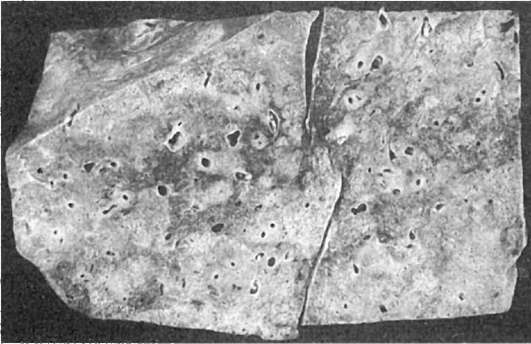 Рис. 317. Некротический панбронхит и перибронхиальная пневмония при кори, осложненной вторичной бактериальной инфекцией
Рис. 317. Некротический панбронхит и перибронхиальная пневмония при кори, осложненной вторичной бактериальной инфекцией
Эпидемический паротит
Эпидемический паротит (свинка, parotitis epidemica) - острое инфекционное заболевание с развитием местных воспалительных изменений, преимущественно в интерстиции околоушных слюнных желез. Болеют чаще дети 5-15 лет, а также молодые люди 18-25 лет, чаще мужчины.
Этиология и патогенез. Возбудителем является РНК-содержащий вирус размером 150 нм, относящийся к группе миксовирусов. Источником заражения является больной человек. Заражение происходит воздушнокапельным путем. Входными воротами являются слизистые оболочки полости рта, носа, глотки, с развитием последующей вирусемии и фиксацией вируса в слюнных и других железах, а также в ЦНС. В слюнных железах вирус размножается и отсюда в огромном количестве выделяется со слюной. Длительность заболевания составляет 7-9 дней, реже - дольше. Заболевание оставляет стойкий иммунитет.
Патологическая анатомия. Слизистая оболочка полости рта вокруг околоушного (стенонова) протока полнокровна, отечна, отек распространяется на клетчатку околоушной области и шею. Слюнные железы, из которых чаще поражаются околоушные, полнокровны, в последних развивается двусторонний интерстициальный паротит. В интерстиции железы отмечаются отек, гиперемия и значительная лимфоидная инфильтрация вокруг протоков и ацинусов, в просвете протоков - сгустившийся секрет, воспалительный экссудат отсутствует. Аналогичные изменения могут наблюдаться в интерстиции яичка (орхит), в яичниках (оофорит), в поджелудочной железе (панкреатит). В исходе орхита изредка развивается склероз с атрофией паренхимы, что ведет к азоспермии. Возможно развитие серозного менингита и менингоэнцефалита с отеком, гиперемией и периваскулярным лимфоидным инфильтратом в белом веществе мозга. Ганглиозные клетки не поражаются. Редко причиной смерти может быть поражение ЦНС.
Болезни, вызываемые бактериями
Коклюш
Коклюш (pertussis) - острое инфекционное заболевание детей, характеризующееся поражением дыхательных путей с развитием типичных приступов спастического кашля. Заболевание изредка наблюдается у взрослых.
Этиология и патогенез. Возбудитель - палочка коклюша - обнаруживается в секрете из носоглотки больных. Заражение происходит воздушнокапельным путем. Механизм развития приступов спастического кашля сложный. Входными воротами инфекции является слизистая оболочка верхних дыхательных путей, где происходит размножение микроба. Продукты распада возбудителя (эндотоксин) вызывают раздражение нервных рецепторов гортани, возникают импульсы, идущие в ЦНС и приводящие к образованию в ней стойкого очага раздражения. Благодаря понижению порога возбуждения нервных центров и рецепторов бывает достаточно
ничтожного неспецифического раздражения, чтобы вызвать приступ спастического кашля. Развивается «невроз респираторного тракта», который клинически проявляется следующими друг за другом толчкообразными выдохами, сменяющимися судорожным глубоким вдохом, многократно повторяющимися и заканчивающимися выделениями вязкой мокроты или рвотой. Спазм гортани, бронхиальной мускулатуры, периферических сосудов, рвота и другие симптомы свидетельствуют о раздражении не только дыхательного, но и других вегетативных центров. Приступы спастического кашля вызывают застой в системе верхней полой вены, усиливающий расстройства кровообращения центрального происхождения, и приводят к гипоксии. Коклюш у грудных детей протекает особенно тяжело, у них спастических приступов кашля не бывает, их эквивалентом являются приступы апноэ с потерей сознания и асфиксией. Длительность болезни 1,5-3 мес.
В настоящее время благодаря серопрофилактике и массовой вакцинации тяжесть течения и заболеваемость значительно снизились, летальность не превышает десятых долей процента.
Патологическая анатомия. При смерти во время приступа лицо одутловатое, отмечаются акроцианоз, геморрагии на конъюнктивах, коже лица, слизистой оболочке полости рта, на плевральных листках и перикарде.
Слизистая оболочка дыхательных путей полнокровна, покрыта слизью. Легкие эмфизематозно вздуты, под плеврой определяются идущие цепочкой воздушные пузырьки - интерстициальная эмфизема. Отсюда воздух может проникать в средостение, распространяться на клетчатку шеи и туловища. В редких случаях развивается спонтанный пневмоторакс. На разрезе легкие полнокровны, с западающими участками ателектазов. Микроскопически в слизистой оболочке гортани, трахеи, бронхов обнаруживаются явления серозного катара: вакуолизация эпителия, повышение секреции слизи, полнокровие, отек, умеренная лимфогистиоцитарная инфильтрация; в легких - мелкие бронхи в состоянии спазма с фестончатыми очертаниями, в паренхиме легких - отек, полнокровие, ателектазы.
У грудных детей возможно бронхогенное распространение воспаления с развитием мелкоочаговой коклюшной пневмонии. При этом в альвеолах обнаруживается серозно-лейкоцитарный и даже фибринозный экссудат с большим числом палочек коклюша. Однако и в этих случаях нельзя исключить смешанное инфицирование.
В головном мозге наблюдаются отек, полнокровие, мелкие экстравазаты, редко - обширные кровоизлияния в оболочках и ткани мозга. Особенно выражены циркуляторные изменения в ретикулярной формации, ядрах блуждающего нерва продолговатого мозга. Они ведут к гибели нейронов. Типичным для коклюша является образование разрывов и язвочек на уздечке языка, обусловленных трением ее о передние зубы во время приступов кашля.
Осложнения зависят от присоединения вторичной инфекции. При этом развиваются панбронхит и перибронхиальная пневмония, сходная с таковой при кори.
Смертельный исход в настоящее время встречается редко, преимущественно у грудных детей от асфиксии, пневмонии, в редких случаях от спонтанного пневмоторакса.
Дифтерия
Дифтерия (diphtheria от греч. diphthera - кожица, пленка) - острое инфекционное заболевание, характеризующееся преимущественно фибринозным воспалением в очаге первичной фиксации возбудителя и общей интоксикацией, связанной с всасыванием экзотоксина микроба. Чаще болеют дети, чем взрослые, в настоящее время наблюдается заболеваемость детей преимущественно старше 7 лет.
Этиология и патогенез. Возбудитель - палочка дифтерии - относится к семейству коринебактерий, выделяющих экзотоксин. Источником заражения являются бациллоносители, в меньшей степени - больные. Экзотоксин возбудителя дифтерии обладает способностью подавлять биосинтез ферментов дыхательного цикла, поэтому парализует тканевое дыхание, изменяет холинергические процессы, нарушает синтез катехоламинов и приводит к накоплению их в тканях. Дифтерия по отношению к возбудителю представляет собой местную инфекцию, так как гематогенного распространения не бывает.
Дифтерийная палочка размножается в области входных ворот на слизистых оболочках и выделяет экзотоксин, всасываемость которого всецело зависит от особенностей структуры слизистой оболочки и глубины местных изменений. Местно экзотоксин вызывает некроз эпителия, паретическое расширение сосудов с нарушением их проницаемости, отек тканей и выход фибриногена из сосудистого русла. Фибриноген под влиянием тканевого тромбопластина свертывается. На поверхности поврежденной слизистой оболочки образуется фибринозная пленка. Экзотоксин действует преимущественно на сердечно-сосудистую, нервную системы и надпочечники. Такое сочетанное поражение приводит к гемодинамическим нарушениям в организме, а выделение экзотоксина из организма сопровождается повреждением преимущественно канальцевого эпителия почек. Развитие тяжелых токсических и гипертоксических форм дифтерии, которые наблюдались до применения активной иммунизации, объясняется повышенной чувствительностью вследствие сенсибилизации к дифтерийному токсину.
Патологическая анатомия. Местные изменения локализуются в слизистой оболочке зева, глоточных миндалинах, верхних дыхательных путях. Изредка встречается дифтерия половых органов у девочек, конъюнктивы, раны.
При дифтерии зева и миндалин последние увеличены, слизистая оболочка полнокровна, покрыта обильными плотными беловато-желтыми пленками (рис. 318). Мягкие ткани шеи отечны. При тяжелых токсических формах отек особенно резко выражен, может распространяться на переднюю поверхность грудной клетки. Воспаление имеет характер диф-
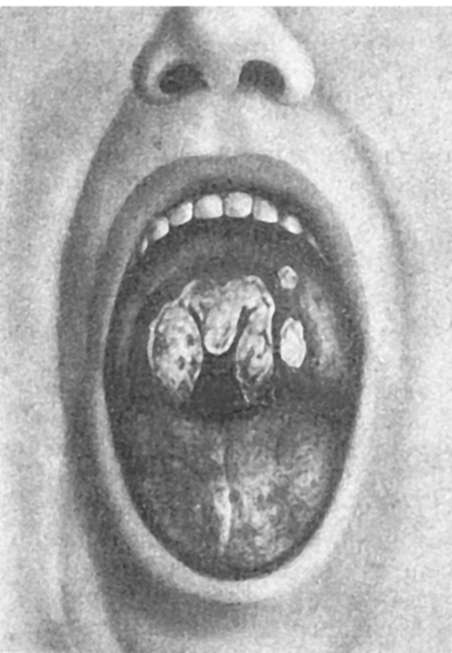 Рис. 318. Дифтеритическое воспаление зева при дифтерии
Рис. 318. Дифтеритическое воспаление зева при дифтерии
теритического. Верхние слои эпителия некротизированы, слизистая оболочка пропитана фибринозным экссудатом с примесью лейкоцитов, образующим массивные наложения на ее поверхности. Так как слизистая оболочка зева и миндалин выстлана многослойным плоским эпителием, прочно связанным с подлежащей соединительной тканью, фибринозная пленка долго не отторгается, что создает условия для всасывания токсина. Поэтому дифтерический тип воспаления при дифтерии зева и миндалин всегда сопровождается общими изменениями, зависящими от токсемии.
Регионарные лимфатические узлы шеи значительно увеличены, полнокровны, с желтовато-белыми некротическими фокусами или черноватыми очагами кровоизлияний на разрезе. В них наблюдаются отек, резкое полнокровие, стазы, кровоизлияния и некрозы фолликулов. Общие токсические изменения отмечаются в сердечно-сосудистой системе, в периферической нервной системе, в надпочечниках, почках, селезенке.
В сердце развивается токсический миокардит. Полости сердца расширены в поперечнике, мышца тусклая, дряблая, пестрая на разрезе, могут быть пристеночные тромбы. Изменения кардиомиоцитов характеризуются жировой дистрофией и мелкими очагами миолиза. В некоторых случаях преобладают отек, полнокровие и клеточная инфильтрация интерстиция. Поэтому различают альтернативную и интерстициальную формы миокардита.
Если миокардит развивается в начале 2-й недели болезни и приводит к смерти от острой сердечной недостаточности, говорят о раннем параличе сердца при дифтерии. Перенесенный миокардит обусловливает развитие кардиосклероза.
В нервной системе изменения локализуются в периферических нервах и вегетативных ганглиях. Прежде всего поражаются те из них, которые расположены ближе к зеву: языкоглоточный, блуждающий, симпатический и диафрагмальный нервы, III шейный симпатический ганглий и нодозный ганглий блуждающего нерва. Развивается паренхиматозный неврит с распадом миелина, меньше страдают осевые цилиндры. В нервных ганглиях наблюдаются расстройства кровообращения, дистрофические изменения нервных клеток, вплоть до цитолиза. Изменения, постепенно
нарастая, проявляются спустя 1,5-2 мес в виде так называемых поздних параличей мягкого неба, диафрагмы, сердца при поражении языкоглоточного, диафрагмального и блуждающего нервов. Возможна регенерация элементов периферической нервной системы.
В мозговом слое надпочечников отмечаются кровоизлияния, дистрофия и некроз клеток, в корковом слое - мелкие фокусы некрозов, исчезновение липидов. В почках - некротический нефроз, в тяжелых случаях токсической дифтерии - массивные некрозы коркового слоя. В селезенке отмечаются гиперплазия В-фолликулов с выраженным кариорексисом в центрах размножения фолликулов, полнокровие пульпы.
Смерть при несвоевременном введении антитоксической сыворотки или при токсических формах наступает от раннего паралича сердца при миокардитах или поздних параличах сердца или диафрагмы, связанных с паренхиматозным невритом.
Дифтерия дыхательных путей характеризуется крупозным воспалением гортани, трахеи, бронхов с легко отходящими фибринозными пленками, выделяющимися иногда при кашле в виде слепков с дыхательных путей (рис. 319). Пленки легко отходят, так как слизистая оболочка верхних дыхательных путей и бронхов выстлана призматическим и цилиндрическим эпителием, рыхло соединенным с подлежащей соединительной тканью. Отделению пленки способствует также обильное выделение слизи. Поэтому токсин не всасывается и общих токсических явлений при этой форме дифтерии не наблюдается.
Крупозное воспаление гортани при дифтерии получило название истинного крупа, распространение процесса на мелкие разветвления бронхиального дерева - нисходящего крупа, который может сопровождаться развитием очаговой пневмонии.
Осложнения при дифтерии дыхательных путей связаны с применением интубации или трахеотомии, при которых возможно образование пролежней. Пролежни при вторичном инфицировании приводят к гнойному перихондриту хрящей гортани, флегмоне, гнойному медиастиниту. В настоящее время применение антибиотиков предотвращает эти осложнения.
Смерть больных бывает вызвана асфиксией (спазм гортани при истинном крупе или закупорка
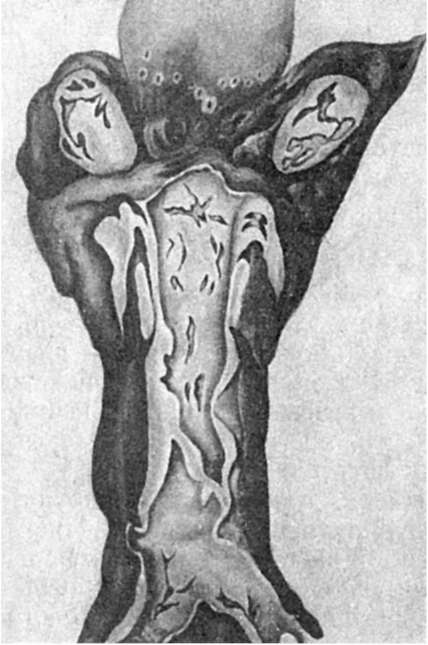 Рис. 319. Дифтерия зева и гортани
Рис. 319. Дифтерия зева и гортани
дыхательных путей фибринозными пленками) или присоединившейся пневмонией и гнойными осложнениями. Проводимая в настоящее время активная иммунизация привела к резкому снижению заболеваемости и смертности от дифтерии.
Скарлатина
Скарлатина (от итал. scarlatum - багровый, пурпурный) - одна из форм стрептококковой инфекции в виде острого инфекционного заболевания с местными воспалительными изменениями, преимущественно в зеве, сопровождается типичной распространенной сыпью. Болеют в большинстве случаев дети до 16 лет, могут болеть и взрослые.
Этиология и патогенез. Возбудитель - β-гемолитический стрептококк группы А различных серологических сероваров. Заражение происходит преимущественно воздушно-капельным путем, возможна передача через предметы и продукты питания (в основном через молоко).
Патогенез скарлатины сложный и определяется тремя направлениями взаимоотношений микро- и макроорганизма - токсическим, аллергическим и септическим. В месте первичной фиксации стрептококк чаще в миндалинах, реже в коже и еще реже в легких вызывает воспалительный процесс с присоединением регионарного лимфаденита - первичный скарлатинозный аффект и первичный скарлатинозный комплекс (Цинзерлинг В.А., 1957). Локализация аффекта вне миндалин получила название экстрабуккальной скарлатины (в настоящее время экстрабуккальная послеродовая скарлатина в связи с применением антибиотиков не встречается). Благодаря образованию антитоксических антител общие токсические явления (сыпь, температура, общая интоксикация) к концу первой - началу 2-й недели болезни (1-й период скарлатины) уступают место инфекционно-аллергическим проявлениям, наступающим со 2-3-й недели болезни, благодаря распространению микробных тел из первичного аффекта по лимфатическим путям в кровяное русло с распадом в крови микробных тел и аллергизацией его их антигенами (2-й период).
Проявляется 2-й период аллергическими реакциями со стороны кожи, суставов, почек, сосудов, сердца. Аллергические изменения повышают проницаемость тканевых барьеров и сосудистого русла, что способствует инвазии стрептококка в органы с развитием сепсиса.
Патологическая анатомия. В 1-й период болезни в зеве и миндалинах отмечается резкое полнокровие («пылающий зев»), которое распространяется на слизистую оболочку полости рта, язык (малиновый язык), глотку. Миндалины увеличены, сочные, ярко-красные - катаральная ангина. Вскоре на поверхности и в глубине ткани миндалин появляются сероватые, тусклые очаги некрозов - типичная для скарлатины некротическая ангина (рис. 320). В зависимости от тяжести течения некрозы могут распространяться на мягкое небо, глотку, слуховую (евстахиеву) трубу, среднее ухо, с лимфатических узлов переходить на клетчатку шеи. При отторжении некротических масс образуются язвы.
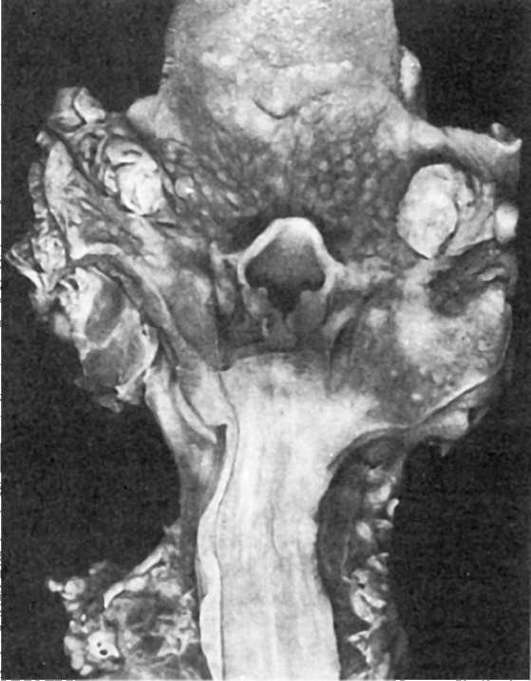 Рис. 320. Скарлатина. Острый некротический тонзиллит и резкая гиперемия зева (по А.В. Цинзерлингу)
Рис. 320. Скарлатина. Острый некротический тонзиллит и резкая гиперемия зева (по А.В. Цинзерлингу)
При микроскопическом исследовании в слизистой оболочке и ткани миндалин наблюдаются резкое полнокровие, очаги некрозов, по периферии которых в зоне отека и фибринозного выпота обнаруживаются цепочки стрептококков, на границе со здоровой тканью - незначительная лейкоцитарная инфильтрация.
Шейные лимфатические узлы увеличены, сочные, полнокровные, в них могут встречаться очаги некрозов и явления выраженной миелоидной инфильтрации (лимфаденит).
Общие изменения, зависящие от токсемии, проявляются прежде всего в развитии сыпи. Сыпь появляется в первые 2 дня болезни, имеет мелкоточечный характер, ярко-красный цвет, покрывает всю поверхность тела, за исключением носогубного треугольника, который резко выделяется на общем ярко-красном фоне кожи лица. В коже отмечаются полнокровие, периваскулярные лимфогистиоцитарные инфильтраты, отек, экссудация. В поверхностных слоях эпителия имеют место дистрофические изменения, паракератоз с последующим некрозом. Так как элементы сыпи близко расположены друг к другу, участки некроза верхних слоев эпителия сливаются и к 2-3-й неделе болезни слущиваются пластами - пластинчатое шелушение.
В печени, миокарде и почках отмечаются дистрофические изменения и интерстициальные лимфогистиоцитарные инфильтраты. В селезенке, лимфоидной ткани кишечника наблюдаются гиперплазия В-зон с плаз-
матизацией и миелоидная метаплазия. Эти изменения варьируют в зависимости от тяжести течения и формы скарлатины. В головном мозге и вегетативных ганглиях имеются дистрофические изменения нейронов и расстройства кровообращения.
При тяжелой токсической форме, когда смерть наступает в первые 2-3 сут от начала болезни, в зеве отмечается особенно резкая гиперемия, распространяющаяся даже на пищевод. Гиперплазия в лимфоидной ткани выражена слабее, в органах преобладают дистрофические изменения и резкие расстройства кровообращения.
При тяжелой септической форме в области аффекта процесс принимает распространенный гнойно-некротический характер с образованием заглоточного абсцесса, отита-антрита и гнойного остеомиелита височной кости, гнойно-некротического лимфаденита, флегмоны шеи, мягкой - с гнойным расплавлением тканей, твердой - с преобладанием некроза. Флегмона может привести к аррозии крупных сосудов шеи и смертельным кровотечениям. С височной кости гнойное воспаление может переходить на венозные синусы твердой мозговой оболочки с образованием абсцесса мозга и гнойного менингита. В лимфоидных органах преобладает миелоидная метаплазия с вытеснением лимфоидной ткани. В наиболее тяжелых случаях развивается септикопиемия с гнойными метастазами в органах.
Второй период болезни никогда нельзя предвидеть, так как он наступает не обязательно, независимо от тяжести первого, и может проявляться в течение 3-5-й недели болезни. Если этот срок проходит благоприятно, можно считать, что наступило выздоровление. Второй период начинается с умеренной катаральной ангины. Самым существенным является присоединение острого или хронического гломерулонефрита с возможным исходом в нефросклероз. Могут наблюдаться уртикарная кожная сыпь, васкулиты, серозные артриты, бородавчатый эндокардит, реже - фибриноидные изменения стенок крупных сосудов с исходом в склероз.
Осложнения зависят от гнойно-некротических изменений, например от развития хронического отита с понижением слуха, или (во втором периоде) от хронического заболевания почек. В связи с применением антибиотиков, а также изменениями свойств самого возбудителя в настоящее время аллергические и гнойно-некротические процессы при скарлатине почти не развиваются.
Смерть раньше наступала от токсемии или септических осложнений. В настоящее время смертельных исходов нет.
Менингококковая инфекция
Менингококковая инфекция - острый инфекционный процесс, проявляющийся в трех основных формах - назофарингите, гнойном менингите и менингококкемии, характеризующийся периодическими эпидемическими вспышками. Эти вспышки возникают с промежутками в 25-30 лет, чаще заболеванию подвержены дети моложе 5 лет, могут болеть лица любого возраста.
Этиология и патогенез. Возбудителем является менингококк (Neisseria meningitidis), имеющий форму кофейных зерен, расположенных как вне-, так и внутриклеточно и определяемый в мазках из носоглотки или ликвора. Он очень чувствителен к внешним воздействиям (температура, рН среды, влажность), поэтому вне организма и в трупе быстро погибает.
Заражение происходит от больного или носителя инфекции. Инфекция распространяется воздушно-капельным путем. Инвазия менингококка в слизистую оболочку носоглотки только в 10-30% случаев вызывает развитие менингококкового назофарингита. Реже, преимущественно у детей раннего возраста, менингококк распространяется гематогенным путем, преодолевает гематоэнцефалический барьер и фиксируется в мягких мозговых оболочках, где вызывает гнойный менингит. Преимущественное заболевание детей первых 5 лет жизни связано со структурной незрелостью этого барьера. В зависимости от состояния иммунной реактивности организма менингококк может вызвать сепсис, получивший название менингококкемии, имеющий иногда молниеносное течение. В основе поражения сосудов при менингококкемии лежит бактериальный шок, наступающий от интенсивного распада фагоцитированных бактерий с высвобождением их эндотоксина. Наблюдается парез мелких сосудов с развитием стазов, тромбозов, кровоизлияний и последующих некрозов в органах.
Патологическая анатомия. Менингококковый назофарингит характеризуется катаральным воспалением слизистых оболочек с особенно резко выраженной гиперемией, отечностью задней стенки глотки и гиперплазией лимфатических фолликулов. Эта форма имеет большое эпидемиологическое значение, так как часто клинически не диагностируется.
При менингококковом менингите мягкие мозговые оболочки в первые сутки от начала болезни становятся резко полнокровными, пропитаны слегка мутноватым серозным экссудатом. К концу 2-х-началу 3-х суток экссудат постепенно густеет, приобретает зеленовато-желтый цвет и гнойный характер. К 5-6-м суткам он еще более уплотняется от присоединения фибринозного выпота. Процесс начинается с базальной поверхности и переходит по перивенозным пространствам на выпуклую поверхность преимущественно передних отделов полушарий большого мозга, располагаясь здесь в виде желтовато-зеленоватого «чепчика» или «шапочки» (рис. 321). Гнойный процесс распространяется также на оболочки спинного мозга, где гной дольше остается жидким. Ткань мозга полнокровная, набухшая. Эпендима желудочков и сосудистые сплетения могут также вовлекаться в процесс с развитием гнойного эпендимита и пиоцефалии, которые чаще наблюдаются у детей первых 2-3 лет жизни.
Микроскопически сосуды мягких мозговых оболочек резко полнокровны, субарахноидальное пространство расширено, пропитано лейкоцитарным экссудатом, пронизано нитями фибрина. Процесс с сосудистой оболочки может переходить на мозговую ткань с развитием менингоэнцефалита. Начиная с 3-й недели болезни экссудат подвергается рассасыванию. При большом количестве фибрина происходит его организация
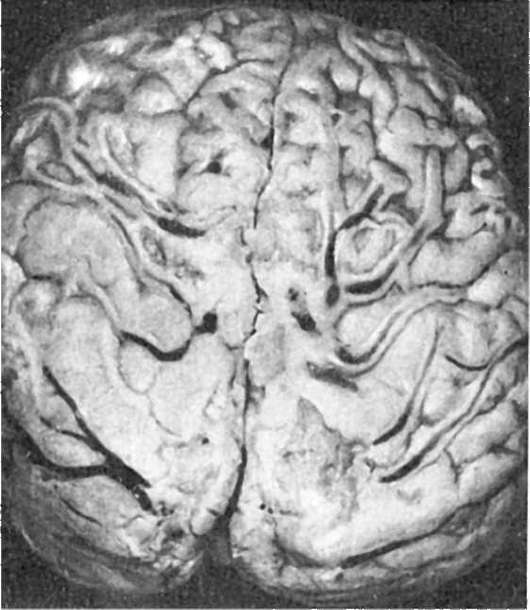 Рис. 321. Менингококковый
менингит. Гнойное воспаление локализуется преимущественно на
поверхности полушарий большого мозга (по А.В. Цинзерлингу)
Рис. 321. Менингококковый
менингит. Гнойное воспаление локализуется преимущественно на
поверхности полушарий большого мозга (по А.В. Цинзерлингу)
с облитерацией участков субарахноидального пространства срединного и бокового отверстий IV желудочка и затруднением циркуляции ликвора. Следствием этого является прогрессирующая гидроцефалия с нарастающей атрофией вещества мозга.
Смерть может наступить в остром периоде от набухания мозга с вклиниванием миндалин мозжечка в большое затылочное отверстие и ущемлением в нем продолговатого мозга или в последующие периоды от менингоэнцефалита, гнойного эпендимита, позднее - от общей церебральной кахексии вследствие гидроцефалии и атрофии полушарий большого мозга. В настоящее время своевременное лечение антибиотиками приводит к рассасыванию экссудата и, как правило, к благоприятному исходу.
Менингококкемия характеризуется генерализованным поражением микроциркуляторного русла, кожной сыпью, изменением суставов, сосудистой оболочки глаз, надпочечников и почек. Наблюдаются также изменения серозных листков (перикарда). Если больной погибает в первые 24-48 ч, менингит может отсутствовать. Кожная сыпь имеет геморрагический звездчатый характер и располагается преимущественно на ягодицах, нижних конечностях, веках и склерах. В центре кожных элементов могут быть везикулы или тусклые суховатые очаги некроза. Гнойный артрит чаще встречается в мелких суставах конечностей. Иридоциклит или увеит имеют гнойный характер, как и перикардит.
В надпочечниках отмечаются очаговые некрозы и кровоизлияния или двусторонние массивные геморрагии с развитием острой надпочечниковой недостаточности - синдром Уотерхауса-Фридериксена. В почках
имеется некроз нефротелия канальцев (некротический нефроз). Изменения микроциркуляторного русла характеризуются васкулитами, экстравазатами, некрозами. В мазках из пораженных органов удается обнаружить менингококки, если вскрытие производится не более чем через 10-18 ч после смерти.
Смерть больных при молниеносном течении наступает от бактериального шока, тяжесть которого усугубляется кровоизлияниями в надпочечники, реже наблюдается острая почечная недостаточность (у взрослых). При более длительном течении смертельный исход обусловлен септикопиемией или гнойным менингитом.
Кишечная коли-инфекция
Кишечная коли-инфекция (синонимы: коли-энтерит, колиэнтероколит) - острое инфекционное заболевание с локализацией воспалительного процесса преимущественно в тонкой кишке; наблюдается, как правило, у детей грудного и раннего возраста.
Этиология и патогенез. Кишечная палочка в норме составляет основную часть микрофлоры толстой кишки человека. Однако при некоторых особых состояниях макроорганизма и попадании кишечной палочки в другие органы (мочевыводящие и желчные пути, брюшная полость и др.) она может вызвать заболевание даже у взрослых. Возбудителем кишечной коли-инфекции являются патогенные штаммы кишечной палочки (Е. coli), которые отличаются от непатогенных только свойствами антигенов - соматического (О), поверхностного (К с подгруппами А и В) и жгутикового (В). Среди детей болеют преимущественно новорожденные, недоношенные, находящиеся на искусственном вскармливании, с гипотрофией, рахитом. Заражение происходит с пищей или контактно-бытовым путем от больных или взрослых носителей. Допускается возможность восходящей аутоинфекции. Экзо- и эндотоксин кишечной палочки нарушает проницаемость слизистой оболочки тонкой кишки, и в кровяное русло всасываются токсические продукты, что приводит к ацидозу и общему токсикозу. Тяжесть токсикоза усугубляется эксикозом (обезвоживанием), легко возникающим у грудных детей вследствие рвоты и поноса.
Патологическая анатомия. Кишечник вздут, полнокровен, липнет к рукам, с поверхности серозной оболочки кишки тянутся тонкие вязкие нити. Стул водянистый, иногда с примесью крови. Изменения в слизистой оболочке кишки варьируют от мелких очагов отека до распространенного катарально-геморрагического энтерита с ярко-красной слизистой оболочкой и черноватыми точечными кровоизлияниями. В затянувшихся случаях наблюдается язвенный энтерит или энтероколит. Язвы округлые, расположены по линии прикрепления брыжейки, что связано с худшими условиями кровоснабжения этих отделов кишки (рис. 322).
Микроскопически в слизистой оболочке наблюдаются гиперемия, стазы, иногда тромбозы, отек, кровоизлияния. Эпителий десквамирован, ворсины атрофичны, в их строме развивается незначительная воспалительная
инфильтрация. Для язвенного процесса характерны слабовыраженные воспалительные изменения и отчетливая атрофия лимфоидного аппарата кишечника.
В печени наблюдается жировая инфильтрация, в почках и миокарде - белковая дистрофия, в легких - острая эмфизема как следствие гипервентиляции при ацидозе и гипоксии.
В головном мозге отмечаются расстройства кровообращения в капиллярном русле, отек.
Осложнения. Часто развивается пневматоз кишечника, присоединяется вторичная вирусно-бактериальная инфекция с развитием гнойного отита-антрита, пнев-
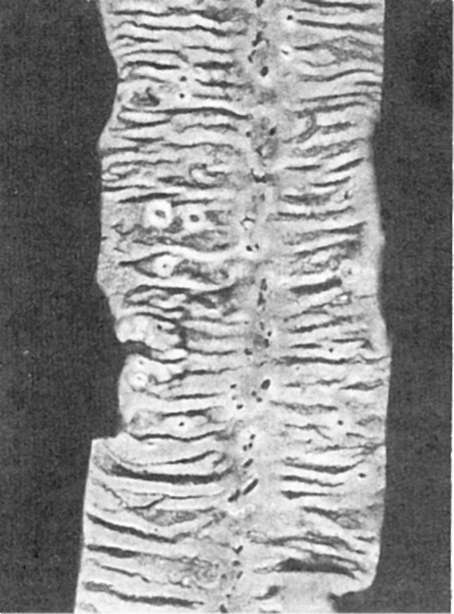 Рис. 322. Язвенный коли-энтерит
Рис. 322. Язвенный коли-энтерит
монии. Возможно возникновение
кишечного коли-сепсиса с метастатическим гнойным менингитом (у новорожденных).
Смерть в остром периоде наступает от токсикоза и эксикоза при явлениях сосудистого коллапса, в затянувшихся случаях при наличии общего истощения - от осложнений.
При современной терапии и профилактике заболеваемость и смертность резко снижены.
Стафилококковая кишечная инфекция
Это острое кишечное заболевание с воспалительными изменениями тонкой и толстой кишки и общим токсикозом наблюдается преимущественно у детей грудного и первого года жизни.
Этиология и патогенез. Возбудителем являются золотистый стафилококк, обладающий энтеротоксином, и другие патогенные штаммы стафилококка с плазмокоагулирующими и гемолизирующими свойствами. Заражение происходит контактным или алиментарным путем от здоровых носителей, при искусственном вскармливании молоком, при грудном вскармливании от матери, больной стафилококковым маститом. Возможна аутоинфекция, особенно при лечении антибиотиками. Антибиотики приводят к нарушению равновесия кишечной флоры ребенка (дисбактериоз); при наличии устойчивых к ним штаммов стафилококка возможно эндогенное инфицирование. Стафилококковой кишечной инфекцией болеют преимущественно недоношенные, грудные дети, ослабленные предшествующими заболеваниями, дети со сниженной иммунологической
реактивностью, с врожденными иммунодефицитными заболеваниями. Стафилококковая инфекция часто присоединяется к другим инфекционным заболеваниям кишечника (дизентерия, коли-инфекция, вирусные инфекции и др.).
Местно стафилококк благодаря своим ферментам вызывает некроз тканей с последующим гнойным расплавлением, что приводит к распространению процесса в глубь пораженной стенки кишки.
Патологическая анатомия. Стафилококковый! энтероколит может быть ограниченным или распространенным. Воспаление носит серознодесквамативный, фибринозно-гнойный или гнойно-некротический характер. В последнем случае возникают язвы (стафилококковый язвенный энтероколит), имеющие склонность распространяться до серозного покрова. Микроскопически края и дно язв инфильтрированы лейкоцитами, среди некротизированной ткани встречается большое число колоний стафилококка. В печени, почках наблюдается жировая дистрофия, в лимфоидных органах - миелоидная метаплазия, в вилочковой железе - акцидентальная инволюция, в остальных органах - расстройства микроциркуляции.
Осложнения. Часто осложнением стафилококкового язвенного энтероколита является перфорация кишки с развитием гнойного калового перитонита и стафилококкового сепсиса.
Смерть наступает от осложнений или токсикоза. В последние годы летальные исходы стали встречаться реже в связи с применением антибиотиков широкого спектра действия, но чаще стали наблюдаться энтероколиты, обусловленные грамотрицательной флорой, особенно при внутрибольничном инфицировании устойчивыми к антибиотикам штаммами.
Пупочный сепсис
Пупочный сепсис - самый частый вид сепсиса у детей, при котором входными воротами инфекции являются пупочные сосуды или раневая поверхность пупочной области, всегда имеющаяся после отторжения культи пуповины. Септическим очагом могут быть флебит и артериит пупочных сосудов, реже - омфалит (воспаление пупочной ямки).
Этиология и патогенез. До применения антибиотиков и сульфаниламидных препаратов самым частым возбудителем был стрептококк. В настоящее время его сменили стафилококк, грамотрицательная флора, устойчивая к многим антибиотикам, и даже грибы (дрожжеподобные и плесневые).
Патогенез связан с попаданием бактериальной флоры при обработке культи пуповины и уходе за пупочной ранкой в детской комнате родильного дома или при введении в нестерильных условиях лекарственных растворов в пупочную вену в родильной комнате. Изменился срок развития пупочного сепсиса. Если раньше дети умирали от него чаще на 3-й неделе жизни, что указывало на заражение в детской комнате, то теперь
чаще всего на первой неделе жизни, что свидетельствует об инфицировании в родильной комнате, где проводят инъекции и катетеризацию.
У недоношенных, новорожденных, грудных детей первых трех месяцев жизни снижены показатели специфического и неспецифического иммунитета - активность фагоцитарной системы, повышена проницаемость барьерных тканей (эпителия, эндотелия), отсутствует способность продуцировать IgG и IgA (в крови ребенка обнаруживаются преимущественно полученные трансплацентарно от матери IgG и IgA, количество которых постепенно падает). Поэтому сепсис, в том числе и пупочный, чаще всего наблюдается у новорожденных, недоношенных и грудных детей первых трех месяцев жизни.
Распространение инфекции осуществляется гематогенным путем, при развитии флегмоны пупочной области процесс может непосредственно переходить на париетальную брюшину.
Патологическая анатомия. Преобладающей формой пупочного сепсиса раньше являлась септицемия, особенно у недоношенных детей. По нашим данным, септицемия встречается в настоящее время почти так же часто, как и септикопиемия.
До применения инфузионной терапии новорожденным и грудным детям септическим очагом чаще всего является артериит одной или обеих пупочных артерий, причем очаг располагается непосредственно под пупочной ямкой, реже - в отдалении от нее. Артериит, по данным М.А. Скворцова, наблюдался при пупочном сепсисе в 68% случаев, флебит - в 24 %, в остальных случаях встречались омфалит и сочетание его с артериитом. Частоту поражения артерий М.А. Скворцов связывал с наличием свернувшейся крови в просветах пупочных артерий после перевязки культи пуповины, которая являлась хорошей питательной средой для бактерий, тогда как пупочная вена после прекращения в ней кровотока опорожняется и спадается благодаря отрицательному давлению в венозной системе. В настоящее время локализация септического очага изменилась в сторону преобладания флебита над артериитом из-за врачебных манипуляций на пупочной вене, причем катетеризация приводит, как правило, к тромбозу у конца стояния катетера, что соответствует отрезку пупочной вены на уровне ворот печени с развитием здесь очага тромбофлебита.
Чистый омфалит как септический очаг встречается так же редко, как и раньше, чаще наблюдается сочетание его с флебитом или артериитом. Отмечается также сочетание артериита и флебита.
Пораженный пупочный сосуд утолщен, что особенно хорошо заметно на поперечном разрезе. В просвете сосуда обнаруживается тромб, иногда с явлениями гнойного расплавления. Если гной макроскопически не обнаруживается, помогает мазок из просвета сосуда или микроскопическое исследование.
При артериите в просвете сосуда встречаются тромб, пронизанный нейтрофилами, колонии микробов. Стенка сосуда часто местами расплавлена, инфильтрирована нейтрофилами - гнойный тромбартериит
пупочной артерии. Сходные изменения наблюдаются в пупочной вене при гнойном тромбофлебите (рис. 323). Однако следует иметь в виду, что тромб в просвете пупочной артерии отмечается и в норме, а в пупочной вене является всегда свидетельством патологического процесса. При артериите и флебите может иметь место продуктивный компонент воспаления в виде лимфогистиоцитарных инфильтратов, пролиферации фибробластов, наличия гранулем с гигантскими клетками инородных тел (последнее встречается при пупочном сепсисе, обусловленном грибами) - продуктивный или продуктивно-гнойный артериит и флебит. Омфалит может быть язвенно-некротическим, гнойно-некротическим, вплоть до развития флегмоны передней брюшной стенки, которая в последние годы не наблюдается.
При септицемии кожные покровы сероватые, иногда слегка желтушные, характерна геморрагическая сыпь. Подкожный жировой слой истощен. Выражены дистрофические изменения в паренхиматозных органах. Микроскопически в них могут быть обнаружены мелкие некрозы. Селезенка может быть увеличена незначительно, в ней и лимфатических узлах повсеместно наблюдается миелоидная метаплазия. Вилочковая железа истощена, с явлениями акцидентальнои трансформации и скоплением миелоидных клеток в дольках и перегородках. Миелоидные инфильтраты обнаруживаются также в интерстиции легкого, печени, почек и других органов. В головном мозге обнаруживаются отек или острое набухание, полнокровие, стазы, в надпочечниках - часто некрозы, кровоизлияния, делипидизация.
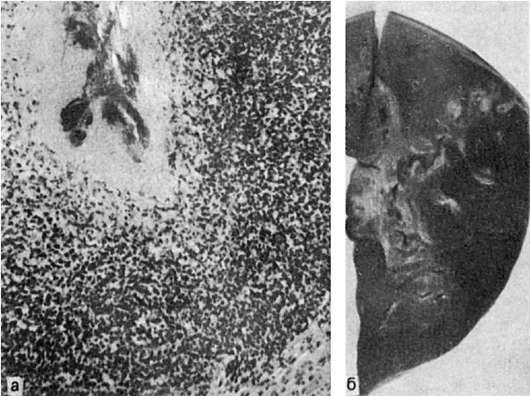 Рис. 323. Пупочный сепсис:
Рис. 323. Пупочный сепсис:
а - гнойный тромбофлебит пупочной вены; б - метастатические абсцессы печени
При септикопиемии - метастатические очаги в настоящее время чаще всего наблюдаются в виде гнойного менингита, метастатических абсцессов в легких, почках, миокарде, печени (при флебите пупочной вены) (см. рис. 323), реже - в суставах, костном мозге в виде гнойного остеомиелита и др.
Осложнения. Довольно частым осложнением пупочного сепсиса является ДВС-синдром с развитием геморрагического диатеза (мелена, кровоизлияния в мозг, надпочечники, серозные листки и слизистые оболочки, в кожу и мягкие ткани). Часто присоединяются вирусно-бактериальная пневмония, язвенный энтероколит, гнойный отит.
Смерть наступает от основного заболевания, осложнения ухудшают прогноз. В случаях выздоровления в пупочной вене наблюдаются облитерация просвета, гемосидероз, в пупочных артериях - выраженная деформация стенок с массивным кальцинозом.
В настоящее время обращают на себя внимание случаи инфекционного (септического) эндокардита новорожденных, являющегося ятрогенным осложнением катетеризации подключичной вены. Возбудителем его чаще бывают золотистый и белый стафилококк, а также грибы молочницы и плесневые. При длительном стоянии катетера и инфицировании наблюдается тромбофлебит подключичной вены и тромбоэндокардит пристеночного эндокарда правого сердца и трехстворчатого клапана с метастазами в легкие. Исход неблагоприятный.
Болезни, вызываемые простейшими
Токсоплазмоз
Токсоплазмоз - хроническое приобретенное или врожденное паразитарное заболевание, относящееся к зоонозам с преимущественным поражением головного мозга и глаз. Врожденным токсоплазмозом болеют чаще новорожденные и дети грудного возраста, приобретенным - дети старшего возраста и взрослые.
Этиология. Возбудитель заболевания - токсоплазма (toxoplasma от греч. toxon - дуга) - простейшее, относящееся к семейству трипаносомид, шириной 2-4 мкм и длиной 4-7 мкм, имеющее форму дольки мандарина. Размножаясь в клетках хозяина, токсоплазма образует псевдоцисты, в случае носительства - истинные цисты. Болеют многие домашние и дикие животные и птицы. Чаще источником заражения человека являются собаки и кошки. Имеют значение также контакт с животными и птицами, связанный с профессией, и употребление в пищу недостаточно термически обработанного мяса, сырых яиц. Источником заражения являются моча, кал, слюна, отделяемое из полости носа, конъюнктивы, а также пищевые и промышленные продукты животноводства. Доказан трансплацентарный путь заражения.
Патогенез. При врожденном токсоплазмозе он тесно связан с временем заражения и внутриутробной гематогенной генерализацией инфекции. При
заражении эмбриона возникают тяжелые пороки, не совместимые с дальнейшим развитием, и смерть его. При заражении в раннем фетальном периоде ребенок родится с остаточными явлениями поражения мозга - ранняя фетопатия, при заражении в позднем периоде у новорожденного наблюдаются явления выраженного менингоэнцефалита - поздняя фетопатия. При заражении во время родов в раннем неонатальном периоде развивается общее генерализованное инфекционное заболевание (генерализованная форма).
При стертых или латентных формах у практически здоровой женщины может родиться тежелобольной ребенок, поэтому большое значение имеет выявление стертых форм у беременных с помощью серологических реакций (реакция связывания комплемента, кожная аллергическая проба с токсоплазмином, реакции с красителем Сейбина-Фельдмана). При этом, несмотря на наличие у матери антител, их количество может быть недостаточным для предохранения эмбриона и плода от заражения.
При приобретенном токсоплазмозе входными воротами являются слизистые оболочки или поврежденная кожа. Попавшие с пищей цисты растворяются в желудочно-кишечном тракте, паразит проникает в ток лимфы или крови и фиксируется в лимфатических узлах или во внутренних органах, где вызывает воспаление или при латентном течении образует только цисты. Носительство цист может продолжаться годами.
Патологическая анатомия. При врожденном токсоплазмозе, ранней фетопатии изменения в головном мозге имеют характер врожденного порока развития: полушария большого мозга уменьшены (микроцефалия), с многочисленными мелкими кистами, расположенными цепочкой вдоль извилин, сохранившаяся мозговая ткань плотная (глиоз), желтоватая (кальциноз) (рис. 324). Иногда наблюдается гидроцефалия, при крайней ее степени полушария большого мозга превращаются в два пузыря, наполненные мутной жидкостью.
Микроскопически кисты заполнены зернистыми шарами, в сохранившемся между кистами веществе мозга отмечаются разрастание волокнистой нейроглии, пылевидные очаги кальциноза с шаровидными псевдоцистами. Отмечается микрофтальмия с помутнением хрусталика (катаракта), участки кальциноза в сетчатой и сосудистой оболочках.
При поздней фетопатии в головном мозге встречаются очаги некроза и кальциноза, в зоне некроза - псевдоцисты и свободнолежащие паразиты (рис. 325). В коре, под-
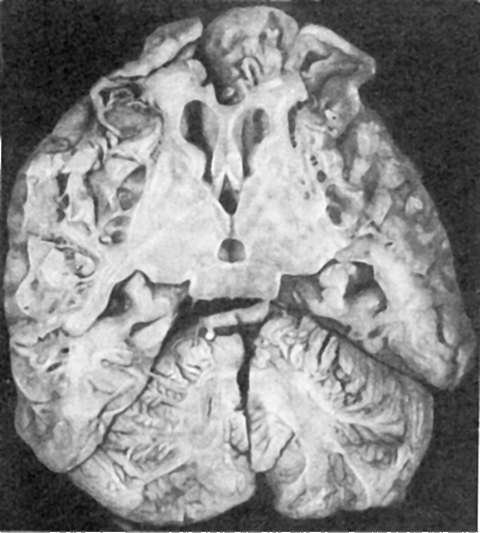 Рис. 324. Врожденный токсоплазмоз (ранняя фетопатия). Микроцефалия, многочисленные кисты, глиоз и обызвествление полушарий большого мозга
Рис. 324. Врожденный токсоплазмоз (ранняя фетопатия). Микроцефалия, многочисленные кисты, глиоз и обызвествление полушарий большого мозга
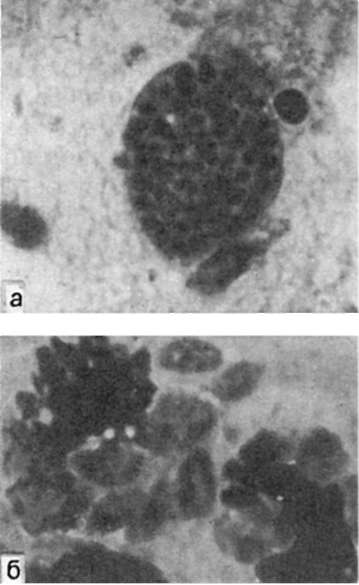 Рис. 325. Врожденный токсоплазмоз:
Рис. 325. Врожденный токсоплазмоз:
а - псевдоцисты в веществе полушарий большого мозга; б - свободнолежащие паразиты
корковой и стволовой части мозга наблюдаются выраженный продуктивный энцефалит, вплоть до полного разрушения вещества мозга, менингит, эпендимит, часто значительная гидроцефалия, иногда обширные кровоизлияния. В сетчатой и сосудистой оболочках глаз отмечаются продуктивно-некротический ретинит и увеит с изменениями, аналогичными изменениям в головном мозге, и с псевдоцистами.
При генерализованной форме у новорожденных и грудных детей, кроме изменений в головном мозге, наблюдаются гепато- и спленомегалия, желтуха, язвенные поражения кишечника, миокардит, интерстициальная пневмония. При микроскопическом исследовании в печени и селезенке обнаруживается реактивный миелоэритробластоз, в печени, миокарде, почках и эндокринных железах - некрозы, кальциноз, очаговая и диффузная лимфогистиоцитарная инфильтрация с примесью эозинофилов, псевдоцисты. В печени, кроме того, встречается холестаз. Реже генерализованная форма может быть без поражений головного мозга (висцеральный токсоплазмоз).
При приобретенном токсоплазмозе в области входных ворот изменений не наблюдается. При лимфогенной диссеминации наблюдается относительно легкая форма с поражением лимфатических узлов, чаще затылочных и шейных. При гематогенной диссеминации очень редко может развиваться тяжелая генерализованная форма с сыпью, поражением головного мозга и внутренних органов или латентная форма, которая имеет большое значение как источник возможного заражения плода.
В лимфатических узлах, по данным биопсий, отмечаются диффузная гиперплазия и образование гранулем из гистиоцитов, плазматических клеток и эозинофилов с многоядерными гигантскими макрофагами; некрозы встречаются редко. Диагноз ставится на основании обнаружения возбудителя в ткани лимфатического узла.
Во внутренних органах, головном мозге имеются очаговые мелкие некрозы с кариорексисом, продуктивные васкулиты, интерстициальное или гранулематозное воспаление - межуточные миокардит и гепатит, интерстициальная пневмония. Менингоэнцефалит никогда не бывает таким тяжелым, как при врожденном токсоплазмозе. В свежих очагах пораже-
ния обнаруживаются псевдоцисты из мышечных, печеночных, нервных и других клеток и свободнолежащие паразиты. При латентной форме тканевая реакция отсутствует, в органах обнаруживаются только цисты.
Осложнения врожденного токсоплазмоза - следствие поражения мозга и глаз, ведущего к истощению, параличам, умственной отсталости, слепоте. Присоединение вторичной инфекции обусловливает развитие гнойного менингоэнцефалита и пиоцефалии.
Смерть наступает от прогрессирующего поражения головного мозга. Смертельный исход возможен и при генерализованной форме приобретенного токсоплазмоза.