Онкология: учебник для вузов / Вельшер Л.З., Матякин Е.Г., Дудицкая Т.К., Поляков Б.И. - 2009. - 512 с.
|
|
|
|
ГЛАВА 26. РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ
В последние годы проблема рака щитовидной железы становится все более актуальной, что обусловлено истинным ростом количества заболеваний. Рак щитовидной железы составляет 1-1,5% от всех зло- качественных новообразований.
Рост числа заболеваний этой локализации связан с неблагоприятной экологической обстановкой, повышением уровня радиации, социальными стрессами и лишь в незначительной мере обусловлен улучшением ранней диагностики. К другим экзогенным факторам риска относится и наружное рентгеновское облучение, проводившееся до середины прошлого века для лечения некоторых заболеваний кожи головы или хронического тонзиллита и некоторых других хронических воспалительных процессов наружных локализаций.
Негативный эффект лучевого воздействия сильнее выражен у детей и подростков. У них щитовидная железа более восприимчива к облучению. Имеющиеся данные о развитии радиационно-инду- цированного рака щитовидной железы свидетельствуют о том, что минимальный латентный период развития опухоли после облучения может составлять примерно 5 лет, максимальный же период в настоящее время четко не определен, но может составлять несколько десятилетий. Из эндогенных факторов, способствующих развитию рака щитовидной железы, отмечают дефицит йода, расстройства эндокринной регуляции, часто имеющие наследственный характер, другие генетические нарушения, нарушения гормонального статуса.
Заболеваемость раком щитовидной железы у взрослых имеет два возрастных промежутка, характеризующихся значительным увели- чением числа больных раком щитовидной железы. Один возрастной промежуток составляет 20-30 лет и второй - возраст около 50- 60 лет. Женщины страдают чаще мужчин в 4-6 раз. Типичный вид больной с узловыми образованиями в щитовидной железе представлен на рис. 26.1. Функция щитовидной железы тесно связана с обменом йода в организме, при этом йод специфически концентрируется именно в этом органе. Тиреоидные гормоны выполняют, главным образом, функцию регуляторов процесса окисления в клетках и
стимулируют обмен веществ в организме. Основной причиной гиперплазии щитовидной железы является дефицит йода, в последующем провоцирующий возникновение диффузной или узловой гиперплазии или доброкачественных новообразований в щитовидной железе, например аденом.
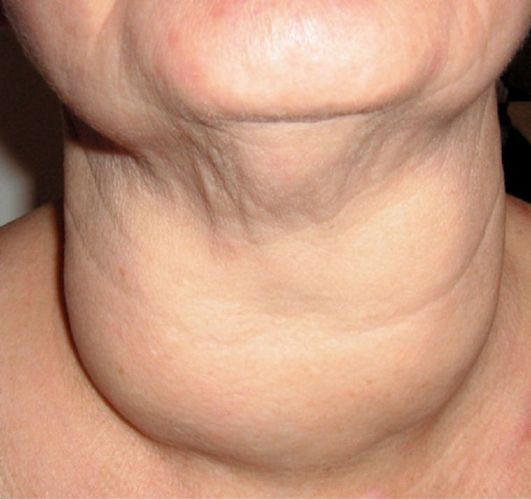
Рис. 26.1. Деформация шеи увеличенной щитовидной железой, содержащей многочисленные узловые образования (обширный многоузловой зоб, в одном из узлов при исследовании послеоперационного материала обнаружен фолликулярный рак)
Для понимания некоторых вариантов патологии щитовидной железы необходимы знания о развитии и анатомическом строении щитовидной железы. Щитовидная железа начиная с 2-4-й недели развития зародыша закладывается в эпителии ротоглоточного кармана, в месте, которое впоследствии соответствует слепому отверстию корня языка. Развитие железы берет начало из парных латеральных зачатков, появляющихся в области четвертого жаберного кармана. С ростом эпителия срединный зачаток проникает вглубь подле- жащих тканей в виде щитовидно-язычного протока. В последующем, на 4-5-й неделе, развивающаяся подъязычная кость разделяет щитоязычный проток на две неравные части: язычную (у взрослого называемую надподъязычной, относительно подъязычной кости) и щитовидную, или подподъязычную. Щитоязычный проток в процес-
се развития облитерируется. На 8-й неделе эмбрионального развития он превращается в шнур эпителиальных клеток, тянущийся от слепого отверстия языка до трахеи. Следы этого образования в тканях шеи пожизненно отражают миграцию железы из глоточного кармана до места обычного расположения на шее.
По ходу эпителиального тяжа, оставшегося от щитоязычного протока, могут обнаруживаться отшнуровавшиеся участки тиреоидной ткани. Эти дисонтогенетические закладки являются основанием для формирования срединных кист, свищей, а иногда раковых опухолей, в которых обнаруживаются структуры, сходные с тиреоидной тканью со срединным расположением на шее (рис. 26.2). Они развиваются вследствие неполной облитерации отдельных участков щитоязычного протока. Это важно знать для понимания происхождения указанных образований. Различают надподъязычные и подподъязычные срединные кисты шеи. Кисты чаще локализуются в щитовидной части щитоязычного протока, при их удалении необходимо резецировать тело подъязычной кости.
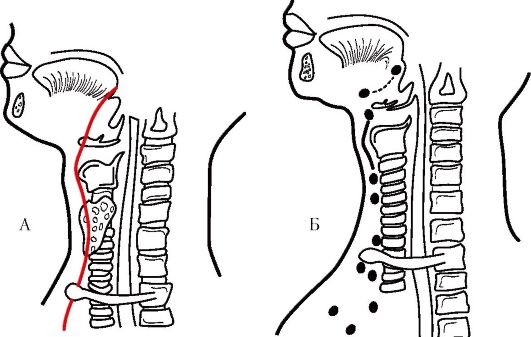
Рис. 26.2. А - схема расположения остаточных образований щитоязычного протока, отражающего перемещение зачатка щитовидной железы от места закладки в глоточном кармане зародыша до окончательного расположения щитовидной железы в нижней трети передней поверхности шеи. Б - схема возможного расположения дистопированных участков тиреоидной ткани, обусловливающих появление срединных кист или свищей
Значительно реже срединные кисты находятся в надподъязычной части щитоязычного протока, тогда для их удаления необходимо выполнять надподъязычную фаринготомию и резекцию корня языка (рис. 26.3, 26.4). В некоторых случаях железа целиком может располагаться на уровне корня языка, где случается диагностировать «зоб», иногда другое патологическое состояние ткани щитовидной железы. В ряде случаев щитовидная железа в процессе онтогенеза может спуститься низко за грудину в верхние отделы переднего средостения, где развивается так называемый «загрудинный зоб»
(рис. 26.5).
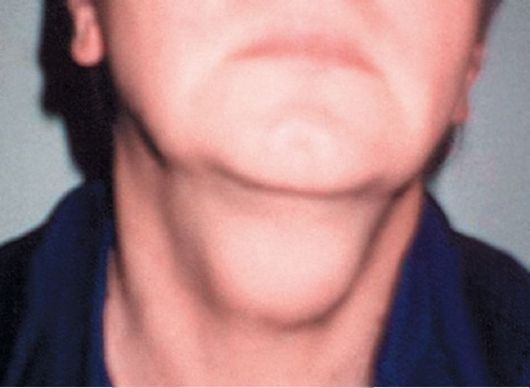
Рис. 26.3. Срединная киста шеи
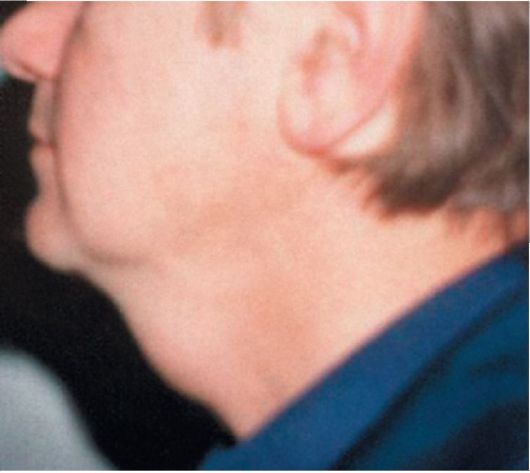
Рис. 26.4. Срединная киста шеи (профиль)
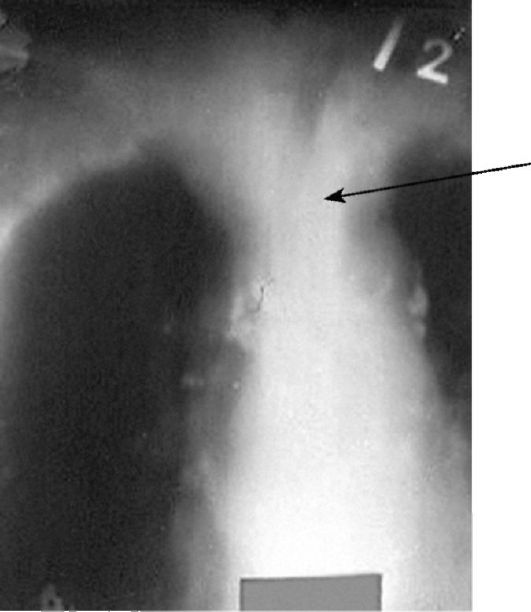
Рис. 26.5. Загрудинный зоб (стрелка). Рентгенотомография легких
В норме расположение щитовидной железы на передней поверхности трахеи варьирует на уровне 1-5 колец. Щитовидная железа состоит из двух долей и перешейка между ними. От перешейка отходит пирамидальный отросток, который может доходить до подъязычной кости, проецируя остатки подподъязычной части щитоязычного протока. На задней поверхности обеих долей щитовидной железы располагаются паращитовидные железы от 2 до 6. При операциях на щитовидной железе их нередко путают с лимфатическими узлами, метастазами небольших размеров, жировой клетчаткой. Удаление паращитовидных желез при тиреоидэктомии ведет к серьезным осложнениям - развитию тетании. В настоящее время диагностика узловых образований щитовидной железы в начальной стадии и прослеживание их динамики развития осуществляется при ультразвуковом исследовании. Такие небольшого размера узлы в области щитовидной железы, расположенные на ее задней поверхности, следует дифференцировать с опухолями паращитовидных желез и с врожденной особенностью формирования глотки с образованием так называемого дивертикула Цанкера (рис. 26.6).
Лимфатические сосуды щитовидной железы собирают лимфу в предгортаннные, претрахеальные, паратрахеальные, глубокие яремные лимфатические узлы и лимфоузлы переднего средостения.
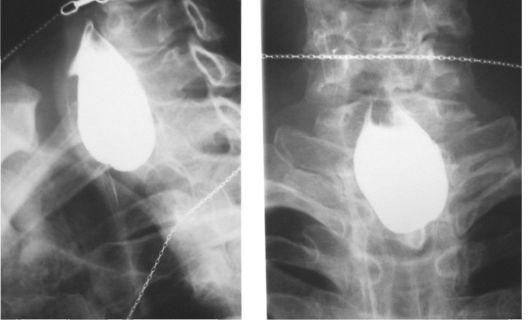
Рис. 26.6. Дивертикул Цанкера (рентгенография глотки и пищевода с контрастной взвесью)
Клинический опыт свидетельствует о возможных вариантах лимфооттока из щитовидной железы, притом аналогичных вариантов при возникновении рака в других органах головы и шеи не отмечено. Речь идет о возможном развитии метастазов в окологлоточных лимфатических узлах, что отмечается с частотой до 3% среди всех метаста-
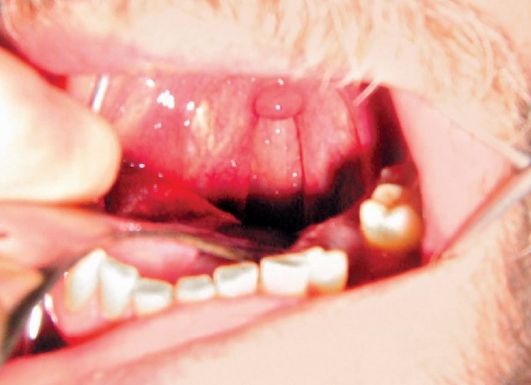
Рис. 26.7. Метастаз медуллярного рака щитовидной железы в лимфатический узел окологлоточной области
зирующих опухолей щитовидной железы. Метастазы в лимфоузлы боковых отделов окологлоточной области вызывают деформацию просвета глотки в форме округлого выбухания под неизмененной слизистой оболочкой глотки (рис. 26.7). Следует отметить, что часто осмотр глотки у этих больных не проводится. В обычной практике такая локализация возможных метастазов упускается из виду.
Наиболее частой локализацией отдаленных метастазов рака щитовидной железы являются легкие и кости. При длительном развитии опухоли возможны и другие локализации метастазов.
Таблица 26.1. Международная гистологическая классификация опухолей щитовидной железы
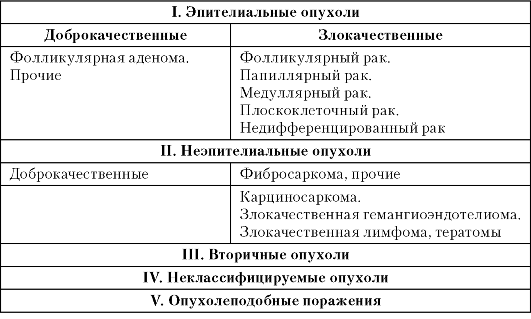
Согласно международной гистологической классификации возможны доброкачественные и злокачественные варианты опухолей щитовидной железы (см. Международную гистологическую классификацию опухолей щитовидной железы). Классификация основана на представлениях о мономорфном строении щитовидной железы, согласно которому ткань щитовидной железы состоит из стромы и специфического тиреоидного эпителия, образующего фолликулы (А-клетки). Представление о мономорфном составе щитовидной железы сохранялось до 70-х гг. ХХ в. За последние годы получены
новые данные о строении щитовидной железы и ее многогранной функциональной деятельности, за которую отвечают различные группы клеток этого органа.
Гистогенез и структура ткани щитовидной железы довольно сложны. Этим обусловлено и многообразие гистологических форм опухолей, развивающихся в щитовидной железе. Основной секретирующей структурой являются фолликулы, состоящие из А-клеток, вырабатывающих тироксин. В- и С-клетки, расположенные в строме, принимались одни за утратившие свою функцию А-клетки, а другие - за стволовые, из которых формируется смена фолликулярным клеткам. Позже было выяснено, что В- и С-клетки имеют высокую гормональную активность и их деятельность не связана с йодсодержащими гормонами щитовидной железы. Парафолликулярные С- и В-клетки принадлежат к единой клеточной системе (APUD). В этой системе объединены различные по происхождению клетки, обладающие некоторыми общими свойствами и участвующие в синтезе полипептидных гормонов или накоплении биогенных аминов.
Как оказалось, источником опухоли могут быть все три основных вида клеток щитовидной железы и элементы стромы. В зависимости от происхождения и формирующихся в щитовидной железе опухолевых структур, «естественное» развитие новообразований имеет серьезные особенности. Этот факт позволяет выработать индивидуальный подход к лечебной тактике.
Основные варианты злокачественных аденокарцином щитовидной железы следующие: фолликулярный и папиллярный рак из А- и В-клеток. Чаще всего встречается аденокарцинома из А-клеток, составляющая более 2/3 опухолей этой локализации. Папиллярные аденокарциномы характеризуются относительно доброкачественным течением. Функционально они малоактивны, т.е. не сопровождаются эндокринными расстройствами. Эти опухоли часто метастазируют в регионарные лимфатические узлы и редко - в отдаленные органы.
Фолликулярная аденокарциномы из фолликулярных клеток (А-клеток) и клеток Ашкинази (В-клеток) встречаются в 2 раза реже, чем папиллярные формы аденокарцином. Эта опухоль развивается медленно и длительное время остается локализованной в пределах щитовидной железы. Также типично относительно редкое развитие регионарных метастазов, часто возникают гематогенные метастазы. Нередко эти опухоли проявляют гормональную активность.
Клетки Ашкинази-Гюртля, или В-клетки, характеризуются высокой метаболической активностью окислительно-восстановительных ферментов, имеют свойство накапливать биогенный амин - серотонин, являющийся медиатором проведения нервных импульсов, активный участник нейрогуморальной регуляции моторики желудочно-кишечного тракта и др. Степень дифференцировки рака из В-клеток различна, высокодифференцированные опухоли во многом сохраняют свойства исходных клеток.
Третья группа клеток - С-клетки (расположены парафолликулярно) - продуцирует кальцитонин, специфическое вещество гор- мональной природы. Кальцитонин регулирует содержание кальция и фосфатов в организме, активно участвует в обменных процессах костной ткани, является антагонистом паратиреоидного гормона. Из парафолликулярных клеток (С-клеток) развивается солидный рак, в строме которого содержится амилоид, поэтому его называют медуллярным раком с амилоидозом стромы. Амилоид может откладываться во внутренних органах и вызывать нарушение их функции. Опухоли низкой степени дифференцировки могут не образовывать амилоид. Эта форма рака имеет, как правило, среднюю степень дифференцировки, промежуточную между высоко и низко дифференцированными формами рака. Опухолевые клетки способны синтезировать кальцитонин, что свидетельствует об их относительно высокой степени дифференцировки и объясняет сравнительно медленное развитие болезни.
Содержание кальцитонина в сыворотке крови является маркером этой опухоли. Наблюдение за концентрацией этого вещества в крови позволяет судить о количестве ткани в организме, вырабатывающей это специфическое вещество. При росте рецидивной или метастатической опухоли количество кальцитонина в сыворотке крови увеличивается тем больше, чем больше объем опухоли. Одним из побочных действий повышенной концентрации кальцитонина в крови является симптом частых позывов на акт дефекации и развитием диареи, клинически выявляющими факт развития рецидива. Вторичная гиперплазия паращитовидных желез после тиреоидэктомии по поводу медуллярного рака щитовидной железы приводит к повышению уровня паратиреоидного гормона (поскольку после тиреоидэктомии значительно увеличивается содержание кальцитонина в крови), а кальцитонин, вырабатываемый С-клетками, является антагонистом паратгормона.
Все виды клеток могут быть источником низкодифференцированных опухолей, которые являются одними из самых агрессивных опухолей человека.
Большинство заболеваний в щитовидной железе, в том числе и злокачественных, проявляется в виде узловых образований. Проблемы дифференцировки рака щитовидной железы с фоновыми заболеваниями стоит очень остро в тиреоидологии. Различные заболевания щитовидной железы, сопровождающиеся образованием «узлов» в ткани железы, отмечены у 10-15% населения Земного шара. Определение природы этих образований требует использования всех приемов дифференциальной диагностики. Основной из них - исследование пунктата узловых образований щитовидной железы.
Дифференциальную диагностику рака щитовидной железы необходимо проводить в первую очередь с доброкачественными новооб- разованиями, такими, как аденома и узловой зоб, с узловой формой тиреоидита Хашимото. При этих заболеваниях щитовидная железа имеет более гладкие, ровные контуры, эластическую консистенцию. Появление участка уплотнения, деформация щитовидной железы должны вызвать подозрение на малигнизацию процесса. Необходимо также дифференцировать рак щитовидной железы с острыми и хроническими тиреоидитами. Для первых характерно острое начало с повышением температуры, возможным болевым синдромом в области щитовидной железы и шеи. Для вторых динамика развития заболевания не столь активна, щитовидная железа безболезненна, диффузно увеличена, уплотнена.
Значительно реже в щитовидной железе развиваются специфические струмиты, такие, как туберкулезный, актиномикотический, эхинококкозный. Регионарные метастазы рака щитовидной железы чаще всего принимают за банальные лимфаденопатии, туберкулез, срединные и боковые кисты шеи, лимфогранулематоз и др. Решающее значение в дифференциальной диагностике имеет цитологическое исследование, при неудачах осуществляется верификация диагноза посредством срочного интраоперационного или планового морфологического исследования. Вспомогательным методом диагностики при аутоиммунном тиреоидите Хашимото может быть радиоиммунное исследование гормонов щитовидной железы.
Болевые ощущения в области пораженной щитовидной железы и метастатических узлов являются довольно редкими и бывают при врастании опухоли в трахею или вовлечении в процесс нервных про-
Таблица 26.2. Морфологическая классификация опухолей щитовидной железы
Источник развития | Гистологическая структура | |
Доброкачественные | Злокачественные | |
Α-клетки (фолликулярные) | Фолликулярная аденома. Папиллярная аденома. Трабекулярная аденома | Фолликулярная аденокарцинома. Папиллярная аденокарцинома. Недифференцированный рак |
В-клетки (клетки Ашкинази) | Фолликулярная аденома. Папиллярная аденома. Трабекулярная аденома | Фолликулярная аденокарцинома. Папиллярная аденокарцинома. Недифференцированный рак |
С-клетки (парафолликулярные) | Солидная аденома | Солидный рак с амилоидозом стромы (медул- лярный) |
Метаплазированный эпителий | Плоскоклеточный рак | |
Неэпителиальные клетки | Фиброма, лейомиома, гемангиома, тератома и др. | Лимфосаркома, ретикулосаркома, гемангиоэн- дотелиома, гемангиоперицитома и др. |
Эпителиальные и неэпителиальные клетки | Неклассифицируемые опухоли | |
водящих путей шеи. В ряде наблюдений при диссеминированных процессах с поражением костной системы у больных отмечается болевой синдром.
Обследование больного происходит по традиционному плану: выясняют жалобы больного, устанавливают длительность заболевания, факторы, которые могли привести к развитию изменений со стороны щитовидной железы. Затем осуществляют клинический осмотр больного, включающий осмотр тела, измерение пульса, выяснение клинических симптомов, указывающих на наличие дисфункции щитовидной железы; проводят пальпацию щитовидной железы и лимфатических коллекторов шеи, определяют клиническую степень увеличения органа. Если больной обследовался раньше, следует сопоставить бывшие данные с полученными в момент обследования, анализируют все предыдущие диагностические и лечебные факты. Например, осмотр оториноларинголога выявил у больного парез одной половины гортани, это скорее всего связано с вовлечением в процесс возвратного нерва со стороны, где замечено ограничение подвижности гортани и т.д.
Эхотомография (УЗИ) позволяет визуализировать объемные образования различной акустической плотности в ткани щитовидной железы и окружающих тканях. Ультразвуковое исследование дает также возможность визуализировать кальцинаты, рубцовые изменения после операции, рецидивные образования и т.д. При необходимости ультразвуковое исследование шеи должно дополняться прицельной пункцией выявленных патологических образований. Сочетание эхотомографии с прицельной пункцией тонкой иглой значительно увеличивает диагностическую информативность обследования, при этом обычно отпадает или значительно уменьшается необходимость проведения сложных и дорогостоящих методов исследования. Всегда при УЗИ исследуется уровень кровоснабжения обнаруженных опухолей, что позволяет соответствующим образом ориентироваться в ходе предстоящего хирургического вмешательства.
При необходимости выполняются КТ, МРТ, ангиография, при этом следует учесть, что при КТ во время исследования, как правило, требуется введение йодсодержащих контрастных веществ, что может отразиться на последующей радиойодотерапии. КТ чаще выполняется для изучения состояния костей скелета. Сдавление шейного отдела трахеи или в средостении может быть обусловлено как непосредственно опухолью щитовидной железы, так и увеличенными
метастатическими узлами. Особенно показательна такая клиническая картина при поражении метастазами лимфатических узлов верхнего средостения. Дыхательная недостаточность может быть связана и с метастатическим поражением легочной ткани при диссеминации процесса. Этими же причинами бывают вызваны изменения голоса от его осиплости до афонии. Для исследования характера изменений в мягких тканях предпочтительнее использовать МРТ. Ангиография показана при наличии метастатических образований на шее значительного объема для детализации соотношения их с сосудистым пучком шеи. Кроме рентгенографии трахеи в ряде случаев бывает необходима оценка состояния верхнего отдела пищевода, который может быть сдавлен, смещен или поражен врастающей в него опухолью щитовидной железы. Тогда выполняется контрастное рентгенологическое исследование пищевода и/или эндоскопическое его исследование.
Ряду больных проводят прямую тиреоидолимфографию, позволяющую по дефектам накопления контрастного вещества определить размеры и расположение опухоли в щитовидной железе. Тиреоидолимфография заключается в инъекции водорастворимых или высокодисперсных масляных рентгеноконтрастных веществ, таких как верографин или сверхжидкий липойодол. Больной находится в положении на спине с валиком под лопатками. Контраст вводится в пальпаторно неизменную ткань щитовидной железы по 1,5-2 мл в каждую долю. Рентгенологическое исследование проводится в прямой и боковой проекциях сразу после введения препарата при водорастворимых контрастных веществах или через 24 ч при введении масляных растворов. Метод позволяет выявить нарушения контрастирования доли железы, прерывистость и неровность границ наполнения, соответствующих опухолевому узлу. Не пораженные лимфатические узлы при этом хорошо контрастируются, пораженные - полностью блокируются.
Для диагностики опухолевых заболеваний и оценки функционального состояния щитовидной железы применяются радиоим- мунные методы определения маркеров и уровня тиреоидных гормонов. Уровень тиреоглобулина может быть повышен у больных с папиллярным и фолликулярным раками, но остается в норме при анапластическом и медуллярном. Это исследование не указывает на доброкачественное или злокачественное поражение лимфоузлов, но может быть показателем малигнизации при многоузловом зобе.
Этот вид рака может развиваться как спонтанно, так может быть и генетически обусловлен семейным эндокринным синдромом - синдромом Сипла (см. гл. 32 «Наследственность в онкологии»). При наличии анамнестических данных о возможном развитии медуллярного рака в семье целесообразно осуществлять контроль концентрации кальцитонина у близких родственников больного. Синдром Сипла (Sipple J., 1961) проявляется сочетанием медуллярного рака щитовидной железы с некоторыми другими патологическими изме- нениями и новообразованиями в организме: феохромоцитомой надпочечника, гиперплазией паращитовидных желез, множественными невриномами слизистых оболочек, ганглионевроматозом желудочно-кишечного тракта, дивертикулеза, марфаноидным фенотипом и мегаколон. Это заболевание, известное как семейное, наследуется по аутосомно-доминантному типу.
Плоскоклеточный рак составляет 1-3% всех злокачественных опухолей щитовидной железы. Как правило, он является следстви- ем метаплазии эпителия щитовидной железы. Кроме того, могут возникать различные неэпителиальные злокачественные опухоли (саркомы). До операции должно быть проведено цитологическое исследование, позволяющее подтвердить тип опухоли. В настоящее время уже по цитологическому исследованию часто возможно установить тип клеток, являющихся источником опухоли. В ткани железы встречаются и метастатические опухоли. Чаще всего в щитовидную железу метастазируют опухоли легких, молочной железы, почек, меланома.
Недифференцированный (анапластический) рак составляет около 10% от всех злокачественных новообразований щитовидной железы, поражает преимущественно женщин после 60 лет и характеризуется полным отсутствием дифференцировки клеток. Развитие этого вида рака характеризует инфильтрирующий быстрый рост и раннее гематогенное метастазирование (рис. 26.8).
Лечебная тактика при раке щитовидной железы зависит от гистологического строения опухоли, распространенности процесса, пола, возраста больных, общего состояния и сопутствующей патологии. Ведущим в лечении рака щитовидной железы является хирургический метод. Исходя из онкологической настороженности, необходимо отказаться от длительного консервативного лечения одноузлового и многоузлового зоба. Узловые образования щитовидной железы являются показанием к обследованию и хирургическому вмешательству.
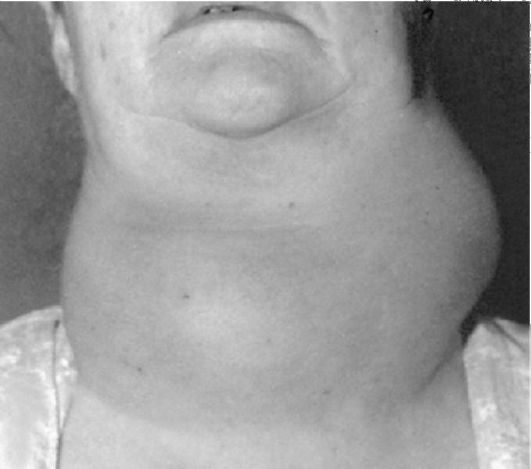
Рис. 26.8. Недифференцированный рак щитовидной железы
Таблица 26.3. Классификация рака щитовидной железы по стадиям
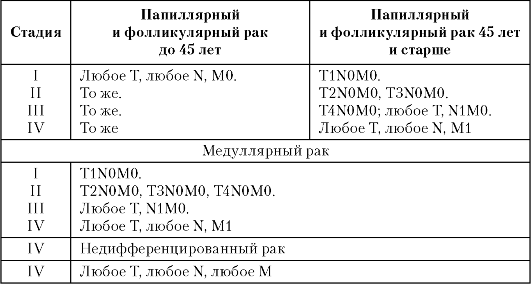
Международная классификация по системе TNM. T - первичная опухоль.
Тх - первичная опухоль не может быть оценена. Т0 - первичная опухоль не определяется.
Т1 - опухоль
Т2 - опухоль больше
Т3 - опухоль более
Т4 - опухоль распространяется за пределы капсулы железы, проникающая в подкожные мягкие ткани, гортань, трахею, пищевод, превертебральную фасцию, сонную артерию.
Тх - недостаточно данных для оценки первичной опухоли.
N - поражение регионарных лимфоузлов.
N0 - нет признаков поражения регионарных лимфоузлов.
N1 - определяются пораженные смещаемые гомолатеральные лимфоузлы.
N2 - определяются пораженные смещаемые лимфоузлы на противоположной стороне, по средней линии или с обеих сторон.
N3 - определяются пораженные несмещаемые лимфоузлы.
Nx - недостаточно данных для оценки регионарных лимфатических узлов.
М - отдаленные метастазы.
М0 - нет признаков отдаленных метастазов.
Ml - имеются отдаленные метастазы.
Mx - недостаточно данных для определения отдаленных метастазов.
Все операции проводят экстракапсулярно. Минимальный объем хирургического вмешательства при высокодифференцированных опухолях у молодых людей, который можно считать адекватным, - геми- тиреоидэктомия с резекцией перешейка щитовидной железы. Чаще при злокачественных опухолях необходимым считается хирургическое вмешательство в объеме тотальной тиреоидэктомии. При реализованных регионарных метастазах выполняется тиреоидэктомия и фасциально-футлярное иссечение клетчатки шеи или (при наличии соответствующих показаний) операция Крайла со стороны поражения.
Кроме того, проводится иссечение преларингеальной и центральной пре- и паратрахеальной клетчатки. Это связано с частым ее поражением и трудностью наблюдения в послеоперационном периоде этих зон, где как пальпаторно, так и при ультразвуковом исследовании в послеоперационных рубцах трудно выявить метастазы. В послеоперационном периоде проводится гормональная заместительная терапия в супрессивной дозе для подавления продукции тиреотропного гормона гипофиза, который стимулирует продуктивные процессы в оставшейся части щитовидной железы или, возможно, в микрометастазах рака.
При IV стадии процесса выполняют радикальную или условно радикальную тиреоидэктомию. В последнем случае операции, давно применяемые в онкологии, имеют характер циторедуктивных. В последующем в течение 4-6 мес проводится лечение радиоактивным йодом до суммарной дозы 500-600 мКи.
Особенностью высокодифференцированных опухолей щитовидной железы является образование хорошо выраженной псевдокап- сулы вокруг первичных и вторичных опухолевых узлов, что нередко позволяет выполнить радикальную операцию при довольно распространенных местных процессах (рис. 26.9, 26.10).
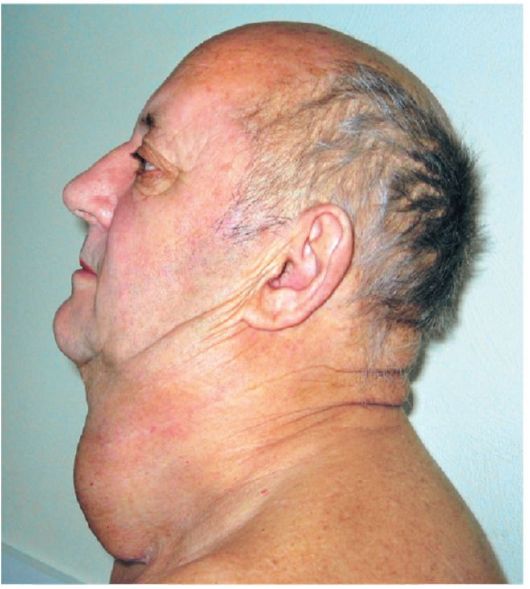
Рис. 26.9. Распространенный рак щитовидной железы, высокодиф- ференцированная форма
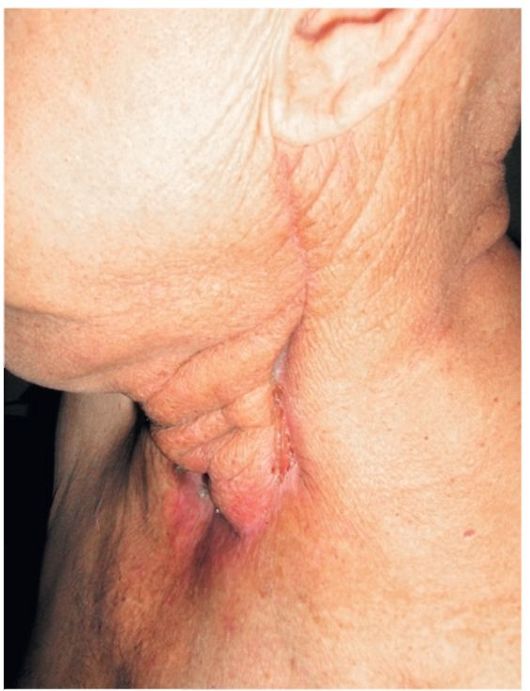
Рис. 26.10. Тот же больной после операции. Видны следы трахео- стомы
Среди осложнений оперативного лечения отмечаются повреждения возвратного нерва, временный или постоянный гипопаратиреоз. Последний требует обязательной медикаментозной коррекции. Изредка отмечают более серьезные осложнения: повреждение внутренней яремной вены, трахеи, пищевода. При низком расположении опухолевых узлов возможно повреждение плевры с развитием пневмоторакса.
Рецидивы рака щитовидной железы развиваются в разные сроки после операции. Ранние проявляются через 1-3 года, поздние -
больше
чем через 3. У 14% рецидивы обнаруживают через 10 и более лет. Анализ
причин появления рецидивов рака щитовидной железы показал, что в
подавляющем большинстве случаев (90,6%) этим больным были произведены
так называемые экономные операции, т.е. нерадикальные первичные
операции. Для предвидения развития местного рецидива при радикальной
первично выполненной операции нужно учитывать следующие прогностически
значимые факторы: возраст больного 60 лет и старше, размер опухоли
Поздние рецидивы рака щитовидной железы имеют более агрессивные биологические свойства. Это имеет как клиническое, так и морфологическое выражение: снижается степень дифференцировки, повышается степень злокачественности. Учитывая эти клинические факты, наблюдение больных, оперированных по поводу высоко дифференцированного рака щитовидной железы, осуществляется длительное время. Контролировать при этом необходимо как зону ложа щитовидной железы, так и зоны регионарного метастазирования. Все это время больные принимают гормоны щитовидной железы в супрессивных дозах. Лечение местных рецидивов и регионарных метастазов также хирургическое.
Отдаленные
метастазы являются основной причиной смерти больных при
дифференцированных опухолях щитовидной железы. Метастазы в легкие
обычно бывают в виде множественных очаговых
теней,режеввидеединичныхокруглыхобразований.Множественные метастазы
напоминают картину милиарного диссеминированного туберкулеза.
Характерно даже при достаточно распространенном поражении отсутствие
признаков нарушения легочной вентиляции. Больные длительное время
лечатся по поводу предполагаемого туберкулеза. Лечение отдаленных
метастазов высоко дифференцированных форм рака щитовидной железы чаще
осуществляется применением курсов радиойодотерапии. Радиоактивный йод
излучает β-частицы с длиной пробега в тканях 2-
Развитие метастазов рака щитовидной железы в кости происходит медленно. Наиболее часто поражаются кости черепа, позвоноч- ник, грудина (рис. 26.11, 26.12). Солитарные гематогенные метастазы в отдаленные органы и ткани, в зависимости от локализации (в том числе и в кости), могут быть удалены хирургическим путем.
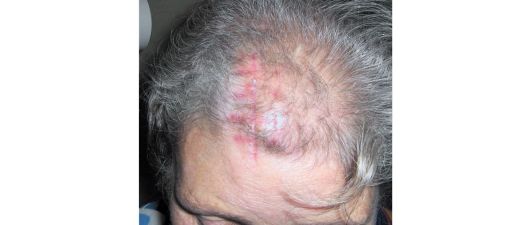
Рис. 26.11. Солитарный метастаз рака щитовидной железы в лобную кость. Виден рубец после открытой биопсии
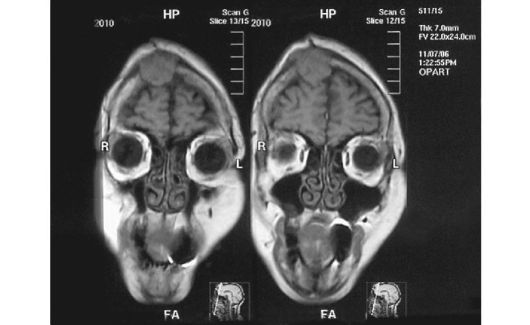
Рис. 26.12. Больная та же. Метастаз в лобную кость (МРТ)