Онкология: учебник для вузов / Вельшер Л.З., Матякин Е.Г., Дудицкая Т.К., Поляков Б.И. - 2009. - 512 с.
|
|
|
|
ГЛАВА 14. ОПУХОЛИ МОЛОЧНОЙ ЖЕЛЕЗЫ
Рак
молочной железы (РМЖ) является самым распространенным онкологическим
заболеванием у женщин. В России и в большинстве стран мира отмечается
неуклонный рост заболеваемости. В
К настоящему времени выявлено множество факторов, влияющих на возникновение и развитие рака молочной железы: возраст, изменение уровней гормонов в течение жизни, возраст к моменту первой менструации, количество беременностей, возраст наступления менопаузы, ожирение, физическая активность. Даже незначительное потребление алкоголя способно увеличивать риск рака молочной железы на 7-11%. У женщин, мать или сестра которых перенесли рак молочной железы, имеется большая вероятность самим заболеть раком этой локализации. Среди других факторов - бесконтрольное использование заместительной гормонотерапии, избыточная инсоляция. Ученые установили, что риск возникновения рака молочной железы у женщин в постменопаузе на 25% выше в группе женщин с ожирением.
В то же время увеличение физической активности, грудное вскармливание в течение шести месяцев также снижает риск рака молочной железы.
Однако следует помнить, что риск возникновения РМЖ определяется не только образом жизни, но и некоторыми генетическими факторами и факторами окружающей среды.
Большинство из них связывают с нестабильностью внутриорганного гормонального фона, поэтому следует при сборе анамнеза акцентировать внимание на любых нарушениях, характеризующих менс- труальную, половую, детородную, лактационную функции, наличие в анамнезе гинекологических гиперпластических и воспалительных заболеваний. Эндокринные метаболические нарушения служат весьма неблагоприятным фоном для развития рака молочной железы (гипертоническая болезнь, сахарный диабет, ожирение, болезни печени, дисгормональные дисплазии молочных желез). Указание на заболевание раком молочной железы у кровных родственников должно настораживать в отношение возможного развития новооб-
разования у пациентки. Генетически обусловленный рак составляет около 9%, он связан с мутациями генов BRCA-1 и BRCA-2. Отмечают случаи рака молочной железы у кровных родственников и ассоции- рованный рак яичников и толстой кишки. Отрицательным образом сказывается курение, а также общеизвестные экзогенные канцерогенные факторы: ионизирующая радиация, химические канцерогены, избыточное потребление животных жиров, высококалорийная диета, так как известно, что избыточная эстрогенизация усиливает риск возникновения рака молочной железы, а в жировой клетчатке происходит повышенный синтез эстрогенов.
Клинические проявления рака молочной железы зависят от формы роста опухоли. Чаще всего отмечается узловая форма роста, соответственно в молочной железе пальпируется или определяется при маммографии «опухолевый узел». Часто опухоли сопутствуют выделения из соска кровянистого или серозного характера. Позже выявляются деформация молочной железы, фиксация кожи над опухолью и др. При диффузной форме рака молочной железы развиваются отек, кожная гиперемия и гипертермия. К диффузным относят инфильтративно-отечный, маститоподобный и рожистоподобный варианты рака молочной железы. Рак Педжета (Paget) сходен с экземоподобными изменениями кожных покровов, развивается в области соска. Больные раком Педжета часто длительное время наблюдаются у дерматолога или занимаются самолечением. По чувствительности к специальному (в том числе гормональному) лечению рак Педжета подобен другим опухолям протокового инфильтративного рака молочной железы.
Большинство злокачественных опухолей молочной железы имеет строение аденокарциномы, но встречаются плоскоклеточные раки и саркомы. Гистологическая характеристика степени злокачественности в первую очередь характеризует опухоль. Выбор лечения рака молочной железы определяет, как для всех раковых опухолей, оценка стадии процесса по системе ТNМ. В случае развития нескольких опухолей в одной железе категория Т определяется по наибольшей опухоли. Одновременно развившиеся двусторонние опухоли классифицируются раздельно. Регионарные лимфатические узлы расположены в подмышечной области на стороне поражения, вдоль аксиллярной вены и ее притоков. Если метастазы определяются в надключичных, шейных и контралатеральных лимфоузлах, то такое поражение трактуется как М1.
Выявление новообразования молочной железы часто удается уже при пальпаторном исследовании, однако это, как правило, бывает уже при поздних стадиях процесса. Для диагностики ранних стадий заболевания применяют различные методики рентгенологического исследования: маммографию, дуктографию. Последнее исследование заключается во введении в проток, из которого имеется патологическое отделяемое, водорастворимого йодсодержащего контрастного вещества с последующей рентгенографией. Ультразвуковое исследование существенно повышает возможности визуализации опухоли (как первичной, так и метастатических) в подмышечной области. Маммография существенно уточняет результаты клинического обследования (рис. 14.1, 14.2). Далее в алгоритме исследования бывает задействовано пункционное цитологическое исследование. Узловые образования небольшого размера или глубоко располо- женные пунктируют под контролем УЗИ. Трудности диагностики ретростернальных метастазов заставляют прибегать для их визуализации к радиоизотопным методам исследования или ретростерноскопии, выполняемой во время хирургического вмешательства.
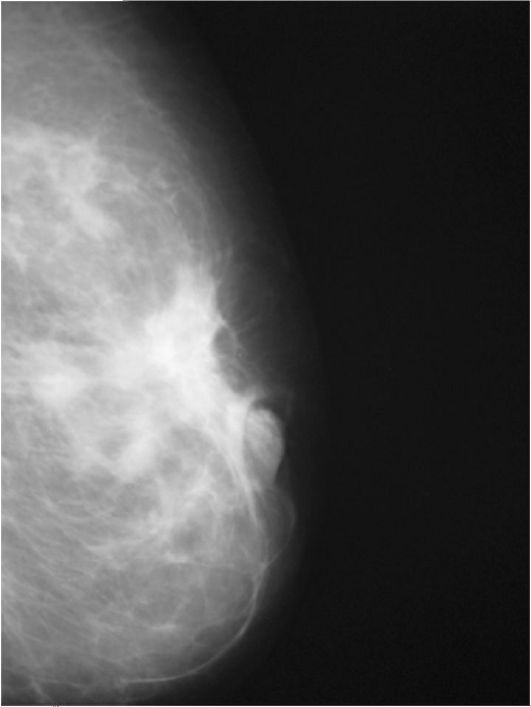
Рис. 14.1. Маммограмма, опухоль вблизи ареолы
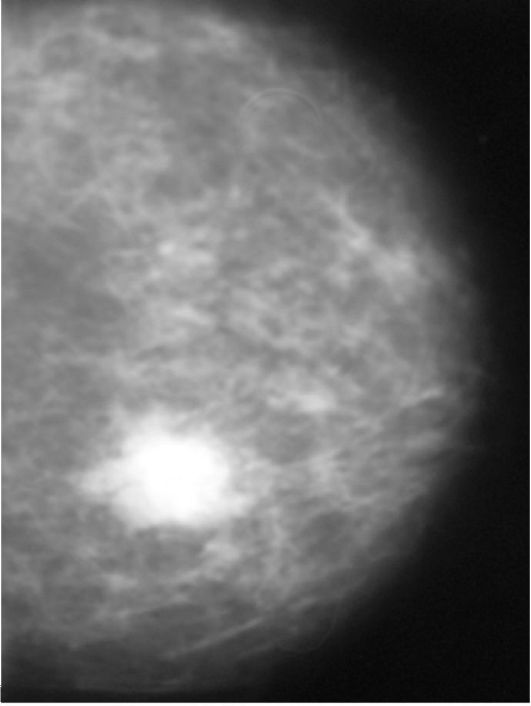
Рис. 14.2. Маммограмма, опухоль в периферических отделах молочной железы
Для биологической характеристики рака молочной железы в современных условиях ведущее значение имеют специфические показатели, характерные только для этих гормональных опухолей. Так, биологические особенности рака молочной железы оценивают по уровню рецепторов стероидных гормонов - эстрогена и прогестерона. Последние представляют собой особые белковые соединения, избирательно взаимодействующие со стероидными гормонами. По количеству таких рецепторов судят об уровне злокачественности раковой опухоли: чем больше их в опухолевой ткани, тем выше дифференцировка опухоли. Этот показатель также позволяет прогнозировать чувствительность опухоли к медикаментозной составляющей лечебного процесса. Высокий уровень рецепторов эстрогена предполагает хорошую чувствительность к гормональной терапии. При низком уровне рецепторов эстрогена более выраженный эффект бывает от проведения полихимиотерапии.
В настоящее время известны и другие биохимические показатели, характеризующие биологические особенности опухоли - маркеры
активности синтеза ДНК, рецепторы факторов роста и др. Наиболее значимым в настоящее время в клинической практике является маркер HER2/neu, который играет большую роль в передаче митогенных сигналов пептидов, подобных рецепторам эпидермального фактора роста. Из больных с положительными показателями по этому маркеру около 20-30% характеризуется высокой агрессивность опухоли и склонностью к рецидивированию, плохо поддающейся химиотерапии. Высокий индекс маркера HER2/neu требует использования в лечении моноклональных антител к этому ферменту (препарат герцептин), что повышает эффективность комбинированного и комплексного лечения.
Около 60% больных раком молочной железы имеют либо определяемые, либо доклинические микрометастазы уже в начале пер- вичного лечения, большинство из которых составляют метастазы в кости. Метастазы в костях выявляются при радиоизотопном сканировании. Это исследование проводят при морфологически верифицированном первичном диагнозе для исключения субклинических метастазов, или при наличии клинических признаков (боли в костях) у больных в процессе лечения или по окончании лечения рака молочной железы.
Вариант лечения
подбирается индивидуально в зависимости от распространения и указанных
выше характеристик опухоли. Основным компонентом лечения рака молочной
железы в начальных стадиях является хирургический. Из органосохранных
операций при начальных стадиях рака молочной железы применяют
лампэктомию - удаление пальпируемой опухоли в пределах здоровых тканей
без их обширного иссечения. Секторальная резекция предполагает, что
удаляемый объем тканей соответствует сектору молочной железы, при этом
от края опухоли отступают на 2-
из межмышечных пространств (уровни I-III). В настоящее время прослеживается тенденция к выполнению сберегающих операций возможно меньшего объема. При ограниченных формах рака выполняется так называемая радикальная резекция.
Стремление к уменьшению объема хирургических вмешательств прослеживается и в отношении лимфодиссекций на ранних стадиях рака молочной железы. Основываясь на концепции «сторожевого» лимфатического узла, при раке молочной железы (при одной из первых локализаций опухолей) стали визуализировать пути регионарного лимфооттока, в зависимости от наличия или отсутствия метастазов выполняют или нет лимфодиссекцию в полном объеме. Если такая добавка к лечению, как парастернальная лимфаденэктомия, не улучшает результаты лечения, значит есть более весомые факторы, влияющие на прогноз, прежде всего системный характер заболевания.
Лучевое лечение является обязательным компонентом комбинированного лечения, выполняется как до операции, так и после хирургического вмешательства. Есть методики так называемого «сэндвич»-облучения (до и после операции). Этот вариант лечения проводится при локализации опухоли в центральных и медиальных отделах молочных желез, когда особенно велика опасность развития метастазов в парастернальных лимфатических узлах. Лучевое лечение является единственно возможным при противопоказаниях к операции: пожилой возраст, тяжелая сопутствующая патология, отечно-инфильтративная форма опухоли. Из интраоперационных методик наиболее впечатляющим является частичное электронное облучение молочной железы (ELIOT). В течение 2 мин на ложе удаленной опухоли больные получают дозу в 21 Gy, эквивалентную 60 Gy, которую обычно подводят к очагу за 6 нед облучения.
Адъювантная химиотерапия обязательно включается в план лечения при распространенных процессах. Разработка веществ, селективно подавляющих рецептор эстрогена, является существенным шагом вперед в терапии рака молочной железы. При высоких показателях рецепторов эстрогенов проводится длительное (в течение 5 лет) гормональное лечение. Препарат 1-й линии: антиэстроген - тамоксифен.
У мужчин рак молочной железы встречается в 100 раз реже, чем у женщин. Это чаще всего гормонозависимая опухоль. Принципы лечения такие же, как у женщин.