Анестезиология и реаниматология: учебник для вузов / Под ред. О.А.Долиной. - 3-е изд., 2007. - 576 с. : ил.
|
|
|
|
ГЛАВА 18 АНЕСТЕЗИЯ ПРИ ОТОРИНОЛАРИНГОЛОГИЧЕСКИХ ОПЕРАЦИЯХ
Штефан Броэр (Stefan Breuer)
18.1. Предоперационный осмотр
18.1.1. Факторы риска у пациентов с заболеваниями ЛОР-органов
Возраст: среди пациентов с заболеваниями ЛОР-органов встречаются представители всех возрастных групп. Заболевания лёгких
• У детей младшего возраста часто обнаруживают хронические инфекции верхних дыхательных путей с соответствующей степенью риска при проведении наркоза (см. главу 6).
• Пациенты, которым показаны операции на околоносовых пазухах, часто страдают бронхиальной астмой.
! По возможности пациентов этих групп нужно оперировать только в стадии компенсации (факторы риска: дыхательная недостаточность вследствие развития бронхоили ларингоспазма и гиперпродукции секрета, прежде всего, после операции). Злоупотребление алкоголем и никотином: часто встречается у пациентов со злокачественными опухолями в области верхних дыхательных путей и с некоторыми сопутствующими заболеваниями (например, хронический бронхит, поражение печени, ИБС, кардиомиопатия).
18.1.2. Премедикация
Стандартная премедикация (см. 1.1.10). У пациентов с заболеваниями дыхательных путей (например, курильщики, пациенты с бронхиальной астмой) следует избегать чрезмерной седации из-за дыхательной недостаточности.
18.2. Анестезия
при оториноларингологических операциях
18.2.1. Обеспечение проходимости дыхательных путей
! Использование эндотрахеального наркоза обеспечивает свободное прохождение воздуха, уменьшает мёртвое пространство и снижает риск аспирации. Это особенно важно, так как при ото- риноларингологических операциях хирург и анестезиолог часто «конкурируют» между собой за доступ к дыхательным путям. Оснащение
Следует постараться не применять изогнутые спиральные трубки, хорошо фиксируемые клеящимися полосками. При известных усло- виях доступ к трубке во время операции невозможен. Сложная интубация
При ЛОР-операциях из-за наличия опухолей, кровотечений, абсцессов и анатомических изменений после предшествующих опера- ций необходимо иметь в виду возможные трудности при интубации. В этих случаях обязателен предварительный осмотр гортани с использованием зеркала и согласованность с оперирующим хирургом.
Возможности при сложной интубации: фиброоптическая техника: ларингоскоп МакКоя (McCoy), оптика по Бонфилю (Bonfil), интубационный трахеоскоп («трубка экстренной помощи»), ларингеальная маска, интубационная ларингеальная маска (ИЛМ), чрескожная ретроградная интубация.
! Крикотиреотомию (с набором для коникотомии), экстренную коникотомию, экстренную трахеотомию выполняют только при неэффективности или отсутствии других возможностей.
! После коникотомии необходима ревизия коникотомического канала, ни в коем случае нельзя использовать коникотомиче- ский канал более одного дня (последствия: повреждение перстневидного хряща с последующим перихондритом, стенозом гортани).
Тактика при ожидаемой сложной интубации: обдумать, действительно ли необходима общая анестезия. Первичная фиброскопическая интубация у бодрствующего пациента считается методом выбора.
! Сложные интубации у пациентов с заболеваниями ЛОР-органов выполнять только при готовности к проведению трахеотомии.
18.2.2. Проведение анестезии
Методы анестезии
ЛОР-операции чаще проводят с использованием эндотрахеального наркоза (см. 6.4) или реже - местной анестезии (см. 7.1, 7.2) . Положение пациента
При выборе положения головы, особенно у пожилых пациентов, необходимо следить за тем, чтобы чрезмерное переразгибание не привело к ухудшению кровотока по сонной артерии.
Обязательна защита глаз с помощью пластыря и мази (например, видизик* - гель для глаз). Внимание: опасность эрозии роговицы! Вагусные рефлексы
Во время манипуляций на глотке и в области гортани всегда учитывать рефлекторные реакции блуждающего нерва. Всегда следует держать наготове атропин (1 ампула=0,5 мг). Местное применение вазоконстрикторов
Показания: максимально возможное уменьшение кровоточивости области оперативного вмешательства.
Препараты: чаще применяют адреномиметики - эпинефрин и норэпинефрин, а также аналог вазопрессина - фелипрессин*. Доза эпинефрина не должна превышать 0,1 мг (=10мл 1:100 000). В течение 30 мин эту дозу можно ввести дважды.
Побочные эффекты со стороны сердечно-сосудистой системы: например, повышение АД, тахикардия, аритмии (эпинефрин) и последующее увеличение потребности миокарда в кислороде, чаще всего возникают у пациентов с определёнными предшествующими заболеваниями (артериальная гипертензия, ИБС). Ингаляционные анестетики
Галотан: сенсибилизирует сердце к действию катехоламинов, но противопоказан при местном применении эпинефрина в максимальной дозе.
Другие ингаляционные анестетики более предпочтительны, так как они незначительно сенсибилизируют миокард к действию катехоламинов. Экстубация
Необходима большая осторожность во время экстубации при любых вмешательствах в области носа, глотки, гортани и трахеи.
Экстубировать только после полного восстановления защитных рефлексов.
! Не забыть убрать тампоны из глотки.
После операции уложить пациента на бок для предотвращения аспирации (стабильное положение на боку).
18.3. Специальные методы анестезии при отоларингологических операциях
18.3.1. Аденомотомия и парацентез
Чаще проводят детям младшего возраста.
Подготовка
Сроки операции: при остром инфекционном заболевании операцию откладывают на три недели. После полного выздоровления ребёнка должно пройти не менее 10 сут.
Премедикация: мидазолам (дормикум*) в дозе 0,5 мг/кг ректально или внутрь; или интраназально в дозе 0,2-0,4 мг/кг. Методы анестезии
Ингаляционный наркоз: предпочтителен внутривенный вводный наркоз, но также возможен внутримышечный, ректальный или ингаляционный.
Ларингеальная маска: рекомендована к применению при аденотомии или тонзиллэктомии.
Преимущества: меньшая травматизация дыхательных путей, более быстрый период выведения, редко возникают бронхо- и ларингоспазмы и аспирация кровью. Кроме того, не требуется миорелаксации.
Внимание: возможно смещение или обструкция ларингеальной маски роторасширителем!
Интубация
Проблематика: чаще всего операцию проводят в положении «свисающей головы». После оротрахеальной интубации вводят шпатель типа Бойля-Дэвиса (Boyele-Davis) и на голову пациента надевают специальное приспособление («испанский наездник»).
Осложнения: сдавление, перегибание, выпадение или смещение интубационной трубки вглубь. Последнее может происходить и во время парацентеза, когда голову с одного бока поворачивают на другой.
Тактика: необходим постоянный аускультативный контроль положения трубки с начала операции. Для этого накладывают прекардиальный стетоскоп.
Экстубация
Проблематика: опасность ларингоспазма выше, чем при других оперативных вмешательствах. Возможно раздражение гортани вследствие определённого положения головы, скопления секрета или крови в носоглоточном пространстве, прежде всего, отёк в области голосовой щели (прежде всего у детей, см. 10.4.9).
Тактика
• Тщательная назальная аспирация перед экстубацией.
• После ослабления глубины наркоза манипуляции в области гортани не проводят.
• Экстубация только после восстановления защитных рефлексов.
• После экстубации придать больному стабильное положение на боку для предотвращения затекания крови в область гортани.
Особенности послеоперационного периода
• При беспокойстве пациента после операции исключить гипоксию как причинный фактор.
• В качестве послеоперационного обезболивания применяют парацетамол ректально в дозе 35-45 мг/кг, лучше ввести парацетамол во время операции или перед её началом вместе с премедикацией. Аденотомии в противоположность тонзиллэктомиям чаще проводят в амбулаторных условиях (см. 1.4).
• Тактика при кровотечениях - см. 18.3.3.
18.3.2. Тонзиллэктомия
Методы анестезии: рекомендована сбалансированная анестезия с применением фентанила, алфентанила* (рапифен*, см. 5.2.2) или ремифтанила* (ултива*, см. 5.2.2) и ингаляционных анестетиков.
Интубация: использовать трубку анатомической формы [AGT-, RAE-трубка (Ринга-Эдера-Элвина)] или спиральную .
! Боль при глотании после тонзиллэктомии интенсивнее, чем после аденотомии. Абсцесс-тонзиллэктомия
• Из-за неотложных показаний пациентов в основном оперируют не натощак.
• У таких пациентов часто ограничено открытие рта, это обусловлено болевым синдромом и устраняется после вводного наркоза.
• При больших размерах абсцесса оперирующий хирург (перед введением в наркоз) может провести предварительную пункцию гнойника для уменьшения риска его разрыва с последующей аспирацией во время вводного наркоза.
• Анестезиологическая тактика - так же, как и при тонзиллэктомии.
18.3.3. Вторичные кровотечения
Типичное время возникновения: в день операции и через 5-6 сут после. Кровотечения чаще возникают после тонзиллэктомии, чем после аденотомии.
Проблематика: внезапное развитие встречается редко, в большинстве случаев сначала отмечают слабое капиллярное кровотечение в течение нескольких часов, кровопотерю часто недооценивают, возможно развитие значительной гиповолемии. Таких пациентов относят к группе с полным желудком из-за проглоченной крови.
Анестезиологическая тактика
• Наложить несколько надёжных венозных доступов.
• Произвести забор крови пациента для проведения проб на совместимость.
• Быстрое введение в наркоз: при выборе медикаментов учитывать основы лечения шокового состояния.
• Ввести желудочный зонд, провести тщательную аспирацию перед экстубацией.
! Кровотечения и непроходимость дыхательных путей - наиболее частые угрожающие жизни осложнения в первые часы после аденотомии и тонзиллэктомии.
18.3.4 Операции на полости носа и околоносовых пазухах
Методы анестезии: возможна как сбалансированная, так и тотальная внутривенная анестезия. Допустима предоперационная инфильтрация вазопрессорами, проводимая хирургом.
Тампонада глотки: накладывает анестезиолог после оротрахеальной интубации для уменьшения затекания крови и секрета в желудок. Верхний конец тампона должен свешиваться из ротовой полости.
Кровопотеря: при операции в области наружного носа общая кро- вопотеря обычно незначительна. При проведении манипуляций в области околоносовых пазух могут возникать значительные кровотечения, из-за этого перед операцией следует подготовить кровь для переливания.
АД: поддерживать на низком уровне, используя достаточную глубину наркоза, а также возможно гипотензивные средства, в особых случаях можно использовать контролируемую гипотензию. Приподнятие верхней части туловища при укладывании больного дополнительно снижает венозное давление в верхней половине туловища.
Внимание: тампонада носа может привести к нарушениям дыхания в фазе пробуждения.
18.3.5. Носовые кровотечения (эпистаксис)
Для наркоза при неконтролируемых носовых кровотечениях применяют те же методы, что и для наркоза при тонзиллэктомии
(см. 18.3.3).
Проблематика: гиповолемия, желудок, заполненный проглоченной кровью.
Тактика: перед быстрым вводным наркозом для уменьшения кровотечения в носовую полость вводят и блокируют генерирующие трубки. При остром кровотечении введение в наркоз проводить в положении глубокого наклона головы пациента.
18.3.6. Синдром ночного апноэ
При обструкции дыхательных путей во время сна возникает снижение насыщаемости крови кислородом и реакция пробуждения.
Частые предшествующие заболевания: ожирение, лёгочное сердце, сердечная недостаточность, ИБС, артериальная гипертензия, цереброваскулярная недостаточность.
Лечение: непрерывным положительным давлением в дыхательных путях. При затруднённом носовом дыхании возможна язычково- нёбно-глоточная пластика с тонзиллэктомией.
Особенности анестезии: отсутствие седативной премедикации, часто сложная интубация, следует выбирать методы общей анестезии с интенсивным послеоперационным наблюдением.
Послеоперационный период: необходимо интенсивное наблюдение в течение 24 ч.
18.3.7. Операции на органе слуха
Общие особенности анестезии
Часто длительные оперативные вмешательства. Необходимы соответствующие мероприятия, например защита от потери тепла, тем- пературные зонды, катетеризация мочевого пузыря.
Как и при операциях на полости носа, необходимо с помощью соответствующего метода наркоза и понижения АД достичь минимальной кровоточивости в области оперативного вмешательства. Тимпанопластика
Наблюдать за действием закиси азота на среднее ухо.
Проблематика: по сравнению с азотом закись азота растворяется в крови в 30 раз лучше. Вследствие этого при ИВЛ во время наркоза он быстрее, чем азот, диффундирует в среднее ухо и повышает давление в нём за несколько минут.
Повышение давления после устранения дефекта барабанной перепонки может привести к её выбуханию со смещением только что установленного трансплантата.
Если подачу закиси азота прекратить только после завершения операции, то быстрая абсорбция из среднего уха может обусловить гипотензию и привести к ретракции трансплантата барабанной пере- понки.
Тактика: инспираторная концентрация закиси азота не должна превышать 50%, прекратить подачу закиси азота за 15-20 мин до закрытия среднего уха и «промыть» его воздухом. Альтернатива - наркоз без использования закиси азота. Декомпрессия лицевого нерва, невриномы слухового нерва или мастоидэктомия
Проблематика: для идентификации лицевого нерва оперирующий хирург может воспользоваться нейростимуляторами, при этом возникают относительные противопоказания к применению миорелаксантов.
Тактика: наиболее предпочтительной считают ингаляционную анестезию без миорелаксации. Тошнота и рвота
Проблематика: риск возникновения повышается при раздражении органа равновесия.
Тактика: ввести дименгидринат (вомекс*), дексаметазон или 5-НТ3-антагонисты. При использовании тотальной внутривенной анестезии следует отказаться от применения закиси азота и воспользоваться противорвотным действием пропофола.
18.3.8. Трахеотомия
ИВЛ
Проблематика: плановую трахеотомию проводят чаще всего у пациентов на длительной ИВЛ, у которых ограничена резервная способность лёгких.
Тактика: предоперационный режим ИВЛ необходимо продолжать и во время операции.
Эндотрахеальные трубки: располагать таким образом, чтобы манжетка лежала ниже места трахеотомии и её не мог повредить хирург при вскрытии трахеи. Часто избежать этого не удаётся.
Контролировать концентрацию кислорода: при ручной вентиляции, увеличении газового потока и взаимодействии с хирургом (например, он может вручную устранить негерметичность) можно повысить инспираторную концентрацию кислорода.
Введение трахеостомической канюли: сначала оттянуть трубку до верхнего края разреза, при этом не извлекая до конца, для того чтобы при сложностях с введением канюли через трубку можно было проводить вентиляцию.
Осложнения: редко пневмоторакс или перфорация пищевода.
18.3.9. Ларинготрахеобронхоскопия, операция по Клайнзассеру
Применяют для диагностики опухолей и других патологических изменений в области верхних дыхательных путей.
Проблематика
У этой группы пациентов изначально необходимо принимать во внимание повышенный риск возникновения затруднения дыхания (хронический бронхит при злоупотреблении никотином) и осложнений во время интубации из-за анатомических изменений верхних дыхательных путей.
Тактика
Во время операции анестезиолог и хирург должны разделить доступы к пациенту.
Методы анестезии: методом выбора считают тотальную внутривенную анестезию короткодействующими препаратами (например, пропофол - см. 5.2.1, ремифентанил* - см. 5.2.2 в сочетании с мивакурия хлоридом - см. 5.3.4) для уменьшения контаминации воздуха в помещении. Ингаляционный мононаркоз используют реже из-за утечки газа и контаминации окружающего пространства.
Введение в наркоз: стандартно (см. главу 6).
Интубация: проводит оперирующий хирург с помощью жёсткого бронхоскопа, на котором находится боковой выход для аппарата
ИВЛ.
Поддержание наркоза: для предотвращения вегетативных рефлексов, таких, как кашель и натуживание, достаточно достижения глубокого наркоза с хорошей миорелаксацией.
ИВЛ: при вентиляции с помощью жёсткого бронхоскопа из-за отсутствия герметичности происходит большая или меньшая утечка газа. Вследствие этого необходимо усилить инспираторный поток, применить ручную вентиляцию.
Послеоперационный период: опасность непроходимости дыхательных путей из-за отёка голосовой щели (ведущий симптом инспираторного стридора), прежде всего, после удаления тканей в области голосовых складок [операция по Клайнзассеру (Kleinsasser)]. Для профилактики отёка интраоперационно вводят глюкокортикоиды.
Экстубация: только после восстановления защитных рефлексов и достаточной степени пробуждения.
! Повышенная опасность возникновения аритмий при манипуляциях в области гортани.
При отсутствии сопутствующих сердечно-сосудистых заболеваний с целью блока вагусных реакций и уменьшения секреции слюны назначают атропин.
Отличной от вышеописанной техники считают операцию с использованием во время наркоза струйной вентиляции.
18.3.10. Удаление инородных тел из гортани и трахеи
Аспирация инородными телами наиболее часто встречается у детей младшего возраста и грудных. Клиническая картина
Внезапный приступ кашля, срыгивание, форсированное дыхание, возможен цианоз во время приёма пищи или игры.
Диагностика
Рентгенография грудной клетки часто неинформативна (многие инородные тела рентгеннегативны). Возможные вторичные изменения - ателектазы и пневмонический инфильтрат. Особенности анестезии
Внутривенный вводный наркоз.
Бронхоскопия: введение соответствующего жёсткого бронхоскопа для вентиляции (существуют размеры для всех возрастных групп!): гибкие бронхоскопы не подходят для экстракции инородных тел и увеличивают риск гипоксии во время операции.
Анестетики: пропофол (диприван, см. 5.2.1), опиоидные анальгетики (см.5.2.2) и недеполяризующие миорелаксанты (см. 5.3).
Мониторинг стандартный: пульсоксиметрия, капнометрия, ЭКГ, измерение АД.
Экстубация: во избежание ларингоспазма проводится на стадии глубокого наркоза.
! Ингаляции, например, с эпинефрина гидротартратом* (инфектокрупп ингал*), для профилактики послеоперационных отёков можно ввести глюкокортикоиды.
18.3.11. Медиастиноскопия
Показания: диагностика опухолей средостения, экстрапульмональ- ного распространения опухоли лёгких.
Перед операцией: обращать внимание на возможность компрессии верхней полой вены и трахеи.
Проведение операции: эндоскоп вводят в средостение над ярёмной вырезкой (рис. 18-1).
Анестезиологическая тактика: необходим глубокий наркоз для достаточного подавления рефлекторных реакций. Пациент ни в коем случае не должен кашлять, иначе легко может произойти повреждение органов средостения.
Мониторинг: измерение АД на левой руке, пульсоксиметрия на правой руке (пульсовая волна свидетельствует при известных условиях о компрессии плечеголовного ствола).
При уже существующих застойных явлениях из-за затруднения притока к сердцу: наложить венозный доступ в области нижней полой вены.
Осложнения (очень редко): кровотечения, пневмоторакс, повреж- дения нервов (возвратного, диафрагмального), повреждения пищевода, грудного протока, воздушная эмболия, компрессия плечеголовного ствола с последующим падением давления в правой сонной и подключичной артерии. Медиастинальный объёмный синдром
Встречается при опухолях средостения очень больших размеров.
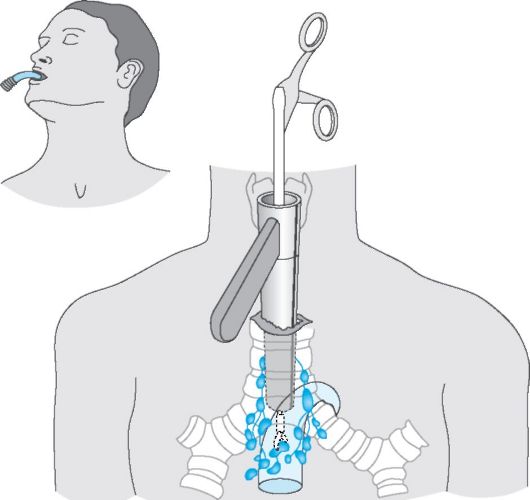
Рис. 18-1. Медиастиноскопия [А300-157]. Причина→симптомы
При отрицательном давлении в плевральной полости под действием спонтанного дыхания объёмное образование смещается относительно просвета крупных дыхательных путей → относительно неяркая клиническая картина.
При контролируемой ИВЛ из-за повышения внутригрудного давления с ПДКВ происходит сдавление опухолью окружающих её органов средостения - застойные явления вследствие затруднения притока к сердцу и компрессия трахеи с последующей гипоксемией.
Лечение: такая экстренная ситуация разрешается только после возвращения к спонтанному дыханию с декомпрессией в грудной клетке.
Профилактика: уже во время предоперационного осмотра выявлять пациентов из группы риска. Обратить внимание на данные объективных исследований (массивная опухоль средостения на рентгенограмме и КТ) и анамнеза (например, затруднение дыхания в положении лёжа, коллапс при внутригрудном повышении давления, например, во время дефекации).
18.3.12. Ларингэктомия и шейная лимфаденэктомия
Анамнез: часто злоупотребление алкоголем и никотином с соответствующими заболеваниями.
Методы анестезии: чаще всего сбалансированная анестезия с инга- ляционными анестетиками или опиоидными анальгетиками.
Интубация: осложнена при значительной обструкции трахеи опу- холью, методом выбора считают интубацию с гибким бронхоскопом, также допустима элективная трахеотомия под местной анестезией.
Мониторинг расширен при больших операциях: измерение АД, установка ЦВК, длительная катетеризация мочевого пузыря, температурный зонд.
Достижение необходимых величин АД: можно использовать контролируемую гипотензию для ограничения кровопотери. При закрытии раневой поверхности трансплантатом возникает необходимость в оптимальном перфузионном давлении.
Послеоперационный период: непроходимость дыхательных путей из-за отёка мягких тканей - обязательная продлённая ИВЛ в отделении интенсивной терапии.
Внимание
Высокий риск возникновения воздушной эмболии при вскрытии крупных вен.
Включение вегетативных рефлексов (например, при давлении на каротидный синус).
При правосторонней шейной лимфаденэктомии могут появиться желудочковые аритмии из-за повреждения автономных волокон правого звёздчатого ганглия.
18.4. Особенности лазерной хирургии
18.4.1. Основные характеристики лазерных приборов
Особенности
Действие лазера зависит от длины его волны.
С02-лазер: большая длина волны, почти полностью абсорбируется поверхностными тканями.
Неодим-АИГ-лазер (алюмоиттриевый гранат): меньшая длина волны с большей проникающей способностью. Он, как и аргоновый лазер, не абсорбируется водой, но хорошо абсорбируется пигментированными тканями. Применение
СО2-лазер: хирургическое лечение опухолей гортани и рассечение кожи.
Неодим-АИГ-лазер: для остановки кровотечения коагуляцией и при опухолях с разветвлённой сосудистой сетью [Болезнь Ослера (Osler)]. Осложнения
• Отражение лазерных лучей от инструментов.
• Повреждения глаз: роговицы и хрусталика - СО2-лазером, сетчатки - неодим-АИГ-лазером.
• Пневмоторакс, трахеопищеводные и бронхоплевральные свищи при контаминированной операционной технике.
18.4.2. Анестезия при использовании лазера Последовательность действий для предупреждения осложнений, обусловленных действием лазера
Газовая смесь для наркоза: необходимо использовать трудновоспламенямую газовую смесь. Пожар может возникнуть при использовании кислорода и закиси азота.
Безопасная смесь - воздушно-кислородная, с концентрацией кислорода 25-30%.
Ингаляционные анестетики: не воспламеняются, но лазерные лучи могут привести к высвобождению продуктов пиролиза, повреждающих альвеоциты.
Для предотвращения поражения роговицы на глаза пациента необходимо наложить клеящиеся повязки. Персонал должен использовать защитные очки.
Интубационные трубки
• Цельнометаллическая трубка с двойной ПВХ-манжеткой, например лазер-флекс R, фирмы Mallinckrodt.
• Комбинированная трубка из металла и силикона.
• Силиконовые трубки с алюминиевым тефлоновым покрытием, например Laserschield, фирмы Xomed.
• Силиконовые трубки или ПВХ-трубки с металлическим покрытием (алюминиевым или медным).
• Резиновые трубки с защитным покрытием (алюминий со специальным полимером), например, лазерная трубка фирмы Rusch.
• Из-за большей теплоёмкости и более высокой теплопроводности резиновая трубка по сравнению с металлической обладает большей резистентностью к действию лазерных лучей.
Термическое повреждение трубки как тяжелейшее осложнение
Латекс, резина, силикон и полимеры при воздействии лазера воспламеняются.
СО2-лазер: воспламеняет все ПВХ-трубки.
Неодим-АИГ и аргоновый лазер: повреждают трубки, прежде всего, в области их маркировки, аргоновый лазер, кроме того, в области спирального армирования.
Интубация и искусственная вентиляция лёгких
При
операциях на ротовой полости или глотке с применением лазера
необходимо использовать лазерные трубки с внутренним диа- метром
При операциях на гортани с применением лазера - лазерные трубки с внутренним диаметром
После длительных операций следует интубировать больного повторно стандартными трубками, но при необходимости можно использовать резиновые трубки. Металлические трубки нельзя оставлять в трахее на долгое время.
При струйной вентиляции в лазерной хирургии верхних дыхательных путей для ИВЛ применяют металлическую канюлю или лазе- роустойчивые катетеры из искусственных материалов. Из-за того что при струйной вентиляции используют воздушно-кислородную смесь, методика проведения наркоза, по сравнению с другими операциями без применения лазера, не изменяется.
Мероприятия при возгорании трубки
• Остановить операцию, устранить очаг возгорания (трубка, тампон).
• Остановить вентиляцию, отключить пациента от наркозного аппарата, на короткое время прервать подачу кислорода.
• Потушить пламя.
• Экстубация, ИВЛ 100% кислородом через маску или новую трубку, при необходимости - трахеотомия.
• Бронхоскопия для оценки размеров ожоговой поверхности и удаления инородных тел и остаточных явлений горения.
• Рентгенография органов грудной клетки.
• Введение глюкокортикоидов в высокой дозе.
• Послеоперационный период: дальнейшее проведение ИВЛ с ПДКВ или в режиме дыхания с постоянным положительным давлением в дыхательных путях в отделении интенсивной терапии.
• Некрэктомия через 3 сут после операции.