Детская урология-андрология: Учеб. пособие. - Разин М.П., Галкин В.Н., Сухих Н.К. 2011. - 128 с.
|
|
|
|
КОНТРОЛЬНО-ОБУЧАЮЩИЙ БЛОК
КОНТРОЛЬНЫЕ ВОПРОСЫ И ЗАДАНИЯ
1. Какие стадии развития проходит почка в процессе эмбриогенеза?
2. Рудиментами каких эмбриональных структур являются гидатиды яичек и яичников?
3. Из какой эмбриональной структуры формируется фильтрационно-реабсорбционный аппарат окончательной почки, а из какой - мочевыде-лительный?
4. На каком этапе эмбриогенеза почек и каким образом формируются различные виды дистопий?
5. Как формируются аномалии взаимоотношения почек?
6. Как формируются аномалии структуры почек?
7. В чём причина развития мультикистоза почки?
8. Какие нарушения развития мочеточникового зачатка можно отнести к супрауретеральным?
9. Нарушения каких механизмов эмбриогенеза ведут к развитию экстро-фии мочевого пузыря?
10. Какие формы нарушений облитерации мочевого протока известны?
11. Как диагностируют аномалии количества почек?
12. В чём отличие поясничной дистопии почки от подвздошной дистопии?
13. Что такое перекрёстная дистопия почек?
14. Какие формы аномалий величины почек известны?
15. Как отличить гипоплазию почки от её вторичного сморщивания?
16. Какая форма аномалии взаимоотношения почек встречается наиболее часто?
17. В чём отличие полного удвоения почек от неполного?
18. Как формулируется закон Вейгерта-Мейера?
19. В результате какого эмбриологического процесса развивается поли-кистоз почек?
20 Как формируется солитарная киста почки?
21. На каком сроке гестации яичко плода проходит паховый канал?
22. Что такое мегаполикаликоз?
23. Что такое синдром Фрелея?
24. Каковы причины врождённого гидронефроза?
25. Какая клиническая триада характерна для врождённого гидронефроза?
26. Какие осложнения гидронефроза у детей встречаются в клинической практике?
27. При каких степенях гидронефроза показано органосохраняющее оперативное лечение?
28. Что такое уретерогидронефроз?
29. Какие формы уретерогидронефроза известны?
30. Каковы причины врождённого ПМР?
31. В каких случаях показано УЗИ почек и мочевого пузыря?
32. Каковы показания к выполнению антирефлюксных операций?
33. Что такое уретероцеле?
34. Как лечат обструктивный уретерогидронефроз?
35. Каковы признаки диспластического уретерогидронефроза?
36. Каковы оптимальные сроки оперативного лечения экстрофии мочевого пузыря?
37. Что такое эписпадия?
38. Какие формы гипоспадии известны?
39. Что такое меатостеноз?
40. Какие причины вызывают развитие синдрома врождённой инфраве-зикальной обструкции у детей?
41. Какие формы фимоза известны?
42. До какого возраста фимоз у детей считают физиологическим?
43. Какова наиболее частая причина возникновения у ребёнка паховой грыжи?
44. Какие виды паховых грыж известны?
45. Каково, как правило, грыжевое содержимое при невправимой паховой грыже у детей?
46. В чём заключается смысл герниотомии у детей с паховыми грыжами?
47. Какие формы водянок оболочек яичка известны?
48. Как принято классифицировать крипторхизм?
49. Что такое псевдоретенция яичка?
50. В каком возрасте показано оперативное лечение крипторхизма у детей?
51. Чем проявляются полный и неполный пузырно-пупочный свищ?
52. Какие врождённые пороки развития мочевых путей чаще осложняются присоединением вторичной инфекции?
53. Какой путь инфицирования более характерен для вторичного обструктивного пиелонефрита?
54. Какие микроорганизмы чаще служат возбудителями вторичного пиелонефрита?
55. С помощью какого исследования можно количественно охарактеризовать активность пиелонефрита?
56. С какими заболеваниями чаще приходится проводить дифференциальную диагностику пиелонефрита у детей?
57. Каковы симптомы, свидетельствующие о развитии гнойного пиелонефрита?
58. Какие формы "гнойной почки" известны?
59. Каковы показания для оперативного лечения детей с "гнойной почкой"?
60. Какие факторы способствуют инфицированию нижних мочевых путей у девочек?
61. Как принято классифицировать острый баланопостит у детей?
62. Что такое варикоцеле?
63. Каковы этиологические факторы формирования варикоцеле у детей?
64. Какова классификация идиопатического варикоцеле?
65. Какие методы лечения варикоцеле применяют в детской практике?
66. Какие причины чаще приводят к развитию синдрома "острой мошонки" у детей?
67. Назовите классическую клиническую триаду синдрома "острой мошонки"?
68. Какие гипотезы развития мочекаменной болезни известны?
69. Каков состав камней, выявляемых у детей при мочекаменной болезни?
70. В каком возрасте чаще встречаются камни мочевого пузыря?
71. Каковы преимущества дистанционной литотрипсии?
72. Что такое комбинированная травма почки?
73. Каковы анатомо-физиологические особенности детского организма, играющие наиболее существенную роль при тупой травме почки?
74. Каков диагностический алгоритм обследования ребёнка с подозрением на травму почки?
75. Каковы показания к оперативному лечению травмы почки у детей?
76. Как проводят диагностику травмы мочеточника у детей?
77. Какие виды разрывов мочевого пузыря известны?
78. Какие методы лечения повреждений уретры у детей наиболее оптимальны?
79. Какая опухоль почки наиболее распространена у детей?
80. Как её классифицируют по степени злокачественности? Какие клинические признаки свидетельствуют о метастазировании или распаде этой опухоли? Какие методы дополнительной диагностики применяют в этом случае?
81. Каков алгоритм лечения детей с опухолью Вильмса?
82. Какая опухоль мочевого пузыря чаще встречается в детском возрасте?
83. Какие врождённые опухоли яичек чаще встречаются в детской практике?
84. Что может способствовать развитию приобретённых опухолей яичек?
85. Что такое недержание мочи?
86. С какого возраста можно диагностировать недержание мочи?
87. Какая патология может проявляться недержанием мочи?
88. Какие этажи регуляции мочеиспускания известны?
89. Какие клинические проявления характерны для гиперрефлекторного нейрогенного мочевого пузыря?
90. Какие клинические проявления характерны для гипорефлекторного нейрогенного мочевого пузыря?
91. Какие клинические проявления характерны для энуреза, развившегося на фоне психогенных нарушений?
92. Что такое резидуально-органическая недостаточность корковых центров регуляции мочеиспускания? С помощью какого исследования можно подтвердить этот диагноз?
93. Какие режимные мероприятия рекомендуют выполнять пациентам с энурезом?
94. Какие препараты показаны детям с невротической формой энуреза?
95. Какие группы лекарственных препаратов назначают больным с пара-сомнией?
96. Перечислите препараты для лечения гиперрефлекторного мочевого пузыря.
97. Перечислите средства, применяемые в лечении гипорефлекторного мочевого пузыря.
ТЕСТОВЫЕ ЗАДАНИЯ
1. Почки проходят мезонефральный этап развития в следующие сроки гес-тации:
1) 3-4-я неделя;
2) 6-10-я неделя;
3) 7-12-я неделя;
4) 3-14-я неделя;
5) 10-12-я неделя.
2. Начиная с 7-8-й недели эмбриогенеза положение почек меняется следующим образом:
1) почки восходят и пронируются;
2) почки нисходят и пронируются;
3) почки восходят и супинируются;
4) почки нисходят и супинируются;
5) положение почек не меняется.
3. Решающий метод диагностики нефроптоза у детей:
1) пальпация;
2) экскреторная урография;
3) ультразвуковое сканирование;
4) радиоизотопное исследование;
5) ангиоренография.
4. Метод микционной уретроцистографии наиболее информативен для диагностики:
1) нейрогенных дисфункций мочевого пузыря;
2) гидронефроза;
3) пороков уретры и ПМР;
4) удвоения верхних мочевых путей;
5) нефроптоза.
5. Мочеточниковый зачаток развивается из следующего эмбрионального образования:
1) мезонефроса;
2) мюллерова канала;
3) вольфова канала;
4) метанефрогенной бластемы;
5) аллантоиса.
6. Причина формирования мультикистоза:
1) несостыковка мочеточникового зачатка и метанефрогенной бластемы;
2) отсутствие закладки мочеточникового зачатка;
3) недоразвитие собирательных канальцев;
4) несостыковка мочеточникового зачатка и урогенитального синуса;
5) обструкция в ЛМС.
7. При макрогематурии у детей необходимо срочно выполнить:
1) ретроградную пиелографию;
2) экскреторную урографию;
3) цистоскопию;
4) цистоуретрографию;
5) радионуклидное исследование.
8. Основным признаком гидронефроза считают:
1) обструкцию в прилоханочном отделе мочеточника;
2) признаки нарушения сократительной способности лоханки;
3) признаки вторичного пиелонефрита;
4) истончение почечной паренхимы;
5) признаки снижения почечного кровотока.
9. Недоразвитие медуллярного слоя почки выражается:
1) гидронефрозом;
2) поликистозом;
3) губчатой почкой;
4) гидрокаликозом;
5) мегаполикаликозом.
10. Визуально оценивая выделенную мочу, наиболее достоверно можно определить:
1) пиурию;
2) альбуминурию;
3) микрогематурию;
4) макрогематурию;
5) оксалурию.
11. Наиболее информативным обследованием для выявления обструкции в ЛМС считают:
1) экскреторную урографию;
2) цистографию;
3) цистоскопию;
4) цистометрию;
5) УЗИ с определением кровотока.
12. Обструкция в области ЛМС ведёт к:
1) синдрому инфравезикальной обструкции;
2) мультикистозу;
3) обструктивному уретерогидронефрозу;
4) гидронефрозу;
5) гидрокаликозу.
13. При скоплении смегмы в препуциальном мешке без признаков воспаления необходимо:
1) срочное удаление смегмы и полное разделение синехий;
2) удаление смегмы путём обведения головки;
3) удаление смегмы при скоплении её большого количества;
4) удаление смегмы путём её мануального перемещения наружу;
5) отсутствие вмешательства.
14. Оптимальный возраст для уретропластики по поводу дистальной гипо-спадии (без искривления кавернозных тел):
1) новорождённые и грудные дети;
2) 6 мес - 1 год;
3) 0-3 мес;
4) 5-6 лет;
5) 7-10 лет.
15. Стеноз интрамурального отдела мочеточника чаще проявляется:
1) уретероцеле;
2) гидронефрозом;
3) поликистозом;
4) синдромом инфравезикальной обструкции;
5) солитарной кистой почки.
16. Реконструктивные операции на ЛМС показаны при:
1) II и III стадиях уретерогидронефроза;
2) всех стадиях гидронефроза;
3) II и IIIA стадиях гидронефроза;
4) всех формах гипоспадии;
5) IIIA и ШБ стадиях гидронефроза.
17. Наиболее информативный метод исследования в диагностике острой травмы почки:
1) УЗИ с оценкой почечного кровотока;
2) цистоуретрография;
3) КТ с введением контрастного вещества;
4) экскреторная урография;
5) полипозиционная цистография.
18. Для внебрюшинного разрыва мочевого пузыря наиболее характерна следующая группа симптомов:
1) гематурия, дизурия, паравезикальная гематома;
2) пиурия, гематурия, повышение температуры тела;
3) тошнота, рвота, острая задержка мочи;
4) гематурия, олигурия, почечная колика;
5) боль, тошнота, пиурия.
19. Первичный ПМР у детей развивается вследствие:
1) незаращения передней стенки уретры;
2) пороков развития МПС;
3) хронической инфекции мочевых путей;
4) фимоза;
5) экстрофии мочевого пузыря.
20. Экстрофия мочевого пузыря - это:
1) выпячивание слизистой оболочки мочеточника в просвет мочевого пузыря;
2) незаращение дорзальной стенки уретры;
3) пузырно-пупочный свищ;
4) нейрогенная дисфункция мочевого пузыря;
5) отсутствие передней стенки мочевого пузыря и передней брюшной стенки.
21. В синдром "острой мошонки" входят следующие симптомы:
1) отёк, гиперемия, болезненность в области мошонки;
2) гиперемия, болезненность в области мошонки, увеличение паховых лимфатических узлов;
3) отёк, болезненность, значительное накопление жидкости в полости мошонки;
4) отёк, гиперемия мошонки, увеличение яичка;
5) накопление жидкости в полости мошонки, увеличение яичка, болезненность яичка.
22. В дифференциальной диагностике вторично-сморщенной и гипопласти-ческой почки у детей решающим методом исследования считают:
1) экскреторную урографию;
2) планиметрию почки;
3) почечную ангиографию;
4) биопсию почки;
5) допплерографию.
23. Оптимальный метод операции при аберрантном (добавочном) сосуде, вызывающем гидронефроз:
1) перевязка сосудов;
2) резекция нижнего полюса;
3) транспозиция аберрантного сосуда;
4) антевазальный уретеропиелоанастомоз;
5) лоскутная пластика.
24. Наиболее серьёзным осложнением хирургического лечения гидронефроза считают:
1) гематурию;
2) обострение пиелонефрита;
3) стеноз сформированного анастомоза;
4) камнеобразование;
5) нагноение послеоперационной раны.
25. Операцией выбора при гидронефрозе у детей считают:
1) операцию Фолея;
2) операцию Бонина;
3) операцию Андерсона-Хайнса;
4) резекцию добавочного сосуда;
5) уретеролизис.
26. Оптимальный срок выполнения операции меатотомии при гипоспадии в сочетании с меатостенозом:
1) 1-2 года;
2) 3-5 лет;
3) 6-8 лет;
4) по установлении диагноза;
5) пубертатный период.
27. Оптимальный срок для оперативного лечения экстрофии мочевого пузыря:
1) 2-3-и сутки жизни;
2) 1-3 года;
3) 4-5 лет;
4) 6-8 лет;
5) 9-15 лет.
28. Нарастающая припухлость в поясничной области характерна для:
1) удвоения почки;
2) гидронефроза;
3) нефроптоза;
4) разрыва почки;
5) туберкулёза.
29. Основные симптомы внутрибрюшинного разрыва мочевого пузыря у детей:
1) острая задержка мочи, паравезикальная гематома;
2) пиурия, гематурия;
3) перитонеальные проявления, притупление звука в отлогих местах, олигурия;
4) перелом костей таза, острая задержка мочи;
5) почечная колика.
30. Основной метод диагностики травмы мочевого пузыря у детей:
1) экскреторная урография;
2) цистоскопия;
3) цистография;
4) катетеризация мочевого пузыря;
5) хромоцистоскопия.
31. Патогномоничным симптомом полного разрыва уретры у детей служит:
1) гематурия;
2) пиурия;
3) острая задержка мочи;
4) дизурия;
5) альбуминурия.
32. Активный пузырно-мочеточниковый рефлюкс выявляют при:
1) цистоскопии;
2) антеградной урографии;
3) микционной цистоуретрографии;
4) урофлоуметрии;
5) цистометрии.
33. При напряжённой водянке оболочек яичка у ребёнка 1 года необходимо:
1) экстренное оперативное лечение;
2) плановое оперативное лечение;
3) одноили двукратная пункция, при неэффективности - операция;
4) наблюдение в динамике;
5) гормональное лечение.
34. Лечение больного 2 лет с ненапряжённой водянкой оболочек яичка предусматривает:
1) наблюдение в динамике;
2) пункцию оболочек с эвакуацией жидкости;
3) повторные пункции с введением гидрокортизона;
4) плановое оперативное лечение;
5) назначение гормональных препаратов.
35. Необходимость коррекции экстрофии мочевого пузыря в первые дни жизни обусловлена:
1) опасностью восходящей инфекции мочевых путей;
2) опасностью полипозного перерождения слизистой оболочки мочевого пузыря;
3) сложностью формирования мочевого пузыря местными тканями в старшем возрасте;
4) возможностью сведения лонных костей без проведения остеотомии;
5) высоким уровнем анестезиологического обеспечения на современном этапе.
36. Ненапряжённая водянка оболочек яичка у больного до полутора лет обусловлена:
1) повышенным внутрибрюшным давлением;
2) диспропорцией кровеносной и лимфатической систем;
3) травмой пахово-мошоночной области;
4) незаращением вагинального отростка;
5) инфекцией мочевыводящих путей.
37. Операция низведения яичка не содержит этапа:
1) обработки вагинального отростка;
2) полной скелетизации сосудов яичка;
3) выделения яичка единым блоком;
4) тоннелизации мошонки;
5) фиксации яичка к мясистой оболочке.
38. Основной принцип орхопексии:
1) низведение яичка без натяжения его элементов;
2) надёжная фиксация яичка к мясистой оболочке;
3) пересечение мышцы, поднимающей яичко;
4) создание условий для постоянной тракции элементов семенного канатика;
5) фиксация яичка к дну мошонки с натяжением семенного канатика.
39. Больной 13 лет страдает варикоцеле I степени. Ему показана:
1) эндоваскулярная окклюзия;
2) операция Иваниссевича;
3) операция Паломо;
4) консервативная терапия: венотоники, контрастный душ и подобные процедуры;
5) тщательное урологическое обследование.
40. Больной 13 лет страдает варикоцеле II-III степени. Ему показано:
1) наблюдение в динамике;
2) консервативная терапия;
3) склеротерапия;
4) операция Иваниссевича;
5) операция Винкельмана.
41. Эхографическим признаком поликистоза почек у детей служит:
1) кисты в паренхиме обеих почек;
2) увеличение почек;
3) диффузное повышение эхогенности паренхимы и кисты с одной стороны;
4) деформация чашечно-лоханочного комплекса;
5) неравномерное расширение отделов чашечно-лоханочной системы.
42. Эхографическим признаком разрыва почки у детей служит:
1) расширение чашечно-лоханочной системы одной из почек;
2) нечёткость контура повреждённой почки;
3) увеличение паранефральной гематомы и нарушение кровотока, заметное при УЗИ;
4) эхо-признаки выпота в брюшной полости;
5) нечёткость рисунка исследуемой почки.
43. Эхографическим признаком опухоли паренхимы почки у детей служит:
1) выявляемая в паренхиме статичная объёмная структура с тенденцией к увеличению;
2) увеличение почки и кистозные включения;
3) неровность контура органа и диффузные изменения паренхимы;
4) деформация чашечно-лоханочной системы;
5) расширение отдельных участков чашечно-лоханочной системы.
44. Паховый канал не образован элементами:
1) апоневроза наружной косой мышцы живота;
2) подвздошно-гребешковой связки;
3) пупартовой связки;
4) нижнего края внутренней косой и поперечных мышц;
5) поперечной фасции.
45. Пункция оболочек яичка показана при:
1) кисте семенного канатика;
2) перекруте яичка;
3) орхоэпидидимите;
4) напряжённой водянке оболочек яичка;
5) идиопатическом отёке мошонки.
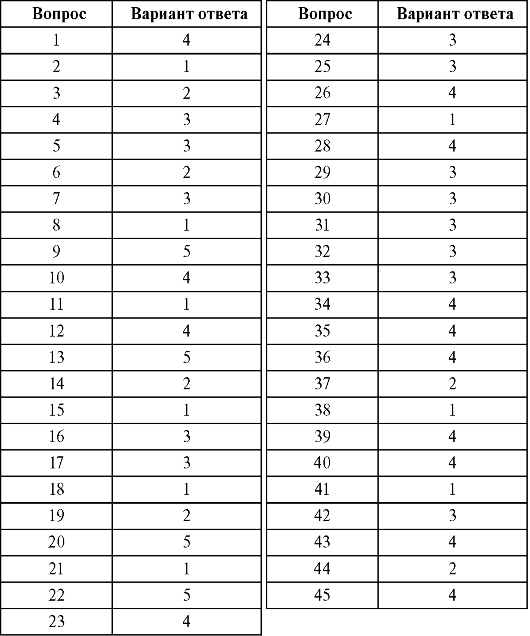
ОТВЕТЫ