Детская урология-андрология: Учеб. пособие. - Разин М.П., Галкин В.Н., Сухих Н.К. 2011. - 128 с.
|
|
|
|
Глава 12. МОЧЕКАМЕННАЯ БОЛЕЗНЬ
Мочекаменная болезнь (МКБ) - одно из самых распространённых урологических заболеваний с выраженной эндемич-ностью. Удельный вес МКБ среди других урологических заболеваний составляет 25-45%. К эндемичным районам относят страны Северной и Южной Америки, Африки и Европы, а также Австралию. На нашем континенте МКБ чаще всего наблюдается среди населения Казахстана, Средней Азии, Северного Кавказа, Поволжья, Урала и Крайнего Севера. В этих районах распространённость МКБ высока у взрослых и у детей. По статистическим данным, в районах с жарким климатом частота уролитиаза у детей достигает 60%, тогда как в условиях умеренного и холодного климата (Хабаровск, Амурская область, Рязань) значительно меньше: 10,6% общего числа больных МКБ. Важную роль в распространении МКБ отводят процессам дегидратации организма в условиях сухого и жаркого климата, а также ухудшению экологической обстановки. Особая актуальность этой проблемы у детей заключается в том, что уролитиаз и калькулёзный пиелонефрит способствуют быстрому развитию стойких морфологических изменений почечной паренхимы и, как следствие, приводят к ХПН.
Бесспорно, заболевание существует так же долго, как и человечество, но первое описание МКБ у детей появилось только в 1946 г. в Венгрии. МКБ встречается в любом возрасте, но у детей и стариков камни почек и мочеточников отмечаются реже, а камни мочевого пузыря чаще. МКБ регистрируют у детей всех возрастных групп, включая новорождённых, но чаще - в возрасте 3-11 лет (причём у мальчиков в 2-3 раза чаще).
Патогенез заболевания можно связать с одной из трёх основных гипотез:
• усиленная преципитация-кристаллизация;
• формирование матрицы (ядрообразование);
• недостаточность ингибиторов кристаллизации.
В гипотезе преципитации-кристаллизации подчёркнуто значение перенасыщения мочи кристаллоидами, что приводит к их осаждению в виде кристаллов (например, цистинурия, уратурия, трипельфос-фатная кристаллурия). Однако этим механизмом нельзя объяснить
происхождение оксалатно-кальциевого образования, когда уровень экскреции основных камнеобразующих компонентов практически не повышен. Матричная гипотеза камнеобразования основана на предположении об исходном формировании органического ядра, на котором в дальнейшем растёт камень вследствие преципитации кристаллов. К веществам, образующим такое ядро, относят, в частности, мочевой миоглобулин, коллаген и мукопротеиды. Поскольку моча содержит ингибиторы кристаллообразования, она может удерживать в растворённом состоянии значительно большее количество солей, чем водные растворы. В последние годы появились новые сведения о возможности участия в образовании ядра будущего камня нанобак-терий - грамотрицательных атипичных бактерий, продуцирующих карбонат кальция (апатит) на клеточных стенках. Третья гипотеза связывает развитие МКБ с отсутствием ингибиторов кристаллообразования. Необходимым условием поддержания солей в растворённом виде служит определённая концентрация водородных ионов, то есть должное рН мочи. Нормальное значение рН мочи (5,8-6,2) обеспечивает её стабильное коллоидное состояние.
Этиология
В настоящее время используют минералогическую классификацию камней. Обычно состав камней смешанный, что связано с нарушением нескольких метаболических звеньев и присоединением инфекции. По химическому составу различают оксалатные, фосфатные, уратные и карбонатные камни. Камень представлен смесью минералов с органическими веществами. Оксалатные камни образуются из кальциевых солей щавелевой кислоты. Камни плотные, чёрно-серого цвета, с шиповатой поверхностью. Они легко ранят слизистую оболочку, в результате чего кровяной пигмент окрашивает их в тёмно-коричневый или чёрный цвет. Фосфатные камни, содержащие кальциевые соли фосфорной кислоты, отличаются гладкой или слегка шероховатой поверхностью, разнообразной формой и мягкой консистенцией. Они белого или светло-серого цвета, образуются в щелочной моче, быстро растут и легко дробятся. Уратные камни состоят из мочевой кислоты или её солей. Камни жёлто-кирпичного цвета, с гладкой поверхностью, твёрдой консистенции. Карбонатные камни образуются из кальциевых солей угольной кислоты. Такие образования белого цвета, с гладкой поверхностью, мягкие, разной формы. К наиболее редким камням относят белковые камни - цис-
тиновые (выявляются в 1-3% случаев). Цистиновые камни состоят из сернистого соединения аминокислоты цистина. Они желтовато-белого цвета, округлой формы, мягкой консистенции, с гладкой поверхностью. Белковые камни образуются главным образом из фибрина с примесью солей и бактерий. Холестериновые камни, состоящие из холестерина, встречаются в почке крайне редко. Они чёрного цвета, мягкие и легко крошатся. Магнийсодержащие камни составляют 7-10% всех мочевых камней и часто сочетаются с инфекцией. Камни из смешанной фосфорнокислой соли магния и аммония (струвита) образуются вследствие инфекции, вызванной Proteus и Pseudomonas. Эти микроорганизмы обладают уреазной активностью: они расщепляют мочевину и способствуют увеличению концентрации аммония и гидроксильных групп, что приводит к повышению рН мочи. При повышении рН мочи кристаллы фосфорнокислой соли магния и аммония выпадают в осадок.
Как правило, камни возникают в почечных сосочках. Сформировавшийся камень может отделиться, переместиться дистально и вызвать обструкцию. Обычные места обструкции:
• место перехода почечной лоханки в мочеточник;
• середина мочеточника;
• МПС.
К факторам риска относят аномалии мочевыделительной системы (гидронефроз, удвоенную почку, гипоплазию почки с дисплазией почечной ткани). Нарушение уродинамики при этих аномалиях предрасполагает к образованию почечных камней.
В патогенезе МКБ у детей существенное значение принадлежит нарушениям нейроэндокринной регуляции почечных функций по поддержанию кальциевого гомеостаза, а также гистоморфологичес-кой незрелости ткани почек. Так, двусторонний и рецидивирующий нефролитиаз характеризуется диффузными множественными признаками почечного дизэмбриогенеза, кистозными изменениями канальцев и очагами склероза. МКБ взаимосвязана с гиперфункцией паращитовидной железы; в крови повышена концентрация паратгор-мона. Существуют доказательства, что нефролитиаз и нефрокальци-ноз нередко осложняют ХПН в связи со склерозированием почки и прекращением функционирования специальных отделов нефрона, в норме взаимодействующих с паратгормоном. Задержка паратгормона в системном кровотоке приводит к выходу кальция из костей и других тканей и повышению уровня экскреции фосфатов. Содержание кальция в сыворотке крови увеличивается также при травме кости,
остеомиелите или остеопорозе, в связи с чем эти заболевания часто осложняются МКБ.
Возникновению МКБ способствуют нарушения функции ЖКТ (хронический гастрит, колит и язвенная болезнь). Это объясняется влиянием гиперацидного гастрита на кислотно-основное состояние организма, а также уменьшением выведения кальциевых солей из тонкой кишки и связывания в ней кальциевых солей. Кроме того, велико значение нарушения барьерных функций печени. Камнеобразованию способствует и замедление почечного кровотока. Важную роль играет воспалительный процесс в почке: инфекция способствует образованию камня, особенно в случаях застоя мочи.
В зависимости от патогенеза различают первичный и вторичный характер МКБ. Вторичное камнеобразование отмечается у детей с врождёнными и приобретёнными обструкциями мочевой системы, первичное - при дисметаболических нефропатиях (коралловидные или рецидивные камни). К ним относят цистинурию, глицинурию, ксантинурию и почечный тубулярный ацидоз.
Таким образом, МКБ у детей - сложный патологический процесс, включающий целый комплекс нарушений обмена веществ, в итоге приводящий к патологической перестройке клеточных мембран с преимущественными изменениями мембранных ферментов и фос-фолипидов.
Клиническая картина
Почечные камни клинически могут протекать бессимптомно и обнаруживаться как случайная находка на рентгенограмме или при УЗИ почек, нередко выполняемом по другим причинам. Однако нередко они проявляются тупой болью. Классический симптом почечных камней - мучительная периодическая боль. Она начинается в поясничной области сзади, затем распространяется кпереди и вниз на живот, в пах, половые органы и медиальную часть бедра. Наблюдаются рвота, тошнота, повышенное потоотделение и общая слабость. Интенсивная боль может продолжаться несколько часов, за ней следует тупая боль в боку. Ребёнок с почечной коликой выглядит тяжелобольным и беспокойным, не может найти себе места, поворачивается с боку на бок, пытаясь облегчить боль. Иногда наблюдается лихорадка, озноб и гематурия. Объективное обследование позволяет обнаружить болезненность и рефлекторное напряжение соответствующей поясничной области. Глубокая пальпация усиливает дискомфорт больного. Возможны клинические проявления
инфекции мочевыводящих путей. Обструкция мочевыводящих путей чаще односторонняя.
У детей с конкрементами мочевого пузыря клиническая картина включает боли в животе и дизурические явления (задержку мочеиспускания, учащённое и болезненное мочеиспускание). У 10% детей отмечается самопроизвольное отхождение камней и песка благодаря мягкости камней и эластичности, меньшей ригидности тканей мочевых путей. У большинства детей выражены бактериурия, непостоянные эритроцитурия и лейкоцитурия. У детей раннего возраста типичная классическая картина почечной колики чаще отсутствует, и обычно наблюдаются лихорадка, интоксикация, беспокойство и рвота. Конкременты мочевого пузыря чаще фосфатные или смешанные, желтовато-белого цвета.
Почти у всех детей конкременты обнаруживаются в дошкольном возрасте при упорно прогрессирующем увеличении камня или числа рецидивов конкрементов в почке. Как правило, коралловидное камнеобразование протекает бессимптомно, и его выявляют случайно, при этом функция поражённой почки уже резко снижена или отсутствует. Для всех детей с коралловидными камнями характерно упорное торпидное течение калькулёзного пиелонефрита, слабо поддающегося лечению. Конкременты нередко вызывают нарушение функции почек, расширение и деформацию ЧЛС. Зачастую у таких детей отмечается ХПН с уменьшением клубочковой фильтрации на
20-40%.
Диагностика
Для диагностики МКБ широко используют рентгенологические методы исследования (рис. 22). Конкременты у детей чаще фосфат-но-кальциевые или оксалатно-кальциевые. Рентгенограммы почек, мочеточников и мочевого пузыря выявляют кальциевые камни, но не позволяют дифференцировать их тип. Оксалатные камни обычно маленькие, плотные, с чёткими границами. Цистиновые камни слабо видны, мягкие, восковидные. Струвитные камни плотные, неправильной формы. Мочекислые камни прозрачные в рентгеновских лучах и не видны на рентгенограммах. Рентгенограммы в сочетании с томограммами лучше идентифицируют камни и определяют их локализацию.
Внутривенная урография помогает выявить локализацию камней в мочевых путях, степень обструкции и функцию почек. УЗИ позволяет определить обструкцию и получить сведения о размере
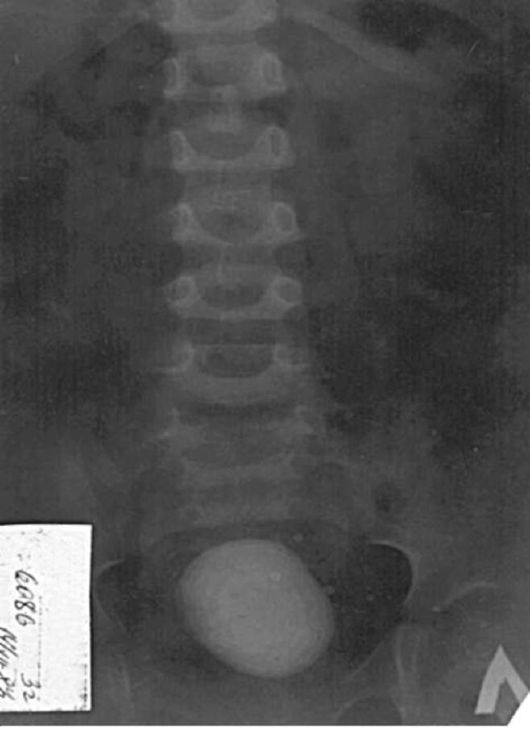
Рис. 22. Камень мочевого пузыря у ребёнка 3 лет (обзорная рентгенография)
и расположении камней. Цистоскопия показана для выявления и извлечения камней из мочевого пузыря. После выявления камней клинически или подтверждения рентгенологически и на УЗИ для выяснения причин камнеобразования назначают биохимический анализ крови: определение концентрации Na+, K+, С1-, азота, мочевины, креатинина, глюкозы, кальция, фосфора, альбумина, магния и мочевой кислоты. Проведение этого анализа и анализа суточной мочи на креатинин, Na+, К+, С1-, кальций, фосфор, магний, оксалат и цитрат поможет выявить основные причины нефролитиаза.
Лечение
Лечение больных МКБ комплексное, поскольку хирургическое удаление камня из почки не означает излечения больного. Камни удаляют открытым оперативным путём или эндовидеоассисти-рованным вмешательством. В последние годы основным методом выведения конкрементов стала дистанционная литотрипсия, которая отличается неинвазивностью, малой травматичностью и высокой эффективностью разрушения конкрементов до частиц, способных к спонтанному отхождению. В детской практике применяют
электрогидравлические, электромагнитные и пьезокерамические литотрипторы.
Консервативная терапия состоит в общеукрепляющих мероприятиях, диетическом питании (табл. 6), медикаментозном и санаторно-курортном лечении. Медикаментозное лечение направлено на коррекцию биохимических изменений в крови и моче, ликвидацию болевых ощущений и воспалительного процесса, профилактику рецидивов и осложнений заболевания. Кроме того, оно способствует отхождению мелких конкрементов. Консервативное лечение показано в случаях, когда конкремент не вызывает нарушения оттока мочи, гидронефротической трансформации или сморщивания почки в результате воспалительного процесса, а также при противопоказаниях к оперативному лечению нефроуретеролитиаза.
Таблица 6. Особенности диетотерапии больных дисметаболическим хроническим пиелонефритом
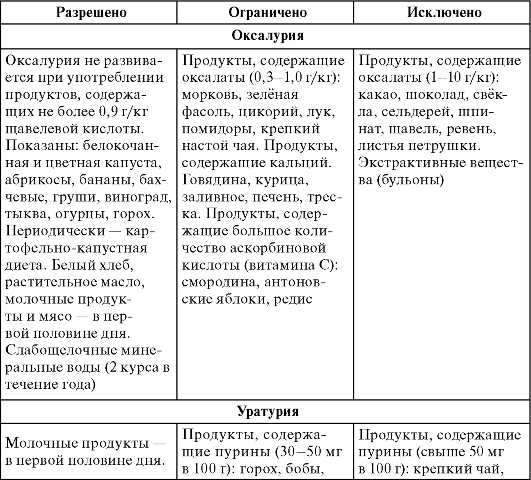
Продолжение табл. 6
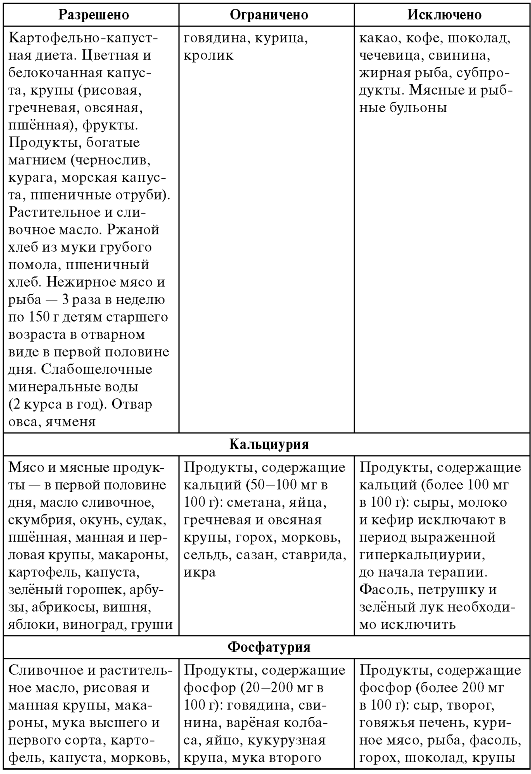
Окончание табл. 6
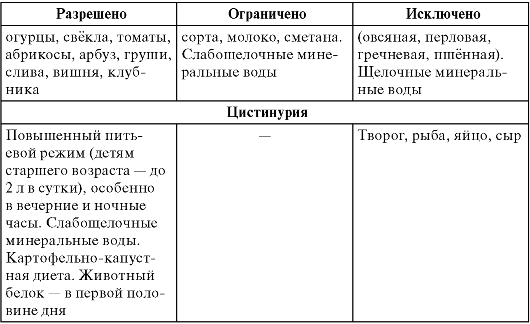
Детям с хроническим пиелонефритом, развившимся на фоне сочетанных биохимических нарушений, диету назначают индивидуально, однако в любом случае необходимо исключить функциональную нагрузку для активной части нефрона - тубулярного аппарата. Обычно это картофельно-капустная диета, предусматривающая исключение лиственных овощей (таких как горох, фасоль, бобы, редька, салат и цитрусовые), крепкого чая и какао. Разрешены белый хлеб, свежее свиное сало, растительное и сливочное масло, сметана. Для предотвращения гипокалиемии и гипомагниемии вводят большое количество несладких фруктов (груши, чернослив, курага). Мясо в диете не ограничено, но его рекомендуют употреблять в отварном виде. Таким детям нужен высокожидкостной питьевой режим.
Ретинол (витамин А♠) и витамин Е оказывают гипокальциеми-ческое действие. Витамин РР (никотинамид) в дозе 15-25 мг в сутки (в течение 1-2 мес) обладает антисклеротическим эффектом и предупреждает образование уратов. Глюкокортикоиды относятся к антагонистам витамина D♠, их применение нарушает обмен витамина D♠ и кальция в организме. Введение преднизолона уменьшает адсорбцию кальция, тормозит мобилизацию кальция из костной ткани, снижает гиперкальциемию и ускоряет выведение кальция из организма.
В последние годы в качестве препаратов, подавляющих резорбцию костной ткани и развитие гиперкальциемии, применяют различные биофосфаты. Этидроновая кислота (ксидифон♠) подавляет активность фосфолипаз, снижает экскрецию оксалатов и фосфатов, уменьшает кристаллообразование в моче, снижает потерю с мочой фосфатов и кальция. Этот препарат нормализует содержание паратгормо-на в крови и активность ксантиноксидазы; его применяют в дозе 10 мг/кг 2 раза в день в виде микстуры (2% раствора); продолжительность курса составляет 1-2 мес, курс повторяют 2-3 раза в год. Можно применять этидроновую кислоту в виде 2% крема (ксикремp) для втирания в кожу спины раз в день на протяжении 2-3 мес. Ксидифон♠ хорошо всасывается и создаёт терапевтическую дозу в течение 24 ч. Препараты для растворения мочевых камней (блемарен♠, калия натрия гидроцитрат - уралит-У*) способствуют образованию высокорастворимых комплексов с кальцием. Их принимают в течение 1-6 мес. Гинджалелинг* растворяет камни в почках и мочевых путях, изгоняет мелкие конкременты, купирует возникновение почечных колик и оказывает выраженное диуретическое действие. Назначают по 2 капсулы препарата 3 раза в день в течение 36 дней (детям - по капсуле 2-3 раза в день). Цистон♠ обладает литолитическими, диуретическими, спазмолитическими, антибактериальными и противовоспалительными свойствами; обычная доза по 2 таблетки 2-3 раза в день в течение 4-6 мес (детская доза в 2 раза меньше). Канефрон Н♠ оказывает диуретическое, противовоспалительное, антисептическое и спазмолитическое действие, а также потенцирует эффекты антибиотиков. Его назначают взрослым по 2 драже или по 50 капель 3 раза в сутки; доза для детей в 2-3 раза меньше:
• грудным детям - по 10 капель 3 раза в сутки;
• дошкольникам - по 15 капель 3 раза в сутки;
• детям школьного возраста - по 25 капель или 1 драже 3 раза в сутки. Подобными свойствами обладают фитолизин♠, цистенал¤, уроле-
сан*, экстракт амми зубной (ависан♠) и пинабин♠.
Спазмолитические препараты. Препараты этой группы применяют для устранения приступа почечной колики, они улучшают отхожде-ние мелких конкрементов и уменьшают отёк тканей.
• Миотропные спазмолитики:
- троспия хлорид (спазмекс♠);
- дротаверин.
• Нейротропные спазмолитики:
- атропин;
- скополамин;
- метоциния йодид (метацин♠).
Нестероидные противовоспалительные препараты (кетопрофен, дик-лофенак, кеторолак) оказывают противовоспалительное, анальгези-рующее и противовоспалительное действие.
Диуретики (гидрохлоротиазид - гипотиазид♠, индапамид) подавляют реабсорбцию ионов натрия и хлора в проксимальных канальцах почек. Немаловажно санаторно-курортное лечение. Его целесообразно рекомендовать после отхождения камня или удаления его оперативным путём при удовлетворительной функции почек (Железноводск, Пятигорск, Трускавец).
Эффективность лечения контролируют в течение 5 лет (в 1-й год - раз в 3 мес, в последующем - 1 раз в 6 мес).