Онкология: учебник для вузов / Вельшер Л.З., Матякин Е.Г., Дудицкая Т.К., Поляков Б.И. - 2009. - 512 с.
|
|
|
|
ГЛАВА 19. ОПУХОЛИ КОСТЕЙ
19.1. ПЕРВИЧНЫЕ ОПУХОЛИ СКЕЛЕТА
Первичные опухоли костей составляют около 1% всех злокачественных опухолей человека. Эти опухоли встречаются чаще у мужчин, чем у женщин, примерно в соотношении 3:2. Заболевают чаще люди среднего и молодого возраста. Основной возраст больных - 15-40 лет. Поражаются обычно длинные трубчатые кости и кости таза. Причины возникновения опухолей костей до сих пор не ясны. Нередко больные указывают на травму в зоне возникшей опухоли.
Вторичными опухолями костей называют опухоли, развившиеся в результате малигнизации костно-хрящевых экзостозов, хондрома- тоза костей, деформирующего остеоза и др. По этим заболеваниям выделяют группы риска в отношение образования костных опухолей, обычно подвергаемые диспансерному наблюдению.
В классификации ВОЗ среди опухолей костей следует различать доброкачественные и злокачественные опухоли, свойственные только опорным тканям (костям и хрящам): костеобразующие (остеома, остеосаркома и др.), хрящеобразующие (хондрома, остеохондрома, хондросаркома и др.), гигантоклеточные опухоли, костномозговые опухоли (саркома Юинга, злокачественная лимфома кости, миелома). Выделяют промежуточную опухоль - злокачественную остеобластому. Наиболее частыми являются остеосаркомы, хондросаркомы, фибросаркомы. В молодом возрасте наиболее типична саркома Юинга. В целом распознается до 30 различных опухолей костей. В структурах скелета встречаются опухоли, происхождение которых не связано с опорными тканями. Это опухоли такого же строения, как и в других регионах тела, - сосудистые, нейрогенные и мезенхимального происхождения.
Опухоль может развиться в любой кости скелета. Клинические проявления костных опухолей достаточно типичны. При развитии опухоли кости появляется опухоль, не смещаемая относительно кости, беспокоят боли, отек, развивается нарушение функции конечности. Иногда возникают патологические переломы.
Для диагностики могут быть использованы практически любые лучевые методы: рутинное рентгенологическое исследование, МРТ, КТ, УЗИ, радиоизотопное исследование, ПЭТ.
Подлежит тщательному изучению состояние опухолевой ткани, пораженной кости, периостальной реакции (рис. 19.1). Рентгенологические признаки злокачественности сводятся к следующему: деструкция кости, прорастание опухоли в мягкие ткани. Как правило, опухоль имеет значительные размеры. Дополнительное исследование позволяет уточнить стадию, регионарное и гематогенное распространение процесса. Регионарные лимфатические узлы при опухолях костей поражаются редко. Гематогенное метастазирование может отмечаться в любом органе и ткани. Очень часто опре- деляются легочные метастазы. Для этого также используют КТ, АГ, МРТ. Радиоизотопное исследование костей скелета (сцинтиграфию) делают для выявления возможных очагов поражения во всех костях. Морфологическая верификация диагноза достигается выполнением трепанобиопсии или открытой биопсии. Место введения инструмента для биопсии выбирают таким образом, чтобы поврежденные ткани можно было иссечь вместе с опухолью при последующем хирургическом вмешательстве единым блоком.
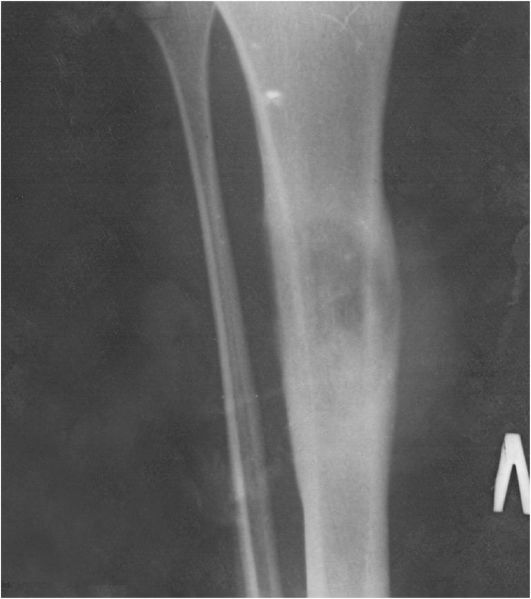
Рис. 19.1. Опухоль большеберцовой кости. Рентгенограмма
Саркомы костей, так же как и мягкотканные опухоли, в настоящее время подлежат классификации по TNM. Т - первичная опухоль.
Тх - недостаточно данных для оценки первичной опухоли.
ТО - первичная опухоль не определяется.
Т1 - опухоль до
Т2 - опухоль более
Т3 - прерывистая опухоль в первично пораженной кости.
N - регионарные лимфатические узлы.
Nx - недостаточно данных для определения регионарных лимфатических узлов.
N0 - нет признаков метастатического поражения регионарных лимфатических узлов.
N - регионарные лимфатические узлы поражены метастазами. М - отдаленные метастазы.
Мх - недостаточно данных для определения отдаленных метастазов.
М0 - нет признаков отдаленных метастазов. М1 - имеются отдаленные метастазы. М1а - метастазы в легком. М1Ь - метастазы в других органах и тканях.
Существенным образом уточняет прогноз лечения определение степени злокачественности опухоли. G - гистопатологическая степень злокачественности - различается как низкая, средняя и высокая. Саркома Юинга классифицируется как опухоль высокой степени злокачественности. Также важна характеристика опухоли по наличию или отсутствию остаточной опухоли.
Доброкачественные опухоли удаляют хирургическим путем. Злокачественные опухоли очень разнообразны по происхождению и биологическим характеристикам. Следует при выборе лечения учи- тывать морфологическое строение опухоли, стадию заболевания, локализацию, во многом определяющие частоту метастазирования, склонность к рецидивированию, чувствительность к химиотерапии и лучевому лечению. Например, хондросаркомы, имеющие, как правило, высокую дифференцировку, подлежат только хирургическому удалению, так как не чувствительны к лучевому и химиолечению. А саркома Юинга и фиброзная гистиоцитома склонны к ранней диссеминации. При них используют местное комбинированное лечение (облучение + операция). С целью воздействия на субклинические метастазы
прибегают к химиотерапии. Из химиопрепаратов, применяемых при остеосаркоме, следует назвать доксорубицин, цисплатин, метотрексат, циклофосфан. При саркоме Юинга применяют циклофосфан, винк- ристин, дактиномицин и др. Кроме того, химиотерапия способствует уменьшению опухоли, образованию псевдокапсулы, что позволяет выполнить резекцию конечности, а не ампутацию. Лучевое лечение используется только в комбинации с другими способами лечения.
Эозинофильная гранулема (гистиоцитома) представляет собой деструктивное поражение костной ткани неясной этиологии. Встречается преимущественно в детском возрасте, составляет примерно 20% первичных опухолей у детей и 8% - у взрослых. Мужчины заболевают в 3 раза чаще. В большинстве случаев поражается шейный отдел позвоночника. Это заболевание имеет несколько этапов развития. Вначале идет фаза остеолиза, при которой в теле позвонка возникает очаг рассасывания костной ткани. Этот этап сопровождается умеренными болевыми ощущениями. Если нет внешней иммобилизации, то через 2-3 мес происходит компрессионный перелом позвонка с развитием резко выраженного болевого синдрома и неврологическими нарушениями. На следующем этапе, длящемся около 6 мес, возникают репаративные процессы, боль стихает. При отсутствии внешней фиксации развивается деформация позвоночника. Далее наступает этап обратного развития гранулемы, продол- жительностью от 1 до 3 лет. В это время деформация позвоночника значительно уменьшается или полностью исчезает. Диагноз верифицируется путем биопсии. В зависимости от этапа развития опухоли показана иммобилизация. Хирургическое вмешательство выполняется при переломах позвоночника, сопровождающихся невро- логической симптоматикой, или при сохраняющейся деформации позвоночника.
19.2. МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ СКЕЛЕТА
Встречаются в 4 раза чаще, чем первичные, и занимают 3-е место по частоте развития гематогенных метастазами после легких и печени. У 1/3 онкологических больных наблюдаются метастазы в кости и у 25% - патологические переломы.
Любая опухоль может метастазировать в кость. Чаще всего выявляют метастазы рака молочной железы, предстательной железы, легких, почек, щитовидной железы. При опухолях, которые могут
метастазировать в кость, показано регулярное сканирование, которое информативнее рентгенологического обследования. Чтобы рентгенологически проявился метастаз в кость, не менее 30% костного вещества должно заместиться опухолевой тканью.
И только при миеломной болезни рентгенологическое обследование предпочтительнее, так как происходит истинный остеолизис, и дефект кости выявляется рентгенологически раньше, чем при сканировании. Приблизительно у 70% женщин при раке молочной железы и 85% мужчин при раке предстательной железы появляются костные метастазы. К другим часто метастазирующим в кости опухолям относятся рак легкого, почек, щитовидной железы, толстой кишки, яичников. Могут быть костные метастазы при невыявленном первичном очаге.
Время от возникновения опухоли до появления способности к метастазированию подчиняется законам прогрессирования опухо- левого процесса и индивидуально не только для каждого вида опухоли, но и для каждого больного.
Боли появляются на несколько недель раньше рентгенологических признаков поражения. Вначале они носят непостоянный характер. Больным надо указать на важность признаков возможного поражения костей, чтобы избежать позднего обращения. Основными задачами симптоматического лечения являются ликвидация боли и восстановление активности в повседневной жизни. Необходима, как правило, помощь ортопеда-хирурга, онколога, лучевого терапевта. При метастазах в кости конечности имеются показания к наложению аппарата Илизарова.
Частота поражения костей метастазами очень неравномерна. Наиболее частой локализацией метастазов являются кости позво- ночника - до 70%. Часто при этом развивается компрессия спинного мозга с соответствующими симптомами. Затем по частоте поражения следуют кости таза и длинные трубчатые кости. Примерно у трети больных с метастатическим поражением скелета возникают различные осложнения: патологические переломы, гиперкальциемия, компрессия спинного мозга. Отмечаются сильные боли, резко ухудшается качество жизни, требуется постоянное употребление большого количества обезболивающих препаратов. Примерно 60% больных требуется проведение лучевой терапии. Патологические переломы, требующие хирургического лечения, встречаются примерно у 10% больных с метастазами в кости.
Спинальные экстрадуральные метастазы развиваются у 10% больных. Они могут локализоваться в любом отделе позвоночника, в 50% поражают самый протяженный грудной отдел. При метастазах в позвоночник применяется иммобилизация. Больного укладывают на щит. Желательно приподнять верхний край кровати, чтобы обеспечить умеренное вытяжение под действием тяжести собственного тела, при этом нужно фиксировать плечевой пояс больного. Иногда проводится системная химиотерапия, а при выраженном болевом синдроме даже ампутация.
Биохимические маркеры костной деструкции представлены продуктами разрушения коллагена, которого много в органической части костной ткани. При костных метастазах динамика этих маркеров отражает течение болезни. Для оценки прогрессирования остеолитических процессов может использоваться определение уровня кальция в моче как показатель их усиления. Диссоциация разных групп может быть связана с включением больных, имевших преимущественно остеолитические или остебластические метастазы. При использовании бифосфонатов исследование маркеров остеолиза показало значительное замедление этого процесса. Бифосфонаты препятствуют резорбции кости, подавляя активность остеокластов, и приводят к ликвидации гиперкальциемии. Они являются препаратами выбора при метастазах различных опухолей в кости, остеопорозе, болезни Педжета, эктопической кальцификации.
Гиперкальциемия является наиболее частым метаболическим нарушением у онкологических больных и наблюдается с частотой до 35% при разных заболеваниях. Она может развиваться как при наличии костных метастазов (метастатическая форма), так и при их отсутствии (гуморальная форма). Клинически гиперкальциемия, являясь угрожающим жизни осложнением, проявляется сухостью во рту, жаждой, запорами, рвотой, полиурией. Затем наступает затор- моженность и кома. При лечении первым экстренным этапом является гидратация изотоническим раствором 0,9% 3-6 л/сут. Этим добиваются возмещения объема жидкости в организме, тогда начинается выделение кальция с мочой - кальциурия. Второй этап - введение кальцитонина, который ингибирует активность остеокластов и уменьшает реабсорбцию кальция в почках, однако эффект от введения кальцитонина недолгий. Далее приступают к лечению бифосфонатами. Памидроновая кислота - наиболее исследованный препарат.
Хирургическое паллиативное лечение метастатического процесса в костях предполагает ламинэктомию с целью уменьшения компрессии спинного мозга. Параллельно применяют с паллиативной целью лучевое лечение для уменьшения болевого синдрома и химиотерапию в соответствии с чувствительностью опухоли. Активная хирургическая тактика существенно улучшает качество жизни больного и позволяет проводить специфическое противоопухолевое лечение в более комфортных условиях.
Практически все симптомы являются показанием к назначению глюкокортикоидов. Они усиливают аппетит, создают условия для самостоятельной двигательной активности, поэтому их предпочтительнее вводить в первой половине дня. Противоотечный эффект глюкокортикоидов вызывает уменьшение перитуморального отека и снижение болевого синдрома.