Анестезиология и реаниматология: учебник для вузов / Под ред. О.А.Долиной. - 3-е изд., 2007. - 576 с. : ил.
|
|
|
|
ГЛАВА 13 АНЕСТЕЗИЯ В ОРТОПЕДИИ
Ян Шумахер (Jan Schumacher)
13.1. Особенности больных с заболеваниями опорно-двигательного аппарата
13.1.1. Возраст
! Часто больные различных возрастных групп.
• Дети грудного и более старшего возраста с пороками развития скелета, которые могут влиять на проведение анестезии, например аномалии развития костного черепа, деформации грудной клетки.
• Больные пожилого возраста, часто с сопутствующими заболеваниями, например сердечно-сосудистой системы и ХОБЛ .
Внимание: необходимо подготовиться к трудной интубации и про- блематичной ИВЛ (высокое сопротивление дыхательных путей).
13.1.2. Иммобилизация
Заболевания опорно-двигательного аппарата, например параличи и парезы, заболевания суставов и позвоночника, часто ограничивают двигательную активность пациентов.
Последствия
• Возможности анестезиолога в отношении оценки толерантности к физической нагрузке ограничены.
• Оценка функционального состояния сердечно-сосудистой системы в отношении переносимости физической нагрузки (например, ЭКГ с нагрузкой) затруднена или невозможна.
• Больные в состоянии длительной иммобилизации, прикованные к постели имеют сниженную остаточную ёмкость лёгких, в соответствующих сегментах (задних) может развиваться отёк.
! Необходимо подготовиться к непредвиденным трудностям, особенно со стороны сердечно-сосудистой и дыхательной системы - расширенный инвазивный мониторинг.
! Длительная иммобилизация в связи с опасностью чрезмерного увеличения концентрации калия в сыворотке крови - противопоказание к назначению суксаметония хлорида.
13.2. Предоперационная подготовка
13.2.1. Аутогемотрансфузия
Многие вмешательства на опорно-двигательном аппарате связаны со значительной кровопотерей. Кровопотери довольно часты, но их можно заранее прогнозировать. За 4-6 нед до предполагаемого оперативного вмешательства следует заготовить препараты крови пациента (табл. 13-1) (см. 4.2.5).
13.2.2. Предоперационная подготовка вне стационара
• Всё необходимое обследование, насколько возможно, проводит семейный врач.
• Координацию, планирование, премедикацию можно организовать в специализированном амбулаторном отделении.
Таблица
13-1. Желательное количество препаратов аутокрови при оперативных
вмешательствах по поводу заболеваний опорно-двигательного аппарата
(соответствует количеству препаратов донорской крови, которое
необходимо подготовить перед операцией)
Тотальное эндопротезирование тазобедренного сустава | 4 дозы эритроцитарной массы | 2 дозы свежезаморо- женной плазмы |
Замена эндопротеза тазобедренного сустава | 6 доз эритроцитарной массы | 4 дозы свежезаморо- женной плазмы |
Тотальное эндопротезирование коленного сустава | 2 дозы эритроцитарной массы | |
Операции по поводу сколиоза | 4 дозы эритроцитарной массы | 2 дозы свежезаморо- женной плазмы |
Операции на костях таза | 4 дозы эритроцитарной массы | 2 дозы свежезаморо- женной плазмы |
Операции на межпозвоночных дисках | 2 дозы эритроцитарной массы | |
Остеотомия с протезированием | 2 дозы эритроцитарной массы | |
13.2.3. Специальное обследование и созыв консилиума
Болезнь Бехтерева, воронкообразная деформация грудной клетки, сколиоз: необходима точная оценка функций дыхательной системы, в особенности степени рестриктивных нарушений (открывание рта, подвижность в шейном отделе позвоночника).
Косолапость, кифосколиоз, неполный остеосинтез: ранее обсуждаемый повышенный риск ЗГ (см. 8.2.9) не подтверждён результатами новейших исследований.
Остеопороз: необходимо контролировать электролитный баланс, в особенности концентрацию кальция.
Первичный хронический полиартрит: при соответствующей клинической картине иметь в виду вероятность выпота в полость перикарда, возможно, провести ЭхоКГ. Оценить подвижность шейного отдела позвоночника.
13.3. Особенности проведения анестезии
13.3.1. Методы анестезии
При многих ортопедических вмешательствах показана регионарная анестезия (см. 7.1, 7.2). Критерии выбора
• Важнейший критерий - желание больного.
• Ожидаемая длительность операции и положение на столе: неудобное положение в течение длительного времени даже при оптимальной аналгезии пациенты переносят плохо.
• Опыт ответственного анестезиолога в выборе метода анестезии. Преимущества регионарной анестезии
• Легко переносят почти все пациенты.
• Малый риск интра- и послеоперационного тромбоза.
• Симпатиколиз способствует улучшению кровоснабжения и ускорению процессов репарации.
• При тяжёлом ограничении дыхательной функции регионарная анестезия более предпочтительна, чем общая.
• Оперативные вмешательства по поводу заболеваний опорнодвигательного аппарата сопровождаются выраженным послеоперационным болевым синдромом. Эпидуральная анестезия с установкой катетера поможет легко решить эту проблему.
Недостатки регионарной анестезии
• При длительных вмешательствах определённые положения на операционном столе неприемлемы для пожилых больных и больных с заболеваниями суставов.
• Различные положения (положение на боку при протезировании тазобедренного сустава или положение операционного стола при ламинарном течении воздуха) делают интубационный наркоз сложным или невозможным.
• Вмешательства, сопряжённые с большой механической нагрузкой (например, протезирование коленного сустава), влияют на психику больного - жалобы на неприятные ощущения.
! Иногда показано сочетание регионарной анестезии с общей. При этом достоинства обоих методов суммируются, но возни- кает повышенный риск осложнений при совместном применении двух независимых методов анестезии.
13.3.2. Мониторинг
Показания: в связи с затруднением предоперационной оценки (см. 1.1.4), а также особенностями пациента (см. 13.1) показан расширенный мониторинг (табл. 13-2).
«Стандартное оснащение» (рекомендовано немецким обществом анестезиологов и реаниматологов): надёжный периферический венозный доступ, ЭКГ-монитор, автоматическое неинвазивное измерение АД, пульсоксиметрия, капнометрия (при интубационном наркозе). ! Обязательно следить за симптомами основного и сопутствующих заболеваний.
Таблица 13-2. Рекомендованный мониторинг при некоторых ортопедических вмешательствах
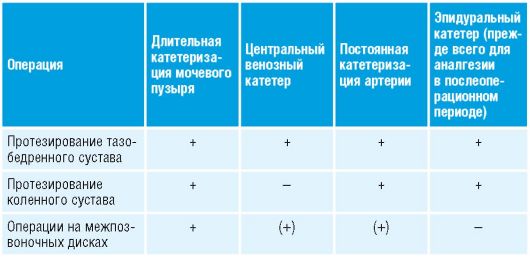
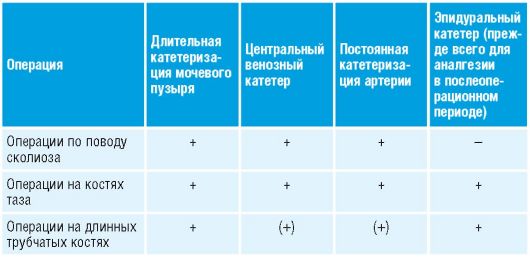
13.3.3. Трансфузионная терапия
При вмешательствах на конечностях, тазобедренном и коленном суставах кровопотеря может достигать 1-2 л. При вмешательствах на костях таза внезапные массивные кровотечения возникают осо- бенно часто.
Применение аутокрови
Наличие препаратов собственной крови не должно быть поводом провести большую по объёму трансфузию, чем это необходимо, так как трансфузия собственной крови также связана с риском.
• Препарат можно перепутать.
• Препарат может быть бактериально контаминирован.
• Чрезмерная трансфузия связана с перегрузкой сердечнососудистой системы.
• Трансфузию собственной крови проводят с такой же осторожностью, как и донорской.
Заготовка компонентов крови
Рекомендовано заказать компоненты крови и свежезамороженную плазму (см. 13.2.1).
Возможности экономии препаратов :
• механическая аутотрансфузия (например, аппарат для аутотрансфузии Cell-Saver, см. 4.2.5);
• аутотрансфузионные системы без обработки крови (например, «Солкотранс»);
• нормоволемическая гемодилюция.
13.4. Особенности анестезии при заболеваниях опорно-двигательного аппарата
Болезнь Бехтерева
Клиническая картина
Снижение подвижности позвоночника начинается с крестцовоподвздошного сочленения, позднее вовлекаются другие отделы
позвоночника. В связи с ограничением экскурсии грудной клетки возникает эмфизема лёгких и осложнения со стороны сердечно- сосудистой системы. Особенности анестезии
Проблемы со стороны сердечно-сосудистой системы: рестриктивные вентиляционные нарушения, недостаточность аортального клапана (чаще субклиническая), нарушения функции распространения возбуждения по проводящей системе .
Шейный отдел позвоночника чаще подвержен переломам:
• необходимо подготовиться к трудностям при интубации;
• возможны бессимптомные переломы шейного отдела позвоночника;
• предпочтительна плановая бронхоскопическая интубация;
• осторожно укладывать пациента на операционном столе (проверить положение в состоянии бодрствования).
Сопутствующий артрит перстнечерпаловидного сустава приводит к повышению риска травматизации голосовой щели (щадящая интубация).
! Анестезия, связанная с воздействием на область спинного мозга, часто неосуществима (нарушение подвижности позвоночника). Сколиоз
Возможные трудности при проведении анестезии связаны с:
• пороками клапанов сердца;
• предрасположенностью к ЗГ (обсуждается);
• миодистрофией;
• необходимостью учитывать дыхательную недостаточность по рестриктивному типу при высоких степенях искривления позвоночника → проводить исследование функции лёгких.
Первичный хронический полиартрит Возможные трудности при проведении анестезии связаны с:
• ограничением подвижности шейного отдела позвоночника - затруднения при интубации;
• гипоплазией нижней челюсти - затруднения при интубации;
• заболеваниями клапанов сердца - сердечно-сосудистая недостаточность (см. 9.1.8);
• длительной терапией кортикостероидами -сердечно-сосудистая недостаточность;
• ограничением движения в лучезапястном суставе -затруднение катетеризации артерии;
• ИБС (см. 9.1.2).
Детский церебральный паралич
Синоним: спастический парез. Поражение центральных двигательных нейронов вследствие перинатального повреждения головного мозга. Вмешательства (чаще многократные) необходимы уже в грудном возрасте.
Возможные трудности при проведении анестезии связаны с:
• затруднением расположения на операционном столе в связи с развитием контрактур - применять мягкие подкладки;
• снижением тонуса кардии - опасность аспирации рецидивирует как в процессе течения заболевания (протекает незаметно), так и интраоперационно;
• изменением действия лекарственных препаратов в связи с предоперационным приёмом препаратов (барбитураты, фенитоин).
! Не проводить аппаратно-масочный наркоз.
! При общей анестезии проводить быструю интубацию.
! При подозрении на трахеомаляцию длительное (12 ч) наблюдение за дыхательной функцией.
! Длительность действия лекарственных препаратов может быть увеличена - экстубация при восстановлении сознания.
! Часто осложнения со стороны дыхательной системы после операции - дыхательная гимнастика.
13.5. Особенности оперативных вмешательств по поводу заболеваний опорно-двигательного аппарата
13.5.1. Положение на операционном столе
Перед началом операции обсудить с хирургом точное положение пациента на столе! Положение на боку
Показания: протезирование тазобедренного сустава, вмешательства на плечевом суставе.
Осложнения: воздушная эмболия при расположении операционного поля выше уровня сердца → профилактика - ИВЛ с PEEP.
Повреждение кожи вследствие давления фиксирующих конструкций - профилактика - использовать мягкие прокладки.
Положение на животе
Показания: вмешательства на позвоночнике.
Осложнения: неправильное положение дыхательной трубки - про- филактика - частый контроль положения трубки (аускультация).
Нарушения кровообращения в руке - профилактика - двусторонняя или переменная пульсоксиметрия (контроль кровообращения в руке).
• Тромбоз вен таза в связи с угловым положением -интраоперационная профилактика антикоагулянтами.
• Повреждение нервных стволов верхней конечности -профилактика - использовать мягкие прокладки.
• Повреждение роговицы - профилактика - непрерывный контроль положения, фиксировать веки пластырем.
• Затруднения дыхания в связи с абдоминальной компрессией - профилактика - свободное положение живота (без давления).
13.5.2. Использование ламинарного потока воздуха
Закрытое пространство (операционная) с ламинарным потоком холодного воздуха, прошедшим микрофильтрацию для уменьшения попадания микроорганизмов.
• Достаточное количество венозных доступов (широкопросветные).
• Положение больного должно быть удобным для интраоперационного контроля оборудования (венозные доступы, постоянный мочевой катетер, отведения ЭКГ).
Предотвращать охлаждение больного (система согревания пациента Bair-Hugger, одеяло Warmtouch и матрас с подогревом).
13.5.3. Обескровливание конечности
Использование кровоостанавливающего жгута (в отсутствии кровотечения) или обескровливание (наложение манжеты) часто используют в ортопедии. Влияние на гемодинамику
При раздувании манжеты: ЦВД, АД и давление в лёгочной артерии повышаются - при сильном повышении ввести урапидил в дозе 5 мг (эбрантил) или нитроглицерин в дозе 0,1 мг внутривенно (нитролингвал, см. 5.5.3).
Сдувание манжеты
• ЦВД,
АД снижается (иногда стремительно) в связи со снижением объёма крови в
расширенных сосудах - перед сдуванием кровоостанавливающей манжеты
(прежде всего на плече) обеспечить достаточный ОЦК (ЦВД >
• Внезапное поступление в кровоток продуктов метаболизма (калия, лактата, H+).
Внимание: возможно развитие рефлекторной асистолии.
Болевой синдром
• Обезболить (можно использовать различные методы регионарной анестезии) место наложения манжетки.
• При наложении жгута на конечность более чем на 1 ч возникает повреждение нервных стволов - обсудить тактику с хирургом, возможно кратковременное снятие жгута.
• При раздувании манжеты более чем на 1 ч часто возникает повышение АД неясного генеза. Углубление наркоза часто неэффективно. Рекомендовано ввести вазоактивные препараты, например урапидил? в дозе 5 мг (эбрантил*) или нитроглицерин в дозе 0,1 мг (нитролингвал*).
• При сдувании манжеты во время наркоза необходимо обеспечить лёгкую гипервентиляцию, пока рСО2 не достигнет границ нормы (капнометрия).
• При сдувании манжеты провести анализ газового состава крови, при необходимости скорректировать ацидоз.
• Перерыв между сдуваниями манжет (если их наложено несколько) должен быть не менее 30 мин.
13.5.4. Костный цемент Принцип
Различные искусственные костные имплантаты фиксируют в полости сустава при помощи костного цемента (палакос*). Костный цемент вводят в подготовленную полость сустава под давлением. Затем устанавливают имплантат. При затвердевании цемента возникает значительная теплопродукция.
Проблематика
Эмболия мелких ветвей лёгочной артерии жиром и тканью костного мозга, которые попадают в венозный кровоток при высоком давлении в костной полости.
Токсико-аллергические реакции на попадающие в кровоток мономеры полимеризированного костного цемента оказывают кардиоде- прессивное действие.
Внимание: учитывать возможность развития осложнений со стороны сердечно-сосудистой и дыхательной системы (падение АД, Sp02), возможно в течение нескольких часов после вмешательства. Профилактика
• Аспирация воздуха из костномозговой полости при введении костного цемента через трепанационное отверстие в её дистальной части.
• Вводить цемент спустя время, необходимое для частичной полимеризации (около 2-3 мин).
• Добиться стабильных показателей гемодинамики и вентиляции (р02 >
• Ввести блокаторы Н1- и Н2-рецепторов, например клемастин (тавегил*) в дозе 2 мг внутривенно, ранитидин (зантак*) в дозе 50 мг внутривенно.
Лечение реакций на введение костного цемента
• ИВЛ с повышенной концентрацией 02 на вдохе (100%).
• Эпинефрин: 1 мг набрать в шприц на 10 мл с 0,9% раствором натрия хлорида, ввести 1 мл внутривенно.
• Акринор?: фракционное болюсное введение по 0,5 мл внутривенно.
• Прекратить введение допамина.
13.5.5. Тромбоз глубоких вен таза
Высокая частота интраоперационного тромбоза глубоких вен таза характерна для обширных вмешательств, особенно при длительной иммобилизации. В 40-50% случаев протезирования коленного и тазобедренного суставов развиваются тромбозы глубоких вен таза. В 2-4% случаев возникает ТЭЛА.
Профилактика и лечение
• Провести профилактику тромбозов. Лечебные мероприятия обсудить с хирургом.
• Назначить фракционированные низкомолекулярные гепарины в дозе 0,3 мг 1 раз в сутки подкожно.
• Системное введение гепарина натрия, например 10 тыс. МЕ/сут.
• Мониторинг (сатурация С02, 02).
• Хирургическое лечение (см. 11.2.3).
13.6. Виды вмешательств при заболеваниях опорно-двигательного аппарата
13.6.1. Протезирование тазобедренного сустава Особенности интраоперационного периода
Подготовка: наложить несколько широкопросветных венозных доступов.
Тактика анестезиолога: сравнить преимущества и недостатки различных методов анестезии. Регионарная анестезия существенно уменьшает кровопотерю. При интубационном наркозе можно достичь лучшей интраоперационной антикоагуляции.
Рекомендации по ведению послеоперационного периода
Ингаляция увлажнённого кислорода в течение суток: после применения костного цемента часто (даже в позднем послеоперационном периоде) может возникать гипоксемия.
Аналгезия: лучше установить эпидуральный катетер.
Антикоагуляция (см. 13.5.5): ТЭЛА - самое частое осложнение протезирования тазобедренного сустава.
Тщательный контроль водно-электролитного баланса.
13.6.2. Протезирование коленного сустава Особенности интраоперационного периода
Наиболее проблемная фаза, чреватая развитием осложнений, - распускание жгута: к гемодинамическим последствиям при снятии жгута (см. 13.5.3) присоединяются реакции на введение костного цемента (см. 13.5.4).
При введении направляющего стержня в диафиз бедренной или большеберцовой кости в отдельных случаях возникает значительное падение SpO2 (причины неизвестны) → контроль пульсоксиметрии.
Внимание: операцию чаще всего проводят с наложением кро- воостанавливающего жгута, в связи с чем кровопотеря минимальна. 0сновное осложнение послеоперационного периода - кровотечение.
Особенности послеоперационного периода
Трансфузионная терапия: учитывать возможную кровопотерю при вторичных кровотечениях (до 1-2 л). Необходимо заготовить препараты крови.
Адекватная аналгезия: болевой синдром особенно выражен в послеоперационном периоде (см. главу 22).
Осложнения: в отдельных случаях в течение нескольких часов после окончания вмешательства можно наблюдать нарушение метаболизма неясной этиологии: падение концентрации натрия, калия, снижение рН и гипервентиляцию.
При нарушении сознания необходим мониторинг в послеоперационной в течение 12 ч и частый анализ газового состава крови; необходимо подготовиться к реинтубации и интенсивному мониторингу в отделении реанимации.
13.6.3. Оперативные вмешательства на позвоночнике
Значение для проведения анестезии
Разгибание головы часто невозможно → бронхоскопическая интубация.
Хемонуклеолиз: высокая частота анафилактических реакций! Премедикацию проводят с введением антигистаминных препаратов (см. 8.2.4, 1.1.10), накладывают постоянный венозный доступ!
Вмешательства по поводу сколиоза: в связи с вероятностью пересечения дорсальной спинномозговой артерии и других повреждений хирург может высказать желание иметь возможность контролировать сохранность функций спинного мозга.
Интраоперационная диагностика функций спинного мозга
Тест с пробуждением
Принцип: проверка функции передних (двигательных) рогов спинного мозга при минимальном пробуждении во время операции.
Метод анестезии: особенно показаны хорошо управляемые методы анестезии, например, с применением пропофола (диприван*, см. 5.2.1) или десфлурана* и ремифентанила* (ультива*, см. 5.2.2).
Тактика: после консультации с хирургом - редукция наркоза. При появлении достоверных движений конечностей после стимуляции можно вновь углубить наркоз.
Необходимо обсудить эту манипуляцию с больным перед операцией.
Соматосенсорные вызываемые потенциалы
Принцип. Проверка функции задних (чувствительных) рогов спинного мозга. Нервное проведение импульса раздражения от нижних конечностей к головному мозгу оценивают по данным ЭЭГ.
0ценка затруднена при гипотермии, шоке, ингаляционной анестезии, гипотонии.
! После операции установить желудочный зонд, так как при возникновении рвоты невозможно будет повернуть голову пациента набок.
13.6.4. Оперативные вмешательства на костях таза Значение для проведения анестезии
• Подготовить достаточное количество препаратов крови.
• Часто сложные укладки пациента на операционном столе: необходимо обсудить это с больным и хирургом!
• Если повреждены крупные сосуды таза, на обоих больших пальцах стоп установить датчики пульсоксиметра.
• Контроль функций нервов с помощью соматосенсорных вызываемых потенциалов (см. 13.6.3).
13.6.5. Оперативные вмешательства на костях конечностей
Значение для проведения анестезии
• Большая длительность операции.
• Вследствие капиллярного кровотечения часто значительная кровопотеря - затруднена оценка водного баланса.
• 0пасность жировой эмболии из костного мозга!
13.7. Послеоперационный период
Трансфузионная терапия
• Тщательный стандартный мониторинг показателей гемодинамики и общего анализа крови.
• Применение ретрансфузии собственной крови в раннем послеоперационном периоде (см. 4.2.5).
Гемодинамика
• Наблюдение в отделении интенсивной терапии - минимум сутки после больших операций по поводу заболеваний опорнодвигательного аппарата.
• В связи с опасностью гипоксемии необходим постоянный мониторинг SpO2 (пульсоксиметрия).
• Катетеризация артерии и установка ЦВК на сутки. Антикоагуляция
• Непосредственно после окончания вмешательства и спустя 6 ч исследовать состояние свёртывающей системы: парциальное
тромбопластиновое время, «быстрый тест» (АЧТВ), тромбиновое время, фибриноген (возможно определение антитромбина III, см. 9.6).
• Сразу после окончания вмешательства больной должен надеть компрессионный трикотаж (чулки).
• Введение низкомолекулярных фракционированных гепаринов или гепарина натрия через перфузор; режим дозирования в зависимости от массы тела.
Аналгезия
! Болевой синдром особенно выражен при вмешательствах на коленном суставе (пункция полости сустава, артроскопия, про- тезирование).
• По возможности в послеоперационном периоде проводить аналгезию с использованием эпидурального катетера.
• Показана контролируемая пациентом аналгезия (см. 22.3.2).
• Чаще всего необходимо введение опиоидных анальгетиков (см. 5.2.2) сублингвально или внутривенно, таких, как пиритра- мид? (дипидолор?, см. 5.2.2) в дозе 10-15 мг, петидин* (долантин*, см. 5.2.2) в дозе 50-100 мг или бупренорфин (темгезик*, см. 5.2.2) в дозе 0,15 мг, комбинация с НПВС (см. 22.3.1).
• Возможно внутриартериальное введение местных анестетиков или опиатов - обсудить с хирургом!