Анестезиология и реаниматология: учебник для вузов / Под ред. О.А.Долиной. - 3-е изд., 2007. - 576 с. : ил.
|
|
|
|
ГЛАВА 10 АНЕСТЕЗИЯ В ПЕДИАТРИЧЕСКОЙ ПРАКТИКЕ
Клаус Герлах (Klaus Gerlach), Бернт Клингер (Bernt Klinger), Райнер Шефер (Reiner Schafer)
Райнер Шефер (Reiner Schafer)
10.1. Анатомо-физиологические особенности детского организма
10.1.1. Органы дыхания
• В норме у детей грудного возраста преобладает дыхание через нос, вклад верхних дыхательных путей в общее сопротивление значительно меньше, чем у взрослых.
• В результате инфекции и механического раздражения дыхательных путей возникает отёк слизистой и быстро возникает затруднение дыхания.
• Гортань расположена на два шейных позвонка выше и кпереди, чем у взрослых.
• Интубация проходит труднее, часто необходимо надавить на гортань.
• Надгортанник имеет U-образную форму (рис. 10-1).
• Его труднее зафиксировать по центру шпателем ларингоскопа.
• Самое узкое место дыхательных путей не голосовая складка, а область криковидного хряща; длина трахеи у новорождённых всего
• Вероятность смещения трубки более высока, необходимо чаще контролировать её положение.
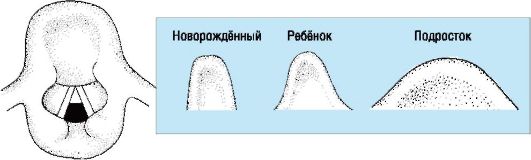
Рис. 10-1. Формы надгортанника [А300-157].
10.1.2. Функции лёгких и регуляция дыхания
Эластичность лёгких составляет у детей только 4-7 мл/100 Па на
У новорождённых преобладает брюшной тип дыхания: затруднение движения диафрагмы, например, при вздутии живота (при кишечной непроходимости, масочной ИВЛ) может представлять собой опасность за счёт механического препятствия при спонтанном дыхании во время или после наркоза (см. 10.4.3).
Сурфактант обеспечивает нормальную эластичность лёгких, в норме начинает вырабатываться в достаточном количестве с 35-й недели беременности (при преждевременных родах возникает опасность острой дыхательной недостаточности).
ЧДД: у новорождённых в покое составляет 30-40 в минуту, характерна большая вариабельность, прежде всего у недоношенных. Могут возникать паузы в дыхании (до 20 с), особенно после наркоза.
Регуляция дыхания: дыхательный центр реагирует на увеличение концентрации СО2 в большей степени, чем на гипоксию. Внимание: у ребёнка грудного возраста при переохлаждении почти не происходит адекватного ответа на изменение концентрации СО2. Именно поэтому необходимо измерять концентрацию СО2 на выдохе или исследовать газовый состав крови (см. 10.3.1).
10.1.3. Сердечно-сосудистая система Изменения кровообращения после рождения
• Перестройка на «нормальное» кровообращение в первые недели жизни обратима. В частности, гипоксемия, гиперкапния, ацидоз, сепсис (некротизирующий энтероколит) и баротравма могут приводить к усилению сброса крови справа налево за счёт повышения давления в малом круге кровообращения (рис. 10-2) .
• УО у детей грудного возраста практически не повышается. Увеличение МОС следует расценивать как результат возрастания ЧСС (нормальные значения см. 10.2.3, 23.3).
• АД: ниже, чем у взрослых. Систолическое АД - 60-80 мм рт.ст., у детей старше года -
см. 10.1.3, 23.3).
• Фетальные эритроциты: время жизни составляет около 70 сут. ! Характерно транзиторное уменьшение концентрации гемоглобина (наиболее низкие значения на 2-3-м месяце жизни), по
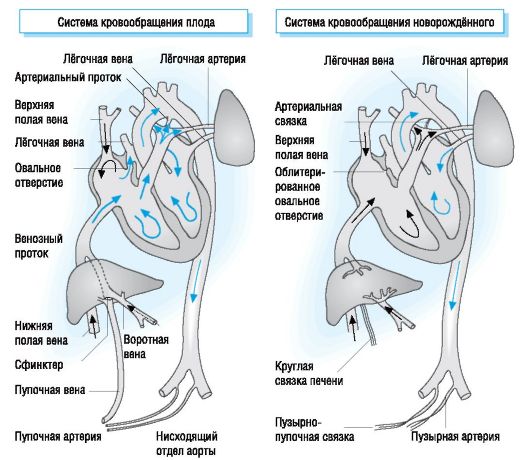
Рис. 10-2. Кровообращение плода (слева) и новорождённого (справа) [А300-157].
возможности не нужно проводить плановых вмешательств в этот период (показания к трансфузионной терапии см. 4.2). Дети грудного возраста с концентрацией гемоглобина менее 10 г/дл имеют высокий анестезиологический риск. Плановые вмешательства необходимо отложить, показания к гемотрансфузии обсуждаются.
10.1.4. Терморегуляция
Физиология: соотношение поверхности тела к массе у детей грудного возраста в 2-2,5 раза выше, чем у взрослых, но подкожножировая клетчатка намного тоньше. Для новорождённых не характерна теплопродукция путём мышечных сокращений, частично это компенсируется расщеплением бурой жировой ткани .
Анестезия: дети грудного возраста подвержены переохлаждению, прежде всего при наркозе. Ингаляционные анестетики (галотан, изофлуран) в связи с периферической вазодилатацией ведут к дальнейшей потере тепла. Возможные последствия гипотермии
• Ацидоз.
• Гипоксия: потребность в О2 после переохлаждения в фазу пробуждения-согревания может повышаться в 3 раза.
• Угнетение дыхания, апноэ, дисфункция ЦНС, судороги.
• У детей удлинено действие недеполяризующих миорелаксантов.
Профилактика переохлаждения
Ректальный или эзофагеальный температурный зонд.
Температуру в операционной поддерживать на уровне 26-28 ?С в зависимости от массы тела ребёнка и вида вмешательства (при лапаротомии выше). Внимание: руки хирурга должны быть тёплыми!
Грелка: использовать с осторожностью. У детей грудного возраста с централизацией кровообращения возможны ожоги.
Обогрев: ребёнок должен находиться без одежды как можно меньше. Сразу же завернуть ребёнка в пелёнку, надеть шапочку (рис. 10-3), использовать согревание и увлажнение дыхательных газов, введение тёплых растворов, теплоизлучатель.
! Детей с температурой менее 35,5 ?С перед экстубацией следует согреть.
! Причины подъёма температуры тела во время наркоза: попадание пирогенов интраоперационно, гиперкапния, ЗГ (см. 10.5.1) или экзогенные факторы (слишком тщательная теплоизоляция).
10.1.5. Функции почек
Физиология: выделительная функция почек хорошо выражена с 3 нед жизни, но регуляция обмена натрия ограничена. В первые дни жизни характерна низкая толерантность к водной нагрузке.
При массивной инфузионной терапии показан тщательный контроль электролитного обмена.
Необходим точный контроль скорости инфузии (число капель, инфузомат, перфузор), струйное введение противопоказано см. 10.4.6.
10.1.6. Предоперационное голодание
• При плановых вмешательствах период голодания для детей грудного возраста составляет 3 ч для прозрачных жидкостей, 4 ч для молока и смесей.
• Дети дошкольного и младшего школьного возраста должны голодать 6 ч.
• Малые объёмы жидкости, например, в качестве премедикации допустимы, но снижают рН желудочного сока.
! Детей грудного возраста лучше оперировать в начале операционного дня. Если превышены допустимые границы голодания, в отделении необходимо провести инфузионную терапию.
10.1.7. Особенности биохимических процессов
и фармакологического действия лекарственных препаратов Физиологическая желтуха новорождённых
Причины: возникает из-за недостаточности синтетической и детоксикационной функций печени в период новорождённости.
Физиологично: разрушение гемоглобина родовой гематомы (на головке ребёнка), недостаточная способность печени конъюгировать билирубин.
Патология: резус-конфликт, инфекции, сепсис.
Концентрация билирубина: наибольшая на 5-е сутки жизни, граница допустимых значений - 15 мг/дл.
Лечение: фототерапия, при необходимости обменные трансфузии. Переносимость лекарственных препаратов
В связи с увеличенным внеклеточным пространством, малым объёмом жировой ткани и незрелостью паренхимы печени многие лекарственные препараты имеют более длительный или выраженный эффект, чем у взрослых:
• барбитураты;
• бензодиазепины;
• опиоидные анальгетики (незрелость дыхательного центра) → необходимо особенно осторожно дозировать препараты и постоянно контролировать дыхание;
• сниженная чувствительность к недеполяризующим миорелаксантам (суксаметония хлорид в дозе 2 мг/кг).
Мероприятия при видимой желтушности
• Контролировать концентрацию гемоглобина; при значениях ниже 100 г/дл отложить плановое вмешательство; при экстренном вмешательстве обсудить показания к трансфузии компонентов крови.
• Контролировать уровень билирубина, обсудить с лечащим врачом возможные заболевания.
Райнер Шефер (Reiner Schafer)
10.2. Предоперационный период
10.2.1. Предоперационное обследование
! Внимание: необходимо осмотреть каждого ребёнка за день до операции. Анамнез
• Течение предыдущих операций и наркозов.
• Особенности анестезии в семье: заболевания мышечной системы, инциденты во время наркоза, трудности при интубации, непереносимость пропофола.
• Переносимость физической нагрузки со стороны сердечнососудистой системы при игре, беге, физических упражнениях.
• Особенности дыхательной системы: частые бронхиты, бронхиальная астма, тонзиллит.
• Нарушения носового дыхания.
• Аллергии.
• Эндокринные и обменные заболевания: сахарный диабет (см. 9.5.1), порфирии (см. 9.5.7), непереносимость фруктозы.
• Склонность к кровотечениям.
! Если роды были преждевременными, необходимо уточнить срок гестации. В период до 6 мес от предполагаемого срока родов необходимо учитывать опасность послеоперационного апноэ (организовать постоянное послеоперационное наблюдение).
Физикальное обследование
Общее состояние: окраска кожи, масса тела, рост (перцентильная таблица, см. главу 23).
Дыхание: для обеспечения свободного дыхания можно назначить капли в нос (оксиметазолин, називин*).
Зев: при покраснении, увеличении миндалин с налётом провести термометрию, определение числа лейкоцитов в крови и концентрации С-реактивного белка.
Форма лица: выяснить возможные трудности при интубации.
Аускультация лёгких: исключить обострение бронхиальной астмы, бронхита.
Уши: осмотреть (если есть возможность и соответствующий опыт) или проконсультироваться с педиатром. При отите отложить вмешательство, после обсуждения с лечащим врачом возможно назначить местное лечение; при необходимости провести наркоз без применения закиси азота.
! Обязательно согреть стетоскоп (в руках).
! У детей почти всегда можно выслушать жёсткое дыхание и иногда физиологические дыхательные шумы - для сравнения провести аускультацию здорового ребёнка того же возраста. Инструментальные и лабораторные методы обследования
Данные лабораторных исследований: исследовать количество лейкоцитов в крови только при подозрении на инфекционное заболевание; при необходимости дифференциальной диагностики - общий анализ крови, определение концентрации С-реактивного белка; при
подозрении на анемию (см. 1.1.3, 1.1.7) - определение концентрации гемоглобина и гематокрит; при подозрении на кишечную непроходимость или подобные состояния - концентрация электролитов, газовый состав крови.
Рентгенография грудной клетки показана только при заболеваниях сердечно-сосудистой системы или выраженной лёгочной инфекции.
ЭКГ показана только при заболеваниях сердечно-сосудистой системы, подозрении на порок сердца.
! Интерпретировать данные ЭКГ должен только специалист функциональной диагностики, собственное толкование невозможно!
При длительном лечении хронических заболеваний у детей
Антиконвульсанты: может потребоваться повышение дозы препаратов для наркоза в связи с индукцией ферментов печени.
Глюкокортикоиды: обсудить схему заместительной терапии с лечащим врачом, показано увеличение дозы в связи со стрессовой реакцией.
Инсулинотерапия: перед операцией перевести на внутривенное введение инсулинов короткого действия, показан контроль концентрации глюкозы в крови. Внимание: новорождённые испытывают потребность в постоянном поступлении глюкозы. Во время наркоза регулярно контролировать концентрацию глюкозы в крови, особенно у детей, рождённых от матерей, страдающих диабетом, в первое время после рождения.
10.2.2. Хронические инфекции Проблематика
Из-за особенностей строения дыхательных путей (см. 10.1.1) у детей (прежде всего, грудного возраста) перед плановым опера- тивным вмешательством необходимо санировать очаги инфекции. Однако во многих случаях наличие очагов хронических инфекций - прямое показание к оперативному вмешательству (тонзиллэктомия, аденотомия).
Врачебная тактика
В каждом конкретном случае необходимо обсудить вопрос о дне операции с родителями и лечащим врачом!
Убедить хирурга в том, что у случайно переохлаждённого ребёнка могут возникнуть проблемы при проведении наркоза, особенно при вводе и выводе (бронхоспазм, ларингоспазм). Эти ситуации могут осложниться гипоксией, необходимостью трахеотомии со всеми возможными осложнениями и потребовать перевода в отделение интенсивной терапии.
Отложить дату операции на 2-3 нед. Должно пройти минимум 10 сут после выздоровления от острой инфекции.
! Перед вмешательством должно пройти минимум 3-5 сут после введения убитых вакцин (против столбняка, коклюша, полиомиелита (Salk), дифтерии, гриппа, гепатита) и 2 нед после введения живых вакцин (против полиомиелита (Sabin), кори, паротита, краснухи).
10.2.3. Деонтологические аспекты общения с родителями
Многие родители неохотно обращаются со своими детьми в медицинские учреждения. Таких родителей необходимо мотивировать для подготовки ребёнка!
Создание доверительных отношений
• Объяснить родителям все этапы наркоза (премедикация, вводный наркоз, интубация, экстубация).
• Дать возможность родителям подготовить своих детей к важному этапу наркоза (наложение маски), если они этого хотят и могут осуществить.
• Настоятельно просить родителей убедить своих детей в том, что после операции они опять вернутся к родителям.
• Дать возможность родителям решить, хотят ли они сопроводить ребёнка до дверей операционной. Внимание: вопрос о присутствии одного из родителей при вводном наркозе решается индивидуально.
Информированное согласие, юридические особенности
После разъяснительной беседы оба родителя должны дать согласие на проведение наркоза, исключением может быть неотложное вмешательство или ситуация, в которой один из родителей по непреодолимым причинам не имеет возможности подписать документ.
Согласие на анестезиологическое пособие - это не сделка, и не связано непосредственно с понятием «дееспособность». Однако больной должен обладать достаточным для восприятия развитием. Дети до 14 лет не могут давать самостоятельного согласия.
В возрасте 14-18 лет в каждом отдельном случае решать, должны ли родители давать согласие.
Объём обязательных разъяснений (см. 1.1.9). ! Взаимодействие с лечащим врачом творит чудеса в отношении планирования срока вмешательства и разъяснительной беседы с родителями (предварительное информирование).
10.2.4. Общение с детьми
Осознание ребёнком того, что он находится в клинике, возможно с 3-4 лет. С этого возраста необходимо пытаться объяснить ребёнку цель и этапы наркоза и операции на предоперационных обходах. ! Практические советы
Никогда не обещать, что при инъекциях не будет болевых ощущений. При данных обстоятельствах ложь не забудется. Многие дети ведут себя удивительно мужественно, если им показывают, что доверяют их пониманию.
Отвлечение внимания значительно повышает болевой порог, можно взять в операционную любимую игрушку, что-либо расска- зывать, общаться с ребёнком или, если нет способностей рассказчика, - продемонстрировать мультфильмы на видеоприложении или аудиокассету Бенджамина Блюмхена.
10.2.5. Премедикация
Подбирать дозу препаратов по индивидуальной чувствительности, у детей старше года также и по состоянию психики (табл. 10-1).
Атропин: в последние годы отказываются от его широкого применения. Если необходимо уменьшить саливацию (например, перед
наложением
маски или по другим причинам), можно назначить 0,01- 0,02 мг/кг
внутримышечно или внутрь, соответственно 0,02 мг/кг ректально. Если у
ребёнка изначальная брадикардия (см. 23.3), реко- мендовано
внутривенное введение атропина непосредственно перед интубацией
независимо от введения суксаметония хлорида. ! Не вводить атропин при
температуре выше 38 ?С. ! За 1 ч до вмешательства ребёнку нужно наложить
один или два (с 6 мес) обезболивающих пластыря или (с 3 мес) крема
(грудные дети -
Таблица 10-1. Рекомендации по проведению премедикации
Возраст | Препарат | Примечания |
Новорождённые и дети младше 6 мес (масса тела < | Атропин в дозе 0,02 мг/кг внутримышечно или 0,1 мг/кг внутривенно во время операции, по показаниям | Для профилактики бради- кардии и гиперсаливации |
Дети до 6 лет | Мидазолам в дозе 0,3-0,5 мг/кг ректально или внутрь (дор- микум*), возможно, атропин (см. выше) | Оба препарата назначать за 20-30 мин перед вмешательством |
Дети школьного возраста | Мидазолам в дозе 0,3-0,5 мг/кг внутрь (дормикум*), опиоидные анальгетики - пиритрамид* (дипидолор*) внутривенно по потребности | Опиоидные анальгетики показаны при уже существующем болевом синдроме (переломы и подобные им состояния → необходим контроль) |
Райнер Шефер (Reiner Schafer)
10.3. Оборудование для наркоза
10.3.1. Специальный мониторинг
Методы мониторинга - см. главу 3. Доступ к больному
При
размещении следить, чтобы все части дыхательного контура наркозного
аппарата хорошо просматривались и были доступны контролю, в
особенности, легко отламывающиеся части (трубки менее
Голова или шея должны быть доступны обзору, чтобы в случае отказа пульсоксиметра диагностировать центральный цианоз и пото- отделение (глубина наркоза).
Плоский стетоскоп малого размера: у детей менее 6 лет приклеить к грудной клетке слева, чтобы постоянно контролировать сердечные тоны и дыхательные шумы (продвижение трубки). Внимание: избегать ограничения подвижности грудной клетки большими лейкопластырными наклейками.
Измерение диуреза при длительных вмешательствах, которые могут сопровождаться нарушениями водного баланса. Вместо травматичной процедуры катетеризации мочевого пузыря целесообразно использовать пластиковую ёмкость с трубкой. Оценка водного баланса у ребёнка младшего или грудного возраста затруднительна при отсутствии опыта (см. 10.4.6).
АД: сложно оценить без применения инвазивных методов. При этом важна ширина манжетки (в 2/3 длины плеча). Непрерывно контролировать АД. У детей грудного возраста легко возникает недостаточность кровообращения, например под действием ингаляционных анестетиков (подобных галотану). При вмешательствах большого объёма (онкология, политравма) показано инвазивное измерение АД, а также исследование газового состава крови!
Термометрию проводить каждому ребёнку в связи с опасностью переохлаждения (см. 10.1.4) и необходимостью своевременной диагностики ЗГ.
Измерение концентрации СО2 на выдохе: (контроль
объёмов ИВЛ, ранняя диагностика ЗГ см. 10.5). В зависимости от
использования определённой системы (потока) у детей с массой тела менее
Пульсоксиметрия
Обязательно!
Ранняя диагностика - резервы О2 у ребёнка грудного возраста ещё ниже, чем у взрослого. Кроме того, очень редко можно точно измерить периферическую температуру и водный баланс пациента.
Датчик расположить на левой руке (предуктор), можно прикрепить второй датчик на левую руку или на ногу (постдуктор).
Датчики с пружинным креплением можно использовать только у детей с массой тела более
! Недостоверное измерение и интерпретация данных возможны при вдыхании СО и при интоксикации соединениями метгемо- глобина (некоторые пульсоксиметры).
10.3.2 Искусственная вентиляция лёгких
! У детей с массой тела более
Наркозные аппараты для взрослых можно использовать в следующих модификациях:
малопросветные трубки с уменьшенными насадками для уменьшения объёма мёртвого пространства (Ulmer-System), малый дыхательный мешок (например, аппараты с гофрированным мешком), малый ручной дыхательный мешок ёмкостью
Для специалистов с небольшим опытом работы в качестве ознакомления рекомендовано ручное проведение ИВЛ детям младше года. Также широко распространён полуоткрытый контур Куна (рис. 10-4) для ручного проведения ИВЛ.
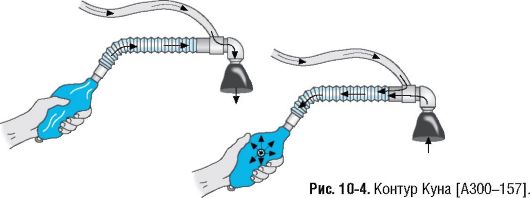
Установка: установить поток свежего газа в 2-3 раза больше, чем МОД, проверить прочность соединения частей контура между собой, прикрыв выходное отверстие пальцем.
Короткий контроль с помощью обоняния, поступает ли газ для наркоза, особенно для аппаратов без дозиметров поступления газа.
Преимущества: после короткой проверки практически не происходит сбоев в работе, техника, не требующая затрат, есть возможность спонтанного дыхания.
Недостатки: невозможно контролировать объём, давление, увлажнение вдыхаемой смеси происходит только через увлажняющий фильтр, газы для наркоза попадают в воздух операционной. В случае стандартного наркоза устанавливают покрывающий мешок с аспиратором, иначе возможно недовольство персонала и возникновение раннего утомления (превышение максимальной концентрации ане- стетика на рабочем месте).
! В настоящее время доступны современные аппараты, на которых можно установить объём вдоха до 10 мл. Аппараты искусственной вентиляции лёгких
Управляемые по давлению и времени полуоткрытые системы (типа Drager Babylog 2000)
Для проведения наркоза преимущественно при транспортировке в отделение реанимации или из него.
• Преимущества: нет случайных скачков давления, проблем с выдохом (абсорбент, фильтр).
• Недостатки: нет контроля по объёму, нет сигнала оповещения при стенозировании.
• Установка: ЧДД, давление, международные единицы. Управляемые по временным и объёмным параметрам аппараты для
ИВЛ:
• Преимущества: установка на минимальные МОД.
• Недостатки: ручная ИВЛ в фазе подключения и отключения с помощью контура Куна или (требует опредёленного навыка) подключение дополнительного оборудования для ручной ИВЛ.
Новые наркозные аппараты с контролем объёма и давления (тип Drager Cato/Julian/Primus и подобные им)
Объём вдоха можно установить до 10 мл, возможна ручная ИВЛ при подключении и отключении, компенсация эластичности трубки и связанных с этим потерь объёма у Primus и Cato.
10.3.3. Маски, трубки, ларингоскопы Выбор
Маски Rendell-Baker наиболее подходящие, по возможности из прозрачного пластика (оценка цвета губ, слюны). Мёртвое пространство при размере 0 и 1 составляет 2-4 мл.
Трубки Guedel: лучше подбирать по размерам головы из-за того, что у детей, и прежде всего, грудного возраста, относительно большой язык.
! При ингаляции анестетика не накладывать маску слишком рано (позыв на рвоту, ларингоспазм). Форма и размер трубки
• По возможности применять одноразовые трубки из искусственных материалов, у детей до 7 лет без ограничительной манжетки (Внимание: развитие отёка) .
• Толщина трубки должна примерно соответствовать толщине мизинца ребёнка (табл. 10-2).
• Вплоть до размера
• При
давлении ИВЛ более 2,5 кПА каждое соединение трубки без ограничителя
сделать негерметичным, если давление слишком велико - заменить трубку на
меньшую (на
• При необходимости использовать трубку с ограничителем менее
I
Таблица 10-2. Расчётные характеристики интубационных трубок
Возраст | Масса тела,кг | Диаметр трубки, французские единицы (Ch) | Внутренний диаметр, мм | Расстояние от зубов до бифуркации трахеи, см | Расстояние от носовой полости до бифуркации трахеи, см |
Недоношенные | <2 | 12 | 2,5 | 10 | 12 |
Младше 6 мес | 5-7 | 16 | 3-3,5 | 12 | 14 |
7-18 мес | 7-11 | 16-18 | 3,5-4 | 13 | 15 |
2-4 года | 12-17 | 18-22 | 4,5-5 | 14,5 | 16,5 |
4-6 лет | 17-22 | 22-24 | 5-5,5 | 16 | 18 |
6-10 лет | 22-23 | 24-28 | 5,5-6 | 20 | 22 |
Применяемые у детей ларингоскопы - табл. 10-3, рис. 10-5.
Таблица 10-3. Ларингоскопы
Недоношенные, новорождённые | Размер 0 | Прямой |
Дети первого года жизни в зависимости от массы тела | 0 или 1 | Прямой |
Дети старше 1 года, масса тела более | 1 или 2 | Обычно изогнутый |
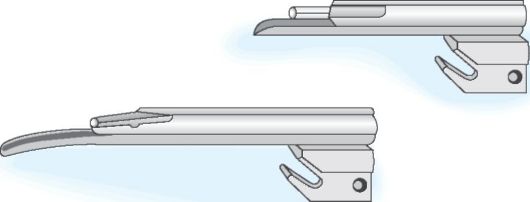
Рис. 10-5. Прямые ларингоскопы для недоношенных и детей грудного возраста [А300-157].
Райнер Шефер (Reiner Schafer)
10.4. Проведение наркоза
10.4.1. Подготовка к аппаратно-масочному или интубационному наркозу
Достаточная температура в операционной (см. 8.1.3, 10.1.4). Проверка оборудования и подготовка к операции
• Проверить прочность соединения кислородной трубки с центральной системой.
• Контур при закрытии рукой должен быть герметичен, газ поступает в дыхательный контур (возможен мониторинг состава смеси).
• Вакуум-аспиратор должен функционировать, катетер должен быть по диаметру немного меньше трубки.
• Ларингоскоп функционирует. Внимание: не каждый шпатель подходит к рукоятке, это необходимо проверить.
• Иметь в наличии трубку выбранного размера см. 10.3.3, дополнительно трубки на
• Подготовить щипцы Магилла для назальной интубации.
• Наложить датчики для пульсоксиметрии и снятия ЭКГ.
• Закрепить стетоскоп в прекардиальной области (возможно после вводного наркоза).
Положение на операционном столе: прежде всего, у детей грудного возраста положение головы (физиологически непропорциональный размер) нужно зафиксировать, например, подходящими по размеру головными кольцами так, чтобы она не запрокидывалась в сторону или на грудную клетку. При необходимости использовать два марле-
вых кольца, чтобы зафиксировать голову в положении «нюхающего»: голова слегка разогнута без переразгибания, кончик носа (а не подбородок) - наивысшая точка .
Райнер Шефер (Reiner Schafer)
10.4.2. Вводный наркоз
Метод вводного наркоза у здорового ребёнка без переохлаждения определяется предпочтениями анестезиолога и самого пациента: либо ингаляционный наркоз с предварительной катетеризацией периферической вены или без неё, а если доступ к вене уже обеспечен - внутривенная анестезия (табл. 10-4). Ингаляционный наркоз
Преимущества
• Длительное сохранение спонтанного дыхания; можно обеспечить контроль дыхательной функции ребёнка при аппаратномасочном наркозе.
• При достижении глубокого наркоза можно провести интубацию без введения миорелаксантов.
Недостатки
• Необходима помощь опытного ассистента для обеспечения венозного доступа.
• Противопоказан при подозрении на кишечную непроходимость.
• Ребёнок должен выдержать длительный период голодания.
• При аномальных анатомо-топографических соотношениях (новорождённые, недоношенные дети, пороки развития лицевого отдела черепа и мягких тканей) необходимо дополнительное введение недеполяризующих миорелаксантов (см. 5.3) или суксаметония хлорида (см. 5.3.7).
• Иногда трудно достичь необходимой глубины наркоза. Если она недостаточна - возникает ларингоспазм, если чрезмерна - у ребёнка, особенно у новорождённого и грудного возраста, возможно развитие сердечно-сосудистой недостаточности.
• Большая продолжительность: ребёнок должен быть в наркозе 5, а лучше 8 мин, прежде чем будет произведена попытка интубации.
• Газовая смесь для наркоза попадает в воздух операционной, если не использовать специальную систему двойных масок.
! Преждевременная попытка интубации без применения миорелаксантов, также если визуально ребёнок уже спит, неизбежно приводит к ларинго- и бронхоспазму. Нужно обязательно подождать, пока не исчезнет феномен Белла (отклонение глазных яблок кверху и кнаружи). ! Если венозный доступ предполагается осуществить лишь во время вмешательства, вследствие анатомических особенностей (жировая ткань) пункцию легче провести после вводного наркоза перед интубацией. Выбор лекарственного препарата: Для детей грудного и младшего возраста наиболее предпочтителен севофлуран (севоран, см. 5.1.6) или галотан (фторотан, см. 5.1.3). Применение энфлурана? (этран?,
см. 5.1.4) или изофлурана (см. 5.1.5) также возможно, но в связи с неприятным запахом скорее приведёт к «судорогам» и бронхо- и ларингоспазму, чем галотан или севофлуран.
Кислород: установить скорость подачи кислорода 3-6 л/мин. Преоксигенация: использовать системы Ulmer или Куна в течение 2-3 мин → кислородная ёмкость у детей грудного возраста очень мала, её обязательно необходимо восполнить, к началу вводного наркоза уже может возникнуть ларинго- и бронхоспазм.
Газовая смесь для наркоза: после наложения маски медленно установить концентрацию газововой смеси в течение 2 мин, для севофлурана в течение первой минуты установить 5-7 об.% или повысить на 1,5-2,5% (галотан). При углублении наркоза следить за дыханием и при необходимости установить режим вспомогательного дыхания. Через 6-8 мин (для севофлурана ещё раньше) можно наложить венозный доступ (по возможности с помощью опытного ассистента).
! Предпочтительна
следующая локализация (в порядке убывания): тыльная сторона кисти -
стопа - ладонная поверхность лучезапястного сустава/запястье - кожа
головы. ! Размер иглы: 24G для новорождённых и грудных детей, 22G при массе тела свыше
Метогекситал в дозе 1,5-2 мг/кг (бриетал*, см. 5.2.1) или тиопентал натрия в дозе 3-5 мг/кг (трапанал*, см. 5.2.1); можно использовать этомидат? 0,15-0,3 мг/кг (этомидат-липуро*, не вызывает раздражения стенки вены), за 2-3 мин до него ввести фентанил в дозе 2-3 мкг/кг (см. 5.2.2).
! Пропофол применять только у детей старше 1 мес в дозе 2-4 мг/кг.
Кетамин: возможно применение для вводного наркоза по специальным показаниям. Режим дозирования: 1-2 мг/кг внутривенно или 5-6 мг/кг внутримышечно. Для кетанеста-S* - другая дозировка! Внимание: кетамин противопоказан при подозрении на внутричерепную гипертензию. Перед введением кетамина назначить бензодиазепины, например мидазолам в дозе 0,1-0,2 мг/кг внутривенно (дормикум*, см. 5.2.4).
Миорелаксанты: для поддержания наркоза у детей грудного возраста назначать очень осторожно, даже при операциях на брюшной полости необходимы только на этапе интубации. Интубацию при обычных анатомо-топографических соотношениях проводить без миорелаксантов, в исключительных случаях ввести векурония бромид в дозе 0,06-0,1 мг/кг внутривенно (норкурон*, см. 5.3.8).
Суксаметония хлорид: при соответствующих показаниях - 2-3 мг/кг внутривенно, у детей с массой тела менее
! Необходимо подобрать шприц подходящей ёмкости. Для детей грудного возраста использовать шприцы на 1 мл. Чтобы избежать неправильной дозировки, применять такие же концентрации лекарственных препаратов (кроме атропина).
Таблица 10-4. Сводная таблица дозировок препаратов для наркоза, применяемых у детей
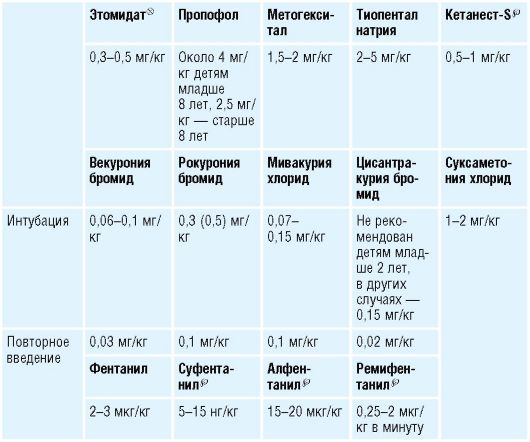
Райнер Шефер (Reiner Schafer)
10.4.3. Интубация и искусственная вентиляция лёгких Оротрахеальная интубация
Показана при кишечной непроходимости, обычных вмешательствах, таких, как операции по поводу паховой грыжи.
При вмешательствах на голове, челюстно-лицевой области обязательно заблаговременно проконсультироваться с хирургом
(рис. 10-6).
! Сначала продвинуть трубку в правый бронх, затем потянуть назад, до того как при аускультации не появится шум, затем ещё потянуть 1-2 см, в зависимости от возраста (см. 10.3.3). Назотрахеальная интубация
Показания: длительное вмешательство, полностью закрытая голова, продлённая ИВЛ после операции. Назотрахеальная интубация (прежде всего, продвижение трубки через носовую полость) проходит легче, чем у взрослых, имеются широкие показания к выполнению.
Преимущества: надёжная фиксация трубки на всём протяжении носовой полости.
Недостатки: на выходе из носовой полости трубка может перегнуться - необходимо зафиксировать её пластырем.
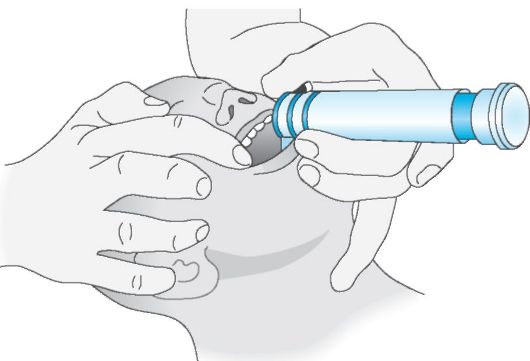
Рис. 10-6. Положение головы при интубации. Особое внимание на положение левого мизинца для фиксации гортани [А300-157].
Мероприятия при предполагаемой трудной интубации
Обязательно обеспечить венозный доступ (см. 2.3.40).
Фиброскопическая интубация: учитывать рост и массу тела ребёнка и наличие оборудования (детский бронхоскоп) см. 2.3.
Интубация при сохранённом сознании: альтернативный метод. Ассистент как можно крепче держит голову ребёнка. Как только станет виден вход в гортань и появится возможность провести трубку, необходимо ввести анестетики в адекватной дозе (см. 10.4.2), а затем ввести трубку. В состоянии бодрствования можно установить трубку, но не обязательно вводить её! Мероприятия после интубации
Зафиксировать трубку.
Необходимо установить желудочный зонд и аспирировать содержимое: при любой масочной ИВЛ воздух попадает в желудок, что может привести к затруднению спонтанного дыхания после экстубации (а также мешает оперирующему хирургу при абдоминальных операциях).
Дыхательный контур на всём протяжении (если возможно) должен быть доступен обозрению, тогда для устранения нарушения герме- тичности потребуется мало времени.
Перегиб интубационной трубки: происходит из-за нестабильности трубок малого диаметра (менее
! Аппараты ИВЛ с контролем давления (Drager Babylog) не имеют надёжного сигнала при стенозе. Необходимо непрерывно контролировать дыхательные шумы при аускультации, особенно тщательно у детей грудного возраста с инфекцией дыхательных путей. Иногда трубка заполняется густым секретом. Нужно установить узкие границы звукового сигнала для объёма вдоха.
Искусственная вентиляция лёгких
!
Основное правило: 125 мл/кг в минуту - альвеолярная вентиляция у детей
грудного возраста + 2 мл/кг мёртвого про- странства/объём вдоха.
Например: грудной рёбенок с массой тела
Давление: у аппаратов с контролем по давлению установить только на 1,5 кПа, у аппаратов с контролем по объёму - наименьшую расчётную величину объёма вдоха, затем медленно увеличивать или уменьшать под контролем экскурсии грудной клетки и рСО2.
Желаемые значения у новорождённых - 5 мл/объём вдоха при
ПДКВ 0,3-0,4 кПа.
Концентрация кислорода в дыхательной смеси: у недоношенных и детей младше 4 мес установить такую концентрацию его, чтобы сатурация кислорода была менее 100% (опасность ретролентальной фиброплазии).
! При длительности вмешательства более 1 ч обратить внимание на увлажнение дыхательной смеси - фильтр, активный увлаж- нитель, обогреваемая дыхательная трубка. Проблемы при искусственной вентиляции лёгких
SpOj↓↓, давление ↑: для контроля случайной односторонней интубации за счёт, например, изменения положения - аускультировать лёгкие.
Давление ↑↑, соответственно объём вдоха ЧДД↑: бронхоспазм вследствие болевых импульсов, неадекватной аналгезии или гипноза - ввести фентанил.
Давление ↑↑, соответственно объём вдоха ЧСС <-> :слизистая пробка в трубке - пробная аспирация, включая мероприятия, направленные на раскрытие невентилируемых альвеол для газообме- на, проводимые с осторожностью.
Райнер Шефер (Reiner Schafer)
10.4.4. Аппаратно-масочный наркоз и наркоз с использованием ларингеальных масок
Показания: кратковременные плановые вмешательства (менее 30 мин) у детей старше 1 года.
Противопоказания: возраст менее 6 мес, отсутствие предоперационного голодания, кишечная непроходимость.
Вводный наркоз: в связи с относительно малой остаточной ёмко- стью лёгких проходит быстрее, чем у взрослых.
ИВЛ: спонтанное дыхание возможно при ингаляционном мононаркозе или применении кетамина под контролем рСО2; в остальных случаях проводить вручную.
Бернт Клингер (Bernt Klinger)
10.4.5. Регионарная анестезия у грудных детей и детей младшего возраста
Методы анестезии, связанные с воздействием на область спинного мозга, получили в детской анестезиологии широкое применение и обеспечивают аналгезию, практически лишённую интра- и постоперационных побочных эффектов. Регионарную анестезию применяют в зависимости от возраста в качестве интраоперационного обезболивания и базисной аналгетической терапии, чаще как однократное введение (в дополнение к этому - парацетамол, НПВС, а также опиоидные анальгетики).
Как самостоятельный метод анестезии предпочтительна детям, в том числе грудного возраста, у которых интубация/ИВЛ, или внутривенное введение опиатов сопряжены с высоким риском, например у недоношенных.
Показания: вмешательства на нижних конечностях, тазе, нижних отделах живота (длительность до 90 мин у детей грудного возраста, до 150 мин у старших детей).
! Регионарную анестезию у детей принципиально должны проводить опытные анестезиологи (табл. 10-5).
Таблица 10-5. Анатомо-физиологические особенности позвоночника и спинного мозга у детей
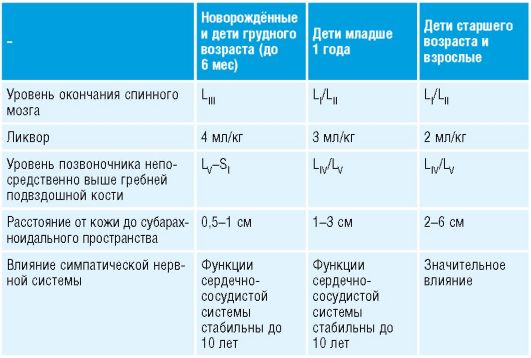
Особенности
У грудных детей и детей младшего возраста определяется относительно больший объём ликвора на кг массы тела, чем у взрослых, это значит, что местные анестетики можно применять в большей концентрации в пересчёте на массу тела.
Время, необходимое для наступления действия, и длительность эффекта у детей грудного возраста по сравнению со старшими деть- ми и взрослыми значительно меньше.
Сердечно-сосудистая система у детей грудного и младшего возраста более стабильна, чем у взрослых. УО сердца у детей относительно постоянен. Изменение МОС происходит только за счёт изменения
ЧСС.
Отмечают различную фармакокинетику местных анестетиков в детском возрасте, при этом играет роль незрелость ферментных систем, различия в объёмах распределения, связывании с белками, высокий СИ, значительная в процентном соотношении масса головного мозга и печени и малое содержание жировой и мышечной ткани.
Врачебная тактика
Предоперационные мероприятия (см. 10.2) и премедикация: мидазолам в дозе 0,3-0,5 мг/кг внутривенно (например, дормикум*,
см. 10.2.5).
Подготовка
в предоперационной (ЭКГ, АД, венозный доступ, подготовка к интубации
см. 10.3, 10.4), предоперационная инфузионная терапия, например 2-5
мл/кг в час раствора Рингера* с лактатом (см. 4.1.4); у детей с массой тела менее
Премедикация: при необходимости перед венепункцией грудным детям ввести 8-10 мг/кг кетамина внутримышечно, а детям младшего возраста можно ввести мидазолам в дозе 0,5-1 мг внутривенно индивидуально по длительности (дормикум*). Спинальная анестезия
Положение: пункцию субарахноидального пространства следует проводить на операционном столе в положении на боку (см. 7.1.8), при необходимости обработать место предполагаемой пункции обезболивающим кремом ещё в отделении; изменяя положение ребёнка с помощью подушек и наклона стола, можно изменить точку максимальной глубины спинномозгового канала и таким образом достичь определённых границ рекомендуемой области пункции.
Техника люмбальной пункции (см. 7.1.9): после широкой обработки области пункции продвигать канюлю-проводник до межостистой связки; для пункции использовать только тонкие спинальные иглы (27-29G).
Местные анестетики: медленное введение (15-30 с) анестетика (например, 0,5-1,0 мг/кг бупивикаина гиперили изобарически) без смешивания. После успешной пункции сразу же положить ребёнка грудного возраста на спинку или животик; при необходимости ингалировать кислород через открытую маску (4-6 мин). Внимание: ретролентальная фиброплазия у недоношенньгх <36 нед гестации. (Сатурацию кислорода у таких пациентов поддерживать на уровне 90-95%.)
Проверка двигательного блока по Bromage, при необходимости оценить степень чувствительности по методу Пин-Прика.
Мониторинг: тщательное наблюдение за всеми жизненными функциями организма (ЭКГ, АД, пульсоксиметрия, ЧДД и т.д.). Интраоперационное измерение температуры тела (прежде всего у детей грудного возраста).
Общительные дети могут оставаться в состоянии бодрствования для лучшего контакта и взаимодействия с врачом во время опера- ции.
Перевод в отделение реанимации и интенсивной терапии: как только двигательный блок исчезнет, ребёнок может быть переведён в профильное отделение. Раннее принятие жидкости (молоко, чай) не противопоказано.
Осложнения:
Интраоперационная брадикардия или гипотензия у детей до 10 лет встречается редко,
от 10-15 лет - с частотой 2,9%.
Головная боль после пункции 0,06-0,5%.
Тошнота и рвота у детей старшего возраста (0,8-1,6%).
Задержка мочеотделения преимущественно у детей старшего возраста (1,1-1,6%).
Каудальная анестезия
Показания: вмешательства на нижних конечностях, тазе и нижних отделах живота, возможно у детей грудного и младшего возраста, особенно в качестве периоперационной аналгетической терапии.
Уровень анестезии зависит от объёма вводимого анестетика и в отдельных случаях (до 1,5 мл/кг 0,2% раствора ропивакаина) может доходить до уровня грудной клетки.
Противопоказания: отказ больного или родителей, нарушения свёртывания крови, приём антикоагулянтов, инфекционные процессы в области пункции, септицемия и менингит, подозрение на внутричерепную гипертензию. Аллергия на местные анестетики.
Относительные противопоказания: судороги, нейромышечные заболевания, пороки развития позвоночника и таза, менингомиелоцеле. Техника проведения
• Вводный наркоз.
• Положение больного на левом боку с согнутыми в коленных и тазобедренных суставах ногами (возможны варианты такого стабильного положения на боку) (рис. 10-7).
• Тщательная обработка зоны пункции, отграничение её стерильным материалом (салфетка с прорезью).
• Набрать в шприцы местный анестетик (ропивакаин 2 мг/мл в стерильных ампулах) и 0,9% раствор натрия хлорида.
• Безымянным пальцем правой руки пропальпировать верхнюю заднюю подвздошную ость слева.
• Указательным пальцем левой руки пропальпировать верхнюю заднюю подвздошную ость справа.
• Средним пальцем пропальпировать овальное отверстие с обеими крестцовыми рожками (три точки образуют равносторонний треугольник).
• Пункция крестцовой канюлей (короткая шлифованная поверхность, с мандреном для предотвращения закупорки клетками кожи).
• Прокол кожи (иглу расположить вертикально) и крестцовокопчиковой мембраны, при этом дважды возникает ощущение сопротивления.
• Несколько отклонить иглу (до 40?), продвинуть иглу ещё на 1-2 мм.
• Удалить мандрен (появление крови или ликвора?).
• Если крови или ликвора нет, ввести 1-2 мл 0,9% хлорида натрия.
• Если раствор вводится легко (как при эпидуральной анестезии), ввести местный анестетик, наблюдать за возникновением возможной параинъекции (припухлость кожи) или других ошибок введения (внутривенное, интратекальное введение - например, попытка аспирации).
• Заклеить место пункции стерильным пластырем. Режим дозирования
Ропивакаин - 2 мг/мл: 0,5-1,0-1,5 мл/кг (максимум 30 мл).
Возможно комбинированное введение с клонидином в дозе 1 мкг/кг (удлинение аналгезии, у детей старше
Однократное введение ропивакаина в высокой дозировке - 3 мг/кг (новорождённые, дети младшего возраста).
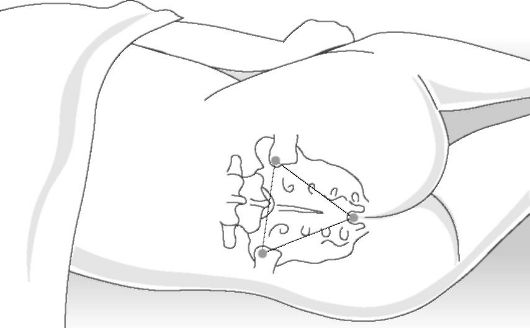
Рис. 10-7. Каудальная анестезия.
Райнер Шефер (Reiner Schafer)
10.4.6. Инфузионная терапия Выбор раствора
Базисное возмещение потребности в жидкости осуществлять глюкозоэлектролитными растворами, например HG5 * или тутофузи- ном* детским, режим дозирования см. 23.3. Дополнительные потери возмещать раствором Рингера*. Потребность в жидкости
Кровопотери у детей быстрее приводят к централизации кровообращения, чем у взрослых, не сопровождаясь тахикардией. Принципиально важно заранее ввести несколько больше жидкости.
Лихорадка существенно повышает необходимый объём жидкости (на каждый градус 10%).
Особые интраоперационные ситуации ведут к повышению потребности в жидкости (лапаротомия, кишечная непроходимость); потери жидкости лучше возмещать 5% альбумином человека, по 2-4 мл/кг внутривенно, пока ЧСС снова не снизится.
При относительно длительной вентиляции становится значимым дефицит объёма жидкости вследствие падения концентрации СО2 на выдохе → необходимо следить за кривой монитора, но одновременно учитывать колебания температуры.
Тактика
У детей грудного возраста (младше года) вводить через перфузор в связи с опасностью передозировки при введении под контролем зрения.
! Тахикардия также возникает при недостаточно глубоком наркозе (подъём АД) и интраоперационном повышении температуры - при необходимости ввести опиоидные анальгетики пробно.
! В связи с опасностью гипогликемии у детей грудного возраста интраоперационно проводить ежечасный контроль концентрации глюкозы в крови.
Райнер Шефер (Reiner Schafer)
10.4.7. Трансфузионная терапия
Подготовка
! До вмешательства выяснить, есть ли необходимость в подготовке препаратов крови. В сомнительных случаях проконсультироваться с хирургом. Препараты выбора: эритроцитарная масса, свежезамороженная плазма.
Группа крови новорождённого: определяется преимущественно материнскими антителами; необходима консультация педиатра или банка крови.
Объём крови: определить перед вмешательством, приблизительно
75-80 мл/кг.
! Определить допустимое снижение гемоглобина, которое зависит от нормальных значений для соответствующего возраста и состояния ребёнка. Расчёт необходимых объёмов трансфузии
Пример: исходная концентрация гемоглобина - 160 г/л, допустимое снижение гемоглобина - до 120 г/л при массе тела ребёнка -
• Начальный уровень гемоглобина=ОЦКхконцентрация гемоглобина=80 мл/кгх6 кгх160 г/л=76,8 г.
• Допустимое снижение гемоглобина=ОЦКхконцентрация гемоглобина=80 мл/кгх6 кгх120 г/л=57,6 г.
• Максимальная кровопотеря составляет: 76,8-57,6=19,2 г.
• Соответственно 19,2 г: 160 г/л=120 мл крови. Проведение
Сначала ввести половину объёма потерянной крови. При этом у новорождённых использовать перфузор или специальную капельную систему для трансфузии. Скорость введения установить в зависимости от скорости кровопотери, при необходимости ввести вторую половину объёма крови.
При кровопотере до 10% ОЦК (в приведённом примере кровопотеря - 50 мл) необходимо замещать её 5% раствором альбумина человека, при достижении предельно допустимой границы (более 120 мл) - кровью.
! Быстро развивающаяся кровопотеря должна быть возмещена в более короткие сроки, чем медленная.
! Значительные кровопотери возможны при онкологических операциях (например, опухоль Вильмса), операциях при ворон- кообразной грудной клетке, вмешательствах на сосудах (при пороках развития).
Райнер Шефер (Reiner Schafer)
10.4.8. Экстубация Проблематика
Дети грудного и младшего возраста более подвержены ларингоспазму, чем взрослые, поэтому осторожно проводить выведение из наркоза, никогда не экстубировать в фазе возбуждения - непрерывно контролировать размер и положение зрачков.
Проведение
! Важное правило - терпение.
• По возможности ещё во время наркоза добиться самостоятельного дыхания, аспирировать содержимое ротовой полости и глотки, прекратить подачу наркозной смеси, обеспечить ингаляцию 100% кислорода, затем исключить влияние любых внешних раздражителей (любопытные коллеги, медсёстры, убирающие операционную, хирурги, контролирующие послеоперационное состояние больного), пока ребёнок не начнёт двигаться (как правило, внезапно и резко). Ребёнок должен быть в состоянии бодрствования, насколько это возможно.
• Температура тела перед экстубацией должна быть более 36,0 ?С (опасность апноэ).
• Лёгким движением вынуть трубку. Ингалировать кислород через маску ещё несколько минут.
• Если анестезию проводили с использованием изофлурана, в вышеназванных условиях пробуждение при вспомогательном дыхании происходит при достижении концентрации газа на выдохе 0,2-0,3 об.%.
! Особенно внимательно необходимо наблюдать за недоношенными и детьми, имеющими такой факт в анамнезе: в послеоперационном периоде регулярное дыхание может прерываться, необходим более длительный мониторинг в операционной вплоть до перевода в отделение, включая отделение реанимации и интенсивной терапии или наблюдение у постели, если нет возможности поместить пациента в отделение интенсивной терапии.
! В отделении необходимо наблюдать за появлением стридорозного дыхания и при необходимости назначать ингаляции эпинефрина для облегчения дыхания.
Райнер Шефер (Reiner Schafer)
10.4.9. Аналгезия в послеоперационном периоде
! Дети грудного возраста не могут сообщить о своей боли. Симптомы: беспокойство, тахикардия, крик.
Лечение: вводить анальгетики до купирования болей. Обсуждается необходимость специальной терапии боли у детей в послеоперационном периоде. Разработаны следующие рекомендации:
• перед выведением из наркоза ввести анальгетики периферического действия, например парацетамол в дозе 20 мг/кг ректально детям грудного возраста (бен-ю-рон*), затем в отделении или послеоперационной в зависимости от характера вмешательства и болевых проявлений: петидин* в дозе 1 мг/кг внутримышечно или 0,5 мг/кг внутривенно (долантин*, см. 5.2.2) или больше по потребности.
• по возможности интраоперационно провести периферическую блокаду!
! Исключение: у новорождённых не применять опиоидные анальгетики без интенсивного мониторинга в связи с опасностью остановки дыхания.
Райнер Шефер (Reiner Schafer)
10.5. Специфические проблемы у детей
10.5.1. Злокачественная гипертермия
У детей распространена значительно шире, чем у взрослых. Именно поэтому необходимо своевременно диагностировать следующие симптомы:
• повышение тонуса мускулатуры при интубации (при введении суксаметония хлорида);
• резкое повышение концентрации СО2 на выдохе;
• повышение температуры тела (поздний симптом);
• значительное снижение сатурации кислорода;
• нарушения ритма сердца.
Тактика
• При подозрении на ЗГ уведомить хирурга для скорейшего завершения операции.
• Принять меры и позвать заведующего отделением.
• Исследовать газовый состав крови.
• Главный показатель - состояние КОР (имеет ли место тяжё- лый ацидоз?).
! Дети грудного возраста часто реагируют быстрым и резким повышением концентрации СО2 на болевое раздражение, при некоторых вмешательствах (например, в урологии) - повышением температуры без развития ЗГ.
10.5.2. Ларингоспазм Причины
Слишком ранняя попытка интубации при ингаляционном наркозе, экстубация во время фазы возбуждения, скопление секрета в области гортани, механическое раздражение, вызываемое движением трубки. Диагностика
После попытки интубации: плотное смыкание голосовой щели, после чего невозможна масочная ИВЛ.
После экстубации: беспорядочные дыхательные движения с втяжением межрёберных промежутков.
Тактика
• Ингаляция 100% кислорода через маску.
• Освободить дыхательные пути приёмом Эсмарха.
• ИВЛ: осторожная попытка. Внимание: при слишком высоком давлении воздух попадает в желудок и раздувает его.
• Сатурация кислорода: при дальнейшем падении SрО2 провести ларингоскопию, аспирацию имеющегося секрета, при необходимости - интубация.
! Приготовить всё необходимое для реинтубации.
! Если есть подозрение, что обструкция вызвана отёком слизистой оболочки или голосовых складок, ввести глюкокортикоиды внутривенно, например преднизолон в дозе 3 мг/кг (декортин Н, см. 9.5.4).
10.5.3. Техника реанимации
! У детей, родившихся в состоянии тяжёлой асфиксии, не оценивая состояние по шкале Апгар, сразу же начать реанимацию. Наружный массаж сердца эффективен, если ЧСС, несмотря на достаточную ингаляцию кислорода, спустя 15-30 с будет менее 80 в минуту.
Аспирация: при подозрении на аспирацию мекония показана эндо- трахеальная интубация, согревание, стетоскоп на прекардиальную область.
ИВЛ: проводить дыхательным мешком для новорождённых и маской с О2 (ЧДД - 40 в мин), если возможно, провести назотрахеальную интубацию (недоношенные массой менее
Оценка газового состава крови: из крови пуповины (рН должно быть более 7,2). Техника реанимации
ИВЛ: интубация и непрерывная ИВЛ (100% О2 в течение 40 мин).
Непрямой массаж сердца: оба больших пальца расположить на грудине непосредственно ниже межсосковой линии, оставшиеся пальцы обхватывают грудную клетку и служат опорой. Компрессию сердца производить посредством давления на грудину (смещение грудины на 1-2,5 см, ЧСС - 100-150 в минуту).
! Соотношение наружного массажа сердца/ИВЛ - 15:3.
Адреналин*: вводить через интубационную трубку или катетер в пупочной вене; эпинефрин (1:10000) в дозе 10 мкг/кг внутривенно или 50-100 мкг/кг эндотрахеально, возможно повторное введение.
Введение буферного раствора натрия гидрокарбоната: в случае повторных безуспешных попыток реанимации (минимум спустя 10 мин) 8,4% раствор натрия гидрокарбоната (1мл=1мг-эквивалент) развести в соотношении 1 :1 с дистиллированной водой, вводить 1 мл/кг 8,4% раствора натрия гидрокарбоната внутривенно медленно. Побочные действия: гипернатриемия, гиперосмолярность, внутричерепные кровоизлияния. Дальнейшая коррекция по показателям газового состава крови.
Успешность сердечно-лёгочной реанимации
Окраска кожных покровов туловища становится розовой, появляется пульс на крупных артериях, зрачки принимают срединное положение или сужаются (недостоверный симптом). Проблемы
Брадикардия: атропин в дозе 10-40 мкг/кг → увеличение ЧСС. Угнетение дыхания при передозировке опиоидными анальгетиками:
налоксон в дозе 5-20 мкг/кг (нарканти*, см. 5.2.3). Перевод в детскую клинику
После консультации с акушером и педиатром, если состояние новорождённого не улучшается. Условия: прочно зафиксированная назотрахеальная трубка, адекватная ИВЛ и поступление кислорода, коррекция водно-солевого обмена, инкубатор для транспортировки.
Райнер Шефер (Reiner Schafer)
10.6. Специфические операции у детей младшего возраста
10.6.1. Атрезии и фистулы пищевода
Проблемы: пред- и интраоперационная аспирация с развитием пневмонии, смещение трахеи хирургом (рис. 10-8) . Мероприятия
• Тщательно аспирировать содержимое ротоглотки.
• Интубация при сохранении спонтанного дыхания или даже в состоянии бодрствования, трубку продвинуть дальше фистулы.
• Возможна ручная ИВЛ во время манипуляций на трахее, чтобы своевременно диагностировать её смещение.
• Контроль давления ИВЛ, чтобы избежать раздувания желудка вследствие наличия фистулы.
• Во избежание повышенного метеоризма при вентиляции не использовать закись азота.
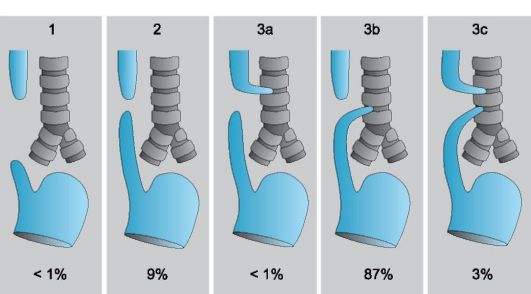
Рис. 10-8. Анатомия, типы (1-3с) и распространённость атрезии и фистул пищевода [А300-157].
10.6.2. Пилоротомия
Проблема: предоперационная дегидратация, алкалоз, нарушения электролитного баланса → необходима предоперационная коррекция. Вмешательство короткое и несложное, плановое.
Тактика
• Перед операцией: контроль электролитного баланса, повторная аспирация желудочного содержимого (желудочный зонд с лечебной целью ввести ещё в отделении).
• Вводный наркоз, как при кишечной непроходимости.
! Собственно после пилоротомии ввести 10-20 мл воздуха через желудочный зонд, чтобы удостовериться в герметичности стенки привратника.
! Дети, перенёсшие пилоротомию, склонны к эпизодам апноэ, необходим соответствующий мониторинг в послеоперационной и отделении.
10.6.3. Диафрагмальная грыжа, энтероторакс
Распространённость 1:3000!
Проблема: вследствие агенезии, или компрессии, или обоих факто- ров лёгкое (чаще левое не вентилируется), желудок, печень, кишечник находятся в грудной клетке.
! Необходима операция сразу после рождения.
Тактика: новорождённый поступает уже заинтубированный и под- ключённый к аппарату ИВЛ, если речь не идёт о незначительном дефекте.
• Противопоказана масочная ИВЛ в связи с перерастяжением желудка.
• Во время вмешательства проводить ИВЛ вручную вплоть до декомпрессии грудной клетки, при наличии соответствующего (современного) аппарата возможна автоматическая ИВЛ.
• Не проводить попыток расправления повреждённого лёгкого путём нагнетания воздуха без прямого контроля зрения или хирурга.
• Не использовать закись азота. Клаус Герлах (Klaus Gerlach)
10.7. Детская нейрохирургия
Проблематика
При вмешательствах по поводу опухоли головного мозга и краниостеноза у детей младшего возраста возникает относительно большая кровопотеря по сравнению с взрослыми в связи с иными анатомическими соотношениями. При оказании анестезиологического пособия при нейрохирургических вмешательствах необходимо учитывать особенности организма ребёнка: повышенную потребность в кислороде по сравнению со взрослыми, усиленный почти в два раза внутричерепной кровоток, более высокую деформируемость внутричерепных структур, а также малые возможности ауторегуляции церебрального кровотока.
Опухоли головного мозга
Мониторинг: всегда комплексный, с измерением АД, катетеризировать центральную вену даже при технических трудностях.
Венозный доступ: несколько периферических катетеров, при необходимости путём венесекции.
Температурныш режим: матрасик с подогревом, поддерживать температуру в операционной в зависимости от возраста от 26 ?С (дети грудного возраста) до 22 ?С (дети младшего возраста). Краниосиностозы
Интубация: может быть проблематична .
Положение на операционном столе: головка должна располагаться на достаточно большой и мягкой поверхности (кольцо из ваты), при поднятии верхней части туловища иметь в виду риск воздушной эмболии.
Венозный доступ: две периферические вены.
Возмещение кровопотери: заранее заказать 1 дозу эритроцитарной массы и 1 дозу свежезамороженной плазмы для возмещения большой кровопотери.
Пороки развития (дизрафии - энцефалоцеле, менингомиелоцеле)
Возможны проблемы во время интубации, необходимо возмещать потери жидкости и белка при пороках развития, осторожное укладывание, мероприятия по поддержанию температуры тела, достаточное количество доступов к периферическим венам, катетеризация мочевого пузыря.