Лучевая диагностика и терапия: учебное пособие / С.К. Терновой, В.Е. Синицын. - 2010. - 304 с: ил.
|
|
|
|
ГЛАВА 3 КОСТНО-СУСТАВНАЯ СИСТЕМА
3.1. НОРМАЛЬНАЯ АНАТОМИЯ
Кости конечностей и суставы представляют собой идеальный объект для изучения методом рентгенографии. Кости конечностей в основном состоят из длинных трубчатых костей. На рентгенограммах таких костей различают следующие отделы (на примере костей предплечья): диафиз, эпифизы, метафизы и апофизы (рис. 3-1). Диафиз - средняя, наиболее протяженная часть кости. Эпифизы - концевые отделы, развивающиеся из ядер окостенения и формирующие сустав за счет суставных поверхностей, покрытых хрящевой тканью. Метафизы - участки кости между эпифизом и диафизом. Апофиз - часть кости, развивающаяся из дополнительной точки окостенения, но не участвующая в образовании сустава.
Корковый слой (компактное вещество) трубчатой кости на рентгенограммах представлен в виде расположенных по краю интенсивных лентовидных уплотнений, четко очерченных с обеих сторон, постепенно истончающихся в области метафизов. Наружный их контур оказывается неровным только на участках, соответствующих местам прикрепления сухожилий. В средней части кости четко различим костно-мозговой канал в виде светлой широкой полосы, располагающейся вдоль всего диафиза. В эпифизах и метафизах губчатое вещество представлено в виде сетчатой структуры.
Короткие губчатые кости, например кости стоп и кистей, на рентгенограммах характеризуются преобладанием трабекулярной структуры. Сравнительно тонкий компактный (корковый) слой располагается по периферии и окаймляет кость в виде узкого ободка. Исследования этих костей начинают с рентгенологических снимков, которые выполняются в двух проекциях. В специализированных ортопедических клиниках могут применяться нестандартные проекции для выполнения рентгеновских снимков. Другой рентгенографический метод - КТ - помимо возможности выполнения аксиальных срезов позволяет получать разнообразные трехмерные реконструкции (рис. 3-2).
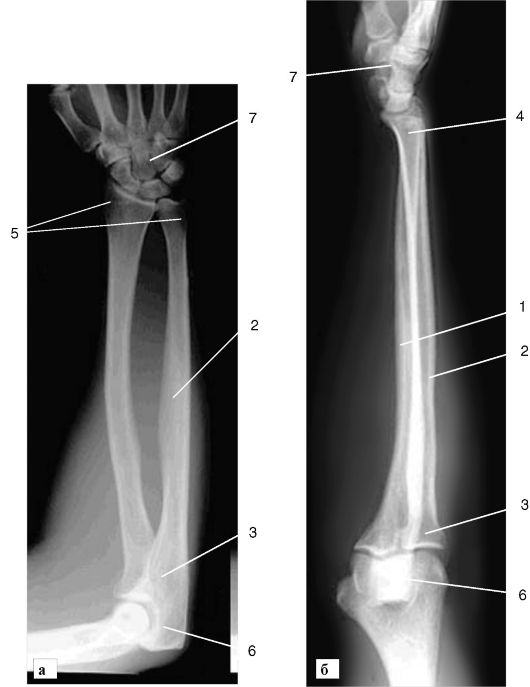
Рис. 3-1. Рентгенограмма костей предплечья:
а - прямая проекция; б - боковая проекция; 1 - тело лучевой кости; 2 - тело локтевой кости; 3 - головка лучевой кости; 4 - головка локтевой кости; 5 - шиловидные отростки; 6 - блок плечевой кости; 7 - кости запястья
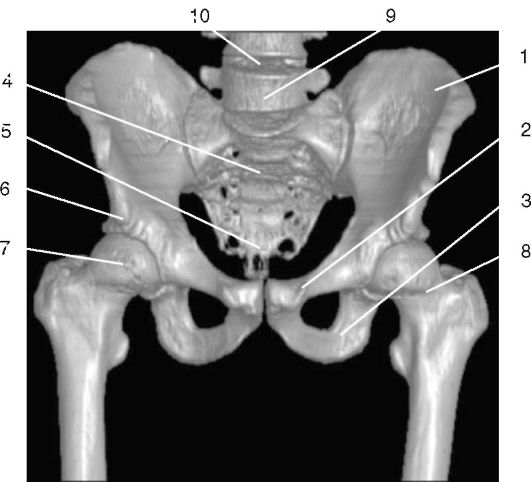
Рис. 3-2. КТ таза. Трехмерная реконструкция:
1 - крыло подвздошной кости; 2 - седалищная кость; 3 - лобковая кость; 4 - крестцовая кость; 5 - копчик; 6 - крыша вертлужной впадины; 7 - головка бедренной кости; 8 - шейка бедренной кости; 9 - тело 5-го поясничного позвонка; 10 - межпозвонковый диск
Рентгенография является одним из основных методов исследования позвоночника. Стандартные проекции при рентгенографии позвоночника - прямая и боковая. В норме позвоночник, представленный 24 позвонками, образует естественные изгибы: кпереди в шейном и поясничном отделах, кзади - в грудном и крестцовом. Эти физиологические отклонения от срединной линии видны на боковых рентгенограммах. Изучение функционального состояния позвоночника проводят путем выполнения рентгеновских снимков в боковой проекции в положении максимального сгибания, максимального разгибания и в среднем положении. Пример рентгенограмм поясничного отдела позвоночника представлен на рис. 3-3.
Обзорные рентгенограммы черепа в прямой и боковой проекциях являются основой для изучения костей мозгового и лицевого черепа (рис. 3-4). Суммация теней костей черепа при рентгеновском иссле-
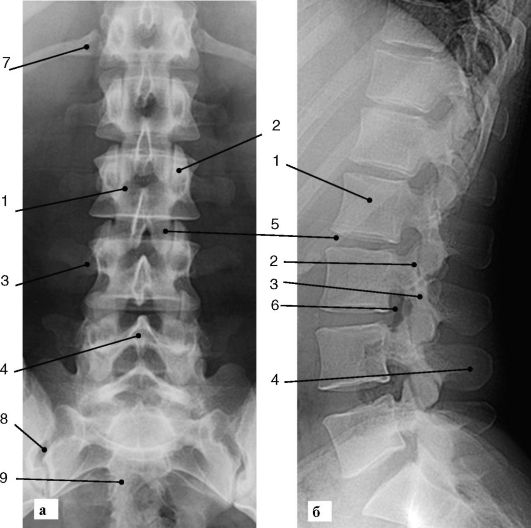
Рис. 3-3. Рентгенограмма поясничного отдела позвоночника в прямой (а) и боковой (б) проекциях:
1 - тело позвонка; 2 - суставной отросток; 3 - поперечный отросток; 4 - остистый отросток; 5 - пространство межпозвонкового диска; 6 - верхняя замыкательная пластинка тела позвонка; 7 - нижняя замыкательная пластинка; 8 - подвздошно-крестцовое сочленение; 9 - крестец
довании затрудняет дифференцирование тканей, но все же удается различать множество анатомических структур. Толщина костей свода невелика - от 0,5 до 1 см. В области теменных и затылочных бугров кости толще, в области височной впадины - тоньше. На фоне ячеистой структуры костей свода в виде линейных просветлений диф-
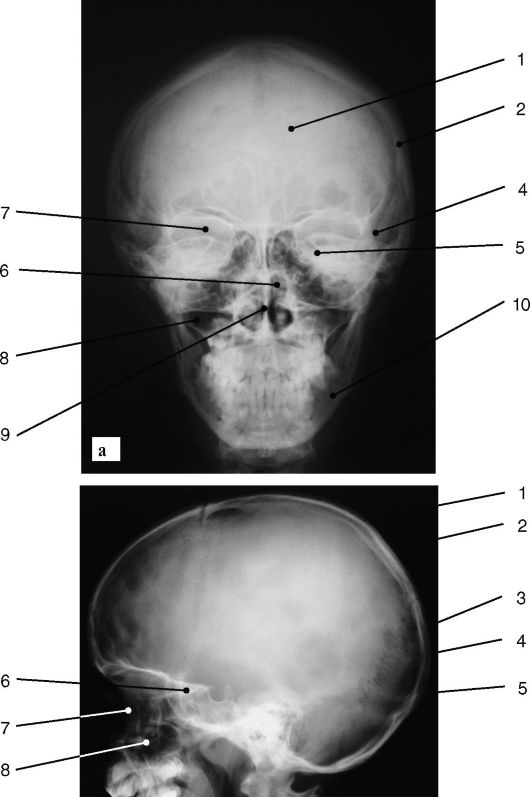
Рис. 3-4. Обзорные рентгенограммы черепа (а - прямая, б - боковая проекции):
1 - лобная кость; 2 - теменная кость; 3 - затылочная кость; 4 - височная кость; 5 - клиновидная кость, 6 - решетчатая кость; 7 - глазница; 8 - верхняя челюсть и верхнечелюстная пазуха; 9 - носовая перегородка; 10 - нижняя челюсть
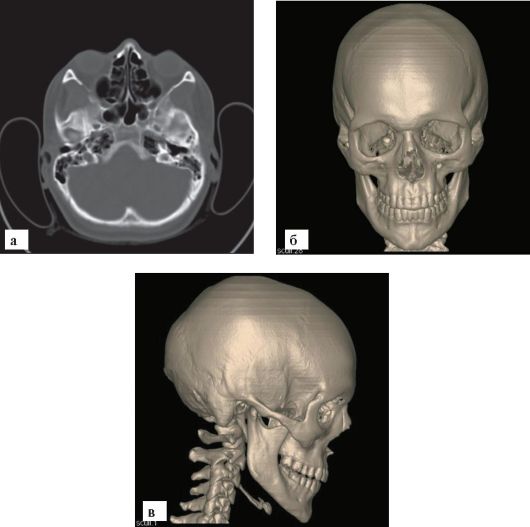
Рис. 3-5. МСКТ черепа:
а - поперечный срез; б - трехмерная реконструкция, вид спереди; в - трехмерная реконструкция, вид сбоку
ференцируются борозды оболочных артерий, каналы и звездчатые разветвления диплоэтических вен и пахионовых грануляций, а также пальцевые вдавления. Отдельные кости черепа соединяются между собой разного вида швами. В черепе ребенка места с неоконченным окостенением называются родничками.
Более широкие возможности для изучения костей черепа представляет КТ. В современных МСКТ фронтальные и сагиттальные срезы реконструируются из набора аксиальных (рис. 3-5). Преимуществом КТ является не только отсутствие суммации теней, но и наличие воз-
можности изучения всех тканей данного уровня, включая вещество головного мозга.
Верхнюю и нижнюю челюсти, височно-нижнечелюстной сустав исследуют с помощью традиционной рентгенографии и на специальных дентальных рентгенодиагностических аппаратах. В специализиро- ванных клиниках к рентгеновскому методу добавляется КТ и МРТ.
Суставы состоят из суставных поверхностей соответствующих костей и хрящевых структур. Последние на рентгенограммах не определяются. Из-за проекционного искажения суставная щель на рентгенограммах шире анатомической. Суставные концы костей четко очерчены и окаймлены плотной замыкающей (субхондральной) пластиной, которая имеет вид плотной тонкой тени. Эта тень является продолжением тени коркового слоя диафиза (рис. 3-6). В специализированных ортопедических клиниках для исследова-
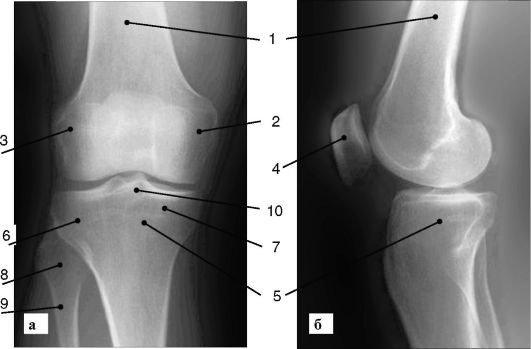
Рис. 3-6. Рентгенограмма коленного сустава (а - передняя; б - боковая проекция):
1 - бедренная кость; 2 - латеральный мыщелок бедренной кости; 3 - медиальный мыщелок бедренной кости; 4 - надколенник; 5 - большеберцовая кость; 6 - латеральный мыщелок большеберцовой кости; 7 - медиальный мыщелок большеберцовой кости; 8 - головка малоберцовой кости; 9 - шейка малоберцовой кости; 10 - межмыщелковое возвышение
ния суставов широко используют МР-томографию и ультразвуковое исследование.
Внедрение МР-томографии позволило значительно улучшить качество исследования суставов. МРТ суставов проводится с исполь- зованием специальных дополнительных катушек и дает изображе-
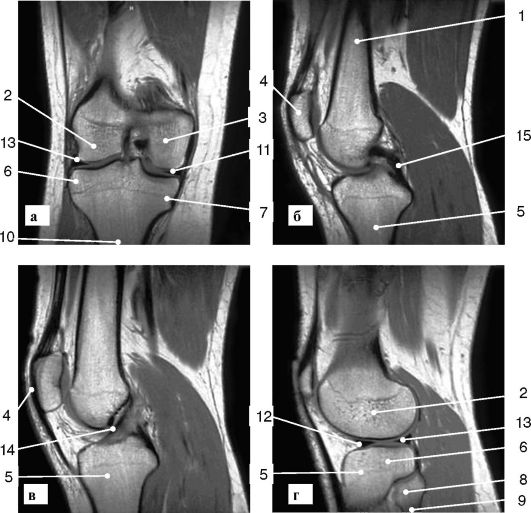
Рис. 3-7. МР-томограмма коленного сустава (а - фронтальный срез; б, в - сагиттальные срезы; г - парасагиттальный срез): 1 - бедренная кость; 2 - латеральный мыщелок бедренной кости; 3 -меди- альный мыщелок бедренной кости; 4 - надколенник; 5 - большеберцовая кость; 6 - латеральный мыщелок большеберцовой кости; 7 - медиальный мыщелок большеберцовой кости; 8 - головка малоберцовой кости; 9 - шейка малоберцовой кости; 10 - межмыщелковое возвышение; 11 - медиальный мениск, передний рог; 12 - латеральный мениск, передний рог; 13 - латеральный мениск, задний рог; 14 - передняя крестообразная связка; 15 - задняя крестообразная связка
ния очень высокого качества. Такое исследование позволяет врачам визуализировать не только окружающие сустав мышцы и связки, но и суставную сумку, покрывающие хрящи, мениски и определять количество жидкости в суставах (рис. 3-7).
УЗИ суставов в настоящее время все активнее внедряется в клиническую практику. Благодаря короткому времени выполнения и безвредности УЗИ его можно проводить не только в специализированных кабинетах. Достоинством метода является также существенный объем получаемой диагностической информации. При УЗИ можно изучать состояние костей, мягких тканей, связок и хрящей (рис. 3-8), визуализировать даже незначительные количества жидкости.
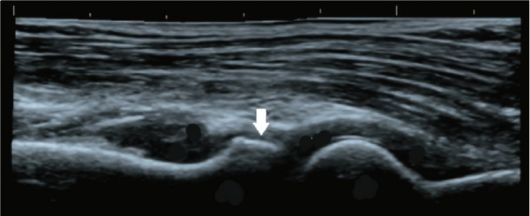
Рис. 3-8. УЗИ локтевого сустава (норма). Стрелкой указана головка лучевой кости
У детей рентгенологическое изображение скелета отличается рядом особенностей. Это связано с наличием росткового хряща и ядер окостенения. Рентгенологическая картина суставов у детей зависит от возраста ребенка. Примером отличий рентгенограмм скелета ребенка от рентгенограммы взрослого человека является снимок костей кисти трехлетнего ребенка
(рис. 3-9).
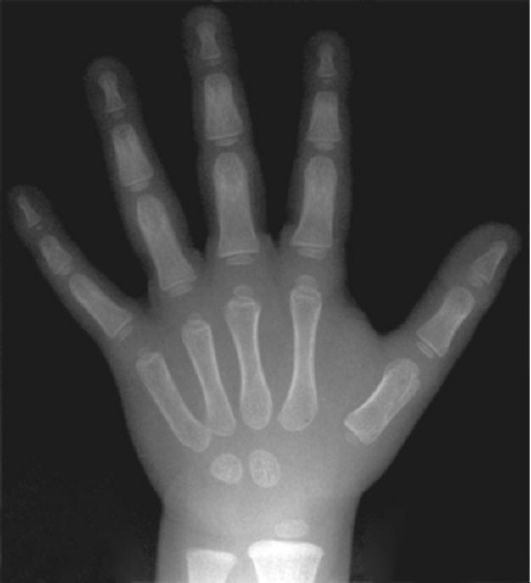
Рис. 3-9. Рентгенограмма кисти 3-лет- него ребенка (норма). Видны широкие зоны роста и ядра окостенения
3.2. СЕМИОТИКА БОЛЕЗНЕЙ КОСТЕЙ
Изучение рентгеносемиотики болезней опорно-двигательной системы всегда должно проводиться на основе точных знаний нормальной анатомии скелетно-мышечной системы. Для правильной интерпретации рентгенограмм при различной костной патологии необходимо четко представлять себе те изменения, которые рентгенолог должен отметить в своем протоколе. На основании совокупности и комбинации признаков таких изменений устанавливается точный диагноз. При анализе рентгенограмм и компьютерных томограмм обращают внимание на следующие признаки изменения костей:
- изменения величины, формы и размеров костей;
- изменение длины (удлинение, укорочение);
- изменение формы (искривление);
- изменение объема;
- утолщение (гиперостоз);
- истончение (атрофия);
- вздутие;
- изменения контуров (наружных и внутренних);
- изменения структуры: остеопороз, остеосклероз, остеодеструкция (замещение патологической тканью), остеолиз (замещение соединительной тканью), остеонекроз, секвестрация (формирование свободных костных фрагментов вследствие разрушения кости);
- периостальные реакции (линейный, солидный, бахромчатый, игольчатый, слоистый периостит). В норме надкостница не видна;
- изменения суставных щелей (сужение, расширение, костный анкилоз, деформация).
Общий анализ рентгенограммы включает в себя оценку методики исследования, проекции, качества снимка. После общей рентгеноа- натомической ориентировки проводится детальное изучение исследуемой кости, а именно: ее положение и взаимоотношение с соседними костями; величина и форма изучаемой кости; контуры наружного и внутреннего кортикальных слоев; состояние внутренней структуры кости. Если на снимке имеется сустав, то изучают форму, контуры и положение суставных концов, оценивают состояние суставной щели и суставных поверхностей, субхондрального слоя костной ткани, костной структуры эпифиза. Если обследуется ребенок, то обращают внимание на наличие и размеры ростковых зон и ядер окостенения.
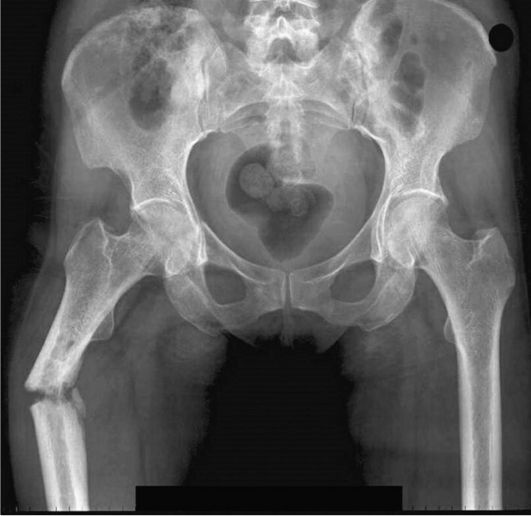
Рис. 3-10. Рентгенограмма. Перелом проксимальной трети правой бедренной кости с угловым смещением отломков
3.3. ПЕРЕЛОМЫ И ВЫВИХИ
Переломы и вывихи являются одной из самых частых причин направления пациентов на лучевое исследование (чаще всего - рент- генографию). Перелом - это нарушение анатомической целостности кости (рис. 3-10). Вывих - смещение суставных поверхностей костей по отношению друг к другу (рис. 3-11).
Рентгенография остается важнейшим методом диагностики переломов и вывихов. К КТ прибегают либо при диагностике переломов в сложных для изучения областях (череп, позвоночник (рис. 3-12), таз, мелкие суставы), либо при обследовании пациентов с политравмой, когда подозреваются, помимо переломов костей, поражения жизненно важных органов (мозг, легкие, печень, селезенка и пр.).
МРТ является информативным методом скрытых (рентгенонегативных) переломов костей, не видимых на рентгенограммах. Кроме
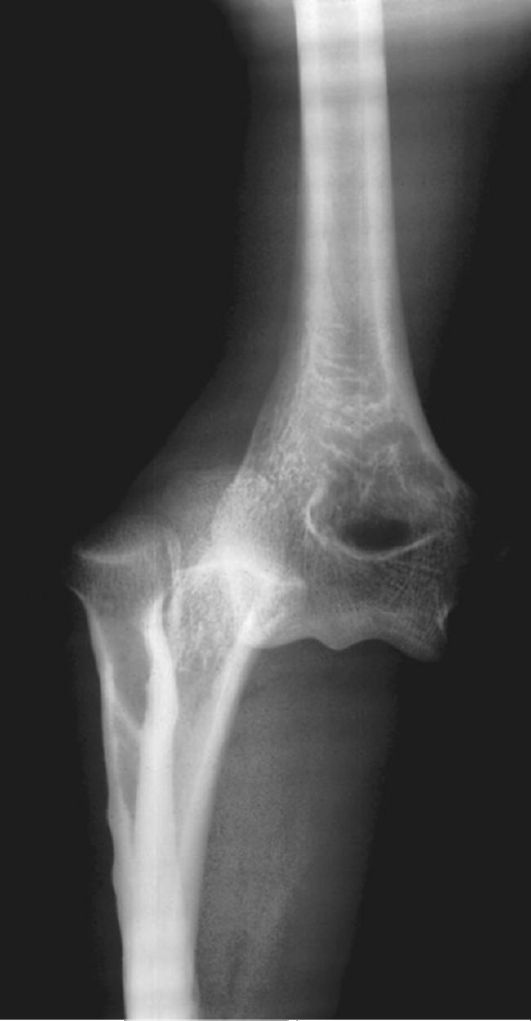
Рис. 3-11. Вывих локтевого сустава
того, этот метод незаменим при выявлении травм связок, менисков (рис. 3-13) и суставного хряща.
Существует несколько простых классификаций переломов. По происхождению их делят на врожденные и приобретенные, по причинам возникновения - на травматические (полученные при падении, ударе, компрессии, ротации) и патологические
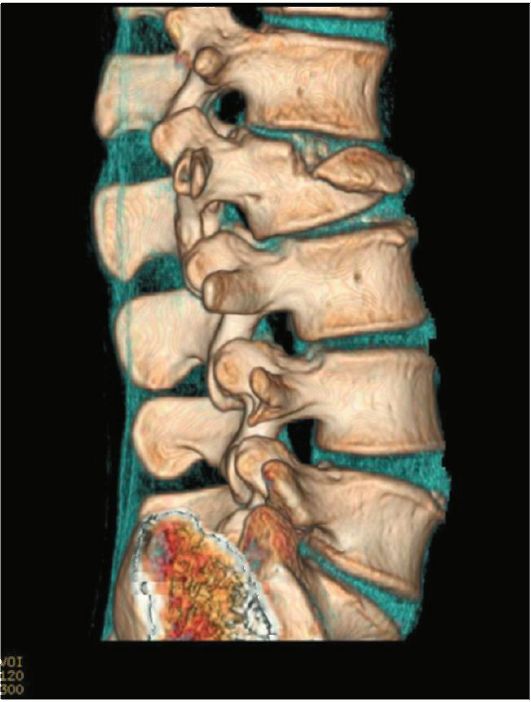
Рис. 3-12. Перелом тела II поясничного позвонка. 3-мерная реконструкция данных МСКТ
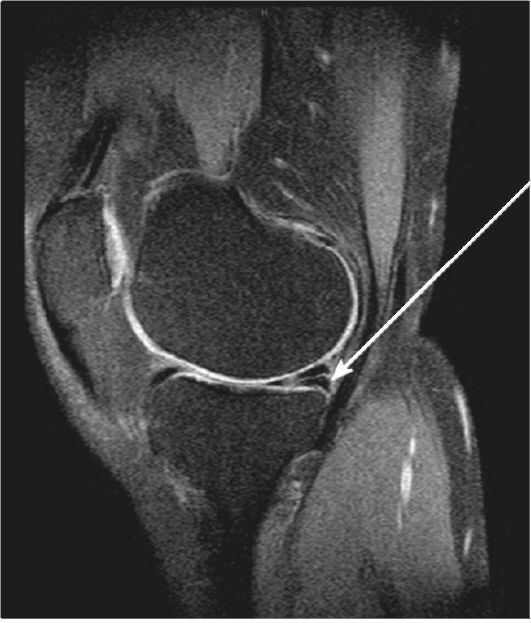
Рис. 3-13. МРТ коленного сустава. Разрыв заднего рога медиального мениска
(их развитие связано с остеопорозом, опухолью, остеомиелитом). По состоянию кожных покровов и слизистых оболочек переломы делят на открытые и закрытые, а по полноте - на полные (линия перелома пересекает всю кость) и неполные (трещины и поднадкостничные переломы по типу «зеленой веточки» у детей).
На основании рентгеновских снимков в описании указываются локализация перелома (диафизарный, метафизарный, эпифизарный, внутрисуставной) и ход линии перелома (переломы поперечные, продольные, косые, винтообразные, оскольчатые, отрывные, вколоченные, компрессионные), а также наличие или отсутствие смещения отломков. При наличии смещения отломков различают смещение по длине (с укорочением или удлинением конечности), угловое и ротационное. По сложности переломы делят на простые, комбинированные (переломы нескольких костей) и сочетанные (с травмой других органов).
Переломы с типичным механизмом травмы и рентгенологической картиной названы по именам авторов, впервые их описавших (например, переломы Монтеджи (рис. 3-14), Галеацци, Смита, Коллиса,
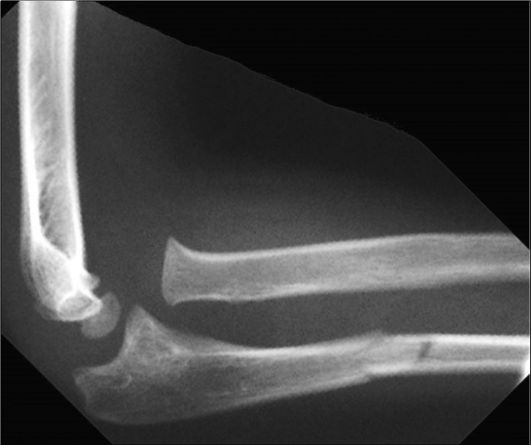
Рис. 3-14. Рентгенограмма при переломе Монтеджи (перелом локтевой кости в проксимальной трети, сопровождающийся вывихом головки лучевой кости)
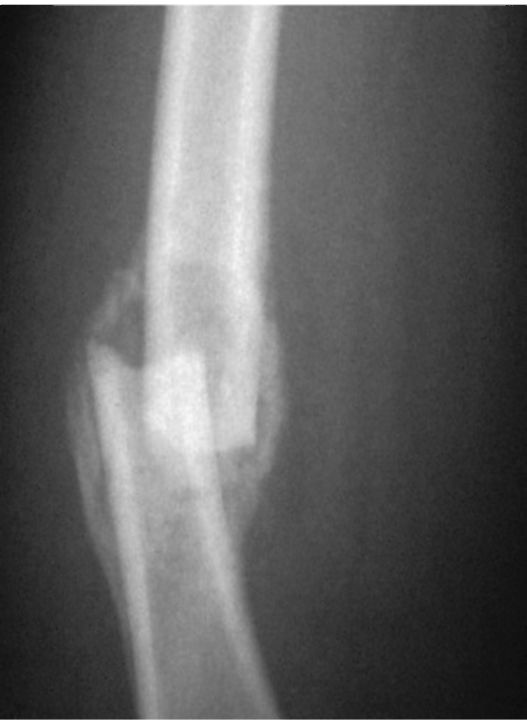
Рис. 3-15. Вторичная костная мозоль (давность 4 недели) при переломе плечевой кости
Беннета, Роланда, Дюпюитрена и пр.). Их детальное изучение и описание приводятся в курсе травматологии и ортопедии.
Рентгенография является важнейшим методом оценки заживления переломов. Процесс заживления перелома рентгенологически проходит четыре стадии. В первой стадии в месте перелома формируются гематома и соединительнотканная мозоль, далее - первичная и вторичная костная мозоль (рис. 3-15), а на последнем этапе происходят окончательное заживление и посттравматическое ремоделирование кости (5-7 месяц).
3.4. АРТРИТЫ И АРТРОЗЫ
Артритами называют воспалительные, а также воспалительнодистрофические болезни суставов. По этиологии выделяют иммун- ные, инфекционные и метаболические артриты. Артрит может быть основным, первичным заболеванием или проявлением системной болезни. Артрозом называют хроническое заболевание суставов дегенеративного характера с первичной дистрофией суставного хряща и последующими реактивно-дегенеративными процессами в эпифизах сочленяющихся костей.
Наиболее часто в клинической практике встречаются ревматоидный артрит, анкилозирующий спондилоартрит (болезнь Бехтерева), инфекционные специфические артриты (гонорейный, туберкулезный, дизентерийный, вирусный и др.), инфекционно-аллергический артрит, псориатический полиартрит, болезнь Рейтера, вторичные артриты при коллагенозах, подагре, аллергических и онкологических заболеваниях и пр.
Рентгенологическими проявлениями артритов и артрозов являются:
- изменения суставной щели и суставных поверхностей (сужение или расширение, деформация, анкилоз);
- изменения субхондральных замыкательных пластин (деструкция, эрозии, склероз, остеопороз);
- появление краевых остеофитов (характерно для артрозов);
- внутрисуставные «мыши», кальцинаты связок, суставной капсулы;
- нарушения функции сустава, вывихи и подвывихи;
- воспалительная реакция параартикулярных мягких тканей. Типичным примером артрита является ревматоидный артрит. При этом заболевании могут поражаться все синовиальные суставы. Наиболее характерным является вовлечение в патологический процесс мелких суставов кистей и лучезапястных суставов. Типичными проявлениями ревматоидного артрита являются эрозии суставных поверхностей (рис. 3-16). Появление эрозий связано с разрушением субхондральной замыкательной пластины и губчатой кости эпифиза сустава. Кроме того, выявляются сужения суставной щели, кистовидные просветления и кисты субхондральной костной ткани, остеопороз и остеосклероз, вывихи и подвывихи суставов. Применение УЗИ и МРТ суставов позволяет выявлять тендиниты и синовииты, поражения суставного хряща и увидеть патологические изменения суставов раньше, чем они становятся видимыми при рентгенографии.
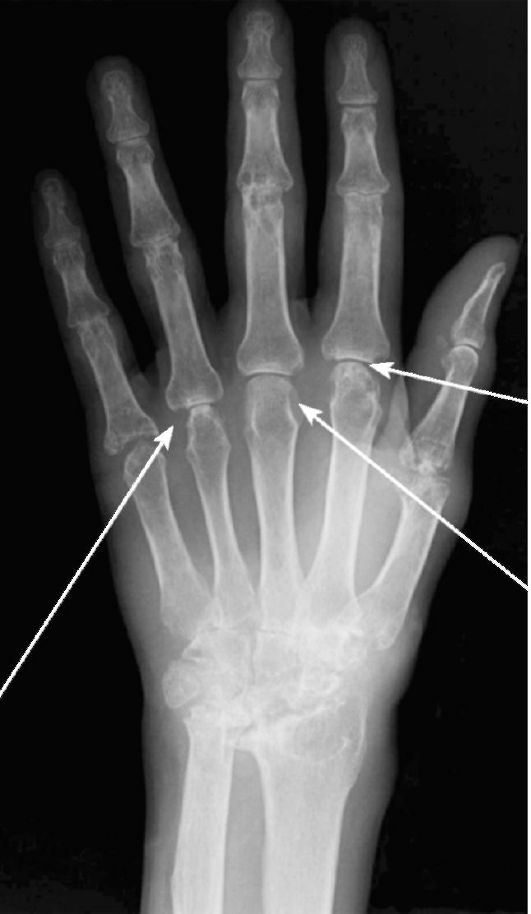
Рис. 3-16. Рентгенограмма кисти при ревматоидном артрите. Видны краевые эрозии суставных поверхностей (стрелки)
При дегенеративном остеоартрозе рентгенография сустава также остается основным методом диагностики. Характерные рентгенологические проявления остеоартроза включают в себя сужение рент- геновской суставной щели (из-за уменьшения объема суставного хряща, субхондральный склероз и остеофиты по краям суставных поверхностей (их формирование происходит в качестве ответной реакции кости на увеличение механической нагрузки). Пример рентгенологических проявлений остеоартроза тазобедренных суставов приведен на рис. 3-17.
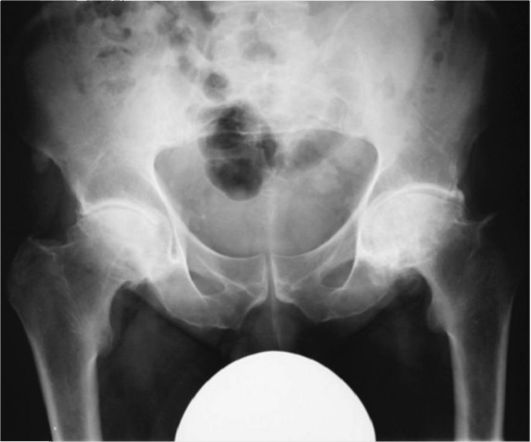
Рис. 3-17. Рентгенограмма. Деформирующий остеоартроз тазобедренных суставов. Видны краевые остеофиты, сужение суставных щелей и субхондральный склероз
3.5. ОПУХОЛИ КОСТЕЙ
Лучевые методы диагностики - рентгенография, МРТ, КТ и сцинтиграфия скелета - играют важнейшую роль в диагностике и стадировании опухолей костей.
Выделяют первичные опухоли остеогенного происхождения доброкачественной природы: остеома, остеоид-остеома, остеоблас- токластома, хондрома, хондробластома, фиброма, доброкачественная хордома и др., и злокачественные, из которых чаще всего встречаются остеогенная саркома, хондросаркома, злокачественная остеобластокластома и хордома. Встречаются также первичные опухоли
скелета неостеогенного происхождения. К доброкачественным неостеогенным опухолям относятся гемангиома, лимфангиома, липома, фиброма, а к злокачественным - опухоль Юинга (часто встречается у детей), ретикулосаркома, липосаркома, фибросаркома.
Большинство злокачественных первичных опухолей костей встречаются у детей и молодых людей. У взрослых часто встре- чаются метастатические (вторичные) опухоли скелета. Так, у мужчин в скелет часто метастазирует рак предстательной железы, а у женщин - рак молочной железы.
Обычно по данным лучевого исследования можно дифференцировать доброкачественные и злокачественные опухоли скелета.
Для доброкачественных опухолей характерны четкая граница между образованием и здоровой костью, медленный рост, отсут- ствие инвазии и метастазирования. Для злокачественных опухолей характерны инфильтративный рост, отсутствие четких границ, реакция надкостницы (периостит), метастазирование. Пример рентгенологического проявления доброкачественной внутрикостной опухоли (энхондромы) представлен на рис. 3-18, а злокачественной (остеосаркомы) - на рис. 3-19.
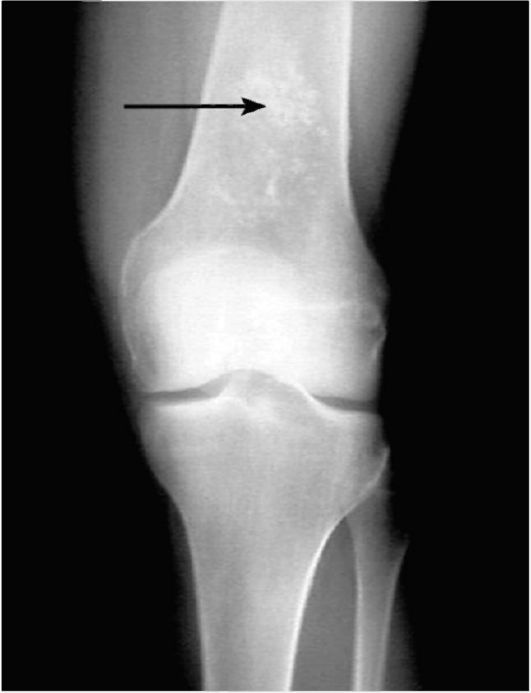
Рис. 3-18. Рентгенограмма. Энхондрома плечевой кости (указана стрелкой)
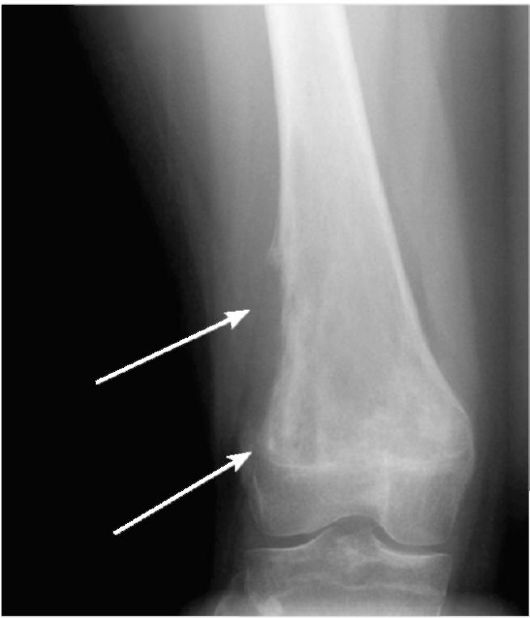
Рис. 3-19. Рентгенограмма. Остеосаркома бедренной кости. Виден очаг деструкции кости, периостит (указан стрелками)
При выявлении множественных поражений костей (чаще всего такая ситуация возникает при поиске скелетных метастазов) велика роль сцинтиграфии скелета (рис. 3-20) и МРТ (рис. 3-21), так как эти методы позволяют выявлять злокачественные поражения костей лучше и на более ранней стадии, чем это делают рентгенографические методы.
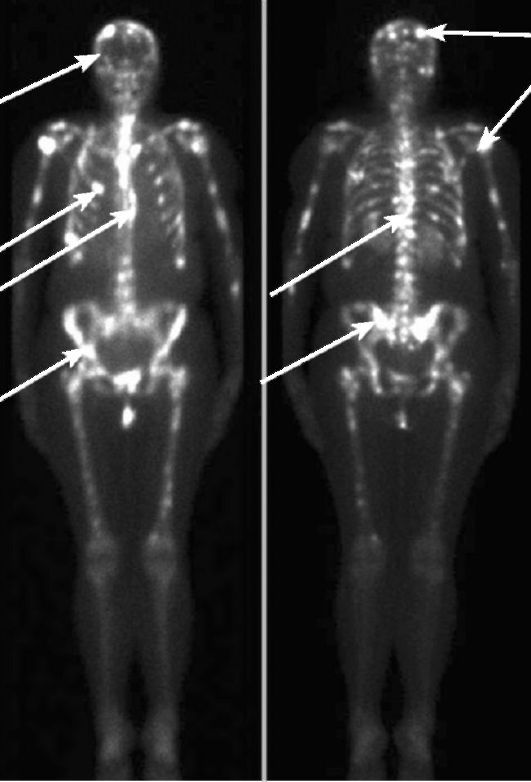
Рис. 3-20. Сцинтиграфия скелета у пациента с метастазами рака предстательной железы в позвоночник (стрелки)
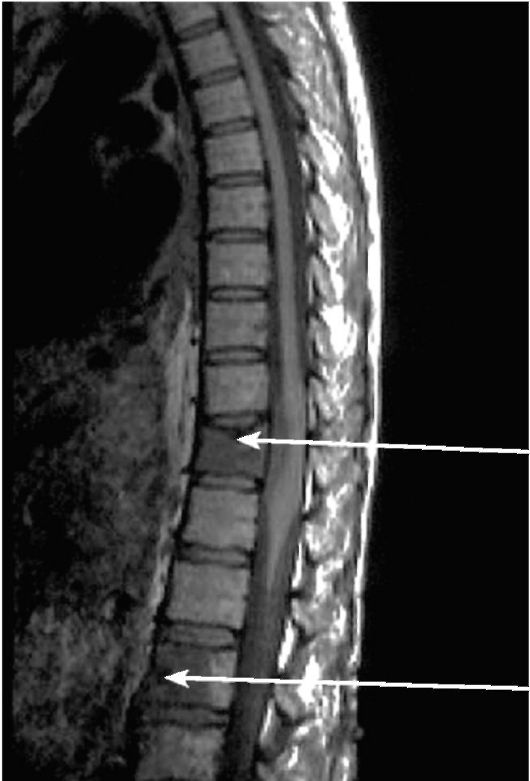
Рис. 3-21. МРТ позвоночника при метастазах рака молочной железы (указаны стрелкой)
Вопросы и задание
1. Можно ли увидеть нормальную надкостницу на ренгеновском снимке?
2. Травматические повреждения каких структур хорошо видны с помощью МРТ?
3. Укажите наиболее частое показание к направлению пациента на сцинтиграфию скелета.