Клинический уход за хирургическими больными. "Уроки доброты": учеб. пособие. - Шевченко А. А. 2007. - 416 с., илл.
|
|
|
|
РАЗДЕЛ 1 ИСТОРИЯ УХОДА. ДЕОНТОЛОГИЯ И ЛИЧНАЯ ГИГИЕНА МЕДПЕРСОНАЛА. ВНУТРИБОЛЬНИЧНАЯ ИНФЕКЦИЯ
Введение
Занятия по уходу за хирургическими больными - необходимый элемент в подготовке высококвалифицированных врачебных кадров. Они предусматривают овладение студентами уже на втором курсе основными приёмами и методами ухода за хирургическими больными.
Как любая наука, уход за больными имеет свою историю, с которой и знакомит данный раздел пособия.
Большое внимание уделяется вопросам деонтологического воспитания будущих врачей. Раскрывается суть личной гигиены медицинских работников хирургического отделения, даётся понятие о внутрибольничной инфекции и её профилактике. Приводятся рекомендации по безопасности при работе медперсонала с биологическими материалами.
Представленные алгоритмы манипуляций способствуют более качественному усвоению материала с точки зрения практического применения.
Примеры ситуационных задач (с подробным решением) содержат типичные ситуации, в которых может оказаться медицинский работник, и позволяют осуществить самоконтроль знаний.
На вопросы тестовых заданий составлены ответы. Тесты используются не только для контроля знаний студентов, но и как способ обучения. Они содержат минимум информации, позволяющей обосновать ответ, и ставят перед студентами вопросы, способствующие развитию клинического мышления.
Методические рекомендации
На изучение данного раздела пособия отводится 4 часа - одно практическое занятие.
Основой для успешного изучения и освоения материала являются предшествующие знания студентов по нормальной анатомии, нормальной физиологии человека и химии.
При подготовке к занятию студент должен:
1) самостоятельно изучить и осмыслить теоретический раздел пособия;
2) проверить усвоение материала с помощью контрольных вопросов;
3) решить ситуационные задачи и сверить их с правильными решениями;
4) решить тестовые задания и проверить их по данным ответам;
5) запомнить последовательность действий в выполнении манипуляций.
На практическом занятии студент закрепляет знания, приобретён- ные самостоятельно (с дополнениями и пояснениями со стороны преподавателя) и формирует практические умения под руководством преподавателя.
В итоге занятия студент должен знать:
1) понятие ухода за хирургическими больными;
2) историю ухода за больными;
3) практическую деонтологию при уходе за хирургическими больными;
4) личную гигиену медицинского персонала хирургического отделения;
5) понятие о внутрибольничной инфекции и её профилактике;
6) правила инфекционной безопасности при работе с биологическими материалами;
7) понятие ятрогении в хирургии;
8) о врачебных ошибках в хирургии.
Студент должен уметь:
1) правильно надевать спецодежду для работы в хирургическом отделении;
2) правильно обрабатывать руки (три уровня);
3) правильно надевать и снимать перчатки;
4) соблюдать инфекционную безопасность при работе с биологическими материалами,
5) общаться с больными согласно профессиональной этике.
Понятие об общем уходе за больными в хирургии
Без надлежащего хождения и смотрения за больными и самый искусный врач мало, или никакого даже, в восстановлении здоровья или отвращения смерти успеха сделать не может.
Х.Ф. Оппель
Уход за больным, или гипургия (hypurgia) от греческого слова помогать, оказывать услугу.
Действия врача и медицинской сестры невозможно разделить на манипуляции по уходу за больным и лечебные процедуры, поскольку многие мероприятия по уходу за больными имеют лечебное значение, а лечебные процедуры служат неотъемлемым компонентом ухода за больными.
Таким образом, уход за хирургическими больными является неотъемлемой частью лечебного процесса и включает:
1.Доброе, чуткое, внимательное, заботливое и бескорыстное отношение к больному.
2.Помощь больному при удовлетворении им основных, жизненных потребностей (еда, питьё, движение, опорожнение кишечника и мочевого пузыря и пр.).
3.Помощь во время болезненного состояния (рвота, кашель, кровотечение, нарушение дыхания и т.д.).
4.Гигиеническое содержание больного и помещения, где он находится (палата, перевязочная), содержание в чистоте постели.
5. Выполнение врачебных назначений.
6. Подготовку больного к выполнению лечебных и диагностических процедур.
7. Подготовку больного к оперативному вмешательству.
8. Уход за больным в операционной.
9. Выхаживание больного в послеоперационном периоде.
10. Организацию досуга больного.
11. Регулирование посещений больного родственниками, сослуживцами и знакомыми.
Особенности ухода за больными хирургического профиля определяются, прежде всего, тем, что больной подвергается хирургической агрессии (общее обезболивание, операция, наличие раны).
История ухода за больными
Начало уходу было положено самим появлением человека на свет. Забота о младенцах и пожилых людях сперва в общинах, а затем в семьях и явилась зародышем существующего ныне ухода за больными, беспомощными людьми.
С возникновением религии помощь больным и страждущим явилась долгом каждого исповедующего христианство. Основными «лекарями» были священники или знахари, а основными «лечебными учреждениями» - храмы.
В церквях эта обязанность лежала на дьяконах и дьяконисах (погречески diakonos - служитель). В число дьяконис нередко вступали лица знатных фамилий и даже царственные особы.
В христианских монастырях создавались богадельни и убежищакельи для больных. Это было милосердие «Богу угодное».
Позднее со II в. эти заведения стали называться больницами, а в странах Европы - госпиталями.
Христиане верили, что спасение в загробной жизни будет зависеть от хорошего обращения друг с другом в этой жизни. Поэтому старались заботиться о бедных, голодных и больных.
Вера в Бога была и организатором помощи страждущим недугами, и мощной психологической поддержкой для тех, кто занимался этой тяжёлой работой.
В это время высоко ценились в обществе целители.
За больными и умирающими ухаживали не только женщины. Во времена крестовых походов (XII в.) появились военизированные медицинские ордена, которые базировались в монастырях, где молодые люди (рыцари) получали знания и обучались умениям оказывать медицинскую помощь. Так, члены ордена святого Лазаря в Иерусалиме посвящали себя уходу за прокажёнными. От названия ордена святого Лазаря произошло название «лазарет».
В Московском государстве в XVII в. были заложены основы государственной медицины и открыты первые больницы (в Москве - 1656; Троице-Сергиеве - 1635; Смоленске - 1656), где помощь больным оказывалась цирюльниками, костоправами и знахарями.
В 1707 г. по указу Петра I состоялось торжественное открытие в Москве первого постоянного военного госпиталя, позже такие госпитали были открыты в Петербурге, Кронштадте и Риге, которые в мирное время обслуживали всех больных.
С 1715 г. в воспитательных домах, созданных специальным указом царя, должны были служить женщины, в обязанности которых входил уход за больными детьми.
В 1722 г. петровский указ предписывал богадельням призревать слепых, увечных, дряхлых, престарелых, не могущих работать. Стали открываться приюты для брошенных младенцев.
Известно, что попытку применения в России женского специализированного труда в госпиталях и лазаретах сделал Пётр I.
Указом от 1722 г. Пётр I повелел в трёх госпиталях - Санкт-Петербургском, Котлинском и Ревельском - иметь «по одной старице и по одной помощнице ей для надзора над бельём и госпитальными работницами».
По специальному указу Синода от 17 июля 1724 г. из псковского Вознесенского монастыря в Ревельский госпиталь была направлена монахиня Августина и её помощница Евпраксия. Они вникали в процесс лечения и ухода за больными, особое внимание уделяли вопросам питания и обеспечения бельём офицеров военного флота, находившихся на лечении в госпитале. Эти женщины нередко вступали в конфликты с администрацией госпиталя по вопросам снабжения и ухода за больными. Командование госпиталя крайне недоброжелательно относилось к работе женщин. Их всячески притесняли, не выдавали денег, ставили в крайне тяжёлые условия жизни.
После смерти Петра I использование женского труда в лечебных учреждениях прекратилось.
В середине XVIII в. женский уход за больными стал осуществляться и в гражданских больницах. Тогда же в России стали известны первые фельдшера. Их тогда называли «рудомётами» или «цирюльниками».
В 1803 г. при воспитательных домах Петербурга и Москвы были учреждены «вдовьи дома», предназначенные для призрения неимущих, увечных и престарелых вдов и жён лиц, состоящих на государственной службе. Прошедшие испытательный срок «сердобольные вдовы» приводились к присяге с вручением знака отличия - золотого креста.
Во время Отечественной войны 1812 г. помощь раненым на добровольных началах оказывали русские женщины. Позднее, в 1818 г., была создана государственная служба сиделок, которые обучались санитарно-гигиеническому уходу за больными и имели штатные должности при больницах.
В 1822 г. главный врач Мариинской больницы для бедных в Москве Х.Ф. Оппель выпустил первое руководство по уходу за больными.
Наибольшие заслуги в организации ухода за больными принадлежат крупнейшему представителю медицины XIX в., учёному, труды которого ещё при его жизни стали достижением мировой медицинской науки - Н.И. Пирогову.
 Н.И. Пирогов
Н.И. Пирогов
По сути дела, Н.И. Пирогов «родил» медицинскую сестру. Его заслуга состоит в том, что он впервые привлёк сестёр милосердия к уходу за ранеными в военных условиях. Ранее уход за ранеными осуществляли фельдшеры-костоправы и солдаты-носильщики войсковых подразделений.
В 1844 г. Н.И. Пирогов на средства благотворительных организаций создал общину сестёр милосердия в Петербурге.
Работа в общине позволила ему высказать в последствии следующую мысль: «Доказано уже опытом, что никто лучше женщин не может сочувствовать страданиям больного, окружать его попечениями неизменными и, так сказать, несвойственными мужчинам».
Медицинских сестёр избирали из числа женщин, носящих в своей душе огонь бескорыстной любви к своему делу и к тем людям, для которых оно делается. Они дежурили возле больных в больницах и на дому. В период Крымской войны (1853-1856) 20 из них под непосредственным руководством Н.И. Пирогова были направлены в район боевых действий, где работали в медпунктах и госпиталях.
Из воспоминаний А.М. Крупской, одной из первых медицинских сестёр, приехавших в осаждённый Севастополь в 1854 г.: «Нас встретил господин Пирогов. Он показал нам, как перевязывать раны и прочие необходимые приёмы ухода за ранеными. Нельзя было не последовать его великому примеру: как родной отец о детях, так он заботился о больных, и пример его человеколюбия, и самопожертвования сильно на всех действовал; все воодушевлялись, видя его; больные, к которым он прикасался, как бы чувствовали облегчение. Солдаты прямо считали Пирогова способным творить чудеса. Однажды на перевязочный пункт несли на носилках солдата без головы; доктор стоял в дверях, махал руками и кричал: «Куда несёте? Ведь видите, что он без головы», «Ничего, ваше благородие, - отвечали солдаты, - голову несут за нами; господин Пирогов как-нибудь привяжет, авось ещё пригодится наш брат-солдат...».
Множеству людей помогла пироговская идея костной пластики. Вероятно, ещё большему числу - его гипсовая повязка, которая многим воинам сохранила руки, ноги и саму жизнь на фронтах во всех странах. Впервые Н.И. Пирогов применил её на войне в Крымскую кампанию 1853-1856 гг., после чего гипсовая повязка быстро завоевала мировое признание и нисколько не утратила своего значения и в наши дни.
Гипсовая повязка - великое дело, особенно на войне. Но это - частность. Н.И. Пирогов совершил полный переворот во всём, что касается помощи раненым. Он создал целую отрасль науки - военнополевую хирургию, разработал научные методы транспортировки и лечения раненых во время войны.
«Война - есть травматическая эпидемия» - это определение Пирогова вошло во всю мировую медицинскую литературу и стало классическим, как стала классической система распределения раненых по степени полученных ими повреждений, которую Пирогов впервые ввёл в русской армии и которая сразу же была принята во всех армиях Европы.
Всё связанное с военной медициной - не плод пироговских умозаключений; Николай Иванович Пирогов был участником четырёх войн: Кавказской экспедиции 1847 г., Крымской войны 1853-1856 гг., франко-прусской 1870-1871 гг. и русско-турецкой 1877-1878 гг. Его книги «Отчёт о путешествии по Кавказу» и «Севастопольские письма и воспоминания» - это рассказ о трагической эпопее, через которую прошёл великий хирург и великий человеколюбец.
Н.И. Пирогов тяжело переживал гибель больных после простых операций. Ещё не зная о существовании микробов, он высказывал мысль о том, что заражение ран вызывается «миазмами», которые передаются через инструменты, руки хирургов, перевязочный материал, постельное бельё и воздух госпиталей.
Наряду с другими мероприятиями он указывал на необходимость улучшения общего состояния раненых, придавая особое значение диете и чистому воздуху.
Позднее уход за больными целиком взяли на себя женские общины - неиссякаемый источник добра, любви, терпения и сострадания к больным, раненым, престарелым, немощным, беспомощным людям.
В 1867 г. было создано Общество попечения о раненых и больных, в дальнейшем переименованное в Российское общество Красного Креста, основной задачей которого была подготовка сестёр милосердия.
В 1897 г. Русское общество Красного Креста учредило в Петербурге институт братьев милосердия, существовавший до 1917 г., целью которого была подготовка мужского персонала по уходу за больными и ранеными.
В 1914 г. с первых же дней объявления Второй мировой войны все находившиеся в России женщины дома Романовых принялись за организацию лазаретов, санитарных поездов, приютов и мастерских для увеченных воинов, помощи семьям солдат. Когда началась война, императрица Александра Фёдоровна вместе со старшими дочерьми
 Ф. Найтингейл
Ф. Найтингейл
Ольгой и Татьяной прошли кратковременные курсы ухода за ранеными. Простыми сёстрами милосердия они ежедневно трудились в царско-сельском лазарете.
После Октябрьской революции подготовкой медсестёр занимались школы, открытые в 1920 г., которые позднее были преобразованы в медицинские техникумы.
Огромная заслуга в организации ухода за больными принадлежит и английской сестре милосердия Флоранс Найтингейл.
Основам ухода за больными она училась в монастыре св. Винсента де Поля в Париже.
Во время Крымской войны с 38 помощниками она наладила полевое обслуживание раненых в английской армии, что резко сократило смертность в лазаретах.
В 1860 г. Ф. Найтингейл организовала первую в мире школу мед- сестёр в госпитале Сент-Томас (Лондон).
Ф. Найтингейл приводила в жизнь идею о том, что «сестра милосердия должна иметь тройную квалификацию: - сердечную - для понимания больных; - научную - для понимания болезни; - техническую - для ухода за больными».
Обучая сестринскому делу, Ф. Найтингейл впервые выделила две главные области этой профессии - уход за здоровыми и уход за больными. Уход за здоровыми определялся, как «поддержание у здорового человека состояния, при котором нет болезней». Уход за больными раскрывался ею, как «способность помогать жить человеку, страдающему от болезней», т.е. не просто выжить, а жить как можно более полноценной жизнью, приносящей удовлетворение. Она утверждала, что «оба вида сестринской помощи призваны привести человека в наилучшее состояние восстановления здоровья или предотвращения и излечения болезни».
Человечество высоко оценило заслуги этого великолепного человека, знаменитой сестры милосердия. В 1912 г. Лига Международного Красного Креста учредила медаль имени Найтингейл, как высшую награду медсёстрам, отличившимся при уходе за больными и ранеными.
Среди награждённых этой медалью - 19 советских медсестёр и санинструкторов, участвовавших в Великой Отечественной войне. Они, не щадя собственной жизни, вынесли с поля боя сотни раненых и оказали им первую помощь.
Сестринский процесс в хирургической практике
Одним из основных понятий сестринского дела является сестринский процесс.
Сестринский процесс - метод организации и оказания сестринской помощи, которая включает в себя больного и сестру как взаимодействующих лиц.
Цели сестринского процесса
1. Определение конкретных потребностей больного в уходе перед, во время и после операции.
2. Выделение приоритетных проблем по уходу:
• проблемы безопасности (операционной, инфекционной, социокультурной, психологической);
• проблемы, связанные с болью, временным или стойким нарушением функций органов и систем (с обязательным изменением схемы его тела);
• проблемы, связанные с операционным стрессом и тревожностью;
• проблемы, связанные с сохранением достоинства, так как ни в одной другой области медицины больной не оказывается столь беззащитным и уязвимым, как во время операции.
3. Прогнозирование последствий ухода, определение сроков восстановления после операции.
4. Применение сестринской стратегии, направленной на удовлетворение нужд больного с учётом особенностей конкретной хирургической патологии.
5. Оценка эффективности проведённой сестрой работы и её профессионализма.
6. Гарантия качества оказанной помощи.
Организационная структура сестринского процесса состоит из пяти основных этапов:
1. Сестринское обследование больного включает данные:
√ субъективные - предположения больного о состоянии своего здоровья (чувства и эмоции, выраженные словами мимикой, жестами);
√ объективные - наблюдения и данные, полученные сестрой. Источниками данных могут быть сами больные, члены их семьи, а также медицинские документы (история болезни, амбулаторная карта).
2. Диагностирование состояния больного, которое основано не на распознавании болезней, а на определении потребностей его и выявлении проблем (ограниченность самообслуживания, нарушения сна, отдыха, питания, боль, эмоциональная неустойчивость и т.д.).
Во время установления сестринского диагноза принимаются во внимание физические, психологические и интеллектуальные данные.
3. Планирование помощи, направленной на удовлетворение выявленных потребностей (проблем), связанных с состоянием здоровья больного. Цель планирования - предупредить, облегчить, уменьшить или свести до минимума трудности, возникающие у больного при его активном участии в этом процессе.
План должен включать кратковременные и долговременные цели.
4. Выполнение плана необходимых сестринских вмешательств, который включает помощь при болезни, в профилактике и укреплении здоровья. Выделяют три вида сестринского вмешательства:
√ зависимое - по назначению врача должны использоваться знания и навыки сестры (постановка очистительной клизмы, подготовка к операции и т.д.);
√ независимое - действия сестры регулируются каким-либо правовым актом (закон о сестринской деятельности, инструкции и т.д.);
√ взаимозависимое - деятельность медсестры осуществляется совместно с какими-либо специалистами (работа в бригаде хирургической, анестезиологической, реанимационной и т.д.).
5. Оценка полученных результатов с их коррекцией в случае необходимости. Оценка включает:
√ реакцию больного на вмешательство;
√ мнение больного;
√ достижение поставленных целей;
√ качество оказанной помощи в соответствии с определёнными стандартами.
Практическая деонтология ухода за хирургическими больными
Термин «деонтология» (от греч. deontos - должный), т.е. учение о должном поведении, поступках, образе действия, связано с именем английского священника Бентама, вкладывавшего в это понятие религиозно-нравственный смысл.
В советскую медицинскую науку этот термин был введён в 40-х годах XX в. профессором-онкологом Н.Н. Петровым. Он использовал этот термин, чтобы обозначить область медицинской практики - врачебную этику, которая в России была «отменена» после переворота 1917 г. за её связь с религиозной культурой.
Н.Н. Петров писал: «Основная задача всякой медицинской деонтологии лежит в том, чтобы постоянно напоминать медицинским работникам, что медицина должна служить пользе больных людей, а не больные люди - пользе медицины. На первый взгляд, такие напоминания просто
излишни - до такой степени дело ясно само собой. Однако опыт показывает, что подобные напоминания важны не только в медицине, но и во всех отраслях человеческой деятельности, ибо любые специалисты слишком легко и часто переоценивают роль своей специальности, забывая тех, кому она должна служить».
В 800-х годах до нашей эры древнеиндийский врач Чарака сформулировал тезисы врачебной этики. Вот некоторые из них:
- « Чтобы стать врачом, нужно не только много лет получать знания из уст учителя, но и воспитывать в себе определённые свойства ума и характера. Будущий врач должен, не щадя своих сил, тщательно изучать все стороны медицины, так чтобы народ называл его подателем жизни».
- «Идя к больному, успокой свои мысли и чувства, будь добр и человечен и не ищи в своём труде выгоды, обладая симпатией к больному, ощущай радость от его выздоровления и стремись лечить даже своих врагов - эти качества определяют поведение врача, пусть гуманность станет твоей религией. Больной может сомневаться в своих родственниках, сыновьях и даже родителях, но он должен верить врачу, поэтому относись к нему лучше, чем его дети и родители». Прошли столетия, наша наука стала неузнаваемой, но, тем не менее,
практическая медицина и поныне сохраняет присущие ей с рождения элементы искусства. Это не только и не столько искусство тончайших микрохирургических операций, сколько искусство задушевного общения врача с больным, когда в сердце больного человека пробуждается вера во врача и надежда на выздоровление.
Иными словами, чтобы достичь успеха в выхаживании и помощи больным, необходимо понравиться больному, завоевать его доверие и, если хотите, даже, чтобы он немножко влюбился в вас.
Поэтому поведению медперсонала, его одежде, внешнему виду в хирургическом отделении уделяется особое внимание, так как это имеет не меньшее значение, чем объём профессиональных знаний и навыков.
Медицинский халат и шапочка являются специальной одеждой, изолирующей одежду и волосы персонала. Они должны быть чистыми, аккуратными, выглаженными (рис. 1.1). Режим хирургических отделений также требует наличие соответствующей сменной обуви (лучше кожаной).
Выражение лица должно быть спокойным, добрым, внимательным, заботливым, с чувством сопереживания. Следует помнить, что от больного не ускользают ни слова, ни тон, каким они были сказаны, ни мимика и жест медсестры или врача. Как говорил М.Я. Мудров: «Исследуя больного, помни, что в это время больной исследует тебя».
 Рис. 1.1. Внешний вид медицинского персонала.
Рис. 1.1. Внешний вид медицинского персонала.
 Рис. 1.2. Несоответствие внешнего вида медицинского персонала.
Рис. 1.2. Несоответствие внешнего вида медицинского персонала.
Руки медперсонала должны быть всегда чистыми, тёплыми, ласковыми, умелыми, нежными.
Недопустимы у персонала длинные и накрашенные ногти, избыток косметики и бижутерии, небрежность в одежде (рис. 1.2). Косметика у медперсонала должна быть умеренная: дневная, без излишеств, чтобы не раздражать больных. Духами и дезодорантами следует пользоваться в умеренных количествах. Идя на службу, желательно не употреблять в пищу резко пахнущих продуктов (лук, чеснок).
На больного благотворное влияние оказывает обращение к нему по имени и отчеству.
Необходимо уметь хранить медицинскую тайну. Это касается истории болезни и результатов анализов. Врач обязан помочь ухаживающему персоналу выбрать тактичные, спокойные ответы с рекомендацией адресоваться к лечащему врачу.
При выполнении больному той или иной манипуляции медперсонал не должен вести между собой разговоры на отвлечённые темы - это снижает его авторитет.
Давать сведения о больном по телефону нельзя. Сведения о больных близкие родственники получают у лечащего врача в определён- ные дни и часы.
Медицинский персонал при оказании помощи больным не должен проявлять брезгливость, как подчёркивал Н.Н. Петров: «Хирургия для больных, а не больные для хирургии».
Одним из важных показателей качества ухода за больным является быстрая реакция медперсонала на зов больного. Как отмечал Н.Н. Петров: «Идеалом большой хирургии является работа с действительно полным устранением не только физической боли, но и всякого душевного волнения больного».
Выполнять свои обязанности ухаживающему персоналу нужно не только правильно и своевременно, но и сознательно. Нужно знать действие лекарств, влияние лечебных процедур на больных.
В медицине нет мелочей. Всё, что назначается больному, должно приносить пользу, ошибка же или техническая погрешность в выполнении назначений может иметь тяжёлые последствия для больного, а иногда даже быть причиной его смерти. Как советовал Н.Н. Петров: «Делай и советуй делать больному только такую операцию, на которую ты согласился бы при наличной обстановке для самого себя или для самого близкого тебе человека».
Доброжелательное отношение к больному не должно переходить в фамильярность. Большое значение для установления нужного контакта с больным имеют проявление внимания к его интересам, вовремя сказанная шутка.
Качество ухода за больными в значительной степени зависит от правильного взаимоотношения врача, медсестры и младшего медперсонала. Отношения друг к другу должны быть вежливыми, деловыми, спокойными, тактичными.
Узкая специализация и техникофикация медицины при несоблюдении правил медицинской деонтологии могут вызвать известную не- удовлетворённость больного, который за техническими средствами и множеством консультантов иногда не видит своего лечащего врача и не может поделиться с ним своими сомнениями и переживаниями.
Потребность больного в чутком и внимательном отношении врача, в его добром слове, вселяющем надежду, со временем не уменьшилась, а как бы обострилась в наш «технический век». Об этом очень хорошо сказал Антуан де Сент-Экзюпери: «Я верю... что настанет день, когда больной неизвестно чем человек отдастся в руки физиков. Не спрашивая его ни о чём, эти физики возьмут у него кровь, выведут какие-то постоянные, перемножат их одна на другую. Затем, сверившись с таблицей логарифмов, они вылечат его одной единственной пилюлей. И всё же. если я заболею, то обращусь к какому-нибудь старому. врачу. Он взглянет на меня уголком глаза, пощупает мне живот, приложит к лопаткам... носовой платок и выслушает меня. Он кашлянёт, раскурит свою трубку, потрёт подбородок - и улыбнётся мне, чтобы лучше утолить мою боль... Разумеется, я восхищаюсь Наукой. Но я восхищаюсь и Мудростью... Единственная настоящая роскошь - это роскошь человеческого общения».
 Хирургия
постепенно раскрывает свои тайны, но зато делает врача-хирурга самым
счастливым на земле, так как благодаря ей хирург даёт вторую жизнь
тяжелобольному человеку.
Хирургия
постепенно раскрывает свои тайны, но зато делает врача-хирурга самым
счастливым на земле, так как благодаря ей хирург даёт вторую жизнь
тяжелобольному человеку.
В. А. Журавлёв
 Валентин Андреевич Журав- лёв - выдающийся российский хирург, педагог, научный и общественный деятель XX-XXI вв.
Валентин Андреевич Журав- лёв - выдающийся российский хирург, педагог, научный и общественный деятель XX-XXI вв.
Журавлёв является основателем Кировской государственной медицинской академии. Валентин Андреевич - талантливый хирург, милосердный доктор, замечательный человек, который всю жизнь трудится во благо больных и здоровых. Простой, добрый, внимательный, отзывчивый он всегда готов прийти на помощь.
Родился Валентин Андреевич 23 октября 1931 г. в Кировской области в трудолюбивой и дружной крестьянской семье. Детство В.А. Журавлёва протекало в трудные годы Второй мировой войны. Самые первые уроки доброты, бескорыстия, милосердия и взаимопомощи он получил в семье от своих родителей, добрых, простых, честных и отзывчивых людей.
Врачом Валентин Андреевич решил стать ещё в детстве, когда во время тяжёлой болезни лежал в гипсовой кроватке в больнице города Кирова.
После окончания средней школы исполнилась мечта Валентина Андреевича: он поступил в Горьковский медицинский институт им. Кирова. Во время учёбы приходилось подрабатывать, так как стипендии не хватало, а помощь из дома была небольшая. Работал грузчиком на пристани, а затем фельдшером на станции скорой помощи.
С первых дней учёбы в институте Валентин Андреевич мечтал стать хирургом. Первым его учителем хирургии был знаменитый Давид Львович Пиковский, который обратил внимание на любознательного студента, привлёк его к научной работе и позднее предложил аспирантуру на кафедре академика Б.А. Королёва.
Дорога к хирургии оказалась очень длинной и тернистой. «Не каждому она отвечает взаимностью: лишь тот достигает цели, кто очень много уделяет ей внимания. Хирургия постепенно раскрывает свои тайны, но зато делает врача-хирурга самым счастливым на земле, так как благодаря ей хирург даёт вторую жизнь тяжелобольному человеку. Недаром выздоравливающие пациенты часто называют хирурга вторым отцом или родным братом. Только ради этого стоило учиться, работать и жить», - из воспоминаний В.А. Журавлёва.
Получив диплом врача с отличием, он по распределению поехал в воинскую строительную часть Иркутской области, где отслужил врачом три года. Солдаты части любили его за доброту и милосердие. Во время службы он также работал в городе Ангарске врачом-хирургом.
В 1961 г. с женой Ниной Тимофеевной вернулся в Киров.
Валентин Андреевич успешно поступил в аспирантуру по специальности «Хирургия» в кировском филиале Ленинградского НИИ гематологии и переливания крови.
Под руководством профессора Н.С. Епифанова в 1964 г. В.А. Жу- равлёв успешно защитил кандидатскую диссертацию, посвящённую лечению портальной гипертензии, а затем стал старшим научным сотрудником патофизиологической клиники, где занимался серьёзной экспериментальной работой по хирургии печени, которая легла в основу будущей докторской диссертации.
Позднее Валентин Андреевич скажет: «Наука не любит ленивых, самоуверенных, самодовольных. Это тяжёлая работа с полной самоотдачей, на всю жизнь. Здесь нет выходных, отпусков, перерывов, для того, чтобы передохнуть».
Через пять лет, в 1969 г., В.А. Журавлёв возглавил хирургическую клинику КНИИГиПК, в это время он был уже известным хирургомгепатологом.
Появились первые ученики, которые под его руководством защитили кандидатские диссертации.
В 1971 г. В.А. Журавлёв успешно защитил докторскую диссертацию на тему «Методы резекции и показания к ней при очаговых поражениях печени».
В 1978 г. профессор В.А. Журавлёв стал директором КНИИГиПК и продолжал работать руководителем хирургической клиники.
Благодаря личной инициативе, авторитету и личным связям со строительными организациями под руководством Журавлёва была построена гематологическая клиника - современное 8-этажное здание.
В 1983 г. под руководством В.А. Журавлёва был создан Кировский зональный центр хирургии печени, который практически стал всесоюзным центром оказания хирургической помощи больным с тяжё- лыми, «неоперабельными» заболеваниями печени.
Валентин Андреевич в своей клинике оперировал тяжёлых больных из многих регионов страны. И надо отметить, что он никогда ни одному больному не отказал в помощи, даже больным, которым уже было отказано в Ленинграде и Москве. Он всеми силами старался помочь таким пациентам: проводил серьёзные, длительные и многоэтапные операции, стараясь хотя бы облегчить их состояние и продлить жизнь.
Не считаясь со своим личным временем, в праздники, выходные Валентин Андреевич обязательно осматривал и контролировал больных после операции. Они отвечали ему взаимностью, боготворили его, верили каждому его слову и строго выполняли все назначения с надеждой на выздоровление.
Несколько строк из писем спасённых и благодарных больных.
«Здравствуйте, Валентин Андреевич!
Пишет Вам Ваша пациентка, Галя Панова, из города Первоуральска. Хоть и прошло 8 лет после моей операции, но я всегда помню и помнить буду своего спасителя. Это Вас я должна благодарить за эти 8 лет своей жизни.
Мои первые годы жизни - это как первые робкие шаги ребёнка. Трудно бывает поверить, что будешь жить, когда одной ногой уже стоишь в могиле, когда обречённо говоришь матери, где тебя похоронить и в каком платье положить в гроб. Всё осталось позади благодаря Вашему отзывчивому, чуткому сердцу. Человека, который бы так был предан своей работе, можно встретить только раз в жизни! За свои 8 лет жизни такого человека больше не встречала».
«Уважаемый, Валентин Андреевич!
Я преклоняюсь перед Вашим мужеством, трудолюбием. Я считала себя, а оно так и было, обречённой. Спасибо Вам за доброту, за
ежедневную опеку. Последнее время я заметила за собой, что «ревную» Вас к другим больным. Вот такая я эгоистка.
Спасибо Вам за такую операцию, за жизнь, за солнце, за небо.
Сто лет жизни Вам, дорогой Валентин Андреевич! К миллионам роз присоединяю и свой букет.
До свиданья! Ваша больная Галяутдинова М.Д».
Внешне Валентин Андреевич всегда подтянут, опрятен, аккуратен, без напыщенности и лоска; среднего роста, крепкого телосложения - представительный, импозантный мужчина. Добрые, внимательные глаза на мужественном лице смотрят на собеседника подбадривающие и с пониманием, что позволяет тому чувствовать себя самодостаточно.
А каков Валентин Андреевич в операционной! Оперирует он по «профессорски»: с достоинством, неторопливо, осторожно и тщательно; к органам и тканям относится нежно и бережно. Вежливый и уважительный с членами операционной бригады, он, несмотря на «высоту своего полёта», прислушивается к мнению участников операции, чем ещё больше покоряет коллег по «цеху».
Удивительно, но факт: Валентин Андреевич Журавлёв мог оперировать 10-14 часов подряд, не отлучаясь по надобностям, тогда как остальные члены операционной бригады (гораздо моложе его) просились у него отлучиться (конечно, с юмором). Кстати, с юмором у Валентина Андреевича также всё в порядке: он понимает, ценит, любит юмор и сам не прочь пошутить.
За время работы в клинике у Валентина Андреевича накопился огромный опыт лечения тяжёлых больных. Было написано и опубликовано более 100 работ, и он стал известным хирургом-гепатологом не только в России. Серьёзная работа была выполнена и по хирургическому лечению больных с заболеванием крови. Одновременно осваивались операции на пищеводе, поджелудочной железе и др.
Наиболее выдающимся достижением профессора В.А. Журавлёва является разработка и успешная многолетняя апробация методов больших и предельно больших резекций при очаговых заболеваниях печени. Именно за этот уникальный метод учёный был удостоен Государственной премии РФ.
В 1986 г. вышла первая монография профессора Журавлёва - «Большие и предельно большие резекции печени». Она быстро ра-
зошлась среди хирургов, осваивающих эти операции. «Мне кажется, что, выпустив эту книгу, я сделал доброе дело: значительно сократил для молодых хирургов сроки освоения этих сложных операций с наименьшим числом осложнений».
Другим важным направлением многогранной научной деятельности профессора В.А. Журавлёва являются научные исследования в области гематологии и хирургической трансфузиологии.
В успешных защитах кандидатских и докторских диссертаций сотрудниками есть заслуга Валентина Андреевича и как ректора КГМА, и как научного руководителя. Под руководством известного учёного защищены восемь докторских и тридцать семь кандидатских диссертаций.
В 1987 г. В.А. Журавлёву первым секретарём обкома КПСС города Кирова В.А. Бакатиным было поручено основать и открыть медицинский институт в Вятке. С этой сложной задачей Валентин Андреевич справился блестяще: применил все свои знания, авторитет и организаторские способности.
1 сентября 1987 г. был открыт филиал Пермского государственного медицинского института в городе Кирове, и первым её ректором стал Валентин Андреевич Журавлёв. Более 300 абитуриентов были зачислены на лечебный и педиатрический факультеты.
Какие бы высокие посты ни занимал Валентин Андреевич, он всегда был доступен, доброжелателен, демократичен для всех, независимо от рангов и регалий. Двери его кабинетов как директора НИИГиПК и ректора КГМА всегда были открыты для всех, невзирая на часы приёма. Бывало, что Валентин Андреевич выходил в приёмную сам и говорил: «Ну что, кто ещё ко мне?». Этот замечательный человек всегда давал почувствовать окружающим их значимость.
Под его руководством КГМИ превратился в КГМА, отвечающую всем требованиям высшей школы.
Первой супругой Валентина Андреевича была Нина Тимофеевна, с которой он прошёл большую часть жизненного пути и которой обязан своими успехами в науке и работе, так как она во всём этом принимала самое деятельное участие, поддерживала его всегда и во всём - что называется, «и в радости, и в горе».
Нина Тимофеевнаимелаблестящее университетское образование, хорошо разбиралась в музыке, живописи и литературе. Они родили и воспитали замечательную дочь Елену, которая пошла по стопам отца и стала врачом.
Елена Валентиновна, прекрасный, добрый, отзывчивый, бескорыстный человек. Она воспитала замечательную дочь Катю. Много внимания, теплоты и заботы уделял Валентин Андреевич маленькой внучке. Сейчас Катя красивая молодая девушка, которая с успехом окончила юридическую академию, вышла замуж и воспитывает сына - правнука Валентина Андреевича.
После смерти Нины Тимофеевны Валентин Андреевич женился во второй раз. В новой семье у Валентина Андреевича растёт сын, которому он отдаёт всю любовь и внимание.
В 2002 г. В.А. Журавлев ушёл с поста ректора КГМА и возглавил кафедру хирургических болезней на факультете института постдипломного образования.
Он по-прежнему полон энергии и интереса к хирургии и педагогической деятельности, оперирует больных с заболеваниями печени; с радостью делится огромным опытом с молодыми и не очень молодыми докторами; пишет умные книжки по хирургии, статьи, воспоминания; принимает участие в международных форумах, посвящён- ных проблемам хирургии печени.
К всеобщей радости, в День рождения Кировской государственной медицинской академии, 2 апреля 2005 г, Валентину Андреевичу Журавлёву заслуженно было присвоено звание Почётного ректора академии.
23 октября 2006 г. вся прогрессивная общественность Вятского края отмечала 75-летний юбилей Валентина Андреевича. Самый знаменитый доктор Вятки с достоинством и радостью принимал многочисленные поздравления от родных, друзей, коллег, учеников и спасённых им больных.
В апреле 2007 г. «детище» Валентина Андреевича, Кировская государственная медицинская академия, отметила свой 20-летний юбилей. Она заняла достойное место среди вузов страны. Её выпускники прославляют свою «Alma mater» профессиональным, бескорыстным трудом и милосердием. На праздновании юбилея академии Валентину Андреевичу был вручён золотой знак отличия ? 1 Кировской ГМА.
«Спасибо!» - говорят Вам, Валентин Андреевич, тысячи больных, спасённых Вами. Спасибо Вам за то, что Вы дали возможность без больших потерь учиться на врача перспективной молодёжи. За то, что Вы дали возможность расти уже зрелым врачам до кандидатов и докторов медицинских наук.
И дай Вам Бог долгие-долгие, счастливые и плодотворные лета, а мы с удовольствием при встрече, гладя в Ваши добрые и мудрые глаза, говорим Вам: «ЗДРАВСТВУЙТЕ, ВАЛЕНТИН АНДРЕЕВИЧ!».
Сотрудники Кировской государственной медицинской академии искренне гордятся заслугами Первого ректора.
Главный наш авторитет, В хирургии он поэт.
Лечит он холециститы, карциномы, гепатиты.
Академик, лауреат и прекрасный дипломат!
Мудрый, добрый, справедливый,
Элегантный и красивый!
Вуза нашего отец - для студентов образец!
Заслуженные звания и награды почётного ректора Кировской государственной медицинской академии В.А. Журавлёва:
Доктор медицинских наук (1971) Профессор хирургии (1976)
Награждён орденом Трудового Красного Знамени (1984) Почётный гражданин города Кирова (1984) Заслуженный деятель науки России (1985) Лауреат Государственной премии России (1993) Почётный гражданин Кировской области (1994)
Лауреат премии Святого Всехвального апостола Андрея Первозванного
(1996)
Заслуженный врач РФ (1998) Член-корреспондент РАМН (1999)
Почётный член Ассоциации хирургов-гепатологов (1999) Почётное звание и знак «Рыцарь науки и искусства» РАЕН (2000) Почётный академик Международной академии медицинских наук
(2001)
Почётный академик Польской академии медицинских наук (2001) Награждён золотой медалью им. Альберта Швейцера (2001) Награждён Золотой Звездой им. Альберта Швейцера (2001) Почётный профессор КГМА (2001) Почётный ректор КГМА (2005)
Международная премия «Профессия - жизнь» (2005).
Профессиональная этика и деонтология медицинского персонала от первого лица
Цель этики - не познание, а поступки; этика нужна не для того, чтобы знать, что такое добродетель, а чтобы стать добродетельными, иначе от этой науки не было бы никакого проку....
Аристотель
Для успешного лечения и выхаживания больного я должен(должна) войти в душевный контакт с ним, расположить к себе, завоевать его доверие и внушить уважение. Для этого необходимо:
1. Внешне - быть чистым, опрятным, аккуратным.
2. У меня должно быть доброе, внимательное, сопереживающее выражение лица (добрые глаза, ласковая улыбка).
3. Голос мой должен быть ровным, спокойным, уверенным, доброжелательным.
4. Обращаться к больному я должен вежливо, по имени и отчеству, глядя ему в глаза, используя вежливые слова.
5. Слушать больного я должен внимательно, доброжелательно, терпеливо, сосредоточено, с пониманием, задавая наводящие вопросы и корректно направляя разговор в нужное русло, не отвлекаясь при этом на посторонние разговоры.
6. Мои руки должны быть с коротко остриженными ногтями, чистыми, тёплыми, мягкими, ласковыми, нежными, умелыми.
7. Я должен содержать в чистоте своё тело и одежду.
8. Я должен заниматься физической культурой - быть здоровым и привлекательным.
9. «Изнутри», от души я должен быть добрым, милосердным, человеколюбивым, чутким, справедливым, искренним, сострадательным, отзывчивым, заботливым, внимательным, уважительным.
10. «Изнутри», от ума я должен быть вежливым, воспитанным, ответственным, наблюдательным, интеллигентным, всесторонне образованным, знающим, грамотным специалистом. Постоянно работать над собой, повышая уровень специальных знаний, а также читать художественную литературу, интересоваться музыкой, живописью и другими видами искусства.
11. Я должен честно и бескорыстно пользоваться зависимостью больного от меня (организовать квалифицированное обследование и лечение, при необходимости организовать консультации и консилиум).
12. К жалобам и пожеланиям больного я должен относиться внимательно и своевременно реагировать на них.
13. Все манипуляции и назначения больным я должен выполнять профессионально, добросовестно, осторожно, щадяще, не больно, с наименьшими побочными эффектами, терпеливо, тактично - «как себе».
14. К каждому больному я должен подходить индивидуально, принимая во внимание состояние его «души» и «тела».
15. Я должен максимально полно в доступной форме информировать больного о состоянии его здоровья (обследование, диагноз, прогноз, варианты риска и результаты лечения), давать ему оптимальные советы, учитывая его возможности в общении и социальное положение.
16. Владея специальными знаниями и умениями, я всегда должен прийти на помощь больному, утешить его добрым словом, вселить в него бодрость, оптимизм, уверенность в благополучном исходе.
17. В любых ситуациях я должен уметь владеть собой, быть решительным, самокритичным, чутким и нравственно безупречным.
18. Я должен уметь хранить врачебную тайну (не разглашать в обществе сведения о больном, не сообщать больному о его безнадёжном состоянии).
19. При уходе за тяжёлыми больными я не должен проявлять брезгливости, высокомерия, надменности (особенно с пожилыми пациентами) и тем более не осуждать больных.
20. Если у меня возникнут трудности в диагностике и лечении больного, я без всяких условностей должен обратиться за помощью к более опытным коллегам.
21. С коллегами (старшим, средним и младшим медперсоналом) я должен быть уважительным, деликатным, корректным, доброжелательным, дисциплинированным, соблюдать субординацию.
22. С пониманием и сочувствием я должен относиться к родственникам больного (при необходимости, успокоить их, доступно объяснить ситуацию и научить их правильному обращению с больным).
23. Я должен помнить о своих близких родных, заботиться и уделять им должное внимание.
24. Я должен быть благодарен своим учителям, научившим меня самому благородному искусству - медицине.
25. Всегда «внутренне» и «внешне» я должен соответствовать «Высокому Званию Врача».
Noli nocere!
Гиппократ
 Не навреди, эскулап, истомлённому хворью, не запятнай равнодушьем
Не навреди, эскулап, истомлённому хворью, не запятнай равнодушьем
стерильный халат. Совесть твоя да наполнится
страстью живою! Да не останется фразою твой Гиппократ! Пусть эта клятва продолжится в дне заоконном, пусть возле самого сердца
забьётся в груди. Необходимостью станет. И станет законом: «Не навреди, человек, человеку.
Не навреди!»
Остановись
и прислушайся к странному грому, этот большой и забывчивый век
огляди. Женщине,
хлебному колосу,
шару Земному -
даже во славу,
даже во имя - не навреди!
Не навреди, человек,
ни берёзе,
ни морю,
влажной тропинке
и птице,
летящей во тьму. Вместе со всею своею
немыслимой
мощью не навреди ненароком себе самому...
Не обольщайся
цифирью немедленных выгод, реки корежить
и горы срывать погоди.
Вместо того, чтоб, не думая,
что-то воздвигнуть, лучше остынь и подумай. Не навреди. Я понимаю
размах озорного азарта, силу твою понимаю, но, как ни крути, если ты веришь,
что жизнь
не окончится завтра, собственным внукам и правнукам не навреди!
Не навреди и сегодняшним
детям и листьям. И, оставаясь достойным
пути своего, не навреди никому -
ни далёким,
ни близким.
Близким - особенно. Это ведь
проще всего.
Роберт Рождественский
Ятрогенная патология в хирургии
Ятрогенная патология - это расстройства здоровья у больных, связанные с действиями медицинского персонала.
Выделяют следующие виды ятрогенной патологии: - психогенная; - соматическая; - лекарственная; - инфекционная.
Психогенная ятрогения - это заболевания, которые развиваются под влиянием отрицательных психогенных факторов. Одной из главных причин психогенной ятрогении является слово. И.П. Павлов говорил: «Слово для человека является сильнейшим условным раздражителем, не имеющим равного себе ни в количественном, ни в качественном отношении среди других раздражителей». Поэтому обращаться с ним надо умело и осторожно.
Особенно осторожным и бережным должно быть слово врача при общении с тяжёлыми и безнадёжно больными. Известный английский хирург Кэлнан писал: «Любой ценой избегайте устрашающих диагнозов. Да, конечно, больной может заявить, что он хочет знать всю правду, но смягчить правду милосердием - вот достойная практика!».
Поддерживать надежду в тяжелобольном - большое и сложное искусство. Скрывать от него нужно только то, что независимо от методов и средств лечения ведёт к неблагоприятному исходу.
Под воздействием слова у больных могут происходить различные нарушения в соматической сфере:
- со стороны органов дыхания - одышка, удушье, кашель;
- со стороны желудочно-кишечного тракта - тошнота, рвота, понос, запор, потеря аппетита;
- со стороны сердечно-сосудистой системы - повышение артериального давления, тахикардия, брадикардия, боли в сердце, нарушение ритма сердечной деятельности, инфаркт миокарда, коллапс, обморок;
- со стороны мочеполовой системы - задержка или недержание мочи, половая слабость у мужчин и половая холодность, нарушение менструального цикла у женщин;
- со стороны нервной системы - невроз, депрессия, навязчивые страхи.
Академик Б.С. Преображенский советовал молодым врачам: «Когда говоришь с больным о его болезни, думай, что говоришь, кому говоришь, зачем говоришь, как поймут тебя сам больной, его родственники и случайно присутствующие при разговоре люди, например, больные в палате».
Не случайно уже на заре становления медицины сложилось мнение, что медицина стоит на трёх китах - ноже, траве и слове.
Искусство общения с больным и его родственниками зависит от способностей и приобретённого опыта, но, прежде всего, от желания будущего врача овладеть этим искусством.
Необходимо научиться задавать вопросы и отвечать на них, терпеливо выслушивать рассуждения больного, по крупицам собирать сведения для установления диагноза и определения психологического состояния больного. В разговоре должны проявляться терпение, выдержка, доброжелательность в сочетании с уверенностью в себе.
Врач, неправильно или без интонации произносящий слова, говорящий монотонно, бессвязно, непонятно, нередко теряет уважение больных и встречает дополнительные трудности в реализации необходимых методов лечения.
Соматическая ятрогения - это заболевания, возникшие в результате различных медицинских манипуляций. К таким манипуляциям относятся:
1) хирургические операции;
2) анестезиологические пособия;
3) реанимационные пособия;
4) лечебно-диагностические манипуляции;
5) профилактические манипуляции.
Опасность возникновения ятрогенных заболеваний в хирургии зависит от:
√ профессиональной квалификации, хирургического мастерства, эрудиции, нравственных и душевных качеств хирурга;
√ уровня научно-практического развития специальности;
√ взглядов учёных на лечение того или иного заболевания;
√ соответствующих методических рекомендаций, действующих в практическом здравоохранении;
√ организационного, технического и анестезиологического обеспечения хирургической службы на местах.
Лекарственная ятрогения - это нарушения в состоянии здоровья, возникшие у больного после приёма лекарственных препаратов, назначенных врачом.
Нарушения могут быть обусловлены: √ свойствами лекарственного препарата (его токсичностью, дозой, режимом приёма, фармакологической совместимостью, антагонизмом, синергизмом, кумуляцией, способностью выведения и введения); √ особенностями организма больного (пол, возраст, индивидуальные особенности тканей, органов, систем; иммунологическая реактивность, чувствительность к лекарствам, здоровье в целом, выполнение режима питания и лечения и т.д.);
√ характером и тяжестью заболевания; видом, вирулентностью возбудителя и чувствительностью его к лекарственным веществам;
√ личностью врача (теоретической и практической подготовкой, общей профессиональной и специальной квалификацией, самодисциплиной и ответственностью перед больными, условиями работы и пр.).
Известный психиатр Балинг остроумно заметил, что «лекарством, которым чаще всего пользуются в повседневной врачебной практике, является сам врач». Другими словами, важны не только пузырёк с микстурой или коробочка с таблетками, но и та манера, с которой врач прописывает их больному и даже атмосфера, в которой лекарство назначается и принимается.
Поэтому врач должен сочетать в себе как высокопрофессиональные диагностические навыки из области соматической медицины и глубокие знания фармакологии, так и психологическую чуткость вместе с грамотностью в области медицинской этики.
Инфекционная ятрогения - это инфекции, возникшие у больных при неправильных действиях медицинского персонала.
Главной причиной инфекционных ятрогений является нарушение законов асептики при мероприятиях: √ организационных; √ диагностических; √ лечебных; √ профилактических.
Кроме того, причиной инфекционных ятрогений может быть нарушение инфекционной безопасности при гемокомпонентной терапии и в прививочном деле.
Только строгое соблюдение принципов асептики на всех этапах оказания хирургической помощи больному, условий инфекционной безопасности гемокомпонентной терапии, требований безопасности прививочного дела позволяют избежать возникновения инфекционной ятрогении.
Врачебные ошибки в хирургии
Врачебная ошибка - это действие или бездействие медицинского персонала, приведшее к расстройству здоровья больного вплоть до его смерти.
Молодые врачи чаще ошибаются из-за отсутствия опыта, более опытные - из-за его переоценки и снижения квалификации.
Главное отличие ошибки от других дефектов врачебной деятельности - исключение умышленных, преступных действий - небрежности, халатности, а также невежества.
Выделяют следующие виды врачебных ошибок:
1) диагностические;
2) лечебно-тактические;
3) организационные;
4) технические.
Причины врачебных ошибок. √ Моральные и физические недостатки врача.
√ Предвзятое, положительное или отрицательное отношение к больному.
√ Недостаточная профессиональная подготовка врача.
√ Недостаточный сбор и анализ информации.
√ Неблагоприятные особенности больного и заболевания.
√ Неблагополучная внешняя обстановка.
√ Несовершенство медицинской науки и техники.
Диагностические ошибки - нераспознание или неверное распознание болезни, как результат её атипичного течения, несовершенства методики диагносцирования, неопытности врача.
Лечебно-тактические ошибки - ошибочное назначение и осуществление лечебных мероприятий, как результат неверной диагностики, несовершенства медицинской науки и т.д.
Организационные ошибки - недостаточный контроль качества и эффективности лечебной работы, документационные ошибки, деонтологические ошибки, как результат этической безграмотности медицинского персонала.
Технические ошибки - неправильное использование диагностической, лечебной аппаратуры и манипуляционные погрешности, как результат технической безграмотности и невысокой профессиональной подготовки медицинского персонала.
Лечебно-диагностические ошибки - приносят дополнительные страдания больному, увеличивают продолжительность заболевания, вызывают серьёзные осложнения, делающие его нетрудоспособным, нередко инвалидизирующие и даже приводящие к смерти.
В плане сокращения лечебно-диагностических ошибок в России и за рубежом были разработаны приказы, «протоколы», доказательные рекомендации, лечебно-диагностические алгоритмы и стандарты, которые призваны уменьшить частоту и опасность лечебно-диагностических ошибок, допускаемых врачами.
И, конечно же, основой профилактики врачебных ошибок является постоянная работа врача над собой (совершенствование медицинских знаний, умений и профессиональной этики), направленная только во благо больного.
Организация хирургической помощи больным
Лечебные учреждения, в которых оказывается хирургическая помощь больным, делятся на два вида: амбулаторные и стационарные.
К амбулаторным лечебным учреждениям относятся поликлиники с хирургическими кабинетами, а также станции скорой и неотложной помощи.
Стационары могут быть предназначены для оказания экстренной помощи (в них круглосуточно дежурят бригады специалистов) и для оказания помощи в плановом порядке.
Основными структурными подразделениями хирургического стационара являются: приёмное отделение, лечебно-диагностическое отделение и операционный блок.
В основе организации хирургического стационара лежит принцип соблюдения правил асептики и антисептики.
Профилактика раневой инфекции является одной из главных задач планировки отделения.
Соблюдение правил личной гигиены медперсоналом имеет важное значение в профилактике внутрибольничной инфекции.
Клиническая гигиена медицинского персонала
Клиническая гигиена медперсонала включает:
1. Содержание в чистоте тела - регулярное применение гигиенического душа, периодическое мытьё отдельных частей тела, в том числе естественных отверстий.
2. Ношение опрятной одежды и нижнего белья.
3. Занятия физической культурой и закаливание своего организма.
4. Периодическая стрижка волос и ногтей.
5. Ежедневная чистка зубов и полоскание ротовой полости.
6. Обработка рук (трёхуровневая):
I уровень - бытовой - моют руки с двукратным намыливанием:
- перед и после каждой манипуляцией;
- перед и после контакта с пациентом;
- после посещения туалетной комнаты.
Используют только индивидуальное полотенце, которое меняют не реже одного раза в смену или по мере загрязнения. Можно также использовать одноразовые салфетки, бумажные полотенца и электросушилку.
II уровень - гигиенический - после выполнения первого уровня, для обработки рук используют 2,4% первомура (1 мин), 70° спирт или
0,5% спиртовой раствор хлоргексидина в течение 3 мин (дезинфекция).
Используют данный метод перед выполнением инвазивных процедур, перед надеванием и после снятия перчаток.
III уровень - хирургический - проводится после первого и второго уровней (только при этом используют локтевой кран) с последующим надеванием стерильных перчаток. Применяют данный метод перед хирургической операцией. Необходимо строго оберегать свои руки от загрязнений и повреждений, хозяйственные работы по дому и в саду следует выполнять в перчатках. Частое мытьё рук приводит к сухости кожи, поэтому её нужно постоянно смягчать питательными кремами.
7. Правильное ношение спецодежды:
- шапочка, прикрывающая волосы;
- халат, полностью прикрывающий одежду;
- сменная обувь - желательно кожаная.
8. В режимных подразделениях (перевязочная, операционная) необходимы маски и бахилы, а для участников операции - ещё и хлопчатобумажные костюмы, стерильные халаты и перчатки.
Понятие о внутрибольничной инфекции в хирургии
Внутрибольничная (ВБИ), или нозокомиальная, инфекция - это инфекционные заболевания, полученные больными в лечебных учреждениях.
Источники ВБИ в хирургических стационарах: - больные острыми и хроническими гнойно-септическими заболеваниями;
- бессимптомные носители патогенных микроорганизмов (в том числе и медперсонал).
Перенос патогенных микроорганизмов от больного к больному называется перекрёстной инфекцией.
Пути передачи ВБИ через:
- воздух;
- руки;
- инструменты;
- перевязочный материал;
- продукты питания;
- бельё;
- предметы ухода;
- лечебно-диагностическую аппаратуру.
Возникновению и развитию ВБИ в хирургическом отделении способствуют:
■ недооценка эпидемической опасности внутрибольничных источни-
ков инфекции и риска заражения при контакте с больным, страдающим гнойно-септическими инфекциями, и их несвоевременная изоляция;
■ перегрузка хирургического отделения;
■ наличие не выявленных носителей внутрибольничных штаммов сре-
ди медперсонала и больных;
■ нарушение медперсоналом правил асептики и антисептики, личной
гигиены;
■ несвоевременное проведение текущей и заключительной дезинфек-
ции, нарушение режима уборки;
■ недостаточное оснащение хирургического отделения дезинфицирую-
щими средствами;
■ нарушение режима дезинфекции и стерилизации медицинских инс-
трументов, аппаратов, приборов и т.д.;
■ устаревшее оборудование;
■ неудовлетворительное состояние пищеблока, водоснабжения;
■ отсутствие фильтрационной вентиляции.
Особенности внутрибольничной инфекции
1. Возбудители устойчивы к основным антибиотикам и антисептикам.
2. Возбудители - чаще условнопатогенные микроорганизмы: стафилококки, клебсиеллы, кишечная палочка, вульгарный протей и др. Места локализации условнопатогенной микрофлоры:
√ стафилококки (золотистый) - руки, подмышечные впадины,
паховые складки, носоглотка; √ стрептококки - кожа рук и др.;
√ синегнойная палочка - руки, глотка, кишечник, мочевыводящие пути;
√ клебсиеллы - глотка, кишечник, мочевыводящие пути; √ кишечная палочка - руки, кишечник, мочевыводящие пути; √ протей - руки, мочевыводящие пути; √ энтерококки - руки.
3. Возникает у ослабленных больных, часто является суперинфекцией.
Профилактика внутрибольничной инфекции
Для профилактики и борьбы с госпитальной инфекцией разработан комплекс санитарно-гигиенических мероприятий, включающих: 1) выявление и изоляцию источников инфекции и перерыв путей передачи;
2) выявление бациллоносителей и их санация;
3) соблюдение личной гигиены медперсоналом;
4) соблюдение санитарно-гигиенического режима хирургического отделения;
5) соблюдение правил личной гигиены больными;
6) соблюдение инфекционной безопасности медперсоналом при работе с биологическими материалами;
7) использование:
√ одноразовых шприцов, пробирок, материала и т.д.; √ одноразовых средств ухода за больным;
√ изделий из автоклавируемой пластмассы (лотки для инструментов, ёмкости для стерильных растворов, судна, поильники и т.д.);
√ специальных герметических контейнеров для транспортировки биологических жидкостей;
8) сокращение сроков пребывания в стационаре больных до операции и в послеоперационном периоде;
9) заполнение палат больными с примерно одинаковой длительностью пребывания (цикличность заполнения палат);
10) проведение рациональной антибактериальной терапии;
11) соблюдение правил сбора и удаления отходов из отделения;
12) дезинфекцию предметов ухода за больными и предметов медицинского назначения (ОСТ 42-21-2-85, приказ ? 408).
13) закрытие стационара на 1 месяц в год для проветривания. Каждый сотрудник хирургического отделения при поступлении
на работу проходит полный медосмотр (в том числе у стоматолога, оториноларинголога, дерматолога, гинеколога, терапевта, бак. посев из носа и зева на носительство патогенного стафилококка). В последующем работники хирургического отделения один раз в 6 месяцев проходят медосмотр. При выявлении бациллоносителей проводится их санация.
Инфекционная безопасность медперсонала при работе с биологическими материалами
Ввиду существующего высокого риска профессионального инфицирования медперсонала, ассоциированной с кровью и другими биологическими жидкостями полостей тела больного (слюна, моча, вагинальный секрет, отделяемое из дренажей, раневое отделяемое и др.), вирусной инфекцией (гепатиты В и С, СПИД), необходимо выполнение правил техники безопасности.
I. Все манипуляции, при которых может произойти загрязнение рук, спецодежды (кровью и другими биологическими жидко-
стями больного), необходимо выполнять в резиновых, латексных хирургических перчатках, фартуках.
II. Во избежание попадания биологических жидкостей больного на слизистые при разбрызгивании необходимо работать в лицевых масках, защитных очках либо использовать защитные экраны.
III. Не принимать участие в работе с больными при наличии ссадин на коже рук или поверхностных дефектов кожи. По этой причине временно отстраняются от работы хирурги, стоматологи, гинекологи, операционные и процедурные медсёстры и т.п., имеющие нарушения целостности кожных покровов.
IV. Медперсоналу запрещается приём пищи и курение в лабораториях и помещениях, где проводятся процедуры больным. Для приёма пищи каждый медработник должен иметь индивидуальную посуду, которая хранится отдельно от посуды больных.
V. После любой процедуры, в том числе после парентерального вмешательства, проводится двукратное мытьё рук в тёплой проточной воде с мылом. Руки вытираются индивидуальным полотенцем или одноразовой салфеткой.
VI. Медперсонал, имеющий по роду своей профессиональной деятельности контакт с кровью или её компонентами, подлежит обследованию на наличие австралийского антигена (при поступлении на работу и далее один раз в год).
VII. Медперсонал - носители австралийского антигена - относятся к группе риска и обязаны соблюдать правила личной гигиены, направленные на предупреждение заражения больных вирусным гепатитом В.
VIII. Разборку, мойку, полоскание инструментов, шприцов и всего того, что соприкасалось с биологическими жидкостями больного, проводить только после их дезинфекции. При этом необходимо работать в плотных резиновых перчатках.
IX. Инструменты одноразового применения немедленно после их использования помещать в контейнер с дезраствором, а затем утилизировать согласно Сан ПиН 2.1.7.728-99.
X. Острые предметы, инструменты многоразового использования помещать в прочный контейнер с дезраствором для обеззараживания.
XI. Передавать острые предметы следует рукояткой к берущему (рис. 1.3-1.5). При этом нужно избегать уколов и порезов острыми краями.
XII. В случае загрязнения неповреждённой кожи её необходимо обработать настолько быстро, насколько позволяет безопасность больного (согласно Сан ПиН 2.1.3.1375-03):
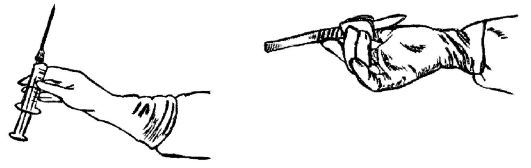 Рис. 1.3. Передача шприца и скальпеля.
Рис. 1.3. Передача шприца и скальпеля.
 Рис. 1.4. Передача крючка и ножниц.
Рис. 1.4. Передача крючка и ножниц.
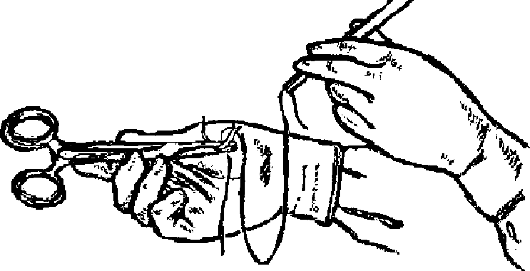 Рис. 1.5. Передача иглодержателя с иглой.
Рис. 1.5. Передача иглодержателя с иглой.
√ снять перчатки;
√ обработать кожу шариком, обильно смоченным кожным антисептиком;
√ вымыть руки с двукратным намыливанием под тёплой проточной водой; √ вытереть салфеткой;
√ повторно обработать кожным антисептиком (70% этиловым спиртом).
XIII. При попадании крови на слизистые необходимо их тщательно обработать (согласно Сан ПиН 2.1.3.1375-03): √ на слизистые оболочки глаз - глаза промыть раствором марганцовокислого калия в воде в соотношении 1:10 000 (раствор готовится ex tempore, 10 мг препарата растворяют в 100 мл дистиллированной воды);
√ при попадании в рот, горло - прополоскать 70% этиловым спиртом или 0,05% раствором марганцовокислого калия (раствор готовится ex tempore, 50 мг препарата растворяют в 100 мл дистиллированной воды);
√ при попадании в нос - нос промыть слаборозовым 0,05% раствором марганцовокислого калия. XIV. В случае травмы (укола) использованными инструментами необходимо (согласно Сан ПиН 2.1.3.1375-03):
√ быстро снять перчатки;
√ выдавить кровь из места укола, если её нет, или не останавливать кровотечение в течение 1-2 мин;
√ вымыть руки под проточной водой с мылом;
√ обработать руки кожным антисептиком (70° этиловым спиртом);
√ место укола обработать 5% раствором йода, после высыхания обработать второй раз;
√ закрыть место укола (травмы) асептической повязкой;
√ надеть новые перчатки;
√ обязательно сообщить администрации и сделать запись в журнале «Учёта аварийных ситуаций сотрудников».
В случае контаминации медперсонала биологическими жидкостями проводится экстренная деконтаминация средствами из аварийной аптечки.
Аварийная аптечка
Перечень медикаментов, входящих в аварийную аптечку «АнтиСПИД» для оказания первой медицинской помощи:
• спирт этиловый 70°;
• навески марганцовокислого калия по 50 и 10 мг;
• вода дистиллированная 400 мл;
• раствор йода спиртовой 5%;
• перевязочные средства (стерильные шарики, салфетки и бинты);
• глазные пипетки 2 шт.;
• бактерицидный пластырь;
• предметы общемедицинского назначения (градусники, жгут, нашатырный спирт);
• стерильные перчатки.
Запомните! Чтобы не стать объектом профзаболевания, медперсоналу необходимо, прежде всего, соблюдать правила техники безопасности, в каком бы отделении он не работал, и рассматривать каждого больного, как потенциально заражённого такими заболеваниями, как гепатит, туберкулёз, СПИД.
АЛГОРИТМЫ МАНИПУЛЯЦИЙ
Надевание спецодежды медперсоналом для повседневной работы в хирургическом отделении
Цель: создание барьера, препятствующего распространению и передачи инфекции от больного к медперсоналу и наоборот. Показания: работа в режимном отделении.
Оснащение: чистые, выглаженные шапочка, халат, четырёхслойная маска, бахилы (при работе в операционной).
Выполнение манипуляции
1. Переоденьтесь в больничную одежду.
2. Вымойте руки с двукратным намыливанием.
3. Наденьте чистый белый халат и застегните пуговицы, в том числе и на манжетах рукавов (халат должен полностью прикрывать одежду!).
4. Перед зеркалом наденьте маску и завяжите верхние концы завязок над ушами на затылке (рис. 1.6).
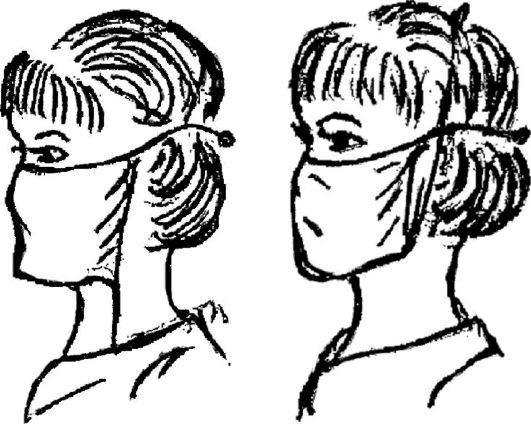 Рис. 1.6. Надевание медицинской маски.
Рис. 1.6. Надевание медицинской маски.
5. Нижние концы маски завяжите на темени (см. рис. 1.6).
6. Наденьте медицинскую шапочку так, чтобы она полностью прикрывала волосы (рис. 1.7).
Маску можно надевать, завязывая концы поверх шапочки (рис. 1.8). Маска должна закрывать лицо от нижних век до подбородка.
7. При посещении оперблока наденьте бахилы (хлопчатобумажные сапожки) поочерёдно на правую и левую ноги на сменную обувь и зафиксируйте их завязками в нижней трети голени (рис. 1.9).
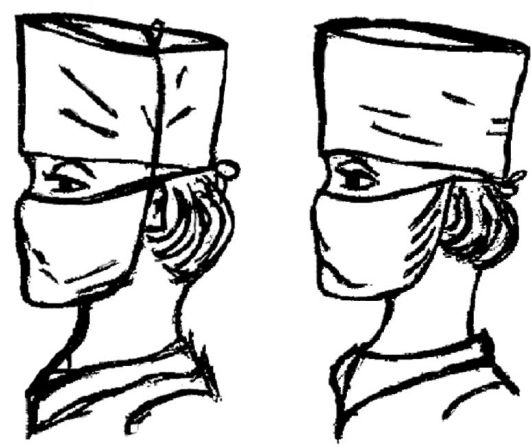 Рис. 1.7. Надевание медицинской шапочки.
Рис. 1.7. Надевание медицинской шапочки.
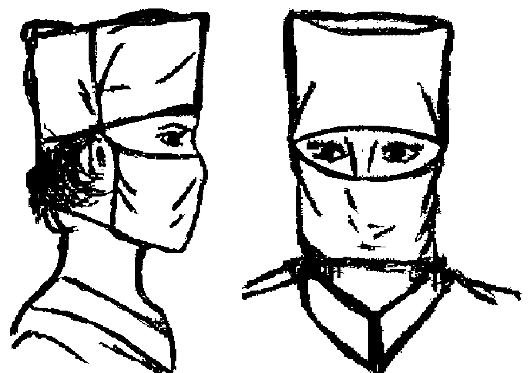 Рис. 1.8. Надевание медицинской шапочки и маски.
Рис. 1.8. Надевание медицинской шапочки и маски.
 Рис. 1.9. Надевание бахил.
Рис. 1.9. Надевание бахил.
Обработка рук и надевание перчаток медперсоналом
Цели: - удалить бытовую грязь с кожи рук;
- обеспечить инфекционную безопасность больного;
- обеспечить высокий уровень чистоты и личной гигиены медперсонала;
- ненадолго задержать развитие микроорганизмов на коже рук.
Бытовой уровень обработки рук
Показания: перед приёмом пищи, после посещения туалета, до и после осмотра больных.
Оснащение: туалетное мыло, кран с водой, матерчатое или бумажное полотенце, ножницы и пилка для ногтей.
Выполнение манипуляции
1. Снимите с рук все украшения (кольца, браслеты, часы).
2. Закатайте рукава до локтя.
3. Снимите лак с ногтей, коротко постригите их и почистите пространство под ними.
4. Помойте руки горячей водой с двукратным намыливанием от пальцев кистей до средней трети предплечий.
5. Мыло смывайте так, чтобы вода стекала от пальцев кистей к локтям.
6. Руки осушите полотенцем.
Гигиенический уровень обработки рук (дезинфекция)
Показания: перед выполнением инвазивных процедур, перед уходом за больными с ослабленным иммунитетом, перед надеванием и после снятия перчаток. После ухода за раной и работы с мочевым катетером, после контакта с биологическими жидкостями или после возможной микробной контаминации.
Оснащение: туалетное мыло, кран с водой, матерчатое или бумажное полотенце, ножницы и пилка для ногтей, стерильные салфетки, 70° этиловый спирт, 0,5% спиртовой хлоргексидин, 2,4% раствор первомура, стерильные хирургические перчатки.
Выполнение манипуляции
1. Осуществите бытовой уровень обработки рук.
2. Осушите руки стерильной салфеткой.
3. Возьмите салфетку, смоченную 70° этиловым спиртом или 0,5% спиртовым хлоргексидином, и обработайте руки - последовательно, симметрично, ступенчато, пунктуально, т.е.:
- поочерёдно обработайте пальцы левой и правой кисти,
- поочерёдно обработайте ладонную и тыльную поверхности левой и правой кисти,
- поочерёдно обработайте нижнюю треть предплечья слева и справа,
- поочерёдно обработайте среднюю треть предплечья слева и справа.
4. Обработку проводите в течение 3 мин по 1,5 мин двумя салфетками.
5. Осушите руки стерильной салфеткой.
Хирургический уровень обработки рук
Показания: перед хирургической операцией.
Оснащение: раковина с локтевым краном, зеркало, бикс со стерильными салфетками, масками и шапочками; сосуд с антисептиком, в который погружён корнцанг (для работы с биксом); моющие
средства (мыло), антисептики (70° этиловый спирт, 0,5% спиртовой хлоргексидин, 2,4% раствор первомура), стерильные хирургические перчатки.
Выполнение манипуляции
1. Возьмите корнцанг и достаньте из бикса стерильную салфетку.
2. Откройте кран с тёплой водой.
3. Намыльте салфетку и ею помойте под краном руки (бытовой уровень):
- ступенчато;
- симметрично;
- пунктуально, так чтобы вода стекала с пальцев кистей к локтям.
4. Закончив обработку рук, локтем закройте кран (рис. 1.10).
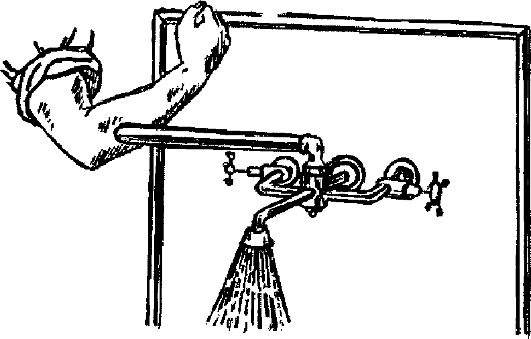 Рис. 1.10. Локтевой кран.
Рис. 1.10. Локтевой кран.
5. Не опуская кисти ниже пояса, пройдите в операционную, где с помощью операционной сестры проведите гигиенический уровень обработки рук.
6. Наденьте стерильный халат (с помощью медсестры).
7. Наденьте стерильные перчатки:
√ разверните упаковку с перчатками (рис. 1.11);
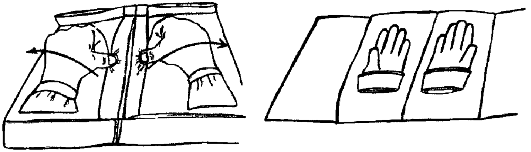 Рис. 1.11.
Рис. 1.11.
√ возьмите левой рукой правую перчатку за внутреннюю часть отворота (рис. 1.12);
√ сомкните пальцы правой кисти и введите её в перчатку;
√ разомкните пальцы правой кисти и натяните перчатку на пальцы, не нарушая отворота перчатки (рис. 1.13);
√ возьмите правой рукой в перчатке левую перчатку за наружную часть отворота (рис. 1.14);
 Рис. 1.12.
Рис. 1.12.
 Рис. 1.13.
Рис. 1.13.
 Рис. 1.14.
Рис. 1.14.
√ сомкните пальцы левой кисти и введите её в перчатку;
√ разомкните пальцы левой кисти и натяните перчатку на пальцы, расправляя отворот перчатки (рис. 1.15);
√ окончательно расправьте перчатки на пальцах и отворот на правой перчатке только тогда, когда обе руки будут в перчатках (рис. 1.16);
При надевании стерильных перчаток руки не должны касаться наружной поверхности перчаток.
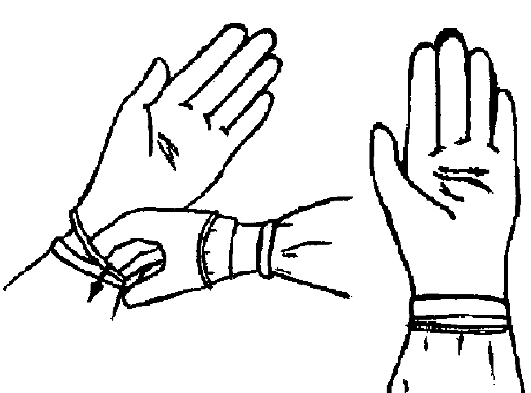 Рис. 1.15.
Рис. 1.15.
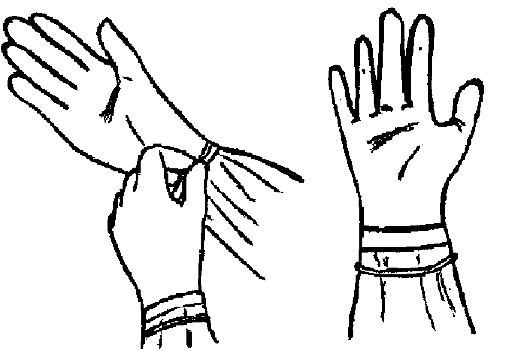 Рис. 1.16.
Рис. 1.16.
8. После использования снимите перчатки:
√ правой рукой в перчатке захватите ладонную часть перчатки на
левой руке (рис. 1.17); √ потяните вниз до кончика пальцев и выворачивая её наизнанку
снимите с руки (рис. 1.18);
 Рис. 1.17.
Рис. 1.17.
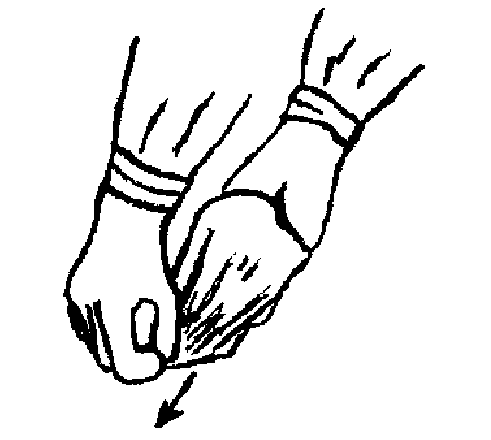 Рис. 1.18.
Рис. 1.18.
√ удерживая в правой руке вывернутую левую перчатку, пальцы левой руки заведите за внутренний край правой перчатки (рис. 1.19);
√ потяните вниз до кончика пальцев и выворачивая её наизнанку
снимите с руки; √ погрузите использованные перчатки в дезраствор (рис. 1.20); √ помойте руки с мылом; √ осушите руки индивидуальным полотенцем.
 Рис. 1.19.
Рис. 1.19.
 Рис. 1.20.
Рис. 1.20.
ЗАДАНИЯ ДЛЯ САМОКОНТРОЛЯ
Контрольные вопросы
1. Что включает в себя общий уход за хирургическими больными? 2.Кто является основоположником организации ухода за больными в России?
3. Заслуги Флоранс Найтингейл в организации ухода за больными.
4. Правила личной гигиены медперсонала.
5. Значение этики и деонтологии в уходе за хирургическими больными. б.Что такое внутрибольничная инфекция?
7. Назовите источники и пути передачи внутрибольничной инфекции.
8.Методы профилактики ВБИ в хирургическом отделении. 9. Перечислите меры безопасности медперсонала при работе с биологическими материалами.
10. Ятрогении и врачебные ошибки в хирургии.
11. Чему вы научились у доктора В.А. Журавлёва?
Ситуационные задачи
? 1
Родственники больной, находящейся на лечении в хирургическом отделении, пытаются выяснить по телефону у палатной медсестры, с каким диагнозом и в каком состоянии находится данная больная. Ваши действия и рекомендации?
? 2
Младшая медсестра во время уборки палаты случайно укололась использованной инъекционной иглой. Что необходимо ей предпринять? Ваши рекомендации?
Тестовые задания
Выберите правильный ответ.
1. Кто является основоположником организации ухода за больными в России?
а) Н.И. Пирогов;
б) А.В. Вишневский;
в) Д. Листер;
г) Э. Бергман;
д) Ф. Найтингейл.
2. Уход за хирургическими больными - это:
а) выполнение назначений врача;
б) соблюдение мер личной гигиены больного;
в) подготовка больного к операции;
г) выхаживание больного после операции;
д) всё вышеперечисленное.
3. Госпитальная инфекция чаще всего обусловлена:
а) золотистым стафилококком;
б) энтеробактериями;
в) синегнойной палочкой;
г) клебсиеллами;
д) ассоциацией микроорганизмов.
4. Назовите фактор риска внутрибольничной инфекции:
а) больные в возрасте старше 20 лет;
б) продолжительные операции;
в) отсутствие патогенной микрофлоры в операционной;
г) бережное отношение с тканями во время операции;
д) отсутствие дренажей в ране.
5. Что способствует распространению нозокомиальной инфекции?
а) нарушение правил асептики и антисептики в режимных отделениях больниц;
б) появление в отделении клопов и тараканов;
в) несоблюдение больными личной гигиены;
г) педикулёз среди больных;
д) появление в отделении больных чесоткой.
6. Основоположником сестринского ухода за больными за рубежом является:
а) Н.И. Пирогов;
б) И.Ф. Буш;
в) Д. Листер;
г) Э. Бергман;
д) Ф. Найтингейл.
7. Личная гигиена медперсонала включает всё, кроме:
а) поддержания тела в чистоте;
б) занятий спортом;
в) мытья рук перед каждой манипуляцией и после неё;
г) правильного ношения спецодежды;
д) содержания в чистоте своего рабочего места.
8. Внутрибольничная инфекция - это:
а) инфекционные заболевания, полученные больными в лечебных учреждениях;
б) острые, гнойные заболевания, вызванные стафилококком;
в) инфекционные осложнения бытовых травм;
г) инфекция, передающаяся воздушно-капельным путём;
д) хроническая хирургическая инфекция.
9. В случае загрязнения рук кровью следует:
а) немедленно обработать их шариком, смоченным кожным антисептиком;
б) вымыть руки двукратно тёплой проточной водой с мылом;
в) обработать руки 70° этиловым спиртом;
г) вытереть насухо индивидуальным полотенцем;
д) всё перечисленное верно.
10. В случае попадания крови на слизистые оболочки следует:
а) слизистую глаз промыть раствором марганцовокислого калия в воде в соотношении 1:10 000;
б) слизистую носа обработать 0,05% раствором марганцовокислого калия;
в) слизистую рта прополоскать 0,05% раствором марганцовокислого калия или 70° этиловым спиртом;
г) все слизистые обработать 1% раствором перекиси водорода;
д) всё верно, кроме г).
Ответы на тестовые задания
1-а; 2-д; 3-д; 4-б; 5-а; 6-д; 7-д; 8-а; 9-д; 10-д.
Решение задач
? 1
Давать сведения о больном по телефону нельзя! Сведения о больных близкие родственники получают у лечащего врача в определён- ные дни и часы. Палатная медсестра в вежливой форме предлагает родственникам больной придти к лечащему врачу и выяснить все интересующие их вопросы.
? 2
Младшая медсестра должна воспользоваться средствами из аварийной аптечки, находящейся в хирургическом отделении. Она должна:
√ быстро снять перчатки;
√ выдавить кровь из места укола, если её нет, или не останавливать кровотечение в течение 1-2 мин;
√ вымыть руки под проточной водой с мылом;
√ обработать руки кожным антисептиком (70° этиловым спиртом);
√ место укола обработать 5% раствором йода, после высыхания обработать второй раз;
√ закрыть место укола асептической повязкой;
√ надеть новые перчатки;
√ обязательно сообщить администрации и сделать запись в журнале «Учёта аварийных ситуаций сотрудников».
ПРИЛОЖЕНИЕ
Список сокращений
ВБИ - внутрибольничная инфекция. СП - сестринский процесс.
СПИД - синдром приобретённого иммунодефицита. Ex tempore - по времени (перед употреблением).
Терминологический словарь
Асептика - комплекс мероприятий, направленных на уничтожение микроорганизмов в окружающей среде.
Антисептика - комплекс мероприятий, направленных на уничтожение микроорганизмов в ране и организме в целом.
Ассоциированный - связанный с чем-то.
Бахилы - хлопчатобумажные сапожки, которые надевают на обувь при посещении операционной.
Дезинфекция - мероприятия, направленные на уничтожение возбудителей инфекционных заболеваний во внешней среде.
Деконтаминация - процесс удаления или уничтожения микроорганизмов с целью обезвреживания или защиты (включает в себя очистку, дезинфекцию и стерилизацию).
Деонтология - наука о профессиональном поведении человека.
Дьякон - служитель церкви.
Импозантный - вызывающий доверие и уважение.
Инвазивный - сопряжённый с нарушениями кожи и слизистых.
Лазарет - медицинское заведение для оказания стационарной помощи больным.
«Миазмы» - болезнетворные начала, передающиеся через воздух. Нозокомиальная инфекция - инфекционное заболевание, полученное больным в лечебном учреждении. Поликлиника - амбулаторное лечебно-профилактическое учреждение. Прокажённые - люди, поражённые проказой. «Рудомёт» - человек, пускающий кровь (фельдшер).
Стерилизация - метод, обеспечивающий гибель в стерилизуемом материале вегетативных и споровых форм патогенных и непатогенных микроорганизмов.
Станция скорой и неотложной помощи - лечебное учреждение, которое обеспечивает население медицинской помощью в случаях острой необходимости.
Стационар (больница) - лечебное учреждение для больных, нуждающихся в
постоянном лечении и уходе. Хирургическая агрессия - хирургическое вмешательство.