Акушерство: учебник для вузов / Савельева Г.М., Шалина Р.И., Сичинава Л.Г., Панина О.Б., Курцер М.А. - М. 2009. - 656 c
|
|
|
|
ГЛАВА 24. КРОВОТЕЧЕНИЯ В ПОЗДНИЕ СРОКИ БЕРЕМЕННОСТИ И ВО ВРЕМЯ РОДОВ
Кровотечение во время беременности и родов, особенно массивное, является одним из серьезных осложнений, которое может быть опасным для жизни матери и плода. Особенно неблагоприятны кровотечения в III триместре беременности.
Наиболее частые причины кровотечения во второй половине беременности и родов:
• предлежание плаценты;
• преждевременная отслойка нормально расположенной плаценты;
• разрыв сосудов пуповины при их оболочечном прикреплении.
Кроме этого, причинами кровотечения во второй половине беременности могут быть те, которые по существу, появляются в любом сроке беременности: эрозии и полипы, рак шейки матки и влагалища; разрывы варикозных узлов влагалища.
При отслойке нормально расположенной и предлежащей плаценты кровотечение может быть чрезвычайно сильным. Несвоевременное оказание помощи при отслойке нормально расположенной и предлежащей плаценты является одной из причин материнской и перинатальной заболеваемости и смертности.
ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
Предлежание плаценты (placenta praevia) - расположение плаценты в нижнем сегменте матки в области внутреннего зева (prae - перед и via - на пути).
Плацента может перекрывать внутренний зев полностью или частично.
Частота предлежания плаценты зависит от срока беременности. До 24 нед предлежание плаценты встречается чаще (до 28%). После 24 нед его частота снижается до 18% и перед родами - до 0,2-3,0%, так как плацента перемещается вверх ("миграция плаценты").
Степень предлежания плаценты определяется раскрытием шейки матки и может меняться на протяжении родов.
Во время беременности различают:
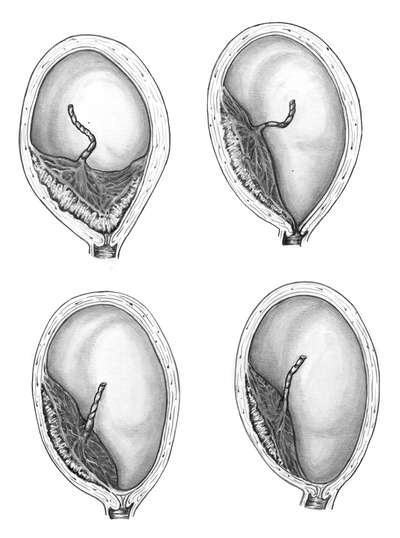
• полное предлежание плаценты, когда она полностью перекрывает внутренний зев (рис. 24.1, а);
• неполное (частичное) предлежание, когда внутренний зев перекрыт частично или плацента доходит до него нижним краем (рис. 24.1, б, в);
• низкое предлежание плаценты, когда она располагается на расстоянии 7 см и менее от внутреннего зева (рис. 24.1, г).
Вариант предлежания плаценты во время беременности определяется с помощью УЗИ. По данным трансвагинальной эхографии в настоящее время выделяют четыре степени предлежания плаценты (рис. 24.2):
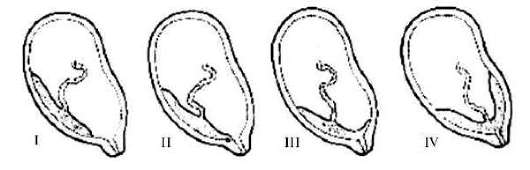
I степень - плацента расположена в нижнем сегменте, ее край не достигает внутреннего зева, но располагается на расстоянии не менее 3 см от него;
II степень - нижний край плаценты достигает внутреннего зева шейки матки, но не перекрывает его;
III степень - нижний край плаценты перекрывает внутренний зев, переходя на противоположную часть нижнего сегмента, ее расположение на передней и задней стенках матки ассиметрично;
IV степень - плацента симметрично расположена на передней и задней стенках матки, перекрывая внутренний зев своей центральной частью.
Длительное время классификация степени предлежания плаценты предусматривала ее локализацию в процессе родов при раскрытии шейки матки на 4 см и более. При этом выделяли:
- центральное предлежание плаценты (placenta praevia centralis) - внутренний зев перекрыт плацентой, плодные оболочки в пределах зева не определяются (см. рис. 24.1, а);
- боковое предлежание плаценты (placenta praevia lateralis) - часть плаценты предлежит в пределах внутреннего зева и рядом с ней находятся плодные оболочки, обычно шероховатые (рис. 24.1, б);
- краевое предлежание плаценты (placenta praevia marginalis) - нижний край плаценты расположен у краев внутреннего зева, в области зева находятся лишь плодные оболочки (рис. 24.1, в).
В настоящее время предлежание плаценты как во время беременности, так и во время родов диагностируют с помощью УЗИ. Это позволяет родоразрешить беременную до кровотечения. В связи с этим вышеуказанная классификация потеряла актуальность, но для представления о степени предлежания плаценты она имеет определенное значение.
В этиологии предлежания плаценты имеют значение изменения в матке и особенности трофобласта.
Маточный фактор связан с дистрофическими изменениями слизистой оболочки матки, в результате чего нарушаются условия плацентации. К дистрофическим изменениям в слизистой оболочке матки приводят хронический эндометрит; значительное число родов и абортов в анамнезе, особенно при послеродовых или послеоперационных эндометритах; рубцы на матке после кесарева сечения или миомэктомии, курение.
К плодовым факторам, способствующим предлежанию плаценты, относят снижение протеолитических свойств плодного яйца, когда его нидация в верхних отделах матки невозможна.
При неблагоприятных условиях нидации плодного яйца наблюдаются отклонения в развитии хориона - происходит атрофия его ворсин в области decidua capsularis. На месте возможного расположения decidua capsularis формируется ветвистый хорион.
В силу не известных до конца причин в ранние сроки беременности ветвистый хорион относительно часто формируется в нижних отделах плодного яйца. По мере увеличения тела матки, формирования и растяжения нижнего сегмента в конце II и в III триместре плацента может перемещаться (мигрировать) кверху до 7-10 см. В момент смещения плаценты возможно появление небольших кровяных выделений из половых путей.
При предлежании плаценты в силу недостаточного развития слизистой матки возможно плотное прикрепление плаценты или ее истинное приращение.
Клиническая картина. Основным симптомом предлежания плаценты является кровотечение из половых путей, которое появляется внезапно среди полного здоровья, чаще в конце II-III триместров или с появлением первых схваток. При массивной кровопотере развивается геморрагический шок. Чем большая степень предлежания плаценты, тем раньше появляется кровотечение. Вытекающая из половых путей кровь ярко-алого цвета. Кровотечение не сопровождается болевыми ощущениями. Оно нередко рецидивирует, приводя к анемии беременных. На фоне анемии относительно небольшая кровопотеря может способствовать развитию геморрагического шока.
Кровотечение обусловлено отслойкой плаценты от стенки матки в период формирования нижнего сегмента, когда происходит сокращение мышечных волокон в нижних отделах матки. Поскольку плацента не обладает способностью к сокращению, в результате смещения относительно друг друга участка нижнего сегмента матки и участка плаценты ее ворсинки отрываются от стенок матки, обнажая сосуды плацентарной площадки. При этом вытекает материнская кровь (рис. 24.3). Кровотечение может остановиться лишь по окончании сокращения мышц, тромбоза сосудов и прекращения отслойки плаценты. Если сокращения матки возобновляются, кровотечение возникает снова.
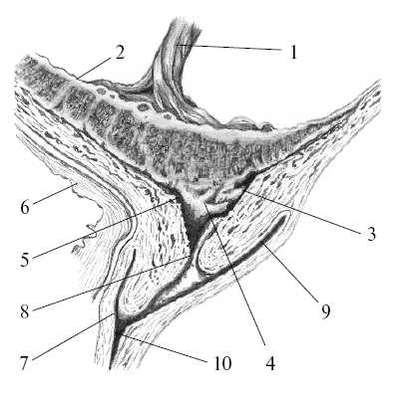
Интенсивность кровотечения может быть различной, она зависит от количества и диаметра поврежденных сосудов матки.
Кровь из сосудов плацентарной площадки вытекает через половые пути, не образуя гематом, поэтому матка остается безболезненной во всех отделах, ее тонус не меняется.
С началом родовой деятельности одним из факторов появления кровотечения при предлежании плаценты является натяжение оболочек в нижнем полюсе плодного яйца, которые удерживают край плаценты, и она не следует за сокращением нижнего сегмента матки. Разрыв плодных оболочек способствует устранению их натяжения, плацента перемещается вместе с нижним сегментом, и кровотечение может остановиться. Дополнительным фактором остановки кровотечения при неполном предлежании плаценты может быть ее прижатие опускающейся в таз головкой плода. При полном предлежании плаценты самопроизвольная остановка кровотечения невозможна, поскольку плацента в родах по мере сглаживания шейки продолжает отслаиваться от стенки матки.
Общее состояние беременной при предлежании плаценты определяется величиной кровопотери. Необходимо учитывать и кровь, которая может скапливаться во влагалище (до 500 мл).
Состояние плода зависит от тяжести анемии или геморрагического шока при кровопотере. При обильном кровотечении развивается острая гипоксия.
Течение беременности. При предлежании плаценты возможны:
• угроза прерывания беременности;
• железодефицитная анемия;
• неправильное положение и тазовое предлежание плода из-за препятствия вставлению головки ко входу в малый таз;
• хроническая гипоксия и задержка роста плода в результате плацентации в нижнем сегменте и относительно низкого кровотока в этом отделе матки.
Диагностика. Основным методом диагностики как предлежания плаценты, так и его варианта является УЗИ. Наиболее точный метод - трансвагинальная эхография.
К клиническим признакам предлежания плаценты относятся:
• ярко-алые кровяные выделения при безболезненной матке;
• высокое стояние предлежащей части плода;
• неправильные положения или тазовые предлежания плода.
Влагалищное исследование при предлежании плаценты проводить не рекомендуется, так как оно может привести к дальнейшей отслойке плаценты, усиливая кровотечение. При отсутствии возможности УЗИ влагалищное исследование проводят крайне осторожно. При исследовании пальпируется губчатая ткань между предлежащей частью и пальцами акушера. Влагалищное исследование проводят при развернутой операционной, позволяющей экстренно произвести кесарево сечение в случае обильного кровотечения.
Тактика ведения беременности и родов при предлежании плаценты определяется сроком беременности, наличием кровяных выделений и их интенсивностью.
Во II триместре беременности при предлежании плаценты по результатам УЗИ и в отсутствие кровяных выделений пациентка наблюдается в женской консультации. Алгоритм обследования не отличается от общепринятого стандарта, за исключением дополнительного определения показателей гемостаза в крови. Беременной рекомендуют исключение физических нагрузок, поездок, половой жизни. Регулярно (через 3-4 нед) следует проводить УЗИ, чтобы проследить миграцию плаценты.
При появлении кровяных выделений женщину госпитализируют. Дальнейшая тактика определяется величиной кровопотери и локализацией плаценты. При массивной кровопотере производится малое кесарево сечение; при незначительных кровяных выделениях - терапия, направленная на сохранение беременности под контролем показателей гемостаза. Лечение заключается в назначении постельного режима, введении спазмолитиков. В зависимости от показателей гемостаза проводят заместительную (свежезамороженная плазма), дезагрегационную (курантил, трентал) терапию или использование лекарственных препаратов, направленных на активацию гемостаза и улучшение микроциркуляции (дицинон). Одновременно проводят антианемическую терапию. Осуществляется ультразвуковой контроль за расположением плаценты.
В III триместре беременности при предлежании плаценты без кровяных выделений вопрос о госпитализации решается индивидуально. Если пациентка живет недалеко от родильного дома и может за 5-10 мин доехать до него, то возможно ее наблюдение врачами женской консультации до 32-33 нед. Если местожительство беременной значительно удалено от лечебного учреждения, ее нужно госпитализировать раньше.
При обильных кровяных выделениях показано срочное родоразрешение -
чревосечение и кесарево сечение в нижнем маточном сегменте независимо от срока беременности.
При отсутствии кровяных выделений возможно пролонгирование беременности до 37-38 нед, после чего при любом варианте предлежания плаценты с целью профилактики массивного кровотечения в плановом порядке производится кесарево сечение. Во время кесарева сечения, особенно при расположении плаценты на передней стенке матки, возможно усиление кровотечения вплоть до массивного, которое обусловлено нарушением сократительной способности нижнего сегмента, где располагается плацентарная площадка. Причиной кровотечения может быть также часто наблюдаемое при этой патологии плотное прикрепление или приращение плаценты.
При расположении плаценты на передней стенке опытный врач может провести кесарево сечение в нижнем сегменте матки. В этом случае необходимо сделать разрез на матке и плаценте и продолжить его в сторону, не отслаивая плаценту от стенки матки. Быстро извлечь плод и отделить в последующем плаценту от стенки матки рукой.
Начинающий врач для снижения кровопотери может произвести корпоральное кесарево сечение.
Если в процессе кесарева сечения появляется массивное кровотечение, которое не купируется после ушивания разреза на матке и введения утеротонических средств, необходима перевязка подвздошных артерий. При отсутствии эффекта приходится прибегать к экстирпации матки.
При наличии ангиографической установки производят эмболизацию маточных артерий сразу после извлечения плода с целью профилактики массивного кровотечения. Она особенно целесообразна при своевременной ультразвуковой диагностике вращения плаценты во время беременности. При выявлении такового на операционном столе перед чревосечением производят катетеризацию маточных артерий и после извлечения плода -
их эмболизацию. Эмболизация маточных артерий дает возможность при истинном приращении (врастании) плаценты произвести органосохраняющую операцию: иссечь часть нижнего сегмента и наложить швы на дефект, сохранив матку. Если эмболизацию сосудов осуществить невозможно, то при врастании для снижения кровопотери следует произвести экстирпацию матки, не отделяя плаценту.
Во время оперативного родоразрешения аппаратом для интраоперационный реинфузии аутологичной крови собирают кровь для последующей реинфузии.
При неполном предлежании плаценты, отсутствии кровотечения с началом родовой деятельности возможно ведение родов через естественные родовые пути, своевременно вскрывая плодные оболочки, что предупреждает дальнейшую отслойку плаценты. Тому же способствует опускающаяся в таз головка, которая прижимает обнаженный участок плацентарной площадки к тканям матки. В результате кровотечение прекращается, и далее роды проходят без осложнений. При слабых схватках или при подвижной над входом в таз головке после амниотомии целесообразно внутривенное введение окситоцина (5 ЕД на 500 мл изотонического раствора натрия хлорида). Появление или усиление кровотечения после вскрытия плодного пузыря является показанием для оперативного родоразрешения путем кесарева сечения.
При неполном предлежании, отсутствии кровотечения и преждевременных родах, нежизнеспособном (пороки развития, несовместимые с жизнью) или мертвом плоде после амниотомии и подвижной над входом в малый таз головке возможно использование кожно-головных щипцов по Иванову-Гауссу. В случае их неэффективности производится кесарево сечение.
В прошлом для прекращения отслойки плаценты применяли поворот плода на ножку при неполном раскрытии шейки матки (поворот по Брекстону Гиксу). Эта сложная и опасная для матери и плода операция была рассчитана на то, что после поворота плода на ножку ягодицы прижмут плаценту к тканям матки, в результате чего кровотечение может остановиться.
При предлежании плаценты в раннем послеоперационном или послеродовом периоде возможно маточное кровотечение, обусловленное:
• гипотонией или атонией нижнего маточного сегмента;
• частичным плотным прикреплением или врастанием плаценты;
• разрывом шейки матки после родов через естественные родовые пути.
Для профилактики нарушений сократительной способности матки в конце второго периода родов или во время кесарева сечения после извлечения плода вводят утеротонические средства: окситоцин или простагландин (энзапрост) внутривенно в течение 3-4 ч.
После родов через естественные родовые пути обязательно осматривают шейку матки в зеркалах, так как предлежание плаценты способствует ее разрывам.
Вне зависимости от способа родоразрешения необходимо присутствие неонатолога, поскольку плод может родиться в состоянии асфиксии.
Ввиду значительной опасности развития гнойно-воспалительных заболеваний в послеоперационном периоде у матери показано интраоперационное (после пережатия пуповины) профилактическое введение ей антибиотиков широкого спектра действия, которое продолжают в послеоперационном периоде (5-6 дней).
ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ
Преждевременной считают отслойку нормально расположенной плаценты до рождения плода: во время беременности, в первом и во втором периодах родов.
Преждевременная отслойка нормально расположенной плаценты нередко сопровождается значительным внутренним и/или наружным кровотечением. Летальность составляет 1,6-15,6%. Основной причиной смерти женщины является геморрагический шок и, как следствие полиорганная недостаточность.
Частота преждевременной отслойки в настоящее время возросла в связи с нередко встречающимися рубцовыми изменениями матки (кесарево сечение, миомэктомия).
На ранних сроках беременности отслойка нормально расположенной плаценты часто сопутствует прерыванию беременности.
В зависимости от площади отслойки выделяют частичную и полную.
При частичной отслойке плаценты от маточной стенки отслаивается часть ее, при полной - вся плацента. Частичная отслойка нормально расположенной плаценты может быть краевой, когда отслаивается край плаценты, или центральной - соответственно центральная часть. Частичная отслойка плаценты может быть прогрессирующей и непрогрессирующей. (рис. 24.4, а, б, в)
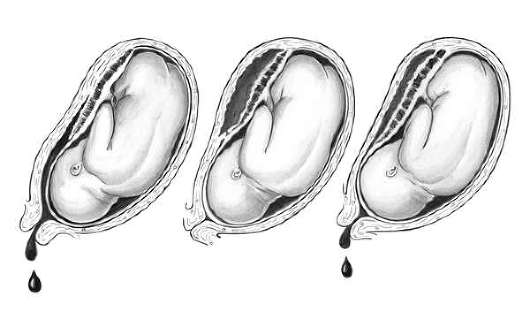
Этиология преждевременной отслойки нормально расположенной плаценты окончательно не установлена. Отслойку плаценты считают проявлением системной, иногда скрыто протекающей патологии у беременных.
Выделяют несколько этиологических факторов: сосудистый (васкулопатия), нарушение гемостаза (тромбофилия), механический. Васкулопатия и тромбофилия относительно часто (чаще, чем в популяции) наблюдаются при таких состояниях, как гестоз, артериальная гипертензия, гломерулонефриты, при которых относительно часто развивается отслойка.
Изменения сосудов при преждевременной отслойке плаценты заключаются в поражении эндотелия развитии васкулитов и васкулопатий с изменением проницаемости сосудов, и в конечном итоге нарушением целостности сосудистой стенки.
Изменения гемостаза может служить и причиной, и следствием прежде-временной отслойки плаценты. Важное значение придают антифосфолипидному синдрому (АФС), генетическим дефектам гемостаза (мутация фактора V Leidena, дефицит антитромбина III, дефицит протеина С и пр.), предрасполагающим к тромбозам. Тромбофилия, развивающаяся при АФС, генетических дефектах гемостаза, способствует неполноценной инвазии трофобласта, дефектам плацентации, отслойке нормально расположенной плаценты.
Нарушения гемостаза могут быть и следствием преждевременной отслойки плаценты. Развивается острая форма ДВС-синдрома, который в свою очередь способствует массивному кровотечению. Особенно часто это бывает при центральной отслойке, когда в области скопления крови повышается давление и создаются условия для проникновения клеток плацентарной ткани с тромбопластическими свойствами в материнский кровоток.
Преждевременная отслойка нормально расположенной плаценты возможна при резком снижении объема перерастянутой матки, частых и интенсивных схватках. Плацента, не способная к сокращению, не может адаптироваться к изменившемуся объему матки, в результате чего нарушается связь между ними.
Таким образом, к преждевременной отслойке плаценты предрасполагают:
• во время беременности - сосудистая экстрагенитальная патология (артериальная гипертензия, гломерулонефриты); эндокринопатии (сахарный диабет); аутоиммунные состояния (АФС, системная красная волчанка); аллергические реакции на декстраны, гемотрансфузии; гестоз, особенно на фоне гломерулонефрита;
• во время родов - излитие околоплодных вод при многоводии; гиперстимуляция матки окситоцином; рождение первого плода при многоплодии; короткая пуповина; запоздалый разрыв плодного пузыря.
Возможна насильственная отслойка плаценты в результате падения и травмы, наружных акушерских поворотов, амниоцентеза.
Патогенез. Разрыв сосудов и кровотечение начинается в decidua basalis. Образующаяся гематома нарушает целостность всех слоев децидуальной оболочки и отслаивает плаценту от мышечного слоя матки.
В дальнейшем возможна непрогрессирующая и прогрессирующая отслойка. Если отслойка плаценты происходит на небольшом участке и далее не распространяется, то гематома уплотняется, частично рассасывается, в ней откладываются соли. Подобная отслойка не сказывается на состояние плода, беременность прогрессирует. Участок частичной отслойки нормально расположенной плаценты обнаруживают при осмотре плаценты после родов (рис. 24.5).
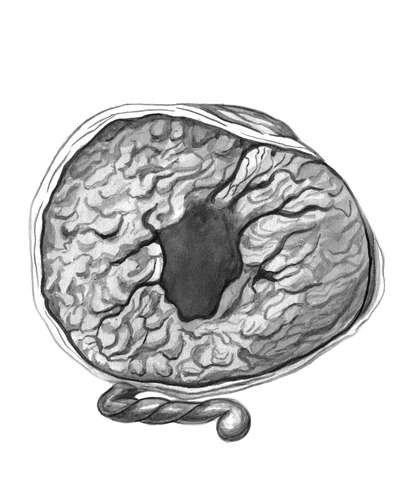
При прогрессирующей отслойке она может быстро увеличиваться. Матка при этом растягивается. Сосуды в области отслойки не пережимаются и вытекающая кровь может продолжать отслаивать плаценту, а затем оболочки и вытекать из половых путей (рис. 24.4). Если кровь при продолжающейся отслойке плаценты не находит выхода, то она накапливается между стенкой матки и плацентой, образуя гематому (рис. 24.4, б). Кровь проникает как в плаценту, так и в толщу миометрия, что ведет к перерастяжению и пропитыванию стенок матки, раздражению рецепторов миометрия. Растяжение матки может быть настолько значительным, что в стенке матки образуются трещины, распространяющиеся до серозной оболочки и даже на нее. Вся стенка матки пропитывается кровью, она может проникать в околоматочную клетчатку, а в ряде случаев - через разрыв серозной оболочки и в брюшную полость. Серозный покров матки при этом имеет синюшный цвет с петехиями (или с петехиальными кровоизлияниями). Такое патологическое состояние называют маточно-плацентарной апоплексией. Она была впервые описана А. Couvelaire (1911) и получила название "матка Кувелера". При матке Кувелера после родов часто нарушается сократительная способность миометрия, приводящая к гипотонии, прогрессированию ДВС-синдрома, массивному кровотечению.
Клиническая картина и диагностика. Преждевременная отслойка нормально расположенной плаценты имеет характерные симптомы:
- кровотечение;
- боль в животе;
- гипертонус матки;
- острая гипоксия плода.
Симптомы преждевременной отслойки плаценты и их выраженность определяются величиной и местом отслойки.
Кровотечение при преждевременной отслойке плаценты может быть наружным; внутренним; смешанным (внутренним и наружным) (рис. 24.4).
Наружное кровотечение чаще появляется при краевой отслойке плаценты. При этом выделяется яркая кровь. Кровь из гематомы, расположенной высоко у дна матки, как правило, темного цвета. Величина кровопотери зависит от площади отслойки и уровня гемостаза. При наружном кровотечении общее состояние определяется величиной кровопотери. При внутреннем кровотечении, которое, как правило, бывает при центральной отслойке, кровь не находит выхода наружу и, образуя ретроплацентарную гематому, пропитывает стенку матки. Общее состояние при этом определяется не только внутренней кровопотерей, но и болевым шоком.
Боль в животе обусловлена имбибицией кровью стенки матки, растяжением и раздражением покрывающей ее брюшины.
Болевой синдром наблюдается, как правило, при внутреннем кровотечении, когда имеется ретроплацентарная гематома. Боли могут быть чрезвычайно интенсивными. При преждевременной отслойке плаценты, расположенной на задней стенке матки, отмечаются боли в поясничной области. При большой ретроплацентарной гематоме на передней поверхности матки определяется резко болезненная "локальная припухлость".
Гипертонус матки наблюдается при внутреннем кровотечении и обусловлен ретроплацентарной гематомой, имбибицией кровью и перерастяжением стенки матки. В ответ на постоянный раздражитель стенка матки сокращается и не расслабляется.
Острая гипоксия плода является следствием гипертонуса матки и нарушения маточно-плацентарного кровотока, а также отслойки плаценты. Плод может погибнуть при отслойке 1/3 поверхности и более. При полной отслойке происходит моментальная гибель плода. Иногда интранатальная гибель плода становится единственным симптомом отслойки плаценты.
По клиническому течению различают легкую, среднюю и тяжелую степени отслойки плаценты.
Для легкой степени характерна отслойка небольшого участка плаценты и незначительные выделения из половых путей. Общее состояние при этом не страдает. При УЗИ можно определить ретроплацентарную гематому, если же кровь выделяется из наружных половых органов, то гематома не выявляется.
После родов можно обнаружить организовавшийся сгусток на плаценте.
При краевой отслойке 1/3-1/4 поверхности плаценты (средней степени тяжести) из половых путей выделяется значительное количество крови со сгустками. При центральной отслойке и образовании ретроплацентарной гематомы появляются боль в животе, гипертонус матки. Если отслойка произошла во время родов, то матка между схватками не расслабляется. При большой ретроплацентарной гематоме матка может иметь асимметричную форму и, как правило, резко болезненна при пальпации. Плод испытывает острую гипоксию и без своевременного родоразрешения он погибает.
Одновременно развиваются симптомы шока, который в основе своей содержит симптомы как геморрагического, так и болевого.
Тяжелая степень предусматривает отслойку плаценты 1/2 и более площади. Внезапно появляются боли в животе за счет внутреннего кровотечения, иногда наблюдается и наружное кровотечение. Относительно быстро развиваются симптомы шока. При осмотре и пальпации матка напряжена, асимметрична, с выбуханием в области ретроплацентарной гематомы. Отмечаются симптомы острой гипоксии или гибель плода.
Тяжесть состояния, величина кровопотери дополнительно усугубляются развитием тромбогеморрагического синдрома, за счет проникновения в кровоток матери большого количества активных тромбопластинов, образующихся в месте отслойки плаценты.
Диагностика преждевременной отслойки плаценты основана на клинической картине заболевания; данных УЗИ и изменениях гемостаза.
При диагностике следует обращать внимание на следующие важные симптомы ПОНРП: кровяные выделения и боли в животе; гипертонус, болезненность матки; отсутствие расслабления матки в паузах между схватками во время родов; острую гипоксию плода или его антенатальную гибель; симптомы геморрагического шока.
При влагалищном исследовании во время беременности шейка матки сохранена, наружный зев закрыт. В первом периоде родов плодный пузырь при отслойке плаценты обычно напряжен, иногда появляется умеренное количество кровяных выделений сгустками из матки. При вскрытии плодного пузыря иногда изливаются околоплодные воды с примесью крови.
При подозрении на преждевременную отслойку плаценты УЗИ следует проводить как можно раньше. Продольное и поперечное сканирование позволяет определить место и площадь отслойки плаценты, размеры и структуру ретроплацентарной гематомы. Если происходит незначительная отслойка плаценты по краю и имеется наружное кровотечение, т.е. кровь вытекает наружу, то при УЗИ отслойку можно и не обнаружить.
Показатели гемостаза свидетельствуют о развитии ДВС.
Дифференциальная диагностика проводится с гистопатическим разрывом матки, предлежанием плаценты, разрывом сосудов пуповины.
Дифференцировать преждевременную отслойку нормально расположенной плаценты с гистопатическим разрывом матки без УЗИ чрезвычайно трудно, так как их симптомы идентичны: боль в животе, напряженная, нерасслабляющаяся стенка матки, острая гипоксия плода. УЗИ выявляет участок отслоившейся плаценты. Если его нет, то дифференциальная диагностика затруднена. Однако врачебная тактика при этом не отличается, а именно, необходимо экстренное родоразрешение.
Отслойка предлежащей плаценты устанавливается легко, так как при наличии кровяных выделений из половых путей, остальные характерные симптомы отсутствуют. При УЗИ определить расположение плаценты не представляет труда.
Заподозрить разрыв сосудов пуповины при оболочечном их прикреплении очень трудно. Выделяется кровь ярко-алого цвета, отмечается острая гипоксия и возможна антенатальная гибель плода. Локальная болезненность и гипертонус отсутствуют.
Тактика ведения при преждевременной отслойки плаценты определяется:
- величиной отслойки;
- степенью кровопотери;
- состоянием беременной и плода;
- сроком беременности;
- состоянием гемостаза.
Во время беременности при выраженной клинической картине отслойки нормально расположенной плаценты показано экстренное родоразрешение путем кесарева сечения независимо от срока беременности и состояния плода. Во время операции осматривают матку для выявления кровоизлияния в мышечную стенку и под серозную оболочку (матка Кувелера). При матке Кувелера, согласно принципам классического акушерства, раньше всегда выполняли экстирпацию матки, поскольку гематома в стенке матки снижает ее способность к сокращению и вызывает массивное кровотечение. В настоящее время в высокоспециализированных лечебных учреждениях, где имеется возможность оказания экстренной помощи с участием сосудистого хирурга, а также возможность использования аппарата для интраоперационной реинфузии аутологичной крови и сбора крови пациентки, после родоразрешения производится перевязка внутренних подвздошных артерий (a. ilica interna). При отсутствии кровотечения операцию на этом заканчивают, матка сохраняется. При продолжающемся кровотечении приходится выполнять экстирпацию матки.
Если состояние беременной и плода значительно не нарушено, нет выраженного наружного или внутреннего кровотечения (небольшая непрогрессирующая ретроплацентарная гематома по данным УЗИ), анемии, при сроке беременности до 34 нед, возможна выжидательная тактика. Ведение беременной проводится под контролем УЗИ, при постоянном наблюдении за состоянием плода (допплерометрия, кардиотокография). Терапия предполагает постельный режим и заключается во введении спазмолитических средств, дезагрегантов, поливитаминов, антианемических препаратов. По показаниям допускается переливание свежезамороженной плазмы.
В родах при преждевременной отслойке плаценты и выраженной клинической картине заболевания проводится кесарево сечение.
При легкой форме отслойки, удовлетворительном состоянии роженицы и плода, нормальном тонусе матки роды можно вести через естественные родовые пути. Необходима ранняя амниотомия, так как излитие околоплодных вод ведет к уменьшению кровотечения, поступления тромбопластина в материнский кровоток, ускоряет роды, особенно при доношенном плоде. Роды следует вести под постоянным мониторным наблюдением за гемодинамикой у матери, сократительной деятельностью матки и сердцебиением плода. Устанавливают катетер в центральную вену и по показаниям проводят инфузионную терапию. При слабости родовой деятельности после амниотомии можно вводить утеротоники. Целесообразна эпидуральная анестезия. В конце второго периода родов после прорезывания головки назначают окситоцин с целью усиления маточных сокращений и уменьшения кровотечения.
При прогрессировании отслойки или появлении выраженных симптомов во втором периоде родов тактика определяется состоянием роженицы и плода, местом нахождения предлежащей части в малом тазу. При головке, расположенной в широкой части полости малого таза и выше, показано кесарево сечение. Если предлежащая часть располагается в узкой части полости малого таза и ниже, то при головном предлежании накладывают акушерские щипцы, а при тазовом предлежании производят экстракцию плода за тазовый конец.
В раннем послеродовом периоде после отделения плаценты производится ручное обследование матки. Для профилактики кровотечения вводят энзапрост в изотопическом растворе натрия хлорида внутривенно капельно 2-3 ч.
Нарушение коагуляции в раннем или позднем послеродовом периоде является показанием к переливанию свежезамороженной плазмы, тромбоцитной массы, по показаниям производят гемотрансфузию. В редких ситуациях при массивной кровопотере, явлениях геморрагического шока возможно переливание свежей донорской крови. С целью остановки кровотечения в раннем послеродовом периоде целесообразна перевязка внутренних подвздошных артерий и при наличии соответствующей аппаратуры -
эмболизация маточных артерий.
Исход для плода. При преждевременной отслойке плаценты плод, как правило, страдает от острой гипоксии. Если акушерская помощь оказывается несвоевременно и недостаточно быстро, то наступает его антенатальная гибель.
СХЕМА ОБСЛЕДОВАНИЯ БЕРЕМЕННЫХ, ПОСТУПАЮЩИХ В СТАЦИОНАР С КРОВЯНЫМИ ВЫДЕЛЕНИЯМИ В ПОЗДНИЕ СРОКИ БЕРЕМЕННОСТИ
У поступающих в родовспомогательное учреждение пациенток с кровяными выделениями проводятся: оценка общего состояния; сбор анамнеза; наружное акушерское обследование; выслушивание сердечных тонов плода; осмотр наружных половых органов и определение характера кровяных выделений. Показано УЗИ (при массивной кровопотере его проводят в операционной).
В настоящее время в связи с широким внедрением УЗИ в практику женских консультаций предлежание плаценты известно заранее. При установленном предлежании плаценты и кровотечении после поступления пациентку переводят в операционную. В остальных ситуациях при массивном кровотечении в первую очередь необходимо исключить преждевременную отслойку плаценты.
Если при наружном акушерском и ультразвуковом исследовании преждевременная отслойка не подтверждена, необходим осмотр шейки матки и стенок влагалища в зеркалах, для исключения эрозии и рака шейки матки; полипов шейки матки; разрыва варикозно расширенных вен; травмы.
При выявлении указанной патологии проводят соответствующее лечение.
Влагалищное исследование в родах производят для:
- определения степени раскрытия шейки матки;
- выявления сгустков крови во влагалище, в заднем своде, что способствует определению истинной кровопотери;
- проведения амниотомии при решении ведения родов через естественные родовые пути.
Влагалищное исследование производится при развернутой операционной, когда при усилении кровотечения можно экстренно произвести чревосечение и кесарево сечение.
Кровопотерю определяют взвешиванием пеленок, простыней и учитывают сгустки крови, находящиеся во влагалище.