Акушерство: учебник для вузов / Савельева Г.М., Шалина Р.И., Сичинава Л.Г., Панина О.Б., Курцер М.А. - М. 2009. - 656 c
|
|
|
|
ГЛАВА 16. МНОГОПЛОДНАЯ БЕРЕМЕННОСТЬ
Многоплодной называется беременность, при которой в организме женщины развиваются два плода и более. В зависимости от числа плодов при многоплодной беременности говорят о двойне, тройне, четверне и т.д. Роды двумя плодами и более называются многоплодными.
Частота многоплодной беременности в большинстве европейских стран колеблется от 0,7 до 1,5%. Внедрение вспомогательных репродуктивных технологий привело к изменению соотношения спонтанной и индуцированной многоплодной беременности: 70 и 30% в 1980-е годы против 50 и 50% в конце 90-х годов.
Многоплодной беременности способствуют возраст матери старше 30-35 лет, наследственный фактор (по материнской линии), высокий паритет, аномалии развития матки (удвоение), наступление беременности сразу после прекращения использования оральных контрацептивов, при применении средств для стимуляции овуляции, при ЭКО.
Двойни бывают двуяйцевыми (дизиготными) и однояйцевыми (монозиготными). Дети из двуяйцевой двойни называются двойняшками (в зарубежной литературе - "fraternal или not identical"), а дети из однояйцевой двойни - близнецами (в зарубежной литературе - "identical"). "Двойняшки" могут быть как одно-, так и разнополыми, а "близнецы" бывают только однополыми.
Двуяйцевая двойня является результатом оплодотворения двух яйцеклеток, созревание которых, как правило, происходит в течение одного овуляторного цикла как в одном, так и в обоих яичниках. В литературе описываются случаи "superfetation" (интервал между оплодотворениями двух яйцеклеток составляет более одного менструального цикла) и "superfecundation" (оплодотворение яйцеклеток происходит в течение одного овуляторного цикла, но в результате различных половых актов). При дизиготной двойне у каждого эмбриона/плода формируется собственная плацента, каждый из них окружен собственной амниотической и хориальной оболочками. Межплодовая перегородка состоит из четырех слоев (рис. 16.1). Такая двуяйцевая двойня называется бихориальной биамниотической. Двуяйцевые двойни среди общего количества двоен составляют 70%.
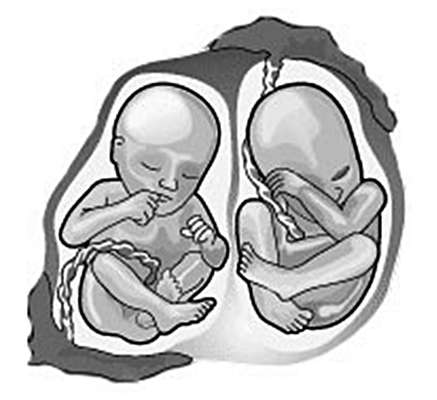

При однояйцевой двойне оплодотворяется одна яйцеклетка. Число формирующихся плацент при этом типе двойни зависит от срока деления единственной оплодотворенной яйцеклетки (см. табл. 16.1). Если деление происходит в течение первых 3 сут после оплодотворения (до стадии морулы), то формируются два эмбриона, два амниона, два хориона/плаценты. Межплодовая перегородка, как и при двуяйцевой двойне, состоит из четырех слоев. Такая однояйцевая двойня также называется бихориальной биамниотической.
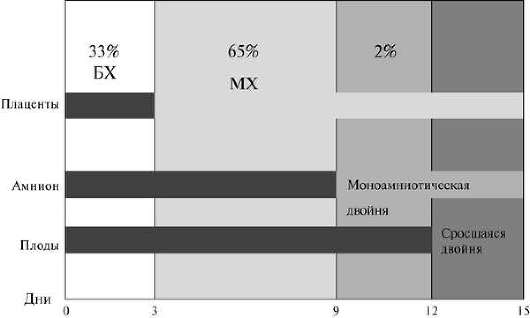
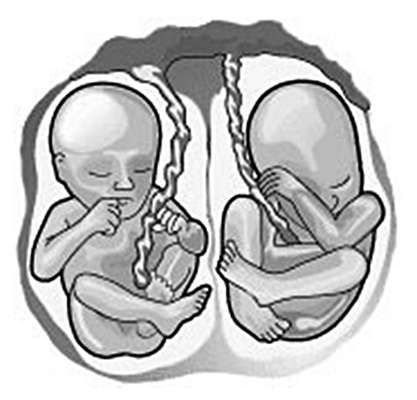
Когда деление яйцеклетки происходит в интервале 3-8 сут после оплодотворения (на стадии бластоцисты), то формируются два эмбриона, два амниона, но один хорион/плацента. Межплодовая перегородка при этом состоит из двух слоев амниона. Такой тип однояйцевой двойни называется монохориальным биамниотическим.
При делении яйцеклетки в интервале 8-13 дней после оплодотворения формируются один хорион и два эмбриона, окруженные единой амниотической оболочкой, т.е. межплодовая перегородка отсутствует. Такая однояйцевая двойня является монохориальной моноамниотической.
Результатом деления оплодотворенной яйцеклетки в более поздние сроки (после 13-го дня), когда уже сформированы зародышевые (эмбриональные) диски, являются сросшиеся двойни.
Таким образом, бихориальной может быть как двуяйцевая, так и однояйцевая двойня, а монохориальной бывает только однояйцевая. Исследование плаценты/плацент и межплодовых оболочек после рождения не всегда дает возможность точно установить зиготность. При четырех межплодовых оболочках (что возможно и при моно-, и при дизиготной двойне) только различный пол детей указывает на дизиготность. Две межплодовые оболочки свидетельствуют о монозиготной двойне.
При однополых детях установить зиготность можно при дополнительном исследовании крови (в том числе при HLA-типировании) или исследовании биоптатов кожи детей.
ДИАГНОСТИКА
До внедрения УЗИ в акушерскую практику диагноз многоплодной беременности нередко устанавливали на поздних сроках или даже во время родов.
Предположить многоплодную беременность можно тогда, когда размеры матки превышают гестационную норму как при влагалищном исследовании (на ранних сроках), так и при наружном акушерском исследовании (на поздних сроках). Во второй половине беременности иногда удается пальпировать много мелких частей плода и две (или более) крупные баллотирующие части (головки плодов). Аускультативными признаками многоплодия могут служить выслушиваемые в разных отделах матки сердечные тоны плодов. Сердечную деятельность плодов при многоплодии можно регистрировать одновременно при использовании специальных кардиомониторов для двойни (снабженных двумя датчиками).
Основой диагностики многоплодной беременности в современном акушерстве является УЗИ. Ультразвуковая диагностика многоплодия возможна начиная с ранних сроков беременности (4-5 нед), и основывается она на визуализации в полости матки нескольких плодных яиц и эмбрионов.
Для ведения беременности и родов при многоплодии решающее значение имеет раннее (в I триместре) определение хориальности (числа плацент).
Именно хориальность, а не зиготность определяет течение беременности, ее исходы, перинатальную заболеваемость и смертность. Наиболее неблагоприятна в плане перинатальных осложнений монохориальная многоплодная беременность, которая наблюдается в 65% случаев однояйцевой двойни. Перинатальная смертность при монохориальной двойне, независимо от зиготности, в 3-4 раза превышает таковую при бихориальной.
Две отдельно расположенные плаценты, толстая межплодовая перегородка (более 2 мм) являются достоверным критерием бихориальной двойни (рис. 16.2). При выявлении единой "плацентарной массы" нужно отличать единственную плаценту (монохориальная двойня) от двух слившихся (бихориальная двойня). Специфические ультразвуковые критерии - Т- и l-признаков (рис. 16.3), формирующиеся у основания межплодовой перегородки, с высокой достоверностью позволяют установить диагноз моноили бихориальной двойни. Выявление l-признака при УЗИ на любом сроке беременности свидетельствует о бихориальном типе плацентации, Т-признак указывает на монохориальность. Следует учитывать, что после 16 нед беременности l-признак становится менее доступным для исследования.
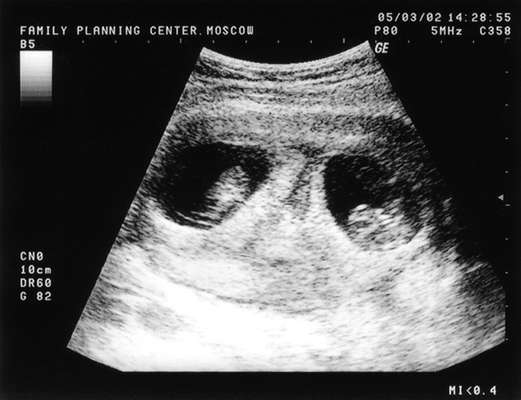
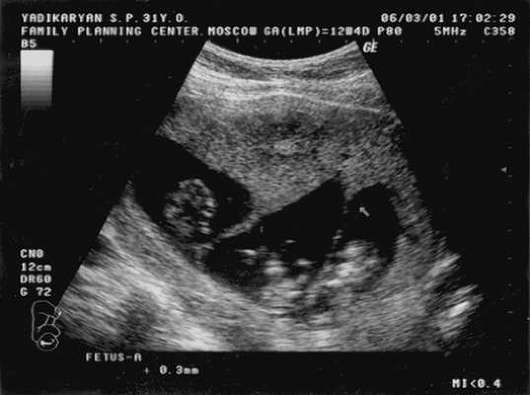
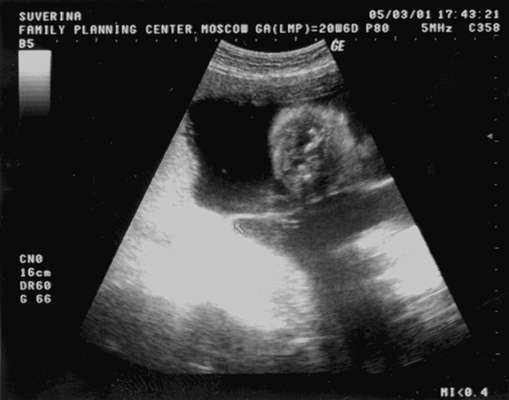
На более поздних сроках беременности (II-III триместры) точная диагностика хориальности возможна только при двух отдельно расположенных плацентах.
Начиная с ранних сроков необходимо проводить сравнительную ультразвуковую фетометрию для прогнозирования задержки роста плода/плодов в более поздние сроки беременности. По данным ультразвуковой фетометрии при многоплодной беременности выделяют физиологическое развитие обоих плодов; диссоциированное (дискордантное) развитие плодов (разница в массе 20% и более); задержку роста обоих плодов.
Как и при одноплодной беременности, уделяют внимание структуре, зрелости плаценты/плацент, количеству околоплодных вод в обоих амнионах, месту выхода пуповин с плодовой поверхности плаценты/плацент. При многоплодной беременности часто наблюдаются оболочечное прикрепление пуповины и другие аномалии ее развития.
Оценивают анатомию плодов для исключения врожденных аномалий, а при моноамниотической двойне - для исключения сросшихся близнецов. Особое значение имеет выявление ультразвуковых маркеров врожденных аномалий развития, включая исследование воротникового пространства у плодов.
Биохимический пренатальный скрининг при многоплодии неэффективен, что объясняется более высокими показателями a-фетопротеина, b-ХГ, плацентарного лактогена, эстриола по сравнению с одноплодной беременностью.
При многоплодной беременности нужно определить положение и предлежание плодов к концу беременности. Чаще всего оба плода находятся в продольном положении (80%): головное-головное, тазовое-тазовое, головное-тазовое, тазовое-головное. Реже бывает один плод в продольном положении, второй - в поперечном или оба - в поперечном положении (рис. 16.4).
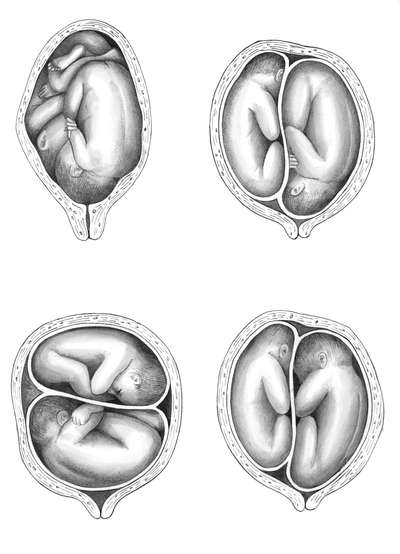
ТЕЧЕНИЕ БЕРЕМЕННОСТИ
При многоплодной беременности к организму женщины предъявляются повышенные требования: сердечно-сосудистая система, легкие, печень, почки и другие органы функционируют с большим напряжением. Материнская заболеваемость и смертность при многоплодной беременности возрастают в 3-7 раз по сравнению с одноплодной; при этом, чем выше порядок многоплодия, тем выше риск материнских осложнений. Соматические заболевания у женщин обостряются практически всегда.
Частота развития гестоза у женщин при многоплодии достигает 45%. При многоплодной беременности гестоз, как правило, возникает раньше и протекает тяжелее, чем при одноплодной, что объясняется увеличением объема плацентарной массы ("гиперплацентоз").
У значительного числа беременных двойней гипертензия и отеки развиваются вследствие избыточного увеличения внутрисосудистого объема и у них ошибочно диагностируют гестоз. В таких случаях скорость клубочковой фильтрации повышена, протеинурия незначительна или отсутствует, а снижение величины гематокрита в динамике указывает на увеличенный объем плазмы. У этих беременных наступает значительное улучшение при соблюдении постельного режима.
Анемию, частота которой у беременных двойней достигает 50-100%, считают "обычным" осложнением и связывают с увеличением внутрисосуди-стого объема. В результате повышения объема плазмы (в большей степени, чем при одноплодной беременности) снижаются величина гематокрита и уровень гемоглобина, особенно во II триместре беременности; физиологическая анемия при многоплодии более выражена. Значительное увеличение эритропоэза во время беременности двойней может привести у некоторых пациенток к истощению ограниченных запасов железа и сыграть роль пускового механизма в развитии железодефицитной анемии. Физиологическую гидремию можно отличить от истинной железодефицитной анемии у беременных с многоплодием при исследовании мазков крови.
Многоплодная беременность нередко осложняется задержкой роста одного из плодов, частота которой в 10 раз выше таковой при одноплодной беременности и составляет 34 и 23% соответственно при моно- и бихориальной двойне. Более выражена зависимость частоты задержки роста обоих плодов от типа плацентации; при монохориальной 7,5%, при бихориальной двойне 1,7%.
Одним из наиболее частых осложнений многоплодной беременности являются преждевременные роды вследствие перерастяжения матки. Чем больше вынашиваемых плодов, тем чаще наблюдаются преждевременные роды. Так, при двойне роды, как правило, наступают в 36-37 нед, при тройне - в 33,5 нед, при четверне - в 31 нед.
ВЕДЕНИЕ БЕРЕМЕННОСТИ
Пациентки с многоплодием должны посещать женскую консультацию два раза в месяц до 28 нед (когда выдается листок нетрудоспособности по беременности и родам) и один раз в 7-10 дней после 28 нед. Терапевт должен осматривать женщину три раза в течение беременности.
Потребность в энергетических субстратах, белках, минералах, витаминах при многоплодной беременности повышена. В связи с этим беременную инструктируют о необходимости полноценного сбалансированного питания. При многоплодии масса тела увеличивается на 20-22 кг.
Беременным с многоплодием с 16-20 нед назначают противоанемическую терапию (железосодержащие препараты 60-100 мг/сут и фолиевую кислоту 1 мг/сут в течение 3 мес).
Для профилактики преждевременных родов беременным с многоплодием рекомендуют ограничение физической активности, увеличение продолжительности дневного отдыха (трижды по 1-2 ч). Показания к выдаче больничного листа расширяются.
Для прогнозирования преждевременных родов необходимо исследовать состояние шейки матки. Методом выбора является трансвагинальная цервикография, которая позволяет, помимо оценки длины шейки матки, определить состояние внутреннего зева, что невозможно при мануальном исследовании (рис. 16.5). Сроки беременности с 22-24 до 25-27 нед считают "критическими" при многоплодии в отношении прогнозирования преждевременных родов. При длине шейки матки менее 34 мм в 22-24 нед повышен риск преждевременных родов до 36 нед; критерием риска преждевременных родов в 32-35 нед является длина шейки матки менее 27 мм, а критерием риска "ранних" преждевременных родов (до 32 нед) - 19 мм (рис. 16.6).
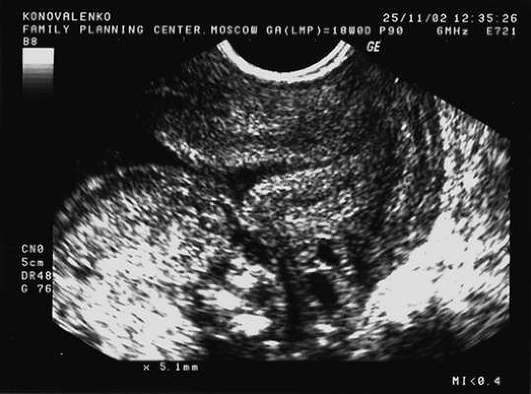
Для ранней диагностики задержки роста плода/плодов необходим тщательный ультразвуковой мониторинг.
Помимо фетометрии, при многоплодии, как и при одноплодной беременности, большое значение имеет оценка состояния плодов (кардиотокография, допплерометрия кровотока в системе мать-плацента-плод, биофизический профиль). Существенное значение приобретает определение количества околоплодных вод (много- и маловодие) в обоих амнионах.
СПЕЦИФИЧЕСКИЕ ОСЛОЖНЕНИЯ МНОГОПЛОДНОЙ БЕРЕМЕННОСТИ. ТАКТИКА ВЕДЕНИЯ
При многоплодной беременности возможно развитие специфических осложнений: синдрома фето-фетальной гемотрансфузии (СФФГ), обратной артериальной перфузии, внутриутробной гибели одного из плодов, врожденных аномалий развития одного из плодов, сросшихся близнецов, хромосомной патологии одного из плодов.
Синдром фето-фетальной гемотрансфузии, впервые описанный Schatz в 1982 г., осложняет 5-25% многоплодных однояйцевых беременностей. Перинатальная смертность при СФФГ достигает 60-100%.
СФФГ, морфологическим субстратом которого являются анастомозирующие сосуды между двумя фетальными системами кровообращения, -
специфическое осложнение при однояйцевой двойне с монохориальным типом плацентации, который наблюдается в 63-74% однояйцевой многоплодной беременности. Вероятность возникновения анастомозов при однояйцевой двойне с бихориальным типом плацентации не больше, чем при двуяйцевых двойнях.
При СФФГ артериовенозные анастомозы располагаются не на поверхности, а в толще плаценты и практически всегда проходят через капиллярное ложе котиледона. Выраженность СФФГ (легкая, средняя, тяжелая) зависит от перераспределения крови через эти анастомозы, которые варьируют в размерах, числе и направлении.
Основным пусковым фактором развития СФФГ служит патология развития плаценты одного из плодов, который становится донором. Повышение периферической резистентности плацентарного кровотока приводит к шунтированию крови к плоду-реципиенту. Таким образом, состояние плода-донора нарушается в результате гиповолемии вследствие потери крови и гипоксии на фоне плацентарной недостаточности. Плод-реципиент компенсирует увеличение объема циркулирующей крови полиурией. Состояние плода-реципиента нарушается вследствие сердечной недостаточности, обусловленной гиперволемией.
Диагностика СФФГ. Традиционно в течение многих лет диагноз СФФГ устанавливали ретроспективно в неонатальном периоде на основании разницы в содержании гемоглобина (50 г/л и более) в периферической крови близнецов и различия в массе новорожденных (20% и более). Однако значительная разница в уровне гемоглобина и массе тела иногда бывает при бихориальной двойне, в связи с чем в последние годы эти показатели перестали рассматривать как признаки СФФГ.
Патогномоничными эхографическими признаками тяжелого СФФГ являются большой мочевой пузырь у плода-реципиента с полиурией на фоне выраженного многоводия и "отсутствие" мочевого пузыря у плода-донора с анурией. Его двигательная активность снижена при выраженном маловодии.
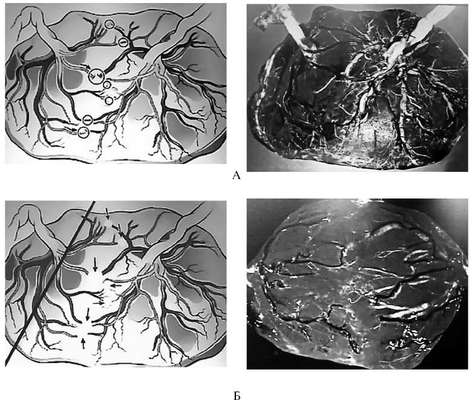
Методом выбора в лечении тяжелой СФФГ является эндоскопическая лазерная коагуляция анастомозирующих сосудов плаценты под эхографическим контролем (так называемая соноэндоскопическая техника). Эффективность эндоскопической лазеркоагуляционной терапии СФФГ (рождение хотя бы одного живого ребенка) составляет 70%. Этот метод предполагает трансабдоминальное введение фетоскопа в амниотическую полость плода-реципиента. Комбинация ультразвукового наблюдения и непосредственного визуального осмотра через фетоскоп позволяет обследовать хорионическую пластину вдоль всей межплодовой перегородки, выявить анастомозирующие сосуды и произвести их коагуляцию (рис. 16.7). Оперативное вмешательство заканчивается дренированием околоплодных вод до нормализации их количества. С помощью эндоскопической лазерной коагуляции возможно пролонгирование беременности в среднем на 14 нед, что приводит к снижению внутриутробной гибели плодов с 90 до 29%.
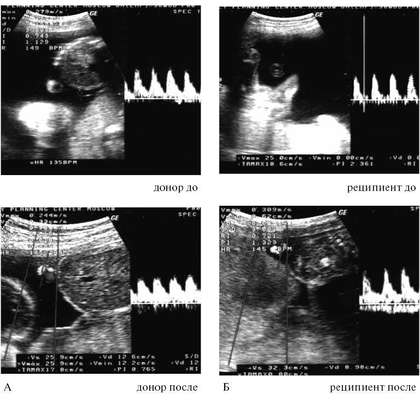
Альтернативной тактикой ведения беременных с выраженным СФФГ при отсутствии возможности лазерной коагуляции анастомозирующих сосудов плаценты является дренирование избыточного количества амниотической жидкости из амниотической полости плода-реципиента. Этот паллиативный метод лечения, который может применяться неоднократно в процессе беременности, не устраняет причину СФФГ, но способствует снижению внутриамниотического давления и тем самым компрессии, как правило, оболочечно прикрепленной пуповины и поверхностных сосудов плаценты. Это в определенной мере улучшает состояние как плода-донора, так и плода-реципиента (рис. 16.8). К положительным эффектам амниодренирования следует отнести и пролонгирование беременности в следствие снижения внутриматочного объема. Эффективность амниодренажа под ультразвуковым контролем составляет 30-83%. Основная и наиболее важная разница в перинатальных исходах при проведении эндоскопической лазеркоагуляции и повторных амниодренирований состоит в частоте неврологических нарушений у выживших детей (5 против 18-37%).
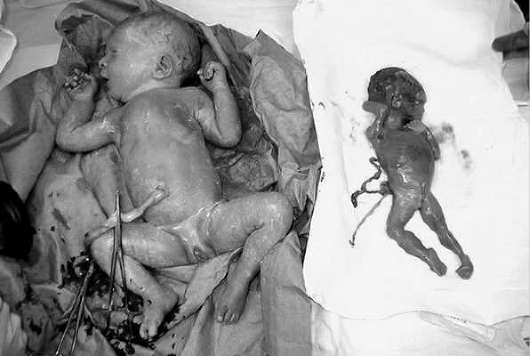
Обратная артериальная перфузия у двоен возможна только при монохориальной беременности и представляет собой наиболее выраженное проявление СФФГ. В основе этой патологии лежит нарушение сосудистой перфузии, в результате чего один плод (реципиент) развивается за счет плода-донора вследствие пупочных артерио-артериальных анастомозов. У плода-донора ("насоса"), как правило, не бывает структурных аномалий, но обнаруживаются признаки водянки. Плод-реципиент ("паразитирующий") - всегда с множественными аномалиями, несовместимыми с жизнью: могут отсутствовать голова и сердце или выявляются значительные дефекты этих органов (рудиментарное сердце). Прогноз для плода-донора также неблагоприятен: без внутриутробной коррекции смертность достигает 50%. Единственная возможность сохранить жизнь плоду-донору - это фетоцид плода-реципиента (лигирование пуповины).
Внутриутробная гибель одного из плодов при многоплодной беременности возможна на любом сроке гестации. Результатом этого может быть "отмирание" одного плодного яйца в I триместре, что отмечается в 20% наблюдений, и "бумажный плод" во II триместре беременности.
Основными причинами поздней внутриутробной гибели при монохориальной плацентации является СФФГ, а при бихориальной - задержка роста плода/плодов и оболочечное прикрепление пуповины. Частота внутриутробной гибели плода при монохориальной двойне в два раза превышает таковую при бихориальной многоплодной беременности.
При гибели одного из плодов в I триместре беременности в 24% наблюдений может погибнуть и второй или происходит выкидыш. Однако в большинстве наблюдений каких-либо неблагоприятных последствий для развития второго плода не бывает.
При гибели одного из плодов во II-III триместрах беременности возможно преждевременное прерывание беременности вследствие выделения "мертвой" плацентой цитокинов и простагландинов. У оставшегося в живых плода имеется высокий риск повреждения головного мозга, что обусловлено выраженной гипотензией вследствие перераспределения крови ("кровотечения") от живого плода в фетоплацентарный комплекс погибшего.
При внутриутробной гибели одного из плодов при бихориальной двойне оптимальной считается пролонгирование беременности (рис. 16.9). При монохориальном типе плацентации единственный выход для спасения жизнеспособного плода - кесарево сечение, произведенное как можно быстрее после гибели одного из плодов, когда еще не произошло повреждения головного мозга оставшегося в живых плода. При внутриутробной гибели одного из плодов из монохориальной двойни на более ранних сроках (до достижения жизнеспособности) методом выбора является немедленная окклюзия пуповины мертвого плода.
Тактика ведения многоплодной беременности при врожденных аномалиях развития одного из плодов зависит от выраженности порока, срока беременности на момент диагностики и, что особенно важно, типа плацентации.
При бихориальной двойне возможен селективный фетоцид больного плода (внутрисердечное введение раствора хлорида калия под контролем УЗИ). При монохориальной плацентации межплодовые трансплацентарные анастомозы исключают возможность селективного фетоцида с использованием хлорида калия ввиду опасности его попадания из циркуляции больного плода или кровотечения в сосудистое русло живого плода.
При монохориальной двойне используются другие методы фетоцида больного плода: инъекция чистого алкоголя во внутрибрюшную часть пупочной артерии, перевязка пуповины при фетоскопии, эндоскопическая лазерная коагуляция (рис. 16.10), введение под эхографическим контролем тромбогенной спирали, эмболизация больного плода. При монохориальной двойне и дискордантности в отношении врожденных аномалий развития оптимальна окклюзия сосудов пуповины больного плода.
Хромосомная патология при двуяйцевой многоплодной беременности (у каждого плода) наблюдается с такой же частотой, как при одноплодной. Таким образом, возможность поражения по меньшей мере одного из плодов удваивается.
У однояйцевых двоен риск хромосомной патологии такой же, как и при одноплодной беременности. В большинстве наблюдений поражаются оба плода.
При диагностированной трисомии обоих плодов показано прерывание беременности; при хромосомной патологии у одного из плодов возможен или селективный фетоцид больного плода, или пролонгирование беременности без какого-либо вмешательства. Тактика основывается на относительном риске селективного фетоцида, который может стать причиной выкидыша, преждевременных родов, а также гибели здорового плода. Пролонгирование беременности с вынашиванием заведомо больного ребенка возможно по желанию беременной и членов ее семьи.
Сросшиеся близнецы - специфический порок развития при монохориальной моноамниотической беременности. Эта редкая патология, ее частота составляет 1% монохориальных двоен.
Среди сросшихся близнецов бывают торакопаги (сращение в области грудной клетки), омфалопаги (сращение в области пупка и хряща мечевидного отростка), краниопаги (сращение гомологичными частями черепа), пигопаги и ишиопаги (соединение боковых и нижних отделов копчика и крестца). Возможно неполное расхождение: раздвоение только в одной части тела (рис. 16.11).
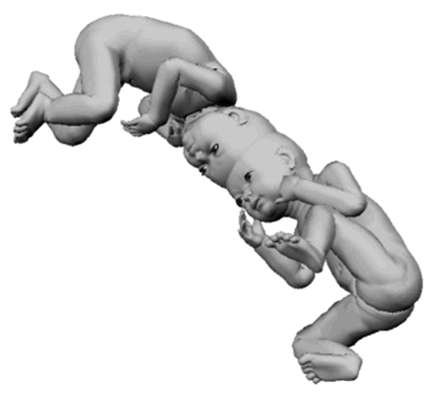


Прогноз для сросшихся близнецов зависит от места и степени соединения и от сопутствующих пороков развития. Для более точного установления потенциальной возможности выживания детей и их разделения, помимо УЗИ, требуются дополнительные методы исследования (эхокардиография и ядерно-магнитный резонанс).
При внутриутробно диагностированной сросшейся двойне показано прерывание беременности, если диагноз установлен в ранние сроки. При возможности хирургического разделения новорожденных и согласии родителей придерживаются выжидательной тактики до достижения плодами жизнеспособности.
ТЕЧЕНИЕ И ВЕДЕНИЕ РОДОВ
Роды при многоплодии часто сопровождаются осложнениями. Это первичная и вторичная слабость родовой деятельности, преждевременное излитие околоплодных вод, выпадение петель пуповины, мелких частей плода. Одним из серьезных осложнений интранатального периода является преждевременная отслойка плаценты первого или второго плода. Причиной отслойки плаценты после рождения первого плода является быстрое уменьшение объема матки и понижение внутриматочного давления, что представляет особую опасность при монохориальной двойне.
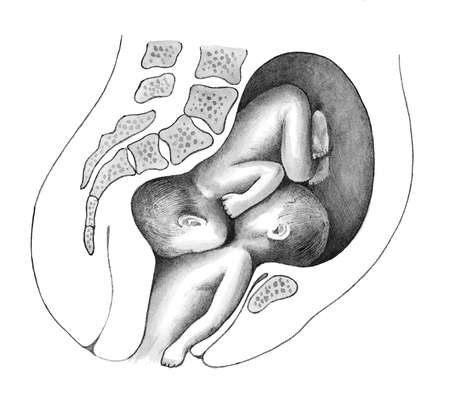
Редким (1 на 800 беременностей двойней), но тяжелым интранатальным осложнением является коллизия плодов при тазовом предлежании первого плода и головном предлежании второго. При этом головка второго одного плода цепляется за головку второго, и они одновременно вступают во вход малого таза (рис. 16.12). При коллизии близнецов методом выбора является экстренное кесарево сечение.
В послеродовом и раннем послеродовом периоде из-за перерастянутости матки возможно гипотоническое кровотечение.
Метод родоразрешения при двойне зависит от предлежания плодов. Оптимальным методом родоразрешения при головном/головном предлежании обоих плодов являются роды через естественные родовые пути, при поперечном положении первого плода - кесарево сечение. Тазовое предлежание первого плода у первородящих также является показанием к кесареву сечению.
При головном предлежании первого и тазовом предлежании второго плода методом выбора являются роды через естественные родовые пути. В родах возможен наружный поворот второго плода с переводом его в головное предлежание под контролем УЗИ.
Поперечное положение второго плода в настоящее время многие акушеры считают показанием к кесареву сечению на втором плоде, хотя при достаточной квалификации врача комбинированный поворот второго плода на ножку с последующим его извлечением не представляет трудности.
Важное значение для определения тактики ведения родов имеет четкое знание типа плацентации, так как при монохориальной двойне наряду с высокой частотой антенатальной фето-фетальной гемотрансфузии сущест-вует высокий риск острой интранатальной трансфузии, которая может оказаться фатальной для второго плода (выраженная острая гиповолемия с последующим повреждением головного мозга, анемия, интранатальная гибель). В связи с этим не исключается возможность родоразрешения пациенток с монохориальной двойней путем кесарева сечения.
Наибольший риск в отношении перинатальной гибели плода представляют роды при монохориальной моноамниотической двойне, которая требует особенно тщательного ультразвукового мониторинга за ростом и состоянием плодов и при которой, помимо специфических осложнений, присущих монохориальным двойням, часто наблюдается перекрут пуповин. Оптимальным методом родоразрешения при этом типе многоплодия считается кесарево сечение в 33-34 нед беременности. Путем кесарева сечения проводится также родоразрешение при сросшихся близнецах при поздней диагностике этого осложнения.
Показанием к плановому кесареву сечению при двойне является также выраженное перерастяжение матки крупными плодами (суммарная масса плодов 6 кг и более) или в результате многоводия. При беременности тремя плодами и более также показано родоразрешение путем кесарева сечения в 34-35 нед.
При ведении родов через естественные родовые пути необходимы тщательное наблюдение за состоянием пациентки и постоянный контроль сердечной деятельности обоих плодов. Роды при многоплодии предпочтительно вести в положении роженицы на боку во избежание сдавления нижней полой вены.
После рождения первого плода производят наружное акушерское и влагалищное обследования для уточнения акушерской ситуации и положения второго плода. Целесообразно также использование УЗИ.
При продольном положении плода вскрывают плодный пузырь, медленно выпуская околоплодные воды; в дальнейшем роды ведут, как обычно.
Вопрос о кесаревом сечении во время родов при многоплодной беременности может встать и по другим причинам: стойкая слабость родовой деятельности, выпадение мелких частей плода, петель пуповины при головном предлежании, симптомы острой гипоксии одного из плодов, отслойка плаценты и др.
Во время многоплодных родов обязательно проводится профилактика кровотечения в последовом и послеродовом периодах.