Акушерство: учебник для вузов / Савельева Г.М., Шалина Р.И., Сичинава Л.Г., Панина О.Б., Курцер М.А. - М. 2009. - 656 c
|
|
|
|
ГЛАВА 19. ПЕРЕНОШЕННАЯ БЕРЕМЕННОСТЬ
Беременность, которая заканчивается рождением ребенка с признаками перезрелости, называется переношенной. Роды при переношенной беременности называются запоздалыми.
Признаки перенашивания чаще бывают при сроке беременности 42 недели и более, но могут быть и ранее - 40-41 неделя.
Кроме переношенной беременности выделяется пролонгированная, физиологически более продолжительная беременность (до 41-42 недели и более), при которой ребенок рождается без признаков перенашивания.
Перенашивание оказывает неблагоприятное влияние на состояние плода и новорожденного в связи со следующими неблагоприятными факторами:
• развитие плацентарной недостаточности за счет дистрофических изменений в плаценте и, как следствие, хроническая гипоксия плода;
• более зрелая ЦНС плода, повышающая чувствительность мозга к кислородной недостаточности;
• появление внутриутробных патологических дыхательных движений плода во время беременности и родов, способствующих аспирации околоплодными водами, содержащими меконий;
• повышенная плотность костей черепа, сужение швов и родничков затрудняющих конфигурацию головки при прохождении родового канала.
Этиология и патoгeнез перенашивания окончательно не установлены.
К этиологическим факторам, способствующим перенашиванию относятся:
• возраст беременной старше 30 лет;
• нейроэндокринные заболевания, сочетающиеся с нарушением жирового обмена;
• преобладание тонуса парасимпатической нервной системы, отсутствие рецептности между корой и подкорковыми структурами головного мозга;
• гормональная дисфункция, выражающаяся в снижении концентрации активных фракций эстрогенов, катехоламинов, прогестерона;
• отсутствие изменений в матке, необходимых для начала родовой деятельности: низкий уровень метаболических реакций, синтеза актина и миозина, рецепторов к утеротоническим соединениям (простагландинам Е, F 2a, окситоцину);
• запоздалое или диссоциированное созревание плаценты с сохранением иммунной толерантности, препятствующей иммунологическому отторжению плода в срок родов;
• пороки развития плода, в первую очередь ЦНС и гипофизарно-надпочечниковой системы, ответственной за синтез кортикостероидов, активирующих синтез эстрогенов и простагландинов в плаценте.
При перенашивании в результате указанных особенностей нарушается формирование родовой доминанты. Наблюдаются регрессивные изменения в плаценте. В результате снижения кровотока изменяется ее толщина, появляются признаки инволютивных процессов: инфаркты, кальцификаты, участки жирового перерождения.
Изменяются прозрачность и состав околоплодных вод. При небольшом перенашивании воды становятся опалесцирующими, беловатыми вследствие растворения в них сыровидной смазки и поверхностных слоев кожи плода. При гипоксии плода и меконии в околоплодных водах они приобретают зеленый или даже желтый цвет (меконий из верхних отделов кишечника плода).
Фосфолипидный состав околоплодных вод изменен. Соотношение содержания лецитина и сфингомиелина, определяющего образование суфрактанта в легких плода, нарушено. У переношенного плода разрушается сурфактантная система легких, что вызывает синдром дыхательных расстройств и образование гиалиновых мембран в легких новорожденного.
С уменьшением количества и изменением физико-химических свойств околоплодных вод понижается их бактерицидность, увеличивается количество бактерий, повышающих риск развития внутриутробной пневмонии у плода.
Изменения в плаценте, количества и качества околоплодных вод, уменьшение количества вартонова студня в пуповине ("тощая пуповина") отражаются на состоянии плода и новорожденного.
Кожные покровы начинают терять первородную смазку. С утратой этого защитного слоя кожа непосредственно контактирует с околоплодными водами и сморщивается. Рост волос и ногтевых пластинок продолжается; по мере перенашивания беременности происходит потеря подкожной жировой клетчатки. При попадании мекония в амниотическую жидкость кожа плода приобретает зеленоватую или желтоватую окраску.
При перенашивании беременности плод нередко крупный, размеры головки приближаются к верхней границе нормы или превышают ее. Однако масса переношенного новорожденного может быть и небольшой вследствие развивающейся задержки роста. Длина плода при перенашивании часто превышает нормальные показатели и составляет 54-56 см и более. Кости черепа по мере увеличения срок гестации становятся плотными, а швы и роднички узкими.
Клиническая картина и диагностика. Диагноз перенашивания устанавливают по совокупности данных анамнеза и дополнительных методов исследования.
Из данных анамнеза учитывают:
- характер менструальной функции;
- срок последней менструации;
- первое шевеление плода;
- срок беременности при первом посещении женской консультации;
- сроки беременности по данным УЗИ, производимого в 12-13 и 22-23 нед.
К дополнительным объективным методам, позволяющим уточнить диагноз перенашивания беременности, относятся:
- отсутствие биологической активности шейки матки при доношенной беременности (38-40 нед);
- уменьшение окружности живота после 40-й недели беременности (косвенное свидетельство уменьшения количества околоплодных вод);
- увеличение высоты дна матки из-за более крупных размеров плода, гипертонуса нижнего сегмента, высокого расположения предлежащей части плода;
- уменьшение содержания в крови эстрадиола, плацентарного лактогена, кортикостероидов, трофобластического b- глобулина;
- признаки хронической гипоксии по данным КТГ, биофизического профиля, допплерометрии кровотока в системе мать-плацента-плод;
- уменьшение толщины плаценты по данные УЗИ и структурные изменения в ней (петрификаты, кисты), отсутствие прироста биометрических параметров плода при динамической фетометрии, утолщение костей черепа, снижение двигательной активности, выраженное уменьшение количества амниотической жидкости (маловодие!), наибольший вертикальный размер кармана свободного от эхоструктур плода участка околоплодных вод составляет менее 2 см;
- данные амниоскопии: уменьшение прозрачности и изменение цвета околоплодных вод; зеленый цвет вследствие присутствия мекония в околоплодных водах, нарушения биохимического состава (повышение концентрации общего белка и глюкозы, уровня креатинина, щелочной фосфатазы, изменение соотношения лецитин/сфингомиелин).
Важно дифференцировать переношенную и пролонгированную беременность. Следует учитывать клинические данные и результаты специальных исследований: электрокардиографии, УЗИ, амниоскопии, амниоцентеза и др.
При пролонгированной беременности плод нередко крупный, изменений сердечной деятельности плода на КТГ нет; при УЗИ не выявляют выраженных признаков "старения" плаценты и маловодия, контуры головки обычные; при амниоскопии обнаруживают достаточное количество вод обычного цвета.
У ребенка, рожденного от пролонгированной беременности, нет признаков переношенности.
Ведение беременности и запоздалых родов.
Вопрос о родоразрешении необходимо решать после 40-41 нед беременности (с учетом появления признаков перенашивания) (схема 19.1).
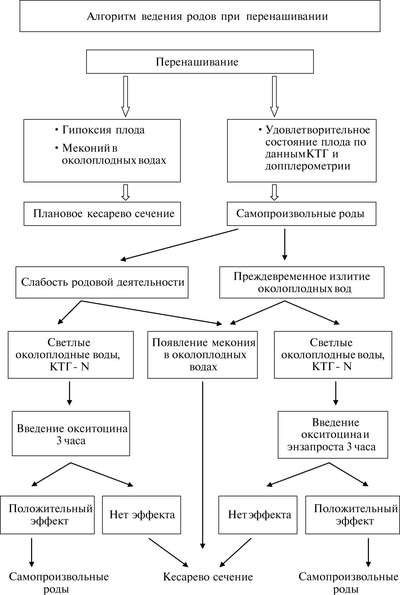
При выявлении признаков перенашивания (маловодие, дистрофические изменения в плаценте), которые сочетаются с симптомами хронической гипоксии плода (нарушение кровотока в системе мать-плацента-плод по данным допплерометрии, изменение КТГ, зеленые околоплодные воды) или с другими акушерскими осложнениями (возраст первородящей 30 лет и более, крупный плод, задержка роста плода, тазовое предлежание и т.д.) производится плановое кесарево сечение.
При удовлетворительном состоянии плода и отсутствии отягощающих факторов, незрелой шейке матки необходимо подготовить ее к родоразрешению. Для подготовки шейки матки при ее зрелости 3 балла и менее по шкале Бишопа целесообразно сначала использовать ламинарию. Это водоросли, объем которых увеличивается во влажной среде цервикального канала и расширяет ее. При созревании шейки матки до 4 баллов и более по шкале Бишопа (или при исходном состоянии, соответствующем указанным значениям) применяют простагландины Е2 (препидил-гель, содержащий 0,6 мг динопростона). Как правило, через 6-24 ч достигается полное созревание шейки матки, что позволяет произвести амниотомию и последующее родовозбуждение; вводя внутривенно матери с начала энзапрост, а затем окситоцин).
При перенашивании роды могут осложняться:
• несвоевременным излитием околоплодных вод;
• патологическим прелиминарным периодом;
• слабостью или дискоординацией родовой деятельности;
• кровотечением в последовом или раннем послеродовом периоде.
При ведении родов наблюдают за родовой деятельностью (токография) и состоянием плода (КТГ, цвет околоплодных вод, их изменение на протяжении родов).
Указанные состояния определяют план ведения родов.
Запоздалые роды лучше вести с использованием эпидуральной анестезии.
В связи с плохой конфигурацией головки крупного переношенного плода необходимо в родах исключить клинически узкий таз.
Для профилактики ухудшения состояния плода в конце периода изгнания производится перинеоили эпизиотомия.
Диагноз перенашивания беременности уточняется после рождения ребенка по признакам Белленштайна - Рунге:
• отсутствие пушковых волос;
• отсутствие казеозной смазки;
• повышенная плотность костей черепа (затруднение конфигурации головки в родах);
• узость швов и родничков;
• удлинение ногтей;
• зеленоватый оттенок кожи;
• сухая "пергаментная" мацерированная кожа;
• "банные" ладони и стопы;
• снижение тургора кожи;
• слабая выраженность подкожной жировой клетчатки.
При осмотре последа видны жировое перерождение, кальцификаты в плаценте, желто-зеленое прокрашивание оболочек.