Травматология и ортопедия: учебник / [Н. В. Корнилов]; под ред. Н. В. Корнилова. - 3-е изд., доп. и перераб. - 2011. - 592 с.: ил.
|
|
|
|
Врожденные деформации костно-мышечной системы
ВРОЖДЕННЫЙ ВЫВИХ БЕДРА (врожденные деформации бедра по МКБ-10)
Врожденный вывих бедра - одна из наиболее часто встречающихся врожденных деформаций опорно-двигательного аппарата. Этот порок развития характеризуется недоразвитием всех элементов тазобедренного сустава и нарушением соотношений головки бедренной кости и вертлужной впадины. Он проявляется в трех формах, переходящих одна в другую: неустойчивое бедро, врожденный подвывих и, наконец, врожденный вывих бедра. Односторонний вывих встречается чаще двустороннего, у девочек в 5 раз чаще, чем у мальчиков.
Этиология. Причиной заболевания могут быть порок первичной закладки опорно-двигательного аппарата, задержка внутриутробного развития плода в связи с изменениями витаминного баланса, особенно витамина В2, гормональными нарушениями, токсикозы и нефропатии беременных, сопровождающиеся нарушением водно-солевого и белкового обмена, а также наследственная дисплазия тазобедренных суставов и т. д.
Патогенез врожденного вывиха связан с предшествующим подвывихом, неустойчивостью бедра (или дисплазией). Последняя характеризуется гипоплазией вертлужной впадины плода, ее уплощением, развитие головки бедренной кости замедляется, верхний конец бедренной кости поворачивается кпереди (антеторсия), одновременно замедляется развитие нервно-мышечного и сумочно-связочного аппарата. Если после рождения определяется дисплазия бедренной кости или ее подвывих, то с ростом ребенка и при отсутствии раннего неоперативного лечения ко времени начала ходьбы развивается врожденный вывих бедра. Поэтому для предупреждения изменений тазобедренного сустава необходим осмотр новорожденного в родильном доме микропедиатром или ортопедом.
Основным ранним клиническим симптомом неустойчивого бедра у новорожденных и грудных детей является ограничение пассивного разведения согнутых под прямым углом в тазобедренных и коленных суставах ног у новорожденного, лежащего на столе для пеленания (рис. 295, а). Надо иметь в виду, что у новорожденных повышен тонус мышц конечностей, поэтому полное разведение бедер невозможно, однако разница в углах отведения говорит о децен-трации головки бедра в вертлужной впадине, что косвенно указывает на недоразвитие сустава. Другими признаками являются асимметрия складок кожи на бедре, асимметрия ягодичных складок.
Подвывих бедра клинически, наряду с описанными выше признаками при неустойчивом бедре, проявляется симптомом щелчка, или симптомом Орто-лани-Маркса, обусловленным "перескакиванием" головки бедра через передний край вертлужной впадины - при недоразвитии тазобедренного сустава в момент сгибания в тазобедренных и коленных суставах при разведении бедер, когда головка бедренной кости вывихивается из впадины, возникает щелчок, а при приведении ножек к средней линии головка вправляется и вновь ощущается щелчок и вздрагивание ножки.
Следует иметь в виду, что симптом Ортолани-Маркса может быть положительным в первый месяц жизни при гипотонии мышц и отсутствии патологических изменений в тазобедренном суставе.
Относительное укорочение и ротация конечности кнаружи также являются симптомом вывиха в тазобедренном суставе. Укорочение нижней конечности можно выявить при осмотре ребенка, лежащего на спине, при сгибании ножек в тазобедренных и коленных суставах (рис. 295, б).
При врожденном вывихе бедра ранее описанные симптомы более выражены. Появление поздних симптомов связано с началом ходьбы: значительное ограничение отведения бедра, напряжение приводящих мышц, большой вертел выше линии Розера-Нелатона. При отведении бедра в положении сгибания в тазобедренном суставе увеличивается глубина бедренного треугольника, в котором отсутствует головка бедра. При одностороннем вывихе бедра выявляются значительное укорочение и ротация конечности наружу (симптом Тренделенбурга - при стоянии на вывихнутой ноге снижается уровень ягодичной складки с этой стороны, возникает перекос таза - рис. 295, д).
При вывихе нарушается походка. При одностороннем выявляются прихрамывание с отклонением туловища в сторону вывиха, наклон таза в больную сторону и функциональный сколиоз.
При двустороннем вывихе бедер походка утиная, таз наклоняется вперед с образованием лордоза.
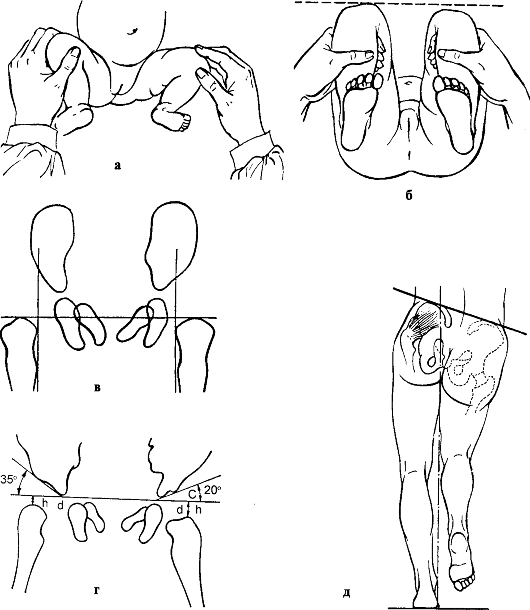
Рис. 295. Диагностика врожденных вывихов бедра: а - ограничение отведения бедер; б - определение разницы в длине нижних конечностей; в - схема Путти; г - схема Хильгенрайнера; д - положительный симптом Тренделенбурга
При осмотре новорожденного, когда определяются не все указанные симптомы, лучше заподозрить наличие неустойчивого бедра и начать раннее неоперативное лечение, чем ожидать раннего рентгенологического обследования только в 4-месячном возрасте.
Рентгенограмму обоих тазобедренных суставов производят в положении больного лежа на спине с вытянутыми и приведенными ногами, расположенными симметрично, а также с небольшой ротацией конечностей внутрь. При оценке рентгенограммы надо иметь в виду, что вертлужная впадина содержит хрящевую ткань и контрастная тень отсутствует, головки бедренных костей также хрящевые, до 4 мес. ядра окостенения отсутствуют, поэтому условно высота головки бедренной кости равна ширине шейки.
К рентгенологическим признакам неустойчивого бедра относятся скошенность крыши впадины тазобедренного сустава и позднее появление ядер окостенения головок бедренных костей.
При подвывихе бедра на рентгенограмме видны пространственное нарушение ориентации компонентов суставов и патологические изменения индексов его стабильности (скошенность крыши вертлужной впадины, позднее появление ядра окостенения головки бедренной кости и неполное покрытие головки крышей вертлужной впадины).
При вывихе бедра на рентгенограмме головка на стороне вывиха меньших размеров, уплощена и располагается вне впадины. Крыша вертлужной впадины скошена. Нарушение состояния бедренного и тазового компонентов сустава увеличивается по мере роста ребенка.
Ранние рентгенологические признаки врожденного вывиха бедра были описаны в 1927 г. В. Путти в виде триады: 1) повышенная скошенность крыши вертлужной впадины; 2) смещение проксимального конца бедренной кости кнаружи и кверху; 3) позднее появление и гипоплазия ядра окостенения. Он же предложил схему (рис. 295, в), на которой одна линия соединяет верхние части метафизов обеих бедренных костей и две линии проведены перпендикулярно через середины суставных впадин. Смещение проксимального конца бедренной кости кверху и кнаружи от линии пересечения перпендикуляров говорит о поражении сустава. В норме ядро окостенения головки бедренной кости на рентгенограмме появляется на 4-6-м месяце жизни, а при неустойчивом бедре, подвывихе или вывихе окостенение задерживается до 9-10 мес. Если у ребенка имеются лишь первые две формы поражения бедра, желательно использовать схему Хильгенрайнера для оценки рентгенограммы (рис. 295, г). При этом проводят горизонтальную линию через оба V-образных хряща и от верхней точки диафиза к этой линии восстанавливают перпендикуляр. В норме высота h должна равняться 1-1,5 см, расстояние от дна вертлужной впадины до перпендикуляра d = 1...1,5 см. Угол наклона вертлужной впадины у новорожденного равен 27-30°, а к 2-летнему возрасту - 20°. Но при диагностике неустойчивого бедра важны не сами углы наклона, а разница в углах с обеих сторон. При подвывихе и вывихе расстояние d больше, чем на противоположной стороне.
Описанная клинико-рентгенологическая картина позволяет выявить ранние патологические изменения тазобедренного сустава.
Клиническая картина врожденного вывиха бедра у детей старше года. Дети начинают поздно ходить, чаще к 11/2 годам, походка у них неуверенная, выявляется прихрамывание на больную ногу, а при двустороннем вывихе - утиная походка. Болей в этом возрасте нет. При осмотре в положении лежа определяется относительное укорочение больной конечности при сохранении ее абсолютной длины, положительный симптом Дюпюитрена - смещение конечности по оси вверх в положении лежа на спине при давлении на пяточную область.
О степени фиксации головки во впадине можно судить при потягивании за ногу в положении лежа со смещением ее книзу. При пальпации под паховой связкой головка бедренной кости в вертлужной впадине не определяется. Прижать бедренную артерию к головке бедренной кости, как в норме, при этом невозможно. На стороне вывиха ограничено отведение бедра и положителен симптом Шассеньяка - избыточные ротационные движения бедром.
Верхушка большого вертела выше линии Розера-Нелатона, соединяющей верхнюю переднюю подвздошную ость с седалищным бугром.
В положении стоя на одной ноге в норме ягодичные мышцы напрягаются и удерживают противоположную половину таза в горизонтальном положении. Это - отрицательный симптом Тренделенбурга. При стоянии на вывихнутом бедре ягодичные мышцы напрягаются слабо, так как точки прикрепления (подвздошная кость и большой вертел) сближены и таз не удерживается в горизонтальном положении, наклоняясь в противоположную вывиху сторону (рис. 295, д).
Рентгенограмма тазобедренных суставов, полученная на одной пленке при правильной укладке, позволяет окончательно поставить диагноз. Различают пять степеней вывиха (М. В. Волков, В. Д. Дедова): I степень - головка во впадине располагается латерально, или определяется скошенность крыши подвздошной кости при правильном расположении бедренной кости (дисплазия); II степень - головка бедренной кости располагается выше горизонтальной линии V-образных хрящей вплоть до верхнего края скошенной крыши (подвывих); при III степени вся головка располагается над верхним краем вертлужной впадины (возможны неоартрозы); при IV степени вся головка покрыта тенью крыла подвздошной кости; при V степени выявляется крайне высокое стояние головок у верхней части крыла подвздошной кости (рис. 296). В связи с тем, что рентгенологическое исследование тазобедренных суставов отсрочено во времени (4 мес), в последние годы стали широко применять ультрасоногра-фию суставов. Этот метод позволяет выявлять патологические изменения уже с 2-недельного возраста.
Неоперативное лечение. Лечение врожденных патологических состояний тазобедренного сустава необходимо начинать сразу же после их выявления в родильном доме, одновременно обучая этому мать. Лечение состоит в ЛФК для устранения контрактуры приводящих мышц бедра в виде ненасильственных движений в тазобедренных суставах (сгибание, разгибание в коленных и тазобедренных суставах под прямым углом, разведение бедер и вращательные движения при центрации головки во впадине с сочетанием движений в об-
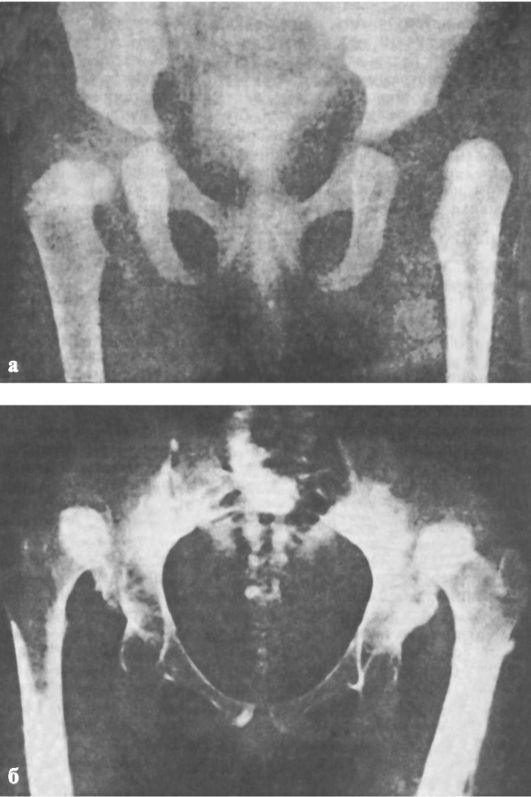
Рис. 296. Рентгенограммы при врожденном вывихе бедра у ребенка 4 мес. (а) и при врожденном двустороннем вывихе бедра у ребенка 12 лет (б)
ратном направлении). ЛФК проводят 8-10 раз в сутки по 15-20 упражнений за одно занятие. Легкий массаж мышц спины, ягодиц и задней поверхности бедер также выполняют ежедневно. Важнейшим элементом лечения является широкое пеленание с разведением ножек с помощью пеленки, затем - на подушке Фрейка. У детей с неустойчивым бедром при начальных изменениях тазобедренного сустава до 4-месячного возраста лечение проводят на отводящей шине Кошля или с применением подушки Фрейка (рис. 297, а) или ЦИТО (рис. 298, б). Они позволяют ногам ребенка постоянно находиться в положении отведения и сгибания в тазобедренных суставах. При этом головка центрируется в вертлужной впадине и сустав развивается правильно. В возрасте 4 мес. после рентгенографии обоих тазобедренных суставов окончательно устанавливают диагноз, и специалист-ортопед определяет тактику дальнейше-
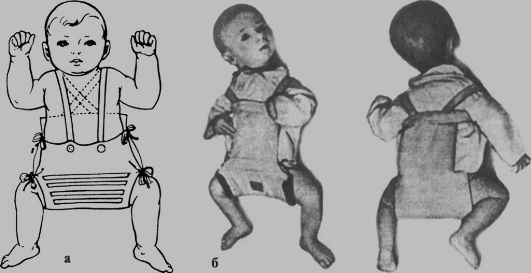
Рис. 297. Подушка Фрейка (а) и отводящая шина ЦИТО (б)
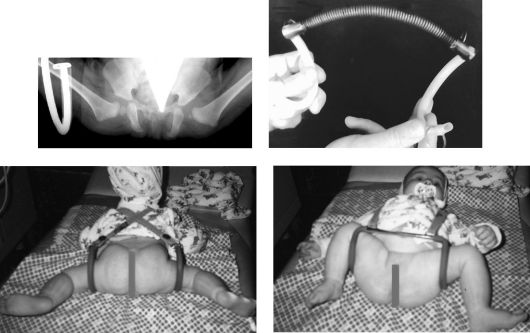
Рис. 298. Использование модифицированной шины Кош ля для лечения врожденного вывиха бедра
го лечения, давая соответствующие рекомендации. Обычно лечение на шине продолжают еще 4-6 мес, ребенку не разрешают ходить до 1 года, а наблюдение ортопедом длится до 5 лет при благоприятном исходе лечения дисплазии тазобедренного сустава.
Лечение подвывиха и вывиха бедра должно быть также ранним, щадящим и функциональным. Его необходимо осуществлять с 1-го месяца жизни ребенка до 11/2 лет с применением приспособлений, способствующих отведению бедер и повышению подвижности в суставах конечностей (подушка Фрейка, шина Кошля в модификации М. Э. Казакевич, аддукционно-ротационный аппарат Мирзоевой, стремена Павлика и др.). В последние годы наиболее часто применяют шину Кошля, которая позволяет медленно, дозированно растягивать приводящие мышцы и одновременно, не снимая шины, вправлять и удерживать бедро в положении Лоренца I. Кроме того, данная конструкция (рис. 298) разводящей шины позволяет сохранять у ребенка свободу движений в тазобедренных и коленных суставах во фронтальной плоскости, одновременно применять физиотерапевтические процедуры, массаж и проводить все гигиенические мероприятия при постоянном удержании достигнутого правильного положения элементов тазобедренного сустава. Противопоказанием к применению этой методики служат данные проведенных артрографий с контрастированием, подтверждающие невправленность вывиха бедра.
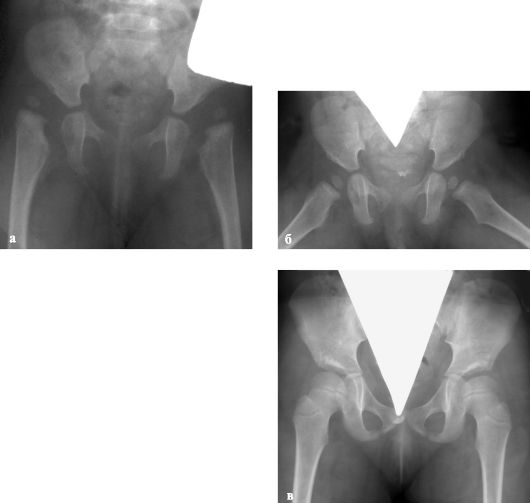
Рис. 299. Неоперативное лечение
врожденного вывиха бедра: а - до лечения (8 мес.); б - через 6 мес. после начала лечения; в - после вправления (через 4 года)
Применяемая ранее методика закрытого одномоментного вправления вывиха бедра сменными гипсовыми повязками по Лоренцу (I, II, III) часто (2,1-21 %) осложнялась асептическим некрозом головки бедренной кости, рецидивом вывиха или подвывиха, артрозами (данные II съезда травматологов-ортопедов, 1969 г.); все это способствовало замене методики Лоренца функциональными методами лечения вывиха.
После достижения клинико-рентгенологической картины вправления вывиха бедра необходимо постепенное приведение конечности с одновременным приданием ей положения ротации внутрь в кольцах-распорке Ланге или шине Мирзоевой (рис. 299).
Если добиться успеха при этой тактике лечения не удается, то производят оперативное вмешательство.
Оперативное лечение детям в возрасте от 1 до 2 лет проводят по методу простого открытого вправления из наружнобокового доступа или открытого вправления по типу минимальной артротомии. У детей от 2 до 7 лет открытое вправление сочетают с корригирующей остеотомией бедренной кости и реконструкцией тазового компонента сустава в виде транспозиции вертлужной впадины по Солтеру.
Существуют четыре группы методик оперативного вправления вывиха бедра:
1) открытое вправление вывиха;
2) открытое вправление с углублением впадины;
3) реконструктивные внесуставные операции;
4) паллиативные операции на суставе.
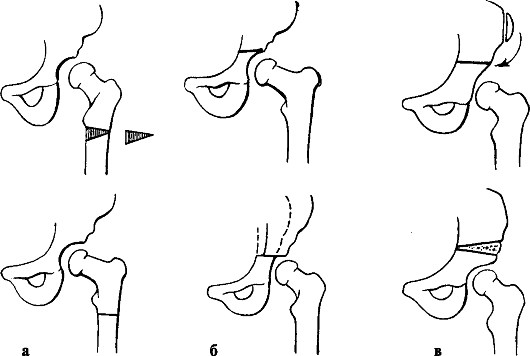
Рис. 300. Схемы внутрисуставных оперативных методов лечения врожденного вывиха бедра: а-в - варианты
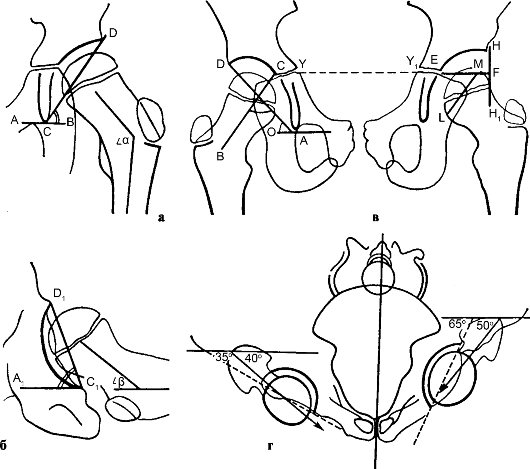
Рис. 301. Схемы вычислений: Схема вычисления антеверсии проксимального конца бедренной кости, фронтальной инклинации вертлужной впадины по задней (а) и аксиальной (б) рентгенограммам; схема определения индексов стабильности тазобедренного сустава (в, г)
Простое открытое вправление вывиха бедра состоит в предварительном рассечении перешейка суставной сумки и нередко завернувшегося верхнего хрящевого козырька вертлужной впадины.
Открытое вправление вывиха с углублением вертлужной впадины (по Богданову) состоит во вскрытии капсулы сустава, иссечении из впадины Рубцовых тканей и углублении суставного хряща с помощью булав.
К паллиативным операциям относятся внесуставные операции типа варизи-рующей остеотомии, операция Хиари, остеотомия таза по Солтеру (рис. 300).
У детей старше 8 лет и подростков после 12 лет оперативные вмешательства значительно затруднены, а перспективы лечения более сомнительны и методом выбора являются паллиативные операции, направленные на улучшение опороспособности и походки. Важным моментом в лечении врожденного вывиха должна быть рентгенологическая оценка взаимоотношений бедренного и
тазового компонентов сустава (рис. 301). Это угол антеверсии проксимального конца бедренной кости, угол вертикального соответствия вертлужной впадины и степень костного покрытия головки бедренной кости.
В оперативном лечении важным фактором должна быть центрация головки во впадине, что можно заранее выяснить по представленным показателям. Если головка бедренной кости после операции центрирована, то в процессе роста ребенка происходит постепенное уменьшение асимметрии таза вплоть до ее исчезновения. Если центрации достигнуть не удается, то асимметрия таза сохраняется и вывих рецидивирует.
В настоящее время комбинированные методы вправления, включающие углубление впадины, реконструкцию крыши и проксимального конца бедренной кости, наиболее эффективны. Одним из эффективных методов является операция по М. В. Волкову, которая состоит в низведении головки при высоком вывихе до уровня суставной впадины с помощью аппарата Илизарова; затем производят подвертельную остеотомию определенного типа с исправлением антеверсии и вальгусного искривления шейки бедренной кости и фиксацию фрагментов кости штопором Сиваша. После этого осуществляют открытое вправление головки с формированием впадины и артропластику головки колпачком из амниона, который фиксируют кетгутом. Дистракцию головки бедренной кости до вертлужной впадины осуществляют в аппарате Илизарова в течение 1 мес, затем проводят манжетное вытяжение в постели. Конструкцию Сиваша удаляют через 6 мес. Ходьба с помощью костылей без нагрузки на ногу продолжается до 1 года.
Описанные методы неоперативного и оперативного лечения свидетельствуют о сложности лечения этого патологического состояния, поэтому чем раньше начато лечение, тем лучше результат.
ВРОЖДЕННАЯ КОСОЛАПОСТЬ
Врожденная косолапость (pes equino vara, excavatus congenitus) стоит на первом месте среди врожденных заболеваний опорно-двигательного аппарата, составляя 35,8 %. Двусторонняя деформация наблюдается чаще односторонней, у мальчиков вдвое чаще, чем у девочек.
Причин развития косолапости много. На одном из первых мест стоит сращение амниона с поверхностью конечности зародыша. Кроме того, причинами являются давление амниотических тяжей или пуповины на стопу, давление матки на наружную поверхность стопы при малом количестве околоплодных вод; давление опухолью тела матки; токсоплазмоз у матери; нарушение функции спинномозговых нервов; нарушение развития нижних конечностей в первые 3 мес. жизни и т. д.
Клиническая картина (рис. 302). Выявляются подошвенное сгибание стопы в голеностопном суставе (эквинус), поворот подошвенной поверхности кнутри с опусканием наружного края (супинация стопы), приведение стопы в переднем отделе с увеличением ее свода (аддукция). Деформация стопы сочетается с ротацией голени внутрь на уровне нижней трети и ограничением подвижности
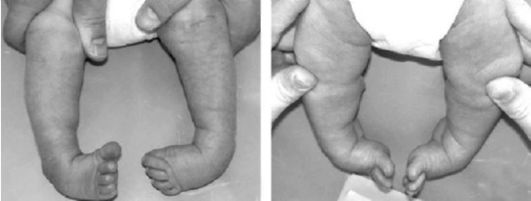
Рис. 302. Врожденная двусторонняя косолапость
в голеностопном суставе. Когда ребенок начинает ходить, при наличии косолапости наблюдается огрубение кожи наружного края стопы, развивается атрофия мышц голени, особенно икроножной мышцы, и рекурвация коленных суставов, а также своеобразная походка, при которой одна стопа переносится через другую.
Т. С. Зацепин разделяет врожденную косолапость на две клинические формы: типичную (75 %) и атипичную (25 %).
При типичной косолапости различают: 1) легкую форму (варусная контрактура Остен-Сакена), при ней кожа малоподвижна, определяются костные выступы в основном за счет головки таранной кости; 2) мягкотканную форму, когда хорошо развит подкожный жировой слой, кожа подвижна, костные выступы отсутствуют.
Атипичная форма косолапости развивается вследствие образования амнио-тических перетяжек, артрогрипоза, недоразвития большеберцовой кости.
Лечение врожденной косолапости нужно начинать у новорожденных после того, как зарастет пупочная ранка, ибо в этот период развития у ребенка мягкие ткани наиболее податливы, их легче растянуть и удержать в корригированном положении, давая возможность костям стопы расти и развиваться правильно. Суть неоперативного лечения состоит в редрессирующей гимнастике, исправляющей деформацию стопы (по 3-5 мин с перерывами для массажа мышц стопы и голени 3-4 раза в день), и удержании стопы в корригированном положении мягким бинтом (по Финку- Эттингену). Врач-ортопед должен обучить мать ребенка проводить пассивную корригирующую гимнастику, массаж и правильно фиксировать стопу с помощью мягкого бинта. Ручную редрессацию стопы производят осторожно и постепенно, устраняя сначала аддукцию переднего отдела стопы, затем супинацию и наконец подошвенную флексию. Сеанс редрессации состоит из трех приемов, повторяемых по 20 раз (рис. 303, а).
Каждый раз достигнутое положение стопы необходимо фиксировать методом бинтования по Финку-Эттингену (рис. 303, б) фланелевым бинтом шириной 5-6 см, длиной 2 м при положении сгибания в коленном суставе под углом 90°. Бинтовать начинают со стопы. Частота повторений манипуляций с последующим бинтованием зависит от тяжести деформации (возможно до 10 раз в сутки).
После достижения гиперкоррекции стопы, а при мягкотканной форме - возможного ее исправления к возрасту 2-3 мес. для предупреждения рецидивов до разрешения ходьбы накладывают шины из полиэтилена для удержания стопы и голени в положении гиперкоррекции (рис. 303, в).
При средних и тяжелых видах косолапости с 3-недельного возраста ребенку проводят лечение при помощи этапных гипсовых повязок (рис. 303, г). Это
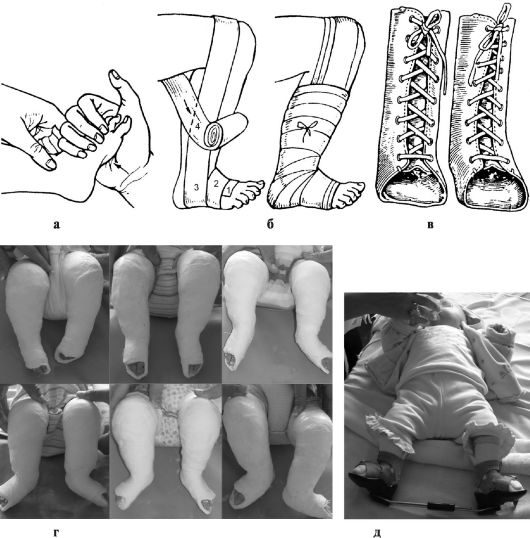
Рис. 303. Лечение косолапости: а - ручная редрессация, коррекция подошвенного сгибания; б - фиксация результатов коррекции с помощью бинтования; в - шина из полиэтилена, применяемая при лечении врожденной косолапости; г - этапная коррекция косолапости гипсовыми повязками;
д - фиксация стоп в ортезе
осуществляет непосредственно врач-ортопед на специальном столе Никифоровой. Обычно предварительно кожу обрабатывают вазелином, затем накладывают слой ваты и после ручной редрессации накладывают гипсовые бинты циркулярно, исправляя компоненты деформации от кончиков пальцев до верхней трети голени (в виде сапожка). Смену гипсовых повязок и коррекцию проводят 1 раз в неделю без наркоза. Коррекцию деформации осуществляют с некоторым насилием, растягивая, но не разрывая ткани. После исправления деформации в течение 3-4 мес. используются ортезы, сохраняющие правиль-
ное положение стопы (рис. 303, д). Затем ребенку можно ходить в ботинках со шнуровкой и пронатором, подбитым по всей поверхности подошвы, включая каблук. Во время сна необходимо использовать ортезы.
Одновременно назначают массаж мышц голени и стопы, ванны, корригирующую гимнастику, а при ослаблении мышц - их фарадизацию, в частности малоберцовой группы мышц. При отсутствии эффекта от неоперативного лечения у детей с 6-месячного возраста (по данным НИ ДОИ им. Г. И. Турнера, 1999 г., - до 3 лет) рекомендуются операции на сухожильно-связочном аппарате стопы.
При тяжелых формах врожденной косолапости с возраста 3 лет показано оперативное вмешательство на сухожильно-связочном аппарате по Т. С. Зацепину с применением дистракционно-компрессионного аппарата для выведения стопы в положение гиперкоррекции, вправления таранной кости в вилку голеностопного сустава и декомпрессии таранной кости.
Операция по Т. С. Зацепину состоит из следующих этапов: Z-образное удлинение сухожилий задней большеберцовой мышцы и длинного сгибателя большого пальца стопы, рассечение дельтовидной связки, вскрытие капсулы задней поверхности голеностопного сустава и, наконец, Z-образное удлинение пяточного сухожилия и длинного сгибателя большого пальца с вскрытием подтаранного сустава (между пяточной и подтаранной костью), а при выраженном продольном своде стопы - рассечение подошвенного апоневроза. Деформацию стопы ликвидируют, капсулу сустава не зашивают, сухожилия мышц сшивают в удлиненном состоянии, накладывают швы на кожу и гипсовую повязку до средней трети бедра. Повторно гипсовую повязку типа "сапожок" накладывают сроком до 6 мес.
В последующем проводят ЛФК и ФТЛ. Ребенок должен носить обувь с пронатором.
В 1951 г. В. А. Штурм предложил лигаментокапсулотомию - оперативное вмешательство на сумочно-связочном и сухожильном аппарате стопы с обязательным рассечением капсулы предплюсне-плюсневых суставов и связки между ладьевидной и I клиновидной костями. Эти операции рекомендуется производить детям до 10 лет.
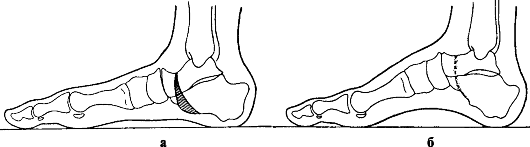
Рис. 304. Схема резекции стопы по М. И. Куслику: а - серповидный клин; б - положение после коррекции
При тяжелой форме косолапости с выраженной аддукцией и супинацией стопы в запущенных случаях производят операцию на костях стопы в возрасте от 12 лет и старше. Это клиновидная резекция костей стопы с основанием по наружному краю в области пяточно-кубовидного сустава и вершиной в области таранно-ладьевидного сустава. Иногда производят серповидную резекцию костей стопы по М. И. Куслику (рис. 304) и фиксацию дистракционным аппаратом. С помощью этой операции удаляется костный фрагмент серповидной формы в среднем отделе стопы.
При тяжелой костной форме косолапости в результате роста ребенка и ходьбы с варусной установкой стоп возникает скручивание внутрь (торсия) костей голени на границе средней и нижней третей. Для устранения торсии производят деторсионную остеотомию на уровне средней трети голени для улучшения биомеханики ходьбы. Через 6-7 нед. после консолидации области остеотомии гипсовую повязку снимают. В послеоперационном периоде восстановительное лечение необходимо проводить в условиях ортопедического отделения или санатория. Оно заканчивается обязательным снабжением больного ортопедической обувью.
ВРОЖДЕННАЯ МЫШЕЧНАЯ КРИВОШЕЯ
Врожденная мышечная кривошея - стойкое укорочение грудиноключич-но-сосцевидной мышцы, вызванное ее недоразвитием или травмой в перинатальном периоде.
Кривошея - деформация шеи врожденного или приобретенного характера, проявляющаяся наклоном головы в больную сторону, поворотом лица в здоровую сторону и приподнятым положением надплечья в связи с сокращением грудиноключично-сосцевидной мышцы.
Частота врожденной мышечной кривошеи по отношению ко всем ортопедическим заболеваниям, по данным Р. Р. Вредена (1936), составляла до 2 %, по С. Т. Зацепину (1952) - от 5 % до 12 %, по данным НИДОИ им. Г. И. Турнера (1999) - 4,5-14 %; она стоит на третьем месте после врожденного вывиха бедра и косолапости.
Этиология. Мышечная кривошея развивается вследствие повреждения грудиноключично-сосцевидной мышцы при родах с образованием гематомы и последующим рубцеванием, что ведет к укорочению этой мышцы. Эта теория была впервые предложена в 1838 г. С. Т. Зацепин в 1960 г. высказал мнение, что кривошея - результат врожденного порока развития грудиноключично-сосцевидной мышцы и травмы во время родов при ягодичном предлежании или наложении щипцов при извлечении плода, что подтверждается гистологически (степень выраженности кривошеи находится в прямой зависимости от тяжести недоразвития мышечных волокон и степени замещения мышечной ткани соединительной). Этого мнения придерживаются и в настоящее время.
В патогенезе врожденной мышечной кривошеи основную роль играют изменения в грудиноключично-сосцевидной мышце и в ряде случаев - в трапециевидной мышце.
Клиническая картина зависит от патогенеза, возраста ребенка на момент выявления заболевания, длительности его развития и характера лечения. Изменения грудиноключично-сосцевидной мышцы в родильном доме проявляются утолщением и уплотнением ее в верхней, средней или нижней трети. Это можно выявить при ослаблении натяжения грудиноключично-сосцевидной мышцы наклоном головы. Плотная и утолщенная в течение первого месяца мышца затем выглядит как соединительнотканный тяж и отстает в росте. Голова больного наклоняется в сторону укороченной мышцы и поворачивается в здоровую сторону (рис. 305).
При этом ограничивается поворот головы в больную сторону. Асимметрия лица и лицевого черепа связана с нарушением роста вследствие длительного вынужденного положения головы. Становятся положительными симптомы Эрлахера и Фелькера - глаза и мочки ушных раковин находятся не на одной прямой. Выявляется сколиоз в той или иной степени при осмотре со стороны шеи. Выраженность всех указанных симптомов усиливается при отсутствии лечения. При рентгенографии выявляется только асимметрия лицевого черепа.
Дифференциальная диагностика врожденной мышечной кривошеи нетрудна. Различают следующие формы:
1) неврогенная форма при спастическом параличе шейных мышц вследствие перенесенного энцефалита, когда у ребенка имеют место гиперкинез (движения, не подчиняющиеся воле больного), клонические и тонические судороги шейных мышц; возможна кривошея при вялом параличе мышц шеи после полиомиелита;
2) дерматогенные формы кривошеи в результате обширных рубцов на шее в результате ожога, травмы глубоких тканей шеи;
3) десмогенные формы вследствие перенесенных воспалительных процессов, лимфоаденитов, флегмон в области шеи;
4) рефлекторная кривошея при воспалительном процессе в среднем ухе, околоушной железе и т. д.;
5) артрогенные и оссальные формы. Синдром Клиппеля-Фейля - аномалия
развития шейных позвонков. Различают два их типа: 1) срастание I и II шейных позвонков в конгломерат с другими шейными позвонками (не более 4) с одновременным неза-ращением дужек (шейные ребра); 2) синостоз I шейного позвонка (атланта) с затылочной костью, затем синостоз расположенных ниже позвонков и наличие шейных ребер.
При этом синдроме изменения в верхних шейных позвонках обязательно сочетаются с первыми симптомами. Клиническая кар-
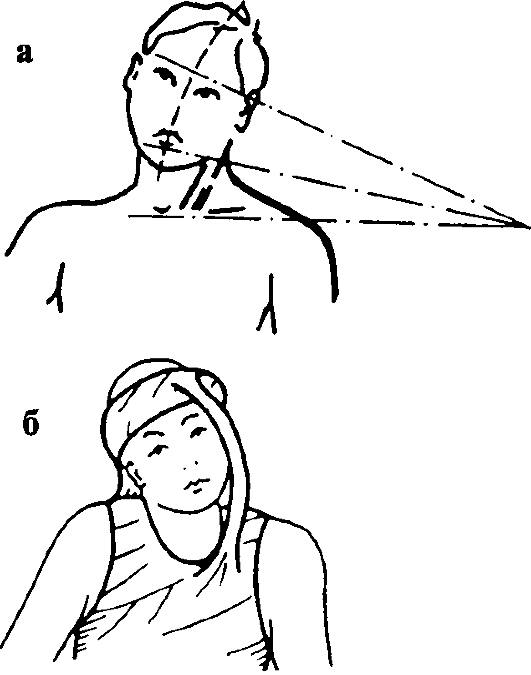
Рис. 305. Левосторонняя мышечная кривошея до (а) и после (б) коррекции
тина (триада): укорочение шеи, низко расположенная граница роста волос на шее, ограничение подвижности головы. Данная аномалия нередко сочетается с болезнью Шпренгеля (высокое стояние лопатки, вдавление основания черепа, наличие полупозвонков).
Шейные ребра - проявление рудиментов ребер у шейных позвонков (чаще у VI и VII). Истинные шейные ребра, как и нормальные, имеют головку, шейку и тело. Ложные шейные ребра головок не имеют и соединены с поперечным отростком позвонка синостозом или синдесмозом. Различают четыре степени в зависимости от формы и размеров шейных ребер:
I степень - ребра не выходят за пределы поперечного отростка;
II степень - конец ребра свободно лежит в тканях;
III степень - от передней поверхности конца ребра к I грудному ребру идет соединительнотканный тяж;
IV степень - шейное ребро похоже на настоящее ребро.
В ряде случаев шейные ребра сочетаются с аномалией развития тел позвонков в виде клиновидных, полупозвонков, добавочных позвонков. Шейное ребро изменяет ход позвоночной артерии и сопровождающих ее вен. Вместо соответствующего отверстия в поперечном отростке VI шейного позвонка она выходит через отверстие в отростке V. При большой длине шейного ребра подключичная артерия соприкасается с ним, удлиняется и сильно изгибается. Плечевое нервное сплетение иногда значительно изменяется, проходя кпереди от шейного ребра, подвергаясь давлению, сплющиванию, разволокнению.
Места прикрепления передней и средней лестничных мышц иногда изменяются. Эти мышцы могут прикрепляться к I ребру или к добавочному шейному. Место прикрепления задней лестничной мышцы не изменяется, т. е. она прикрепляется к II ребру.
Клиническая картина зависит от взаиморасположения шейного ребра или ребер и сосудисто-нервного пучка, что приводит к его натяжению или сдавле-нию. Вид шеи чаще не изменяется, но для выраженной степени шейных ребер характерен симптом Мануйлова.
Частота сколиоза шейного отдела позвоночника в виде кривошеи и сколиоза шейного и грудного отделов позвоночника достигает 16 %.
Кривошея при вывихах и переломах шейных позвонков. Клиническая картина соответствует характеру травмы. Кривошея при синдроме Гризеля как результат подвывиха атланта после перенесенного заглоточного абсцесса передней поверхности позвоночника и развития контрактуры паравертебральных мышц вызывает наклон головы. На рентгенограмме в переднезадней проекции через открытый рот выявляются смещение атланта кпереди и поворот вокруг вертикальной оси. Лечение необходимо начинать на ранней стадии заболевания.
Прогноз мышечной кривошеи зависит от формы заболевания и проводимого лечения.
Для профилактики заболевания необходима ранняя диагностика, начиная с родильного дома. Задачи:
1) сравнительная пальпация обеих грудиноключично-сосцевидных мышц при первом осмотре новорожденного и выписке его из роддома;
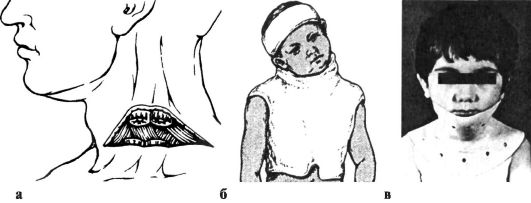
Рис. 306. Операция при мышечной кривошее по С. Т. Зацепину (а), фиксация головы после операции гипсовой повязкой (б) и головодержателем (в)
2) обнаружение припухлости и уплотнения в мышце на том или ином уровне;
3) назначение лечения - укладка ребенка к стене здоровой стороной, кормление ребенка больше с больной стороны; мать должна общаться с ребенком таким образом, чтобы он больше смотрел на нее с больной стороны и вверх;
4) симметричный массаж обеих грудиноключично-сосцевидных мышц;
5) диспансеризация и контроль результатов лечения после выписки из роддома.
Неоперативное лечение мышечной кривошеи продолжают после выписки ребенка из роддома с 2-й недели жизни. Начинают корригирующую гимнастику для растяжения мышцы, после симметричного массажа (3-4 раза в день по 5-10 мин). Игрушки над кроваткой ребенка необходимо располагать с больной стороны и сверху, чтобы ребенок, разглядывая их, активно растягивал грудиноключично-сосцевидную мышцу. Назначают курс УВЧ-терапии, соллюкс. С 6-8-й недели для предупреждения рубцевания пострадавшей мышцы назначают электрофорез калия йодида (30 сеансов с повторением через 3-4 мес).
Для удержания головы в положении гиперкоррекции рекомендуется ношение картонно-ватного воротника Шанца или чепчика с тесемками, прикрепляющегося к лифчику.
При невыраженной степени кривошеи излечение ребенка наступает к концу 1-го года жизни.
Оперативное лечение показано при неэффективности неоперативного в возрасте от 2 лет. Наряду с поперечным рассечением грудинной ножки грудиноключично-сосцевидной мышцы (нередко с резекцией ее участка на протяжении 1-1,5 см) обязательно параллельно ключице рассекают напряженное фасциальное влагалище мышцы (передний и задний листки фасции, рис. 306, а). При этом голову больного наклоняют в сторону, противоположную операции.
После наложения швов на подкожную мышцу шеи и на кожу накладывают торакокраниальную гипсовую повязку в положении гиперкоррекции. Иммобилизация продолжается 5-6 нед., затем до 6 мес. больной носит головодержа-тель из полиэтилена или головодержатель иной конструкции (рис. 306, б, в), регулярно проводят ЛФК и массаж.
Прогноз при врожденной мышечной кривошее в случае раннего начала лечения благоприятный.
При позднем обращении больного и наличии деформации лицевого черепа эффективность лечения низка.