Травматология и ортопедия: учебник / [Н. В. Корнилов]; под ред. Н. В. Корнилова. - 3-е изд., доп. и перераб. - 2011. - 592 с.: ил.
|
|
|
|
Термические поражения
ТЕРМИЧЕСКИЕ ОЖОГИ
Эти повреждения тканей возникают в результате термических воздействий (пламенем, паром, горячими жидкостями, раскаленными предметами, расплавленными металлами, пластмассами, тепловой и световой радиацией и др.).
Любое тепловое воздействие (дольше 1 мин при температуре выше 45 °С) ведет к перегреванию и гибели клеток в результате денатурации белка, инактивации ферментов, паралича тканевого дыхания и других нарушений метаболизма. При этом гипертермия в тканях продолжается (и даже усиливается!) после прекращения действия термического фактора.
Быстрое охлаждение обожженных тканей уменьшает глубину и площадь ожога.
Выделяют поверхностные (I-II степени) и глубокие (III-IV степени) ожоги (рис. 194).
Ожоги I степени характеризуются резким покраснением и отеком кожи, резкой болезненностью. Заживление наступает через 1 нед. и сопровождается слущиванием поверхностных слоев эпидермиса.
При ожогах II степени покрасневшая и отечная кожа покрывается пузырями различной величины, заполненными слегка желтоватым воспалительным экссудатом.
Пострадавшие испытывают сильные боли (особенно при ожогах лица). Заживление наступает в течение 1-2 нед. самопроизвольно без образования рубцов.
Ожоги III степени делят на ожоги IIIа и IIIб степени. IIIа степень - раневая поверхность покрывается светло-коричневым, белесовато-серым струпом, большими напряженными пузырями; спустя 6 нед.
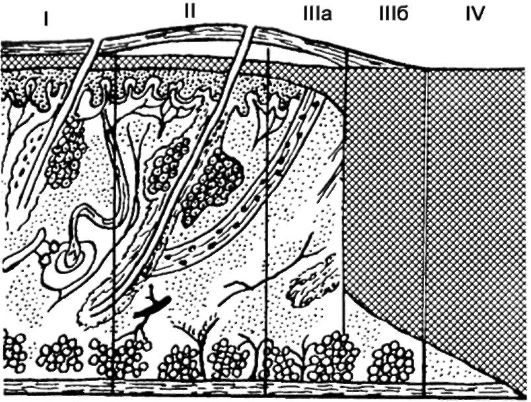
Рис. 195. Классификация ожогов по А. Н. Орлову
наступает заживление с образованием грубых гипертрофических рубцов; эпи-телизация раны происходит за счет глубоких слоев дермы и придатков кожи - потовых и сальных желез, волосяных луковиц.
IIIб степень - струп плотный, безболезненный, темно-коричневого цвета (полный некроз кожи), отторгается через 3-5 нед., рана покрывается грануляциями; для заживления требуется пересадка кожи.
При ожоге IV степени наступает омертвение (обугливание) кожи и подлежащих тканей - подкожной клетчатки, фасций, мышц, костей.
Для определения площади ожога применяют "правило девяток" Уоллеса: площадь поверхности головы и шеи составляет 9 %, верхней конечности - 9 %, нижней - 18 %, передней и задней поверхностей туловища - по 18 %, площадь промежности и половых органов - 1 %.
Для оценки тяжести ожоговой травмы используют индекс Франка (ИФ): каждый процент поверхностного ожога соответствует 1 ед., а глубокого - 3 ед., сумма условных единиц и составляет индекс тяжести. Например:
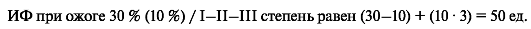
Ожоговую травму считают легкой при ИФ до 30 ед., средней тяжести 31 < ИФ < 90 ед. (выживают 40-70 % пострадавших), тяжелой 91 < ИФ < 120 ед. (выживают 20-30 %), крайне тяжелой ИФ > 120 ед. (выживают менее 10 %).
Быстро и достаточно надежно прогноз ожоговой болезни можно определить по "правилу сотни":
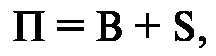
где В - возраст, лет; S - общая площадь ожога, %.
При Π < 80 прогноз благоприятный; при Π = 81...100 прогноз сомнительный; при Π > 100 прогноз неблагоприятный.
Прогноз значительно ухудшается при сопутствующем ожоге дыхательных путей, при механических повреждениях и радиационных поражениях.
При ожогах I-II степени, поражающих более 30 % поверхности тела, и ожогах II-IV степени на площади свыше 10 % у пострадавших развивается ожоговая болезнь. В ее течении различают четыре периода: ожоговый шок, ожоговая токсемия, ожоговая септикотоксемия и период реконвалесценции (выздоровления).
Ожоговый шок - тяжелое, угрожающее жизни состояние, которое развивается в течение первых 2 ч после ожога. Пострадавшие возбуждены, жалуются на боль, жажду, озноб, тошноту, у них учащается пульс, повышается артериальное давление.
Признаками тяжелого шока являются угнетение всех жизненных функций, снижение артериального давления (70-80 мм рт. ст. и ниже), тахикардия (120-140 уд./мин), олигурия вплоть до анурии, понижение температуры тела, частое поверхностное дыхание, адинамия.
В результате гемоконцентрации концентрация гемоглобина повышается до 180-190 г/л, количество эритроцитов - до 7 ? 1012/л, гематокритное число - до 0,7, относительная плотность крови до 1,064. Эти показатели маскируют анемию, которая обязательно развивается в результате секвестрации и разрушения эритроцитов. Одновременно в крови нарастает лейкоцитоз (до 40 ? 109/л) с нейтрофилезом, сдвигом в формуле влево, лимфопенией. Содержание белка в сыворотке крови снижается до 50 г/л и ниже, остаточного азота - до 40 ммоль/л. В плазме крови повышается содержание калия (до 8 ммоль/л) и уменьшается содержание натрия (до 115 ммоль/л). Пострадавшие за сутки теряют до 8 л жидкости (в основном через раны), до 100 г белка.
Ожоговый шок протекает тяжелее, если обожжена не только кожа, но и дыхательные пути. Летальность при шоке остается еще высокой - около 20 %.
Спустя 2-3 дня наступает 2-й период болезни - ожоговая токсемия. В клинической картине превалируют мозговые симптомы в виде возбуждения (бред, бессонница) или торможения (сонливость, сопорозное состояние). Температура тела стойко держится на высоких показателях, аппетит снижен. Выявляется анемия, возрастает сдвиг в лейкоцитарной формуле влево, скорость оседания эритроцитов (СОЭ) увеличивается. Плазмопотеря, распад белка и снижение его синтеза приводят к выраженной гипопротеинемии. Поражаются паренхиматозные органы (почки, печень), болезнь осложняется воспалением легких.
В периоде токсемии возможно развитие раннего сепсиса. Заболевание развивается остро, сопровождается резким подъемом температуры тела, тахикардией, учащением дыхания, профузным потом, нарушением диуреза, появлением желтушности кожи и склер (токсический гепатит). При бактериологическом исследовании крови обнаруживают рост патогенных микроорганизмов - Е. coli или синегнойной палочки, стафилококка.
Третий период - ожоговая септикотоксемия - обусловлен нагноением ожоговых ран. Продукты распада тканей вызывают интоксикацию. Состояние больных остается тяжелым, они плохо спят, их беспокоят боли в ранах. Нарастает анемия, уменьшается содержание белка в крови. Снижение защитных сил организма и сопротивляемости инфекции приводит к развитию дистрофиче-
ских и воспалительных процессов во внутренних органах (сердце, легкие, почки, желудочно-кишечный тракт). Регенеративно-репаративный процесс нарушается, прекращается эпителизация ран, масса тела больных уменьшается, кожа их становится сухой, бледной, морщинистой, образуются множественные пролежни (в области крестца, пяточных бугров, надколенника и др.). Нарастает анемия, отмечаются тяжелейшие расстройства деятельности внутренних органов, что приводит к смерти пострадавшего. Причиной смерти являются осложнения (двусторонняя пневмония, сепсис, амилоидное перерождение паренхиматозных органов).
Четвертый период ожоговой болезни - реконвалесценция - наступает постепенно после заживления ожоговых ран. Нередко полного выздоровления не наступает - остаются осложнения в виде хронического нефрита, амилоидоза.
Лечение ожогов заключается в сочетании местных воздействий на ожоговую рану и общих, направленных на восстановление нормальной жизнедеятельности систем организма, предупреждение и лечение осложнений. Успешное восстановление кожного покрова и лечение обожженных немыслимы без полноценного общего лечения.
Первая помощь. Немедленно устранить действие высокой температуры (потушить горящую или тлеющую одежду, вынести из очага пожара). Горящую одежду облить водой, засыпать землей или песком. Если это невозможно, то тлеющую одежду надо быстро снять.
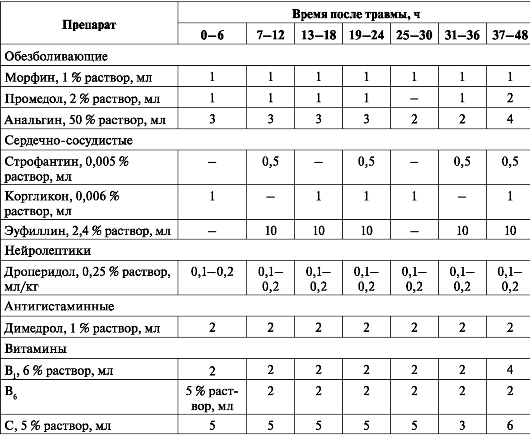
В области ожога одежду лучше разрезать и удалить. На обожженную поверхность накладывают сухую асептическую повязку. Не следует удалять с поверхности раны остатки прилипшей одежды, прокалывать пузыри - это усиливает боль и может ухудшить общее состояние пострадавшего. Перед наложением повязки обожженную часть тела необходимо освободить от предметов, которые при нарастающем отеке могут вызвать их сдавление (часы, кольца). При транспортировке в стационар пострадавшего защищают от охлаждения (укутывают в одеяло), обеспечивают покой. Вариант медикаментозного лечения представлен в табл. 13.
В стационаре оценивают общее состояние, ожоговую поверхность, накладывают сухую асептическую повязку, вводят противостолбнячную сыворотку (3000 АЕ) и 1 мл столбнячного анатоксина под кожу.
Внутривенно вводят препараты крови (альбумин, протеин), плазмозаме-нители (полиглюкин, гемодез, реополиглюкин, желатиноль), солевые растворы (0,9 % раствор натрия хлорида, раствор Рингера-Локка), осмотические диуретики (15 % раствор маннитола), смесь 10 % раствора глюкозы и 0,25 % раствора новокаина в соотношении 1:1 (до 1,5-2 л). При тяжелом шоке необходимо переливание крови. Количество переливаемых жидкостей в первые сутки достигает 4-6 л (табл. 14).
Наряду с инфузионной терапией, пострадавшему необходимо вводить 2- 3 л жидкости через рот, если у него нет рвоты. Для питья рекомендуют давать небольшими порциями щелочно-солевые растворы (3-4 г натрия хлорида и 1,5-2 г натрия гидрокарбоната на 1 л воды), белковый гидролизат с добавлением глюкозы или лимонной кислоты (по вкусу), теплый чай. Стойкая норма-
лизация артериального давления, прекращение тошноты и рвоты, восстановление диуреза, отсутствие азотемии и ацидоза, повышение температуры тела указывают на выход пострадавшего из состояния шока.
Таблица 13. Ориентировочная схема лечения пострадавших с обширными ожогами на догоспитальном этапе
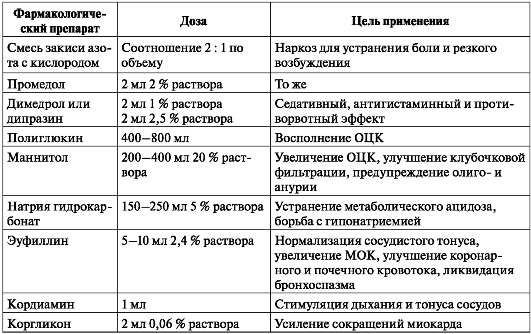
Таблица 14. Количество вливаемых внутривенно растворов при тяжелых ожогах в первые 2 сут (мл)
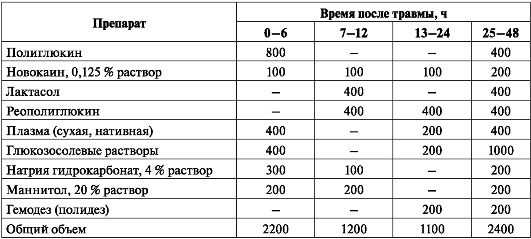
Характер медикаментозного лечения отражен в табл. 15. Местное лечение ожоговых ран. После охлаждения раны закрывают повязками, смоченными этиловым спиртом (70-96 %), оказывающими болеутоля-
ющее и противоотечное действие. Высокими противовоспалительными, болеутоляющими и бактерицидными свойствами обладают электрохимически активированные растворы хлоридов натрия и калия. Туалет ожоговой раны выполняют под обезболиванием (2 мл 1 % раствора промедола, 2 мл 50 % раствора анальгина, 1 мл 1 % раствора димедрола подкожно). Кожу обрабатывают бензином, спиртом или 0,5 % водным раствором аммиака. С поверхности раны удаляют инородные тела, вскрывают крупные пузыри. Сильно загрязненные участки раны очищают марлевыми шариками, смоченными 3 % раствором перекиси водорода или фурацилином (1:5000). Затем поверхность раны на 7-10 дней покрывают стерильной повязкой с антисептическими средствами (5-10 % синтомициновая эмульсия, бальзамическая мазь по А. В. Вишневскому, оксикортовая, фурацилиновая, сульфаниламидная и другие противоожоговые эмульсии), с мазями "Левосин", "Левомиколь" и др.
Таблица 15. Дозы лекарственных препаратов, вводимых в течение первых 2 сут при тяжелых ожогах
Последующее лечение ожоговых ран производят под повязкой (закрытым методом) или без повязки (открытым методом).
Инфицированные раны ведут по общим для гнойных ран правилам: применяют влажновысыхающие повязки с гипертоническими и антисептически-
ми растворами (5-10 % раствор натрия хлорида, 1: 5000 раствор фурацилина, 1:2000 раствор риванола, 3-5 % раствор борной кислоты, 1 % раствор диокси-дина, 0,05 % раствор хлоргексидина, 0,1-0,5 % раствор калия перманганата).
При наличии синегнойной палочки рану промывают перекисью водорода, засыпают порошком борной кислоты и закрывают влажновысыхающей повязкой с полимиксином М, гентамицином, карбенициллином, канамицином.
Антибиотикотерапию начинают с введения ампициллина, оксациллина или ампиокса (по 1 г 4 раза в сутки per os или внутримышечно). Более эффективны цефазолин или цефомандол, цефуроксим, цефокситин (по 1 г 3 раза в сутки), тиенам. Целесообразно комбинировать антибиотики разных видов.
Для очищения раны от омертвевших тканей применяют повязки с протео-литическими ферментами (трипсин, химотрипсин, химопсин, протелин, тер-рилитин) и слабыми кислотами (40 % салициловая мазь). Отторжение струпа происходит через 5-7 дней. На очистившуюся гранулирующую поверхность пересаживают кожу.
Пересаживают расщепленные кожные трансплантаты, срезанные с неповрежденных участков тела (бедро, спина, ягодицы, живот) дерматомами различной конструкции. На донорскую рану накладывают один слой марли, сверху - ватно-марлевую повязку и бинт. Повязку снимают на другой день, оставив на поверхности раны слой марли, пропитанной кровью, которую подсушивают лампой "соллюкс", при этом образуется сухая "корка". По мере заживления донорской раны эта "корка" отделяется и ее можно срезать по частям по мере отслойки.
Первую перевязку при благоприятном течении раны в области пересадки делают на 6-8-й день, осторожно меняют повязку, удаляют скопление экссудата.
При лечении ожогов лица через 2-21/2 нед. после пересадки кожи назначают теплые водные ванны (температура воды 37 "С, длительность 20-25 мин), они способствуют очищению и эпителизации раны.
Реабилитация. Восстановление кожного покрова еще не означает полного выздоровления. Для восстановления трудоспособности требуется определенный период реабилитации. Сроки стационарного лечения больных с поверхностными ожогами I-II степени составляют в среднем 2-3 нед., реабилитации - 1-2 нед., с ожогами IIIа степени соответственно 4-7 нед. и 3-4 нед.
Трудоспособность у этих больных полностью восстанавливается без потери профессиональных навыков.
Сроки стационарного лечения больных с глубокими ожогами IIIб степени колеблются в зависимости от площади поражения от 2 до 6 мес, продолжительность реабилитации - от 1 до 30 мес. К прежнему труду возвращаются не более 80 % больных с глубокими ожогами до 10 % поверхности тела и менее 15 % больных с площадью ожога более 20 %. Остальные становятся инвалидами вследствие развития стойких контрактур и тяжелых деформаций опорно-двигательного аппарата.
Реабилитация больных после заживления поверхностных ожогов не представляет трудностей. Активная ЛФК, УФО, водолечение, общие оздоровитель-
ные процедуры в санаторно-курортных учреждениях способствуют полному восстановлению трудоспособности.
Последствия глубоких ожогов (контрактуры, деформации, косметические дефекты, культи конечностей, дерматозы, патологические изменения внутренних органов) требуют больших усилий врачей различных специальностей для возвращения пострадавших к социальной и активной трудовой жизни.
ПОРАЖЕНИЕ ХОЛОДОМ
Местное охлаждение тканей холодным воздухом, водой, льдом, замороженными предметами и различными хладоагентами вызывает ограниченное поражение тканей - отморожение; общее охлаждение ведет к гипотермии всего организма.
Поражениям низкими температурами способствуют неблагоприятные метеорологические условия (повышенная влажность, сильный ветер), хроническое недоедание и авитаминоз, кровопотеря, алкогольное опьянение, нарушение местного кровообращения (тесная, влажная обувь и одежда, повышенная потливость стоп). Отморожения чаще поражают пальцы рук и ног, нос, уши, губы.
В течении патологического процесса при отморожениях различают два периода: первый - скрытый, дореактивный, или период до согревания, и второй - реактивный, после согревания.
В скрытом периоде переохлажденный участок кожи бледнеет (вплоть до по-беления), теряет чувствительность. В реактивном периоде происходит постепенное повышение температуры тканей и выявляются, в зависимости от степени поражения, признаки воспаления или некроза тканей.
В клинической картине выделяют четыре степени тяжести отморожений (рис. 196).
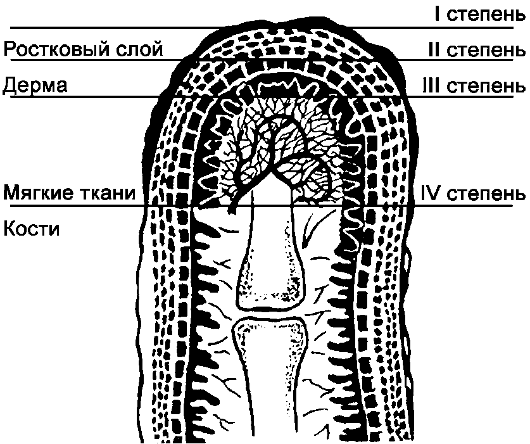
Рис. 196. Классификация отморожений
Отморожения I степени. После согревания кожа становится багрово-красной, синюшной, отечной. Пострадавшие жалуются на жгучую боль, зуд, ломоту в суставах.
Через 5-7 дней происходит слущивание рогового слоя кожи, этот участок становится более чувствителен к холоду.
Отморожение II степени. Пораженные пальцы через 1-2 дня покрываются пузырями с прозрачным желтоватым содержимым. После удаления отслоенного эпидермиса обнажается раневая поверхность, болезненно чувствительная к прикосновению. Заживление наступает в течение 2-3 нед. Длительно сохраняется тугоподвижность суставов пальцев.
Отморожение III степени. Омертвение захватывает более глубокие слои кожи, которая приобретает сине-багровый цвет, пузыри содержат геморрагический экссудат.
Пораженный участок не чувствителен к раздражению, отграничен от здоровых тканей линией демаркации. Отторжение омертвевших тканей происходит медленно по сухому или влажному типу с образованием гранулирующих ран и рубцов.
Заживление наступает через 1-3 мес, часто осложняется образованием язв и развитием контрактур.
Отморожения IV степени. Омертвение захватывает все слои мягких тканей, а иногда и кости. Отторжение омертвевших участков тела и сегментов конечностей протекает длительно, сопровождается интоксикацией, мумификацией пальцев, развитием влажной гангрены пораженных кистей и стоп.
Помимо отморожений от действия низких температур при сухом морозе, принято различать разновидности местного поражения холодом - ознобление и "траншейную стопу".
Ознобление чаще возникает при температуре выше нуля, поражается кожа открытых частей тела, особенно рук. Она становится отечной, холодной на ощупь, болезненной, на ней образуются пузыри и язвы, пострадавший испытывает зуд и жжение, при согревании возникает боль.
"Траншейная стопа" - поражение ног, возникающее при длительном (более 3 сут) пребывании в холодной воде (мокрый снег, болото). Первыми признаками являются боли в суставах стоп, ощущение оцепенения и жжения в пальцах, ноющие боли в лодыжках и подошвах, затем появляются отечность стоп с нарушением всех видов чувствительности, пузыри с геморрагическим содержимым, влажная гангрена. Часто присоединяется инфекция вплоть до сепсиса.
Первую помощь при отморожениях необходимо оказывать в теплом и сухом помещении во избежание дальнейшего охлаждения. Обувь с отмороженных ног следует снимать после разрезания.
Конечность лучше согревать в теплой ванне при температуре воды 37.. .40 "С, одновременно необходимо массировать конечность, растирать ее этиловым спиртом, затем наложить сухую асептическую и утепленную повязку.
При отморожении лица ограничиваются протиранием кожи этиловым спиртом, легким массажем и общим согреванием. Пострадавшего поят горя-
чим сладким чаем, кормят горячей пищей. Профилактика столбняка обязательна.
Лечение отморожения включает общие (медикаментозные) и местные (хирургические) меры воздействия.
Вариант недельной схемы комплексного лечения пострадавших с тяжелыми отморожениями (ежесуточно): per os - ацетилсалициловая кислота (по 0,5 г 3-4 раза), анальгин (по 0,5 г 3-4 раза), горячий чай с медом, малиной (1,5-2 л); внутримышечно - гепарин (по 5000 ЕД 4 раза), папаверин (по 2 мл 2 % раствора 4 раза), никотиновая кислота (по 2 мл 1 % раствора 2 раза); внутривенно - гемодез (по 400 мл 2 раза), фибринолизин (по 20 000 ЕД 2 раза). Осуществляют контроль за состоянием свертывающей системы крови 2 раза в сутки. Антибиотикотерапию проводят по показаниям.
Отморожения I и II степени лечат неоперативно. Пузыри подрезают в условиях перевязочной. Гнойные осложнения лечат по общехирургическим законам. Эффективны УФО, УВЧ, микроволновая терапия, массаж, ультразвук.
При отморожениях III-IV степени неоперативное лечение направлено на предупреждение инфекционных осложнений и создание благоприятных условий для оттока раневого содержимого. После отделения омертвевших тканей и появления грануляций применяют свободную пересадку собственной кожи для ускорения заживления и предотвращения образования грубых рубцов. Перед операцией проводят курс УФО и УВЧ-терапии.
При отморожениях IV степени на 5-6-й день после травмы приступают к хирургической обработке отморожения. Первым ее этапом является некро-томия (рассечение кожи и подлежащих нежизнеспособных тканей для улучшения оттока раневого содержимого). Спустя 7-10 дней после некротомии, когда четко появляются границы мертвых тканей, производят второй этап хирургической обработки - некрэктомию (удаление омертвевших тканей).
В периоде реабилитации основное внимание уделяют лечению последствий отморожения - отека, боли, цианоза, контрактур, рубцов. Эффективны горячие местные ванны, сероводородные ванны, подводный струйный массаж, озокеритовые и грязевые аппликации, магнитотерапия, диадинамо-терапия.
Гипотермия развивается от длительного воздействия холода на весь организм. Это состояние наступает после снижения температуры тела ниже 35 "С (при измерении в прямой кишке). На развитие гипотермии влияют температура и время воздействия холодового фактора, устойчивость организма к охлаждению, которая снижается при физическом утомлении, голодании, алкогольном опьянении, кровопотере, шоке, травмах и заболеваниях.
У стариков и детей сопротивляемость охлаждению снижена. Переохлаждению способствуют повышенная влажность воздуха и сильный ветер. Особенно быстро гипотермия развивается у пострадавших в водной среде. При температуре воды 15 °С выживаемость не превышает 6 ч, при температуре 10 °С - 30 мин.
Гипотермия является следствием нарушения теплового баланса и развивается в тех случаях, когда в организме теплоотдача превышает теплопродукцию.
Переохлаждение сопровождается выраженными функциональными, метаболическими и биофизическими изменениями. В процессе развития гипотермии выделяют фазы компенсации и декомпенсации терморегуляции.
В фазе компенсации уменьшается теплоотдача и увеличивается теплопродукция. Термогенез обеспечивается в основном мышечной дрожью и повышением тонуса мышц.
В фазе декомпенсации преобладает теплоотдача, при этом резко снижается активность организма и интенсивность обмена веществ. Угнетается функция коры головного мозга, подкорковых и бульбарных центров. Быстро возникающая сонливость лишает замерзающего возможности активно бороться с дальнейшим охлаждением.
В клинической картине гипотермии выделяют четыре стадии: компенсаторную, адинамическую, сопорозную и коматозную (Буков В. Α., 1977).
В компенсаторной стадии у пострадавших отмечаются выраженный озноб, бледность и цианоз кожи и слизистых оболочек, мышечная дрожь, одышка, тахикардия, повышение артериального давления, учащение мочеиспускания, общее возбуждение. Температура в прямой кишке выше 35 °С.
В адинамической стадии у пострадавших отмечаются общая заторможенность, адинамия, снижение тонуса мышц, угнетение сухожильных рефлексов, головные боли, головокружение, общая слабость. Пульс замедлен до 40 уд./ мин, артериальное давление существенно не изменено. Температура в прямой кишке снижена до 30 °С.
В сопорозной стадии отмечается вялость, сонливость, сопорозное состояние пострадавших, расстройства памяти, дизартрия. Утрачивается способность к самостоятельному передвижению. Зрачки расширены, дыхание замедлено (до 8-10 в 1 мин), пульс редкий (до 30 уд./мин), аритмичный, артериальное давление снижено. Возможны самопроизвольные дефекация и мочеиспускание. Температура в прямой кишке снижена до 25 °С.
В коматозной стадии сознание утрачено, возникают тонические судороги мышц конечностей, тризм. Зрачки сужены, реакция их на свет отсутствует, роговичный рефлекс утрачен, возможно появление симптома "плавающих" глазных яблок. Дыхание поверхностное, редкое (до 3-4 в 1 мин), типа Чей-на-Стокса, пульс определяется только на бедренных и сонных артериях - до 20 уд./мин, артериальное давление снижено до 50 мм рт. ст. или не определяется. Температура в прямой кишке ниже 25 °С.
Оказание медицинской помощи при выраженном охлаждении начинают с быстрого согревания пострадавшего в теплой ванне с постепенным повышением температуры с 36 до 40 °С, одновременно делают общий массаж, пассивные движения в суставах всех конечностей, поят горячим чаем.
Согревание прекращают при повышении температуры тела до 35 °С. Затем проводят медикаментозное лечение. Внутривенно вливают теплые (!) растворы: 40-60 мл 40 % раствора глюкозы, 10 мл 10 % раствора кальция хлорида, 200-300 мл 5 % раствора натрия гидрокарбоната, 10 мл 5 % раствора аскорбиновой кислоты, 400 мл гемодеза, 1-1,5 л 0,125 % раствора новокаина с 5 % раствором глюкозы (1:1), 15 000-25 000 ЕД гепарина.
После выведения пострадавших из состояния гипотермии проводят профилактику и лечение психических нарушений, расстройств речи, судорожных состояний, невритов, парезов, параличей, воспалительных явлений в верхних дыхательных путях, бронхита, пневмонии.
При первых признаках развития отека мозга и легких применяют глюко-кортикостероиды (гидрокортизон, преднизолон) и диуретики (маннитол, фу-росемид), а в критических ситуациях - кровопускание (до 500 мл).
Смертельным считается снижение температуры тела до 22 °С. Однако в медицинской практике наблюдались случаи спасения людей, длительно находившихся в глубокой гипотермии (температура тела 18...19 °С), поэтому необходимо пытаться спасать всех замерзших, в ком еще теплится жизнь.
Сроки стационарного лечения и последующей реабилитации зависят от развития общих и местных осложнений холодовой травмы (психических расстройств, неврологических и сосудистых заболеваний и др.).