Хирургические болезни и травмы в общей врачебной практике: учеб. пособие. - 2008. - 624 с. : ил.
|
|
|
|
ГЛАВА 17 МЕСТНЫЕ И РЕГИОНАРНЫЕ МЕТОДЫ АНЕСТЕЗИИ
П.А. Еремин, С.А. Сумин
В современной медицине с целью обезболивания при лечении хирургических болезней и травм применяются общая анестезия, местные и региональные методы анестезии.
К общей анестезии относятся неингаляционные, ингаляционные и другие методы тотального обезболивания. Общую анестезию юридически имеет право проводить только врач анестезиолог-реаниматолог.
К местным методам анестезии относятся поверхностная (терминальная) и инфильтрационная.
К регионарным методам относятся проводниковая анестезия (стволовая, нервных сплетений, паравертебральная), новокаиновые блокады рефлексогенных зон, а также «центральные или центральные сегментарные блокады», включающие в себя спинномозговую, эпидуральную и каудальную анестезии.
Сущность выполнения местных методов анестезии заключается в локальном воздействии растворами анестетиков на нервные окончания, иннервирующие отдельные органы и системы организма растворами местных анестетиков, в результате чего наступает локальная потеря болевой чувствительности.
Выполнение центральных сегментарных блокад заключается во введении растворов местных анестетиков в места непосредственной близости от анатомических структур спинного мозга, что вызывает развитие сегментарной блокады, клинически проявляющейся потерей болевой чувствительности.
Несмотря на имеющуюся схожесть в методике и технике проведения, механизмах развития, влияния на функциональное состояние органов и систем и организм в целом, каждый из этих видов анестезии имеет свои отличительные особенности, что требует отдельного их рассмотрения.
В общей врачебной практике при лечении хирургических болезней и травм наиболее оптимальными методами анестезии является использование местных (проводниковая анестезия по Лукашевичу-Оберсту; циркулярная блокада; паравертебральная новокаиновая блокада) и региональных (проводниковая анестезия по Лукашевичу-Оберсту; циркулярная блокада; паравертебральная новокаиновая блокада) методов анестезии.
Примечание. «Центральные или центральные сегментарные блокады», включающие в себя спинномозговую, эпидуральную и каудальную анестезии, требуют специальной подготовки и, как правило, не используются в практике семейного врача.
Необходимым условием выполнения местных и региональных методов анестезии является знание топографической анатомии сосудисто-нервных пучков и нервных сплетений, анатомии позвоночника и спинного мозга, фармакологии местноанестезирующих и вспомогательных препаратов, техники проведения данных видов обезболивания.
17.1. ВИДЫ СОВРЕМЕННЫХ АНЕСТЕТИКОВ МЕСТНОГО ДЕЙСТВИЯ
Для проведения региональных и местных методов анестезии используются местные анестетики.
Местные анестетики (МА) - это препараты, способные вызывать полную, но обратимую блокаду проведения всех импульсов в вегетативных, чувствительных и двигательных волокнах (П.К. Лунд, 1975).
Фармакологическое действие данных препаратов - местноанестезирующее. Первичным электрофизиологическим эффектом МА считается локальное уменьшение скорости и степени деполяризации синаптической мембраны таким образом, что не достигается пороговый потенциал нервной передачи, и электрический импульс не распространяется по нервному волокну. Эффекты анестезии обусловлены блокадой натриевых каналов, что ухудшает ток ионов натрия через мембрану (Д. Такли, 1994). Взаимодействуя с мембраной нервной клетки, например лидокаин, препятствует возникновению импульса и обратимо блокирует его проведение по нервному волокну. Сначала развивается блокада болевой и температурной чувствительности, вслед за ней - блокада симпатических волокон.
Местные анестетики в зависимости от химической структуры разделяют на две основные группы:
Анестетики первой группы - сложные эфиры ароматических кислот с аминоспиртами (новокаин, дикаин, кокаин).
Анестетики второй группы - амиды, в основном ксилидинового ряда (лидокаин, тримекаин, бупивакаин, артикаина гидрохлорид, и др.).
Применение. Анестетики первой и второй групп используются для региональных и местных методов анестезии.
Противопоказания. Гиперчувствительность.
Побочные действия. Головокружение, артериальная гипотония, аллергические реакции различной степени тяжести и др.
Взаимодействие. Усиливают эффект наркозных средств.
Передозировка. Наиболее типичными клиническими признаками является тошнота, рвота, повышенная нервная возбудимость, коллаптоидное состояние.
Местные анестетики первой группы
Новокаин (Novocainum). Раствор диэтиламиноэтилового эфира парааминобензойной кислоты гидрохлорид. (Синонимы: Aethocain, Allocaine, Ambocain, Aminocain, Procaini hydrochloridum и др.).
Новокаин был синтезирован 1904 г. Длительное время он являлся основным местным анестетиком, применявшимся в хирургической практике. По сравнению с современными местными анестетиками (лидокаином, бупивакаином и др.) обладает менее сильной анестезирующей активностью. Однако в связи с относительно малой токсичностью и большой терапевтической широтой, что позволяет использовать его в различных областях медицины, он до сих пор имеет широкое применение. В отличие от кокаина, новокаин явлений наркомании не вызывает.
Фармакокинетика. Практически не проникает через слизистые оболочки. При парентеральном введении разрушается псевдохолинэстеразой до парааминобензойной кислоты и диэтиламиноэтанола. Примерно 90% выделяется через почки.
Продукты гидролиза новокаина обладают токсическим действием на ЦНС и сосудорасширяющим действием.
Фармакодинамика. Наименее активный и токсичный из анестетиков этой группы. Сила действия и токсичность новокаина в сравнительном аспекте с другими местными анестетиками принимается за 1. Продолжительность его действия около 1 ч. Новокаин вызывает снижение возбудимости двигательных зон го-ловного мозга и миокарда. Он обладает анальгезирующим, антихолинергическим, спазмолитическим, слабым антиаритмическим действием, а также вызывает блокаду вегетативных ганглиев. Может усиливать действие общих анестетиков. Ослабляет эффект сульфаниламидов.
Применяется для инфильтрационной анестезии в виде 0,125%; 0,25%, 0,5% раствора; для проводниковой анестезии - 1-2% раствора; для спинномозговой анестезии 3-5 мл 2-5% раствора; эпидуральной анестезии 20 мл - 2% раствора. Высшая разовая доза составляет 500 мг без адреналина, 1000 мг с добавлением раствора адреналина.
Побочные действия. Препарат сравнительно малотоксичен. Токсичность препарата увеличивается с увеличением концентрации. В редких случаях повышенной чувствительности могут развиваться головокружение, общая слабость, парестезии, двигательное возбуждение судороги, одышка, коллапс, гипотензия, шок, аллергические кожные проявления. Применение барбитуратов уменьшает токсическое действие новокаина.
Противопоказания. Повышенная чувствительность к препарату, миастения, гипотензия.
Формы выпуска: порошок; 0,25% и 0,5% растворы в ампулах по 1; 2; 5; 10 и 20 мл и 1% и 2% растворы по 1; 2; 5 и 10 мл; 0,25% и 0,5% стерильные растворы новокаина во флаконах по 200 и 400 мл; 5% и 10% мазь; свечи, содержащие по 0,1 г новокаина.
Хранение: список Б. В хорошо укупоренных банках оранжевого стекла; ампулы и свечи в защищенном от света месте.
Дикаин (Dicainum). 2-диметиламиноэтилового эфира парабутил-аминобензойной кислоты гидрохлорид (Синонимы: Amethocaine, Anethaine, Tetracaine hydrochloridum Decicain, и др.).
Фармакокинетика. Препарат хорошо всасывается из слизистых оболочек. Подвергается быстрому гидролизу до ПАБК. Оказывает более длительное, чем новокаин, анестезирующее действие до 3-5 ч. Скрытый период 15-40 мин.
Фармакодинамика. Сильное местноанестезирующее средство, значительно превосходящее по активности новокаин и кокаин, однако обладающее высокой токсичностью (в 2 раза токсичнее кокаина и в 10 раз - новокаина). Сила действия в 10 раз больше, чем у новокаина. Добавление растворов адреналина снижает риск развития токсического действия.
Применение. Высокая токсичность не позволяет использовать его для инфильтрационной и проводниковой анестезии. Дикаин используют только для поверхностной анестезии и крайне редко - для эпидуральной анестезии. Недопустимо введение дикаина в субарахноидальное пространство!
Для терминальной анестезии применяют 0,05-0,1% раствор в виде аппликаций или орошения слизистой с добавлением адреналина. При эпидуральной анестезии применяют 0,25-0,3% раствор 15-20 мл, который вводят поэтапно с интервалом в 5 мин по 5 мл. Для эпидуральной анестезии препарат готовят на изотоническом растворе, стерилизуют кипячением с последующей стабилизацией 0,1Н раствором
соляной кислоты и добавлением 0,1% раствора адреналина из расчета 1 капля на 5 мл раствора.
Максимальная доза 100 мг с добавлением адреналина и без него. Противопоказания. Повышенная чувствительность к препарату. Формы выпуска: порошок и пленки глазные с дикаином (по 30 штук в пеналахдозаторах).
Хранение: список А в хорошо укупоренной таре.
Кокаин (Cocainum). Гидрохлорид метилового эфира. (Синоним: Cocainum hydrochloridum). Кокаин - первое природное соединение, у которого были обнаружены местноанестезирующие свойства и сильное воздействие на ЦНС. В настоящее время из-за высокой токсичности и возможности формирования наркотической зависимости кокаин в медицине используется ограниченно, а для региональных и местных методов анестезии в анестезиологии он не применяется.
Местные анестетики второй группы
Лидокаина гидрохлорид (Lidocaini hydrochloridum). 2-диэтиламино-2,6-ацеток- силидида гидрохлорид, или 2-диэтиламино-2,6-диметилацетанилида гидрохлорид моногидрат (синонимы: Ксикаин, Ксилодонт, Ксилокаин и др.).
Фармакокинетика. Хорошо всасывается со слизистых оболочек. При проникновении в кровоток до 60% препарата связывается с белками крови. Метаболизируется путем дезалкилирования аминогруппы и разрыва амидной связи в печени. Продукты метаболизма (моноэтилглицинксилидин и глицинксилидид) могут оказывать токсическое действие. При почечной недостаточности происходит кумуляция метаболитов. При заболеваниях печени интенсивность метаболизма снижается до 50%.
Фармакодинамика. Лидокаин - местноанестезирующее средство, обладающее выраженной аналгетической активностью, что позволяет использовать его для всех видов местной и регионарной анестезии: терминальной, инфильтрационной, проводниковой, эпидуральной. По сравнению с новокаином он действует быстрее, в два раза сильнее и продолжительнее. Относительная токсичность лидокаина зависит от концентрации раствора. В малых концентрациях (0,5%) он существенно не отличается по токсичности от новокаина; с увеличением концентрации (1 и 2%) токсичность повышается на 40-50% по отношению к новокаину 1,5. Лидокаин хорошей антиаритмической активностью, обусловленной ускорением процессов реполяризации желудочков и угнетением IV фазы деполяризации в волокнах Пуркинье, уменьшения их автоматизма и продолжительности потенциала действия, повышения проницаемости мембран для ионов К+.
Начало анестетического действия через 5-8 мин. Длительность до2 ч при добавлении раствора адреналина.
В качестве местноанестезирующего средства лидокаин применяют для инфильтрационной анестезии при аппендектомии, грыжесечении и других хирургических вмешательствах; для проводниковой анестезии в стоматологии, хирургии конечностей и др.; блокады нервных сплетений; эпидуральной и спинномозговой анестезии при операциях на органах малого таза, нижних конечностей и др.; для терминальной анестезии слизистых оболочек в урологии, офтальмологии, стоматологии, а также при различных хирургических операциях и процедурах, при бронхоскопии и пр.
Для инфильтрационной анестезии применяют 0,25-0,5% растворы. Максимальная общая доза лидокаина 300 мг (600 мл 0,5% раствора).
Для анестезии периферических нервов применяют 1% и 2% растворы; максимальная общая доза до 400 мг (40 мл 1% раствора или 20 мл 2% раствора лидокаина); для блокады нервных сплетений - 10-20 мл 1% раствора или 5-10 мл 2% раствора; для эпидуральной анестезии - 1% и 2% растворы (не более 300 мг лидокаина), при добавлении раствора адреналина в концентрации 1:150000; 1:200000, доза лидокаина может быть увеличена до 1000 мг.
Для терминальной анестезии слизистых оболочек (в стоматологии, при подготовке и проведении эндоскопических исследований) применяют не более 2 мл 10% раствора лидокаина.
Для удлинения действия, на 5-10 мл раствора лидокаина добавляют 1 каплю 0,1% раствора адреналина, но не более 5 капель на все количество раствора.
Для смазывания слизистых оболочек (при интубации трахеи, бронхоэзофагоскопии, удалении полипов, проколах гайморовой пазухи и др.) применяют 1-2% растворы, реже - 5% раствор в объеме не более 20 мл.
Побочные действия. При передозировке наблюдаются бледность, рвота, мышечная дрожь, гипотензия, сосудистый коллапс, судороги, угнетение дыхательного центра.
Противопоказания. Тяжелая миастения. С осторожностью следует применять при тяжелой сердечно-сосудистой недостаточности, заболеваниях печени и почек. Нежелательно применять препарат на фоне лечения β-блокаторами, дигоксином. Может потенцировать действие миорелаксантов.
Формы выпуска: растворы в ампулах - 1% по 10 мл; 2% по 2 и 10 мл; 10% по 2 мл; 10% раствор вводят только внутримышечно.
Глазные капли в виде 2% и 4% раствора выпускаются во флаконах по 5 мл и в тюбиках-капельницах по 1,5 мл.
Хранение: список Б. В защищенном от света месте.
Тримекаин (Trimecainum). Диэтиламино-2,4,6 - триметилацетат анилида гидрохлорид. (Синонимы: Mesocain, Trimccaine hydrochloride).
По химической структуре и фармакологическим свойствам тримекаин близок к лидокаину.
Тримекаин является активным местноанестезирующим средством. Почти в два раза сильнее новокаина. Токсичность по отношению к новокаину 1,5. Вызывает анестезию в течение 2-3 ч. Скрытый период около 10 мин.
Вызывает быстро наступающую, глубокую, продолжительную инфильтрационную, проводниковую, эпидуральную и спинномозговую анестезию; в более высоких концентрациях (2-5%) поверхностную анестезию.
Тримекаин действует более сильно и продолжительно, чем новокаин. Относительно малотоксичен, не оказывает раздражающего действия.
Применение. Для инфильтрационной анестезии тримекаин применяют в виде 0,125% раствора (до 1500 мл), 0,25% (до 800 мл) или 0,5% раствора (до 400 мл).
Для проводниковой анестезии используют 1% раствор (до 100 мл) и 2% раствор (до 20 мл); для эпидуральной - 1%; 1,5% или 2% раствор (иногда в смеси с аутокровью). Для проведения регионарного обезболивания к раствору анестетика добавляют адреналин (0,1% раствор адреналина гидрохлорида по 5-8 капель на 20-25 мл раствора тримекаина). Вводят осторожно, фракционно - сначала в дозе 5 мл 1% раствора, затем по 10 мл (всего до 50 мл); 2% раствор - до 20-25 мл.
Для спинномозговой анестезии применяют 5% раствор (2-3 мл), а для поверхностной - 2-5% растворы: в офтальмологической практике - 4-8 капель, в оториноларингологии - по 2-8 капель (с добавлением 0,1% раствора адреналина гидрохлорида по 1 капле на каждые 2 мл раствора тримекаина).
Высшая разовая доза 300 мг без добавления адреналина. С добавлением раствора адреналина - до 1000 мг.
Тримекаин обычно хорошо переносится; при передозировке возможны побочные явления, как у новокаина.
Противопоказания. Полная атриовентрикулярная блокада, выраженная синусовая брадикардия, тяжелые поражения печени и почек.
Формы выпуска: порошок; 0,25% раствор в ампулах по 1 мл; 0,5% и 1% растворы в ампулах по 2,5 и 10 мл; 2% раствор - по 1; 2; 5 и 10 мл и 5% растворы - по 1 и 2 мл.
Бупивакаин (Bupivacaine). 1-Бутил-N-(2,6-диметилфенил)-2-пиперидинкарбок- самид в виде гидрохлорида. (Синонимы: Анекаин, Маркаин, Маркаин Спинал, Маркаин Спинал, Маркаин Спинал Хэви, Маркаин Адреналин).
Местный анестетик из группы амидов. Белый кристаллический порошок. Хорошо растворим в 95% этаноле, растворим в воде, слабо растворим в хлороформе и ацетоне.
Фармакокинетика. Проникает через липидную оболочку и ингибирует натриевые каналы. Величина системной абсорбции зависит от дозы, концентрации и объема используемого раствора, пути введения, васкуляризации места инъекции и наличия или отсутствия адреналина. Связывается с белками плазмы, при этом интенсивность связывания определяется концентрацией препарата с белками. Подвергается биотрансформации в печени путем конъюгации с глюкуроновой кислотой. Экскретируется в основном почками. Имеет высокое сродство к протеинам крови (около 95%), плохо проходит через плацентарный барьер (соотношение плод - материнский организм составляет 0,2-0,4). В зависимости от способов введения обнаруживается в значительных количествах в хорошо кровоснабжаемых тканях; головной мозг, миокард, печень, почки и легкие.
Фармакодинамика. Блокирует возникновение и проведение нервного импульса, повышая порог возбудимости нервного волокна и уменьшая величину потенциала действия.
При проведении каудальной, эпидуральной и проводниковой анестезии максимальная концентрация достигается через 30-45 мин. T1/2 у взрослых составляет 2,7 ч, у новорожденных - 8,1 ч. Выраженность анестезии зависит от диаметра, миелинизации и скорости проведения импульса конкретного нервного волокна. Клиническая последовательность угнетения проводимости выглядит следующим образом: болевая, температурная, тактильная, проприоцептивная и афферентная нейромышечная. Попадая в системный кровоток, оказывает влияние на сердечно-сосудистую систему и ЦНС. При в/в введении больших доз наблюдается замедление проводимости и подавление автоматизма синусового узла, возникновение желудочковых аритмий и остановка водителя ритма. Уменьшает сердечный выброс, ОПСС и АД. Воздействие на ЦНС проявляется угнетением центров продолговатого мозга, в том числе дыхательного (возможно угнетение дыхания и кома) или стимулирующим влиянием на кору головного мозга с развитием психомоторного возбуждения и тремора, сменяющихся генерализованными судорогами. Скрытый период в течение 2-20 мин после введения. Продолжительность
действия до 7 ч, причем возможно ее пролонгирование добавлением в раствор адреналина в соотношении 1:200000. После окончания анестезии наблюдается длительная фаза анальгезии.
Применение. Спинномозговая, эпидуральная, каудальная, люмбальная и проводниковая (в стоматологии), ретробульбарная анестезии, симпатическая блокада.
Противопоказания. Гиперчувствительность к местным анестетикам, особенно группы амидов, детский (до 12 лет) возраст. 0,75% раствор бупивакаина не используется в акушерской практике из-за частых случаев развития остановки сердца и дыхания у пациенток.
Ограничения к применению. Беременность, грудное вскармливание, заболевания печени с нарушением ее функций.
Побочные действия и осложнения. Симптомы возбуждения или угнетения ЦНС (беспокойство, тревожность, головокружение, шум в ушах, нарушение зрения, тремор конечностей, генерализованные судороги), паралич конечностей, паралич дыхательных мышц, брадикардия, нарушение функций сфинктеров, задержка мочи, парестезии и онемение конечностей, импотенция, снижение сердечного выброса, блокада синусного узла, гипотония, брадикардия, желудочковые аритмии, в том числе желудочковая тахикардия, остановка сердца. Регионарная в/в анестезия препаратом иногда сопровождается летальным исходом. При проведении ретробульбарной анестезии описаны случаи возникновения остановки дыхания.
Передозировка. Симптомы: гипотония (вплоть до коллапса), брадикардия (возможна остановка сердца), желудочковые аритмии, угнетение дыхания, спутанность сознания, судороги.
Способ применения и дозы. Концентрация используемого раствора зависит от вида анестезии: инфильтрационная - 0,25%; проводниковая - 0,25-0,5% раствор, ретробульбарная - 0,75% раствор, симпатическая блокада - 0,25%, эпидуральная анестезия - 0,25-0,75%, каудальная - 0,25-0,5%, проводниковая - 0,5% (с добавлением адреналина из расчета 1:200000), а количество подбирается индивидуально.
Состав и форма выпуска. 1 мл раствора для инъекций содержит бупивакаина гидрохлорида 2,5 и 5 мг; во флаконах по 20 мл, в коробке 5 шт. (Маркаин); или 5 мг; в ампулах по 4 мл, в коробке или контурной ячейковой упаковке 5 шт. (Маркаин Спинал, Маркаин Спинал Хэви). Маркаин Спинал содержит также 8 мг/мл натрия хлорида, а Маркаин Спинал Хэви - 80 мг/мл декстрозы моногидрата. 1 мл раствора для инъекций - бупивакаина гидрохлорида 2,5 или 5 мг и адреналина 5 мкг (Маркаин адреналин); во флаконах по 20 мл, в коробке 5 шт.
Ропивакаина гидрохлорид (наропин) является анестетикм амидного типа длительного действия, обладающий анестезирующим и аналгезирующим действием.
Фармакокинетика. Раствор ропивакаина полностью адсорбируется из эпидурального пространства. Концентрация препарата в плазме зависит от дозы, пути введения, васкуляризации места введения. Начало действия через 10- 20 мин. Максимальная концентрация зависит от применяемой дозы. В организме связывается с α-1-кислыми гликопротеинами плазмы. Ропивакаин активно Метаболизируется путем ароматического гидроксилирования. Препарат выводится через почки в виде метаболитов и только около 1% в неизмененном виде. Хорошо проникает через плацентарный барьер. Имеет большую терапевтическую широту. Продолжительность анестезии от 2 до 10 ч в зависимости от вида анесте-
зии и применяемых доз. Добавление раствора адреналина не влияет на длительность анестезии. Может использоваться для длительной эпидуральной инфузии.
Фармакодинамика. Вызывает обратимую блокаду проведения импульса по нервным волокнам. Механизм развития блокады общий, как и у других местных анестетиков. Действие на сердечно-сосудистую систему определяется уровнем распространения симпатической блокады. В отличие от растворов бупивакаина (маркаина), препарат вызывает эффективную сенсорную блокаду с минимальными проявлениями моторного блока.
Показания. Эпидуральная анестезия при обезболивании хирургических операций, включая кесарево сечение, блокада нервных стволов и сплетений, инфильтрационная анестезия, послеоперационная аналгезия.
Противопоказания. Повышенная чувствительность к анестетикам амидного типа.
Меры предосторожности. Следует с осторожностью применять у пожилых и ослабленных пациентов, у больных с сопутствующей патологией печени, почек, нарушением проводимости сердца. Комбинация с другими местноанестезирующими препаратами может привести к суммированию токсического эффекта.
Осложнения при передозировке такие же, как и у других местных анестетиков.
Форма выпуска. Раствор для инъекций/инфузий 2 мг/мл; 7,5 мг/мл; 10 мг/мл в пластиковых ампулах по 10 мл, 20 мл и 2 мг/мл в пластиковых мешках для инфузии по 100 и 200 мл.
Условия хранения. Препарат хранят при температуре ниже 30 °С. Не замораживать. Не использовать после истечения срока годности, указанного на упаковке.
17.2. ОСНОВНЫЕ МЕТОДЫ МЕСТНОГО ОБЕЗБОЛИВАНИЯ
17.2.1. МЕСТНАЯ ИНФИЛЬТРАЦИОННАЯ АНЕСТЕЗИЯ
Впервые в клинической практике местная анестезия кокаином была применена В.К. Анрепом в 1879 г. В дальнейшем кокаин применялся для проведения спинномозговой и проводниковой анестезий, но широкого распространения эти методы не получили из-за выраженной токсичности кокаина.
Наибольшую популярность и распространение местная анестезия получила в 20-50-е годы XX века после синтеза новокаина (Энгорн, 1905), оказавшимся гораздо менее токсичным, чем кокаин. В нашей стране местная анестезия долгое время успешно применялась благодаря работам А.В. Вишневского, разработавшего собственную оригинальную методику инфильтрации тканей раствором анестетика, которая делала возможным проведение различных операций, в том числе большого объема и травматичности.
Развитие анестезиологии и методов общего обезболивания с течением времени практически полностью вытеснило из широкого использования в хирургии методов местной анестезии, за исключением обезболивания небольших кратковременных операций, в том числе в амбулаторных условиях. В большей степени внимание анестезиологов всегда привлекали методы регионарной анестезии и в их числе проводниковая, спинномозговая и эпидуральная. В последние 20-30 лет
интерес к этим видам обезболивания существенно возрос. Широкому внедрению методов регионарной анестезии значительно способствовало совершенствование техники выполнения блокад, появление новых анестетиков, производство специального оборудования.
Местная анестезия осуществляется местными анестетиками путем блокады ноцицептивной импульсации в зоне проводимого оперативного вмешательства. К видам местной анестезии относятся поверхностная (терминальная) и инфильтрационная анестезии.
17.2.2. ПОВЕРХНОСТНАЯ (ТЕРМИНАЛЬНАЯ) АНЕСТЕЗИЯ
Поверхностная (терминальная) анестезия проводится путем смазывания, орошения или аппликации растворами местных анестетиков слизистых оболочек. Развитие блокады нервных терминалей происходит вследствие диффузии местного анестетика через слизистые поверхности анестезируемых зон. Для терминальной анестезии используются препараты, обладающие высокой диффузионной способностью.
Поверхностную анестезию применяют для обезболивания слизистых оболочек носа, глотки, гортани, пищевода, трахеи, конъюнктивального мешка и др.
Наиболее широко этот вид анестезии применяют в офтальмологии, отоларингологии, при проведении лечебно-диагностических манипуляций, таких, как фибробронхоскопия, фиброгастродуоденоскопия, ларингоскопия и др.
Для терминальной анестезии наиболее часто используют 2% раствор дикаина, 2% раствор лидокаина. Для снижения риска развития общетоксического действия при резорбции к растворам местных анестетиков добавляют адреналин 0,1% из расчета 1 капля на 1 мл анестетика.
17.2.3. ИНФИЛЬТРАЦИОННАЯ АНЕСТЕЗИЯ
Инфильтрационная анестезия выполняется путем инфильтрации тканей растворами местного анестетика. Введение местного анестетика осуществляется в толщу ткани на всем протяжении выполняемого оперативного вмешательства (рис. 17-1). Методики инфильтрационной анестезии были разработаны в конце XIX века, и для их проведения использовался кокаин, что ограничивало использования данного вида анестезии в связи с его высокой токсичностью. Широкое распространение инфильтрационная анестезия получила после синтеза и внедрения в практику растворов новокаина, что позволяло использовать большие объемы анестетика и делало возможным проведение ряда операций с меньшим риском развития токсического действия анестезирующего раствора. Однако методики инфильтрационной анестезии обладали рядом недостатков, а именно, достаточно длительным временем развития анестезии, необходимостью повторной инфильтрации тканей по ходу выполняемой операции, риском развития токсического действия при использовании больших объемов анестетика. В нашей стране широкому применению местной инфильтрационной анестезии способствовали работы А.В. Вишневского. Разработанная им методика инфильтрационной анестезии отличалась отсутствием недостатков ранее предлагаемых методов.
Сущность анестезии заключалась в распространении анестетика по методу ползучего инфильтрата и основывалась на выдвинутой еще Н.И. Пироговым гипотезе футлярного строения человеческого тела. Разработанное А.В. Вишневским и его школой местное обезболивание принципиально отличалось от ранее применяемых методов инфильтрационной анестезии. Отличия заключались в том, что для ее проведения использовались растворы новокаина слабой концентрации (0,25%), которые готовились по специальной прописи. Применение таких растворов позволяло вводить большие объемы, быстро получать максимальный анестезирующий эффект с минимальным риском развития токсического действия анестетика. А.В. Вишневским была предложена собственная пропись анестезирующего раствора, который готовился ex tempore:
• натрия хлорид 5 г;
• калия хлорид 5 г;
• кальция хлорид 0,125 г;
• новокаин 2,5 г;
• адреналина гидрохлорид 0,1%-2,0 мл;
• вода до 1000 мл.
Другим отличием метода инфильтрации тканей по А.В. Вишневскому являлось введение раствора анестетика под давлением с использованием анатомических футляров. Распространяясь внутри «футляра» и межфасциальным щелям, новокаин вызывает анестезию как в месте его введения, так и на протяжении, сочетая в себе принципы местной и проводниковой анестезии. Высокое давление внутри «футляра» обеспечивает более тесный контакт анестетика с нервным окончанием, что вызывает быстрое развитие хорошей анестезии при применении слабых концентраций анестетика. Наступление анестезии при применении методики ползучего инфильтрата происходит практически сразу, что не затягивает времени начала операции.
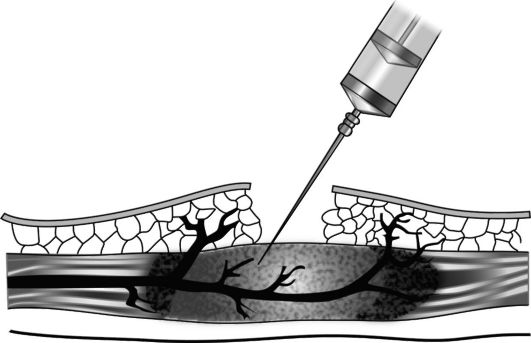 Рис. 17-1. Инфильтрация тканей раствором анестетика (по М.И. Кузину, 1993)
Рис. 17-1. Инфильтрация тканей раствором анестетика (по М.И. Кузину, 1993)
Положительным моментом в анестезии по методу «ползучего инфильтрата является то, что анестетик, проникая в ткани под давлением, обеспечивает их гидравлическую препаровку, что облегчает выполнение операции (разделение сращений или спаек, выделение опухоли, манипуляции в воспалительных инфильтратах).
Хотя в последнее время местная анестезия в классическом варианте применяется довольно редко, элементы инфильтрационной анестезии по методу А.В. Вишневского до сих пор успешно применяются хирургами при проведении полостных операций. Техника местного обезболивания имеет свои особенности в зависимости от вида операции и области вмешательства, что подробно описано в руководствах по хирургии.
17.3. РЕГИОНАРНЫЕ МЕТОДЫ АНЕСТЕЗИИ
17.3.1. ПРОВОДНИКОВАЯ АНЕСТЕЗИЯ ПО ЛУКАШЕВИЧУ-ОБЕРСТУ
Показаниями к проведению являются простые операции на пальце по поводу панариция, вросшего ногтя и др. При более тяжелых повреждениях нескольких пальцев необходимо выполнять блокаду плечевого сплетения либо блокаду нервов в области лучезапястного сустава.
У основания пальца накладывают жгут. С тыльной стороны выполняют анестезию кожи и подкожно-жировой клетчатки в области введения иглы (рис. 17-2). После этого перпендикулярно поверхности пальца вводят раствор в клетчатку, в проекции прохождения нервов. Для анестезии применяют 5-8 мл 1% раствора новокаина или лидокаина, тримекаина (без адреналина). Возможно введение 3 мл 1% раствора новокаина в межпальцевые промежутки у основания пальца. Не следует вводить большие объемы раствора и использовать длительное наложение жгута, так как из-за этого может возникнуть нарушение кровоснабжения пальца.
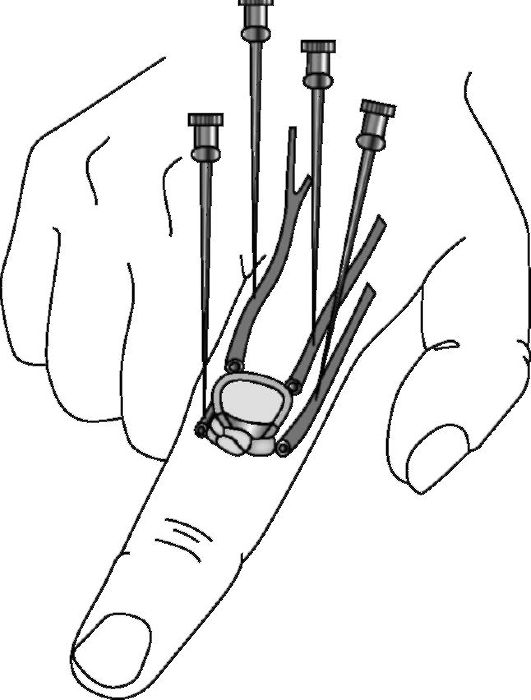 Рис. 17-2. Расположение пальцевых нервов и места введения анестезирующего раствора (по
Рис. 17-2. Расположение пальцевых нервов и места введения анестезирующего раствора (по
М.И. Кузину, 1993)
17.3.2. ЦИРКУЛЯРНАЯ (ФУТЛЯРНАЯ) БЛОКАДА
Футлярную новокаиновую блокаду применяют для обезболивания при травиатических повреждениях конечностей, а также в качестве компонента при выполнении операций на конечностях.
Сначала на передней поверхности бедра или плеча проводят инфильтрацию кожи по типу «лимонной корки», после чего перпендикулярно поверхности вводят длинную иглу, инфильтрируя раствором анестетика подлежащие ткани до контакта с костью. В этом месте вводят 0,25% раствор новокаина в количестве 150-200 мл при выполнении футлярной блокады бедра и 100-120 мл при выполнении блокады плеча. По мере продвижения иглы и при введении анестезирующего раствора необходимо проводить аспирационную пробу во избежание внутрисосудистого введения анестетика.
17.3.3. ПАРАВЕРТЕБРАЛЬНАЯ НОВОКАИНОВАЯ БЛОКАДА
Паравертебральная блокада выполняется при травматических повреждениях грудной клетки, множественных переломах ребер, для обезболивания после операций на грудной полости. По своей сути паравертебральная блокада является разновидностью блокады межреберных нервов.
Выполнение паравертебральной блокады проводят в положении пациента лежа на животе или сидя. На уровне остистого отростка позвонка, отступив от него на 3-4 см, вводят иглу перпендикулярно поверхности кожи и продвигают вглубь до контакта с поперечным отростком вышележащего позвонка. Затем иглу немного оттягивают назад и продвигают еще на 2 см, стараясь пройти по верхнему краю поперечного отростка позвонка. На этой глубине вводят 5 мл раствора анестетика независимо от появления парестезии. Более глубокое введение иглы опасно из-за возможности развития пневмоторакса (рис. 17-3).
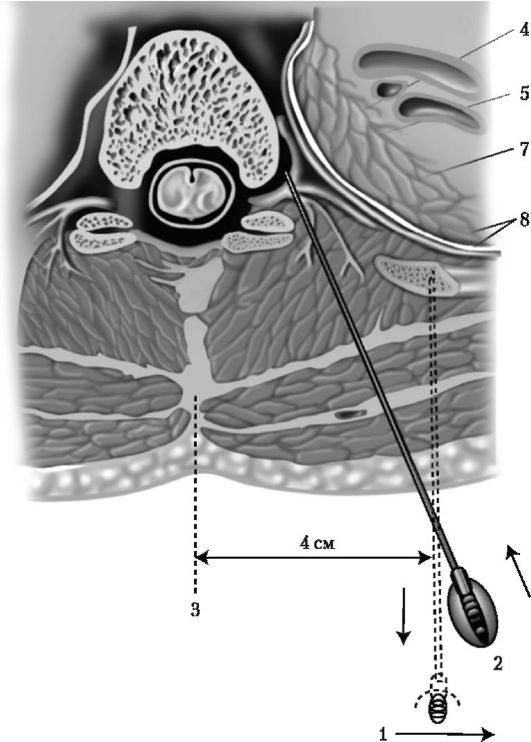 Рис. 17-3. Паравертебральная блокада (по Бунятяну А.А., 1992).
Рис. 17-3. Паравертебральная блокада (по Бунятяну А.А., 1992).
1 - направление иглы в начале ее введения; 2 - окончательное положение иглы; 3 - остистый отросток; 4 - симпатический узел; 5 - соединительные ветви; 6 - межреберные сосуды; 7 - легкое; 8 - плевра
17.2.7. БЛОКАДА МЕЖРЕБЕРНЫХ НЕРВОВ
Блокада может быть выполнена на уровне реберных углов и по задней или средней подмышечным линиям. В области углов ребер нервы проходят относительно поверхностно, рядом с разгибателем спины. При блокаде их на этом уровне раствор анестетика, распространяясь медиально, обычно оказывает действие и на нервные образования, расположенные в паравертебральной клетчатке. Для выполнения блокады на уровне реберных углов больного укладывают на бок с подтянутыми к животу ногами и максимально согнутой спиной. Кожу в области предстоящей анестезии готовят так же, как для операции. Затем спиртовым раствором йода на расстоянии 7-8 см от остистых отростков проводят продольную линию. На ней намечают в соответствии с ребрами точки введения иглы. Иглу продвигают до упора в ребро, после чего подтягивают до выхода в под кожную жировую клетчатку. Затем направляют иглу к нижнему краю ребра и, продвинув незначительно (около 3 мм) под него, вводят 2-3 мл раствора анестетика. Аналогичным образом в намеченной для анестезии области осуществляют блокаду и других межреберных нервов (рис. 17-4).
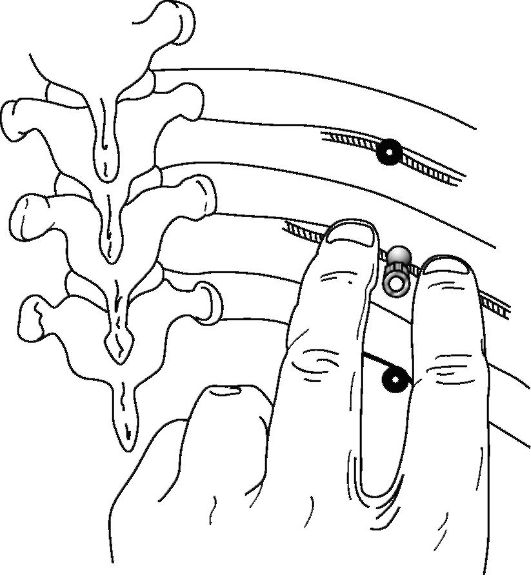 Рис. 17-4. Блокада межреберных нервов (по Бунятяну А.А., 1992)
Рис. 17-4. Блокада межреберных нервов (по Бунятяну А.А., 1992)
При блокаде межреберных нервов по задней и средней подмышечным линиям больному придают положение на спине. Техника блокады аналогична описанной выше. Здесь ребра расположены более поверхностно, что облегчает доступ к межреберным нервам.
Оба рассмотренных доступа заключают в себе потенциальную опасность прокола плевры и повреждения легкого с последующим развитием пневмоторакса. Блокаду межреберных нервов используют в основном с целью обезболивания при травме груди и после операций на органах груди и живота.