Общая хирургия: учебник / Петров С.В. - 3-е изд., перераб. и доп. - 2010. - 768 с. : ил.
|
|
|
|
ГЛАВА 14 ОЖОГИ, ОТМОРОЖЕНИЯ, ЭЛЕКТРОТРАВМА
Повреждения тканей организма под влиянием неблагоприятных физических, а также химических факторов можно условно разделить на три группы:
• ожоги;
• отморожения;
• электротравма.
Ожог (combustio) - повреждение тканей организма, возникающее в результате местного действия высокой температуры, а также химических веществ, электрического тока или ионизирующего излучения.
По данным ВОЗ, на термические поражения приходится 6% травм мирного времени. Количество пострадавших от ожогов во всём мире возрастает, особенно в промышленно развитых странах. Среди причин летальных исходов при различных повреждениях ожоги составляют 20% у детей и 28% у лиц старше 65 лет. Чаще других встречают термические ожоги.
Классификация
Характер повреждения, его тяжесть, способы лечения и исход зависят от многих факторов. В связи с этим существует несколько классификаций ожогов.
По обстоятельствам получения ожога
По обстоятельствам получения ожога выделяют три группы ожогов:
• производственные;
• бытовые;
• военного времени.
В мирное время производственные и бытовые ожоги возникают приблизительно с одинаковой частотой. Например, в таких отраслях
Ожоги
промышленности, как металлургическая и химическая, удельный вес ожогов значительно возрастает, иногда доходя до 20% общего количества повреждений.
Наиболее часто наблюдают термические поражения кожи, реже полости рта и дыхательных путей, ещё реже пищевода и желудка.
Поражения военного времени характеризуются массовостью, в связи с чем для получения хороших результатов лечения необходима чётко налаженная система оказания помощи пострадавшим.
По характеру действующего фактора
По этиологическому признаку выделяют следующие виды ожогов:
• термические;
• химические;
• электрические;
• лучевые.
Термические ожоги
Термические поражения возникают наиболее часто. Чаще всего встречают ожоги пламенем (50%) - воспламенение бензина, газов, пламя от печки и т.д. Такие ожоги бывают наиболее тяжёлыми, так как температура пламени достигает 2000-3000 ?С. Кроме того, при пожарах обычно присоединяется неблагоприятное воздействие на организм угарного газа.
Приблизительно с одинаковой частотой (около 20%) происходит ошпаривание горячими жидкостями и паром. Около 10% ожогов свя- зано с воздействием раскалённых предметов и других факторов.
При развитии ожога степень повреждения тканей зависит от следующих факторов.
Температура воздействия - чем она выше, тем тяжелее повреждения; ожог может вызывать повышение температуры до 50 ?С и выше.
Теплопроводность предмета, контактирующего с кожей (воздуха, водяного пара, кипятка, открытого пламени, металлического предмета и т.д.). При этом чем выше теплопроводность предмета, тем больше степень повреждения. Так, при температуре 100 ?С ожога сухим воздухом обычно не происходит (например, в сауне), в то же время горячая вода той же температуры (кипяток) вызывает серьёзные, порой смертельные глубокие ожоги.
Время контакта с горячим агентом - чем оно больше, тем серьёз- нее повреждения.
Влажность окружающей среды - чем она выше, тем больше степень ожога.
Химические ожоги
Химические ожоги образуются при попадании на кожу и слизистые оболочки различных химических веществ (кислот, щёлочей). В некоторых случаях пациенты по ошибке выпивают сильные химические жидкости, вызывающие ожог полости рта, пищевода и даже желудка. Всего на долю химических ожогов приходится 5-7% всех ожогов.
Электрические ожоги
На долю электрических ожогов приходится около 3%. Их особенность - дополнительное поражение внутренних органов электромаг- нитным полем.
Лучевые ожоги
Лучевые ожоги могут быть вызваны инфракрасным, ультрафиолетовым и ионизирующим излучением. Воздействие ионизирующего излучения приводит как к местным, так и к общим изменениям в организме, получившим название «лучевая болезнь».
По локализации
По локализации выделяют следующие ожоги:
• функционально активных частей тела (конечностей);
• неподвижных частей тела (туловища);
• лица;
• волосистой части головы;
• верхних дыхательных путей;
• промежности.
Локализация ожогов существенно влияет на глубину и тяжесть повреждения тканей. Толщина кожи в различных областях тела у человека неодинакова, поэтому при идентичном термическом воздействии степень ожога может быть различной. Например, ожоги в области лица, передней поверхности шеи, внутренней поверхности конечностей чаще бывают глубокими даже при кратковременном воздействии высокой температуры, тогда как глубокие ожоги спины и стоп возникают гораздо реже.
Ожоги лица при прочих равных условиях более опасны для жизни. Они часто сочетаются с повреждениями глаз, ротовой полости и ожогами дыхательных путей, что значительно утяжеляет состояние пациентов и прогноз. Весьма неприятны ожоги промежности, так как при этом возможно повреждение мочеиспускательного канала и заднего прохода, что в свою очередь ведёт к нарушению функций внутренних органов и необходимости специальных оперативных вмешательств.
Одни части тела человека функционально активны, подвижны (конечности, лицо, шея), другие малоподвижны (туловище). Особенно неприятны ожоги в области суставов, кистей и стоп.
По глубине поражения
Глубина поражения тканей (степень ожога) имеет наибольшее значение в развитии патологического процесса и прогнозе.
В России наибольшее распространение получила принятая в
• I степень - поражение на уровне эпидермиса, проявляющееся гиперемией и отёком кожи.
• II степень - повреждение всего эпителия с образованием пузырей, заполненных прозрачной жидкостью.
• III степень - некроз кожи. Выделяют Ша и Шб степени:
- Ша степень - некроз эпителия и поверхностных слоев дермы;
- Шб степень - некроз всех слоев дермы вместе с волосяными луковицами, потовыми и сальными железами с переходом на подкожную клетчатку.
• IV степень - некроз всей кожи и глубжележащих тканей (подкожной клетчатки, фасции, мышц, костей).
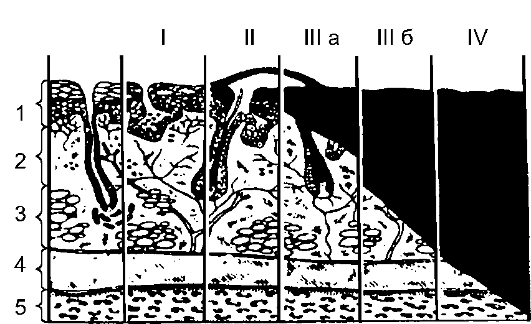
Рис. 14-1. Глубина повреждения при разных степенях (I-IV) ожога: 1 - эпидермис; 2 - дерма; 3 - подкожная клетчатка; 4 - мышцы; 5 - кость
Ожоги I, II и Ша степеней относят к поверхностным, а IIIб и IV - к глубоким. Такое разделение носит принципиальный характер. При всех поверхностных ожогах возможно самостоятельное закрытие де- фекта, так как сохранены источники эпителизации (камбиальный слой эпителия, выводные протоки сальных и потовых желёз, волосяные фолликулы). При глубоких ожогах все возможные источники роста эпителия погибают, самостоятельное закрытие дефекта невозможно.
За рубежом больше распространена классификация К. Крайбиха, включающая пять степеней и отличающаяся лишь тем, что уровень, соответствующий IIIб степени, назван IV, а соответствующий IV сте- пени - V.
По площади поражения
В оценке тяжести повреждения и выборе плана лечения, кроме глубины ожога, большое значение имеет определение его площади, обычно выражаемой в процентах общей поверхности тела. Значение имеет именно относительная (по отношению к общей поверхности кожи) величина зоны повреждения.
Площадь поверхности кожи человека колеблется от 15 000 см2 до 21 000 см2.
Создано множество схем и расчётов, позволяющих арифметически или графически представить себе общую площадь ожогов и площадь более глубоких из них. Точно определить площадь поражения достаточно трудно из-за индивидуальных особенностей человека - роста, массы, длины конечностей и др.
При определении площади трудно учитывать естественные складки кожи, затрудняет определение площади поражения отсутствие резких границ, отделяющих одну область от другой, на результат из- мерения влияет и способность кожи к растяжению. Трудно измерить площадь ожогов ещё и потому, что контуры их всегда неровные, иногда ожоги как бы рассыпаны по поверхности тела.
На протяжении многих лет в процессе изучения ожогов и разработки способов их лечения создано множество методов, в них отражено стремление как можно точнее определить площадь ожогов.
Метод А. Уоллеса
Метод был предложен А. Уоллесом в
ных частей тела составляет 1-2 девятки (9% всей поверхности тела) - соответственно 9 и 18% (рис. 14-2). У детей указанные соотношения несколько иные, они изменяются с возрастом.
Хотя схема Уоллеса не совсем точна, она даёт возможность определить площадь пора- жённой поверхности просто и быстро.
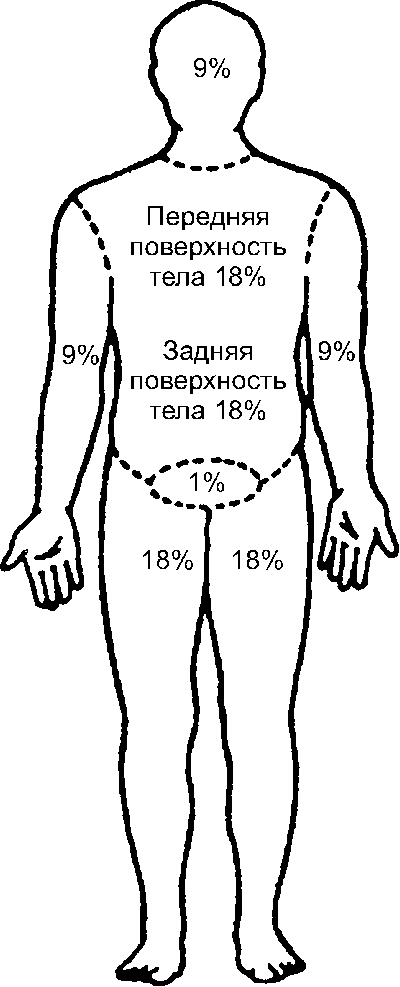
Рис. 14-2. Определение площади ожога по методу Уоллеса («пра- вило девяток»)
Метод И.И. Глумова
Метод был предложен в
Метод Б.Н. Постникова
Б.Н. Постников в
После этого вырезанные листы накладывают на сетку, состоящую из квадратов с известной площадью (миллиметровую бумагу), и высчитывают абсолютную площадь повреждения. Затем по отношению к общей площади поверхности тела определяют площадь поражения в процентах (табл. 14-1).
Следует отметить, что усилия и время, затрачиваемые на вычисление абсолютной площади зоны повреждения, не оправдывают полученных результатов, поэтому в настоящее время этот метод не используют.
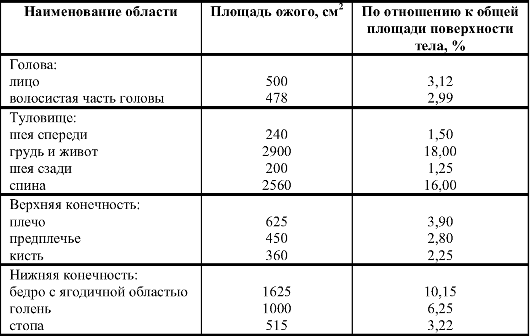
При сплошном поражении пользуются таблицей площадей отдельных частей тела (табл. 14-2).
Схемы Вилявина
Для документации и подсчёта площади поражения разработаны различные формы штампов с изображением силуэта человека, раз-
Таблица 14-1. Относительное выражение площади ожога к общей площади поверхности тела по Б.Н. Постникову
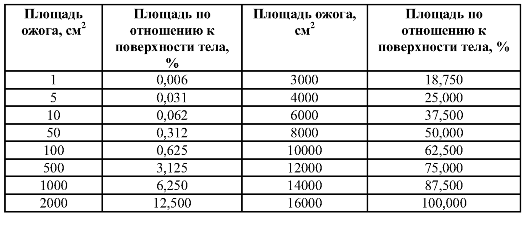
Таблица 14-2. Определение площади ожога по отдельным локализациям
битого на квадраты, соответствующие определённой площади поражения, так называемые «скиццы». Наиболее широко известна схема Г.Д. Вилявина. Это схема передней и задней поверхностей тела, при этом различные по глубине ожоги обозначены разными цветами или штриховкой (рис. 14-3). В процессе лечения ожогов полезно периодически вносить в скиццы соответствующие коррективы. Например,
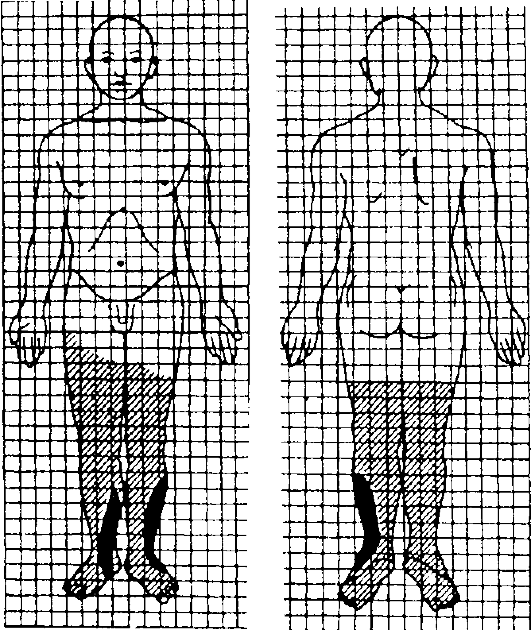
Рис. 14-3. Скиццы для обозначения и определения площади ожогов
при исчезновении в результате лечения ожогов I и II степеней или более позднем выявлении участков ожогов III и IV степеней.
Для отражения состояния боковых поверхностей тела человека дополнительно создают профильные скиццы.
Формула обозначения ожогов по Ю.Ю. Джанелидзе
Тяжесть повреждения при ожоге зависит от трёх основных факторов:
• глубины (степени) ожога;
• площади поражения (в процентах);
• локализации ожога.
У всех перечисленных методов измерения и документации при ожогах есть недостаток: они не дают полной картины тяжести повреждений. В этом отношении наиболее точной представляется формула, предложенная для обозначения ожогов Ю.Ю. Джанелидзе (1939), в последующем дополненная В.В. Васильковым и В.О. Верхолетовым. Современное её отображение выглядит следующим образом: ожог характеризуют дробью, в числителе которой площадь поражения (в скобках - площадь глубоких ожогов), а в знаменателе - степень ожога. Кроме того, перед дробью указывают этиологический фактор (термический, химический или лучевой ожог), а после неё - основные зоны поражения (голова, шея, туловище и др.).
Например, при термическом ожоге головы и шеи II-III степени с общей площадью ожога 10% (из них 5% - глубокий ожог) диагноз может быть записан так:
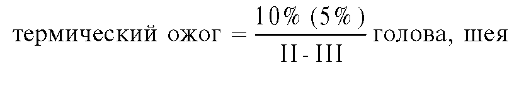
Клиника и диагностика степени ожога
Изменения в тканях и клиническая картина при ожогах
Местные изменения, происходящие при ожогах, можно представить в следующей последовательности:
• первичные анатомические и функциональные изменения от действия термического агента;
• реактивно-воспалительные процессы;
• регенерация.
Характер представленных процессов прежде всего зависит от степени повреждения тканей. Чем тяжелее ожог, тем более выражены морфологические изменения поражённых тканей и разнообразнее клиника.
Ожог I степени
Ожог I степени характеризуется поверхностным повреждением эпидермиса. Для этой степени характерна резкая гиперемия, отёк кожи и боль. При осмотре места повреждения сразу же после ожога можно уви- деть, что область поражения ярко-розового цвета, отёчна и несколько приподнята над окружающими здоровыми участками. Через несколько дней верхний слой эпителия высыхает, сморщивается и слущивается.
Ожог II степени
Внешний вид ожога II степени достаточно типичен. Поражение эпидермиса и частично подлежащей дермы выражается покраснением кожи, её отёком и образованием тонкостенных пузырей, наполнен- ных серозной жидкостью за счёт расширения капилляров и нарушения их проницаемости. К 10-12-му дню происходит самостоятельная эпителизация. Рубцов не образуется.
При ожогах I-II степени кровообращение и чувствительность сохранены. При этих ожогах реактивно-воспалительные процессы не сопровождаются нагноением, после воспаления происходят регенерация эпителия и заживление раневой поверхности.
Ожог III степени
Гораздо сложнее и важнее для дифференциации лечебной тактики ранняя диагностика ожогов Ша, Шб и IV степеней.
Для всех этих ожогов характерно омертвение тканей в момент ожога с образованием струпа. После этого развивается гнойно-демаркационное воспаление в ране, за счёт него некроз отторгается, рана очищается. Затем наступает фаза регенерации: образуются грануляции, происходят эпителизация и рубцевание.
Для ожога Ша степени характерно сочетание экссудации и некроза. Поэтому возможно образование толстостенных пузырей из всей толщи погибшего эпидермиса и поверхностного сухого струпа свет- ло-коричневого цвета или мягкого белесовато-серого струпа. Ожог Ша степени заживает за счёт роста грануляций и эпителизации из сохранившихся луковиц волос, протоков сальных и потовых желёз. Одновременно происходит и краевая эпителизация (эпителий нарастает со стороны здоровой кожи).
Изменения при глубоком ожоге Шб степени проявляются в виде образования плотного сухого струпа коричневого цвета (коагуляционный некроз при ожоге пламенем или раскалённым предметом) или формирования влажного некроза (при ошпаривании).
При ожогах Шб и IV степеней регенерация оказывается незавер- шённой из-за гибели придатков кожи - возможных источников роста эпителия на дне раны. Заживление может произойти путём рубцового стяжения и краевой эпителизации, но её границы не бесконечны (обычно за счёт краевой эпителизации образуется полоска эпителия шириной 2-3 см).
Ожог IV степени
Ожог IV степени возникает при большой продолжительности теплового воздействия в областях, не имеющих толстого подкожного жирового слоя.
При таких ожогах образуется различной толщины и плотности коричневый или чёрный ожоговый струп. Особенно тяжело протекают глубокие циркулярные ожоги, сжимающие поражённую область, (например, конечность панцирем) и вызывающие ишемический некроз тканей. В тяжёлых случаях происходит обугливание отдельных частей тела: они уменьшены в размерах и представляют собой полностью ли- шённую органических веществ неживую обуглившуюся массу.
От точности и своевременности определения глубины (степени) ожога зависят адекватность выбранного метода лечения и исход по-
ражения. Вопрос о ранней диагностике глубины некроза кожи - один из самых принципиальных вопросов комбустиологии.
Диагностика глубины поражения
Диагностику основывают на данных анамнеза, осмотра ожоговой раны, использовании некоторых диагностических проб для уточнения степени повреждения кровообращения и нарушения чувствительности.
Данные анамнеза с уточнением природы термического агента, времени и обстоятельств его воздействия помогают предположить, какой ожог развивается - поверхностный или глубокий.
При осмотре зоны повреждения обращают внимание на наличие гиперемии, пузырей, струпа, очагов некроза. Соответственно обнаруженным изменениям предварительно можно определить глубину повреждения кожи и степень ожога.
При дифференциальной диагностике степеней ожога, особенно для отличия Ша и Шб степеней, используют методы определения характера нарушения кровообращения и чувствительности, применяют специальные красители и ферментные препараты.
Определение нарушения кровообращения
Наиболее простым методом определения состояния кровообращения в зоне повреждения служит метод надавливания. Метод надавливания
В зависимости от степени нарушения кровообращения выделяют три зоны поражения (Д. Джексон, 1953) - рис. 14-4.
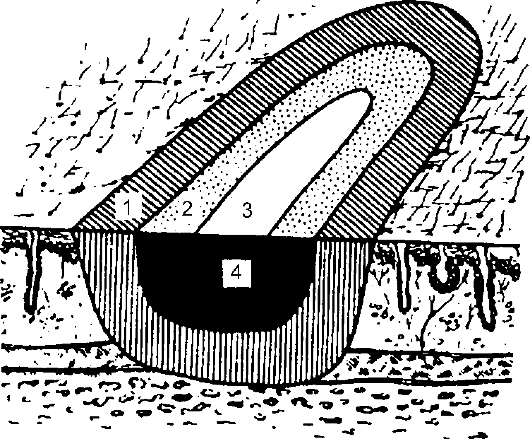
Рис. 14-4. Зоны нарушения кровообращения при ожогах разной степени: 1 - зона гиперемии; 2 - зона стаза; 3 - зона отсутствия кровообраще- ния; 4 - возможная зона некроза
• Зона гиперемии. Характерна для поверхностных ожогов. При надавливании на гиперемированную кожу она бледнеет.
• Зона стаза. При надавливании окраска не меняется, что связано с выраженным венозным стазом, отчётливо развивающимся к концу первых суток (проба информативна по истечении этого срока). Кроме того, можно наложить проксимальнее ожога манжетку от аппарата для измерения АД и создать в ней давление 60-80 мм рт. ст. При этом на участках, где в дальнейшем образуется струп (формируется некроз), в отличие от жизнеспособных тканей, цианоз не возникает. Такие изменения характерны для ожогов Шб и IV степеней.
• Зона полного отсутствия кровообращения. Выявляют при глубоких ожогах в зоне сухого или влажного некроза.
В первой зоне изменения обратимы, во второй зоне могут быть обратимы, но могут привести и к формированию некроза, третья зона - зона погибших тканей.
Таким образом, некротические процессы возможны во второй и третьей зонах нарушения кровообращения (возможная зона некроза).
Существуют и более объективные методы оценки состояния кровообращения.
Метод тетрациклиновой флюоресценции
Через час после приёма окситетрациклина участок ожога облучают в тёмной комнате кварцевой лампой. Поверхностные ожоги (I- Ша степени) светятся жёлтым цветом, а на участках глубоких ожогов свечения нет.
Метод термометрии
Нарушение кровообращения кожи сопровождается понижением её температуры, что позволяет дифференцировать ожоги Ша и Шб степе- ней. Температура на участках ожога Шб степени на 1,5-2 градуса ниже.
Определение болевой чувствительности
Болевая чувствительность при ожоге Ша степени резко снижена, а при ожогах Шб и IV степеней отсутствует. При определении чув- ствительности нужно учитывать состояние больного (возбуждение или заторможённость, введение наркотических препаратов и пр.).
Сохранность болевой чувствительности можно определить, производя уколы иглой или обрабатывая раневую поверхность 96? спиртом. Ещё один способ - эпиляция волос: если при этом пациент ощущает боль и волосы выдергиваются с трудом - поражение поверхностное; при глубоком ожоге волосы удаляются легко и безболезненно.
Для правильной интерпретации указанных проб начинать исследование нужно со здоровых участков кожи и поверхностных ожогов.
Применение красителей
Для раннего выявления зоны глубоких некрозов используют окраску тканей по ван Гизону. Неповреждённая кожа и её участки с ожогами степени окрашиваются в ярко-розовый цвет. При ожоге IIIa степени цвет желтоватый, при глубоких поражениях - ярко-жёлтый.
Методы внутреннего введения красителей, например синего Эванса, применяют крайне редко, так как прокрашивание тканей затрудняет дальнейшее наблюдение за их состоянием.
Ферментный метод
Ферментный метод диагностики глубины повреждения тканей связан с необходимостью выполнения биопсии кожи. Биоптаты помещают в пробирку с раствором дифосфопиридиннуклеотидфосфатазы. Жизнеспособные ткани через 3-5 мин равномерно окрашиваются в голубой цвет. Омертвевшие ткани приобретают пятнистую окраску или не окрашиваются.
Все перечисленные методы, однако, не позволяют рано и абсолютно точно дифференцировать зоны поверхностных и глубоких ожогов, важную роль по-прежнему играют опыт и квалификация врача.
Определение прогноза
Обширные глубокие термические ожоги представляют значительную угрозу жизни пациента. Для взрослых людей среднего возраста критическим состоянием считается тотальный ожог I степени и ожоги II и Ша степени более 30% поверхности тела (хотя в настоящее время удаётся спасти жизнь и больных с ожогами до 60% поверхности тела). Опасны для жизни ожоги Шб и IV степени, занимающие более 10-15% кожных покровов, а также ожоги лица, верхних дыхательных путей и промежности.
Наиболее простыми ориентировочными методами определения прогноза при ожогах служат правило «сотни» и индекс Франка.
Правило «сотни»
Складывают возраст больного и относительную величину ожоговой поверхности (в процентах общей поверхности тела). Результат интерпретируют в зависимости от полученной суммы:
• меньше 60 - прогноз благоприятный;
• 61-80 - прогноз относительно благоприятный;
• 81 - 100 - прогноз сомнительный;
• больше 100 - прогноз неблагоприятный.
Включение в формулу определения прогноза вместе с площадью поражения возраста больного свидетельствует о большом значении компенсаторно-приспособительных, иммунных и репаративных возможностей в течении патологического процесса. Правило применимо только для взрослых.
Индекс Франка
Индекс Франка получают при сложении площади поверхностных ожогов с утроенной площадью глубоких. Результат интерпретируют в зависимости от полученной суммы:
• до 30 - прогноз благоприятный;
• 31-60 - прогноз относительно благоприятный;
• 61-90 - прогноз сомнительный;
• 91 и более - прогноз неблагоприятный.
Ожоговая болезнь
При обширных и глубоких ожогах развивается клинически выраженная общая реакция организма, она начинается с первых часов после получения травмы и продолжается некоторое время после полного восстановления кожного покрова. При этом общие расстройства могут быть столь серьёзными, что способны вызывать тяжёлые осложнения и приводить к летальному исходу.
Ожоговая болезнь - совокупность клинических симптомов, общих реакций организма и нарушения функций внутренних органов при термических повреждёниях кожи и подлежащих тканей.
Признаки ожоговой болезни наблюдают при поверхностных ожогах более 15-25% поверхности тела и глубоких ожогах более 10%. Основной фактор, определяющий тяжесть течения ожоговой болезни, её исход и прогноз, - площадь глубоких ожогов. Большое значение имеют возраст пострадавшего и локализация ожога. У людей старческого возраста и детей глубокое поражение даже 5% поверхности тела может привести к летальному исходу.
Существовало много теорий патогенеза ожоговой болезни.
Дюпюитрен объяснял развитие общих нарушений в организме и наступление смерти при ожогах развитием нервно-рефлекторного шока, связанного с сильным болевым раздражением и страхом во время получения повреждёния.
Барадок и Троянов связывали развитие общих симптомов с потерей плазмы, приводящей к сгущению крови и нарушению кровообращения.
Высказывали мысли о нарушении функций эритроцитов при повышенной температуре тела и др.
В течении ожоговой болезни выделяют четыре периода.
• I период - ожоговый шок. Начинается сразу или в первые часы после травмы, может продолжаться до 3 сут.
• II период - острая токсемия. Продолжается в течение 10-15 дней после получения ожоговой травмы.
• III период - септикотоксемия. Начало периода связано с отторжением некротических тканей. Зависит от тяжести ожога, развития осложнений, характера лечебных мероприятий. Продолжительность от 2-3 нед до 2-3 мес.
• IV период - реконвалесценция. Наступает после спонтанного заживления ран или оперативного восстановления кожного покрова.
Представленное деление течения ожоговой болезни на периоды несколько условно, так как не всегда можно провести чёткую границу между ними. Многое зависит от тяжести травмы, индивидуальных осо- бенностей пострадавшего, проводимого лечения и сроков оперативного восстановления кожного покрова при глубоких ожогах. Однако выделение различных периодов ожоговой болезни необходимо для понимания процессов, происходящих в организме, и принятия специальных мер по борьбе с развившимся патологическим состоянием.
Ожоговый шок
Ожоговый шок - патологический процесс, развивающийся при обширных термических повреждениях кожи и глубжележащих тканей, он продолжается в зависимости от площади и глубины поражения, своевременности и адекватности лечения до 72 ч.
Патогенез
Специфические черты ожогового шока, отличающие его от травматического, следующие:
• отсутствие кровопотери;
• выраженная плазмопотеря;
• гемолиз;
• своеобразие нарушения функций почек.
АД при ожоговом шоке, в отличие от типичного травматического шока, снижается несколько позднее после получения травмы.
В развитии ожогового шока следует выделять два основных патогенетических механизма (рис. 14-5):
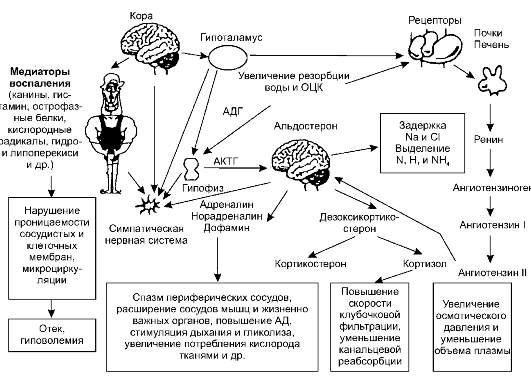
Рис. 14-5. Патогенез ожогового шока
• Чрезмерная афферентная (болевая) импульсация приводит к изменению функций ЦНС, характеризующемуся сначала возбуждением, а затем торможением коры и подкоркового слоя, раздражением центра симпатической нервной системы, усилением деятельности эндокринных желёз. Последнее в свою очередь вызывает увеличение поступления в кровь АКТГ, антидиуретического гормона гипофиза, катехоламинов, кортикостероидов и других гормонов. Это приводит к спазму периферических сосудов при сохранении тонуса сосудов жизненно важных органов, происходит перераспределение крови, уменьшается ОЦК.
• Вследствие термического поражения кожи и подлежащих тканей под действием медиаторов воспаления возникают как местные, так и тяжё- лые общие расстройства: выраженная плазмопотеря, нарушение микроциркуляции, массивный гемолиз, изменение водно-электролитного баланса и кислотно-основного равновесия, нарушение функций почек.
Ведущий патогенетический фактор ожогового шока - плазмопотеря. Потеря плазмы во многом связана с повышением проницаемости стенок капилляров вследствие накопления в ожоговой ткани вазоак- тивных веществ (гистамина и серотонина). Через капилляры пропотевает большое количество плазмы, происходит отёк тканей поражён-
ной области, ещё больше уменьшается ОЦК. Проницаемость сосудов нарушается сразу после ожога, но клинически выраженного значения достигает спустя 6-8 ч, когда становится явным снижение ОЦК.
Развивающаяся гиповолемия становится причиной гемодинамических расстройств, обусловливающих дальнейшее нарушение микро- циркуляции в почках, печени, поджелудочной железе. Этому же способствуют развивающиеся гемоконцентрация и реологические расстройства. Микроциркуляторные нарушения вызывают вторичный некроз в зоне термического воздействия, образование острых эрозий и язв в желудочно-кишечном тракте, ранние пневмонии, нарушение функций печени, почек, сердца и т.д.
Развитие гемолиза - одна из причин повышения содержания калия в плазме крови, что из-за повреждения клеточных мембран при- водит к перемещению натрия внутрь клеток. В результате развивается внутриклеточный отёк.
Изменения водно-электролитного и кислотно-основного баланса. В первые часы после ожога объём внеклеточной жидкости уменьшается на 15-20% и более за счёт интенсивного испарения с поверхности ожога, через здоровую кожу, с дыханием и рвотными массами.
Циркуляцию воды и электролитов нормализуют альдостерон и антидиуретический гормон. Повышение их содержания приводит к увеличению реабсорбции воды и натрия в почечных канальцах. Постепенно развивается метаболический ацидоз.
Нарушение функций почек. Причиной олигурии становится сокращение почечного кровотока из-за спазма сосудов почек, уменьшения ОЦК, нарушения реологических свойств крови, а также действия продуктов гемолиза и эндотоксинов.
Клиническая картина
По клиническому течению выделяют три степени ожогового шока. Ожоговый шок I степени
Наблюдают у лиц молодого и среднего возраста с неотягощённым анамнезом при ожогах 15-20% поверхности тела. Если поражение преимущественно поверхностное, пострадавшие испытывают сильную боль и жжение в местах ожога. Поэтому в первые минуты, а иногда и часы они несколько возбуждены. ЧСС - до 90 в мин. АД незначительно повышено или нормальное. Дыхание не нарушено. Почасовой диурез не снижен. Если инфузионную терапию не проводят или её начало запаздывает на 6-8 ч, возможно развитие олигурии и умеренно выраженной гемоконцентрации.
Ожоговый шок II степени
Развивается при повреждении 21-60% поверхности тела и характеризуется быстрым нарастанием заторможенности и адинамии при со- хранённом сознании. Тахикардия до 100-120 в минуту. Отмечают тенденцию к артериальной гипотензии, АД остаётся стабильным только при инфузионной терапии и применении кардиотонических средств.
Пострадавшие зябнут, температура тела ниже нормы. Характерны жажда и диспептические явления. Возможен парез желудочно-кишечного тракта. Уменьшается мочеотделение. Диурез поддерживают только с помощью медикаментозных средств. Выражена гемоконцентрация (гема- токрит возрастает до 60-65%). С первых часов после травмы определяют умеренный метаболический ацидоз с респираторной компенсацией.
Ожоговый шок III степени
Развивается
при термическом поражении больше 60% поверхности тела. Состояние
пострадавших крайне тяжёлое. Через 1-3 ч после травмы сознание
становится спутанным. Наступают заторможенность и сопор. Пульс
нитевидный, АД снижается до
Тяжёлые расстройства микроциркуляции и повышение проницаемости клеточных мембран приводят к опасным для жизни пострадавшего нарушениям функций органов и систем, наиболее отчётли- во они проявляются расстройствами функций почек в виде олигурии и анурии. Уже в первых порциях мочи выявляют микроили макрогематурию, затем моча становится тёмно-коричневой (типа «мясных помоев»), достаточно быстро развивается анурия.
Гемоконцентрация развивается через 2-3 ч, гематокрит может превышать 70%. Нарастают гиперкалиемия и декомпенсированный ацидоз. Температура тела снижается до 36 ?С и ниже. Из лабораторных показателей, неблагоприятных в прогностическом отношении, в первую очередь нужно отметить выраженный смешанный ацидоз с дефицитом буферных оснований.
Острая ожоговая токсемия
При благоприятном течении ожоговый шок постепенно переходит в стадию токсемии. Эта стадия достигает максимума своего развития на
2-3-й день после ожога и продолжается 10-15 сут. Конец этого периода совпадает с началом нагноительного процесса в ожоговых ранах.
Токсемия может развиваться вслед за ожоговым шоком или без предшествующего шока. При глубоких поражениях ожоговая токсемия переходит в III стадию ожоговой болезни - септикотоксемию, при более лёгких (в основном поверхностных) ожогах заканчивается выздоровлением.
Патогенез
После купирования шока и нормализации кровообращения начинается быстрое всасывание активных веществ из зоны ожога. Несмотря на большое количество исследований, патогенез ожоговой токсемии остаётся недостаточно ясным.
В основу многих исследований было положено мнение В.Н. Авдакова, в
В настоящее время определена природа токсинов, образующихся в организме при ожоге. Одни из них - гликопротеиды с антигенной специфичностью. Токсическое действие обусловлено угнетением АТФ- азы и утратой тканями способности использовать энергию АТФ.
Другие токсины - липопротеиды (так называемые «ожоговые токсины») - образуются из эндоплазматических мембран, теряющих воду под действием тепла. Токсическое действие на ткани приводит к потере клетками гликогена.
Ведущая роль в патогенезе острой токсемии принадлежит токсическим олигопептидам (так называемым «средним молекулам»). Их токсический эффект обусловлен ингибирующим влиянием молекул средней массы на фагоцитарную активность лимфоцитов и нарушениями процессов тканевого дыхания. Содержание средних молекул чётко коррелирует с тяжестью клинических проявлений токсемии.
Токсическое действие может проявляться при активации протеолитических ферментов и уменьшении активности их ингибиторов. Воздействие протеолитических ферментов на ткани приводит к усилению распада белков, что сопровождается повышением содержания в крови мочевины и креатинина.
Токсическое воздействие на организм обожжённого оказывают продукты гемолиза эритроцитов и расщепления фибрина.
В развитии синдрома интоксикации, кроме токсических продуктов, известная роль принадлежит бактериальному фактору. Источ- ником инфицирования может быть микрофлора собственной нормальной кожи, верхних дыхательных путей, экзогенная флора больничной среды. Распространению бактерий в тканях способствует отсутствие кожного покрова, нарушение кровообращения, разрушение и тромбоз сосудов, ослабление защитных сил организма.
Клиническая картина
Характер течения токсемии обусловлен площадью поражения, глубиной и локализацией ожога. У пострадавших с поверхностными и дермальными ожогами самочувствие обычно остаётся удовлетворительным. При глубоких распространённых ожогах первым признаком токсемии бывает лихорадка. Чаще всего отмечают температурную кривую в виде неправильных волн с пиками до 38-39 ?С. Гипертермия выше 40 ?С обычно имеет центральное происхождение и объясняется нарушением терморегуляции вследствие расстройства кровообращения, гипоксии и отёка головного мозга.
Кроме лихорадки, выявляют и другие симптомы интоксикации: бледность кожных покровов, тахикардию, иногда тенденцию к арте- риальной гипотензии, слабость, тошноту, возможна рвота.
Примерно у трети пациентов регистрируют расстройства ЦНС, связанные с развитием отёка головного мозга (снижается тонус мозговых сосудов, развивается венозный застой с повышением внутричерепного давления и отёком мозга). Клинически это проявляется психотическим состоянием с дезориентацией во времени и пространстве, а также галлюцинациями. Появляются глазодвигательные расстройства, асимметрия мимической мускулатуры.
Со стороны сердечно-сосудистой системы возможно развитие миокардита, при этом возникают глухость сердечных тонов, систолический шум, расширение границ сердца и признаки сердечной не- достаточности.
Изменение функций почек зависит от тяжести ожоговой травмы. Нормализация почечного кровотока, наступившая после выведения больного из шока, сохраняется при ожогах менее 30% поверхности тела.
При более тяжёлом повреждении нарушенные функции почек восстановить не удаётся - развивается клиника острой почечной недостаточности.
В клиническом анализе крови отмечают высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево. Возможно развитие умерен- ной анемии, связанной с гемолизом эритроцитов и угнетением эритропоэза. На 4-6-й день после получения ожога содержание гемоглобина снижается до 80-100 г/л.
В биохимических анализах крови в это время отмечают гипопротеинемию, гипербилирубинемию, повышение активности трансаминаз.
Почти у всех пострадавших наблюдают протеинурию, микрогематурию, нарушение электролитного обмена.
Септикотоксемия
Септикотоксемия развивается при обширных ожогах Ша степени и глубоких ожогах. Клинически выраженная картина септикотоксемии обычно проявляется через 10-14 дней после ожога, однако воз- можно и более раннее её развитие.
Патогенез
По окончании периода токсемии в организме постепенно начинают восстанавливаться и приводиться в действие защитные механизмы: в крови появляются специфические гуморальные факторы защиты (ожо- говые антитела), повышается активность фагоцитоза, постепенно отграничиваются и отторгаются некротические ткани, развивается грануляционная ткань, служащая препятствием для проникновения бактерий и их токсинов. Целесообразно разделить этот период на две фазы:
• фаза начала отторжения струпа до полного очищения раны через 2-3 нед;
• фаза существования гранулирующих ран до полного их заживления.
Первая фаза имеет много общего с токсемией. Очищение раны сопровождается воспалительной реакцией. Основной патогенетический фактор, определяющий клиническую симптоматику, - резорбция продуктов тканевого распада и жизнедеятельности микроорганизмов.
Во второй фазе на фоне резкого угнетения состояния иммунной системы замедляется процесс регенерации, развиваются осложнения инфекционного характера. Важным симптомом этого периода становится трудно восполнимая гипопротеинемия (потеря белка до 7-8 г/сут).
При глубоких ожогах более 10% площади поверхности тела в результате длительного течения ожоговой болезни в той или иной степени развивается ожоговое истощение, а до этого времени состояние пострадавших остаётся удовлетворительным.
Клиническая картина
Клинические симптомы при септикотоксемии связаны с характером и фазой раневого процесса.
В первой фазе состояние больных остаётся тяжёлым. Возможно нарушение сна, больные раздражительны, плаксивы. Аппетит сни- жен. Наблюдают все признаки гнойной интоксикации: высокую лихорадку, тахикардию, слабость, озноб и т.д. В этом периоде продолжает развиваться анемия, связанная с угнетением эритропоэза, кровотечениями из гранулирующих ран и иногда внутренних органов. В лейкоцитарной формуле нарастает сдвиг влево вплоть до миелоцитов. Неблагоприятным прогностическим признаком считают эозинофилопению и лимфоцитопению. Возможно развитие явлений токсического гепатита: иктеричность кожных покровов и склер, увеличение печени, гипербилирубинемия, повышение активности трансфераз, появление в моче уробилина. Сохраняется или прогрессирует нарушение функций почек, развивается пиелонефрит - инфекционное осложнение ожоговой болезни.
Вторая фаза септикотоксемии характеризуется появлением различных осложнений. Наиболее частым из них бывает пневмония. Механизм её развития связан с микроэмболиями лёгочных микрососудов и тканевой гипоксией на фоне циркуляторных нарушений.
Течение ожоговой болезни может привести к расстройствам пищеварения. Нередко происходит развитие острых язв желудочно-кишечного тракта - язв Курлинга. В их патогенезе основную роль иг- рают микроциркуляторные нарушения в слизистой оболочке: ишемия, тромбозы, септические эмболы. Чаще всего возникает поражение слизистой оболочки луковицы двенадцатиперстной кишки и антрального отдела желудка. Опасным осложнением этих язв становится кровотечение.
Если развивается ожоговое истощение, раны не заживают, грануляции полностью не созревают, эпителизация отсутствует. Обшир- ные инфицированные раны поддерживают постоянную интоксикацию и гипопротеинемию, обусловленную потерей белка с раневым отделяемым. Возникает своеобразный порочный круг.
На этом фоне снижена сопротивляемость к инфекции. Весьма вероятна генерализация инфекции - ожоговый сепсис, часто приводящий к смерти пострадавшего. Выделяют ранний сепсис, развивающийся в период бурного воспаления в ожоговой ране и очищения её от некроза, и поздний сепсис - через 5-6 нед после травмы, когда раны очистились от омертвевших тканей.
Своевременное и адекватное лечение, направленное на раннее отторжение некротических масс и закрытие ожоговой раны, а также профилактическая антибактериальная и иммунокорригирующая терапия способны предотвратить развитие септикотоксемии или свести к минимуму её клинические проявления.
Реконвалесценция
Ликвидация ожоговой раны ещё не означает полного выздоровления пострадавшего. Со стороны внутренних органов и систем сохраняются те или иные нарушения. Кроме того, вновь созданный кожный покров по свойствам пока ещё отличается от здоровой кожи.
В то же время первопричина ожоговой болезни - ожоговая рана - уже устранена, начавшийся заключительный этап (реконвалесцен- ция) означает постепенное восстановление нарушенных ранее функций. Состояние больных улучшается, температура тела снижается. Нормализуется психика, хотя могут сохраняться плохой сон и быстрая утомляемость. Этот период характеризуется ещё недостаточной компенсаторной способностью сердечно-сосудистой системы: даже при незначительных физических нагрузках развиваются выраженная тахикардия, снижение или повышение АД. Наиболее часто в этом периоде отмечают нарушение функций почек: у 10% обожжённых выявляют признаки пиелонефрита, амилоидоза или мочекаменной болезни.
С восстановлением кожного покрова нормализуется содержание гемоглобина, эритроцитов и лейкоцитов.
При нормальном общем уровне сохраняются качественные изменения белкового состава крови.
Лечение ожогов
Лечение ожогов - весьма непростая задача. Особые сложности возникают при обширных глубоких ожогах. Для оказания квали- фицированной помощи таким пострадавшим нужны специальные условия: палаты с определённым микроклиматом и абактериальной средой, возможность проведения различных модификаций кожной пластики и массивной инфузионной терапии. В связи с этим лечение пострадавших с глубокими ожогами проводят в специализированных ожоговых центрах. Именно это позволяет добиваться положительных результатов даже при ожогах 50-60% поверхности тела.
Первая помощь
Первую помощь чаще всего оказывают немедицинские работники. От того, насколько быстро и правильно она была осуществлена, в значительной мере зависят глубина повреждения, дальнейшее тече- ние заболевания, а иногда и жизнь больного.
Порядок действий при этом должен быть следующим:
• Прекратить действие термического агента на кожу. Пострадавшего нужно вынести из огня, снять с поверхности раскалённые предметы и т.д. Чем быстрее это сделано, тем меньше будет глубина ожога.
• Охладить обожжённые участки. Даже после устранения термического агента повреждение тканей продолжается. Это связано с действием нагретых до высокой температуры самих обожжённых тканей, поэтому охлаждение - обязательный компонент оказания первой помощи. Его достигают с помощью пузыря со льдом или холодной воды. Воздействие проводят в течение 10-15 мин.
• Наложить асептическую повязку. Аккуратно срезают одежду с обожжённых частей тела и накладывают асептическую повязку с целью профилактики вторичного инфицирования. На лицо повязку не накладывают, его обрабатывают вазелином.
• Обезболить и начать противошоковые мероприятия. При возможности применения медикаментов при ожогах с большой площадью поражения следует ввести наркотический анальгетик (тримеперидин, морфин, морфин + наркотин + папаверин + кодеин + тебаин) и начать внутривенное введение противошоковых кровезаменителей (декстрана [ср. мол.масса 50 000-70 000], декстрана [мол.масса 30 000- 40 000], желатин). Пострадавшего необходимо согреть: укутать, дать выпить тёплый чай, полезно также обильное щелочное питьё.
После оказания первой помощи необходимо как можно быстрее доставить больного в медицинское учреждение.
Местное лечение ожогов
Местное лечение ожогов может быть консервативным и оперативным.
Выбор метода лечения зависит от глубины поражения. Консервативное лечение - единственный и окончательный метод только при поверхностных ожогах, заживающих в сроки от 1-2 до 4-6 нед. При глубоких ожогах, как правило, необходимо оперативное восстановление погибшего кожного покрова, а местное консервативное лечение в этом случае становится важным этапом предоперационной подготовки и послеоперационного лечения.
Туалет ожоговой поверхности
Местное лечение ожогов начинают с первичного туалета ожоговой раны (иногда эту манипуляцию неправильно называют первич- ной хирургической обработкой).
Эта процедура показана пострадавшим с ограниченной поверхностью повреждения без признаков шока. Её проводят щадяще, с соблюдением правил асептики, после введения наркотических анальгетиков или под наркозом.
Первичный туалет заключается в обработке кожи вокруг ожога раствором антисептика, удалении отслоившегося эпидермиса и ино- родных тел. Сильно загрязнённые участки очищают пероксидом водорода. Крупные пузыри подрезают у основания и опорожняют. При этом отслоившийся эпидермис не иссекают - он прилипает к раневой поверхности, способствует уменьшению болей и становится своеобразной биологической повязкой, обеспечивающей благоприятные условия для эпителизации.
Дальнейшее лечение проводят либо закрытым способом (под повязкой), либо открытым. Возможно сочетание этих способов.
Консервативное лечение
Местное консервативное лечение проводят закрытым или открытым способом. При выборе способа лечения учитывают площадь и глубину поражения, локализацию зоны повреждения, возраст больного, сопутствующие заболевания, а также возможности и техническую оснащённость лечебного учреждения. Основным в настоящее время считают закрытый способ лечения.
Закрытый способ
Основан на применении повязок с различными лекарственными веществами.
При ожогах I степени на повреждённую поверхность накладывают мазевую повязку. Заживление происходит в течение 4-5 дней. Смена повязки показана через 1-2 дня.
При ожогах II степени после первичного туалета ран накладывают мазевую повязку, используя мази на водорастворимой основе, обладающие бактерицидным действием (например, левосульфаметакаин и др.). Повязку меняют через 2-3 дня. Если развивается гнойное воспаление, выполняют дополнительный туалет раны - удаляют пузыри и накладывают влажно-высыхающие повязки с растворами антисептиков (нитрофуралом, хлоргексидином, борной кислотой).
При ожогах IIIа степени осуществляют туалет здоровой кожи вокруг зоны повреждения и накладывают повязку. При лечении таких ожогов необходимо стремиться к сохранению или образованию сухого струпа - при этом рана быстрее эпителизируется, меньше выражена интоксикация. Если поражённый участок представлен сухим струпом светло-коричневого цвета, накладывают сухую повязку. Если струп мягкий, бело-серого цвета, используют влажно-высыхающую повязку с антисептиком для подсушивания поверхности ожога. На 2-3-й неделе струп отторгается. Обнажающаяся ожоговая поверхность обычно представлена или нежно-розовым эпидермисом, или обожжёнными глубокими слоями дермы. В зоне неэпителизированных участков может быть серозно-гнойное отделяемое. При этом используют влажновысыхающие повязки. По ликвидации гнойного процесса для ускорения заживления назначают мазевые повязки. Окончательно полная эпителизация завершается через 3-4 нед. Рубцы после заживления обычно эластичные, подвижные. Только при развитии выраженного гнойного воспаления возможно формирование грубых рубцов.
При ожогах IIIб и IV степеней местное лечение направлено на ускорение отторжения некротических тканей. Перевязки меняют че- рез день, что позволяет наблюдать за состоянием ран. В большинстве случаев, учитывая выраженный болевой синдром при снятии повязок и обработке ран, перевязки выполняют под наркозом.
Целесообразно проводить туалет ран с наложением влажных повязок с антисептиками. В частности, используют мафенид (сульфамилон гидрохлорид), он может диффундировать через омертвевшие ткани и воздействовать на микробную флору в дермальном слое и подкожной клетчатке. Широко применяют препараты нитрофуранового ряда (нитрофурал), кислоты (борную кислоту), органические йодсодержащие препараты (повидон-йод + калия йодид), гидроксиметилхиноксилиндиоксид.
В конце первой недели начинается гнойное расплавление ожогового струпа. С этого момента при каждой перевязке осуществляют туалет ожоговых ран для ускорения их очищения. Выполняют щадящую бескровную некрэктомию: удаляют участки размягчённого струпа, где он легко отходит от подлежащих тканей. Для ускорения отторжения погибших тканей, в частности при подготовке к операции, применяют некролитическую терапию. Её начинают с 6-8-го дня после ожога, когда наступает чёткая демаркация (возможно использование метода на площади не более 7-10% поверхности тела, чтобы избежать выраженной интоксикации). Лечение заключается в использовании про-
теолитических ферментов и химических некролитических веществ, способствующих расплавлению струпа и ускорению очищения раны.
Из протеолитических ферментов наиболее эффективен в ожоговой ране препарат траваза, приготовленный из Bacillus subtilis на масляной основе. Траваза имеет низкую коллагенолитическую активность и не оказывает вредного воздействия на жизнеспособные ткани. Активность её действия 8-12 ч.
Выраженным кератолитическим действием обладает 40% салициловая мазь (действующее начало - салициловая кислота). Через 48 ч после наложения мази на некротические ткани они расплавляются и бескровно отделяются. Кроме салициловой, применяют и бензойную кислоту, обладающую сходным эффектом, но меньшей токсичностью. Оба препарата оказывают и выраженное бактериостатическое действие.
После отторжения струпа дном раны становится грануляционная ткань. В этом периоде рекомендуют чередовать лечение антисепти- ческими растворами и антибактериальными препаратами с мазями на водорастворимой основе. Благоприятное действие на раневой процесс оказывают УФО и гипербарическая оксигенация. Постепенно раневая поверхность очищается от гнойного отделяемого, уменьшается отёк, а также другие воспалительные явления, активно идёт краевая эпителизация. Самостоятельное закрытие дефекта возможно лишь при небольших участках поражения, в большинстве случаев необходимо хирургическое лечение - кожная пластика.
Преимущества закрытого способа:
• повязка защищает раны от вторичного инфицирования, травматизации, переохлаждения;
• уменьшается испарение воды из раны;
• используются медикаментозные средства, подавляющие рост бактерий и способствующие эпителизации раны;
• без повязки невозможно транспортировать больного. Недостатки закрытого способа:
• явления интоксикации при лизисе и отторжении некротических тканей;
• болезненность перевязок;
• трудоёмкость и большой расход перевязочного материала. Открытый способ
При открытом способе лечения основная задача - быстрое образование сухого струпа, служащего биологической повязкой (препятствует попаданию инфекции и способствует эпителизации дефекта). Для этого используют высушивающее действие воздуха, УФО, воз-
можно применение некоторых коагулирующих белки веществ. Ожоговую поверхность обрабатывают антисептиками с коагулирующими свойствами (5% раствором перманганата калия, спиртовым ра- створом бриллиантового зелёного и др.) и оставляют открытой. При этом важно, чтобы вокруг ран был сухой тёплый воздух (26-28 ?С). Обработку повторяют 2-3 раза в день. Таким образом на раневой поверхности формируется сухой струп.
В последние годы открытый метод применяют в условиях управляемой абактериальной среды - в палатах с ламинарным потоком стерильного подогретого до 30-34 ?С воздуха. В течение 24-48 ч формируется сухой струп, уменьшается интоксикация, ускоряется эпителизация.
Другая модификация этого способа - лечение в боксированных палатах с установленными в них источниками инфракрасного облу- чения и воздухоочистителем. Инфракрасные лучи проникают в глубокие ткани, умеренно прогревая их, что ускоряет формирование сухого струпа.
Существенному прогрессу, особенно при лечении открытым способом, способствовало введение в клиническую практику специ- альных кроватей на воздушной подушке. У пациента, лежащего на такой кровати, ткани не сдавливаются под тяжестью тела, нет дополнительного нарушения микроциркуляции и механической травматизации обожжённых участков.
Открытый метод используют в основном при ожогах лица, шеи, промежности - в тех местах, где повязки затрудняют уход. При этом обожжённую поверхность смазывают вазелином или мазью с антисептиком (синтомициновой, нитрофураловой) 3-4 раза в день, в течение суток 2-3 раза проводят туалет носовых ходов, слуховых проходов. Особое внимание уделяют уходу за глазами.
Преимущества открытого способа:
• позволяет быстрее сформировать сухой струп, благодаря чему уменьшается интоксикация продуктами распада тканей;
• создаются условия для постоянного наблюдения за изменениями ожоговой раны и эффектом лечения;
• экономия перевязочного материала. Недостатки открытого способа:
• усложняется уход;
• необходимо специальное оснащение: камеры или каркасы для создания тёплого сухого воздуха, бактериальные воздушные фильтры, палаты с управляемой абактериальной средой и пр.
Оба метода лечения (закрытый и открытый) имеют определённые преимущества и недостатки, их не следует противопоставлять друг другу. Необходимо в каждом случае выбирать лучший способ или ис- пользовать их сочетание.
Хирургическое лечение
Хирургическое лечение показано при глубоких ожогах (Шб и IV степеней), его считают обязательным, так как восстановление кожного покрова - главное условие излечения от ожога.
Характер операции зависит от времени, прошедшего с момента травмы, локализации ожога и общего состояния пострадавшего. От того, насколько правильно определены показания к операции и выб- ран метод восстановления кожного покрова, зависит исход и продолжительность лечения.
В лечении ожоговых ран применяют три вида хирургического лечения:
• Некротомия.
• Ранняя некрэктомия с немедленным закрытием дефекта трансплантатом собственной кожи больного, временным наложением аллоили гетеротрансплантата или синтетической кожи (до момента аутодермопластики).
• Отсроченная кожная пластика после консервативного лечения и отторжения струпа.
Некротомия
Показание к её применению - формирование плотного циркулярного ожогового некроза, охватывающего, как панцирем, конечности, грудную клетку и вызывающего нарушение кровообращения или дыхания.
Некротомию выполняют без дополнительного обезболивания. Она заключается в рассечении струпа на всю глубину до появления капель крови. При правильном выполнении края разреза расходятся. Обычно выполняют несколько параллельных разрезов в продольном направлении.
Ранняя некрэктомия с закрытием дефекта
Длительность самопроизвольного отторжения некротических масс и заживления ожоговой раны в зависимости от локализации и глубины ожогов составляет 21-35 дней и более. В этот период велика опас- ность развития различных осложнений, связанных с плазмопотерей, интоксикацией организма и развитием инфекции. Поэтому при раннем определении глубокого поражения следует использовать прин-
цип раннего освобождения ожоговой раны от некротизированной ткани и возможно раннего закрытия дефекта трансплантатом кожи.
Кроме того, раннее удаление струпа уменьшает воздействие химических факторов воспаления, предотвращает образование незре- лого коллагена, ответственного за развитие ожоговых рубцов.
Преимущества метода:
• удаляют некротическую ткань - основную причину интоксикации и почву для развития патогенной микрофлоры;
• уменьшается плазмопотеря;
• существенно укорачивается течение ожоговой болезни, предотвращается развитие её осложнений, сокращаются сроки заживления ран и сроки госпитализации;
• ранняя активизация больного, что улучшает его общее состояние;
• отпадает необходимость частых болезненных перевязок;
• уменьшается возможность развития грубых рубцов.
Ранняя некрэктомия - большое оперативное вмешательство. Её выполнение сопряжено с опасностью длительной анестезии, обильной кровопотери. Наиболее целесообразно проводить раннюю некрэктомию в сроки от 3 до 5 дней. В это время происходит васкуляризация в зоне поражения, поэтому слишком раннее иссечение может привести к тому, что будут удалены ткани, в которых кровообращение может восстановиться. После 5-6 сут обычно начинается развитие инфекции, что затрудняет применение оперативного вмешательства.
Существует два способа удаления омертвевшей ткани:
• тангенциальный (послойный) - ткани рассекают до появления капиллярного кровотечения, а затем удаляют поверхностные слои;
• одномоментный - сразу иссекают ткани до заведомо жизнеспособных.
После некрэктомии необходимо выполнить закрытие раневого дефекта. В редких случаях при локальных ожогах удаётся наложить швы или закрыть дефект с помощью пластики местными тканями. В основном применяют свободную кожную пластику или пластику на сосудистой ножке.
Показания к ранней некрэктомии:
• ожоги всей толщины кожи с площадью поражения 10-20%, когда ресурсы здоровой кожи достаточны для одномоментной аутопластики;
• ожоги у пожилых, когда только оперативное лечение может предотвратить летальный исход;
• ожоги кисти, при которых крайне необходимо снизить возможность формирования грубых рубцов.
Противопоказания:
• состояние ожогового шока;
• тяжёлые сопутствующие поражения ЦНС, печени, почек;
• распространённые ожоги кожи лица и шеи с поражением органов дыхания;
• массивная раневая инфекция.
В настоящее время большинство комбустиологов считают раннюю некрэктомию с аутодермопластикой методом выбора при лечении глубоких ожогов.
Отсроченная кожная пластика
Метод применяют после консервативного лечения, завершившегося отторжением струпа и подавлением раневой инфекции. Выполнение кожной пластики возможно в том случае, если рана покрыта грануляциями и на её поверхности нет патогенной микрофлоры, что можно подтвердить стерильностью посева с поверхности раны. Обычно целесообразно выполнять кожную пластику через 2-4 нед после получения ожога.
Эта методика более щадящая. Отрицательные моменты - длительность лечения, развитие интоксикации и инфекционных осложне- ний, связанных с периодом отторжения некротических тканей, а также существенная плазмопотеря.
Основы кожной пластики
Кожная пластика - древнейший раздел хирургии. Из древности дошли до нас индийская пластика носа, итальянская пластика и др.
В настоящее время при закрытии ожоговых ран применяют следующие способы:
• пластика местными тканями;
• свободная кожная пластика;
• пластика лоскутом на питающей ножке;
• применение культивированных аллофибробластов;
• временное биологическое закрытие дефекта.
Пластика местными тканями
При ожогах применяют редко. Её можно использовать лишь при небольших по площади глубоких ожогах. Можно провести мобилизацию краёв раны, нанести послабляющие разрезы, осуществить пластику по типу индийской (встречными треугольниками). Используют и другие хирургические приёмы (рис. 14-6).
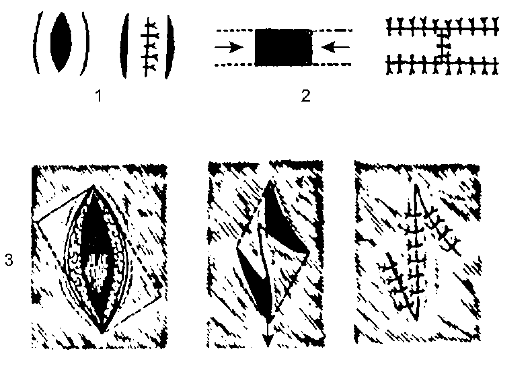
Рис. 14-6. Некоторые виды пластики местными тканями: 1 - применение послабляющих разрезов; 2 - перемещение прямоугольных лоскутов; 3 - пластика встречными треугольниками
Свободная кожная пластика
Служит основным видом закрытия дефектов кожи при ожогах. Суть метода в том, что лоскут иссекают с донорского места пациента и пришивают в области раневого дефекта. При этом какая-либо связь донорского места с зоной повреждения отсутствует.
Существует два метода свободной пластики: пересадка цельного кожного лоскута и пересадка расщеплённого кожного лоскута.
Пересадка цельного кожного лоскута. При этом методе в донорском месте не остаётся эпителиальных элементов, поэтому самостоятельная эпителизация невозможна, необходимо закрыть формирующийся дефект с помощью местных тканей. Это ограничивает показания к использованию метода (можно подготовить лишь небольшой лоскут и закрыть незначительную по площади раневую поверхность).
Пересадка
расщеплённого кожного лоскута. При ожогах, когда нужно закрыть раневые
поверхности большой площади, этот метод получил наибольшее
распространение. Для пересадки с донорского места (обычно используют
передненаружную поверхность бедра, голени, боковую поверхность живота)
берут лоскут кожи толщиной 0,4-
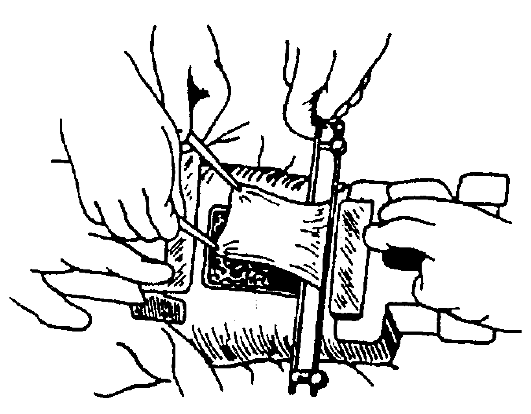
Рис. 14-7. Взятие расщеплённого лоскута кожи
тые лоскуты), что позволяет растянуть их и занять в несколько раз большую поверхность.
Для забора кожи можно использовать острое лезвие (метод Тирша), но в последние десятилетия применяют различные виды дерма- томов (рис. 14-7). Автором первого отечественного дерматома, применяемого многие годы, был М.В. Колокольцев.
Дерматомы бывают механическими и электрическими. Принцип их работы заключается в возможности точного дозирования толщины иссекаемого острым лезвием лоскута. При этом площадь одного лоскута может достигать 500-600 см2.
Пластика лоскутом на питающей ножке
Пластика лоскутом с сохранённым кровоснабжением позволяет использовать участки кожи вместе с подкожной клетчаткой с высокой степенью их приживляемости. Такие лоскуты обладают повы- шенной механической прочностью и позволяют добиться наилучших косметических результатов. Обычно применяют при небольших по площади повреждениях.
Различают три способа: итальянская пластика, пластика мигрирующим (шагающим) стеблем и пластика лоскутом на сосудистой ножке с микрохирургической техникой.
Итальянская пластика. Метод заключается в одновременной заготовке лоскута и перемещении его в зону раневого дефекта. Обычно лоскут забирают в таких частях тела, которые можно перемещать на большие расстояния (верхние или нижние конечности), рис. 14-8.
Отрицательные стороны метода, ограничивающие его применение, - невозможность взятия обширных лоскутов и необходимость длительного нахождения пациента в вынужденном положении.
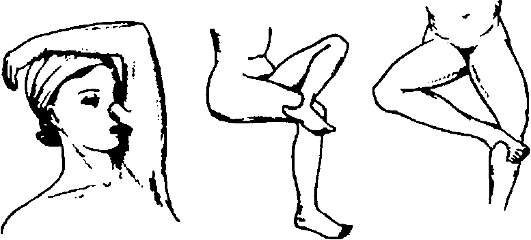
Рис. 14-8. Разновидности кожной пластики итальянским методом
Пластика мигрирующим (шагающим) стеблем. Наиболее известен метод В.П. Филатова. Предварительно готовят стебельчатый кожный лоскут с двумя питающими ножками. Края лоскута сшивают между собой в виде трубки, в результате чего образуется своеобразная «чемоданная ручка» без дефектов кожи. После заживления через 2 нед начинают тренировку лоскута: резиновой трубкой пережимают тот конец стебля, который предполагают перемещать. Тренировку начинают с 5 мин и доводят до 1 ч. Через 2 нед вследствие развития коллатералей длительное пере- жатие ножки уже не ведёт к изменению окраски лоскута. Затем лоскут в области этой ножки пересекают и фиксируют к подвижной части тела (чаще всего к кисти, предплечью). Аналогичным образом проводят тренировку, и через 2-3 нед лоскут полностью отсекают от донорского места и пришивают к зоне раневого дефекта, а ещё через 2-3 нед после тренировки отсекают ножку от кисти. Таким образом, лоскут как бы шагает от донорского участку к зоне повреждения.
Метод довольно сложен и длителен. Обычно используют для пластики сложных дефектов, например на лице.
Пластика лоскутом на сосудистой ножке с микрохирургической техникой. Метод стал возможен после внедрения в клиническую практику микрохирургической техники. Разработано несколько доступов по выкраиванию лоскутов с сохранением соответствующих, артерий и вены (торако-дорзальный лоскут и др.). После помещения лоскута на повреж- дённую область на месте накладывают артериальный и венозный анастомозы с находящимися поблизости сосудами, обеспечивая кровоснабжение пересаженного лоскута. Метод имеет те же показания, что и другие способы пластики на питающей ножке, но в отличие от них предусмат- ривает только один этап и причиняет минимум неудобств пациенту.
Применение культивированных аллофибробластов
На специальных средах выращивают монослойные клеточные культуры из клеток кожи эмбрионов и затем помещают на ране-
вую поверхность. Материал плода человека до 18 нед не обладает антигенными свойствами, благодаря чему не происходит развития реакции отторжения. Установлено выраженное стимулирующее действие культуры клеток на пролиферацию собственных эпителиоцитов. Этот метод эффективен, когда в ране сохраняются придатки кожи в сочетании с аутопластикой перфорированными кожными лоскутами.
Временное биологическое закрытие дефекта
Метод применяют для прекращения раневой плазмопотери, профилактики развития инфекции и стимуляции краевой эпителизации. Кроме того, временное закрытие дефекта позволяет выиграть время, в частности для того чтобы осуществить кожную пластику с донорского места вторично после его эпителизации. Это важно в случае обширных ожогов, когда существует дефицит донорской поверхности. Все временные методы не могут стать постоянными, так как используемые трансплантаты или вещества в последующем отторгаются.
Для временного закрытия дефекта применяют кожу трупа или донора (аллодермопластика), кожу поросят или телят (ксенотрансплантация) и синтетические материалы (поликапролактон, гидрон). Недавно разработаны различные варианты так называемой синтетической кожи, близкой по свойствам коже человека, - эпигард, синкавер, аэропласт-специаль и др. В последнее время именно им отдают предпочтение.
Синтетическая кожа имеет два слоя. Сторона, обращённая к ране, состоит из сетчатого полиуретанового пенопласта толщиной около
Преимущества использования синтетических материалов для временного закрытия раневой поверхности следующие:
• безболезненность и простота наложения и снятия;
• уменьшение потери жидкости с обожжённой поверхности;
• снижение вероятности инфицирования раны;
• ускорение очищения раны от некротических тканей, хорошая подготовка ложа для аутодермопластики;
• иммунная инертность (отсутствует реакция «антиген-антитело»);
• сравнительная дешевизна.
Общее лечение (лечение ожоговой болезни)
Основное звено патогенеза ожоговой болезни - гибель кожного покрова. В связи с этим рациональное местное лечение необходимо для предупреждения и купирования общих симптомов. Методы общей терапии по сути подчинённые. Лечение ожоговой болезни призвано компенсировать нарушенные или утраченные функции, обеспечить наиболее благоприятный фон в пред- и послеоперационном периодах, предупредить или устранить возникшие осложнения.
Можно выделить следующие компоненты общего лечения при ожогах:
• борьба с болью;
• лечение ожогового шока;
• лечение острой токсемии;
• предупреждение и лечение инфекционных осложнений. Борьба с болью
В зависимости от площади и глубины ожогов применяют такие методы обезболивания:
• создание покоя, обработка вазелином (мазью) и наложение повязок;
• таблетированные ненаркотические анальгетики;
• парентеральное введение ненаркотических анальгетиков, седативных препаратов, нейролептиков;
• наркотические анальгетики.
Лечение ожогового шока
Лечение ожогового шока проводят по общим правилам противошоковой терапии, но существуют и некоторые особенности, связанные с его этиопатогенезом.
Порядок первичных манипуляций должен быть таким:
• обеспечение проходимости дыхательных путей;
• катетеризация центральной вены и начало инфузии;
• наложение повязок на обожжённые поверхности;
• катетеризация мочевого пузыря;
• введение зонда в желудок.
Комплекс лечебных мероприятий при ожоговом шоке направлен на поддержание системной гемодинамики, улучшение тканевой и органной перфузии, компенсацию плазмопотери и коррекцию функций повреждённых органов.
Поддержание системной гемодинамики включает устранение гиповолемии, применение вазопрессорных препаратов и улучшение сердечной деятельности.
Для устранения гиповолемии необходимо введение жидкости. При ожоговом шоке наиболее эффективны препараты крови (плазма, альбумин, протеин), кровезамещающие растворы (декстран [ср. мол.масса 50 000-70 000], декстран [мол.масса 30 000-40 000]). При ожоговом шоке I-II степени сохраняется всасывательная и моторная функции желу- дочно-кишечного тракта, поэтому растворы можно вводить дозированно через желудочный зонд и сочетать с инфузионной терапией.
При шоке III степени, когда АД резко снижено, для его поддержания выше
Дополнительно вводят кардиотонические средства, а по показаниям и сердечные гликозиды (строфантин-К, ландыша гликозид).
Улучшение тканевой и органной перфузии подразумевает коррекцию органного кровотока и реологических свойств крови. Улучшению органного кровотока, прежде всего в почках, способствует применение аминофиллина и допамина. Для улучшения микроциркуляции используют ингибиторы протеолитических ферментов (апротинин), подавляющие активность кининовой системы.
Для коррекции реологических свойств крови применяют средне- и низкомолекулярные коллоидные растворы (декстран [мол.масса 30 000-40 000]), а также используют небольшие дозы гепарина натрия, вводимого сразу после поступления пострадавшего, так как необходимо предупредить тромбообразование. Возможно применение дезагрегантов (пентоксифиллина, дипиридамола).
Компенсация плазмопотери. Препараты выбора - свежезамороженная плазма и альбумин. Введение белковых растворов целесообразно начинать через 12-16 ч после начала инфузионной терапии, когда повышение сосудистой проницаемости становится менее выраженным и наступает некоторое уравновешивание внутри- и внесосудистых секторов.
При коррекции функций повреждённых органов в фазе шока нужно прежде всего заботиться о дыхательной системе. Наибольшие трудности в лечении обожжённых возникают при сочетании ожогов кожи с поражением дыхательных путей. При этом возможно как развитие
ожога слизистой оболочки дыхательных путей, так и воздействие на организм ядовитых продуктов горения. При явлениях дыхательной недостаточности необходимо обеспечить дыхание увлажнённым кис- лородом, а по показаниям выполнить интубацию трахеи и начать ИВЛ. При ожоге дыхательных путей вследствие нарастания отёка возможно развитие асфиксии. В таких случаях необходимо выполнить трахеостомию.
Лечение острой токсемии
Во второй фазе ожоговой болезни общее лечение складывается из следующих компонентов:
• инфузионная терапия;
• дезинтоксикационная терапия;
• лечение острой почечной недостаточности;
• коррекция ацидоза.
При инфузионной терапии необходимо восполнить ОЦК, потерю белков и электролитов плазмы. Планируя инфузионную терапию, необходимо определить объём вливаемой жидкости, скорость инфузии и соотношение различных компонентов. Ориентировочный объём инфузионных средств, необходимых пациенту, определяют по различным формулам (Эванса, Брока и др.). В среднем объём инфузионной терапии в первые сутки рассчитывают по такой формуле:
1 мл [масса тела (в кг)] * площадь ожогов (II-IV степени, в%) +
2000 мл
При этом половину суточного объёма переливают в первые 8 ч, а на 2-3-и сут объём инфузии сокращают в 2-3 раза.
Для восполнения ОЦК переливают кристаллоидные и коллоидные растворы (обычно в соотношении 2:1). Потерю белка восполняют плаз- мой (нативной или свежезамороженная плазма) и белковыми препаратами (альбумином, протеином, белковыми гидролизатами, смесью аминокислот). Восполнение энергетических затрат обеспечивают внутривенным введением растворов глюкозы и жировых эмульсий (интралипида, липофундина). Нормализацию водно-электролитного баланса обеспечивают инфузией кристаллоидных растворов с учётом содержания натрия и калия в плазме и моче. Учитывая высокую частоту развития анемии, возможно применение гемотрансфузий. Эффективность инфузионной терапии контролируют по клиническим данным, величине ЦВД, гематокриту, почасовому и суточному диурезу.
Дезинтоксикационная терапия заключается в переливании большого количества кристаллоидных растворов, введении альбумина,
плазмы, а также кровезаменителей дезинтоксикационного действия (гемодеза и др.).
Кроме того, при выраженной токсемии необходимо применение экстракорпоральных методов детоксикации: плазмафереза и гемосорбции.
Лечение острой почечной недостаточности. Для борьбы с олигурией или анурией, кроме инфузии низкомолекулярных коллоидных растворов и переливания плазмы, показано раннее введение осмотических диуретиков (маннитола). Маннитол способствует увеличению ОЦК, улучшает почечный кровоток, препятствует окклюзии почечных канальцев. Осмотические диуретики необходимо назначать только после восполнения ОЦК. В дополнение к ним при стабильной гемодинамике для поддержания адекватного диуреза используют фуросемид.
Коррекция ацидоза. При обширных ожогах практически всегда развивается ацидоз. Чаще всего он бывает метаболическим, компенсированным лёгочной функцией. При поражении органов дыхания он становится декомпенсированным, в этом случае необходимо введение 4-5% раствора гидрокарбоната натрия или трометамола.
Предупреждение и лечение инфекционных осложнений
Предупреждение развития инфекционных осложнений - залог успешного лечения распространённых глубоких ожогов.
Профилактику инфекционных осложнений осуществляют по двум направлениям:
• антибактериальная терапия;
• стимуляция иммунной системы. Антибактериальная терапия
Назначение антибиотиков обязательно всем больным с глубокими ожогами, занимающими более 10% поверхности тела. Антибактериальную терапию назначают с первых суток после получения ожога. Используют препараты широкого спектра действия. Препараты выбора - цефалоспорины II поколения (цефуроксим).
Стимуляция иммунной системы
Стимулирующим эффектом обладают переливаемая плазма и другие препараты крови. Для повышения резистентности организма при- меняют активную иммунизацию стафилококковым анатоксином (1 мл/сут в течение 7-10 дней), пассивную иммунизацию антистафилококковой плазмой (в течение 2-3 нед) и γ-глобулином (5-7 дней), витаминотерапию. В последнее время с успехом используют введение рекомбинантного человеческого интерлейкина-2, вызывающего пролиферацию лимфоцитов и стимуляцию как клеточного, так и гу-
морального звеньев иммунитета. Препарат вводят внутривенно в дозе 0,5-1,0 млн ЕД на 400 мл физиологического раствора. Осуществляют 2 инфузии через день.
Так как при ожогах образуются широкие входные ворота для инфекции, обязательно проведение экстренной специфической профи- лактики столбняка (см. главу 12).
В крупных городах (Москва, Санкт-Петербург и др.) лечение пострадавших осуществляют в ожоговых центрах. Наличие таких осо- бых подразделений лечебно-профилактических учреждений необходимо в связи с огромным значением поддержания в палатах определённого микроклимата (тёплый и сухой воздух), асептических мероприятий, соответствующего медикаментозного обеспечения (большое количество препаратов крови, плазмы, белковых препара- тов, антибиотиков, специальных водорастворимых и кератолитических мазей и пр.), опыта и навыков персонала по проведению перевязок и различных способов кожной пластики.
В настоящее время в условиях специализированных центров с помощью высококвалифицированных специалистов удаётся справиться с серьёзными ожогами значительной глубины и площади, кото- рые ещё недавно считали бесперспективными в плане лечения.
Особенности химических ожогов
Описанные выше закономерности патогенеза, клиники и лечения прежде всего характерны для термических ожогов. Химические и лучевые ожоги по характеру повреждений тканей и подходам к лечению имеют существенные отличия.
Истинными химическими ожогами следует считать поражение веществами, способными в короткие сроки вызвать омертвение тканей. Химические ожоги возникают при воздействии на кожу и слизистые оболочки концентрированных кислот, щёлочей, солей тяжё- лых металлов и некоторых газов.
Патогенез
При химических ожогах характер повреждения тканей зависит от вида химического вещества. При воздействии кислотами и солями тяжёлых металлов происходит коагуляция белка и развивается коагуляционный (сухой) некроз. При сухом некрозе быстро образуется плотный струп, препятствующий глубокому проникновению химического агента. Поэтому ожоги чаще бывают поверхностными. При ожогах серной кисло-
той образуется струп чёрного цвета, азотной кислотой - желтоватого. Сходным действием обладают бензин и керосин, растворы йода.
При контакте со щёлочами благодаря их свойству связываться с белками и омылять жиры развивается колликвационный (влажный) некроз. Образуется мягкий струп, не мешающий глубокому проник- новению щёлочи, чаще формируются глубокие ожоги.
При химических ожогах, кроме местных и общих симптомов, обусловленных повреждением покровных тканей, возможно и токсичес- кое поражение внутренних органов (при ожогах азотной кислотой, фенолом, солями ртути, соединениями фосфора). Так, воздействие азотной кислоты ведёт к появлению нитритов и нитратов, способствующих образованию метгемоглобина. В первую очередь, токсическому действию подвержены печень и почки.
Клиническая картина
Клинические отличия связаны с характером повреждения тканей. При ожогах I-II степени проявления аналогичны таковым при термических ожогах.
При глубоких ожогах кислотами развивается картина, характерная для сухого некроза: образуется плотный сухой неподвижный струп коричневого или чёрного цвета, не выступающий над поверхностью кожи, с умеренной перифокальной гиперемией и отёком. Симптомы интоксикации выражены незначительно. При глубоких ожогах щё- лочами струп серо-зелёного цвета, рыхлый, выступает над поверхностью кожи. Вокруг - выраженная гиперемия и отёк. Обычно наблюдают симптомы интоксикации.
Лечение
При оказании первой помощи основная задача состоит в быстрейшем удалении с поверхности кожи всех следов повреждающего агента (химического вещества). Наиболее эффективно промывание водой в течение 10-15 мин. Испорльзование нейтрализующих химических веществ нецелесообразно, так как развивающаяся химическая реакция носит экзотермический характер, что может дополнительно вызывать термическое повреждение тканей. По этой же причине нельзя промывать кожу водой после ожогов негашёной известью (её удаляют механическим путём).
Дальнейшее лечение при химических ожогах проводят по общим принципам лечения сухого (при ожогах кислотами) или влажного
(при ожогах щёлочами) некроза, с учётом возможного токсического действия химического агента.
Особенности лучевых ожогов
Лучевые ожоги возникают при воздействии разного вида лучевой энергии: ультрафиолетовых лучей, рентгеновского излучения, α-, β- и γ-лучей. При этом кроме местных изменений, получивших название «лучевые ожоги», в организме пострадавшего развиваются специфические общие симптомы, характерные для лучевой болезни (тошнота, слабость, рвота, лейкопения, тромбоцитопения, анемия и пр.).
Патогенез
При воздействии лучевой энергии в тканях происходит расширение, а затем стаз в капиллярах, происходят дегенеративные изменения в нервных окончаниях, чувствительных и трофических нервах. В коже отмечают отёк и разрушение росткового слоя, волосяных фолликулов, протоков сальных и потовых желёз. Характер повреждёния зависит от дозы излучения. При большой дозе возможно развитие сухого некроза глубоких тканей. Отличительная черта лучевых ожогов - маловыраженная воспалительная реакция окружающих тканей, что связано с подавлением вследствие облучения репаративных процессов и иммунных реакций.
Клиническая картина
В развитии лучевых ожогов различают три фазы:
• первичная реакция;
• скрытый период;
• период некротических изменений.
Первичная реакция
Появляется через несколько минут после воздействия лучевой энергии. Выражается в гиперемии, незначительном отёке и умеренных болях в области повреждённого участка тканей. Кроме этого, наблюдают общие симптомы: слабость, головную боль, тошноту, а иногда рвоту. Первичная реакция продолжается в течение несколько часов, после чего указанные явления стихают.
Скрытый период
Начинается после постепенного исчезновения признаков первичной реакции. Во время скрытого периода практически никаких мес- тных или общих симптомов не отмечают, поэтому его ещё называют периодом мнимого благополучия.
Длительность скрытого периода зависит от дозы облучения, вида лучевой энергии, состояния кожных покровов и сопутствующих за- болеваний. Обычно она составляет от нескольких часов (солнечные ожоги) до нескольких недель (ионизирующее излучение).
Период некротических изменений
Проявляется гиперемией, болями, а также уплотнением и отёком (индурацией) кожи. Возможно выпадение волосяного покрова, развитие телеангиэктазий. При большой дозе излучения вслед за этим появляются пузыри, заполненные серозной жидкостью, а при глубоком поражении образуются эрозии и лучевые некротические язвы. Особенность последних - крайне низкая степень регенерации. Дно язв обычно серого цвета, отделяемое незначительное, какой-либо тенденции к заживлению нет.
Общие симптомы во время этой фазы представлены развёрнутой симптоматикой лучевой болезни: слабость, тошнота, рвота. В результате поражения костного мозга развиваются анемия, лейкопе- ния, тромбоцитопения, осложнения в виде кровотечений и вторичной инфекции.
Лечение
Существует особенность оказания первой помощи при попадании на кожу радиоактивных веществ: их нужно как можно скорее смыть струёй воды, а если удалить вещество невозможно, выполняют иссечение поражённых участков кожи и подкожной клетчатки для предупреждения более глубоких повреждений.
При лечении нельзя забывать о существовании скрытого периода, вслед за которым возможно ухудшение состояния.
После развития альтерационных изменений проводят терапию имеющегося некроза по общим принципам (повязки с антисепти- ками, протеолитическими ферментами, водорастворимыми мазями и пр.). К кожной пластике прибегают редко, используя её в отда- лённые сроки.
Коррекцию общих симптомов проводят в рамках лечения лучевой болезни. Она обычно заключается в высококалорийном питании, применении иммуностимуляторов, стимуляторов гемопоэза, анаболических гормонов и витаминов. В особо тяжёлых случаях прибегают к трансплантации костного мозга.
Отморожения
Отморожение (congelatio)- совокупность клинических симптомов, возникающих под влиянием низких температур и проявляющихся некрозом и реактивным воспалением тканей.
Примерно 90% всех отморожений составляют поражения конечностей, чаще всего страдают пальцы стоп.
Температурную границу, при которой наступает гибель тканей, точно установить нельзя. Если уровень тканевой гипотермии, ско- рость её развития и продолжительность выходят за определённые критические пределы, происходят необратимые изменения в тканях.
Этиология
Без сомнения, основная причина отморожения - длительное воздействие низкой температуры на ткани тела человека.
Однако немаловажное значение имеют отягощающие факторы, способствующие большему проявлению и усилению действия охлаждения. К ним относят погодные условия, степень теплоизоляции конечности, снижение общей резистентности и местные нарушения в тканях.
Погодные условия
Отморожениям способствуют повышенная влажность и ветер. Эти факторы увеличивают теплоотдачу и ухудшают теплоизолирующие защитные свойства одежды и обуви. Часто отморожения стоп возникают у рыбаков, длительно находящихся зимой на воде даже при нулевой или положительной температуре воздуха (высокая влажность, ветер). Отморожения конечностей развиваются во время кораблекрушения у моряков, длительное время находящихся в воде, даже при её температуре до +8 ?С.
Состояние теплоизоляции конечности
Сдавление нижних конечностей тесной обувью, лыжными креплениями и прочим в значительной степени способствует возникно-
вению отморожения пальцев стопы. К отморожению кистей может привести длительное сжимание оружия, рычагов управления и т.п.
Снижение общей резистентности организма
При массивной кровопотере, шоке, декомпенсации функций сердечно-сосудистой системы, физической утомлённости отморожения возникают чаще и сопровождаются более глубокими поражениями. В последнее время часто отморожения встречают при злоупотреблении алкоголем (у 60% пострадавших) и алиментарном истощении. Все указанные состояния вызывают снижение показателей иммунного статуса, нарушение микроциркуляции, реологических свойств крови.
Местные нарушения в тканях
Развитию отморожений в значительной степени способствуют облитерирующие заболевания конечностей, диабетическая ангиопа- тия, заболевания вен, сопутствующие травмы конечностей.
Кроме того, усиливает влияние низкой температуры предыдущее пребывание пострадавшего на холоде (повторные отморожения). Показательна в этом плане так называемая «траншейная стопа». Вследствие длительного пребывания на холодном снегу, в воде, сырых окопах, блиндажах, когда невозможно полностью отогреть ноги и просушить мокрую обувь, длительные периоды тканевой гипотермии чередуются с периодами кратковременного и неполного отогревания, после которого нормализации состояния тканей не происходит. Так последующее охлаждение наслаивается на уже существующие нарушения.
Патогенез
Изучение вопросов патогенеза отморожений - частный аспект общебиологической проблемы криобиологии (отношение живой материи к низким температурам).
Условно можно выделить местные механизмы формирования некрозов при отморожении и общие изменения в организме при дей- ствии низких температур.
Местные изменения
Средняя температура воздуха на Земле ниже температуры человеческого тела. Градиент температур «тело человека - окружающая сре-
да» предопределяет постоянную теплоотдачу со стороны тела. Эта теплоотдача уравновешивается одеждой и обувью, жилищем, пита- нием, а также наличием в организме механизмов терморегуляции.
При нарушении терморегуляции организм оказывается не в состоянии поддерживать нормальную температуру, в первую очередь в тканях на периферии, например в нижних конечностях. Высокой теп- лоотдачей обладают те части тела, у которых большая площадь при сравнительно малой массе тканей. Имеют значение также особенности кровообращения, в частности малая сеть коллатерального кровотока в бассейне подколенной артерии.
Для лечебной практики важно решить вопрос о том, является ли гибель клеток и тканей при отморожении первичной, обусловленной прямым повреждающим действием низких температур, или вторичной, наступившей вследствие нарушений кровоснабжения и иннервации. Если ткани погибают во время травмы, поиски специфических методов лечения отморожений бессмысленны. Если некротические процессы связаны с нарушением кровообращения, правильное своевременное лечение может предотвратить или уменьшить развитие необратимых изменений.
При температуре ниже +8 ?С прекращается диссоциация оксигемоглобина, и кровь не отдаёт тканям кислород. Дальнейшее снижение температуры приводит к полному нарушению кровообращения.
В патогенезе некроза при отморожениях ведущая роль принадлежит именно нарушению кровообращения. При охлаждении происходит спазм сосудов, в последующем при согревании сменяющийся паретическим расширением, стазом и резким ухудшением кровотока как в микроциркуляторном русле, так и в магистральных сосудах в связи с агрегацией форменных элементов и тромбозом. При этом потребности тканей в кислороде и обмене веществ, уже не находящихся в состоянии гипотермии, возрастают. Это способствует формированию через несколько суток после травмы глубоких некрозов. Степень распространённости последних увеличивается при тромбозе магистральных сосудов.
Прогрессирование повреждений связано с повышением проницаемости стенок капилляров, обусловленным действием вазоактивных веществ, прежде всего гистамина и серотонина, высвобождающихся при разрушении клеток. Гистамин повышает проницаемость капилляров, вызывает резкое набухание их стенок, сужение просвета. Серотонин обладает способностью повреждать эндотелий и провоцировать тромбообразование. В дальнейшем в участках поражения прогрессирует тромбоз сосудов, обусловленный активацией системы гемостаза и угнетением фибринолиза.
Существенную роль играют и нарушения микроциркуляции, вызванные не только местным воздействием холода, но и изменениями реологических свойств крови и водно-солевого обмена.
Изменения общего характера
Общие симптомы при отморожении связаны как с всасыванием продуктов распада в области некротизированных тканей и присое- динением инфекции (как и при ожогах, да и вообще любых некрозах), так и с непосредственным влиянием низких температур на внутренние органы.
Общее охлаждение (замерзание) - тяжёлое патологическое состояние организма. Начинается оно при снижении температуры тела до 34 ?С и протекает в виде следующие трёх фаз.
• I фаза - приспособительная реакция. Температура тела 34-31 ?С. Преобладают изменения в ЦНС и системе кровообращения, носящие обратимый характер.
• II фаза - ступорозная. Температура тела 31-29 ?С. Происходит дальнейшее угнетение функций нервной системы.
• III фаза - угасание жизненных функций. Температура тела ниже 29 ?С. Дальнейшее угнетение основных функций организма, судороги, окоченение. При достаточной длительности приводит к смерти.
Процесс умирания при замерзании имеет определённые особенности:
• потребность тканей в кислороде снижена, в связи с чем наступление смерти значительно растянуто во времени;
• при согревании выявляется резкая недостаточность кислорода в тканях и острая гипоксия, что может значительно ухудшить состояние;
• переход в состояние клинической смерти происходит при достижении температуры 24 ?С, что связано с биологической блокадой дыхательного центра;
• продолжительность клинической смерти с возможностью успешной реанимации значительно превосходит обычную (5-6 мин) и зависит от температуры тела и окружающей среды.
Классификация
Общая классификация поражений низкими температурами
Среди поражений холодом выделяют острое и хроническое.
• Острое поражение холодом:
- замерзание (поражение внутренних органов и систем);
- отморожение (развитие местных некрозов с вторичными общими изменениями).
• Хроническое поражение холодом:
- холодовой нейроваскулит;
- ознобление.
Классификация по механизму развития отморожения
В зависимости от механизма гипотермического воздействия различают два вида отморожений:
• от действия холодного воздуха;
• контактные отморожения.
Классификация по глубине повреждения тканей
По глубине повреждения тканей выделяют четыре степени отморожений. Эта классификация в целом аналогична классификации при ожогах, но имеет и некоторые отличия (отсутствие деления III степени).
• I степень - признаков некроза кожи нет.
• II степень - некроз всех слоёв эпителия.
• III степень - некроз всей толщи кожи с возможным переходом на подкожную клетчатку.
• IV степень - омертвение на глубину всех тканей конечности.
Клиника и диагностика
Клинические проявления при отморожении зависят от периода течения патологического процесса и глубины поражения.
Периоды течения отморожений
Различают два периода: дореактивный (или скрытый) и реактивный. В дореактивном периоде ткани находятся в состоянии гипотермии, реактивный период начинается после их согревания. Морфологические изменения в тканях обнаруживают только в реактивном периоде.
Дореактивный период
Первые жалобы сводятся к специфическому ощущению холода, появлению парестезии: покалывания и жжения в области поражения. Затем наступает полная утрата чувствительности. Пострадавшие за- частую узнают об отморожении от окружающих людей, отмечающих
характерный белый цвет кожи, что обусловлено спазмом периферических сосудов.
Ни глубины некроза, ни его распространения определить в этом периоде нельзя, но чем длительнее этот период, тем больше необратимых изменений происходит в тканях. Обычно дореактивный период продолжается от нескольких часов до суток.
Реактивный период
С началом согревания конечности начинается реактивный период, его разделяют ранний (до 5 сут) и поздний (после 5 сут).
После согревания тканей до их обычной температуры в повреждённых участках тела появляются боли, иногда очень сильные. Кожа становится цианотичной. Появляется и нарастает отёк. Развиваются выраженные разнообразные нарушения чувствительности - гиперестезии, парестезии (чувство одеревенелости, ползанья мурашек, жара или холода).
Местные изменения, свидетельствующие о гибели тканей, выявляют не сразу. В течение первых суток и даже недели трудно установить границы патологического процесса как по протяженности, так и по глубине. И только потом становится возможным определение глубины омертвения тканей, формируются местные признаки, соответствующие определённой степени отморожения.
Клиническая характеристика степеней отморожения
I степень
Внешние признаки - умеренная гиперемия и отёк. Пузырей и очагов некроза нет. Пациенты жалуются на незначительные боли, чувство жжения. Характерны непродолжительный скрытый период (несколько часов) и быстрое полное восстановление (к 5-6-му дню).
II степень
По истечении дореактивного периода отмечают гиперемию и отёк кожи с образованием пузырей, заполненных прозрачной жидкостью. Выраженный болевой синдром, парестезии. Восстановление происходит через 2-3 нед.
III степень
На фоне выраженной гиперемии с цианотичным оттенком и отё- ка появляются очаги некроза и пузыри с геморрагическим содержи-
мым. В дальнейшем после отторжения погибших тканей через 2-3 нед раневая поверхность покрывается грануляциями, а затем идёт краевая эпителизация (нарастание эпителия с дна раны невозможно) с рубцеванием. Восстановление при локальном характере изменений происходит через 1-2 мес. При обширных поражениях необходима кожная пластика.
IV степень
Местные изменения выражаются в развитии характерной картины сухой или влажной гангрены. При отсутствии инфекции демаркационная линия формируется через 2 нед, после чего необходимо выполнить некрэктомию или ампутацию (в зависимости от объёма поражения). При естественном течении через 1,5-2 мес возможна самоампутация погибших тканей, при этом обычно образуется гранулирующая культя с выступающей в центре костью, что требует реампутации.
Диагностика глубины повреждений
Основные задачи диагностики при отморожениях состоят в определении глубины поражения, своевременном выделении границ не- жизнеспособных тканей и тканей с пониженной жизнеспособностью. Решение этих задач возможно только в реактивном периоде. При этом прежде всего основываются на клинических данных.
Трудность диагностики состоит в том, что при оценке даже через несколько суток возможно определение II или III степени отморожения, но в дальнейшем некротические изменения, связанные с со- судистым фактором, прогрессируют вплоть до гибели всех тканей конечности (IV степень).
Специальные диагностические методы основаны на определении степени нарушения кровообращения в повреждённых тканях, в час- тности в конечностях. Их использование позволяет уточнить глубину повреждения тканей в относительно ранние сроки.
Применяют такие методы диагностики:
• сцинтиграфия с Тс99;
• капилляроскопия;
• кожная электротермометрия;
• термография;
• реовазография;
• допплерография;
• рентгеновская ангиография.
Однако, учитывая роль сосудистых изменений в патогенезе некрозов при отморожении, даже при использовании самых современных методик в ранние сроки дать точный прогноз относительно глубины и распространённости некроза крайне трудно.
Общие симптомы
Общие изменения в организме больного необходимо рассматривать с учётом дореактивного и реактивного периодов. Они находятся в прямой зависимости от обширности, глубины поражения и реак- тивности организма. В дореактивном периоде тяжесть общего состояния объясняют развившейся общей гипотермией, в реактивном периоде - токсемией, а позднее - септикотоксемией.
В дореактивном периоде пострадавшие не чувствуют болей, состояние может быть удовлетворительным. В периоде согревания самочувствие и состояние ухудшаются, раньше всего страдают почеч- ная гемодинамика и мочевыделение, а лишь затем проявляются общие гемодинамические изменения (тахикардия, снижение АД и т.д.).
Оценка функций почек и скорости диуреза - наилучший ранний способ определения тяжести состояния пациента.
В реактивном периоде при незначительной зоне поражения после согревания тканей состояние больных улучшается и остаётся впос- ледствии удовлетворительным. При обширных по площади и глубине повреждениях после некоторого улучшения состояния больных в начале реактивного периода вновь происходит ухудшение, что объясняют развитием синдрома токсемии, во многом схожего с картиной острой токсемии при ожогах. Появляются все признаки интоксикации (лихорадка, лейкоцитоз, сдвиг лейкоцитарной формулы влево, протеинурия и пр.), возможны падение АД и нарушение сердечного ритма. Выявляют морфологические изменения в почках, печени, миокарде и мозге.
При оценке системы кровообращения обнаруживают признаки вегетативно-сосудистой дистонии, приступы кардиалгии, снижение сократительной способности миокарда, изменения свёртывающей системы крови (увеличение количества фибриногена, удлинение времени фибринолиза, уменьшение толерантности к гепарину натрия).
Со стороны нервной системы отмечают нервно-психические расстройства, страх смерти, подавленность, бессонницу, бред, галлюцинации.
Нарушаются функции печени. Появляются слабость, желтушность кожных покровов и слизистых оболочек, повышается активность трансаминаз.
При развитии в зоне некрозов инфекции клиническая картина практически соответствует стадии септикотоксемии при ожоговой болезни.
Осложнения
При отморожении характерно развитие следующих осложнений:
• в дореактивном периоде - шок;
• в раннем реактивном периоде - шок, токсемия (с возможностью развития почечной и печеночной недостаточности);
• в позднем реактивном периоде - гнойные осложнения (флегмоны, артриты, остеомиелиты, сепсис).
Лечение
В лечении пострадавших, получивших отморожение, в соответствии с патогенезом происходящих изменений выделяют первую помощь, лечение в дореактивном и реактивном периодах.
Первая помощь
Оказание первой помощи - важнейшее мероприятие, так как её своевременность помогает уменьшить зону некротических изменений, а неправильное её проведение может даже усугубить возникающие расстройства.
При оказании первой помощи пострадавшему с отморожениями необходимо следующее.
• Устранить действие повреждающего фактора - холода.
• Согреть отмороженные части тела (конечности). При этом важно соблюдать такие условия:
- согревание следует проводить постепенно «изнутри»; для этих целей рекомендуют обильное горячее питьё, препараты, улучшающие кровообращение и наложение термоизолиоующих повязок.;
- согревание следует проводить постепенно, при серьёзных повреждениях для этого используют ванны с тёплой водой, причём сначала вода должна быть комнатной температуры, через 20-30 мин температуру повышают на 5 ?С и постепенно за 1-2 ч доводят до температуры тела (36 ?С);
- сразу согревать конечность в горячей ванне нельзя (!) - это может вызвать тромбоз спазмированных сосудов и значительно усугубить степень нарушения кровообращения и глубину некрозов;
- отогревание у костра или печки приводит к развитию глубоких повреждений из-за неравномерного прогревания тканей с поверхности вглубь;
- для согревания и оживления кровообращения можно использовать растирания; для этого используют спирт, водку; растирать отмороженные части снегом нельзя, так как его кристаллики, твёрдые частицы вызывают появление микротравм (ссадины, царапины), способных стать входными воротами для инфекции.
• Переодеть пострадавшего в сухую тёплую одежду, дать горячее питьё.
• При появлении болей применить анальгетические средства.
Лечение в дореактивном периоде
Патогенетически обоснованное лечение поражённых с отморожениями - скорейшая нормализация температуры подвергшихся действию холода тканей, восстановление их кровообращения и профилактика осложнений общего характера. Следует отметить, что несмотря на большое значение проводимых мероприятий для снижения объёма повреждённых тканей, проводить их приходится редко в связи с поздним поступлением пациентов в стационар (больные обращаются за помощью уже при развитии реактивного периода).
Согревание тканей
Проводят те же мероприятия, что и при оказании первой помощи, если они не были выполнены своевременно. Согревание необходимо проводить постепенно. Поскольку теплопроводность тканей низкая, температура охлаждённых тканей, расположенных глубже, повышается медленно. Кровеносные сосуды в глубине остаются спазмированными в течение долгого времени. Поэтому восстановление обменных процессов в поверхностных тканях не обеспечивается адекватным кровоснабжением. В результате некоторые ткани погибают, потому что метаболические процессы восстанавливаются в них слишком рано - до восстановления кровоснабжения.
Восстановление кровообращения
Кроме постепенного согревания для восстановления кровообращения используют спазмолитики (дротаверин, папаверин), дезагреганты (ацетилсалициловая кислота, пентоксифиллин), препараты, улучшающие реологические свойства крови (декстран [мол.масса 30 000-40 000]). При тяжёлых отморожениях возможно раннее введе-
ние антикоагулянтов (гепарина натрия). Эффективным методом нормализации кровообращения признана футлярная новокаиновая блокада по А.В. Вишневскому.
Общее лечение
Характер общего лечения зависит от распространённости и глубины повреждёния тканей и осложнений отморожения. Наличие болевого синдрома служит показанием к применению анальгетиков. При развитии декомпенсации основных жизненно важных функций проводят симптоматическую коррекцию нарушений вплоть до оказания реанимационных мероприятий.
При большом объёме повреждений необходимо начать противошоковую терапию по общим принципам. Кроме того, следует прове- сти антибиотикопрофилактику.
При отморожениях, так же как и при ожогах, необходимо осуществить меры по профилактике столбняка (экстренную профи- лактику).
Лечение в реактивном периоде
Лечение в реактивном периоде можно разделить на общее и местное (консервативное и хирургическое).
Общее лечение
В раннем реактивном периоде изменение общего состояния организма связано с развитием выраженных нарушений микроциркуляции, изменениями реологических свойств крови, водно-электролитного баланса, а затем и токсемией.
Проводят следующие мероприятия.
• Общее согревание (температура в палате 34-35 ?С).
• Основная задача при поступлении пострадавшего в ранние сроки реактивного периода - предупредить гибель тканей, наступающую вследствие нарушения их кровоснабжения, обусловленного спазмом и тромбозом кровеносных сосудов. Патогенетически обосновано применение антикоагулянтов, фибринолитиков, дезагрегантов, а также средств, улучшающих реологические свойства крови. Используют декстран [мол.масса 30 000-40 000], папаверин, дротаверин, никотиновую кислоту, пентоксифиллин. Проводят гепаринотерапию. Наиболее эффективный способ введения препаратов - внутриартериальный (в бедренную артерию при отморожениях нижних
конечностей). Внутриартериально вводят спазмолитики (дротаверин, папаверин), прокаин, никотиновую кислоту, гепарин натрия.
• Наступающее ухудшение общего состояния обусловлено развитием токсемии. При этом показано введение электролитов и дезинтоксикационных кровезаменителей, препаратов крови.
• При появлении болей по мере согревания вводят анальгетики. В позднем реактивном периоде при развитии некрозов необходимо
прежде всего проводить профилактику и лечение инфекционных осложнений. С этой целью используют антибиотики, иммуномодуля- торы. Кроме того, продолжают дезинтоксикационную терапию.
Местное лечение
Консервативные мероприятия
Отморожения I, II и в большинстве случаев III степени лечат консервативно. Лечение проводят по принципам лечения гнойных или гранулирующих ран.
Выполняют первичный туалет раны, накладывают влажно-высыхающую повязку с антисептиками. При наличии пузырей их срезают. При некрозах используют ферментативные препараты. Перевязки делают через 2-3 дня. После очищения ран переходят на мазевые повязки. При формировании обширных дефектов в последующем выполняют кожную пластику.
Для аутодермопластики в отдалённом периоде используют такие же способы, как и при лечении ожогов. Однако предпочтение здесь отдают пластике лоскутом на сосудистой ножке или пересадке кож- но-фасциального лоскута с осевым кровоснабжением (с микрохирургической техникой наложения сосудистых анастомозов).
Хирургическое лечение
Применяют при отморожениях IV степени и в некоторых случаях при III степени с обширными некрозами и инфекционными ослож- нениями. Этапы оперативного лечения следующие:
• Некротомия.
• Некрэктомия.
• Ампутация.
• Восстановительные и реконструктивные операции.
Некротомию проводят обычно в конце первой недели. Омертвевшие ткани кисти или стопы (пальцы мумифицируются спонтанно) рассекают продольно в межплюсневых или межпястных промежутках до кровоточащих тканей, без анестезии. В дальнейшем используют повязки с растворами антисептиков. После такой операции
отёк уменьшается, через 1,5-2 нед некроз переходит в сухой: уменьшаются явления интоксикации, более чётко выявляется демаркационная линия.
Некрэктомиию выполняют через 2-3 нед. Удаляют основную массу погибших тканей. Их отсечение выполняют в пределах зоны омертвения, отступя на 1-2 см от демаркационной линии, с вычленением суставов пальцев, кисти или стопы. Цель этой операции - улучшить течение раневого процесса в культе и создать благоприятные условия для окончательного её формирования.
Ампутацию выполняют после окончательного стихания воспали- тельного процесса. При этом культю формируют на несколько сантиметров проксимальнее демаркационной линии.
Такое трёхэтапное лечение отморожений требует много времени, трудоёмко, есть опасность развития осложнений, связанных с длительным существованием некроза. Некоторые хирурги при отморожениях IV степени предлагают выполнять ампутацию в пределах заведомо здоровых тканей в ранние сроки. При этом сокращаются сроки заживления, однако такой метод приводит к значительному укорочению культи, что ухудшает функциональные результаты и затрудняет протезирование. Такой метод оправдан только в случае опасности развития сепсиса. Следует отметить, что при отморожениях только в 37% случаев культя заживает первичным натяжением.
Восстановительные и реконструктивные операции выполняют в отдалённые сроки, они направлены на закрытие незаживших гранулирующих ран, улучшение функций культи, ликвидацию косметических и функциональных дефектов.
Электротравма
Постоянно растущее использование электроэнергии в промышленности, сельском хозяйстве и быту создаёт условия для учащения случаев поражения электрическим током.
Источником тока может быть атмосферное и техническое электричество.
Электротравма - комплекс изменений в организме пострадавшего при воздействии электрического поля.
В настоящее время на электротравму приходится от 1,0% до 2,5% всех повреждений. До 10% поражений электрическим током закан- чивается смертельным исходом.
Патогенез
Поражение электрическим током происходит вследствие непосредственного контакта с токонесущими предметами, а при высо- ком напряжении возможно повреждение через дуговой контакт, возникающий из-за ионизации воздуха между человеком и источником тока.
Под действием электрического тока в организме пострадавшего развивается комплекс изменений, связанных с двумя основными процессами:
• тепловым действием;
• общебиологическим действием.
Опасным для человека считают напряжение выше 36 В и силу тока более 0,1 А (сила тока 0,5 А смертельна).
Тепловое действие
Тепловое действие электрического тока определяется физическим законом Джоуля. Согласно этому закону количество выделяемого тепла зависит от силы тока и напряжения. На характер и глубину воз- никающих повреждений влияют также время контакта с проводником, площадь контакта и сопротивление тканей.
Чем больше воды содержат ткани, тем меньшим сопротивлением они обладают. Наименьшее сопротивление у кровеносных сосудов и мышц (около 1,5 кОм/см2). Максимальным сопротивлением обладает кожа. При этом важное значение имеет её влажность: сухая кожа имеет сопротивление до 1000-2000 кОм/см2, а влажная - лишь 200-
500 кОм/см2.
Максимальные изменения обнаруживают в месте входа и выхода тока - так называемые «знаки тока». При этом обычно выявляют глубокие некрозы с поражением мышц и костей: могут произойти отслоение мышц, туннелизация и кровоизлияния, в костях возможны растворение солей фосфора и выраженные дистрофические изменения.
Общебиологическое действие
Действие электрического поля проявляется в изменении концентрации ионов и нарушении поляризации заряженных частиц в организме. Возможно формирование агрегатов из форменных элементов крови, приводящее к тромбозу мелких сосудов, нарушению кровообращения и развитию вторичных некрозов.
При оценке влияния электрического тока необходимо учитывать путь прохождения тока через тело - так называемая «петля тока». Особенно опасны петли тока, когда ток идёт от одной руки к другой или от руки к ногам. При этом в зону высокого напряжения попадают сердце и головной мозг. Нарушение процессов поляризации мембран и формирование потенциала действия в проводящей системе сердца вызывает изменение проводимости, нарушение ритма сокращений вплоть до фибрилляции желудочков, что приводит к прекра- щению кровообращения и наступлению клинической смерти.
Отмечают серьёзные изменения структуры нервных клеток (тигролиз, утолщение и набухание отростков). Повреждение головного мозга и всей нервной системы может приводить к тяжёлым расстрой- ствам её функций (спазму мышц гортани и дыхательной мускулатуры, судорогам, парезам и параличам, нарушению зрения).
Клиническая картина
В зависимости от характера развивающихся нарушений принято разделять поражения электрическим током на местные и общие: электроожоги и электротравму. Эти нарушения очень часто сочетаются.
Местные симптомы
Возникающие при поражении током «знаки тока» характеризуются следующими признаками:
• видны обычно небольшие (диаметром до 2-3 см) участки сухого некроза округлой или линейной формы, иногда в виде отпечатка проводника; в центре - втяжение, края приподняты, полосы скручены;
• гиперемия вокруг очага некроза практически отсутствует;
• нет болевых ощущений;
• может возникать металлизация поражённых участков из-за разбрызгивания мелких частиц проводника.
Электроожоги почти всегда глубокие. Отторжение продолжается долго как из-за глубины поражения, так и вследствие нарушения кровоснабжения в результате спазма и тромбоза кровеносных сосудов.
Осложнение электроожогов - вторичный некроз тканей из-за тромбоза магистральных сосудов вплоть до развития гангрены. При поражении молнией образуются знаки молнии - древовидные разветвления и полосы гиперемии на коже (следствие поражения стенок кожных сосудов - паралич и стаз). Они исчезают через несколько дней.
Общие симптомы
Клиническая картина обусловлена тяжестью электротравмы. Превалируют изменения со стороны сердечно-сосудистой, дыхательной системы и ЦНС.
ЧСС обычно уменьшена (брадикардия), пульс напряжён, тоны сердца глухие, возможна аритмия. В тяжёлых случаях развивается фибрилляция желудочков сердца с прекращением кровообращения.
Спастическое поражение мышц гортани и дыхательной мускулатуры приводит к нарушению ритмичности и глубины дыхания, раз- витию асфиксии.
Нарушения ЦНС проявляются в ощущении разбитости, головокружении, нарушении зрения, усталости, а иногда и в возбуждении. Характерно развитие парезов, параличей и невритов. При судорожном сокращении мышц возможны их разрывы, а также компрессионные и отрывные переломы костей. При тяжёлых поражениях бывает потеря сознания. В позднем периоде возможно развитие недостаточности функций печени и почек.
Причина внезапной смерти при поражении электрическим током - фибрилляция желудочков и остановка дыхания. Смерть может наступить не сразу, а через несколько часов после травмы.
В некоторых случаях развивается так называемая «мнимая смерть» - состояние, при котором отсутствует сознание, сокращения сердца редкие и определяются с трудом, дыхание поверхностное, редкое, т.е. происходит крайнее угнетение основных жизненно важных функций. Несмотря на внешнее сходство, такое состояние не является клинической смертью, а наблюдаемые симптомы могут подвергнуться обратному развитию даже через довольно длительный промежуток времени. Поэтому при электротравме принято оказывать помощь (в том числе и реанимационные мероприятия) вплоть до появления трупных пятен и трупного окоченения.
Лечение
При электротравме большое значение имеет своевременность лечебных мероприятий. Во многом успех лечения зависит от первой помощи.
Первая помощь
При оказании первой помощи необходимо осуществить следующие мероприятия:
• Прекратить воздействие электрического тока (освободить от контакта с носителем тока). Следует помнить о том, что касаться пострадавшего можно только после обесточивания электрической сети или в специальном изоляционном костюме (резиновых перчатках и пр.), иначе возможно поражение током лица, оказывающего первую помощь. Для безопасности рекомендуют сбросить провода с тела пострадавшего деревянным предметом (доской) и волоком переместить тело в безопасное место, взяв его за края одежды.
• Провести реанимационные мероприятия при наличии показаний к ним (при признаках клинической смерти).
• Наложить сухие асептические повязки на область ожогов.
• Доставить больного в стационар (в больницу скорой помощи, ожоговый центр).
Местное лечение
Лечение электротравмы проводят в соответствии с глубиной и характером повреждения тканей. Наиболее часто развиваются некро- зы, их особенность - длительное отторжение струпа и низкие репаративные способности тканей. Метод выбора - ранняя некрэктомия. Иногда эту операцию выполняют в несколько этапов. При обугливании конечностей возможна ампутация.
После некрэктомии используют повязки с антисептиками и протеолитическими ферментами.
Кожную пластику выполняют редко, так как обширных некрозов практически не бывает. Проводят её обычно в поздние сроки, после полного отторжения некротических тканей.
Общее лечение
После оказания первой помощи необходимо тщательное наблюдение за больным, при развитии шока показана противошоковая терапия (обезболивание, переливание кровезамещающих растворов, сердечные препараты). В остальном методы лечения электрических и термических ожогов принципиально схожи.
Профилактика
Профилактика поражения электрическим током состоит в строжайшем соблюдении правил техники безопасности, причём это касается как электротехнического персонала, так и всего населения, с которым необходимо проводить постоянную разъяснительную работу.