Ортопедическая стоматология : учебник / под ред. И. Ю. Лебеденко, Э. С. Каливраджияна. - 2011. - 640 с. : ил.
|
|
|
|
ГЛАВА 11. ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ПАТОЛОГИЕЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА, ОБУСЛОВЛЕННОЙ МЫШЕЧНО-СУСТАВНОЙ ДИСФУНКЦИЕЙ И (ИЛИ) ОККЛЮЗИОННЫМИ НАРУШЕНИЯМИ
11.1. РАЗВИТИЕ И ОСОБЕННОСТИ СТРОЕНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ИЗМЕНЕНИЙ В ВИСОЧНО-НИЖНЕЧЕЛЮСТНОМ СУСТАВЕ ПРИ ПАТОЛОГИЧЕСКИХ ПРОЦЕССАХ В ЗУБОЧЕЛЮСТНОЙ СИСТЕМЕ
Височно-нижнечелюстной сустав, резцовое перекрытие, окклюзионные контакты жевательных зубов как основные звенья, обеспечивающие стабильное положение нижней челюсти
Зубочелюстно-лицевая система функционирует в результате сложного взаимодействия челюстей, жевательных мышц, зубов, височно-нижнечелюстного сустава. Этот процесс координируется системой тройничного нерва с чувствительными и двигательными ядрами, тесно связанными с корковыми и подкорковыми центрами головного мозга.
Височно-нижнечелюстной сустав относится к комбинированным суставам и представляет собой совокупность двух сочленений, движения в которых совершаются одновременно. Каждое сочленение, состоящее из головки мыщел-кового отростка нижней челюсти, суставной ямки барабанной части височной кости, диска, капсулы и связок, имеет еще суставной бугорок, присущий только человеку. Височно-нижнечелюстной сустав уникален как по строению, так и по функции, где осуществляются движения в 3 взаимно перпендикулярных плоскостях и не только при жевательных движениях нижней челюсти, но и при глотании, сосании, речи, пении, дыхании и кашле. Обильное кровоснабжение и богатая иннервация, соседство с жизненно важными органами ставят его в особое положение по сравнению с другими суставами (рис. 11-1).
Височно-нижнечелюстной сустав относится к суставам "мышечного типа". Положение нижней челюсти зависит от скоординированной функции жевательных мышц, что в значительной степени определяется состоянием зубных рядов.
Височно-нижнечелюстной сустав - это подвижный в трех направлениях ре-цепторный орган, связанный с проприорецепторами пародонта, жевательных мышц и передающий информацию в центральную нервную систему о положении нижней челюсти для управления и регуляции жевательных движений.
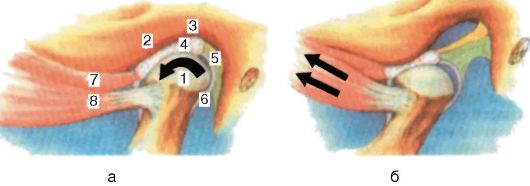
Рис. 11-1. Правое (а) и левое (б) сочленения - одна система, и движения в них совершаются одновременно: 1 - головка нижней челюсти; 2 - суставной бугорок; 3 - дно суставной ямки барабанной части височной кости; 4 - суставной диск; 5 - "задисковая" зона; 6 - суставная капсула; 7 - верхняя часть наружной крыловидной мышцы; 8 - нижняя часть наружной крыловидной мышцы
Височно-нижнечелюстной сустав обеспечивает фиксированное положение нижней челюсти по отношению к верхней и создает направляющие плоскости для ее движения вперед, в стороны, вниз и назад в пределах границ движения.
Нижняя челюсть совершает движения в трех направлениях: вертикальном, сагиттальном и трансверзальном. Любое движение нижней челюсти происходит при одновременном скольжении и вращении ее головок.
При отсутствии контакта между зубами движения нижней челюсти направляются артикулирующими поверхностями суставов посредством про-приорецептивных нервно-мышечных механизмов. Стабильное вертикальное и дистальное взаимодействие нижней челюсти с верхней обеспечивается межбугровым контактом зубов-антагонистов. Бугорки зубов также образуют направляющие плоскости для движения нижней челюсти вперед и в стороны в пределах контактов между зубами. Когда нижняя челюсть движется и зубы находятся в контакте, жевательные поверхности зубов направляют движение, а височно-нижнечелюстные суставы в это время играют пассивную роль.
Вертикальные движения нижней челюсти характеризуют открывание рта и осуществляются при активном двустороннем сокращении мышц, идущих от нижней челюсти к подъязычной кости, а также в силу тяжести самой челюсти. При этом в височно-нижнечелюстном суставе головки нижней челюсти вращаются вокруг собственной оси, далее вместе с диском вниз и вперед по скату суставных бугорков до вершин при открывании рта и в обратном порядке при закрывании. Амплитуда вертикального перемещения нижней челюсти в норме составляет 4-5 см. При закрывании рта подъем нижней челюсти осуществляется одновременным сокращением мышц, поднимающих нижнюю челюсть.
Сагиттальные движения нижней челюсти характеризуют выдвижение нижней челюсти вперед, т.е. осуществляется комплекс движений в сагиттальной плоскости в пределах границ перемещения межрезцовой точки. Движение нижней челюсти вперед осуществляется двусторонним сокращением латеральных крыловидных мышц, частично височных и медиальных крыловидных мышц. При этом движение головки нижней челюсти может быть разделено на две фазы. В первой фазе диск вместе с головкой нижней челюсти скользит по
поверхности суставного бугорка. Во второй фазе к скольжению головки присоединяется шарнирное движение ее вокруг собственной поперечной оси. Расстояние, на которое перемещается головка нижней челюсти при ее движении вперед, носит название сагиттального суставного пути. Оно в среднем равно 7-10 мм. Угол, образованный пересечением линии сагиттального суставного пути с окклюзионной плоскостью, называется углом сагиттального суставного пути. В зависимости от степени выраженности суставного бугорка и бугров боковых зубов этот угол меняется, но в среднем (по данным Гизи) равен 33°. При ортогнатическом прикусе выдвижение нижней челюсти вперед сопровождается скольжением нижних резцов по нёбной поверхности верхних до касания режущих краев зубов (передняя окклюзия). Это движение зависит от угла наклона резцов, глубины перекрытия передних зубов. Путь, совершаемый нижними резцами при выдвижении нижней челюсти вперед, называется сагиттальным резцовым путем. Угол, образованный пересечением линии сагиттального резцового пути с окклюзионной плоскостью, называется углом сагиттального резцового пути. По данным Гизи, он в среднем равен 40-50°.
При выдвижении нижней челюсти благодаря наличию сагиттальной окклю-зионной кривой (Spee) возможны контакты зубных рядов как минимум в трех точках. Одна из них расположена на передних зубах, а две другие - на дисталь-ных бугорках вторых или третьих моляров. Это явление впервые было описано Бонвиллом и получило название трехпунктного контакта Бонвилла. Гармоничное взаимодействие между резцовым и суставным путями обеспечивает сохранение контактов зубов при выдвижении нижней челюсти.
Трансверзальные (боковые) движения нижней челюсти осуществляются в результате преимущественно одностороннего сокращения латеральной крыловидной мышцы. При движении нижней челюсти вправо сокращается левая латеральная крыловидная мышца и наоборот. При этом головка нижней челюсти на рабочей стороне (сторона смещения) вращается вокруг вертикальной оси. На противоположной балансирующей стороне (сторона сократившейся мышцы) головка скользит вместе с диском по суставной поверхности бугорка вниз, вперед и несколько внутрь, совершая боковой суставной путь. Угол, образованный между линиями сагиттального и трансверзального суставного пути, называется углом трансверзального суставного пути. В литературе он известен под названием угол Беннета и равен в среднем 17°. Трансверзальные движения характеризуются определенными изменениями в положении зубов. Кривые боковых перемещений передних зубов в межрезцовой точке пересекутся под тупым углом. Этот угол называется готическим, или углом трансверзаль-ного резцового пути. Он определяет размах резцов при боковых движениях нижней челюсти и равен в среднем 100-110°.
На рабочей стороне боковые зубы устанавливаются относительно друг друга одноименными буграми. На балансирующей стороне зубы-антагонисты чаще бывают в разомкнутом состоянии (рис. 11-2).
Максимальное заднесрединное положение головки нижней челюсти является отправной точкой всех ее движений и характеризуется самым верхним положением суставных головок в суставной ямке и бугорковым контактом боковых зубов. Далее нижняя челюсть скользит в более стабильное положение, при котором достигается максимальный фиссурно-бугорковый контакт. Это положение
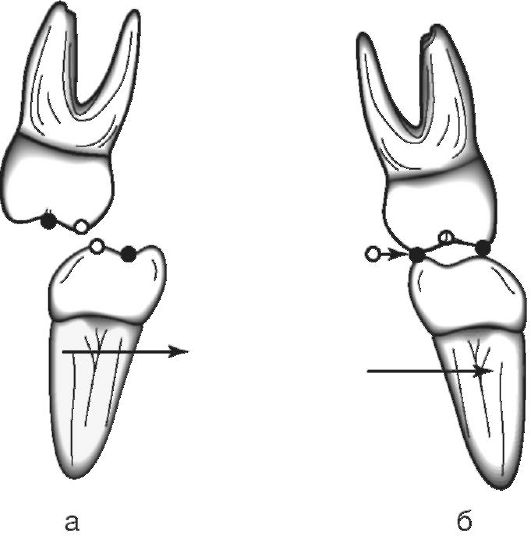
Рис. 11.2. Характер смыкания жевательных зубов при боковой окклюзии: а - балансирующая сторона; б - рабочая сторона
называют центральной окклюзией.
Скольжение зубов из максимального заднесрединного положения в центральную окклюзию направлено вперед и вверх в сагиттальной плоскости, его иначе называют скольжением по центру. Этот путь приблизительно равен 2 мм.
В норме при наличии физиологических видов прикуса в центральной окклюзии определяются симметричный двусторонний фиссурно-бугорковый контакт боковых зубов, симметричные режуще-бугорковые контакты резцов и клыков.
В центральной окклюзии нёбные бугры верхних моляров и премоляров контактируют с краевыми и центральными фиссурами нижних моляров и премоляров. Щечные бугры нижних боковых зубов контактируют с краевыми и центральными фиссурами верхних боковых зубов. Это исключает перегрузку пародонта, обеспечивает осевую окклюзионную нагрузку на зубы при жевании и стабильность центральной окклюзии.
На окклюзионной поверхности жевательных зубов сагиттальные и транс-верзальные движения нижней челюсти обусловливаются положением продольных и поперечных фиссур и получили название окклюзионный компас.
Основное жевательное давление в височно-нижнечелюстном суставе распределяется между головкой нижней челюсти, диском и бугорком в направлении вперед и вверх. Нагрузки на сустав зависят от скоординированной работы жевательных мышц, состояния окклюзии, сохранности твердых тканей зубов и их положения в зубном ряду.
В норме работа мышц регулируется проприорецепторами пародонта. Функциональное воздействие на сустав от пародонта в норме является подпороговым и поддерживает гармонию строения тканей сустава. Принцип нейромышечной регуляции показан на рис. 11-3. Рецепторы пародонта, мышц, височно-нижнечелюстного сустава посылают в центральную нервную систему информацию о величине и консистенции пищевого комка. Если пища не приобрела консистенцию, необходимую для формирования реф-
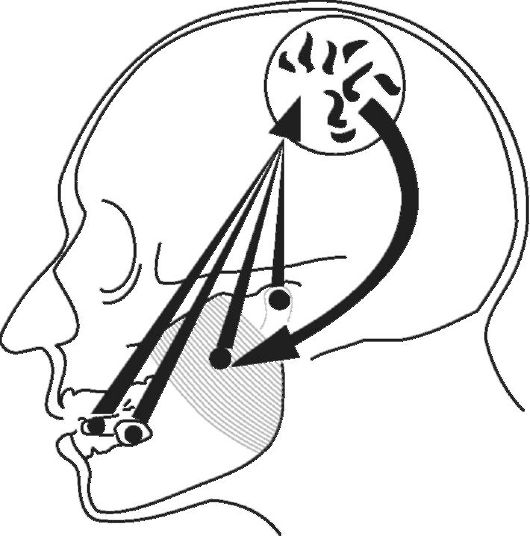
Рис. 11-3. Взаимосвязи основных элементов зубочелюстно-лицевой системы с центральной нервной системой (Lotzmann 1998)
лекса глотания, то из центральной нервной системы продолжают поступать импульсы к жевательным мышцам.
Рефлекторное сокращение жевательных мышц зависит от площади поверхности зубов, воспринимающих жевательную нагрузку: чем она больше, тем сильнее сокращение мышц. Окклюзионные контакты зубных рядов и напряжение в пародонте, возникающие при жевании, через центральную нервную систему "программируют" работу мышц и височно-нижнечелюстных суставов.
Следовательно, имеется взаимообусловленная связь состояния височно-нижнечелюстных суставов, жевательных мышц и окклюзионных взаимоотношений зубных рядов. Нагрузка на область височно-нижнечелюстного сустава при центральной окклюзии даже при наличии жевательной нагрузки чрезвычайно мала. Другими словами, ни в одном из элементов сустава не возникает значительного растяжения или компрессии. Жевательная нагрузка передается на нижнюю челюсть под действием мускулатуры и передается на верхнюю челюсть посредством зубов и пародонтальных связок. Патологическая нагрузка на височно-нижнечелюстной сустав возникает в результате преждевременных контактов при неадекватном протезировании или анатомически неправильном расположении зубов и может привести к развитию патологии или дегенерации сустава.
Стресс-нагрузка сначала может возникать при изменении положения нижней челюсти, поскольку центральная окклюзия - это единственное положение челюстей, при котором не возникает никакой нагрузки на сустав. Однако известно, что выраженное смыкание зубов в центральной окклюзии все же может привести к формированию чрезмерной нагрузки на сустав в результате компрессии пародонтальной связки или деформации нижней челюсти. Нагрузка, возникающая в результате сокращения жевательной мускулатуры, передается на надкостницу и костную ткань нижней челюсти, затем посредством зубов нижней челюсти передается на зубной ряд верхней челюсти. Далее нагрузка с зубного ряда верхней челюсти посредством пародонтальной связки передается на костную ткань верхней челюсти. Часть нагрузки распределяется, теряясь в области прикрепления жевательной мышцы к скуловой кости, а оставшаяся часть нагрузки передается на лобную или височную кость. И как было указано выше, на височно-нижнечелюстной сустав нагрузка почти не оказывается. Однако при наличии преждевременных контактов на оба мыщелка может оказываться отрицательная или положительная нагрузка даже при плотном смыкании зубных рядов.
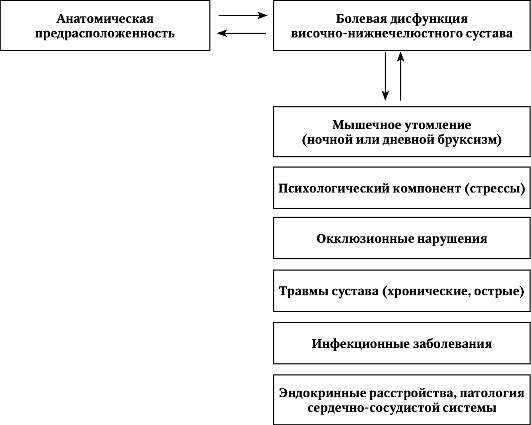
Данные литературы и многочисленные клинические наблюдения свидетельствуют о том, что важную роль в этиологии и патогенезе заболеваний височно-нижнечелюстного сустава наряду с нарушениями окклюзии играют острые и хронические травмы, инфекционные заболевания, а также психоэмоциональные, неврологические и эндокринные расстройства.
Основными причинами возникновения нарушений мышечно-суставного комплекса могут быть 2 фактора: окклюзионно-артикуляционные и психогенные факторы.
Следует отметить, что окклюзионно-артикуляционные нарушения и психогенные факторы тесно связаны между собой и взаимно обусловливают друг
друга.
Изменения артикуляции и неадекватная психологическая реакция на стресс приводят к несогласованному сокращению различных групп жевательных мышц и их чрезмерному напряжению. В результате нарушается соотношение анатомических структур височно-нижнечелюстного сустава, что приводит к возникновению и развитию мышечно-суставных дисфункций в суставе.
В развитии патологии височно-нижнечелюстного сустава существенное значение имеет нарушение функции жевательной мускулатуры, главным образом расстройство координации сокращения латеральных крыловидных мышц. Асимметричное сокращение этих мышц приводит к несогласованному движению обоих головок нижней челюсти, что, в свою очередь, вызывает повреждение суставных поверхностей. Возникает сдавление отдельных участков внутрисуставного мениска, ущемление задних и боковых отделов суставной сумки, а также ветви ушно-височного нерва, n. auriculotemporalis, иннервиру-ющей сустав.
Необходимо отметить действие микротравмы у некоторых пациентов (разобщение прикуса на пломбе, коронке, мостовидном протезе, бруксизм и т.п.), которая в отличие от макротравмы (удар, перелом челюсти) не привлекает вовремя внимания как больного, так и врача. Кроме того, выявлено влияние факторов риска со стороны опорно-двигательного аппарата на возникновение патологий височно-нижнечелюстного сустава, таких, как: нарушения осанки, ортопедические проблемы конечностей и позвоночника, травма (даже очень давняя).
Определенную роль играет анатомическая предрасположенность (строение височно-нижнечелюстного сустава по Петросову Ю.А., 1982) к данной патологии. Общие заболевания организма: сердечно-сосудистые, аллергические и обменного характера, особенно при наличии стрессовой ситуации осложняют диагностику, а главное - лечение патологии височно-нижнечелюстного сустава.
Наблюдения многих ученых показали, что нарушение функции сустава обусловлено не слабостью связок, а изменениями сложного нервно-мышечного механизма, контролирующего и регулирующего все движения в суставе.
Если первичный фактор связан с окклюзионными нарушениями и мышечным компонентом, то возникают сначала дисфункции, а затем явления деструкции и асептического воспаления тканей сустава вследствие изменения топографии суставных элементов.
Если первичным фактором являются общие заболевания (инфекции, нарушения обмена веществ), а также травмы, то возникают сочетанные поражения, где четко прослеживается картина артрита, артроза, анкилоза.
Височно-нижнечелюстной сустав тесно связан со многими органами и системами, поэтому может подвергаться изменениям при общей патологии. Кроме того, височно-нижнечелюстной сустав при нарушении собственной функции в состоянии оказывать неблагоприятное влияние на некоторые системы организма, расположенные в первую очередь в смежных областях.
Этиологические факторы дисфункции сустава
11.2. КЛАССИФИКАЦИИ ЗАБОЛЕВАНИЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА, ТРЕБУЮЩИХ ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ
В различные периоды развития стоматологии ученые в своих работах предлагали использовать те или иные классификации болезней височно-нижнечелюстного сустава.
Термин "артрит" был введен еще Гиппократом.
На Международном конгрессе в Лондоне в 1913 г. были четко разграничены и отделены друг от друга воспалительные артриты и дегенеративные артрозы.
Долгое время наиболее простой и удобной была классификация, предложенная В.И. Бургонской и Ю.И. Вернадским (1970). По их мнению, все заболевания височно-нижнечелюстного сустава необходимо подразделять на артриты, артрозы и артритоартрозы.
В.А. Хватова в 1982 г. предложила использовать следующие нозологические формы заболеваний височно-нижнечелюстного сустава: артриты (острые и хронические), артрозы (склерозирующие и деформирующие, в хронической стадии и в стадии обострения), мышечно-суставные дисфункции, анкилозы, опухоли. Стоматоневрологические симптомы, вывихи и подвывихи нижней челюсти, суставного диска, наблюдаемые при различных нозологических формах, рассматривались как осложнение названных заболеваний.
Под дисфункцией понимают патологию височно-нижнечелюстного сустава, не диагностируемую на рентгеновских снимках, сопровождающуюся нарушением движений нижней челюсти, звуковыми явлениями при открывании и закрывании рта, дискомфортом и периодическими болями в области височно-нижнечелюстного сочленения, протекающими без рентгенологических изменений. В зарубежной, а в последнее время и в отечественной литературе прочно занял место термин "внутренние нарушения" (internal derangement), на долю которых приходится от 70 до 82 % всех заболеваний височно-нижнечелюстного сустава. Под этим термином подразумеваются развивающиеся в суставе изменения, включающие смещения, дефекты, деформации суставного диска, растяжения и разрывы суставных связок, выявляемые с помощью современных лучевых методов диагностики. В тесной связи с внутренними нарушениями рассматривается вторичный остеоартроз, развивающийся без своевременного лечения последних. В сущности, внутренние нарушения являются морфологическим субстратом дисфункций височно-нижнечелюстного сустава.
Многочисленными исследованиями [Костур Б.К. и др. (1981), Егоров П.М., Карапетян И.С. (1982), Петросов Ю.А. (1985), Сысолятин П.Г. и др., Миняе-ва В.А. (1989), Сергеева Т.А. (1997), Вязьмин А.Я. (1999) и др.] установлено, что в 70-89 % случаев болевой синдром в области височно-нижнечелюстного сустава не связан с воспалительными процессами. Чаще он является обычным функциональным нарушением - дисфункцией и обусловлен изменениями в мягкотканых элементах: диске, задисковой зоне, капсулярно-связочном аппарате, латеральных крыловидных мышцах и т.п.
Классификация Ю.А. Петросова (1982) наиболее полно отражает клиническую картину заболеваний височно-нижнечелюстного сустава, где среди различных форм поражений дисфункциональные синдромы выставлены на первое место, и клинические проявления которых очерчены довольно четко. Ю.А. Петросов классифицирует:
I. Дисфункциональные состояния височно-нижнечелюстного сустава:
- нейромускулярный дисфункциональный синдром;
- окклюзионно-артикуляционный дисфункциональный синдром;
- привычные вывихи в суставе (челюсти, мениска).
II. Артриты:
- острые инфекционные (специфические, неспецифические);
- острые травматические;
- хронические ревматические, ревматоидные и инфекционно-аллерги-ческие.
III. Артрозы:
- постинфекционные (неоартрозы);
- посттравматические (деформирующие) остеоартрозы;
- миогенные остеоартрозы;
- обменные артрозы;
- анкилозы (фиброзные, костные).
IV. Сочетанные формы.
V. Новообразования (доброкачественные и злокачественные) и диспласти-ческие (опухолевые) процессы.
Нейромускулярный дисфункциональный синдром возникает на фоне нарушений нейромышечного комплекса и обычно обусловливается различными причинами либо инициирующими факторами, а именно: психогенный фактор (стрессы, истерические кризы, гримасы), факторы механической перегрузки мышц, связанные с длительным односторонним типом жевания, профессией, парафункциями жевательных мышц и др.
Окклюзионно-артикуляционный синдром возникает при снижающемся прикусе, в результате отсутствия дистальной опоры прикуса, повышенной сти-раемости зубов, патологии прикуса, неправильного протезирования, деформации окклюзионной поверхности зубных рядов и др.
Нарушения функции нейромышечного комплекса очень редко развиваются изолированно и чаще сочетаются с нарушениями окклюзии.
По мнению I. Sestak (1984), нарушения твердых тканей зубов, окклюзии и артикуляции составляют триаду признаков дисфункции, что наблюдается у 96 % больных с этой патологией. Поскольку первые симптомы заболевания, такие, как акустическая симптоматика, непостоянная и умеренная боль в суставе, чувство неловкости и утомления жевательных мышц, не особенно беспокоят больных, в результате на этом этапе им не оказывается своевременная и целенаправленная стоматологическая помощь, за которой они обращаются уже при запущенных, сочетанных формах поражения. В клинической картине при этом развиваются симптомы, имеющие непосредственное отношение к височно-нижнечелюстному суставу, но выходящие за пределы зубочелюстной системы: снижение трудоспособности, повышение утомляемости, головные боли, головокружение и др.
В целом единой общепризнанной классификации патологии височно-нижнечелюстного сустава не существует. Предлагаемая МКБ-10 номенклатура редко используется как в отечественной, так и в зарубежной практике, в ней различают:
• Синдром болевой дисфункции височно-нижнечелюстного сустава (синдром Костена).
• Рецидивирующий вывих и подвывих височно-нижнечелюстного сустава.
• Боль в височно-нижнечелюстном суставе, не классифицированная в других рубриках.
• Остеофит височно-нижнечелюстного сустава.
• Другие уточненные болезни височно-нижнечелюстного сустава.
• Болезни височно-нижнечелюстного сустава неуточненные.
11.3. МЕТОДЫ ОБСЛЕДОВАНИЯ, ДИАГНОСТИКИ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Окклюзиограмма. Множественные фиссурно-бугорковые контакты зубных рядов. Преждевременные контакты. Дизокклюзии зубных рядов. Смещения нижней челюсти. Амплитуда свободных движений нижней челюсти, характер открывания рта, определение высоты нижнего отдела лица, анализ диагностических моделей челюстей
Методика обследования больных с патологией височно-нижнечелюстного сустава включает как традиционные, так и дополнительные методы иссле-
дования, требующие достаточно сложного и дорогостоящего современного оборудования, а также специальные навыки и умения в интерпретации полученных результатов. Это выяснение жалоб, хронологии развития заболевания, внешний осмотр лица, пальпация и аускультация сустава, определение тонуса мышц, болевых точек в мышцах и на лице, изучение сустава при движении нижней челюсти, измерение расстояния между режущими краями центральных резцов при максимально открытом рте, применение функционально-диагностических проб, анализ данных рентгенологического и лабораторных исследований.
Наиболее часто пациенты с заболеваниями височно-нижнечелюстного сустава предъявляют жалобы на щелчки и (или) хруст в ушах при закрывании и открывании рта, боли в суставе, ограничение открывания рта. В подавляющем большинстве случаев щелчки при открывании рта являются признаком переднего вправляемого смещения суставного диска. Хруст, ощущение "песка" в суставе весьма патогномоничны для развившегося остеоартроза, когда повреждается поверхность суставных хрящей, нарушается ровное, плавное скольжение головки нижней челюсти по заднему скату суставного бугорка.
Боли в суставе могут быть вызваны как изменениями непосредственно в самом суставе и периартикулярных тканях, так и в мышцах. Утренние боли свойственны преимущественно воспалительному процессу. Боли, возникающие при длительной нагрузке на сустав, чаще встречаются при артрозе или имеют мышечное происхождение. Болезненность при пальпации головок нижней челюсти через кожные покровы чаще всего свидетельствует о воспалительных изменениях в суставе. Зачастую боли в области сустава объясняются спазмом жевательной мускулатуры.
Ограничение открывания рта может являться признаком самых разнообразных заболеваний височно-нижнечелюстного сустава. При появлении этого симптома необходимо тщательно детализировать жалобы пациента с целью их правильной интерпретации. Ограничение открывания рта по утрам (так называемая утренняя скованность) характерно для воспаления сустава и должно насторожить врача, поскольку с этого симптома может начаться развитие системных заболеваний соединительной ткани.
Длительное прогрессирующее ограничение открывания рта, вплоть до полного обездвиживания нижней челюсти, возможно при деформирующем остео-артрозе, развитии анкилоза. Следует помнить, что аналогичная симптоматика возможна и при контрактурах различного генеза - при хроническом специфическом воспалительном или опухолевом процессе в околосуставных тканях и мышцах.
Сбор анамнеза необходимо начинать с выяснения, когда и как начали проявлять себя первые симптомы заболевания височно-нижнечелюстного сустава, с какими причинами больной связывает их появление. Для выявления этиологических факторов предпочтительно задавать больному наводящие вопросы, в которых упоминаются основные и часто встречающиеся причины, способствующие возникновению различных видов патологий. К ним относятся чрезмерно широкое открывание рта, травма челюстно-лицевой области, неправильное протезирование зубов, прием твердой пищи, сложное удаление жевательных зубов, перенесенные инфекционные заболевания (эпидемический паротит,
гнойный отит, коклюш, скарлатина, грипп, ангина, ревматический и ревматоидный полиартрит, подагра, туберкулез и т.д.).
Для детализации симптомов следует выяснить, что впервые возникло: боль или щелканье в суставе. Последовательность появления симптомов должна учитываться при установлении диагноза. Например, при первичных вывихах и подвывихах нижней челюсти чаще всего появляется щелканье, а затем появляется боль; при артритах и артрозах вначале, как правило, появляется боль, а затем присоединяется щелканье в суставе.
Если есть боль, то уточняют ее локализацию - точечная, разлитая, иррадии-рующая. Выясняют характер боли: острая, тупая, режущая, ноющая, колющая, и возможность возникновения отраженных рефлекторных болей в суставе, горле, языке при раздражении мышечно-фасциальных курковых зон.
При обследовании необходимо установить, наблюдаются ли у больного сжатие челюстей, скрежет зубов, быстрая утомляемость мышц, чувство постоянного разжевывания пищи. Эти признаки могут возникнуть при парафункци-ях. Подобные больные дополнительно должны обследоваться у невролога и психиатра.
Также необходимо уточнить, не страдает ли больной ревматизмом, полиартритом, подагрой, заболеваниями других органов, имеются ли какие-либо заболевания височно-нижнечелюстного сустава у членов его семьи (наследственная отягощенность).
Объективное обследование начинается с внешнего осмотра. При этом обращают внимание на симметричность лица, на состояние кожных покровов, особенно области височно-нижнечелюстного сустава, наличие гиперемии, припухлости. Незначительная припухлость мягких тканей перед козелком уха свидетельствует чаще всего о наличии отека воспалительного или травматического происхождения. Не следует также забывать и о том, что нарушение конфигурации данной области может быть признаком острого воспалительного процесса в мягких тканях.
При пальпации прежде всего обращают внимание на состояние тканей в области сустава и жевательной мускулатуры. Болезненность в области проекции головки нижней челюсти кпереди от козелка уха и (или) определяемая через наружный слуховой проход обычно свидетельствует о воспалительных явлениях в суставе. Пальпацию жевательной и височной мышц осуществляют со стороны кожных покровов, латеральной и медиальной крыловидных мышц - со стороны полости рта. Выявленные при этом напряжение и болезненность указывают на наличие мышечного гипертонуса.
Пальпация грудиноключично-сосцевидной мышцы (передняя головка) определяется на всем протяжении от сосцевидного отростка до внутреннего края ключицы при повороте головы в противоположную сторону.
Пальпация двубрюшной мышцы (заднее брюшко) осуществляется между ветвью нижней челюсти и грудиноключично-сосцевидной мышцей, ее переднее брюшко - сбоку от срединной линии дна полости рта.
При пальпации области сустава во время открывания и закрывания рта, а также при боковых движениях нижней челюсти можно ощутить кончиками пальцев наличие так называемых реципрокных щелчков, или крепитации, что служит признаком вправляемого смещения суставного диска или артроза соот-
ветственно. При пальпации области суставов оценивают также экскурсию головок нижней челюсти, которая может быть нормальной (до вершины суставного бугорка), избыточной (головка смещается кпереди от бугорка, иногда с характерным щелчком) или пониженной, когда движения головки нижней челюсти незначительны и определяются в пределах суставной ямки.
Осмотр нижнего отдела лица проводится при смыкании челюстей в положении центральной окклюзии, при физиологическом покое нижней челюсти и максимальном открывании рта. Это помогает установить смещение нижней челюсти в вертикальном, трансверзальном и сагиттальном направлениях.
Функцию сустава оценивают по амплитуде открывания рта и характеру движения нижней челюсти. Амплитуда определяется по расстоянию между режущими краями резцов (при их отсутствии - между вершинами альвеолярных гребней). В норме открывание рта возможно на ширину трех средних пальцев пациента (около 4-5 см). Амплитуда боковых и передних движений нижней челюсти в норме около 7 мм.
Нижняя челюсть при этом движется плавно, без рывков и отклонений в стороны. При ограничении подвижности в одном из суставов нижняя челюсть будет смещаться в пораженную сторону, а при гипермобильности и вывихе - в здоровую. Зигзагообразные движения возникают в результате дискоординации жевательной мускулатуры, при поочередном вывихивании головок нижней челюсти из суставных ямок.
Оценка состояния зубочелюстного аппарата включает в себя осмотр зубных рядов, выявление дефектов и вторичных деформаций, а также аномалий прикуса.
Оценку прикуса и окклюзионных контактов зубных рядов производят в полости рта, а также на моделях челюстей. В норме окклюзионная поверхность левых и правых боковых зубов располагается на одном уровне и при этом нет смещенных зубов.
Пробы на сжатие и скрип зубов. При осмотре могут быть выявлены пришлифованные площадки в участках контакта зубов, образующиеся при боковой и передней окклюзиях, задней контактной позиции (эксцентрические стертые площадки).
Для установления связи между наличием этих площадок и возникновением боли применяют провокационную пробу. Больного просят сжать зубы при смыкании их на пришлифованных площадках в течение 10-50 с. В норме при любых окклюзионных движениях нижней челюсти не должно быть скрипа (отрицательная проба на скрип).
Если появляется боль, пробу считают положительной. Скрип свидетельствует о гиперфункции жевательных мышц, что может быть обусловлено как суперконтактами зубов, так и наличием психоэмоциональных факторов.
Более точное представление о состоянии окклюзионных взаимоотношений зубных рядов дают такие клинико-лабораторные методы исследования, как окклюзиограмма, внутрисуставная регистрация движений нижней челюсти и измерение угла сагиттального суставного пути (аксиография), изучение окклю-зионных взаимоотношений в артикуляторе.
Окклюзиограмма позволяет изучить качественные и количественные характеристики смыкания зубных рядов.
Существует 5 видов окклюзии:
• центральная;
• передняя;
• латеральная левая;
• латеральная правая;
• дистальная.
Получение окклюзиограммы в полости рта возможно с помощью артикуляционной бумаги. Последнюю накладывают на зубные ряды, пациент смыкает зубы в положении центральной окклюзии. На окклюзионной поверхности моляров определяются 4-5 точек касания, на премолярах 3-4 точки, на резцах и клыках по 2 точки. Все точки должны быть одинаковы по интенсивности окраски и площади. Усиление окраски или увеличение площади окрашенной поверхности свидетельствует о наличии суперконтактов.
Получение окклюзиограммы возможно с помощью тонкой пластинки воска, которую накладывают на зубной ряд нижней челюсти. Пациент смыкает зубы в центральной окклюзии. Места перфорации воска также указывают на наличие суперконтакта. Затем получают модели челюстей. Накладывают восковую окклюзиограмму на диагностическую модель нижней челюсти, на последней отмечают места перфораций. В дальнейшем диагностические гипсовые модели используют для планирования и оценки качества лечения. Кроме центральной изучают состояние и других видов окклюзии. Для этого накладывают артикуляционную бумагу на нижний зубной ряд и просят пациента сомкнуть зубы в окклюзии: передней, правой и левой латеральных или дистальной, определяют наличие суперконтактов.
Анализ моделей челюстей. В случае если дисфункция сустава установлена, необходимо оценить зубные ряды, прикус и окклюзионные контакты зубов на диагностических моделях челюстей, так как клинически недоступны для визуального исследования язычные, дистальные и щечные поверхности зубов, выявляются не все суперконтакты (из-за податливости пародонта и изменения функции жевательных мышц). Без анализа диагностических моделей трудно составить план и выбрать метод лечения. С помощью моделей челюстей определяют: стабильна ли центральная окклюзия, имеется ли деформация окклю-зионной поверхности и как ее устранить, где располагаются суперконтакты. Существует два способа анализа диагностических гипсовых моделей:
• анализ окклюзионных контактов в положении центральной, передней, боковых окклюзии и в задней контактной позиции при перемещении верхней и нижней моделей при одновременном контроле таких контактов в полости рта;
• анализ окклюзионных контактов при установлении моделей в артикуля-тор с пространственной ориентацией этих моделей (этот метод дает возможность изучать характер окклюзионных контактов в артикуляции, повышает информативность изучения моделей).
Выбор лабораторно-инструментальных методов исследования, а также необходимость в консультациях смежных специалистов диктуются диагностической гипотезой, сформулированной врачом на основании жалоб больного, собранного анамнеза и данных обследования. Иными словами, врач должен четко представлять, какую дополнительную информацию он хотел бы полу-
чить для уточнения предполагаемого диагноза или для проведения дифференциальной диагностики.
11.4. СПЕЦИАЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ БОЛЬНЫХ
С ЗАБОЛЕВАНИЯМИ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Рентгенологические и графические методы исследования. Аксиография, электромиография, реоартрография, фоноартрография. Артикуляторы и их применение для диагностики и устранения нарушений окклюзии
Рентгенологические методы исследования
Большое значение в диагностике заболеваний височно-нижнечелюстного сустава придается рентгенологическим методам исследования.
Обзорная рентгенограмма, ортопантомография дают лишь общее представление о височно-нижнечелюстном суставе ввиду проекционных искажений и наслоения других костей лицевого и мозгового черепа (скуловой дуги, пирамиды височной кости, позвонков и т.д.). Однако этот метод исследования дает возможность распознавания ряда заболеваний (вывихи, подвывихи, артрозы, переломы суставного отростка и др.).
Всем без исключения независимо от одностороннего или двустороннего поражения височно-нижнечелюстного сустава необходимо производить рентгенографию обоих суставов в положении центральной окклюзии и при максимально открытом рте (укладка по Шуллеру). Это диктуется тем, что нередко больные жалуются на один сустав, а патологию выявляют в другом.
Томография имеет значительные преимущества перед обзорной рентгенографией, так как позволяет выявить тончайшие изменения в суставе без проекционных искажений, провести анализ измерений суставных элементов и их соотношений в процессе лечения. При оценке рентгенограмм может быть обнаружено переднее, центральное и заднее положение головки нижней челюсти.
Информативность томографии височно-нижнечелюстного сустава в сагиттальной проекции в норме:
• При смыкании зубных рядов в положении центральной окклюзии головки нижней челюсти занимают центральное положение в суставных ямках.
• Контуры суставных поверхностей не изменены.
• Суставная щель в переднем, верхнем и заднем отделах симметрична справа и слева.
• Средние размеры суставной щели (мм): в переднем отделе - 2,2±0,5;в верхнем отделе - 3,5±0,4; в заднем отделе - 3,7±0,3.
В сагиттальной проекции при открытом рте:
• Головки нижней челюсти располагаются против нижней трети суставных ямок или у вершин суставных бугорков.
В боковой проекции:
• Измеряют ширину отдельных участков суставной щели по методике И.И. Ужумецкене: оценивают размеры и симметричность головок нижней челюсти, высоту и наклон заднего ската суставных бугорков, амплитуду смещения головок нижней челюсти при переходе из положения центральной окклюзии в положение открытого рта, их размеры и симметричность.
При изучении движения головки нижней челюсти применяют также рент-генокинематографию, позволяющую оценить движения головки нижней челюсти. Для усиления яркости свечения рентгеновского экрана используют электронно-оптический преобразователь. Съемку производят видеокамерой. Во время исследования больной производит движения нижней челюстью.
Магнитно-резонансная томография (МРТ) на сегодняшний день является золотым стандартом при визуализации мягкотканых структур. Данная методика позволяет выявить изменение положения суставного диска, выпот в полость сустава, изменения в суставных хрящах, мягкотканые опухоли сустава и околочелюстных тканей и даже гипертрофию жевательных мышц. Основными показаниями для проведения МРТ являются подозрение на невправляемое смещение суставного диска, опухоли сустава и подвисочной ямки, упорные боли в суставе, не поддающиеся традиционной терапии.
Компьютерная томография (КТ) позволяет с высокой степенью достоверности оценивать взаимоотношения элементов сустава, костной патологии головки нижней челюсти и височной кости.
Графические методы исследования
К графическим методам исследования функции зубочелюстной системы относят:
• запись динамических движений челюсти;
• миографию (механографию, электромиографию);
• артрографию;
• реографию.
Для регистрации движений нижней челюсти используют внутриротовое устройство (функциограф, рис. 11-4), состоящий из горизонтальной пластинки, которая располагается на нижней челюсти, и набора штифтов (жестких и пружинящего), располагающихся на горизонтальной пластинке верхней челюсти.
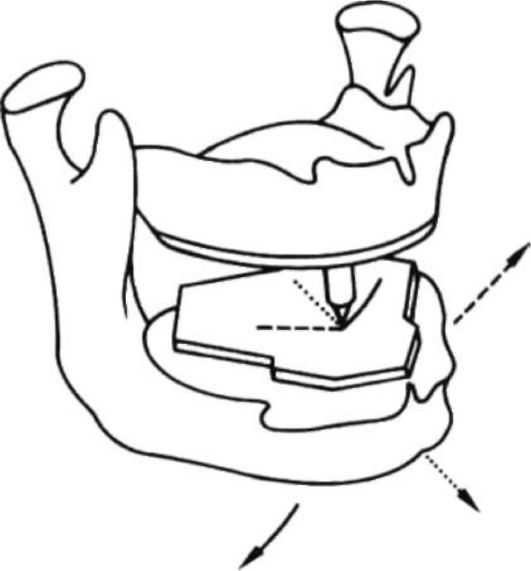
Рис. 11-4. Схематическое изображение приспособления для внутрирото-вой записи движения нижней челюсти
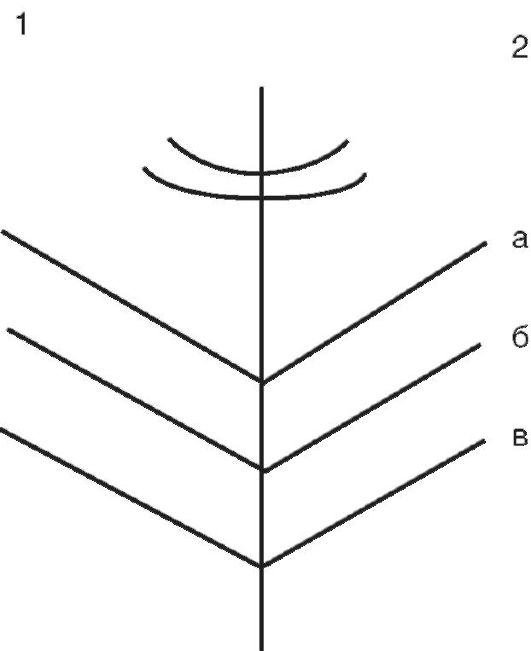
Рис. 11-5. Функциограмма: а,б,в - соответствующее разобщение в 5, 12, 20 мм; 1 - движения вправо; 2 - движение влево
Функциографию применяют на этапах определения центрального соотношения челюстей и анализа движений нижней челюсти как при интактных зубных рядах, так и при потере зубов. При этом штифт для записи фиксируют либо на верхней, либо на нижней челюсти, а площадку - на противоположной челюсти. В результате применения функциографа получают функциограмму (рис. 11-5).
В норме: правая сторона идентична левой, траектории перемещения штифта ровные.
Вершина угла соответствует центральному положению челюстей, правая его сторона - движению челюсти влево, левая - движению вправо; при движении вперед штифт записывает путь от вершины угла назад.
С помощью этого метода возможны изучение функции височно-нижнечелюстного сустава, диагностика патологии сустава и жевательных мышц. Форма готического угла позволяет оценить функцию сустава, жевательных мышц и определить, симметричны ли движения нижней челюсти вправо и влево, имеется ли ограничение движений в одну или обе стороны.
Вершина готического угла - центральное положение, расстояние между вершиной угла и центральной окклюзией 0-2 мм (норма).
Аксиография - внеротовая регистрация движений нижней челюсти, позволяет записывать траекторию перемещения трансверзальной шарнирной оси височно-нижнечелюстного сустава при движениях нижней челюсти. Обследование проводят с помощью аксиографа - прибора механического или электронного для проведения исследований и получения аксиограмм в трех взаимно перпендикулярных плоскостях (рис. 11-6).
Аксиографию используют:
• для определения функции височно-нижнечелюстного сустава;
• для диагностики внутренних нарушений височно-нижнечелюстного сустава;
• в качестве дополнительного метода диагностики, если предварительное лечение суставных нарушений оказалось неэффективным;
• перед оперативными вмешательствами на челюстях, особенно в тех случаях, когда после него должно быть проведено ортодонтическое лечение.
Метод аксиографии позволяет:
• документировать исходное состояние зубочелюстно-лицевой системы;
• поставить диагноз до начала лечения;
• проводить динамическое наблюдение в процессе и после лечения;
• определить центральное соотношение челюстей.
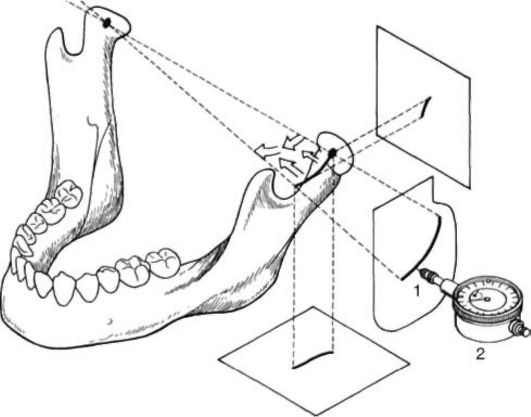
Рис. 11-6. Схематическое изображение аксиографи-ческого исследования: 1 - траектория движения головки нижней челюсти; 2 - измерительная головка часового типа
Движения нижней челюсти на моделях воспроизводятся с помощью артикуляторов различной конструкции. Различают среднеанатомические, полурегулируемые, регулируемые, дуговые, бездуговые артикуляторы. Установка моделей между рамами артикулятора осуществляется с помощью лицевой дуги, когда модель верхнего зубного ряда ориентируется по отношению к шарнирной оси височно-нижнечелюстного сустава больного в пространстве между рамами артикулятора. Расстояние от суставных головок до зубных рядов и положение шарнирной оси в артикуляторе должны соответствовать друг другу. Лицевая дуга ориентируется на срединно-сагиттальную и окклю-зионную плоскости.
Изучение движения нижней челюсти с применением лицевой дуги и арти-кулятора позволяет провести планирование всех видов стоматологического лечения, выбор метода окклюзионной коррекции, изготовление всех видов конструкций, диагностическое сошлифовывание, определить центральное соотношение челюстей.
Исследование функционального состояния зубочелюстной системы и височно-нижнечелюстного сустава бесконтактным способом позволяет получить достоверную и объективную информацию о функциональном состоянии элементов зубочелюстной системы в режиме реального времени с использованием методики автоматизированной обработки изображений, полученных при жевании тестового продукта с помощью видеокамеры.
Электромиография (ЭМГ) - объективный метод исследования нейромы-шечной системы путем регистрации электрических потенциалов жевательных мышц, позволяющий оценить функциональное состояние зубочелюстной системы.
Различают 3 основных метода ЭМГ:
• интерференционный (поверхностный, суммарный, глобальный), при котором электроды накладывают на кожу;
• локальный, при котором исследование проводят с применением игольчатых электродов;
• стимуляционный, при котором проводят измерение скорости распространения электрического импульса от места его нанесения до другого участка стимулируемого нерва или иннервируемой им мышцы.
При анализе ЭМГ определяют следующие показатели:
• среднюю амплитуду биопотенциалов;
• количество жевательных движений в одном жевательном цикле;
• продолжительность одного жевательного цикла;
• время биоэлектрической активности (БЭА) и биоэлектрического покоя (БЭП) жевательной мускулатуры в фазе одного жевательного движения.
Полученные данные сравнивают с показателями нормальной ЭМГ-активности жевательной мускулатуры.
Реоартрография. В патогенезе функциональных нарушений зубоче-люстной системы важную роль играют изменения гемодинамики околоушно-суставной области.
В стоматологии для изучения микроциркуляции различных тканей используют реографию, лазерную допплеровскую флюорометрию, биомикроскопию.
Держатель электродов для реографии височно-нижнечелюстного сустава состоит из базиса, изготовленного из пластмассы с укрепленными в нем электрическими контактами из четырех серебряных пластинок размером 55 мм, расстояние между которыми 5 мм. Внутренняя поверхность электродов сделана вогнутой, что обеспечивает максимальный контакт с кожей лица в области сустава. Для фиксации электродов на коже лица используют липкую ленту. В качестве функциональных проб применяют статическую нагрузку зубов в положении центральной окклюзии в течение 30 с, а также динамическую нагрузку - жевание жевательной резинки в течение 2 мин. Динамику показателей реографии изучают до, во время и в различные сроки после нагрузки.
Реовазограммы на привычной и противоположной стороне жевания оценивают качественно и количественно. При количественном анализе реограмм измеряют основную амплитуду реограммы, амплитуды медленного наполнения низшей точки инцизуры и дикротической волны. На основании этих показателей вычисляют индексы: эластичности сосудов (ИЭ), тонуса сосудов (ИТ), реографический (РИ), дикротический и диастолический (ДС). Реографический индекс характеризует величину и скорость систолического притока крови в исследуемую область; диастолический - венозный отток (уменьшается при улучшении оттока венозной крови).
Определяют коэффициент асимметрии реограмм. Меньший показатель принимают за 100 %, разность показателей реовазограмм вычисляют в процентах. Учитывают, что в норме коэффициент асимметрии не превышает 25 %.
Фоноартрография - способ определения суставного шума, который наблюдается при внутрисуставных нарушениях: гипермобильности сустава, дислокации суставных головок и дисков, артрозе.
При выслушивании височно-нижнечелюстного сустава стетоскопом в норме при движениях нижней челюсти определяются незначительно выраженные звуки трущихся поверхностей. Суставные звуки могут отсутствовать при артрите височно-нижнечелюстного сустава (излишек суставной жидкости). При артрозе височно-нижнечелюстного сустава суставные звуки связаны с деформацией суставных поверхностей.
В норме во время функциональных проб определяются равномерные, мягкие, скользящие звуки. При нарушениях функциональной окклюзии амплитуда суставного шума повышается в 2-3 раза, при артрозах височно-нижнечелюстного сустава наблюдаются щелкающие звуки различной выраженности.
Гнатодинамометрия, предусматривающая регистрацию усилий сжатия антагонирующих пар зубов передней группы до появления боли в области височно-нижнечелюстного сустава, позволяет в подавляющем большинстве случаев выявить болевую дисфункцию височно-нижнечелюстного сустава и дифференцировать ее от проявлений остеохондроза шейного отдела позвоночника. Установлено, что при развитии дисфункции усилие сжатия в 2 раза уменьшается по сравнению с нормой и обычно составляет около 50 Н.
К дополнительным лабораторным методам исследования относят исследование болевой чувствительности слизистой оболочки полости рта и кожи лица, измерение температуры тела, общий анализ крови и мочи, биохимический анализ плазмы крови на общий белок, глюкозу, проведение сиаловой и дифе-ниламиновой проб (при ревматизме). Биохимические методы исследования в ряде случаев позволяют уточнить генез заболевания (развернутый анализ крови, реакция Вассермана, ревмопробы, электролиты сыворотки крови, уровень содержания гормонов и т.д.). Измерение гальванических токов (при металлических включениях в полости рта), исследование вкусовой чувствительности языка, цитологическое исследование суставной жидкости, сиалометрия, исследование глазного дна, определение внутриглазного давления, оториноларинго-логические методы исследования и др.
При необходимости, особенно в сложных клинических случаях, следует получить консультацию врачей смежных специальностей и провести более глубокое комплексное обследование больного.
11.5. ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Клиническая картина
Больные с заболеваниями височно-нижнечелюстного сустава предъявляют целый ряд жалоб, многие из которых связаны с морфологическими и функциональными изменениями в жевательном аппарате и входят в компетенцию стоматолога-ортопеда, прежде всего из-за специфики понимания окклюзион-ных нарушений и функциональных изменений жевательных мышц.
Артриты височно-нижнечелюстного сустава
При травме, аллергических состояниях и действии местной или общей инфекции в области височно-нижнечелюстного сустава может развиться воспалительный процесс - артрит. Различают инфекционный, неинфекционный и травматический артриты (острую и хроническую стадию болезни).
В остром периоде наблюдаются сильные боли в суставе, усиливающиеся при незначительных движениях нижней челюсти. Открывание рта ограничено, при открывании нижняя челюсть смещается в больную сторону. Имеется асимметрия лица за счет припухлости в околоушной области больной стороны, кожа этого участка гиперемирована, отечна, отмечается резкая болезненность при пальпации. Рентгенологическое исследование не показывает изменений в
височно-нижнечелюстном суставе, лишь появление значительного выпота может обусловливать расширение суставной щели.
Хронический артрит характеризуется умеренными самопроизвольными болями в суставе, усиливающимися при открывании рта, тугоподвижностью в суставе, особенно по утрам. Пальпация области сустава болезненна. Наблюдаются изменения тактильной и болевой чувствительности околоушной области. В период ремиссий определяются незначительная боль, хруст, скованность в суставах, тугоподвижность не постоянна.
Рентгенологическая картина хронического артрита разнообразна: деструктивные изменения костных суставных элементов, расширение или чаще сужение суставной щели, остеопороз.
Артрозы височно-нижнечелюстного сустава
Артрозы височно-нижнечелюстного сустава являются наиболее распространенными поражениями височно-нижнечелюстного сустава. К артрозу сустава, как правило, может привести функциональная перегрузка в результате патологии зубных рядов: аномалии прикуса, нарушение окклюзии и артикуляции зубов, неправильное одностороннее жевание, ошибки в протезировании.
К причинам заболеваний височно-нижнечелюстного сустава, связанных с некачественным протезированием, можно отнести:
• недостаточное обследование зубочелюстной системы;
• неправильное определение центрального соотношения челюстей;
• некачественную припасовку съемных протезов;
• некачественную фиксацию несъемных протезов;
• недостаточную стабилизацию съемных протезов;
• повышение или снижение высоты нижнего отдела лица при протезировании несъемными конструкциями протезов;
• неправильный выбор конструкции;
• чрезмерное препарирование жевательных зубов;
• отсутствие стабильной окклюзии после лечения;
• нарушение окклюзионных взаимоотношений после протезирования на имплантатах, оперативных вмешательств на челюстях, неграмотно проведенного ортодонтического лечения.
Артроз - заболевание височно-нижнечелюстного сустава дистрофического характера, являющееся следствием макро- и микротравм, воспалительных процессов, эндокринных и обменных нарушений. При этом заболевании происходит нарушение окклюзионных взаимоотношений деятельности жевательных мышц в связи с перестройкой с целью преодоления окклюзионных препятствий. При этом создается определенный - вынужденный тип жевания, формирующий в одних участках височно-нижнечелюстного сустава компрессию, в других - растяжение.
В костной ткани головки нижней челюсти преобладает остеопороз. Чрезмерная нагрузка на суставной хрящ приводит к возникновению в нем трещин и деформаций. В суставе на стороне благоприятных окклюзионных контактов превалируют шарнирные движения головки нижней челюсти. На противоположной стороне при сжатии зубных рядов суставная головка смещается вперед, вниз и внутрь. Суставная щель при этом расширяется. Боль в области височно-
нижнечелюстного сустава является следствием травмы нервных окончаний и расстройства кровообращения.
Клиника склерозирующего и деформирующего артроза
Пациенты предъявляют жалобы на хруст, щелканье, тугоподвижность, скованность движений нижней челюсти, особенно по утрам, при жевании и после длительного разговора. Ранний признак артроза - суставной шум и боли после периода бездействия.
Внесуставные симптомы: боль в жевательных мышцах, челюстных костях, ухе на стороне больного сустава с иррадиацией в подчелюстную область, нёбо, горло, язык, плечо. Пальпация сустава безболезненна. Движения в суставе ограничены, волнообразное смещение нижней челюсти при открывании рта.
При объективном обследовании выявляют асимметричные контакты зубов в центральной, передней и боковых окклюзиях, аномалии прикуса, потерю зубов, деформацию зубных рядов, суперконтакты на рабочей стороне, односторонний тип жевания. Пальпация сустава, особенно задних отделов, болезненна на стороне жевания. Пальпация жевательной, височной и наружной крыловидной мышц болезненна на противоположной стороне.
Деформирующий артроз следует дифференцировать от деформации головки нижней челюсти, а также от мышечно-суставной дисфункции.
При склерозирующей форме артроза на рентгенограмме просматриваются резорбция кортикальной пластинки, сужение суставной щели, уплощение головки нижней челюсти и бугорка, укорочение суставного отростка, экзофиты на суставных поверхностях. Для диагностики начальных форм следует применять томографию височно-нижнечелюстного сустава. На рентгенограмме определяют уплощение или изменение формы головки нижней челюсти (булавовидная, грибовидная, остроконечная или с экзофитом); суставная щель сужена.
Анкилоз височно-нижнечелюстного сустава
Анкилоз височно-нижнечелюстного сустава - фиброзное или костное сращение суставных поверхностей и вследствие этого частичное или полное отсутствие подвижности в суставе. Причиной анкилоза могут быть острые и хронические заболевания сустава, гнойные артриты, остеомиелит головки нижней челюсти, переломы отростка. Чаще костный анкилоз возникает в детском возрасте за счет срастания суставных поверхностей, выстланных надкостницей и лишенных хрящевого покрова. У взрослых чаще встречается фиброзный анкилоз.
Основной клинический симптом этого заболевания - это стойкое частичное или полное ограничение движений в суставе, чаще в горизонтальной плоскости. Лицо асимметрично при одностороннем анкилозе, при двустороннем - подбородок смещен кзади ("птичье лицо"). При фиброзном анкилозе в отличие от костного часто наблюдаются болевые ощущения, редкое щелканье в пораженном суставе, быстрая утомляемость жевательных мышц и затрудненное открывание рта в утренние часы.
На рентгенограмме височно-нижнечелюстного сустава следует обратить внимание на отсутствие суставной щели в отдельных участках, утолщение головки и шейки нижней челюсти. При полном костном анкилозе - суставная щель полностью отсутствует, ветвь нижней челюсти укорочена, по заднему краю угла челюсти видна "шпора", впереди от угла - выемка. Суставные площадки головок нижней челюсти неровные, с выраженным, но неравномерным субхондральным
склерозом замыкающих пластинок на головках и впадинах. Скольжение головок вперед минимальное, а ротационные движения отсутствуют.
Мышечно-суставная дисфункция
Мышечно-суставная дисфункция - нарушение координированной функции жевательных мышц височно-нижнечелюстного сустава и взаимного расположения элементов височно-нижнечелюстного сустава (головки нижней челюсти и диска относительно суставного бугорка).
Мышечно-суставная дисфункция височно-нижнечелюстного сустава может быть обусловлена окклюзионными нарушениями, влияющими на характер движений нижней челюсти и мышечную активность, эндокринными и психоэмоциональными факторами, ранее проведенным протезированием, осуществленным без учета восстановления высоты нижнего отдела лица. Возможно возникновение асимметрии мышечной активности и топографии расположения головок нижней челюсти, травмы нервных окончаний капсулы сустава, дисковой зоны, гемодинамики тканей височно-нижнечелюстного сустава. Мышечно-суставная дисфункция приводит к развитию артроза.
Различают две формы мышечно-суставной дисфункции: без боли в жевательных мышцах и с болью в жевательных мышцах. При второй форме характерна односторонняя постоянная боль различной интенсивности и характера в околоушно-жевательной, щечной, височной и лобной области, иррадиирую-щая в костную ткань челюсти, зубы, соответствующую половину головы, ухо, твердое нёбо, язык, глотку. Боль усиливается при движении головы, иногда при жевании, глотании, разговоре, при переохлаждении, эмоциональном напряжении, уменьшается после приема анальгетиков и транквилизаторов.
Боль часто сопровождается ограничением подвижности нижней челюсти, особенно к вечеру, эмоциональными расстройствами (тревога, страх), нарушением сна. Симптомы и их сочетания могут быть разнообразными. Нередко наблюдается, например, только один симптом - щелчки при движении нижней челюсти, которые связаны с гипермобильностью суставных головок, нарушением положения суставных дисков.
Клиническая картина мышечно-суставной дисфункции
Односторонняя боль в околоушно-височной области и в ухе, иррадиирую-щая в другие области лица и голову, усиливающаяся во время еды; щелчки в височно-нижнечелюстном суставе во время движения нижней челюсти; ограничение открывания рта, периодически возникающее блокирование движений нижней челюсти, асимметрия лица; стоматологические синдромы (парестезии). Возможны случаи отсутствия боли при мышечно-суставной дисфункции височно-нижнечелюстного сустава.
При обследовании выявляются уменьшение амплитуды открывания рта, волнообразные или боковые смещения нижней челюсти при открывании и закрывании рта, суперконтакты, повышенная стертость зубов, скрип при сжатии зубных рядов.
При пальпации возможно выявление болезненности жевательных мышц, их гиперактивность в форме бруксизма, гипертрофии жевательных мышц, подвывиха головки нижней челюсти или диска.
На томограмме височно-нижнечелюстного сустава иногда просматривается асимметрия положения суставных головок.
Для диагностики мышечно-суставной дисфункции проводятся функциональный анализ окклюзии в полости рта и в артикуляторе, определение топографии элементов височно-нижнечелюстного сустава по данным рентгенологических исследований.
Подвывих и вывих головки сустава
Подвывих и вывих головки нижней челюсти - это результат взаимного нарушения расположения элементов височно-нижнечелюстного сустава при мышечно-суставных дисфункциях.
Клиническая картина: щелчки, ограничение открывание рта, боль, изменение взаимного расположения головки и диска, выявляемые при смещении головок нижней челюсти при потере жевательных зубов или изменении функции жевательных мышц (наружные крыловидные), которые прикрепляются как к головке нижней челюсти, так и к диску. При гиперактивности этих мышц наблюдается подвывих или вывих диска кзади.
Типы смещения головок нижней челюсти в височно-нижнечелюстном суставе:
• гипермобильность головки нижней челюсти - амплитуда движения при открывании рта больше 5 см;
• функциональное нарушение - растяжение связок и капсулы височно-нижнечелюстного сустава;
• подвывих головки нижней челюсти - это периодически возникающее блокирование движений головки нижней челюсти, которую устраняет сам больной;
• вывих головки нижней челюсти - фиксированное положение головки нижней челюсти на скате суставного бугорка при невозможности закрывания рта (для репозиции и закрывании рта необходима помощь врача).
Поражения суставного диска
Поражения суставного диска - одно из самых распространенных заболеваний височно-нижнечелюстного сустава. При этом возникает дисфункция в соотношении диска и мыщелка, но положение диска не связано с клиническими симптомами (или связано с ними минимально).
Отклонения положения суставного диска височно-нижнечелюстного сустава от нормы называются смещениями диска. Они могут происходить в различных направлениях, но чаще всего встречаются передние смещения.
Наиболее часто используется следующая классификация:
• Смещение диска с вправлением (смещенный диск возвращается на место при открывании рта, при этом обычно возникает звук, например щелчок; если щелчок слышен и при открывании, и при закрывании рта);
• смещение диска без вправления с ограничением открывания рта;
• смещение диска без вправления и без ограничения открывания рта. Симптомы, связанные с нарушениями положения суставного диска, могут
быть самыми разными, но обычно отмечается боль и напряжение при пальпации в области суставов и (или) мышц, различные звуки в суставе и ограничение подвижности. Отсутствует какая-либо тесная связь между структурными особенностями сустава и диска и клинической симптоматикой; у пациентов с подтвержденным смещением диска может не быть жалоб, а состояние тех, у кого имеются симптомы, улучшается без каких-либо структурных изменений височно-нижнечелюстного сустава.
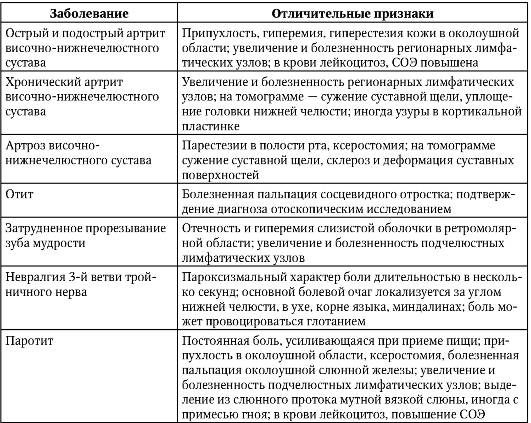
Дифференциально-диагностические признаки заболеваний височно-нижнечелюстного сустава
Дифференциально-диагностические признаки заболеваний височно-нижнечелюстного сустава представлены ниже (табл. 11-1, 11-2).
Таблица 11-1. Дифференциально-диагностические признаки артрита и артроза
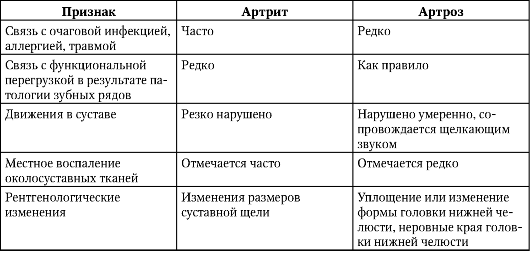
Таблица 11-2. Дифференциальная диагностика болевой дисфункции височно-нижнечелюстного сустава и заболеваний, имеющих сходные симптомы
11.6. ПРИНЦИПЫ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Окклюзионная коррекция. Виды ортопедических аппаратов и протезов
Актуальность проблемы лечения и реабилитации пациентов с дисфункцией височно-нижнечелюстного сустава неуклонно увеличивается. Это обусловлено ростом численности населения, имеющего дефекты зубных рядов, патологию прикуса, некоторые негативные последствия терапевтического, хирургического, ортопедического и ортодонтического лечения.
Ввиду неясности этиологии, патогенеза отдельных заболеваний височно-нижнечелюстного сустава, сложности их клинической картины и устойчивости к терапии их лечение должно представлять собой комплекс мероприятий.
• Психотерапевтическое лечение:
- купирование состояния эмоционального напряжения;
- купирование ярких приспособительных реакций (тревога, страх, неуверенность, подверженность депрессиям);
- методы деонтологической психотерапии (создание доверительного, сопереживающего контакта, лечебное внушение, укрепление веры в выздоровление);
- аутогенная тренировка (приемы, облегчающие релаксацию мышц);
- сеансы гипноза;
- охранительный режим (больному следует рекомендовать уменьшить время разговоров, придерживать нижнюю челюсть при разговоре, смехе, жевании, на время сна надевать подбородочно-теменную повязку, придерживаться двустороннего жевания, вводить пищу в рот небольшими кусочками непосредственно на боковые зубы, использовать десертную ложку вместо столовой).
• Медикаментозное лечение:
- купирование эмоционального напряжения;
- снятие спазма;
- обезболивание, которое может проводиться:
■V ненаркотическими анальгетиками: ацетилсалициловая кислота в дозе 250-500 мг; метамизол натрия (анальгин♠) в дозе 500 мг; ин-дометацин в дозе 25 мг; ибупрофен (бруфен♠) в дозе 200 мг; фенил-бутазон (бутадион♠) в дозе 150 мг; диклофенак (вольтарен*) 25 мг; пироксикам в дозе 10 мг;
V с помощью блокад 0,25-0,5 % раствором анестетиков без вазокон-стриктора, а также поверхностным обезболиванием [этилхлорид (хлорэтил♠].
• Физиотерапевтическое лечение:
- электрофорез;
- фонофорез;
- лечение теплом (парафин, озокерит);
- светолечение;
- массаж;
- рефлексотерапия;
- диадинамотерапия;
- УВЧ-терапия;
- миогимнастика;
- рефлексотерапия.
• Ортопедическое лечение.
• Лечение общего заболевания, диетическое питание, курортное лечение.
• Динамическое наблюдение с лечебно-профилактической целью.
Показаниями к применению ортопедического лечения при заболеваниях височно-нижнечелюстного сустава служат дисфункции, связанные с нарушением целостности зубных рядов, окклюзионных соотношений, снижением высоты нижнего отдела лица и функциональными нарушениями в челюстно-лицевой области. Таким образом, ортопедическое лечение заболеваний височно-нижнечелюстного сустава является патогенетическим и направлено на устранение причинных и сопутствующих факторов развития дисфункций височно-нижнечелюстного сустава.
Ортопедический метод лечения достаточно часто начинается с избирательного пришлифовывания зубов. Его целями являются:
• создание стабильной физиологической окклюзии;
• снятие перегрузки пародонта путем перераспределения жевательной нагрузки вдоль продольной оси каждого зуба;
• создание множественных двусторонних фиссурно-бугорковых контактов в положении центральной окклюзии;
• устранение окклюзионных препятствий при передней и боковых окклю-зиях;
• профилактика развития заболеваний жевательных мышц и височно-нижнечелюстного сустава.
Для правильного использования метода окклюзионной коррекции необходимо провести анализ окклюзионных контактов в полости рта и на диагностических моделях, установленных в артикулятор. Характер окклюзионных контактов проверяют с помощью восковых окклюзиограмм и копировальной бумаги. В норме на окклюзиограмме должны быть равномерные просвечивающиеся участки воска на всем протяжении окклюзионной поверхности зубов.
Пришлифовывание зубов проводится за 4-6 сеансов. Для маркировки ок-клюзионных контактов применяются артикуляционная бумага, фольга и пленка различной толщины и цвета. После каждой процедуры избирательного пришлифовывания всем пациентам проводят цикл реминерализующей терапии с применением фторида натрия, фторлака и др.
Вершины опорных бугорков (нёбных верхних и щечных нижних) не сошли-фовывают, так как они обеспечивают стабильность центральной окклюзии и высоту нижнего отдела лица. "Защитные" бугорки (щечные верхние и язычные нижние) сохраняют: первые предотвращают прикусывание слизистой оболочки щеки, вторые - языка зубами. Сошлифовывают скаты бугров, мешающие динамической окклюзии, и нестершиеся участки зубов, углубляют фиссуры, заглаживают острые края.
При движении нижней челюсти назад выявляют преждевременные контакты на дистальных скатах бугорков нижних боковых зубов и на передних скатах бугорков верхних боковых зубов.
При избирательном пришлифовывании зубов могут возникнуть следующие осложнения:
• снижение высоты нижнего отдела лица;
• ортодонтический эффект перемещения зуба или зубов;
• гиперестезия твердых тканей зубов;
• чрезмерная нагрузка на пародонт после сошлифовывания бугорков зубов;
• выведение из контакта одних зубов и перегрузка пародонта других зубов. Если для коррекции окклюзионных поверхностей зубов и их соотношений
необходимо восстановление анатомической формы зубов, то восстановление проводят классическими ортопедическими методами.
Ортопедическое лечение состоит в применении временных и постоянных лечебных аппаратов и протезов.
Ортопедические методы лечения осуществляются с помощью временных и постоянных конструкций лечебных аппаратов. К первым относятся окклюзи-онные шины, пластмассовые коронки, иммедиат-протезы и др. Ко вторым - несъемные и съемные протезы.
Окклюзионные шины - лечебно-профилактические аппараты (припасованные на зубные ряды верхней и (или) нижней челюсти). Они позволяют восстановить высоту нижнего отдела лица, нормализуют положение головок нижней челюсти при мышечно-суставных дисфункциях, привычных вывихах и подвывихах, смещении дисков, стоматоневрологических симптомах.
В качестве временных конструкций применяются также пластмассовые протезы (каппы) при дефектах зубного ряда любой этиологии для профилактики возможных осложнений со стороны височно-нижнечелюстного сустава. При заболеваниях пародонта при множественном удалении зубов применяют метод немедленного протезирования иммедиат-протезами. Разобщающими и центрирующими шинами больной должен пользоваться постоянно в течение 3-6 мес (до года, если симптомы дисфункции сохранятся).
При стойких положительных результатах применения временных аппаратов изготавливают постоянные протезы.
Критерии успешного окончания первого лечебно-диагностического этапа:
• отсутствие болевого симптома;
• восстановление полноценных движений в височно-нижнечелюстном суставе;
• открывание рта;
• равномерность движений нижней челюсти;
• сбалансированность деятельности жевательных мышц (подтвержденная данными ЭМГ).
Виды постоянных ортопедических конструкций зависят от этиологии заболевания височно-нижнечелюстного сустава. Применяются традиционные ортопедические съемные и несъемные конструкции с тщательным повторением центрального соотношения челюстей, определенного и зафиксированного с помощью временных капп.
Особенность изготовления коронок и мостовидных протезов при заболеваниях височно-нижнечелюстного сустава состоит в тщательном моделировании окклюзионной поверхности, с учетом восстановления множественных контактов не только в центральной, но и в боковых, и передней окклюзиях.
Моделирование каркаса и облицовочного слоя целесообразно производить в индивидуально настроенном артикуляторе.
При лечении больного с заболеваниями височно-нижнечелюстного сустава следует ориентироваться на наличие или отсутствие снижения высоты нижнего отдела лица и характер расположения головок нижней челюсти соответственно положению центральной окклюзии. При снижении высоты нижнего отдела лица на 3-4 мм ортопедическое лечение состоит в изготовлении литых коронок или штампованных колпачков с литыми окклюзионными накладками.
При снижении высоты нижнего отдела лица более 6 мм и дистальном смещении нижней челюсти применяют метод дозированной лечебной дезок-клюзии.
При изготовлении съемных протезов полного зубного ряда желательно рентгенологически контролировать взаиморасположение элементов височно-нижнечелюстного сустава на этапе определения и фиксации центрального соотношения челюстей с использованием ложки базиса с окклюзионными валиками.
Алгоритм ведения больных с патологией височно-нижнечелюстного сустава схематично представлен ниже (рис. 11-7).
Показания к ортодонтическому лечению при частичном отсутствии зубов и заболевании височно-нижнечелюстного сустава следующие:
• невозможность проведения ортопедического лечения без предварительного устранения зубочелюстных аномалий и смещений нижней челюсти;
• безуспешность ранее проводившегося физиотерапевтического, медикаментозного, ортопедического лечения.
Ортодонтическое лечение заболеваний височно-нижнечелюстных суставов у взрослых проводится в три этапа.
• Первый этап заключается в нахождении оптимального положения нижней челюсти путем многократных окклюзионных коррекций на старых съемных протезах или с помощью лечебных капп. Оптимальным положением нижней челюсти является такое, при котором совмещаются или сближаются верхние и нижние межрезцовые линии, нормализуется высота нижнего отдела лица, исчезают или уменьшаются отологические расстройства, боль в височно-нижнечелюстном суставе при движениях нижней челюсти, рентгенологические данные свидетельствуют о топографически правильном положении головок нижней челюсти по отношению к суставному бугорку. После коррекции окклюзии больному дают рекомендации по использованию капп, приему пищи, щадящему режиму деятельности мышц. Повторное посещение назначают через 5-7 дней. Обычно на 2-3-е посещение в большинстве случаев отологические симптомы у больного исчезают, что свидетельствует о новом режиме движений головок нижней челюсти. Продолжительность лечения на первом этапе составляет около 2-3 нед.
• На втором этапе проводится перестройка динамического стереотипа жевательных мышц, включающую угасание миотатического рефлекса и полную адаптацию больного к новому положению нижней челюсти. Это достигается постоянным пользованием каппами в течение 3-6 мес.
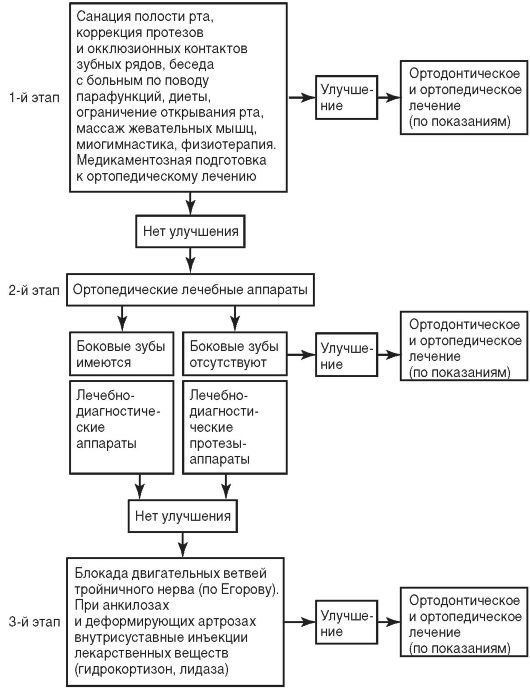
Рис. 11-7. План ведения больного с заболеванием височно-нижнечелюстного сустава (кроме опухолей)
• Третий этап - ретенционный. Протезирование больных проводится по заданному положению нижней челюсти. Выбор конструкции протеза является итоговым моментом заключительного этапа, так как от этого зависит долговременность стабилизации положения нижней челюсти. Опыт показывает, что ортодонтическое лечение заболеваний височно-нижнечелюстных суставов обязательно должно проводиться в три этапа. В противном случае применение постоянных протезов с восстановлением вы-
соты нижнего отдела лица без перестройки жевательного аппарата приводит к "вколачиванию" опорных зубов, уменьшению высоты нижнего отдела лица, отколу облицовки зубных протезов в разные сроки протезирования.
11.7. ОСОБЕННОСТИ НАПИСАНИЯ ИСТОРИИ БОЛЕЗНИ ПРИ ЛЕЧЕНИИ ЗАБОЛЕВАНИЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
1. Паспортная часть.
- ФИО, дата рождения, профессия, адрес.
2. Жалобы больного.
- Наличие боли: есть, нет, в покое, при движениях нижней челюсти, при жевании, длительном разговоре, травме после нервного перенапряжения, после стоматологического вмешательства; головная боль, головокружение; лицевые боли неврологического характера.
- По времени возникновения боли: после сна, в течение дня, независимо, прослеживается сезонность.
- По локализации: точечные, разлитые, иррадиирующие.
- По характеру - острая, тупая, режущая, ноющая; отраженные рефлекторные боли - в горле, в курковой зоне, в языке.
- Отмечаются ли щелканье, хруст в области сустава, ограничение открывания рта, шумовые симптомы в самом височно-нижнечелюстном суставе, чувство заложенности в ушах, снижение слуха, давность этих симптомов.
3. Анамнез жизни.
- Перенесенные или сопутствующие заболевания (в основном хронические). Инфекционные: эпидемический паротит, гнойный отит, скарлатина, грипп и его осложнения, ангина и ее осложнения, ревматический и ревматоидный полиартрит, подагра, туберкулез и т.д.; онкологические; общесоматические.
- Аллергологический анамнез.
- Наследственная отягощенность.
4. Общий статус.
- Физическое развитие.
- Состояние костно-мышечной системы; желудочно-кишечного тракта; органов дыхания; сердечно-сосудистой системы; нервной системы; эндокринной системы.
5. Развитие настоящего заболевания.
- Указать начало развития патологического процесса, предыдущие лечебные мероприятия - если имели место, то какие: терапевтические, хирургические, ортопедические, их эффективность.
- Имели ли место: вредные привычки, чрезмерное открывание рта, травмы челюстно-лицевой области, сложное удаление жевательных зубов, скрежет зубами, быстрая утомляемость мышц.
6. Данные объективного исследования.
- Внешний осмотр лица в положении центральной окклюзии: контур симметричный, асимметричный, пропорциональный, непропорциональный, без видимых изменений.
- Выражение лица: спокойное, напряженное.
- Носогубные складки: выражены умеренно, сильно.
- Кожные покровы лица и области височно-нижнечелюстного сустава, гиперемия, припухлость. Пальпация лимфатических узлов: поднижне-челюстных, подзатылочных, шейных.
- Пальпация височно-нижнечелюстного сустава и жевательных мышц. Состояние жевательной и мимической мускулатуры: напряженное, нормальное, вялое, наличие болевых точек.
- Изучение движений нижней челюсти: толчкообразные, зигзагообразные, плавные, прерывистые.
- Наличие смещения нижней челюсти: вправо, влево, отсутствует.
- Исследование амплитуды свободных движений нижней челюсти при открывании рта; степень открывания рта: свободное, ограниченное. Измерение расстояния между режущими краями центральных резцов.
- Высота нижнего отдела лица: уменьшена, сохранена.
- Видимые слизистые: без патологических изменений; указать, какие изменения при их наличии.
- Слизистая оболочка преддверия и собственно полости рта, языка: цвет, влажность, тургор, патологические изменения.
- Наличие пломб, протезов, кариеса, пульпита, периодонтита, подвижности зубов, повышенной стираемости зубов, дефекты зубных протезов.
- Зубной ряд: интактный, дефект зубного ряда. Наличие трем, диастем.
- Указать вид прикуса.
- Окклюзиограмма, исследуются окклюзионные контакты.
- Анализ функциональной окклюзии в индивидуально настроенном ар-тикуляторе с использованием лицевой дуги.
- Определение центрального соотношения челюстей.
- Альвеолярный отросток и альвеолярная часть челюстей. Наличие или отсутствие атрофии или гипертрофии.
- Аускультация области суставов, определяются хруст, крепитация, щелканье.
7. Специальные методы исследования морфологического и функционального состояния височно-нижнечелюстного сустава.
- Рентгенотомография двух суставов в 2 положениях нижней челюсти: в центральной окклюзии и при максимально открытом рте.
- Компьютерная рентгенотомография.
- Магнитно-резонансная томография: признаки патологии костных элементов, суставного диска, связочного аппарата и жевательных мышц.
- Рентгенокинематография - для регистрации движений головки нижней челюсти при различных состояниях.
- Реоартрография - изучение нарушений гемодинамики в этиологии и патогенезе височно-нижнечелюстного сустава при нарушениях окклюзии.
- Фоноартрография - изучение суставного шума в результате внутрисуставных нарушений (гипермобильность, подвывих, вывих головки нижней челюсти, выпадение диска).
- Графические методы исследования - внутри- и внеротовая регистрация движений нижней челюсти, позволяющая оценить симметричность движений головки нижней челюсти, выявить преждевременные окклю-зионные контакты, изменяющие траекторию движений нижней челюсти.
- Бесконтактная регистрация движений нижней челюсти.
8. Диагноз.
- Морфологическая часть диагноза (патология височно-нижнечелюстного сустава).
- Функциональная часть диагноза (потеря жевательной эффективности по Н.И. Агапову, И.М. Оксману, нарушение речи, глотания).
- Нарушение эстетических норм, морфологии и функции челюстно-лицевой области.
- Осложнения.
- Сопутствующая патология, не связанная патогенетически с основным заболеванием.
9. План лечения.
- Комплексное лечение, включающее: этиологическую, сиптоматиче-скую, патогенетическую терапию.
- Санация полости рта, коррекция имеющихся протезов, избирательное пришлифовывание зубов, ортопедическое и ортодонтическое лечение, физиотерапия, рефлексотерапия, миогимнастика.
10. Дневник. Этапы ортопедического лечения по посещениям.
11. Эпикриз.
ТЕСТОВЫЕ ЗАДАНИЯ
Выберите один правильный ответ.
1. Наиболее информативным методом рентгенодиагностики при оценке морфологии элементов височно-нижнечелюстного сустава является:
1) панорамная рентгенография;
2) ортопантомография:
3) телерентгенография;
4) рентгенокинематография;
5) компьютерная томография височно-нижнечелюстного сустава.
2. Рентгенологическая картина при хронических артритах височно-нижнечелюстного сустава характеризуется:
1) расширением суставной щели;
2) сужением суставной щели;
3) нечеткими контурами головок нижней челюсти;
4) деформацией костных элементов сустава.
3. Рентгенологическая картина при артрозах височно-нижнечелюстного сустава характеризуется:
1) расширением суставной щели;
2) сужением суставной щели;
3) отсутствием суставной щели;
4) изменением формы костных элементов суставов;
5) уплотнением кортикального слоя головки нижней челюсти.
4. При ортопедическом лечении артрозов височно-нижнечелюстного сустава применяют:
1) устранение деформаций зубных рядов;
2) протезирование дефектов зубных рядов с восстановлением при необходимости высоты нижнего отдела лица;
3) ограничивающие открывание рта шины и аппараты (Ядровой, Петросова, Померанцевой-Урбанской и др.);
4) съемные пластмассовые каппы;
5) накусочные пластиночные аппараты;
6) 1+2+3;
7) 1+2+4+5.
5. В боковых окклюзиях на рабочей стороне в норме могут быть:
1) групповые контакты щечных бугорков жевательных зубов;
2) контакт клыков и боковых резцов;
3) резцов и щечных бугорков премоляров;
4) резцов;
5) дистальных бугорков вторых моляров;
6) щечных бугорков жевательных зубов и (или) контакт клыков.
6. В передней окклюзии в норме допустимы следующие варианты взаимоотношений зубных рядов:
1) отсутствие контактов в области жевательных зубов;
2) наличие контактов в области передних зубов;
3) наличие контактов в области жевательных зубов;
4) 1+2+3;
5) 1+2.
7. Коррекция окклюзии проводится:
1) методами избирательного пришлифовывания зубов, ортопедическими и ортодон-тическими методами;
2) ортопедическими, ортодонтическими и хирургическими методами;
3) методами избирательного пришлифовывания зубов, ортопедическими, ортодон-тическими и хирургическими методами.
8. Результатом окклюзионной коррекции является наличие на рабочей стороне:
1) контактов клыков;
2) групповых контактов клыков и щечных бугорков премоляров;
3) контактов щечных бугорков моляров;
4) линейных контактов клыков;
5) 1+2+3;
6) 1+3+4.
9. Преждевременные контакты (суперконтакты) зубов наблюдаются:
1) в центральной окклюзии;
2) боковой окклюзии;
3) на пути скольжения зубов из задней контактной позиции в центральную окклюзию (скольжение по центру);
4) на пути скольжения из центральной окклюзии в переднюю;
5) в передней окклюзии;
6) 1+3;
7) 1+3+4.
10. Эксцентрические преждевременные контакты (суперконтакты) зубов наблюдаются:
1) в передней окклюзии;
2) задней контактной позиции;
3) боковой окклюзии;
4) 1+3;
5) 1+2;
6) 1+2+3.
11. Показаниями к применению окклюзионных шин при заболеваниях височно-нижнечелюстного сустава являются:
1) нормализация функции мышц, положения головок нижней челюсти, предохранение тканей сустава от существующих окклюзионных нарушений;
2) ограничение движений нижней челюсти;
3) исключение чрезмерной нагрузки на ткани зуба, пародонт, предохранение тканей сустава от существующих окклюзионных нарушений;
4) 1+2;
5) 2+3;
6) 1+2+3.
12. Возникновение окклюзионно-артикуляционного синдрома дисфункции височно-нижнечелюстного сустава связано:
1) с появлением преждевременных окклюзионных контактов;
2) деформациями и аномалиями зубных рядов и челюстей;
3) потерей зубов;
4) переохлаждением;
5) травматичным удалением зубов;
6) изменением высоты нижнего отдела лица;
7) 1+2+3+5+6;
8) 1+2+3+6.
13. Главными патогенетическими звеньями в развитии привычных вывихов нижней челюсти являются:
1) чрезмерное растяжение мышечно-связочного аппарата и капсулы сустава;
2) нарушение функции жевательных мышц, приводящее к дискоординации мышечных сокращений;
3) сон на спине;
4) травматичное удаление зубов;
5) 1+2;
6) 1+2+4;
7) 1+2+3+4.
14. Основными принципами ортопедического лечения привычных вывихов и подвывихов нижней челюсти являются:
1) вправление вывиха и создание препятствия для широкого открывания рта;
2) лечение основного заболевания;
3) нормализация высоты нижнего отдела лица или межальвеолярного расстояния при его нарушениях;
4) протезирование полости рта;
5) медикаментозная терапия;
6) физиотерапевтическое лечение;
7) 1+4;
8) 1+2+3+4+5+6.
15. Сроки пользования ортодонтическими аппаратами при заболеваниях височно-нижнечелюстного сустава:
1) 1 нед;
2) 2 нед;
3) 1 мес;
4) 3-6 мес.
16. При несвоевременном протезировании больного после потери боковых зубов могут возникнуть следующие осложнения:
1) перемещение зубов, потерявших антагонистов;
2) уменьшение высоты нижнего отдела лица;
3) функциональная перегрузка оставшихся зубов;
4) дисфункция височно-нижнечелюстных суставов;
5) 1+2+3+4;
6) 1+2.
17. Укажите заболевания височно-нижнечелюстного сустава, при которых имеется спазм жевательных мышц:
1) артриты;
2) артрозы;
3) нейромускулярная дисфункция;
4) окклюзионно-артикуляционный синдром;
5) опухоли;
6) 1+3+5;
7) 3+4.
18. Укажите факторы нарушения окклюзии:
1) местные факторы полости рта;
2) поражения височно-нижнечелюстного сустава;
3) дисфункция жевательных мышц при общих заболеваниях;
4) 1+2+3;
5) 1+2;
6) 2+3.
19. К гипербалансирующим окклюзионным контактам относятся:
1) окклюзионные контакты на балансирующей стороне, мешающие в боковой окклюзии смыканию зубов рабочей стороны;
2) окклюзионные контакты на рабочей стороне, разобщающие зубы на балансирующей стороне;
3) окклюзионные контакты на балансирующей стороне.
20. Нарушения жевательно-речевого аппарата, вызывающие заболевания височно-нижнечелюстного сустава:
1) понижение тонуса жевательных мышц и спазм латеральных крыловидных мышц;
2) повышение тонуса жевательных мышц и спазм латеральных крыловидных мышц;
3) расстройство координации сокращения латеральных крыловидных мышц;
4) нарушение окклюзионных взаимоотношений зубных рядов;
5) 1+3;
6) 2+3+4.
21. Назовите оптимальную схему реабилитации заболеваний височно-нижнечелюстного сустава:
1) ортопедические, медикаментозные, хирургические методы;
2) ортопедические, физиотерапевтические методы, блокады жевательных мышц анестетиками, психотерапия;
3) психотерапия и медикаментозные методы, физиотерапия, миогимнастика, ортопедические методы.
Выберите все правильные ответы.
22. Суставные симптомы при заболеваниях височно-нижнечелюстного сустава:
1) боль в жевательных мышцах, челюстях;
2) суставной шум;
3) тугоподвижность нижней челюсти;
4) боль в ушах;
5) боли в суставе при длительной нагрузке.
23. Факторы, способствующие возникновению и развитию артроза:
1) врожденное укорочение ветви нижней челюсти;
2) недоразвитие головки нижней челюсти с одной стороны;
3) нарушение функциональной окклюзии;
4) чрезмерное открывание рта;
5) простудные заболевания;
6) неправильное протезирование.
24. Для диагностики заболеваний височно-нижнечелюстного сустава применяют следующие методы:
1) измерение высоты нижнего отдела лица;
2) анализ функциональной окклюзии;
3) рентгенологическое исследование;
4) электромиографическое исследование;
5) радионуклидное исследование;
6) аускультацию суставов, анализ выявленных шумов;
7) пальпацию суставов и жевательных мышц.
25. Избирательное пришлифовывание зубов при заболеваниях височно-нижнечелюст-ного сустава проводится с целью:
1) снижения высоты нижнего отдела лица;
2) уменьшения нагрузки на пародонт;
3) нормализации функциональной окклюзии;
4) достижения плавности движений нижней челюсти.
26. Блокада движений нижней челюсти вызывает изменения:
1) в пародонте;
2) височно-нижнечелюстном суставе;
3) жевательных мышцах.
Дополните.
27. Перечислите основные симптомы при заболеваниях височно-нижнечелюстного сустава, связанные с изменениями в самих суставах:
1)_;
2)_;
3)_.
Установите соответствие.
28. Вид заболевания височно-нижнечелюстного сустава:
1) окклюзионно-артикуляционный синдром;
2) артроз;
3) вывих мениска;
4) вывих головки нижней челюсти. Симптомы:
а) нарушение окклюзии;
б) отсутствие боковых зубов;
в) смещение нижней челюсти в сторону;
г) щелканье в суставе;
д) болезненность при пальпации жевательных мышц;
е) изменение сочлененных поверхностей на томограмме;
ж) отсутствие изменения сочлененных поверхностей на томограмме;
з) блокирование движений нижней челюсти;
и) усиление болей в суставе во время жевания;
к) при широко открытом рте головка нижней челюсти располагается впереди суставного бугорка; л) затрудненное открывание рта.
Выберите один правильный ответ.
29. Что является причиной щелчка в височно-нижнечелюстном суставе в начальной фазе открывания рта?
1) вывих и подвывих височно-нижнечелюстного сустава;
2) гипертонус медиальной крыловидной мышцы;
3) снижение высоты нижнего отдела лица и дистальное смещение головок нижней челюсти.
Ответы
1. 5.
2. 3.
3. 4.
4. 7.
5. 6.
6. 5.
7. 3.
8. 5.
9. 6.
10. 4.
11. 6.
12. 8.
13. 5.
14. 7.
15. 4.
16. 5.
17. 7.
18. 4.
19. 1.
20. 6.
21. 3.
22. 2, 3, 5.
23. 1, 2, 3, 6.
24. 1, 2, 3, 4, 5, 6, 7.
25. 3, 4.
26. 1, 2, 3.
27. 1 - боли в суставах при движениях нижней челюсти; 2 - патологические шумы; 3 - затрудненные движения нижней челюсти.
28. 1 - а, б, в, г, д, ж; 2 - а, б, в, г, е, з, и, л; 3 - а, б, в, г, ж, з, л; 4 - в, г, ж, з, к.
29. 3.