Ортопедическая стоматология : учебник / под ред. И. Ю. Лебеденко, Э. С. Каливраджияна. - 2011. - 640 с. : ил.
|
|
|
|
ГЛАВА 7. ОРТОПЕДИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ БОЛЬНЫХ С ПАТОЛОГИЕЙ ПАРОДОНТА
Понятие "пародонт" объединяет комплекс анатомических образований: десну, периодонт, костную ткань альвеолы и цемент корня зуба, имеющих общие источники иннервации и кровоснабжения, составляющих единое целое, связанных общностью функции и происхождения.
В собирательное понятие "болезни пародонта" входят заболевания, при которых поражается комплекс тканей пародонта. Заболевания тканей пародонта являются одним из основных массовых поражений зубочелюстной системы.
Пародонтит поражает лиц с 11-12-летнего возраста (8-10 %), наиболее интенсивного развития достигает в возрасте старше 20-30 лет (60-65 %). По данным ВОЗ, заболевания пародонта занимают второе место после кариеса, а после 40 лет встречаются даже чаще, чем кариес.
Болезни пародонта по своему происхождению, механизму развития, клиническому течению довольно разнообразны. Одни заболевания протекают преимущественно с проявлением хронического или острого и подострого воспаления, другим присущи дистрофические изменения. В пародонте могут одновременно развиваться глубокие воспалительные, деструктивные и дистрофические процессы, а также заболевания, которые носят опухолевый или опухолеподобный характер.
Такое разнообразие форм и характера течения обусловило создание классификации болезней пародонта. В 40-50-е годы в нашей стране широко пользовались классификациями, разработанными А.И. Евдокимовым, И.Г. Лукомским, И.О. Новиком, Е.Е. Платоновым, Я.С. Пеккером, позже появилась классификация ММСИ, Н.Ф. Данилевского, Г.Д. Овруцкого, I Ленинградского медицинского института и др.
Классификация болезней пародонта чрезвычайно важна для практической пародонтологии. Определяют форму, тяжесть патологических изменений и место нозологической единицы в классификации.
В течение многих десятилетий для обозначения болезней пародонта применяли термин "пародонтоз", так как считалось, что изменения в пародонте являются следствием нейрососудистых изменений и атеросклероза. Воспаление рассматривали как предпародонтозное состояние или осложнение пародонтоза. Было предложено несколько классификаций пародонтоза, в которых различали начальную и развившуюся стадии, пародонтоз и пародонтальный синдром при обнаружении соматической патологии и др. Частое обнаружение воспаления при пародонтозе привело к выделению дистрофической и воспалительно-дистрофической форм пародонтоза.
Стремление учесть этиологический фактор (местный или общий) привело к выделению травматической, диабетической и ряда других "пародонтопатий" (классификации Е.Е. Платонова, ARPA). Во всех классификациях болезней паро-донта игнорировалось воспаление как самостоятельная и наиболее распространенная форма патологии. В настоящее время возможно четкое разграничение первично воспалительных и дистрофических заболеваний пародонта, самостоятельных форм, а не осложнений "пародонтоза". Это потребовало отказаться от изучения болезней пародонта с позиций исключительно "пародонтоза".
После многолетних и разносторонних исследований (клинико-рентгено-логических, гистологических, морфологических, иммунологических и др.) Т.И. Лемецкая в 1980-х годах. опубликовала классификацию болезней паро-донта, которая была принята с изменениями на XVI Всесоюзном пленуме Научного общества стоматологов (1983) и рекомендована для использования в лечебной, научной и педагогической работе. Принцип построения этой классификации соответствует патологическим процессам: воспаление, дистрофия, пародонтолиз, новообразование.
7.1. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА
Гингивит и пародонтит являются самостоятельными нозологическими формами заболеваний пародонта и вместе с тем представляют собой стадии развития воспаления в тканях пародонта. Гингивит при длительном существовании (без устранения этиологического фактора) завершается полным разрушением зубодесневого соединения и переходит в пародонтит, когда в патологический процесс вовлекаются костная ткань альвеолы и периодонт зуба (рис. 7-1).
При очаговом (локализованном) пародонтите воспалительно-дистрофические процессы тканей пародонта определяются в отдельных зубах или их группах и локализуются в пределах тканей пародонта. В возникновении очагового пародонтита основную роль играют местнодействующие факторы: микробная бляшка, образование под- и наддесневых зубных отложений, от-
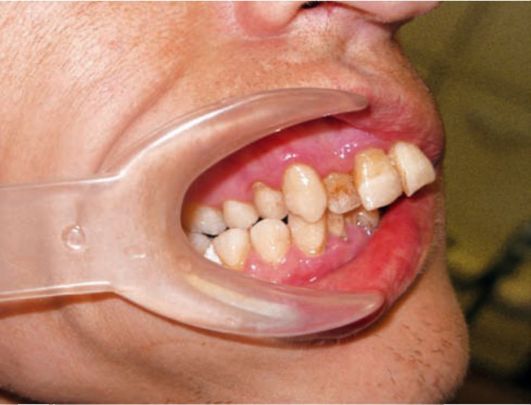
Рис. 7-1. Клинические признаки гингивита
сутствие межзубных контактов, нависающие края пломбы, некачественно изготовленные зубные протезы, аномалии положения и формы зубов, патология прикуса, хроническая травма и перегрузка зубов. Экзогенные факторы (плохой гигиенический уход, курение) также влияют на функциональное состояние тканей пародонта. Большую роль играют профессиональные вредности, стрессы, травмы и вредные привычки. Острый очаговый пародонтит начинается с появления самопроизвольной, слабоинтенсивной боли при жевании, зуда и кровоточивости десен, подвижности зуба или группы зубов. Предшествуют ему, как правило, гингивиты различной этиологии или врачебное вмешательство. На рентгенограммах отмечают расширение периодонтальной щели.
Генерализованный пародонтит - это деструктивно-воспалительное заболевание, поражающее обе челюсти и характеризующееся воспалительным процессом в пародонте и деструктивным процессом в костной ткани альвеолярного отростка, альвеолярной части и тела челюсти. Заболевание имеет в основном эндогенный характер. Ведущая роль в развитии пародонтита отводится сосудисто-нервным нарушениям в челюстно-лицевой области. Определенную роль в происхождении пародонтита играют иммунологические сдвиги в организме.
Пародонтоз является первично дистрофическим заболеванием со своей клинико-рентгенологической, патоморфологической картиной и причинными факторами, среди которых нужно отметить гипоксию и нарушение микроциркуляции, развивающиеся первично, а не в результате воспаления.
Некоторые зарубежные и отечественные авторы вводят дополняющие характеристики: "быстро прогрессирующий" пародонтит, "агрессивные" формы пародонтита, отмечая, что агрессивное течение пародонтита встречается в небольшом проценте всех случаев воспаления пародонта.
Пародонтолиз характеризуется неуклонным прогрессированием патологических изменений в пародонте. Отмечают дистрофию, дегенерацию, воспаление, аутолиз, апоптоз, разрушение тканевых структур и костной ткани, как при некоторых синдромах (Папийона-Лефевра и др.), нейропении, гаммагло-булинемии, некомпенсированном сахарном диабете 1-го типа и др.
Пародонтома представляет собой доброкачественное опухолеподобное образование - увеличение объема тканей пародонта. Пародонтомой называют заболевания различного происхождения, не имеющие общего патогенеза.
Значение клинической классификации состоит и в том, что каждой нозологической форме соответствует строго определенный регламент лечебных воздействий.
В вопросе этиологии заболеваний пародонта доминируют два фактора: общий и местный.
К общим этиологическим факторам можно отнести:
• гормональные нарушения и заболевания (сахарный диабет, синдром трисомии G, синдром Папийона-Лефевра, нарушения гипофизарно-адреналовой системы);
• нарушения метаболических процессов, сопровождающихся генерализованным поражением сосудистой сети всего организма, приводящих к микроангиопатиям в пародонте (гипертоническая болезнь, атеросклероз, инфекционные заболевания);
• заболевания нервной системы (эпилепсия, парафункции и др.), заболевания крови, генетическая предрасположенность и наследственные болезни, аллергические заболевания, выраженные общие дистрофические процессы, снижающие иммунитет и приводящие к изменению защитных сил организма.
К местным факторам относятся:
• плохой гигиенический уход за полостью рта;
• курение табака;
• профессиональные вредности.
К ним также можно отнести патогенную флору в полости рта, образование бактериальных токсинов (кариозные зубы, корни, хронический тонзиллит и др.), различные виды нарушения артикуляционного равновесия, некачественное изготовление зубных протезов, аномалии положения и формы зубов, патологии прикуса. Следовательно, можно говорить о полиэтиологическом генезе заболеваний пародонта зубов (рис. 7-2).
Сила жевательного давления, действующая на зуб, трансформируется на связочный аппарат, клеточные элементы, сосуды периодонта и передается на внутреннюю поверхность стенки альвеолы, губчатое вещество и наружную компактную пластинку. Под влиянием функциональных нагрузок происходит деформация всех тканевых элементов пародонта и в первую очередь связочного аппарата периодонта и костной ткани. Функциональная нагрузка и возникающая при этом упругая деформация тканей пародонта являются функциональными раздражителями сосудистых и нервных элементов пародонта. В свою очередь, сосудисто-нервный аппарат играет важную роль в рефлекторной регуляции силы жевательного давления. При приложении к зубу вертикально направленной силы в стенках лунки возникают упругие деформации, вызывающие напряжение (сжатие) этих стенок, различное на разных уровнях. Предел упругости костной ткани зависит от строения костного вещества и степени его минерализации.
Степень деформации костной ткани стенок лунок зубов определяется наличием соседних зубов. Сохранность контактных пунктов на апроксимальных поверхностях зубов способствует частичному перераспределению нагрузки с одного зуба на соседние и тем самым уменьшает степень деформации стенок лунки нагружаемого зуба. При нарушении контактных пунктов увеличивается деформация стенок лунок, горизонтальный компонент жевательного давления губительно действует на ткани периодонта. При этом в одних участках возникает чрезмерное сжатие, а в других - растяжение. При сжатии перио-донта происходит частичное или полное прекращение кровотока в отдельных капиллярах.
В участках сжатия превалируют процессы резорбции. Если не снято постоянное давление в одном направлении, то процессы резорбции усиливаются и проявляются образованием периодонтального кармана, а затем и видимой убылью вершины стенок лунок зубов в участках сжатия. Резорбция костной ткани объясняется не только влиянием сил жевательного давления. Состояние костной ткани челюстей связано непосредственно с сосудистым руслом, зависит от обмена веществ всего организма, а также от состояния нервно-рецепторного аппарата и местного кровообращения. При пародонтите процесс резорбции
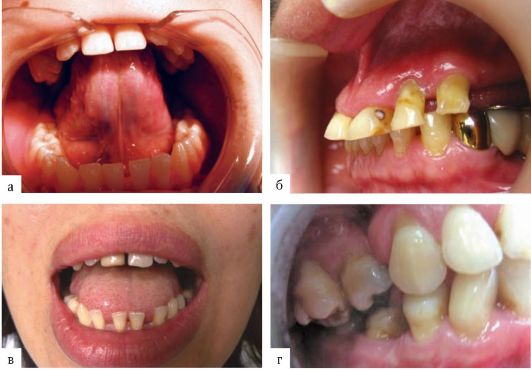
Рис. 7-2. Этиологические факторы и осложнения при заболеваниях пародонта: а - аномалия уздечки языка; б - аномалия прикрепления уздечки верхней губы; в - веерообразное расхождение передних зубов; г - недогрузка и вертикальная деформация боковых зубов из-за отсутствия антагониста - нефункционирующее звено
стенок лунок протекает значительно быстрее, так как атрофия сочетается с воспалительным процессом в пародонте, ведущим к еще большей подвижности зубов.
Степень деформации стенок лунок и нагрузка на пародонт возрастают, увеличивается амплитуда перемещения зуба, что в еще большей степени усугубляет атрофические процессы. На определенном этапе развития болезни функциональная перегрузка становится одним из ведущих факторов в патогенезе, в результате чего возникают травматическая окклюзия и травматическая артикуляция.
Для различных групп зубов создаются функциональные условия существования. Различают функциональный центр, участок травматической окклюзии и нефункционирующее звено - атрофический блок.
Функциональный центр - группа антагонирующих пар зубов, пережевывание пищи которыми происходит без травмы периодонта (за счет наличия физиологических резервных сил пародонта). Функциональный центр нестабилен и может перемещаться в зависимости от функциональной нагрузки. Из-за мобильности его еще называют относительным функциональным центром.
Атрофический блок - нефункционирующее звено. Это зубы, не имеющие антагонистов. В пародонте и пульпе зубов, лишенных антагонистов, происходят атрофические процессы. В атрофическом звене чаще всего возникают деформации (феномен Попова-Годона).
Участок травматической окклюзии - участок зубного ряда с наибольшим проявлением функциональной недостаточности (травматический узел). Зубы, образующие травматическую окклюзию, находятся в состоянии функциональной перегрузки. Участок травматической окклюзии по локализации бывает фронтальный, сагиттальный, фронтосагиттальный, парасагиттальный и перекрестный. Он может быть одиночным или множественным. Клинические симптомы - смещение зубов, деформация окклюзионной кривой и все симптомы, характерные для пародонтита.
Воспаление в пародонте обусловлено в основном биологическим (микроорганизмы и их токсины) и травматическим (механическая, химическая и физическая травма) факторами. Кроме того, существуют и иные факторы повреждения пародонта, связанные с интоксикацией организма тяжелыми металлами, с аллергическими реакциями, проявлением дерматозов, вирусных и венерических болезней. Однако эти состояния подробно классифицированы и имеют строгие диагностические признаки и принципы лечения вне зависимости от того, обнаружены они на десне или в других отделах полости рта. Такой подход к рассмотрению наиболее распространенных воспалительных заболеваний пародонта обеспечивает эффективную профилактику гингивита и пародонтита, а также этиотропную и патогенетическую терапию.
В основе развития заболеваний пародонта лежат сосудистые сдвиги в виде нарушения микроциркуляторного русла пародонта. С помощью современных методов исследования (реография, радиоизотопные методы и др.) показано, что инициирующим фактором в патогенезе являются нарушения микроциркуляции, приводящие вначале к функциональным, а затем и к органическим изменениям сосудистых стенок в тканях пародонта. Это приводит вначале к гипоксии тканей, а затем к значительным дистрофическим расстройствам. Кроме того, доказана извращенная или повышенная иммунологическая реактивность организма при пародонтите, что указывает на роль этого фактора в патогенезе заболеваний пародонта. Поэтому при составлении плана лечения основное внимание следует уделить этим нарушенным механизмам. Только при таком условии лечебные мероприятия будут носить патогенетический характер.
Одной из причин заболеваний пародонта служит дефицит витаминов С, В, А, Е и др. Определенную роль в этиологии и патогенезе заболеваний пародонта играют заболевания желудочно-кишечного тракта, но в последнее время большое внимание уделяют иммунологическим аспектам в развитии болезней па-родонта.
С ортопедической точки зрения определенный интерес в этиологии пародон-титов представляет хроническая микротравма пародонта или функциональная перегрузка. Под микротравмой понимают многократное однотипное механическое воздействие на зуб сил жевательного давления, превышающих пределы физиологического сопротивления тканей пародонта. Под воздействием этих сил не происходит повреждения анатомической целостности пародонта, но возникают нарушения функционального состояния его тканей. Эти нарушения проявляются в сосудистой системе периодонта, костной ткани и десны и со временем трансформируются в воспалительно-дистрофическую реакцию.
Различают микротравму (перегрузку), обусловленную влиянием силы, не обычной по частоте и продолжительности воздействия, характеру, направлению
и величине. Увеличение нагрузки на зуб и частичное изменение направлений ее действия возникают при изготовлении коронок, вкладок, пломб, мостовидных протезов, завышающих окклюзионные контакты. Наибольшая по направлению нагрузка развивается при применении опорно-удерживающего кламмера или аттачмена, а также при бруксизме. Во всех этих ситуациях пародонт отдельных зубов или групп зубов попадает в новые условия функционирования, что обусловливает развитие разнообразных компенсаторно-приспособительных реакций. Со временем наступает истощение компенсаторных механизмов, что приводит к воспалительно-деструктивным процессам в пародонте. Развитие воспалительного процесса под влиянием нарушений функции жевания начинается с изменений в сосудах периодонта с последующим переходом через вну-трикостные сосуды на ткани десны.
Пародонтит, как правило, выступает следствием гингивита. При прогресси-ровании воспаления в десне происходит разрушение зубодесневого соединения, образуется пародонтальный карман. Эпителий десневой борозды замещается ротовым эпителием, который вегетирует в глубь десневого сосочка по направлению к периодонту. Распространению воспаления десны способствуют микроорганизмы зубного налета, отсутствие лечебных воздействий, а также изменение реактивности организма - снижение местного и общего иммунитета.
Морфологические изменения при пародонтите наблюдаются во всех структурах пародонта. В десне определяются воспалительные инфильтраты, состоящие из лимфоцитов, плазматических клеток, тучных клеток в стадии дегрануляции. В строме десны выражены процессы плазморрагии, мукоидного набухания, дезорганизации соединительной ткани, лизис коллагеновых и арги-рофильных волокон. В эпителии отмечаются дистрофические изменения (вакуольная дистрофия), акантоз, вегетация тяжей в подлежащую соединительную ткань, явления паракератоза, атрофия эпителия и лейкоцитарная инфильтрация. Кровеносные сосуды десны, периодонта, костного мозга расширены, отмечаются явления склероза, гиалиноза средней оболочки, просвет сосудов сужен, периваскулярный склероз. Обнаруживают продуктивные васкулиты, флебэк-тазии. В костной ткани межзубных перегородок преобладает резорбция, редко определяется новая костная ткань. В процесс вовлекается и цемент корня зуба, появляются очаги деструкции, образование новых пластов цемента. Резко снижена активность ферментов. Во всех структурах десны отмечается низкое содержание сукцинатдегидрогеназы (СДГ), малатдегидрогеназы (МДГ), адено-зинтрифосфатаза (АТФазы), фосфатаз.
В последние годы благодаря быстрому развитию клинической иммунологии внимание исследователей привлекли иммунологические аспекты болезней пародонта. Полученные данные свидетельствуют о значительных нарушениях в Т- и В-системах иммунитета. Определенное значение в патогенезе пародон-тита имеют аутоиммунные механизмы. Выявленная иммунопатология играет несомненную роль в воспалительно-деструктивном процессе пародонта, хотя пародонтит и тем более пародонтоз не являются типичными аутоиммунными заболеваниями.
Повышение напряженности иммунологических процессов в начальных стадиях пародонтоза подтверждается повышением митотической активности клеточных элементов межзубных сосочков.
Об иммунологических изменениях в околозубных тканях в начальных стадиях пародонтоза свидетельствуют также увеличение числа тучных клеток и наличие скоплений лимфоидных клеток (лимфоциты, плазмоциты, макрофаги).
При пародонтите одно из ведущих мест принадлежит иммунологической системе тканей полости рта, связанной с общим иммунитетом, но обладающей и значительной автономией (Воложин А.И., 1993).
Немаловажную роль в развитии заболеваний пародонта играет наличие генетических факторов, поэтому для многих аутоиммунных заболеваний характерна "семейственность". Наследственная предрасположенность к отдельным заболеваниям пародонта проявляется прежде всего по доминантному типу, когда признаки болезни обнаруживают в каждом поколении. Основную роль при этом играют наследуемые различия метаболизма и дифференциации тканей. В полной мере это, по-видимому, относится к различным видам патологии прикуса, имеющим в генезе заболевания пародонта большое значение. Касаясь роли перенесенных и сопутствующих заболеваний, гормональных расстройств, следует учесть, что они, снижая барьерную локальную резистентность пародонта, способствуют развитию аутосенсибилизационных механизмов и иммунологического процесса с резорбцией альвеолярной костной ткани челюстей.
Особый интерес при заболеваниях пародонта представляет состояние местного иммунитета полости рта. В его формировании основная роль принадлежит иммуноглобулинам типов sIgA, IgE, продуцируемых местными лимфоидными элементами, и типов IgA, IgG гуморального происхождения, присутствующим в секретах. Содержание этих иммуноглобулинов при воспалительных процессах в пародонте, как правило, повышается, что отражает усиление местных гуморальных механизмов резистентности полости рта (Григорьян А.С., Грудя-нов А.И. и др., 2004). Как показали исследования Т.П. Калиниченко, А.И. Во-ложина и соавт. (1991), у лиц с интактным пародонтом уровень IgA составил в среднем 2,55 мг/100 мл, sIgA - 15,28 мг/100 мл, IgG - 22,86 мг/100 мл, IgE - 1,99 кЕ/л. Эти значения получены у разных лиц путем усреднения показателей, имеющих значительные индивидуальные колебания.
К приобретенным факторам относят психоэмоциональный стресс, вторичные иммунодефициты, обменные, соматические и психосоматические заболевания, беременность, травмы пародонта и травматическую окклюзию, а также ряд социальных и экологических факторов (хроническое напряжение, социально-экономическая незащищенность и др.). Известно, например, что стресс может влиять на скорость распространения бактериальной инфекции.
Клинические проявления пародонтита многообразны и характеризуются тремя ведущими симптомами:
• глубиной зубодесневого кармана;
• степенью резорбции костной ткани;
• развитием подвижности зубов (Иванов В.С., 1989; Григорьян А.С. и др.,
2004).
По течению пародонтит различают: острый, хронический.
Острый пародонтит наблюдается редко и связан с действием острой травмы вследствие повреждения зубодесневого соединения при глубоком продвижении искусственной коронки, попадания пломбировочного материала или мышьяковистой пасты в межзубной промежуток и т.д. Как правило, имеет ме-
сто локализованное поражение тканей пародонта в области одного, двух зубов. Для острого локализованного пародонтита характерны ноющая, иногда сильная пульсирующая боль, которая усиливается во время еды, ощущение подвижности 1-2 зубов. При осмотре выявляют гиперемию, отек десны, может быть видна кровоточащая зернистая ткань, выступающая из-под края десны. Всегда устанавливают связь имеющихся изменений с наличием травматического фактора. Зондирование обнаруживает нарушение зубодесневого соединения, десневой карман различной глубины с серозным или гнойным отделяемым. Определяется подвижность одного или двух зубов. При остром пародонтите при рентгенологическом исследовании изменений костной ткани нет.
Хронический генерализованный пародонтит легкой степени тяжести сопровождается неприятными ощущениями в десне, зудом, кровоточивостью при чистке зубов и откусывании жесткой пищи, иногда появлением неприятного запаха изо рта. Во время осмотра выявляют отек, гиперемию десневого края, увеличение объема десневых сосочков, пародонтальные карманы глубиной 3-3,5 мм, определяемые в межзубных промежутках и редко - с вестибулярной или оральной поверхности зубов. При легкой степени тяжести пародонтита па-родонтальные карманы могут быть лишь у отдельных групп зубов, в области других зубов сохраняется целостность зубодесневого соединения. Подвижность зубов, их смещение отсутствуют, отмечается неудовлетворительная гигиена полости рта. На рентгенограмме определяется I степень деструкции костной ткани межзубных перегородок: отсутствие компактной пластинки, резорбция вершин межзубных перегородок до 1/3 их величины, очаги остеопороза. Общих нарушений нет, клинический анализ крови - без изменений.
Для хронического генерализованного пародонтита средней степени тяжести характерны неприятный запах изо рта, кровоточивость десен во время чистки зубов и при откусывании пищи, иногда появляющаяся болезненность при жевании. При осмотре выявляют выраженное воспаление слизистой оболочки десны: гиперемию с цианозом межзубной, маргинальной и альвеолярной десны. Десневые сосочки неплотно прилежат к поверхности зубов, конфигурация их изменена, они набухшие за счет клеточной инфильтрации. Появляется смещение зубов, увеличиваются промежутки между ними. Зубы становятся подвижными (I-II степень), иногда обнажаются шейки зубов. При зондировании определяется пародонтальный карман до 4-5 мм. На рентгенограмме деструкция межзубных перегородок достигает 1/2 длины корня.
Хронический генерализованный пародонтит тяжелой степени характеризуется появлением боли в деснах, затрудненным жеванием, кровоточивостью десен, подвижностью, веерообразным смещением передних зубов верхней и нижней челюстей. Пациенты из-за боли и резкой кровоточивости отказываются от чистки зубов, что приводит к ухудшению гигиенического состояния полости рта и усилению воспаления.
При осмотре - выраженные воспалительные изменения в тканях пародонта: слизистая оболочка десны гиперемирована, отечна, шейки и даже корни зубов обнажены, отмечается подвижность отдельных зубов II-III степени. Глубина пародонтальных карманов достигает более 5-8 мм. При надавливании на десну появляется гнойное отделяемое. На зубах - обильные отложения зубного налета, над- и поддесневого камня. На рентгенограмме - деструкция костной
ткани III степени, резорбция превышает 2/3 длины корня зуба, иногда костная ткань альвеолы полностью резорбирована.
Пародонтит средней и тяжелой степени тяжести может сопровождаться аб-сцедированием. Обострение хронического пародонтита, как правило, связано со снижением резистентности организма, чаще после перенесенных заболеваний (ОРВИ, пневмонии, на фоне сердечно-сосудистой недостаточности), а также вследствие функциональной перегрузки отдельных зубов. Обострение хронического пародонтита сопровождается появлением сильной пульсирующей постоянной боли, которая усиливается при жевательной нагрузке. Повышается температура тела до 37,5-38 °С, отмечаются недомогание, головная боль. Объективно: слизистая оболочка десны ярко-красного цвета, кровоточит, при пальпации из-под края десны выделяется гной. В области одного или нескольких зубов определяется абсцесс, в анализе крови - лейкоцитоз, повышение СОЭ, увеличенные и болезненные регионарные лимфатические узлы.
Формированию абсцесса способствуют сохранившаяся круговая связка, глубоко расположенные зубные отложения и недостаточный отток гнойного отделяемого. Абсцесс может локализоваться в области верхушки корня, в его средней части и пришеечной области. Иногда абсцесс вскрывается самопроизвольно с образованием свищевого хода вблизи края десны. В области локализации абсцесса выявляют более выраженное воспаление десны, глубокие пародонтальные карманы, гноетечение и подвижность зубов. На рентгенограмме определяют резорбцию кости, проявляющуюся на 15-20-й день от начала первого обострения хронического пародонтита. Резорбция проявляется в виде полуовальной неравномерной деструкции альвеолярной кости. Пародонталь-ные карманы, заполненные серозно-гнойным экссудатом, служат очагами инфекции с выраженной патогенной активностью и могут рассматриваться как источники стрептококковой и стафилококковой сенсибилизации организма. Подтверждением служат высокие титры антистрептолизина-О, положительные пробы на стрептококковый аллерген (Овруцкий Г.Д., 1993).
В стадии ремиссии жалобы отсутствуют, в результате оперативного вмешательства возможны обнажение шеек зубов и появление гиперестезии тканей зуба. Цвет слизистой оболочки десны - бледно-розовый, она плотно прилежит к поверхности зуба, нет пародонтального кармана. Отмечается хорошая гигиена полости рта, папиллярно-маргинально-альвеолярный индекс (PMA) равен нулю, а пародонтальный индекс снижается при отсутствии воспаления и паро-донтального кармана.
7.2. МЕТОДЫ ОБСЛЕДОВАНИЯ ТКАНЕЙ ПАРОДОНТА И ИХ ДИАГНОСТИЧЕСКАЯ ЗНАЧИМОСТЬ. ОДОНТОПАРОДОНТОГРАММА И ЕЕ АНАЛИЗ
Дифференциальная диагностика
Острый локализованный пародонтит необходимо дифференцировать от острого верхушечного периодонтита и обострения хронического верхушечного периодонтита, для которых характерны постоянные ноющие или пульсирую-
щие боли, усиливающиеся от прикосновения к зубу. Выражено ощущение "удлиненного" зуба. Слизистая оболочка в области переходной складки больного зуба отечная, гиперемированная, пальпация болезненная. Зуб имеет кариозную полость, подвижен, перкуссия вызывает болевую реакцию. На рентгенограмме при остром верхушечном периодонтите - околоверхушечные ткани без изменений, при обострении хронического верхушечного периодонтита - разрежение костной ткани в области верхушек корней.
При остром пародонтите боли нарастают постепенно, усиливаются при жевании. Воспалительные изменения в виде гиперемии и отека локализованы по краю десны. При зондировании определяется десневой карман. Длительная травма тканей пародонта краем искусственной коронки, нависающей пломбой, кламмером съемных пластиночных протезов может приводить к развитию хронического локализованного воспаления. Начавшееся воспаление распространяется в глубь тканей пародонта и приводит к резорбции лунки зуба. И.М. Дегтярев (1990) показал, что у больных с ослабленным иммунитетом поражение пародонта наблюдается в короткие сроки. Характерным для хронического локализованного пародонтита являются жалобы на попадание пищи в межзубной промежуток, чувство распирания, неловкости, кровоточивость во время чистки зубов и еде. Чувство распирания часто исчезает после удаления остатков пищи из межзубного промежутка. При осмотре выявляют отек десны, гиперемию, при пальпации десна кровоточит, определяется десневой карман, небольшая подвижность одного или двух зубов, на зубах - над- и поддесневые зубные отложения, которые могут быть и на зубах-антагонистах из-за ограничения жевания. На рентгенограмме обнаруживают резорбцию межзубных перегородок, по мере прогрессирования процесса деструкции выявляется убыль костной ткани, образование костного кармана. Иногда наблюдается полная резорбция или асимметричная резорбция лунки зуба.
Хронический локализованный пародонтит дифференцируют от хронического папиллита и хронического фиброзного пульпита. Хронический папиллит имеет сходные симптомы с локализованным пародонтитом: попадание пищи в межзубной промежуток, чувство распирания, боль при приеме пищи. Для локализованного пародонтита характерны жалобы на подвижность одного или двух зубов и периодические обострения процесса. При папиллите обнаруживаются умеренная отечность, гиперемия либо цианоз межзубного десневого сосочка. Десневой сосочек инфильтрирован, эпителиальный покров истончен, иногда эрозирован или изъязвлен. Зуб устойчив, перкуссия вызывает неприятные ощущения, от холодового раздражителя появляется боль. На рентгенограмме при хроническом папиллите - остеопороз вершин межзубных перегородок, резорбции костной ткани нет. При локализованном пародонтите в области одного, двух зубов десневой край гиперемированный, пастозный, изменения могут распространяться и на слизистую оболочку альвеолярного гребня. При зондировании определяются десневые и костные карманы, над- и поддесневые зубные отложения. При перкуссии, чаще горизонтальной, - боль, отмечается периодически появляющаяся подвижность одного, двух зубов, возможно их смещение. На рентгенограмме - деструкция альвеолярной кости в области одного или двух зубов, распространяющаяся вдоль корня.
Для хронического фиброзного пульпита характерна боль при приеме пищи, перепадах температуры. В анамнезе отмечают приступы самопроизвольных болей, характерных для острого пульпита. Слизистая оболочка десны в области зуба не изменена, пораженный зуб имеет кариозную полость с большим количеством размягченного дентина, полость зуба может быть вскрытой, пульпа - красного цвета. На рентгенограмме при хроническом фиброзном пульпите изменения костной ткани нет, иногда может определяться разрежение в околоверхушечной области.
Хронический пародонтит легкой степени следует дифференцировать от хронического катарального гингивита. В отличие от гингивита при пародонтите нарушено зубодесневое соединение, имеется десневой карман, рентгенологически определяется изменение костной ткани.
Хронический пародонтит активного течения следует отличать от пародонтоза. Хронический пародонтит характеризуют наличие воспаления десны, пародонтальных карманов, воспалительная деструкция вершин межзубных перегородок.
В стадии ремиссии пародонтит имеет много общего с пародонтозом: отсутствие воспаления, пародонтальных карманов, плотное прилегание десны к зубу, обнажение корней зубов и гиперестезия. В этом случае дифференциальную диагностику проводят на основании анамнеза и динамики изменений костной ткани по рентгенограммам. При пародонтозе десна имеет бледный цвет, плотно прилежит к поверхности зуба, отсутствует кровоточивость, нет пародонталь-ных карманов, рецессия десны по-разному выражена на протяжении зубного ряда, отмечается разный уровень обнажения шеек и корней зубов. На рентгенограмме - снижение высоты межзубных перегородок по горизонтальному типу без очагов остеопороза.
При пародонтите в стадии ремиссии (в результате анализа рентгенограмм до лечения и спустя 1-2 года после него) отмечают отсутствие очагового остео-пороза и прогрессирования резорбции межальвеолярных перегородок, четко прослеживается уплотнение костной ткани.
Хронический пародонтит в стадии обострения при наличии абсцесса следует дифференцировать от периостита, при котором можно установить связь с разрушенным зубом.
В дифференциальной диагностике для уточнения состояния пародонта применяют данные дополнительных и специальных методов исследования. К дополнительным методам относят широко используемое в практике стоматолога применение клинических индексов, которые подробно рассматриваются в терапевтическом разделе. Существенное значение имеют данные специальных методов исследования, такие, как рентгенологические, функциональные и лабораторные методы диагностики.
Графическая регистрация результатов исследования
Для графического описания результатов осмотра и инструментального исследования пародонта, схематического отображения основных клинических характеристик, их параметров применяют пародонтограмму.
Пародонтограмма - упрощенная графическая форма регистрации клинических параметров, полученных в ходе инструментального исследования паро-донта и зубных рядов (рис. 7-3).
Пародонтограмма не является методом исследования, она дает возможность клиницисту в наглядной форме объединить результаты основных методов исследования пародонта и зубного ряда, составить представление о характере патологических изменений в динамике наблюдения, их распространенности и интенсивности проявления некоторых клинических симптомов болезни.
Способами получения клинической информации, которые применяет врач для оформления пародонтограммы, остаются зондирование и определение патологической подвижности зуба.
Они позволяют получить следующие клинические показатели:
• уровень десневого края по отношению к клинической коронке зуба;
• размер обнажения поверхности корня;
• глубину клинического кармана;
• класс фуркационного дефекта;
• степень патологической подвижности зуба.
По результатам оценки этих показателей и анализу рентгенологической картины пародонта в области отдельных зубов можно получить графическое изображение предполагаемого профиля альвеолярного гребня и состояния межкорневой кости в области разделения корней зубов. Данные о подвижности отдельных зубов необходимы для определения прогноза их сохранения в полости рта.
Главным достоинством пародонтограммы является то, что основные клинические характеристики пародонтального статуса даны не в словесных описаниях, а представлены коротко, наглядно, на одном листе, в легко прочитываемой схеме. Пародонтограмма имеет существенные недостатки, обусловленные ее схематичной формой, которая может ввести в заблуждение. Для того чтобы исключить вероятность ошибки при внесении в пародонтограмму клинической информации или при чтении этой информации, необходимо придерживаться
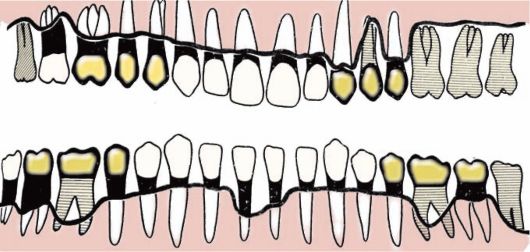
Рис. 7-3. Примеры заполнения пародонтограммы
строгой последовательности при регистрации каждого клинического параметра и применять единую систему условных обозначений.
На бланке, который используют для внесения результатов осмотра паро-донта, даны условные изображения зубов с вестибулярной и оральной поверхности, каждая из сторон имеет маркировку, указывающую на принадлежность зуба к челюсти и осматриваемой поверхности (верхняя или нижняя челюсти, вестибулярная или оральная поверхности).
Схематическое изображение зубов на бланке пародонтограммы дано единообразно и без учета возможных индивидуальных особенностей, характерных для каждого человека. Количество корней зубов, их пространственное расположение представлены в виде обобщенного "идеального" образа и могут не соответствовать истинному их количеству или взаимному расположению у пациента. Изображения корней зубов размещены на горизонтальной линейке, "нулевой" уровень этой линейки соответствует анатомической шейке зуба - цементоэма-левой границе. Цена деления горизонтальной линейки может быть различной (1 или 2 мм), но при внесении результатов измерений врач должен строго определить масштаб, в котором будут выполнены его записи. Необходимо помнить, что линия цементоэмалевой границы не горизонтальная, поэтому первая "нулевая" отметка будет соответствовать одному из двух вариантов: цементоэмалевая граница на вестибулярной (оральной) поверхности или на боковых поверхностях зубов. Эти два варианта предполагают два горизонтальных уровня, которые могут быть приняты за "нулевую" отметку. Если врач не учитывает топографию цементоэмалевой границы, то такая невнимательность может внести в записи ошибку, которая будет искажать измерения в диапазоне значений от 1 до 2 мм.
В настоящее время внедряются компьютерные технологии диагностики в пародонтологии, например Florida PROBE, в систему которого входят: оптическое кодирующее устройство, зондирующее устройство, компьютерный интерфейс и программа.
В клинике ортопедической стоматологии В.Ю. Курляндский предложил детализированную статистическую схему оценки жевательной эффективности, которая получила название одонтопародонтограммы.
Одонтопародонтограмма представляет собой схему-чертеж, в которую заносят данные о каждом зубе и его опорном аппарате. Данные представлены в виде условных обозначений, полученных в результате клинических обследований, рентгенологических исследований и гнатодинамометрии.
К ним относятся следующие обозначения:
• N - без патологических изменений;
• 0 - зуб отсутствует;
• 1/4 - атрофия первой степени;
• 1/2 - атрофия второй степени;
• 3/4 - атрофия третьей степени.
Атрофию более 3/4 относят к четвертой степени, при которой зуб удерживается мягкими тканями и подлежит удалению (рис. 7-4).
Выносливость опорных тканей пародонта обозначают условными коэффициентами, составленными на основании пропорциональных соотношений выносливости зубов к давлению у людей, не имеющих болезней пародонта. Последнее определяют путем гнатодинамометрии отдельных групп зубов.
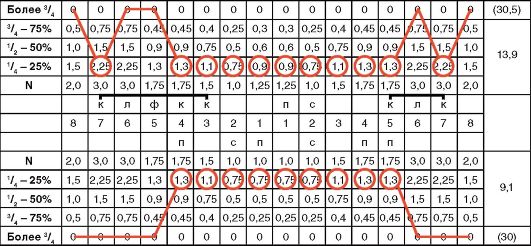
Рис. 7-4. Одонтопародонтограмма по В.Ю. Курляндскому
В зависимости от степени атрофии и степени подвижности зубов уменьшается соответственно коэффициент выносливости опорных тканей к нагрузкам, возникающим во время обработки пищи.
Каждый зуб имеет резервные силы, неизрасходованные при дроблении пищи. Эти силы приблизительно равны половине возможной нагрузки, которую может вынести пародонт в норме.
Эти силы изменяются в зависимости от степени поражения опорных тканей пародонта.
В норме коэффициент выносливости шестого зуба составляет 3, а его резервная сила равна 1,5 ед. При увеличении степени атрофии резервная сила уменьшается. Так, при атрофии лунок I степени резервные силы шестого зуба равны 0,75 ед., при II степени - 0, а при III степени наступает функциональная недостаточность.
Схема-чертеж будущей одонтопародонтограммы состоит из трех рядов клеток, расположенных параллельно друг над другом.
Посредине чертежа располагается ряд клеток с обозначением зубной формулы, над и под этим рядом расположены клетки, в которые заносятся данные о состоянии зубов и костной ткани пародонта (норма, степень атрофии, отсутствие зубов). Затем идет ряд клеток, в которых выступают данные остаточной силы опорных тканей, выраженных в условных коэффициентах.
После заполнения схемы-чертежа условными обозначениями производят сложение коэффициентов верхней и нижней челюсти, и полученная схема выносится на правую половину одонтопародонтограммы. На основании суммарных данных определяют силовые соотношения между зубными рядами челюстей.
В приведенной одонтопародонтограмме силовое соотношение между челюстями равно 25,2÷21,7, что свидетельствует о силовом превалировании зубного ряда верхней челюсти над зубным рядом нижней челюсти.
Данные силовых соотношений отдельных групп зубов передних и жевательных обеих челюстей записывают против каждой группы зубов над и под схемой
одонтопародонтограммы. Эти данные дают возможность установить силовое превалирование одноименных групп зубов и локализацию травматических узлов.
В приведенной одонтопародонтограмме силовое соотношение между передними зубами составляет 6,6÷4,6, что указывает на силовое превалирование передних зубов верхней челюсти над зубами нижней челюсти. Вследствие несоответствия силовых соотношений возникают травматическая окклюзия и болезненность во время откусывания пищи. Такая же картина отмечается и в области группы жевательных зубов. Она наиболее выражена в области жевательных зубов с правой стороны челюсти, где соотношение сил равно 9,3-5-6,8. Такое силовое превалирование между зубами также ведет к развитию травматической окклюзии. При определении силовых соотношений между зубами следует помнить, что они могут меняться вследствие компенсаторных приспособлений зубочелюстной системы во время обработки пищи. Последнее зависит от состояния и расположения зубов в челюсти. Так, при отсутствии жевательных зубов больной вынужден пережевывать пищу передними зубами, а при болезненности в области передних зубов - откусывать пищу премолярами, если они имеются в челюсти. В зависимости от этого силовые соотношения могут меняться в благоприятную сторону для пораженных тканей пародонта.
Данные одонтопародонтограммы свидетельствуют о необходимости выравнивания силовых соотношений между отдельными группами зубов и зубных рядов в целом путем ортопедических вмешательств. Кроме того, одонтопаро-донтограмма дает возможность:
• определить протяженность шинирующего приспособления;
• установить количество опорных зубов для мостовидного и кламмеров для съемного протезов.
Одонтопародонтограмма среди описанных выше статических схем наименее статична, хотя и не лишена присущих всем схемам недостатков. Они состоят в использовании однажды установленных и произвольно округленных коэффициентов для оценки динамических процессов, обусловливающих выносливость пародонта к жевательному давлению при различных функциональных состояниях. Может быть поэтому описанные методы называют статическими, хотя они и возникли на основе гнатодинамометрических, т.е. по своей сущности функциональных, исследований.
Описанные выше статические методы определения эффективности жевания или, точнее, сопротивляемости пародонта давлению при жевании позволяют судить о функциональном состоянии жевательного аппарата на основании простого арифметического сложения результатов полученных исследований каждого отдельного зуба (гнатодинамометрических), рентгенологического или клинического. Однако выведенные таким образом индексы слишком отдаленно характеризуют функциональные возможности жевательной системы. В отдельных случаях жевательная функция может резко нарушиться при потере нескольких зубов и, наоборот, сохраняется в пределах нормы при отсутствии более значительного количества зубов. Следовательно, высокая степень приспособляемости жевательной системы, сложность взаимодействия ее отдельных элементов, а также результативная функция, состоящая в механической и химической обработке пищи, - все эти процессы практически недоступны для статического метода.
Дополнительные методы исследования при заболеваниях пародонта
Рентгенологическое исследование
В норме у взрослых людей вершины межзубных перегородок в области резцов и клыков имеют форму конуса; в области премоляров и моляров - усеченной пирамиды. У пациентов с интактным пародонтом четко прослеживается непрерывная замыкающая компактная пластина на вершине и по боковым поверхностям межзубных перегородок, более интенсивно выраженная на нижней челюсти, чем на верхней. Рисунок кости обусловлен костными балками в губчатом веществе и кортикальном слое, между которыми располагается костный мозг.
Общая характеристика и описание
Рентгенологический метод имеет ведущее значение среди дополнительных методов исследования при заболеваниях пародонта. Метод позволяет определить наличие, характер, степень и распространенность патологических изменений в костной ткани челюстей, провести дифференциальную диагностику болезней пародонта. Для диагностики изменений пародонта оценивают внутри-ротовые контактные и интерпроксимальные рентгенограммы; внеротовые - панорамные рентгенограммы и ортопантомограмму, а также проводят трехмерное томографическое исследование, радиовизиографию и компьютерную томографию челюстей.
Контактная внутриротовая рентгенограмма позволяет получить изображение 3-4 зубов на всем их протяжении и альвеолярной кости области этих зубов. Чтобы получить полную информацию о структуре альвеолярной кости у пациента с заболеваниями пародонта необходимо сделать внутриротовые контактные рентгенограммы в области всех зубов верхней и нижней челюсти. При полных зубных рядах получается 6-12 внутриротовых контактных рентгенограмм (рис. 7-5, а, б).
Объектом внутриротовой интерпроксимальной рентгенографии становятся межзубные промежутки с их образованиями: контактные поверхности зубов, альвеолярных отростков верхней челюсти и альвеолярной части нижней челюсти, а также межзубные перегородки.
Применение интерпроксимальных рентгенограмм ограничено, так как в зону снимка не попадают верхушки корней. Однако высокое качество снимка обеспечивает эффективность диагностики начальных проявлений пародонтита.
Более полную информацию о состоянии костной ткани челюстей дают панорамная рентгенография и ортопантомография.
Панорамная рентгенография относится к внеротовым и требует наличия специального аппарата. Она дает увеличенное изображение челюсти, включая ее тело, с увеличением изображения в 1,5-2 раза и хорошо отображает структуру костной ткани. Используется для оценки структур зубочелюстной системы. Недостатками являются нечеткое изображение зоны моляров и невозможность получения изображения соотношения челюстей в состоянии окклюзии.
Ортопантомография - самый распространенный вид рентгенографии в пародонтологии (см. рис. 7-5, б). Относится к внеротовым и также требует специального рентгеновского аппарата. При ортопантомографии на одном снимке получают изображение обеих челюстей в состоянии окклюзии, тела челюсти,
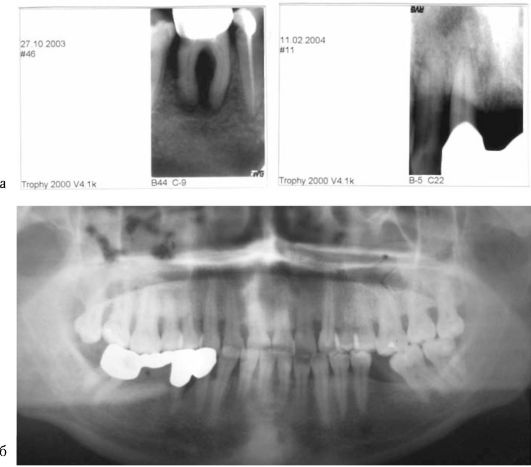
Рис. 7-5. Рентгенологические методы исследования пародонта: а - радиовизиограммы зубов 4.6, 1.1; б - ортопантомограмма
зубных рядов, полости носа, верхнечелюстных синусов. Ортопантомограмма дает полную информацию о состоянии губчатого вещества костной ткани и четко отображает изменения альвеолярной кости при заболеваниях пародонта. Однако степень увеличения изображения на ортопантомограмме неодинакова в центральных и боковых отделах челюстей. По вертикали объекты увеличиваются меньше, чем по горизонтали. Также в центральных отделах челюстей изображение зубов и окружающих костных структур может быть недостаточно четким.
Трехмерная компьютерная томография - это современное рентгенологическое исследование, при котором изображение получают с помощью ограниченного конического луча компьютерного рентгеновского томографа.
Конический луч дает детализированное изображение высокого разрешения объекта диаметром 40 мм и высотой 30 мм в трехмерном виде - осевом, корон-ковом и сагиттальном. Для получения всесторонней диагностической информации возможны послойные срезы под любым углом. Метод чаще используют при установке имплантатов, при заболевании височно-нижнечелюстного сустава, ретенции зубов, для оценки деструкции костной ткани, а также при эндо-донтическом лечении.
К основным рентгенологическим признакам генерализованного пародон-тита относятся: различная степень деструкции кортикального слоя, резорбция межальвеолярных перегородок, остеопороз губчатого вещества альвеолярной кости, расширение периодонтальной щели. Эти проявления патологического процесса при различном течении болезни неодинаковы.
Рентгенологически при хроническом пародонтите легкой степени отмечают резорбцию межальвеолярных перегородок до 1/4 длины корня зуба, отсутствие компактной пластинки на вершине альвеолы и прилегающих боковых отделах.
При пародонтите средней тяжести на рентгенограмме отчетливо выражена резорбция альвеолярной кости до 1/2 длины корня, резорбция идет по вертикальному, горизонтальному и смешанному типу атрофии; происходит увеличение петлистости губчатой кости.
При пародонтите тяжелой степени на рентгенограмме определяют резорбцию альвеолы на 3/4 длины корня и более.
Следует отметить, что панорамная рентгенография и ортопантомография позволяют составить обзорные представления об уровне деструктивных процессов. С помощью внутриротовой рентгенографии удается получить более точные данные о структуре костной ткани и более детально определить протекающие в ней процессы с определением плотности кости ткани - рентгено-денситометрия.
В стоматологической практике существует большое число разнообразных методов оценки состояния гемодинамики челюстно-лицевой области, а также другие дополнительные методы исследования для оценки состояния пародон-та и в целом зубочелюстной системы при заболеваниях пародонта: реография, реопародонтография, ультразвуковая и лазерная допплерография, контрастная вазография, витальная биомикроскопия, периотестометрия (исследование демпфирующей особенности пародонта опорных зубов), гнатодинамометрия (измерение силы, развиваемой жевательной мускулатурой) и т.д.
Функциональные методы исследования
Реопародонтография - метод исследования функции кровообращения, основанный на регистрации изменений сопротивления живых тканей проходящему через них электрическому току высокой частоты. Реопародонто-графия позволяет оценить как состояние сосудистой стенки - эластичность, тонус, степень повреждения, органические и функциональные изменения, так и кровообращение тканей пародонта. Для реопародонтографии используют двухканальный четырехэлектродный реоплетизмограф (РПГ-202) и четырех-канальный реоплетизмограф.
Для оценки функционального состояния сосудов пародонта записывают рео-грамму пальца кисти и измеряют артериальное давление. Сравнение результатов дает представление о тонусе и эластичности сосудов пародонта. При анализе рео-пародонтограммы учитывают в первую очередь форму кривой (острая, круглая и др.), затем инцизуру и выраженные дополнительные волны. Реографический индекс (РИ) вычисляют путем деления амплитуды реографической волны в миллиметрах на высоту стандартного калибровочного сигнала РИ (частные амплитуды
от деления реографической волны на калибровочный сигнал). Среднее значение реографического индекса у здоровых людей колеблется от 0,21 до 0,23 Ом, при воспалении в пародонте значение РИ уменьшается.
Фотоплетизмография - метод исследования кровенаполнения и кровообращения тканей пародонта, основанный на регистрации пульсовых колебаний и изменения оптической плотности тканей, их светоотражения при прохождении через них светового потока. Исследование проводится бесконтактным способом с помощью фотоплетизмографа типа ФП-1. Фотоплетизмо-грамма и ее анализ не отличаются от таковых реограммы.
Полярография - метод исследования для определения состояния окислительно-восстановительных процессов и выраженности гипоксии в паро-донте. При этом определяют содержание кислорода (рО2) в тканях пародонта в норме и при патологии. Метод основан на восстановлении кислорода на поляризующемся платиновом электроде (катод, введенный в ткань десны). Величина тока при постоянном напряжении прямо пропорциональна концентрации кислорода в тканях. Парциальное давление кислорода определяют с помощью полярографа БИАН, в норме рО2 = 40,2 - 51,2. При заболеваниях пародонта эти показатели снижаются, так как ткани теряют способность утилизировать кислород, и интенсивность окислительно-восстановительных процессов в па-родонте значительно снижается.
Эхоостеометрия - метод исследования плотности костной ткани. Метод основан на изменении звукопроводимости костной ткани, зависящей от ее плотности. При этом регистрируют время (микросекунды) прохождения ультразвукового импульса по кости нижней челюсти, так как ее тело имеет достаточную длину для размещения датчиков. С развитием остеопороза показатели эхоостеометрии снижаются.
Гнатодинамометрия измеряет силу давления на зубы-антагонисты при максимальном произвольном сжатии челюстей, которая зависит от плотности и упругости челюстной кости. Максимальная сила окклюзии колеблется в больших пределах (34-68 кг). Гнатодинамометрию, как и остеометрию, используют для оценки эффективности лечения заболеваний пародонта. Улучшение регионарного кровообращения, кислородного обеспечения и метаболизма приводит к повышению плотности костной ткани и устойчивости зубов, а значит, к повышению силы окклюзии при функциональной нагрузке.
Биомикроскопия десны позволяет оценить ангиоархитектонику и функциональное состояние сосудов, поток крови в них. Исследуют три зоны - дес-невой край, прикрепленную десну и переходную складку при увеличении в 100-200 раз. В норме во всех зонах отсутствует извитость капилляров. Ток крови непрерывный и пульсирует в артериях и венах. В 3-й зоне имеются плазменные капилляры, в которых находится только плазма крови и нет эритроцитов. Диаметр сосудов у пожилых лиц гораздо меньше, чем у молодых, поэтому кровоснабжение десны у них снижено.
Определение подвижности зубов (пародонтометрия)
Подвижность зубов определяют с помощью пинцета или зонда, приложив к зубу незначительное усилие в вестибулярном, оральном, медиальном, дис-
тальном и вертикальном направлениях. Степень подвижности зубов связана с тяжестью и глубиной разрушения связочного аппарата зуба и характером течения воспалительного процесса в пародонте. Наиболее выражена подвижность зубов при вертикальной форме резорбции альвеолярной кости и обострении воспалительного процесса. Подвижность характеризуется направлением и степенью отклонения зуба от нормального положения.
На практике следует различать четыре степени подвижности:
• I степень - подвижность в каком-либо одном направлении - вестибулярном, оральном, медиальном или дистальном;
• II степень - в вестибулооральном или медиодистальном;
• III степень - одновременно в вестибулооральном и медиодистальном направлениях;
• IV степень - во всех направлениях, включая вертикальное.
Данные о подвижности зуба заносят в одонтопародонтограмму и определяют степень функциональной недостаточности пародонта. С научной целью применяют специальные приборы, позволяющие определять подвижность с точностью до сотых. С этой же целью может быть применен периотест.
Для сравнительного анализа данных о функциональных возможностях опорного аппарата зубов достаточно эффективно совместно с одонтопародон-тограммой использовать периотестметрию.
Периотестметрия - это метод опосредованной оценки состояния опорных тканей зуба, т.е. функциональных возможностей пародонта, проводится с помощью прибора "Периотест 3218". Данный прибор соответствует требованиям норм EN 60601-1 и EN 60601-1-2 и отмечен знаком СЕ в соответствии с руководящим документом 93/42/EWG от 14 июня 1993 г. по медицинским изделиям.
"Периотест" вычисляет способность тканей пародонта вернуть зуб в исходное положение после действия на него определенной внешней нагрузки (функциональной или патологической).
Физический принцип работы прибора состоит в преобразовании электрического импульса в механический.
Исследуемый зуб перкутируется бойком наконечника через равные промежутки времени (250 мс) с усилием, являющимся атравматичным как для твердых тканей зуба, так и для тканей пародонта. Перкутирование проводится на уровне между режущей поверхностью зуба и его экватором, при исследовании постоянных зубов на различной стадии прорезывания и формирования их корневой части. Микропроцессор прибора регистрирует характеристики взаимодействия бойка с зубом, рассчитывает средний показатель за 16 ударов, контролирует правильность полученных результатов, которые после каждой серии ударов отображаются в виде индекса.
Таким образом, данные исследования помогают в решении вопросов, связанных с возможностью использования исследуемого зуба в целях протезирования, в выборе конструкции протеза, а при динамическом наблюдении позволяют оценить результаты лечения и правильность проведенных ортопедических мероприятий.
Учитывается среднее арифметическое из 3 измерений с интервалом 1015 с.
Проведя комплексные исследования функциональных возможностей зубов после удаления под- и наддесневых зубных отложений с использованием рентгеновских снимков, изучением одонтопародонтограмм, вычислением подвижности зубов, определением глубины пародонтальных карманов и проведением периотестметрических исследований можно определить тяжесть пародонтита.
7.3. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПЕРВИЧНОЙ И ВТОРИЧНОЙ ТРАВМАТИЧЕСКОЙ ОККЛЮЗИИ. ОПРЕДЕЛЕНИЕ ПОДВИЖНОСТИ ЗУБОВ (ПАРОДОНТОМЕТРИЯ)
Травматическая окклюзия. Дифференциальная диагностика первичной и вторичной травматической окклюзии. Функциональная недостаточность пародонта
Одним из этиологических факторов заболеваний пародонта является функциональная перегрузка зубов или травматическая окклюзия. Впервые на нее обратил внимание J. Arkovy (1894), пытаясь объяснить развитие альвеолярной пиореи. Он полагал, что причиной этого заболевания следует считать аномалии положения зубов, создающие условия для чрезмерного давления на отдельные зубы при движениях нижней челюсти. Несколько позднее М. Karolyi (1902) выразил эту мысль в виде общего положения, заявив, что всякое нарушение артикуляции вызывает перегрузку зубов с нарушением кровообращения в пе-риодонте, разрушением краевого пародонта и развитием дистрофических процессов. Ему же принадлежит утверждение, что одной из причин заболеваний пародонта служит функциональная перегрузка зубов при бруксизме - ночном скрежетании зубами. В специальной литературе это состояние известно также под названием "эффект Кароли".
Для обозначения функциональной перегрузки пародонта зубов применяется термин "травматическая окклюзия" (Гаврилов Е.И., 1961, 1969; Калам-каров Х.А., 1963; Stephens R., 1964; Sorrin S., 1965). Впервые употребивший этот термин Р. Stillmann (1917) понимал окклюзию, как "условие, при котором повреждение пародонта является результатом удара зубов при смыкании челюстей". Многие авторы полностью приняли это определение, хотя J. Prinz (1930) считает его не совсем удачным, поскольку причиной служит смыкание зубов, т.е. сама окклюзия, а результатом - травма периодонта. Он рекомендует обозначать это состояние термином "окклюзионный травматизм". Однако А. Merrit (1934) считал возможным применять последний термин только для различных типов тканевой травмы, например травмы десны, перицемента или пульпы. Другие авторы термин "окклюзионный травматизм" применяют при описании деструктивных повреждений, которые возникают при действии на зубы нефункциональной нагрузки.
В настоящее время наиболее распространены термины "травматическая окклюзия" и "функциональная перегрузка". Первый термин чаще употребляется в литературе на английском языке, второй - на немецком и русском. Оба они являются синонимами. Кроме того, исходя из анализа причинно-следственных взаимоотношений и клинического течения болезни, полезно различать первичную и вторичную, компенсированную и декомпенсированную функциональ-
ную перегрузку или травматическую окклюзию. Поэтому Е.И. Гаврилов (1961) предложил под патологической окклюзией понимать такое смыкание зубных рядов, которое влечет за собой нарушение формы и функции зубочелюстной системы. Патологическая окклюзия, по его мнению, проявляется в виде аномалий прикуса, нарушения окклюзионной поверхности зубных рядов и движений нижней челюсти, связанных с этим повышенной стираемости, травмы зубами краевого пародонта, функциональной перегрузки и др. Он подчеркивал, что травматическая окклюзия является одной из форм патологического смыкания зубов и охватывает меньший круг явлений, чем понятие "патологическая окклюзия".
Не при всякой функциональной перегрузке возможна травма пародонта. В его тканях может возникнуть функциональное напряжение, превышающее физиологическое, которое в известных пределах будет компенсироваться соответствующими тканевыми и сосудистыми реакциями пародонта. Это так называемая компенсированная функциональная перегрузка. Рано или поздно при постоянно существующей или возрастающей функциональной перегрузке возможности сосудистой системы, поддерживающей соответствующий уровень обмена веществ в тканях, исчерпываются, и наступает декомпенсация.
У одних больных функциональная перегрузка компенсируется продолжительное время, а у других очень быстро наступает стадия декомпенсации. В связи с этим следует раскрыть содержание еще одного понятия, широко применяемого в специальной литературе, "резервные силы" или "запас прочности пародонта" (Астахов Н.А., 1938).
Резервные силы пародонта Гаврилов Е.И. (1966) определяет как способность его приспосабливаться к изменению функционального напряжения. Такая трактовка вытекает из биологического представления о взаимообусловленности формы и функции и явлений компенсации, определяемых суммой факторов: общим состоянием организма, состоянием пародонта зубов, психосоматическими факторами и др.
Резервные силы зависят от многих факторов: формы и числа корней, расположения зубов в зубном ряду, характере прикуса, возраста, перенесенных общих и местных заболеваний. Нет оснований отрицать и наследственный фактор в способности пародонта приспосабливаться к изменившейся функциональной нагрузке. При этом Н. Muhlemann и соавт. (1957) полагают, что взаимодействие между местными факторами и устойчивостью организма в сочетании с биологическими свойствами пародонтальных тканей может быть более важным, чем площадь периодонта зубов.
Девитализированные зубы, по мнению Б. Боянова и Ч. Ликова (1967), способны вынести значительно меньшую нагрузку, чем живые, и, кроме того, могут давать обострения при увеличении функциональной нагрузки на них даже при отсутствии отрицательных рентгенологических и клинических данных о патологии в периапикальных тканях.
С возрастом резервные силы уменьшаются. С этой точки зрения уплощение жевательной поверхности зубов за счет стирания бугорков является благоприятным фактором, поскольку делает жевательные движения нижней челюсти плавными и снимает действие вредных для зубов боковых нагрузок.
Ранняя потеря зубов, плохой уход за полостью рта, нарушение артикуляции, неправильно сконструированные протезы, как считал Н.А. Астахов (1938), отражаются на состоянии резервных сил пародонта, уменьшая их.
Когда резервные силы пародонта оказываются не в состоянии компенсировать хроническую перегрузку зубов, жевательное давление, по мнению Е.И. Гав-рилова, из фактора, стимулирующего обменные процессы, превращается в свою противоположность, вызывая в пародонте явления дистрофии.
Первая классификация различных видов травматической окклюзии была предложена Н. Вох (1928). Он различал первичную окклюзионную травму, когда при интактном пародонте имеется повышенная окклюзионная нагрузка, и вторичную окклюзионную травму, при которой нормальная окклюзионная нагрузка падает на ослабленный пародонт. Случай же, когда повышенная ок-клюзионная нагрузка падает на ослабленный пародонт, Н. Вох называл комбинированной окклюзионной травмой. Наряду с этим Н. Muhlemann (1956) предложил различать травматогенную окклюзионную ситуацию, вызываемую необычной окклюзионной нагрузкой, и окклюзионную травму, т.е. повреждение пародонтальной ткани.
Е.И. Гаврилов (1961) также придерживается деления травматической окклюзии на первичную и вторичную. Первичная травматическая окклюзия может наблюдаться при частичной потере зубов, блокировании взаимно переместившихся зубов при движениях нижней челюсти, неправильном конструировании протезов, аномалиях смыкания зубов и зубных рядов и др.
Длительно существующая перегрузка зубов ведет к дистрофии пародонта, клинически проявляющейся в виде патологической подвижности зубов, атрофии лунки, обнажении шейки зуба и вторичному перемещению зубов. Комплекс этих симптомов называется первичным травматическим синдромом.
Ведущую роль в механизме развития дистрофических изменений пародон-та при травматической окклюзии отводят нарушениям кровообращения. Такие изменения возникают при выраженных колебаниях функциональной нагрузки. Изменение сосудов с возрастом или при различных инфекционных и эндокринных заболеваниях также ведет к нарушению амортизирующей и трофической функции пародонта.
Вторичный травматический синдром возникает, например, при пародонтозе. В этом случае деструкция тканей пародонта препятствует нормальному выполнению функций.
Обычная жевательная нагрузка становится травмирующей для пародонта, усугубляя и без того имеющееся нарушение его обменных процессов. Травматическая окклюзия при генерализованных заболеваниях пародонта носит вторичный характер, поскольку дистрофия пародонта в этом случае первична, а функциональная перегрузка является ее следствием, т.е. вторична.
Комбинированная травматическая окклюзия возникает в тех случаях, когда на ослабленный пародонт падает дополнительная функциональная нагрузка, которая может быть обусловлена неправильным протезированием, удалением зубов и др.
Существует мнение, что травматическая окклюзия в виде травматического синдрома включается в клиническую картину очаговых и разлитых пародонти-тов, пародонтоза. Иная точка зрения согласуется с международной классифи-
кацией болезней, т.е. травматическая окклюзия может быть самостоятельной нозологической формой у пациентов, страдающих заболеваниями пародонта. В одних случаях травматическая окклюзия как первичный фактор наслаивается на очаговые или системные заболевания пародонта, а в других - является патогенетически с ними связанной. В обоих случаях речь идет о комбинированной травматической окклюзии. Травматический же синдром характерен прежде всего для декомпенсированной стадии первичной травматической окклюзии. При системных заболеваниях пародонта травматическая окклюзия усугубляет тяжесть заболевания в связи с тем, что на клиническую картину очаговых и разлитых пародонтитов и пародонтоза может наслаиваться первичный травматический синдром.
Травматическая окклюзия при заболеваниях пародонта другой этиологии служит одним из симптомов заболевания, возникает вторично, первична же дистрофия пародонта, сопровождающая некоторые формы заболевания. По этой причине травматическая окклюзия при поражении опорного аппарата зубов нередко обозначается вторичным травматическим синдромом.
При изучении патогенеза травматической окклюзии следует иметь в виду еще одно обстоятельство. Признаки заболевания пародонта у пациентов с аномальными соотношениями зубных рядов, частичной потерей зубов или ошибками протезирования выявляют не всегда. У этих пациентов чаще отмечают повышенную стираемость твердых тканей зубов. Особенно это характерно для пациентов, страдающих парафункциями жевательных мышц. В то же время, как показали исследования Х.А. Каламкарова (1995), снижение толерантности тканей пародонта при заболеваниях сердечно-сосудистой, эндокринной и центральной нервной систем, желудочно-кишечного тракта, коллагенозах, авитаминозах играет роль пускового механизма, способствуя более выраженному проявлению прежде скрытого патологического процесса или усугубляя его течение. Кроме того, касаясь механизма развития травматической окклюзии, следует подчеркнуть, что величина окклюзионной нагрузки зависит от силы сокращения жевательных мышц, которая регулируется прежде всего рефлек-торно.
Эти данные свидетельствуют о том, что для развития болезней пародонта при травматической окклюзии необходимы особые условия - снижение резистентности тканей пародонта к функциональной перегрузке (рис. 7-6).
Таким образом, современные исследования этиологии и патогенеза травматической окклюзии позволяют систематизировать их в 3 основные группы.
А. Факторы, вызывающие первичную травматическую окклюзию:
- аномалии соотношения зубных рядов, формы зубных дуг, размеров и положения отдельных зубов;
- частичная потеря зубов;
- деформации зубных рядов;
- повышенная стираемость твердых тканей зубов;
- парафункции жевательных и мимических мышц;
- ошибки ортопедического лечения;
- ошибки ортодонтического лечения;
- вредные привычки (постукивание передними зубами, обкусывание карандашей, держание в зубах курительной трубки, откусывание ниток и др.).
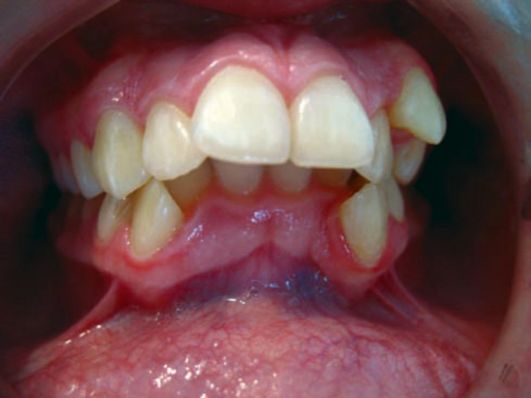
Рис. 7-6. Глубокая резцовая окклюзия
Б. Факторы, способствующие развитию вторичной травматической окклюзии:
- системные заболевания тканей пародонта;
- гормональные нарушения, нервные и соматические болезни;
- воспалительные заболевания челюстно-лицевой области.
В. Факторы, вызывающие комбинированную травматическую окклюзию (обусловлены сочетанным воздействием на ткани пародонта первичной и вторичной травматических окклюзий).
Многочисленность этиологических факторов, вызывающих травматическую окклюзию, а также сходство клинических симптомов, отражающих степень развития деструктивных изменений пародонта у людей разного возраста, вызывают необходимость изучения патогенетических механизмов этого патологического состояния.
Изучение особенностей биомеханики пародонта при нарушении окклюзии позволило прийти к заключению, что опорные ткани зубов подвержены воздействию прерывистых сил, которые возникают при сокращении жевательной мусулатуры, мышц щек, губ, языка, за счет преждевременных окклюзионных контактов, вызывающих перегрузку пародонта раскачивающего характера. Это позволило обосновать необходимость дифференцирования двух типов травматической окклюзии - раскачивающего и ортодонтического.
Травматическую окклюзию раскачивающего типа вызывают силы, действующие на зубы попеременно в щечно-язычном или мезиодистальном направлении. При этом в пародонте возникают зоны чередующегося давления и натяжения. Вследствие резорбции альвеолярной кости и расширения перио-донтальной щели подвижность зубов значительно возрастает.
Травматическая окклюзия ортодонтического типа возникает при действии односторонне направленной нагрузки. В зависимости от направления и вида перемещения зубов при травматической окклюзии ортодонтического типа различают силы, вызывающие наклоняющее и корпусное, внедряющее и выталкивающее воздействие. Этот тип травматической окклюзии приводит к
образованию в периодонте зон давления и натяжения, в результате чего поврежденный зуб смещается в направлении действия силы.
Подробное изучение клинической картины при первичной травматической окклюзии выявило две стадии ее развития - компенсированную и декомпен-сированную (первичный травматический синдром). Первая характеризуется наличием повышенной стираемости твердых тканей, изменением положения зубов при сохранении ими устойчивости и клинически не измененном паро-донте. Во второй стадии выявляется клиническая картина, типичная для первичного травматического синдрома (рис. 7-7).
По мнению авторов, вторая стадия является логическим завершением первой. Подтверждением этому может служить наличие признаков компенсации в виде стираемости эмали и дентина у зубов, сместившихся под воздействием функциональной перегрузки и имеющих патологическую подвижность. Отсутствие повышенной стираемости бугров еще не доказывает, что декомпенсация наступила сразу, а свидетельствует лишь о том, что фаза компенсации была

Рис. 7-7. Функциональная перегрузка пародонта: а - повышенная стирае-мость зубов; б - рецессия десны, вестибулярный наклон с образованием тремы в области зубов 3.2, 3.3 (перекрестная окклюзия)
слишком короткой. Это наблюдается при истощении резервных сил пародонта, в результате ранее перенесенных местных заболеваний или общих патологий организма.
Воспаление маргинального пародонта, появление патологической подвижности, гноетечение из карманов возникают на более поздних стадиях первичной травматической окклюзии (стадия декомпенсации) и никогда не носят характера преобладающего клинического признака.
Изучение рентгенограмм пародонта зубов при первичной травматической окклюзии позволило выявить наиболее типичные ее рентгенологические признаки: образование костных карманов, несимметричное расширение пе-риодонтальной щели, резорбцию компактной пластинки или ее утолщение, гиперцементоз, резорбцию корня, уплотнение костной ткани в виде остеосклероза. Перечисленные симптомы сочетаются друг с другом в самых разных вариантах. Интерес представляют случаи, когда наряду с расширением перио-донтальной щели наблюдается образование костных карманов, гиперцементоз или остеосклероз.
Нарушение кровоснабжения пульпы может явиться причиной развития в ней дистрофических процессов. К подобным изменениям пульпы под влиянием травматической окклюзии следует также отнести появление в ней дентиклов.
Изучением клиники первичной травматической окклюзии позднее занимались многие авторы: Н.А. Астахов (1938), F. Fuchs (1965), Х.А. Каламкаров (1963), Е.Н. Жулев (1971) и другие, которые описывали комплекс характерных клинических симптомов (подвижность зубов, воспаление десневого края, перемещение зубов, блестящие фасетки стирания на коронках естественных и искусственных зубов).
При сравнении частоты первичного травматического синдрома при физиологическом и патологическом прикусах было установлено, что клинические проявления функциональной перегрузки наблюдаются чаще при частичной потере зубов на фоне ортогнатического прикуса или частичной потере зубов, осложняющей аномалии и деформации зубочелюстной системы.
Причины первичной функциональной перегрузки при частичной потере зубов:
• сокращение числа пар зубов-антагонистов;
• деформации зубных рядов;
• смешанная функция зубов;
• аномалии отдельных зубов, зубных рядов и прикуса;
• мостовидные протезы;
• кламмерные системы съемных протезов.
Функциональная перегрузка пародонта при частичной потере зубов появляется в связи с нарушением порядка распределения жевательного давления, что возникает даже при потере одного зуба. При этом оставшиеся и особенно ограничивающие дефект зубы оказываются лишенными поддержки соседних и в связи с этим начинают испытывать перегрузку. По мере потери зубов функциональная перегрузка увеличивается. Однако важным является не общее количество потерянных зубов, а число сохранившихся антагонистов, удерживающих высоту нижнего отдела лица и принимающих на себя все давление, развиваемое мышцами при разжевывании и глотании пищи. Большое влияние
на развитие функциональной перегрузки оказывает состояние пародонта сохранившихся зубов, обусловленное генетическими и возрастными факторами, а также перенесенными общими и местными заболеваниями.
Одним из наиболее частых симптомов травматической окклюзии служит изменение положения зубов в виде их наклона или погружения в лунки. Наклон коронок, как правило, характерен для передних зубов верхней и нижней челюстей. Погружение зубов в альвеолярную часть более характерно для зубов, удерживающих высоту нижнего отдела лица - премоляров и моляров. О наклоне зубов можно судить по фасеткам стирания на их жевательных поверхностях. Это помогает также установить окклюзионные контакты зубов как в прошлом, так и в настоящее время. Наклон зубов чаще наблюдается в вестибулярную сторону на верхней челюсти или в язычную сторону на нижней, причем в большинстве своем это резцы верхней или нижней челюсти. Реже встречаются наклоны премоляров или моляров.
Перестройка альвеолярной части челюсти в области перегруженных зубов в виде погружения их в лунку, как уже отмечено, характерна прежде всего для премоляров. Однако если изменение положения зуба в виде наклона коронки под влиянием первичной травматической окклюзии чаще сочетается с патологической подвижностью, то погруженные в альвеолярную часть зубы почти всегда сохраняют устойчивость.
В первом случае функциональная нагрузка падает горизонтально, и зуб наклоняется в направлении действия приложенной силы. При этом появляются две зоны - давления и натяжения. В зоне давления происходит резорбция внутренней стенки альвеолы, что дает зубу возможность изменить положение. При этом зуб становится подвижным.
Во втором случае, когда зуб погружается в альвеолярную часть челюсти, па-родонт подвергается перегрузке в основном в области верхушки корня. Здесь происходит резорбция дна альвеолы. Укорочение клинической коронки за счет погружения зуба в альвеолярную часть, сохранение стенок лунки, хорошее кровоснабжение верхушечного периодонта обеспечивают устойчивость погруженных зубов.
Вторым клиническим признаком функциональной перегрузки зубов следует считать повышенную стираемость, которая проявляется в виде фасеток стирания, располагающихся на какой-либо одной стороне жевательной поверхности. Зубы с фасетками стирания, как правило, остаются устойчивыми. Появление патологической подвижности у таких зубов является свидетельством перехода компенсированной формы первичной травматической окклюзии в декомпен-сированную.
Изучение локализации фасеток стирания показало, что они в большинстве случаев имелись на тех зубах, в области которых вертикальное жевательное давление не совпадало с длинной осью зуба, и располагались на той их стороне, которая осуществляла контакт с зубами-антагонистами. Если направление вертикального давления совпадало с осью зуба, стирание захватывало чаще всего всю его окклюзионную поверхность.
Степень стирания зависит от величины функциональной перегрузки паро-донта, т.е. от числа пар зубов-антагонистов, удерживающих прикус, от времени, прошедшего с момента потери зубов, и, вероятно, от свойств самих твердых
тканей. При этом установлено, что зубы верхней челюсти стираются несколько чаще, чем зубы нижней челюсти.
При изучении патологической подвижности установлено, что у отдельных больных она преобладает в каком-либо одном направлении. Преобладание патологической подвижности передних зубов в горизонтальном направлении следует связать с тем, что чрезмерное давление в этих случаях падает при смыкании зубных рядов под углом к оси зуба. Преобладание патологической подвижности в вертикальном направлении отмечалось у тех зубов, у которых функциональная перегрузка совпадала с направлением длинной оси зуба.
Сравнение данных клинического обследования выявило, что если погружение зубов в лунки при сохранении ими устойчивости чаще наблюдается на нижней челюсти, то подвижными чаще оказываются зубы верхней челюсти.
Образование патологических десневых карманов также характерно для функциональной перегрузки пародонта, причем глубина их соответственно разным поверхностям зуба была неодинаковой.
Изучение характера движений нижней челюсти у пациентов с первичной травматической окклюзией показало, что контакт зубов при смещении нижней челюсти из одного окклюзионного положения в другое сохранялся лишь на отдельных зубах-антагонистах, что свидетельствует прежде всего о существовании преждевременных окклюзионных контактов. Более того, у отдельных больных они были причиной нарушения привычных движений нижней челюсти из-за неправильной моделировки режущего края искусственных коронок, вторичного перемещения зубов, аномалий положения отдельных зубов и генерализованной повышенной стираемости.
Изменение десневого края может наблюдаться в виде его воспаления, воспаления с выраженным отеком, атрофии и истончения. В то же время изменения маргинального пародонта перегруженных зубов могут быть выражены незначительно или вовсе отсутствовать.
Изучение клинической картины функциональной перегрузки в связи с частичной потерей зубов при ортогнатическом прикусе показывает, что она может быть обусловлена деформациями зубных рядов при вторичном перемещении зубов, появлением смешанной функции передних зубов, сокращением числа пар зубов-антагонистов, удерживающих межальвеолярное расстояние.
Функциональная перегрузка пародонта при вторичном перемещении зубов связана в первую очередь с нарушением окклюзионного контакта этих зубов с их антагонистами. При этом возникает функциональное напряжение, необычное по направлению и величине, что характерно для преждевременных окклю-зионных контактов (суперконтактов).
Изучение причин функциональной перегрузки пародонта при пользовании несъемными конструкциями протезов показало, что она может быть вызвана неправильным выбором опорных зубов и их числа (мостовидные протезы с односторонней опорой в боковых отделах зубных рядов, протезы с большой промежуточной частью, включающей более 3 искусственных зубов), неправильным планом протезирования при глубокой резцовой окклюзии. Травматическая окклюзия может быть обусловлена ошибками в конструировании протезов, которые затрудняют движения нижней челюсти неправильно смоделированными бугорками искусственных коронок и тела мостовидных протезов.
Применение мостовидных протезов с односторонней опорой в боковых отделах челюстей, т.е. в области жевательных центров, вызывает функциональную перегрузку, не обычную по направлению и обусловленную появлением опрокидывающего и вращательного моментов. Функциональная перегрузка опорных зубов с различной функциональной ориентировкой волокон перио-донта (резцы и моляры), когда промежуточная часть мостовидного протеза имеет криволинейную форму, может быть также вызвана опрокидывающим моментом.
Протезирование больных с глубоким прикусом мостовидными протезами в боковых отделах зубных рядов следует признать ошибочным, поскольку опорные зубы, удерживая высоту нижнего отдела лица, испытывают чрезмерную функциональную нагрузку, не обычную по величине.
Плохо выверенная окклюзия искусственных зубов вызывает функциональную перегрузку, не обычную по направлению и величине. У отдельных больных травматическая окклюзия может быть одновременно результатом неправильно составленного плана ортопедического лечения и неправильного конструирования протезов.
Анализ изучения причин функциональной перегрузки при пользовании несъемными конструкциями протезов показывает, что первичный травматический синдром возникает при неправильном выборе количества опор, применении мостовидных протезов вместо съемных, применении мостовидных протезов с односторонней опорой не по показаниям, а также невыверенной окклюзии.
Травматическая окклюзия у пациентов, пользующихся частичными съемными пластиночными протезами, может быть связана с потерей окклюзионно-го контакта между искусственными зубами и их антагонистами (естественными или искусственными) в результате атрофии альвеолярного гребня или альвеолярной части под базисом протеза.
У других больных причиной локализованного заболевания пародонта могут быть кламмеры съемных протезов. Так, например, активирование проволочного удерживающего кламмера с целью улучшения фиксации протеза может вызвать функциональную перегрузку пародонта опорного зуба, особенно если с язычной стороны базис протеза не имеет с ним плотного контакта. При пользовании телескопическим кламмером перегрузка пародонта опорного зуба может быть обусловлена атрофией альвеолярного отростка или альвеолярной части под базисом протеза.
Первичный травматический синдром может развиваться в пародонте одиночно стоящих зубов, использованных для фиксации частичных съемных пластиночных протезов проволочным удерживающим кламмером вследствие опрокидывания плохо фиксирующегося протеза верхней челюсти и вывихивающего действия удерживающего кламмера. При пользовании дуговыми протезами функциональная перегрузка пародонта может быть связана с повышением прикуса на опорных элементах. Как показали исследования В.С. Золотко и А.М. Фарука (1971), при протезировании односторонних концевых дефектов малыми седловидными протезами с телескопическим креплением под базисом протеза развивается атрофия дистального отдела альвеолярного отростка или альвеолярной части. В связи с этим и появляются губительно действующие
силы опрокидывания для опорных зубов (функциональная перегрузка, не обычная по направлению).
Травматическая окклюзия при парафункциях обусловлена чрезмерным сокращением жевательных мышц. В этом случае частичная потеря зубов отягощает клинику, делая ее сходной с клиникой системных заболеваний пародонта. Однако исходной причиной заболевания пародонта она не является.
Изучение рентгенологической картины первичной травматической окклюзии позволило выделить ее наиболее типичные рентгенологические признаки. К ним относятся образование костных карманов, несимметричное расширение периодонтальной щели, резорбция компактной пластинки или ее утолщение, гиперцементоз, резорбция корня, уплотнение костной ткани в виде остеосклероза. Перечисленные симптомы сочетаются друг с другом в самых разных вариантах. Наибольший интерес представляют случаи, когда наряду с расширением периодонтальной щели наблюдаются образование костных карманов, гиперце-ментоз или остеосклероз. Подобное сочетание рентгенологических признаков, по-видимому, отражает историю развития первичной травматической окклюзии и дает основание предполагать, что вначале имела место компенсированная (гиперцементоз, остеосклероз, утолщение компактной пластинки), а затем де-компенсированная (расширение периодонтальной щели, образование костных карманов, резорбция компактной пластинки и верхушки корня) стадии.
Сопоставление клинических и рентгенологических данных показало, что если в пародонте зубов, находящихся в состоянии функциональной перегрузки, выявляются клинические и рентгенологические признаки ее, то в области других зубов, например выключенных из окклюзии, этих признаков обнаружить не удается, т.е. при первичном травматическом синдроме не выявляется системности поражения.
Клиническая картина первичного травматического синдрома имеет все характерные признаки локализованного заболевания пародонта. Последнее обстоятельство может служить причиной смешивания этого вида поражения пародонта с воспалительно-дистрофическими или дистрофическими формами заболеваний, при которых функциональная перегрузка носит вторичный характер. С этой точки зрения большое практическое значение приобретает дифференциальная диагностика.
Дифференциальная диагностика при первичной травматической окклюзии проводится прежде всего между первичным и вторичным травматическим синдромом, т.е. между генерализованным и локализованным заболеванием па-родонта. Ввиду сходства клинических проявлений она часто бывает затруднительной. Осложняет ее то обстоятельство, что при вторичном травматическом синдроме на пародонт часто падает дополнительная функциональная нагрузка, сопровождающая аномалии, частичную потерю зубов, деформации зубных рядов, ошибки протезирования.
Дифференциальная диагностика при системных и локализованных заболеваниях пародонта при первичной травматической окклюзии основывается на следующем. Клинические проявления последней, как уже было отмечено, носят локализованный характер, захватывая лишь одну какую-либо группу зубов или только отдельные зубы, находящиеся в зоне функциональной перегрузки. При системных заболеваниях пародонта в дистрофический процесс вовлекает-
ся пародонт всех имеющихся в полости рта зубов. При этом важно помнить, что при системных заболеваниях пародонт разных зубов может быть поражен не в одинаковой степени. Это также затрудняет дифференциальную диагностику.
Дифференциальная диагностика требует в первую очередь тщательного обследования пациента. Его начинают со сбора анамнеза, и в соответствии с данными опроса проводят при необходимости обследование больного у общего терапевта, поскольку многие генерализованные заболевания пародонта являются следствием общих заболеваний (диабет, интоксикации, гиповитаминозы, психические напряжения и др.).
При обследовании челюстно-лицевой области внимание обращают на вид прикуса, число удаленных зубов и время, прошедшее с момента их потери, топографию дефекта, наличие смешанной функции передних зубов, деформации зубных рядов, наличие блокирующих моментов при различных движениях нижней челюсти, характер стираемости зубов (физиологическая, повышенная, задержка стирания). Важным подспорьем при изучении зубных рядов является исследование диагностических моделей челюстей.
Затем подробно изучаются состояние десневого края, глубина десневых карманов, устойчивость сохранившихся зубов, окклюзионные взаимоотношения в различные фазы артикуляции, характер патологической подвижности зубов, распространенность поражения краевого пародонта по группам зубов, симметричность поражения.
В затруднительных случаях особое внимание следует обратить на состояние десневого края с нёбной стороны верхних первых моляров, в области которых при пародонтозе очень рано начинают выявляться признаки патологии. Когда, например, при глубоком прикусе признаки заболевания пародонта выявляются на передних зубах без поражения моляров и премоляров, причину следует видеть в функциональной перегрузке передних зубов. Если же обнаруживаются симметричные изменения краевого пародонта первых верхних моляров, следует заподозрить системное заболевание пародонта.
Для больных пародонтозом характерны жалобы на постоянный зуд в деснах и десневых сосочках, кровоточивость десен, плохой привкус, иногда дурной запах изо рта, преимущественно по утрам. При первичной травматической окклюзии пациенты, наоборот, могут жаловаться на боли при накусывании, что чаще всего наблюдается на ранних стадиях развития функциональной перегрузки. На более поздних стадиях могут быть жалобы на болезненность отдельных зубов при движениях нижней челюсти, чувство неудобства, иногда просто "ощущение зуба", который ранее не замечался. Однако часто встречаются больные с длительно существующей травматической окклюзией, вообще не предъявляющие жалоб. Это придает первичной травматической окклюзии скрытый характер.
При генерализованных заболеваниях пародонта (например, при диабете) гингивит носит разлитой характер. При первичном же травматическом синдроме воспаление десны развивается в области отдельных зубов или их групп, которые испытывают повышенную функциональную нагрузку. Воспалительные изменения при этом имеют и некоторые особенности - десневой край отечен незначительно, гиперемия имеет вид полумесяца, отделенного от остальной части десны узкой полоской анемичной слизистой оболочки. В этой области
нередко обнаруживают легко снимающийся зубной налет. На ранних стадиях развития первичной травматической окклюзии воспалительные изменения десневого края в основном локализуются на стороне, противоположной давлению на зуб. Со временем воспаление распространяется по всей окружности зуба, но в противоположность системным заболеваниям десна никогда не бывает отечной, набухшей и отстающей от зубов.
Образование патологических десневых карманов имеет место как при первичной, так и при вторичной травматической окклюзии. Однако при системных заболеваниях пародонта патологические десневые и костные карманы наблюдаются в области всех зубов, а при первичном травматическом синдроме они локализуются лишь в области одного или нескольких из них. Глубина карманов при обеих формах травматической окклюзии чаще всего более выражена на стороне, противоположной давлению. В тех случаях когда преобладает вертикальный компонент перегрузки, глубина карманов бывает одинаковой со всех сторон зуба.
Таким образом, при первичной травматической окклюзии существует известная зависимость между локализацией патологических карманов и ок-клюзионными соотношениями зубов-антагонистов. При генерализованных поражениях пародонта может иметь место добавочная функциональная нагрузка, вызванная частичной потерей зубов. Однако ведущим симптомом здесь остается дистрофия пародонта. Клиническая картина при этом становится особенно сложной - при наличии симптомов дистрофии пародонта в области всех зубов они в большей степени проявляются у отдельных из них.
При обеих формах травматической окклюзии может иметь место выделение гноя из патологических карманов, хотя при первичной травматической окклюзии гной появляется на поздних стадиях заболевания, если причина дистрофии пародонта действует длительное время.
При вторичном травматическом синдроме часто имеет место задержка стирания твердых тканей зубов, тогда как при первичном травматическом синдроме стирание зубов происходит быстро и выявляется в основном на тех зубах, которые находятся в состоянии повышенной функциональной нагрузки. При этом стирание носит компенсаторный характер - стирающиеся зубы сохраняют устойчивость. Фасетки стирания отличаются характерным видом, который в большинстве случаев соответствует окклюзионным соотношениям зубов при движениях нижней челюсти. Когда к этому присоединяется дистрофия паро-донта и появляется подвижность зубов, наступает стадия декомпенсации. Таким образом, при первичном травматическом синдроме часто встречаются подвижные зубы с резко выраженными фасетками стирания, чего, как правило, не наблюдается при системных заболеваниях пародонта. Необходимо также учитывать, что подвижность зубов при вторичном травматическом синдроме носит в основном генерализованный характер, тогда как при первичной травматической окклюзии подвижными бывают лишь отдельные зубы или небольшие их группы.
Клиновидные дефекты считаются характерными для пародонтоза. При первичной травматической окклюзии они обычно отсутствуют.
Расхождение зубов с нарушением межзубных контактных пунктов считается ранним признаком пародонтоза. При первичной травматической окклюзии
может иметь место губный наклон лишь отдельных резцов. Дифференциальная диагностика, например, может основываться на выявлении деформаций окклюзионной поверхности зубных рядов и их связи с клиническими проявлениями заболевания пародонта (закон диагонали Тилмана). При первичной травматической окклюзии чаще имеет место погружение зубов в лунки, причем погружению в основном подвергаются зубы, удерживающие межальвеолярное расстояние. Чаще всего ими бывают премоляры при отсутствии боковых зубов или глубокой резцовой окклюзии. Погружение зубов в альвеолярную кость челюсти является клиническим признаком, характерным только для первичной травматической окклюзии.
Не менее важным признаком первичной травматической окклюзии является степень подвижности зубов в разных направлениях. Зубы, испытывающие повышенную функциональную нагрузку, обнаруживают большую подвижность в направлении, совпадающем с направлением действующей силы. Интересно, что при первичной травматической окклюзии можно видеть зубы, имеющие резко выраженную вертикальную подвижность, в то время как подвижность в горизонтальном направлении или совсем отсутствует, или выражена незначительно. Такая особенность проявления патологической подвижности зубов при функциональной перегрузке связана с характером окклюзионных соотношений зубов, находящихся в состоянии чрезмерного функционального напряжения. Несовпадение направления действующей силы с длинной осью зуба является причиной преобладания его подвижности в одном каком-либо горизонтальном направлении. В том случае если функциональная перегрузка совпадает с направлением длинной оси зуба, начинает преобладать вертикальная патологическая подвижность.
При пародонтозе подвижность зубов часто выражена в одинаковой степени в разных направлениях, а вертикальная подвижность проявляется только при патологической подвижности третьей степени, т.е. при далеко зашедшей дистрофии пародонта этих зубов. Если при пародонтозе вертикальная подвижность зубов свидетельствует о далеко зашедших и в большинстве своем необратимых изменениях пародонта, то при первичной травматической окклюзии появление патологической подвижности в вертикальном направлении еще не является признаком столь губительной дистрофии пародонта перегруженного зуба.
Особое значение в дифференциальной диагностике имеют данные рентгенографии, на основании которых при пародонтозе выявляют горизонтальную или вертикальную атрофию альвеолярной кости системного характера, а при первичной травматической окклюзии - очаговое поражение опорного аппарата зубов.
Таким образом, дифференциальная диагностика при травматическом синдроме в одних случаях может быть простой, а в других, наоборот, очень сложной. Она основывается на тщательном изучении анамнеза, окклюзионных взаимоотношений зубных рядов, выявлении деформаций зубных рядов или врожденных аномалий развития зубочелюстной системы. При проведении дифференциальной диагностики следует помнить, что для пародонтоза характерна распространенность процесса, а для первичного травматического синдрома, наоборот, - очаговость. В большинстве своем эту разницу удается подметить путем тщательного анализа рентгенограмм. При этом следует интересоваться
не только степенью выраженности атрофии, ее локализацией, но и характером структур альвеолярного отростка, выявляемых рентгенологически.
В клинике нередко приходится наблюдать заболевания пародонта, которые представляют собой сочетание первичной и вторичной травматических окклю-зий. В этом случае знание дифференциальной диагностики обоих видов заболевания пародонта позволяет правильно оценить сложную клиническую картину, правильно планировать терапию и оценить ее результаты, поскольку при генерализованных заболеваниях, возникших на фоне измененной реактивности организма, исходы лечения будут иными, чем при первичной травматической окклюзии.
При ортопедическом лечении первичной травматической окклюзии необходимо выполнить основное требование, а именно - уменьшить функциональную нагрузку на оставшиеся зубы. В зависимости от характера клинической картины у отдельных пациентов бывает достаточно лишь одного протезирования, у других - протезированию должны предшествовать устранение деформаций окклюзионной поверхности зубных рядов, лечение аномалий зубочелюстной системы и шинирование.
Первое решение вопроса возможно лишь для компенсированных форм функциональной перегрузки. Протезирование в этом случае позволяет предупредить развитие первичного травматического синдрома, иначе говоря, локализованного или очагового поражения пародонта.
При любом решении вопроса необходимо создать скользящую окклюзию с множественными контактами зубов в центральной окклюзии.
Функциональная недостаточность пародонта
При пародонтите снижена чувствительность тканей пародонта к действию раздражителей, отмечаются и извращения реакций. Вследствие этого, а также снижения компенсаторной реакции уменьшается резерв выносливости к функциональным нагрузкам. При непораженном пародонте величина этого резерва определяется разницей между физиологическими порогами чувствительности пародонта к жевательному давлению и давлению, развивающемуся при дроблении пищи.
• При пародонтите нарушены гистофункциональные взаимоотношения зуба с окружающими тканями. Деструкция тканей пародонта приводит к уменьшению площади связочного аппарата и стенок альвеол, изменению топографии зон сжатия и растяжения под нагрузкой, повышению удельного давления на ткани, изменению характера деформации волокон и костной ткани.
• Функция жевания является дополнительным фактором воздействия внешней среды на ткани пародонта.
• Между функцией жевания и кровообращением в тканях пародонта существует тесная связь.
• Изменение функции жевания обусловливает нарушения гистофункцио-нальных взаимоотношений в системе "зуб-пародонт", проявляющихся в первую очередь нарушением кровообращения за счет изменения тонуса сосудов, развития реактивной, а впоследствии застойной гиперемии.
• Под терминами "травма", "перегрузка" пародонта, так же как и "травматическая окклюзия" следует, понимать такое изменение функции жевания, когда зуб или группа зубов подвергаются учащенному, растянутому во времени, однотипному воздействию жевательного давления, обусловливающему извращение сосудистых реакций.
• Разрушающее действие неизмененной функции жевания может проявляться на фоне развивающегося под влиянием различных этиологических факторов воспалительно-дистрофического процесса в тканях пародонта (например, при диабете).
• Патологическая подвижность зубов в начальной стадии заболевания обусловлена отеком тканей и в последующем усиливается вследствие наступающей деструкции волоконного аппарата и костной ткани пародонта.
• Патологическая подвижность при неизмененной и нарушенной функциях жевания - ведущий фактор в прогрессировании деструкции тканей паро-донта.
• Деструкция тканей пародонта значительно снижает выносливость тканей пародонта к вертикальной и особенно направленной под углом к длинной оси зуба нагрузке, снижает уровень адаптации и компенсации.
7.4. ЗАДАЧИ ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА. СОСТАВЛЕНИЕ ПЛАНА КОМПЛЕКСНОГО ЛЕЧЕНИЯ ПАРОДОНТИТА
Ортопедическое лечение при заболеваниях пародонта проводится с целью профилактики, устранения или ослабления функциональной перегрузки па-родонта, которая на определенной стадии болезни является одним из главных патологических факторов, определяющих течение болезни. Устранение или уменьшение функциональной перегрузки ставит пародонт в новые условия, при которых воспаление и дистрофия развиваются медленнее. Благодаря этому терапевтические мероприятия становятся более эффективными.
Чтобы уменьшить функциональную перегрузку зубов и облегчить пораженному пародонту выполнение его функции, необходимо:
• вернуть зубной системе утраченное единство и превратить зубной ряд из отдельно действующих элементов в неразрывное целое;
• принять меры к правильному распределению жевательного давления на оставшиеся зубы и разгрузить зубы с наиболее пораженным пародонтом за счет зубов, у которых он лучше сохранился;
• предохранить зубы от травмирующего действия горизонтальной перегрузки;
• при частичной потере зубов, кроме того, необходимо равномерно распределить функциональную нагрузку между сохранившимися зубами и слизистой оболочкой протезного ложа.
Лечение проводят комплексно с применением общих и местных лечебных мероприятий. Местные лечебные мероприятия носят терапевтический, физиотерапевтический, хирургический и ортопедический характер.
Ортопедическое лечение надо начинать одновременно с терапевтическим, но после того, как будут проведены необходимые санационные процедуры (снятие зубных отложений, удаление разрушенных зубов и корней, не подле-
жащих восстановлению, снятие воспалительных наслоений). Далее проводят мероприятия по нормализации окклюзии путем сошлифовывания преждевременных контактов режущих поверхностей и бугорков зубов, ортодонтические мероприятия, протезирование дефектов зубных рядов, включающее шинирование.
Альгинатной массой снимают оттиски с верхней и нижней челюстей для диагностических моделей. По полученным оттискам отливают модели из гипса. Далее определяют центральную окклюзию. После этого необходимо фиксировать диагностические модели в артикуляторе с помощью лицевой дуги.
Далее определяют план лечения. Если у больного начальная стадия паро-донтита и выявлены преждевременные контакты, то правильно проведенное избирательное пришлифовывание зубов может предотвратить дальнейшее прогрессирование заболевания. Избирательное пришлифовывание улучшает клиническую картину заболевания, так как движения нижней челюсти становятся более физиологичными.
Если же наблюдается уже развившаяся стадия пародонтита, где имеют место подвижность зубов II-III степени, дефекты зубного ряда, глубокие десневые карманы, только лишь избирательное пришлифовывание будет неэффективным. Его необходимо сочетать с шинированием.
Под шинированием понимают объединение нескольких зубов или всего зубного ряда в блок каким-либо ортопедическим аппаратом - шиной. Шинами могут служить спаянные вместе полные, экваторные коронки, полукоронки, кольца, колпачки и шинирующие бюгельные лечебные аппараты с различными комбинациями опорно-удерживающих кламмеров. С помощью шины удается объединить зубы в общую систему, выступающую при восприятии жевательного давления как единое целое.
Функциональная перегрузка зубов при заболевании пародонта, как уже отмечалось, возникает не сразу, а постепенно. Поэтому важно по определенным клиническим признакам установить время ее появления. Таким симптомом служит патологическая подвижность зубов, свидетельствующая о декомпенси-рованном состоянии пародонта. Шинирование можно проводить и на поздних стадиях болезни, но лучший терапевтический эффект достигается при первых признаках функциональной перегрузки.
Ортопедическое лечение - один из действенных лечебных методов, изменяющих течение болезни, и позволяет надолго сохранить зубы. Уменьшение функциональной перегрузки благоприятно сказывается на трофике пародонта, одновременно улучшается жевание, уменьшаются гноетечение и воспалительные явления в десне, изменяется самочувствие больного.
Санация зубных рядов, этапный эпикриз и уточнение плана лечения
Комплекс лечебных мероприятий в терапии болезней пародонта обязательно включает в себя санацию полости рта. Это продиктовано необходимостью устранения всех сопутствующих очагов инфекции в полости рта, которые могут повлиять на эффективность хирургического лечения. Ликвидация кариозных полостей не может быть отложена на более поздние сроки лечения и должна
быть завершена в период базовой терапии, потому что кариес зубов создает неблагоприятные условия для поддержания эффективного уровня индивидуальной гигиены, препятствует применению хирургического лечения и не позволяет добиться полного контроля над действием микробной флоры. При проведении санации зубов врач должен уделить особое внимание диагностике кариеса на контактных поверхностях, в области шейки и корня зуба. Все установленные ранее пломбы, которые создают условия для удержания пищевых остатков в связи с отсутствием контактных пунктов или нависающими над десной краями должны быть удалены и заменены новыми. При замене пломб врач обязан следить за тем, чтобы они не препятствовали проведению пародонтальной терапии, полностью восстанавливали анатомическую форму зуба и его функцию. Формирование окклюзионных поверхностей пломб должно проводиться с учетом требований избирательного пришлифовывания зубов и иметь множественные точечные контакты с зубами-антагонистами. В противном случае выведение отдельных зубов из окклюзии или изготовление пломб с преждевременными окклюзионными контактами приведут к прогрессированию деструктивных изменений в пародонте.
Диагностика локальных факторов воспаления пародонта может быть затруднена, но в ходе реализации профессиональной гигиены (после удаления зубных отложений и в период проведения контролируемой гигиены рта) они не могут остаться незамеченными. Лечение кариеса, устранение нависающих краев пломб (коронок) и восстановление контактных пунктов между зубами может встретить препятствие в связи с отеком десны, ее гипертрофией или выраженной экссудацией из пародонтального кармана. Но это не может быть оправданием настойчивому игнорированию их ликвидации, не может оправдываться недостатком времени или трудностями выполнения лечебных манипуляций. В тех ситуациях, когда изготовление постоянной пломбы затруднено, необходимо применять временное пломбирование с обязательным требованием замены такой пломбы на постоянную после устранения препятствующих работе условий.
В ходе санации зубов следует уделять особое внимание диагностике и лечению болезней пульпы зуба и периодонта. Наличие пародонтальных карманов создает дополнительные условия для бактериального поражения пульпы зуба в связи с наличием боковых ответвлений от основного канала корня. Болевые ощущения, которые испытывает пациент в связи с обнажением корней зубов в результате воспалительной резорбции кости альвеолы и постоянное действие токсинов микроорганизмов в просвете кармана способны вызвать патологические изменения в пульпе зуба. Эти изменения могут остаться нераспознанными врачом, но в более поздние сроки привести к гибели пульпы и развитию патологических изменений в периодонте. Очаги хронического воспаления периодонта в области верхушки корня представляют дополнительную угрозу для успешной пародонтальной терапии. Поэтому при проведении санации зубов необходимо подвергать критическому анализу возможность сохранения таких зубов в каждом конкретном случае. Единственным оправданным критерием сохранения зуба может быть только возможность полной ликвидации очага хронической инфекции. Для этого на этапе базовой терапии врач использует все доступ-
ные ему средства консервативного лечения патологии пульпы и периодонта, а при отсутствии успеха такого лечения принимает решение о целесообразности удаления зуба или применения сохраняющих зуб хирургических методов. В первом случае удаление зуба целесообразно проводить после изготовления иммедиат-протеза на этапе базовой терапии; во втором - включать его в план хирургического этапа лечения.
К вопросу удаления зубов или их сохранению следует подходить взвешенно, основываясь на особенностях клинической картины болезни, стадии ее течения и тяжести деструктивных изменений в пародонте. Для этого врач должен помнить о том, что период обострения пародонтита сопровождается усилением отека, активизацией деструктивных изменений в тканях и появлением более выраженной патологической подвижности зубов, находящихся в очаге воспаления. Показания к удалению зуба при патологии пародонта должны рассматриваться в прямой связи с патологическими изменениями, осложняющими течение основного заболевания.
Санация зубных рядов и устранение локальных факторов поражения па-родонта требуют от врача строгой организации своих действий. Поэтому для эффективного использования рабочего времени, сокращения сроков лечения и качественного выполнения задач базовой терапии болезней пародонта, помимо основного плана лечения, целесообразно формировать рабочий план санации полости рта. Такой план отличается от плана лечения тем, что предполагает конкретный объем лечебных процедур по каждому посещению. В плане санации врач определяет объем ежедневной лечебной работы с пациентом, основываясь на составленном ранее плане лечения. Это позволяет заранее информировать пациента о характере врачебных вмешательств, которые будут выполнены, дает возможность контролировать ход выполнения основного плана лечения и вносить в него своевременные изменения. План санации ограничивает процесс абстрактного лечения строгими временными рамками, что служит важным мотивирующим стимулом для пациента, делает его ответственным участником собственного выздоровления. Пациент не только осознает, что ему оказывают некоторое лечение, он понимает, зачем это лечение проводится, и когда оно будет завершено. Благодаря плану санации врач имеет возможность распределить весь запланированный им объем лечения (план лечения) на прогнозируемые временные периоды. Эти периоды в лечении и есть те реальные этапы, итог которым следует подводить в эпикризе болезни.
Этапный эпикриз фиксирует результаты лечения, которое было проведено ранее и позволяет сделать предварительные выводы о его эффективности. Кроме того, зафиксированный в эпикризе пародонтальный статус пациента отличается от состояния в период диагностики болезни. Некоторые пункты плана лечения в той части, которая характеризовала применение хирургических методов, могут не полностью соответствовать наступившим в ходе лечения изменениям. Поэтому план лечения требует коррекции в соответствии с тем уровнем здоровья, которого врач и пациент достигли на этапе базовой терапии. Вновь составленный план лечения будет полнее отражать реактологические особенности пациента, а врач с большей уверенностью может составить прогноз болезни, чем это было возможно ранее.
Ортопедические методы лечения очагового (локализованного) пародонтита. Обоснование выбора конструкции шинирующего аппарата или протеза
Лечение очагового пародонтита проводится комплексно и состоит из общего и местного. Общее лечение направлено на стимуляцию реактивности организма, противовоспалительную, десенсибилизирующую и общеукрепляющую терапию и при очаговом пародонтите применяется редко. Местное лечение заключается в устранении этиологических факторов и проведении комплексного лечения с применением терапевтических, физиотерапевтических, хирургических и ортопедических методов, которые предусматривают:
• ликвидацию местных факторов, вызывающих и поддерживающих воспалительный процесс;
• лечение воспалительного процесса;
• стимуляцию кровотока и активацию сосудов пародонта.
Ортопедические методы позволяют нормализовать окклюзионные соотношения, снять травмирующее действие жевательного давления, восстановить непрерывность зубного ряда.
Шинирующая конструкция, объединяя в блок группу зубов, разгружает их пародонт при откусывании или разжевывании пищи. Этот эффект возрастает в связи с увеличением количества шинируемых зубов, что позволяет разгрузить зубы с пораженным пародонтом и перераспределить жевательное давление на пародонт здоровых зубов.
Ортопедическое лечение ставит своей задачей устранить или ослабить функциональную нагрузку (перегрузку) пародонта:
• снятие травматических факторов;
• функциональное уравновешивание групп зубов, равномерное распределение жевательного давления среди оставшихся зубов с наиболее пораженным пародонтом за счет зубов со здоровым пародонтом;
• восстановление анатомической формы и функции зубочелюстной системы, превращение ее в непрерывное целое.
Для лечения болезней пародонта в ортопедической стоматологии используют следующие методы:
• избирательное пришлифовывание зубных рядов;
• временное шинирование;
• ортодонтическое лечение;
• иммедиат-протезирование;
• постоянное шинирование с восстановлением непрерывности зубных рядов путем изготовления шин-протезов.
Чтобы добиться успеха в лечении, необходим индивидуальный подход. Необходимо учесть особенности течения заболевания именно у данного человека, наметить и выполнить строго индивидуальный план лечения, сочетая различные лечебные средства. Правильный выбор метода лечения и использование оптимальных ортопедических конструкций предупреждают и приостанавливают дальнейшее разрушение зубочелюстной системы. Несомненно, что основным методом ортопедической стоматологии является шинирование.
Под шинированием понимают соединение в блок подвижных зубов при помощи какого-нибудь ортопедического лечебного аппарата. В качестве шин
могут служить спаянные вместе экваторные коронки, полукоронки, коронки, кольца, колпачки, цельнолитые вкладки и др. С помощью шин удается объединить зубы в общую систему, являющуюся при восприятии жевательного давления единым целым. Шиной достигается иммобилизация зубов и перераспределение нагрузки на зубы.
Аппараты, применяемые для лечения очагового (локализованного) паро-донтита, должны:
• снижать травмирующее действие жевательного давления и патологическую подвижность зубов, вовлеченных в патологический процесс;
• нормализовать морфофункциональные нарушения тканей пародонта за счет равномерного распределения жевательного давления на пародонт пораженных и объединенных шиной зубов с неповрежденным пародонтом;
• восстанавливать функциональное физиологическое равновесие между тканями пародонта поврежденного участка и антагонирующей группой зубов;
• восстанавливать анатомическую форму зубов и зубных рядов, их окклю-зионные взаимоотношения.
Ортопедические методы лечения генерализованного пародонтита. Виды стабилизации и их обоснование
При выборе конструкции шин следует исходить из функциональной ценности каждого зуба и функциональных соотношений зубных рядов верхней и нижней челюстей.
В основе ортопедического лечения болезней пародонта лежит использование резервных сил пародонта, выравнивание функционально-силовых взаимоотношений и их перераспределение между группами зубов и зубными рядами в целом. Для этого необходим тщательный анализ одонтопародонтограммы больного.
Ортопедическое лечение при болезнях пародонта может осуществляться при сохранении всех зубов в зубных рядах. В этих случаях говорят о шинировании, иммобилизации всех зубов несъемными или съемными лечебными аппаратами.
Если болезни пародонта сопровождаются дефектами зубных рядов, то в задачу ортопедического лечения дополнительно включается необходимость восстановления отсутствующих зубов. Для этих целей используют конструкции, которые называют шинами-протезами.
Изготовление ортопедических конструкций для постоянного шинирования требует тщательного анализа и изучения зубочелюстной системы у каждого больного пародонтитом.
При планировании конструкции шинирующего протеза необходимо:
• распределить жевательную нагрузку с учетом состояния опорного аппарата каждого зуба;
• выбрать опорные, шинирующие и фиксирующие элементы и способы их соединения (жесткое, лабильное, полулабильное);
• учесть эстетические требования пациента.
Регулировать передачу жевательного давления с промежуточной части шины-протеза можно путем увеличения числа опорных зубов, выравнивая углы наклона коронковой части опорных зубов, уменьшая площадь жевательной поверхности искусственных зубов, меняя конструктивные особенности кламмеров и увеличивая площадь базиса протеза. Нивелирование функциональных возможностей между зубными рядами верхней и нижней челюстей может быть достигнуто путем обоснованного применения съемных и несъемных шин-протезов.
Топография и величина дефекта зубных рядов наряду с состоянием паро-донта зубов, граничащих с дефектом, и всех оставшихся зубов, определяют характер стабилизации и вид шины-протеза.
В зависимости от локализации шины различают следующие виды стабилизации (рис. 7-8): фронтальную, сагиттальную, фронтосагиттальную, парасагит-тальную, стабилизацию по дуге.
Вид стабилизации зубного ряда, т.е. протяженность шины, определяется на основании клинической ситуации и анализа пародонтограммы.
Протяженность и вид шины зависят от степени сохранности резервных сил зубов, пораженных пародонтитом, и функциональных соотношений ан-тагонирующих пар зубов. При этом следует руководствоваться следующими правилами: сумма коэффициентов функциональной значимости зубов (по па-родонтограмме) с неповрежденным пародонтом, включаемых в шину, должна в 1,5-2 раза превышать сумму коэффициентов зубов с пораженным пародонтом и быть равна 1/2 суммы коэффициентов зубов-антагонистов, принимающих участие в откусывании и разжевывании пищи. В качестве шины в этом случае может быть применена единая система экваторных коронок, коронок с обли-
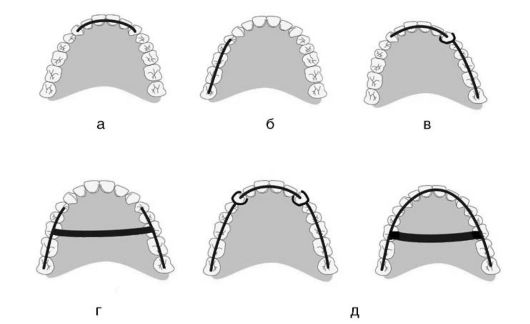
Рис. 7-8. Виды стабилизации зубного ряда: а - фронтальная; б - сагиттальная; в - фронтосагиттальная; г - парасагиттальная; д - стабилизация по дуге
цовкой (металлокерамические или металлокомпозитные), клеящиеся шины, цельнолитые съемные шины и др. В случае если очаговый (локализованный) пародонтит распространяется на всю функционально ориентированную группу зубов (переднюю, боковую) и у этих зубов нет резервных сил (атрофия достигла 1/2 длины стенки лунки и более), необходимо переходить на смешанный вид стабилизации. Для группы жевательных зубов наиболее целесообразен па-расагиттальный вид стабилизации, для группы передних зубов - фронтальная стабилизация или стабилизация по дуге.
Показаниями для применения парасагиттальной стабилизации и съемных видов шин служат случаи поражения пародонта дистально расположенных зубов как при интактных зубных рядах, так и при дефектах в них. При интактных зубных рядах и очаговом пародонтите II и III степени в группе передних зубов верхней челюсти эффективным способом, уменьшающим подвижность зубов, является применение эндодонто-эндооссальных имплантатов, введенных в костную ткань периапикальной зоны через канал зуба. Такой вид шинирования позволяет укрепить зубы с подвижностью II-III степени.
7.5. БИОМЕХАНИЧЕСКИЕ ПРИНЦИПЫ И ОСНОВНЫЕ ВИДЫ ШИНИРОВАНИЯ ЗУБОВ. ИЗБИРАТЕЛЬНОЕ ПРИШЛИФОВЫВАНИЕ КАК НАЧАЛЬНЫЙ ЭТАП ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА. ОККЛЮЗИОГРАММА
Биомеханические основы шинирования
Ортопедическое лечение заболеваний пародонта предусматривает применение различных конструкций шин. Лечебный эффект той или иной шины основан на законах биомеханики, знание которых позволяет разумно применять их в соответствии с конкретной клинической картиной.
Биомеханические основы шинирования дают представление о влиянии различных элементов шинирующих приспособлений на структурно-функциональные взаимоотношения зубов и окружающих тканей, включая их влияние на пространственное смещение зубов и кровообращение в тканях пародонта, характер деформации тканей этого комплекса, а также функциональную значимость различных видов шин в нормализации кровообращения, трофики тканей, обменных процессов.
При анализе показателей напряжений в периодонте в норме и при резорбции стенок альвеол автор установил, что напряжения возрастают не пропорционально уменьшению площади периодонта, а по гиперболическому закону. Так, при атрофии альвеолы на 1/3, 1/2, 2/3 функциональные возможности пе-риодонта зубов уменьшаются соответственно на 36, 75, 89 %.
Пространственное смещение зубов при действии силы жевательного давления под углом к продольной оси в норме и при резорбции стенок альвеол в 1/4 и 1/2 длины корня зуба с помощью математического моделирования изучал В.Н. Копейкин (1979). Автор пришел к выводу, что направленная под углом к длинной оси зуба сила вызывает большую деформацию тканей, чем наклон зуба при вертикально действующей нагрузке.
Анализ результатов математического моделирования распределения упругих напряжений показал, что характер распределения напряжений при на-
клонах более 15° приводили к опасным нагрузкам в области шейки опорных зубов. Полученные данные наглядно иллюстрируют эффективность шинирования с точки зрения снижения функциональной нагрузки на зубы, объединенные шиной.
Это в первую очередь относится к так называемым биомеханическим принципам шинирования (Гаврилов Е.И., 1968), основанным на законах биомеханики, знание которых позволяет разумно применять их на практике в соответствии с конкретной клинической картиной.
• Шина уменьшает патологическую подвижность зубов. Вследствие своей жесткости шина ограничивает подвижность зубов, так как амплитуда колебаний шины намного меньше амплитуды подвижности отдельных зубов. При этом зубы могут совершать движения лишь вместе с шиной и в одном с ней направлении.
• Шинирующий эффект возрастает с увеличением количества зубов, включаемых в шину.
• Жевательная нагрузка в шинирующей конструкции прежде всего воспринимается более устойчивыми зубами. В этих условиях зубы с более здоровым пародонтом, наиболее устойчивые разгружают зубы, имеющие большую патологическую подвижность. Особую ценность для достижения максимального шинирующего эффекта имеют устойчивые клыки. Таким образом, чем больше устойчивых зубов включено в шину, тем больше выражен шинирующий эффект, и, наоборот, чем больше подвижных зубов объединено шиной, тем менее устойчива к жевательному давлению вся шинирующая конструкция.
• Наиболее эффективно шинирование передних зубов, расположенных по дуге. За счет этого подвижность зубов происходит в пересекающихся плоскостях, а шина, объединяющая их, превращается в жесткую систему.
• Максимальным шинирующим эффектом обладают шины, сконструированные для всего зубного ряда (стабилизация зубного ряда по дуге). Объяснение этому складывается из двух моментов. Первый - в основе его лежит вышеописанный принцип, когда шинирование всех зубов зубного ряда, расположенных и совершающих движения в пересекающихся плоскостях, обеспечивает создание жесткой системы. Второй момент состоит в том, что шинирующая конструкция, расположенная по дуге, более устойчива к действию наружных сил, чем шина, расположенная линейно. Объяснение этому следует искать в механических особенностях аркообразных конструкций, сопротивление которых опрокидыванию возрастает, о чем легко судить по их форме, не прибегая к сложным математическим расчетам.
• При линейном расположении шины (сагиттальная стабилизация), например при шинировании подвижных боковых зубов одной стороны зубного ряда, она недостаточно устойчива при боковых усилиях. Для нейтрализации трансверзальных колебаний шину следует расширить, объединив, например, с подобной, но расположенной на противоположной стороне зубного ряда. Такое решение обозначается как поперечная, или парасагиттальная, стабилизация. Ее можно достичь с помощью дугового протеза.
• Переднебоковая (фронтально-сагиттальная) стабилизация занимает как бы промежуточное положение между сагиттальной и шинированием по дуге. Одновременное объединение передних зубов и боковых какой-либо одной стороны зубного ряда существенно увеличивает шинирующий эффект подвижных передних зубов, облегчает функцию откусывания пищи и препятствует смещению шинированных зубов вперед.
Виды шин
Появление патологической подвижности зубов свидетельствует о деком-пенсированном состоянии пародонта. Поэтому шинирование лучше всего проводить на ранних стадиях болезни, когда наилучший терапевтический эффект достигается при появлении первых признаков травматической окклюзии. Шинирование обладает действенным лечебным эффектом и позволяет надолго сохранить зубные ряды. Снижение функциональной перегрузки благоприятно сказывается на трофике пародонта, способствует стиханию воспалительных процессов в десне, снижению гноетечения, улучшению жевания и самочувствия больного.
Для достижения максимального лечебного эффекта шина должна отвечать следующим требованиям:
• создавать прочный блок, ограничивая подвижность зубов в трех направлениях: вертикальном, вестибулооральном и медиолатеральном (для передних) и переднезаднем (для боковых зубов);
• прочно фиксироваться на зубах;
• не оказывать травмирующего действия на маргинальный пародонт;
• не препятствовать медикаментозной и хирургической терапии;
• способствовать поддержанию высокого уровня гигиены полости рта;
• не нарушать окклюзионных взаимоотношений при всех видах перемещений нижней челюсти;
• не вызывать нарушения речи и внешнего вида больного.
Различают временные шины и постоянные, съемные и несъемные. Временные шины, как было уже отмечено ранее, применяют на определенный срок, например на период изготовления постоянной шины или проведения консервативной терапии. Постоянные шины удобно разделить на шины для передних зубов и для боковых зубов. Они применяются как лечебные аппараты для иммобилизации зубов на продолжительное время. До изготовления шин необходимо произвести нормализацию окклюзионных контактов оставшихся зубов верхней и нижней челюсти избирательным пришлифовыванием.
Избирательное пришлифовывание
Ведущая роль в патогенезе заболеваний пародонта принадлежит травматической перегрузке пародонта, устранение которой создает благоприятные условия для функции пародонта, стабилизирует патологический процесс, повышает эффективность терапевтического и хирургического лечения.
Травматическая перегрузка пародонта происходит в результате потери зубов и зубочелюстных деформаций после удаления зубов, задержки стираемости твердых тканей зубов при заболеваниях пародонта и неравномерной стираемо-
сти при патологии твердых тканей. При этом на окклюзионной поверхности зубов возникают участки, препятствующие множественным контактам зубов в центральной, передней и боковых окклюзиях.
Кроме того, невозможность сомкнуть зубные ряды в центральной окклюзии вынуждает смещать нижнюю челюсть в сторону, что может привести к изменению окклюзии (привычная окклюзия), развитию патологических изменений не только в тканях пародонта, но и в жевательных мышцах и височно-нижнечелюстном суставе. Регистрация окклюзии проводится с помощью окклюзиограммы. Характерные площадки смыкания в норме показаны на рис. 7-9.
Для достижения множественных контактов зубов применяют избирательное пришлифовывание - важное мероприятие в лечении заболеваний пародонта, а также парафункциональных состояний, патологии жевательных мышц и височно-нижнечелюстного сустава.
Показаниями к функциональному пришлифовыванию зубов являются:
• преждевременные контакты, возникшие в результате неравномерной сти-раемости или отсутствия стираемости отдельных групп зубов, изменение положения зубов вследствие поражения пародонта;
• наличие суперконтакта только на отдельных зубах при смыкании челюстей в центральной, боковой и передней окклюзиях, т.е. в динамике движения нижней челюсти;
• контакты, блокирующие движение нижней челюсти в различных направлениях, нарушающие физиологические функции, создающие парафунк-ции.
Терапевтический эффект от пришлифовывания заключается в устранении или значительном уменьшении вредного для ослабленного пародонта горизон-
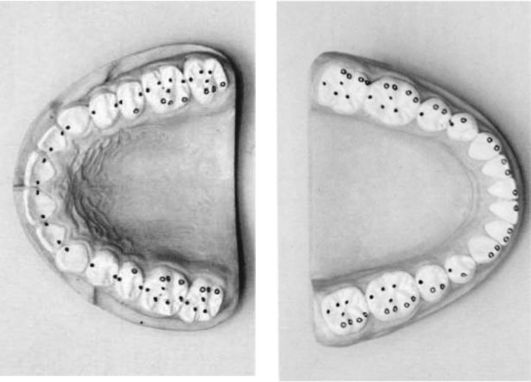
Рис. 7-9. Характерные площадки смыкания зубов в норме
тального компонента жевательного давления, уменьшении пространственного смещения зуба, меньшем сдавлении сосудов пародонта, а следовательно, в снятии факторов, ухудшающих кровообращение и трофику тканей. Функциональное пришлифовывание применяется как в начальной, так и в развившейся стадии процесса.
Нормализация окклюзионных и артикуляционных соотношений зубных рядов достигается путем:
• укорочения выдвинувшихся зубов;
• уменьшения степени резцового перекрытия;
• избирательного пришлифовывания скатов бугров, участка суперконтакта.
Нормализация окклюзионных соотношений не должна снижать высоту нижнего отдела лица. Травматические пункты выявляются при движении нижней челюсти с помощью окклюзионной (копировальной) бумаги. Пришлифовыва-ние проводится щадящим методом. На зубах верхней челюсти сошлифовывают скаты щечных бугорков, на нижних зубах - скаты язычных бугорков. Укорочение коронки зуба проводят алмазным диском при надежной фиксации зуба. Со-шлифовывание твердых тканей выступающего из окклюзии зуба выравнивает соотношение коронковой и корневой его части и ставит зуб в благоприятное функциональное положение. После выравнивания окклюзионной поверхности сошлифованные участки полируют, а затем обрабатывают фторсодержащими пастами.
В тех случаях когда имеются дефекты в зубных рядах и появляется возможность вторичного перемещения зубов, их сошлифовывание необходимо закончить ортопедическими мероприятиями.
Известны различные способы пришлифовывания зубов, но наиболее популярны методы Jankelson и Schuyler. По последней методике коррекцию производят как в центральной, так и в передней и боковых окклюзиях.
Дженкельсон предлагает устранить преждевременные контакты зубов при центральной и привычной окклюзиях и не придает значения преждевременным контактам в боковой и передней окклюзиях. Автор различает 3 класса преждевременных контактов. Преждевременные контакты 1-го и 2-го классов приводят к смещению нижней челюсти в латеральную сторону, а перегруженные зубы отклоняются орально или вестибулярно. Цель избирательного при-шлифовывания преждевременных контактов 1-го и 2-го классов - сужение жевательной поверхности зубов для уменьшения окклюзионной нагрузки. При преждевременных контактах 3-го класса нижняя челюсть смещается медиально, и для предотвращения сагиттального сдвига нижней челюсти проводится избирательное пришлифовывание медиальных скатов верхних моляров и пре-моляров.
Пришлифовыванию предшествует удаление зубов с высокой степенью патологической подвижности, вызывающих резко выраженную деформацию зубных рядов. Затем проводится планирование пришлифовывания. Для этого сначала визуально, а затем с помощью полоски размягченного воска или копировальной бумаги уточняют те участки, которые в последующем подвергаются пришлифовыванию. Сначала такая манипуляция проводится только в положении центральной окклюзии, а затем в передней, боковых и задней окклюзиях.
При пришлифовывании меняется лишь конфигурация скатов бугорков, сами же бугорки, как правило, не сошлифовываются.
Сошлифовываются наиболее интенсивно окрашенные участки или ткани в тех местах, где образуется перфорация на воске, в зависимости от того, что используется в качестве диагностического средства. При этом не следует грубо искажать анатомическую форму зуба и распределять сошлифовывание тканей поровну на антагонисты. Особенно это касается режущих краев передних зубов. Пришлифовывание завершается после устранения помех для плавных движений нижней челюсти и после получения множественных контактов в положении центральной окклюзии с помощью окклюзионной бумаги толщиной 8-12 мкм (рис. 7-10).
Избирательное пришлифовывание проводится после получения информированного согласия пациента с помощью высокооборотных машин и центрированных фасонных головок, сошлифовыванию предшествует аппликационная или инфильтрационная анестезия, а если необходимо - премедикация.
Вершины опорных бугорков (нёбных верхних и щечных нижних) не сошли-фовывают, так как они обеспечивают стабильность центральной окклюзии, сохраняют высоту нижнего отдела лица. Защитные щечные верхние бугорки защищают слизистую оболочку щеки, а язычные нижние бугорки защищают язык от попадания между зубами. Сошлифовывают скаты бугорков, мешающие динамической окклюзии, нестершиеся участки зубов, углубляют фиссуры, сглаживают острые края.
В центральной окклюзии зубы из контакта не выводят. Чтобы избежать чрезмерного сошлифовывания тканей, целесообразно пришлифовать сначала зубы на модели, составить план действий в полости рта, решить вопрос о том, можно ли устранить суперконтакты методом сошлифовывания или необходимы другие методы окклюзионной коррекции.
Реконструкцию окклюзионных поверхностей зубов рекомендуется проводить в следующей последовательности.
На зубной ряд верхней или нижней челюстей укладывают пластинку воска или окклюзионную бумагу, больной смыкает зубные ряды, через воск карандашом отмечают на зубах участки перфорации воска. Затем воск удаляют и сошлифовывают отмеченные участки. При изготовлении окклюзиограммы
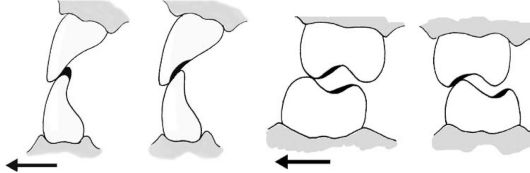
Рис. 7-10. Принципы пришлифовывания передних и боковых зубов в динамической окклюзии
в центральном соотношении целесообразно наложение пластинки воска на зубной ряд верхней челюсти в области боковых зубов. Большой палец правой руки врач устанавливает на нижние передние зубы и легким надавливанием на нижнюю челюсть смещает ее дистально (пассивное смещение). Активное смещение нижней челюсти в центральное соотношение осуществляется больным без помощи врача. Горизонтальное положение больного расслабляет жевательные мышцы и способствует правильному установлению нижней челюсти в центральном соотношении.
В норме на окклюзиограмме должны быть равномерные просвечивающиеся участки воска на всем протяжении окклюзионной поверхности зубов.
При пришлифовывании на рабочей стороне (сторона смещения нижней челюсти) должен быть достигнут групповой контакт как минимум щечных бугорков верхних и нижних премоляров или моляров, в передней окклюзии - максимально возможного числа передних зубов (резцов и клыков), в центральной окклюзии - множественный фиссурно-бугорковый контакт зубов обеих сторон. При скользящих движениях из центральной окклюзии в заднюю контактную позицию должны быть сошлифованы те скаты бугорков, которые препятствуют равномерным сагиттальным перемещениям нижней челюсти.
При ортогнатическом прикусе сошлифовывание проводят по методу Джен-кельсона: на рабочей стороне сошлифовывают наружные скаты щечных бугорков нижних боковых зубов и внутренние скаты щечных бугорков верхних боковых зубов, наружные скаты нёбных бугорков верхних боковых зубов и внутренние скаты язычных бугорков нижних боковых зубов, а на балансирующей стороне сошлифовывают внутренние скаты щечных бугорков нижних боковых зубов и внутренние скаты нёбных бугорков верхних боковых зубов.
Правило сошлифовывания резцов и клыков в передней окклюзии: сошли-фовывают режущие края и нёбную поверхность верхних зубов, режущий край и вестибулярную поверхность нижних зубов при сохранении контактов в центральной окклюзии. Внутренние скаты обращены к центральной фиссуре.
Затем проверяют окклюзионные контакты боковых зубов при передних движениях нижней челюсти, сошлифовывая суперконтакты на передних скатах бугорков нижних боковых зубов и на дистальных скатах бугорков верхних боковых зубов.
При движении нижней челюсти назад выявляют преждевременные контакты на дистальных скатах бугорков нижних боковых зубов и на передних скатах бугорков верхних боковых зубов.
У больных с аномалиями прикуса наблюдаются атипичные контакты в центральной, передней и боковых окклюзиях, поэтому участки окклюзионной поверхности зубов, подлежащие сошлифовыванию, определяют индивидуально для каждого больного (привычная окклюзия).
Пришлифовывание осуществляют для снятия концентрации окклюзионных контактов на отдельных зубах, а не для выключения их из окклюзии. После визуальной проверки этих участков при движениях челюсти их пришлифовывают. Если бумага оставляет равномерный след на всех контактирующих поверхностях, а визуальный контроль подтверждает отсутствие блокирующих участков, пришлифовывание прекращают. Все сошлифованные участки сглаживают резиновым полиром.
Завершающий этап - обработка раневых поверхностей твердых тканей зубов. Во-первых, они полируются; во-вторых, в них с помощью электрофореза импрегнируют ионы кальция. В-третьих, они покрываются фторлаком или покровным защитным лаком. Избирательное пришлифовывание зубов производят в течение 3-4 посещений с интервалом 7 дней.
При пародонтитах из-за значительной подвижности зубов получение ок-клюзиограмм и тем более их трактовка затруднены, поэтому В.Н. Копейкин предлагал проводить избирательное пришлифовывание зубов в 2 этапа. На первом этапе необходимо провести предварительное пришлифовывание зубов в области ярко выраженных суперконтактов. Второй этап проводят после иммобилизации зубов различными шинирующими лечебными конструкциями.
Избирательное пришлифовывание проводят с помощью высокооборотных машин и центрированных фасонных головок прерывистым, щадящим методом. При этом нужно помнить, что сошлифовывание изменяет лишь конфигурацию зубных бугорков и их скаты, сами же бугорки, как правило, не сошлифовывают-ся, поскольку нельзя допускать уменьшения высоты нижнего отдела лица. Для этого сошлифовывание проводят по формуле "ЩВЯН". Это значит, что сошли-фовывают щечные (Щ) бугорки верхних (В) и язычные (Я) бугорки нижних (Н) зубов. Поскольку эти бугорки определяют направление трансверзальных движений нижней челюсти, то этим можно обеспечить плавность ее движения. Скаты же нёбных бугорков верхних зубов и щечных бугорков нижних надежно фиксируют высоту нижнего отдела лица.
Осложнениями при избирательном пришлифовывании зубов можно считать снижение высоты нижнего отдела лица, ортодонтический эффект перемещения зуба, гиперестезию твердых тканей зубов, чрезмерную нагрузку на пародонт после сошлифовывания бугров зубов, выведение из контакта одних зубов и перегрузку пародонта других зубов.
Поэтому для правильного использования этого метода окклюзионной коррекции необходимо знание основ биомеханики зубочелюстной системы, проведение анализа окклюзионных контактов в полости рта, а также на диагностических моделях, соблюдение строгих правил.
Для грамотного избирательного пришлифовывания зубов необходимо проводить все манипуляции под контролем окклюзиографии.
Окклюзиография - метод получения окклюзионных контактов на тонких пластинках воска (можно использовать бюгельный воск) при смыкании зубных рядов. В норме при ортогнатическом виде прикуса на полоске воска определяется линейный контакт в области передних зубов и точечный - в области боковых, но на этих участках сохраняется тончайший слой воска. При наличии чрезмерных контактов на том или ином участке в воске образуются отверстия, а при отсутствии контактов отпечатка в воске не наблюдается. Наложив пластинку воска на диагностическую модель, с помощью карандаша переносят участки чрезмерных контактов на гипсовой модели зубов и определяют зоны сошлифовывания.
Также для определения суперконтактов используют окклюзионную бумагу различной толщины (от 8 до 200 мкм). Вначале окклюзионные контакты изучают с помощью окклюзионной бумаги толщиной 200 мкм; после избирательного пришлифовывания доводят до появления линейного контакта в области
передних зубов и множественного точечного контакта в области боковых зубов, используя окклюзионную бумагу толщиной 8-12 мкм.
В последние годы для более объективного и точного определения окклю-зионных контактов во времени (в динамике) разработан и применяется аппаратурный метод компьютерного анализа окклюзии с помощью специальных мягких датчиков окклюзии.
Задачи ортопедического лечения:
• объединение в единый блок всех зубов каждой челюсти;
• равномерное распределение всех компонентов жевательного давления на пародонт оставшихся зубов;
• устранение дополнительной нагрузки на пародонт зубов, граничащих с дефектом;
• восстановление целостности зубного ряда и функции жевания во всех функционально ориентированных группах зубов.
Больных с заболеваниями пародонта и нарушением непрерывности зубных рядов следует разделить на 2 группы. К первой относят больных с включенными, ко второй - с одноили двусторонними концевыми дефектами. При расположении дефекта в переднем отделе зубного ряда протезирование может осуществляться с помощью мостовидных протезов, фиксированных на коронках. При большом дефекте в переднем отделе оставшиеся боковые зубы шинируют несъемными шинами, а дефект замещают съемным протезом.
При малых и средних одно- и двусторонних включенных боковых дефектах шинирование осуществляют мостовидными протезами, укрепленными на коронках с учетом функциональных возможностей опорных зубов. Края коронок не должны заходить под десну, оставляя открытым десневой карман для медикаментозной и хирургической терапии. Целесообразно изготовление экватор-ных коронок в боковых участках зубных рядов.
При большой подвижности зубов в конструкцию бюгельного протеза необходимо включать дополнительные элементы в виде непрерывных многозвеньевых кламмеров, перекидных кламмеров (Джексона), двойных (по Бонвиллу), когтевидных отростков, амортизаторов жевательного давления. Назначение амортизатора - уменьшить или полностью снять вертикальные, горизонтальные и опрокидывающие компоненты жевательного давления, передающиеся с седловидной части протеза на опорные зубы. Чем длиннее рессорные ответвления и выше модуль упругости сплава, тем значительнее величина амортизирующего момента. Амортизатором нагрузки может быть рессорное ответвление от плеча кламмера к каркасу базиса. Своеобразной рессорой или амортизатором нагрузки могут быть дуга шинирующего протеза, кламмер Роуча.
Применяют сочетанные виды шин - несъемные протезы, фиксируемые на группе передних зубов и премоляров, и бюгельный протез, замещающий группу моляров. Несъемную и съемную части можно соединить с помощью различных бескламмерных систем фиксации (замковая, телескопическая и др.).
Пародонтит в сочетании с дефектами зубных рядов усугубляет патологический процесс в тканях пародонта оставшихся зубов. Если своевременно не будет проведено ортопедическое лечение, наступает потеря всех зубов. Ортопедическое лечение проводится с применением различных шин-протезов.
К несъемным шинам-протезам относят мостовидные протезы. При паро-донтите мостовидные протезы применяются только при наличии включенных дефектов с учетом функциональных возможностей тканей пародонта опорных зубов. Применение консольных мостовидных протезов должно быть исключено.
Съемные цельнолитые шинирующие протезы представляют собой лечебные конструкции дуговых протезов.
В основе конструкции съемных шинирующих протезов и аппаратов, обеспечивающих горизонтальную разгрузку зубов, лежат двуплечие и многозвеньевые кламмеры с вестибулярным и оральным охватом всех зубов. Погружение протеза в слизистую оболочку предотвращается применением окклюзионных накладок. Для этих целей наиболее часто применяется система кламмеров Ney. Съемные шинирующие протезы, в конструкции которых имеются штампованные и литые колпачки и балки, опирающиеся на группу зубов и объединяющие их, обеспечивают одновременно вертикальную и горизонтальную разгрузку зубов. Сочетанный метод шинирования - это применение несъемных и съемных типов протезов. Характер сочетания несъемных шин с шинирующими протезами зависит от конкретной клинической картины. Оставшиеся зубы шинируют каким-либо видом несъемной шины, а дефект восполняют бюгельным или протезом иного вида.
Для достижения хорошего результата лечения шины должны соответствовать следующим требованиям:
• создавать прочный блок из групп зубов, ограничивая их движения в трех направлениях: вертикальном, вестибулооральном, медиолатеральном (для передних) и медиодистальном (для боковых зубов);
• быть устойчивыми и прочно фиксированными на зубах;
• не оказывать раздражающего действия на маргинальный пародонт;
• не препятствовать медикаментозной и хирургической терапии десневого кармана;
• не иметь ретенционных пунктов для задержки пищи;
• не создавать своей окклюзионной поверхностью блокирующих контактов при движении нижней челюсти;
• не нарушать речи;
• не вызывать грубых нарушений внешнего вида больного, по возможности отвечать эстетическим требованиям.
Ортопедическое лечение проводится в комплексе с терапевтическими, хирургическими, физиотерапевтическими методами.
При выборе конструкции бюгельного протеза при пародонтитах, осложненных частичным отсутствием зубов, можно пользоваться классификацией Кеннеди.
Съемные бюгельные протезы более благоприятно распределяют жевательную нагрузку между опорными зубами и слизистой оболочкой альвеолярных гребней и нёба.
Конструкцию бюгельного протеза определяют количество оставшихся зубов на челюсти, состояние их пародонта и вид прикуса. Необходимо, чтобы на челюсти было не менее 6 зубов.
Клинические и функциональные требования к естественной коронке зуба, выбранной для расположения опорно-удерживающего кламмера
• Зуб должен быть устойчивым. При патологической подвижности зубов их следует блокировать с рядом стоящими для образования устойчивой системы. Зубы с хроническими околоверхушечными воспалительными очагами могут использоваться для опоры только после успешного пломбирования каналов.
• Зубы должны иметь выраженную анатомическую форму. Для кламмер-ной фиксации непригодны зубы с низкой конусовидной коронкой, обнаженной шейкой и резким нарушением соотношения длины клинической коронки и корня. Эти недостатки служат относительными противопоказаниями. После специальной подготовки такие зубы могут быть включены в число опор кламмерной системы.
• Необходимо учитывать взаимоотношения опорного зуба с антагонистом. Эти взаимоотношения могут быть настолько тесными, что даже небольшая окклюзионная накладка, помещенная в фиссуру на жевательной поверхности, будет нарушать прикус. В подобных случаях для размещения опорного элемента следует подготовить зуб (отпрепарированный), или выбрать другой зуб, или на опорный зуб изготовить специальную "бю-гельную коронку".
В бюгельном протезе различают: базис (базисы) (иногда эти участки протеза называют седловидной частью), металлический каркас и искусственные зубы. Базис представляет собой часть бюгельного протеза, несущую на себе искусственные зубы и замещающую часть альвеолярного отростка. Размеры базиса зависят от величины и топографии дефекта. При включенных дефектах базисы бывают небольшими, при концевых - полностью перекрывают альвеолярный гребень с верхнечелюстными буграми на верхней челюсти, на нижней - ретро-молярные бугорки.
Каркас бюгельного протеза состоит из соединяющих элементов (дуги и ее ответвлений), фиксирующих элементов (кламмеров, замковых и телескопических соединений, балочных креплений), стабилизирующих элементов (непрерывного кламмера, кипмайдеров) и разгружающих элементов (амортизаторов и дробителей нагрузок).
Дуга соединяет между собой седла бюгельного протеза и распределяет жевательное давление на опорные зубы и альвеолярный гребень. Место расположения дуги определяется величиной, топографией дефекта, анатомическими особенностями твердого нёба, альвеолярного гребня, прикреплением уздечек. Дуга, располагающаяся на верхней челюсти, называется нёбной, или палати-нальной. Это пластинка толщиной 0,6-1,0 мм и шириной 5-15 мм. При плоском нёбе, плохо выраженных альвеолярных гребнях и концевых дефектах дуга должна быть в виде широкой и тонкой пластинки. Ширина ее составляет не менее 2 см, а толщина - 0,35-0,6 мм. Такая форма дуги лучше перераспределяет жевательную нагрузку. При расположении дефекта зубного ряда в переднем отделе дуга проходит в передней трети нёба для исключения опрокидывания протеза.
На нижней челюсти дугу располагают с язычной стороны, на середине альвеолярного гребня. Она должна отстоять от слизистой оболочки, чтобы в
момент погружения протеза в податливые ткани не травмировать слизистую оболочку и уздечку языка. Однако чем на большее расстояние отстает дуга от альвеолярной части, тем больше она становится ощутимой для языка. Дуга протеза на нижней челюсти имеет форму полуэллипса размером 4x2 мм. При высоком расположении мягких тканей дна полости рта или уздечки языка можно применить расширенный многозвеньевой кламмер без дуги.
Дуга может быть снабжена дополнительными ответвлениями. Они направляются в сторону фронтальных дефектов и соединяют металлические ложа для крепления искусственных зубов. Эти дуги по своим размерам тоньше и уже основных.
Стабилизирующие элементы служат для предупреждения смещения протеза в горизонтальном направлении и препятствуют опусканию заднего края протеза верхней челюсти при наличии двусторонних концевых дефектов. В качестве этих элементов применяют непрерывные и многозвеньевые кламмеры и стабилизаторы.
Кламмерная фиксация. В настоящее время ортопеды-стоматологи располагают различными конструкциями кламмеров, позволяющими в трудных клинических условиях фиксировать протезы.
Все существующие разновидности кламмеров обладают как достоинствами, так и недостатками.
Рассматривая различные разновидности кламмеров, можно отметить в них общие детали: плечо, тело, отросток кламмера, окклюзионную накладку.
Изготовление бюгельного протеза начинают с получения оттиска с челюсти и отливки диагностических моделей. Оттиски с челюстей при изготовлении бюгельных протезов снимают альгинатной массой.
На диагностической модели производят предварительное планирование каркаса бюгельного протеза.
Клинико-лабораторные этапы изготовления цельнолитых шинирующих бюгельных протезов с кламмерной фиксацией
Изготовление цельнолитых съемных шин складывается из следующих этапов:
1 - изучение диагностических моделей челюстей;
2 - сошлифовывание участков поверхностей зубов для расположения ок-клюзионных частей шин и опорно-удерживающих кламмеров;
3 - получение оттисков и рабочих моделей, определение центральной окклюзии;
4 - изучение рабочей модели в параллелометре, определение клинического экватора и выбор пути введения шины или шины-протеза;
5 - планирование конструкции шины и нанесение рисунка ее каркаса на гипсовую модель;
6 - подготовка модели к дублированию и получение огнеупорной модели;
7 - воспроизведение рисунка каркаса шины на огнеупорной модели;
8 - моделировка каркаса шины;
9 - создание литниковой системы;
10 - нанесение огнеупорного покрытия, получение литейной формы, процесс литья;
11 - отделка каркаса шины и припасовка на супергипсовой модели;
12 - проверка каркаса шины в полости рта;
13 - окончательная отделка и полировка шины;
14 - наложение шины на зубной ряд.
Этапы 6-11 и 13 выполняются зубным техником, этапы 5, 7 - врачом или врачом совместно с зубным техником.
После обследования больного на диагностические модели наносят ориентировочный рисунок съемной шины. Рисунок шинирующих элементов (вид кламмера) выбирают, исходя из клинических данных и необходимости не только объединить зубы в единый блок, но и снять травмирующее действие горизонтальных и вертикальных компонентов жевательного давления, воздействующего на каждый зуб и функционально ориентированные группы зубов. Сложив модели в центральной окклюзии, определяют место расположения ок-клюзионных накладок, перемычек, соединяющих оральные и вестибулярные части шины, перекидных элементов кламмеров. При отсутствии места на модели красным карандашом отмечают участки, подлежащие сошлифовыванию. Если не создать места для окклюзионных элементов, перекидных элементов кламмеров, то последние будут очень тонкими и со временем сломаются или будут нарушать окклюзию зубных рядов.
Сошлифовывают участки бугров зубов-антагонистов, контактирующих с зоной, где будет проходить перекидной элемент. Когда этого недостаточно, сошлифовывают зону перехода жевательных поверхностей зубов в аппрокси-мальную. На моделях отмечают зону снятия режущих краев при изготовлении литой каппы на переднюю группу зубов. По намеченным участкам сошлифовы-вают слой эмали и контролируют его величину при окклюзионных движениях нижней челюсти. Толщина перемычек должна быть не менее 1 мм, ширина - до 1,5 мм. Чем длиннее плечо кламмера, тем толще его окклюзионная часть. После сошлифовывания твердых тканей зубов получают оттиски и рабочие модели.
При изготовлении съемной цельнолитой шины, как и шинирующего бюгель-ного протеза, для беспрепятственного наложения и сохранения шинирующих свойств всех элементов необходимо определить путь введения и наложения шины на зубной ряд, а также зоны для расположения стабилизирующей и ретенционной частей кламмеров. В клинике из-за наклона зубов линия клинического экватора не совпадает с анатомическим экватором зуба. Если зуб наклонен орально, то линия клинического экватора с язычной стороны смещается к окклюзионной поверхности, а с вестибулярной - опускается к десневому краю. Аналогичное положение наблюдается при том или ином наклоне модели. Наклоняя модель, можно изменить ось наклона зуба, а следовательно, расположение наибольшей выпуклости по отношению к вертикальной плоскости.
Рассмотрев вопрос об изменении клинического экватора, необходимо остановиться на определении общей клинической экваторной линии зубного ряда или, как ее еще называют, общей экваторной линии.
Проведя общую экваторную линию, наносят рисунок каркаса бюгельного протеза. Положение нижнего края ретенционной части плеча кламмера определяют с помощью штифта-измерителя степени ретенции. Для хромокобаль-товых сплавов при толщине плеча кламмера, равной толщине стандартных восковых заготовок, лучше использовать ретенцию 0,5 мм.
После параллелометрии, нанесения рисунка каркаса протеза и получения бороздок, указывающих расположение нижнего края ретенционной части плеча кламмера, на все участки рабочей модели, имеющие поднутрения, наносят слой тугоплавкого воска. Затем в параллелометре штифт-ножом сглаживают излишки во всех участках до отвесной цилиндрической поверхности. Такая подготовка модели предупреждает отрыв дублирующей массы при изъятии из нее гипсовой рабочей модели. Дополнительный слой воска не должен пересекать рисунка контуров каркаса и нанесенных бороздок. Далее получают огнеупорную модель.
Все огнеупорные модели требуют специальной термохимической обработки. Термическую обработку при температуре 120-160 °С производят в течение 30-40 мин в сушильном шкафу, предварительно прогретом до 40 °С. Высушенную неостывшую модель на 30-60 с помещают в расплавленный (150 °С) закрепитель для придания прочности и гладкости поверхностным слоям модели.
В последние годы для дублирования используют силиконовые технические массы, что значительно упрощает, но и удорожает процесс.
На подготовленную таким образом огнеупорную модель наносят рисунок каркаса, ориентируясь по рисунку на рабочей гипсовой модели, а по насечкам определяют нижние границы ретенционной части. Затем по известной методике моделируют восковую композицию протеза. Литниковую систему создают из восковых дугообразно изогнутых заготовок, подводимых к наиболее толстым участкам. Литникообразующие штифты сводят к имеющемуся в модели отверстию, получившемуся при ее отливке стандартным конусом. Затем следуют процесс нанесения на каркас облицовочного слоя литейной формы, формовка модели, литье и отделка каркаса.
Телескопическое крепление
Заслуживают внимания конструкции протезов с телескопическим креплением. Телескопическая (двойная) коронка состоит из внешней и внутренней частей. Внешняя коронка имеет анатомическую форму и надвигается на внутреннюю. Этот вид крепления состоит из двух частей: внутренней и наружной. Внутренняя часть представлена металлическим колпачком, покрывающим культю зуба, - внутренняя коронка. Наружной частью является коронка с выраженной анатомической формой. Внутреннюю часть укрепляют на зубе цементом, наружную жестко соединяют с протезом. По принципу передачи жевательного давления на опорные зубы телескопические коронки следует отнести к бескламмерным системам фиксации.
Подготовка зуба такая же, как при изготовлении простой литой коронки. Обработанной культе зуба придается цилиндрическая или слегка конусовидная форма. На жевательной и апроксимальных поверхностях зуб обрабатывается немного больше, чем при изготовлении цельнолитой коронки, чтобы получить достаточно места для телескопической (двойной) коронки, не нарушая окклюзии и физиологических условий в межзубном пространстве. Наружная коронка может быть на 0,5 мм короче, чем внутренняя. Правильно обработанные (методом фрезирования) телескопические коронки легко надеваются друг на друга. Телескопическая система позволяет получить рациональное крепление проте-
за к опорным зубам, дает прочную опору, охватывающую зуб кольцеобразно. Поэтому такую конструкцию можно рекомендовать и при подвижных зубах. Если внешнюю телескопическую коронку изготавливают как анатомическую с облицовкой из фарфора или пластмассы, то и эстетический результат вполне хороший.
Телескопическая система дает лучшее крепление протеза, чем кламмеры, если соблюдены условия ее применения. Телескопическую систему лучше применять, когда имеется несколько опорных зубов или остался только один.
Замковые крепления
Механические устройства для скрепления частей зубного протеза получили название аттачменов (от англ. attachment - прикрепление, присоединение). Замковые крепления состоят из двух элементов, которые вставляют друг в друга. Часть, укрепляемую на опорном зубе на вкладках, коронках, называют матрицей (негативная часть замка), а внутреннюю, соединенную с протезом, - патрицей (позитивная часть замка).
Имеется множество конструкций такого рода, все их перечислить невозможно. Наиболее известные по форме сечения - шаровой замок, цилиндрический замок, овальный замок. Различают жесткие, полулабильные и лабильные крепления. Все существующие аттачмены делят на два класса: внутриденталь-ные и внедентальные. Первый класс аттачменов наиболее многочисленный. Их название подразумевает, что они частично находятся в коронке или корне естественного зуба. Во второй класс входят консольные и штанговые приспособления. Консольные могут быть жесткими и подвижными; в свою очередь, подвижные подразделяются на вращающиеся и упругие, которые называют шарнирами.
Для пародонта зубов вредными являются силы опрокидывания и вращения протеза. Замки могут применяться в качестве направляющих опорных элементов и в качестве удерживающих. Направляющий опорный элемент подразумевает, что замок при установке в протез придает ему только определенное направление. В качестве удерживающего опорного элемента при включенных протезах малых размеров может быть применено любое замковое соединение. Однако не следует забывать, что горизонтальные силы вследствие коротких и жестких плеч замка переносятся на опорные зубы. На протезах, замещающих концевые дефекты, все конструкции замков дают жесткое соединение протеза с опорным зубом, за исключением широкого замка, расположение которого на верхней челюсти является малоэффективным.
Цель применения замков - устранение креплений кламмерами по эстетическим и гигиеническим соображениям.
Последовательность клинико-лабораторных этапов изготовления съемных протезов с фиксирующими элементами в виде аттачменов следующая:
• изготовление несъемных протезов с назубной частью аттачмена;
• получение оттисков вместе с нефиксированными несъемными протезами;
• изготовление рабочих моделей с несъемными протезами, имеющими замковые крепления;
• определение центральной окклюзии и установка моделей в артикулятор;
• моделировка, изготовление, припасовка на моделях съемных протезов с аттачменами;
• коррекция и фиксация несъемных протезов с одновременным наложением, коррекцией и фиксацией съемных протезов.
Следует подчеркнуть, что установку замковых креплений в несъемных протезах производят обязательно в параллелометре.
Между действием кламмера и замковым соединением имеется существенная разница. Кламмер не обладает активной силой в покое, он находится под напряжением лишь во время движения протезов; несколько иное положение складывается в замковых креплениях. Чтобы создать силы трения, одна из наружных частей должна все время находиться в состоянии напряжения. Поэтому большое распространение получили легко заменяемые матрицы в виде полимерных вкладышей.
Замки требуют очень точного изготовления в лаборатории и подразумевают необходимость использования параллелометра. Они обладают эстетическим преимуществом, так как устанавливаются внутри протеза.
Балочные крепления
Балочные крепления используют при протезировании включенных дефектов. Эта конструкция включает в себя опорную несъемную часть в виде коронок или надкорневых колпачков, между которыми имеется штанга или балка; соответственно, в базисе располагается металлическая контрштанга, точно повторяющая форму штанги (рис. 7-11).
Таким образом, создается опорный каркас, через который жевательное давление распределяется на поверхности альвеолярного гребня и зубов, не перегружая их. Опорные зубы защищены от действия горизонтальных компонентов жевательного давления особенностями данного крепления. Соединение опорных зубов балкой может быть применено как в области передних, так и боковых зубов (включенные дефекты). Штанга Румпеля - прямоугольная плоская, а штанга Дольдера - каплевидная, за счет чего происходят надежная стаби-
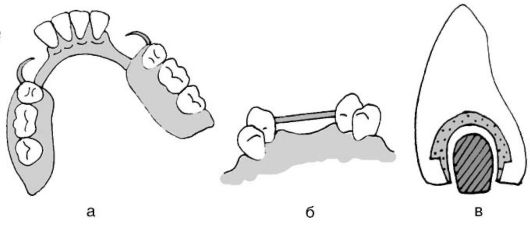
Рис. 7-11. Дуговой протез с балочным креплением: а - общий вид протеза; б - балочное соединение искусственных коронок; в - схема балочного крепления съемного протеза (по Дольдеру)
лизация и фиксация протеза через соответствующую контрштангу, имеющую лишь одну степень свободы движения - вертикальную, совпадающую с осью опорных зубов.
Таким образом, при использовании балочной системы фиксации изготавливают два протеза (съемный и несъемный), которые должны дополнять друг друга.
Применение балочного крепления возможно при высоких клинических коронках опорных зубов. При малой высоте коронковой части не остается места для базиса протеза и искусственных зубов, а малая площадь соединения балки с опорными коронками не обеспечивает должной прочности соединения.
Параллелометрия при изготовлении цельнолитых съемных шин и шин-протезов, применяемых при лечении заболеваний пародонта
Планирование конструкции бюгельного протеза заключается:
• в определении пути введения и выведения протеза с помощью методов па-раллелометрии;
• разметке модели для нахождения наиболее удобного расположения клинического экватора на опорных зубах и соответствующего положения кламмеров;
• определении положения дуги на нёбе и альвеолярном гребне нижней челюсти и других элементов протеза.
Наилучшим путем введения и выведения считается тот, при котором протез легко накладывается и снимается и одновременно обеспечивает одинаковую ретенцию на каждом зубе, где имеются ретенционные элементы. Путь введения и выведения протеза определяют с помощью параллелометрии. Все это в целом позволяет нанести на модель чертеж каркаса будущего протеза.
В шинирующем протезе может быть три, четыре (и более) кламмера, составляющих кламмерную систему. Все опорно-удерживающие кламмеры, их элементы должны располагаться строго по отношению к клиническому экватору - наибольшему периметру зуба с учетом его наклона.
Для правильного конструирования кламмеров важно определить общую клиническую экваторную линию зубного ряда, которая также называется клиническим экватором.
Общий для всех опорных зубов клинический экватор, по отношению к которому будут располагаться элементы опорно-удерживающегося кламмера, определяют с помощью специального прибора - параллелометра. Параллелометр представляет собой прибор для определения наибольшей выпуклости зубов на моделях челюстей, выявления относительной параллельности поверхностей двух зубов или более либо других анатомических образований, например альвеолярного гребня в определенном положении модели в трехмерном пространстве (положении столика) (рис. 7-12).
Прибор имеет плоское основание, на котором под прямым углом закреплена стойка с кронштейном. Кронштейн подвижен в вертикальном и горизонтальном направлениях. Плечо кронштейна соотносится со стойкой под углом 90°. На плече кронштейна имеется зажимное устройство для сменных инструментов. Это устройство позволяет перемещать инструменты по вертикали.
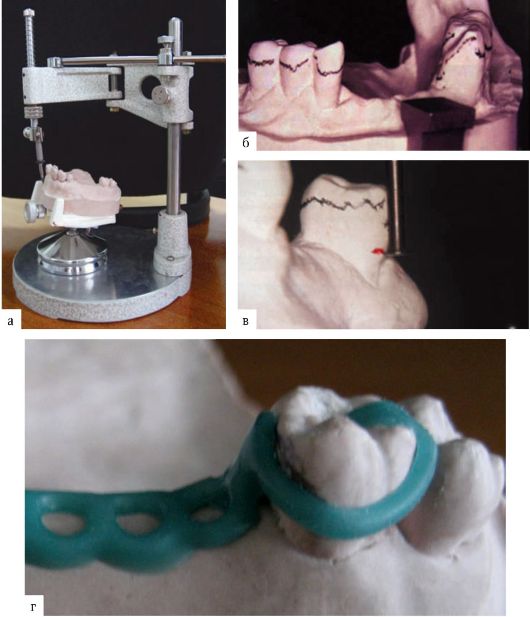
Рис. 7-12. Параллелометрия при изготовлении шинирующей конструкции: а - парал-лелометр; б - нахождение клинического экватора на модели; в - измерение величины поднутрения; г - элемент на этапе моделирования каркаса протеза
В набор инструментов входят:
• плоский анализатор для определения наиболее выгодного положения общего клинического экватора, а следовательно, и положения кламмеров, обеспечивающих беспрепятственное введение протеза и хорошую его фиксацию;
• штифт, в котором цангой закрепляют грифели для очерчивания линии;
• штифты-измерители степени ретенции ? 1, 2 и 3;
• штифты-ножи для снятия излишков воска после заливки поднутрений.
В комплект входит также столик для закрепления моделей. Площадка столика шарнирно соединена с основанием, что позволяет наклонять модели и под разным углом подводить их к инструментам.
В основе всех конструкций параллелометров лежит один и тот же принцип: при любом смещении вертикальный стержень всегда параллелен своему исходному положению. Это позволяет находить на зубах точки, расположенные на параллельных вертикальных плоскостях.
Величина опорно-стабилизирующей и ретенционной зон на зубе зависит от положения общей кламмерной линии, или клинического экватора, что, в свою очередь, зависит от наклона модели при определении пути введения протеза.
Известны три метода определения пути введения протеза:
• произвольный;
• метод определения среднего наклона продольных осей опорных зубов (метод Новака);
• метод наклона модели (метод выбора, или "логический" метод).
В шинирующих конструкциях опорно-фиксирующих элементов всегда более двух. Поэтому в основном в практике применяется метод выбора.
Метод выбора. Модель укрепляют на столике параллелометра. Затем столик устанавливается так, чтобы окклюзионная плоскость зубов гипсовой модели была перпендикулярна к анализирующему стержню (нулевой наклон). Последний подводят к каждому опорному зубу по очереди и определяют наличие и величину опорно-стабилизирующей и удерживающей зон. Может оказаться, что на одном или нескольких зубах хорошие условия для расположения элементов кламмера, а на других неудовлетворительные. Тогда модель должна быть рассмотрена под другим углом наклона. Из нескольких вероятных наклонов выбирают такой, который обеспечивает лучшую удерживающую зону на всех опорных зубах. Необходимо учитывать и эстетические требования.
При конструировании шинирующего бюгельного протеза данный метод позволяет учитывать требования эстетики и оптимальную степень ретенции кламмеров. Так, если опорно-удерживающие кламмеры необходимо расположить на группе видимых при улыбке зубов, то из соображений эстетики целесообразно максимально приблизить линию обзора к шейкам опорных зубов. Для этого применяют задний наклон модели, т.е. модель наклоняют назад. Боковой наклон модели выбирают для равномерного распределения степени ретенции на опорных зубах обеих половин челюсти.
Так, например, если при горизонтальном положении модели окажется, что на левых боковых зубах линия обзора располагается в щечной поверхности по шейкам зубов (из-за язычного наклона зубов), то целесообразно наклонить модель влево, чтобы "поднять" уровень клинического экватора. Степень бокового наклона модели определяется по достаточности ретенционной зоны на правых боковых зубах.
Закрепив подвижный столик и помещенную на него модель в выбранном положении, вертикальным штифтом с грифелем наносят общую кламмерную линию.
Подводя грифель к каждому опорному зубу так, чтобы его нижний край находился и перемещался по уровню десневого края, очерчивают линию на вестибулярной, оральной и проксимальных поверхностях всех зубов. Сняв модель
со столиком с подставки параллелометра, тонким фломастером или мягким карандашом обводят полученную общую экваторную линию и приступают к планированию конструкции кламмеров и нанесению рисунка будущего каркаса шины-протеза.
Общий клинический экватор пересекают только ретенционные части клам-меров. Для определения расположения ретенционной части в параллеломе-тре имеется специальный цилиндрический стержень с уступом - измеритель степени ретенции ? 1, 2 и 3. Стержень укрепляют в плече параллелометра и устанавливают его так, чтобы он касался клинического экватора. В этот момент уступ стержня одновременно должен касаться точки зуба ниже клинического экватора. Проведя стержнем по зубу, получают насечку, которая указывает глубину поднутрения для расположения ретенционной части кламмера: при 1-й степени ретенции на 0,25 мм ниже клинического экватора, при 2-й - на 0,5 мм и при 3-й - на 0,75 мм.
Расположение линии клинического экватора на коронке зуба после па-раллелометрии, ее отношение к окклюзионной и гингивальной частям определяют необходимость выбора для каждого зуба того или иного типа опорно-удерживающего кламмера. Выбор вида кламмера зависит от топографии клинического экватора и площади окклюзионной и гингивальной частей.
Фиксация шинирующего протеза. Диагностическое наблюдение и поддерживающая терапия. Отдаленный прогноз заболевания
На последнем клиническом этапе ортопедического лечения сложные шины и шины-протезы перед введением в полость рта тщательно осматривают. При осмотре обращают внимание на качество обработки, правильность изготовления кламмеров, дуг, шинирующих приспособлений и пластмассовых базисов.
Кламмеры и шинирующие приспособления должны быть хорошо обработаны и отшлифованы, а их концевые части закруглены. После осмотра протез-шину вводят в полость рта и осторожно, без особых усилий надевают на зубной
ряд.
Удерживающие плечи кламмеров, вне зависимости от их количества, должны свободно проскальзывать клинический экватор и фиксироваться в ретенци-онной части коронки зуба, а окклюзионные накладки, перекидные элементы, когтеобразные и другие приспособления располагаются в своих ложах. При этом они не должны создавать суперконтакты и блокировать движения нижней челюсти. При необходимости проводится небольшая коррекция.
После этого надо научить больного в соответствии с путем введения вводить в полость рта и фиксировать на зубы шинирующие лечебные аппараты. Такое обучение исключает поломку и деформацию частей шины-протеза.
Во избежание образования кариозного процесса зубов у места прилегания опорно-удерживающих кламмеров и шинирующих лечебных аппаратов необходима хорошая гигиена полости рта и протеза.
Привыкание к бюгельным шинирующим протезам происходит медленнее, чем к несъемным конструкциям.
При комплексном лечении пародонтита прогноз может быть благоприятным только в случае, если осуществляется диспансерное наблюдение за больным, а
пациент строго выполняет указания врача по индивидуальной профилактике и личной гигиене полости рта.
Плохой или недостаточный уход за полостью рта при наличии ортопедических аппаратов способствует дополнительному скоплению остатков пищи, размножению микрофлоры, отложению налета и зубного камня. При этом зубной налет, а затем и зубной камень откладываются не только на естественных зубах, но и на шинах и шинах-протезах. Все это создает условия для обострения уже имеющихся воспалительных явлений в тканях пародонта. Применяемые при этом методы комплексного лечения не дают желаемого результата. В связи с этим лечащий врач должен предупредить больного о необходимости более тщательной гигиены полости рта, так как при наличии различных шинирующих лечебных конструкций из-за труднопромываемых участков под протезами самоочищение полости рта снижено.
Большое значение имеет качество поверхности лечебного аппарата - полировки металлических и пластмассовых элементов шинирующего протеза. При некачественной полировке скорость колонизации микрофлоры на протезах увеличивается в несколько раз, что может привести к осложнению патологического процесса в тканях пародонта.
При наличии незначительных трем между зубами рекомендуется сошлифо-вывать апроксимальные поверхности зубов, создавая параллельность между ними, которая делает свободным вымывание остатков пищи. Механическую чистку естественных зубов, оставшихся в полости рта, и несъемных шин-протезов производят с помощью щетки и пасты. Зубные пасты хорошо пенятся, растворяя слизь и мягкий налет на естественных зубах и несъемных шинах-протезах. Чистка естественных и искусственных зубов должна быть регулярной и проводиться 2 раза в день - утром и вечером. Больного необходимо убедить в обязательном полоскании полости рта после каждого приема пищи.
Во время гигиенической обработки шин и шин-протезов следует быть осторожным, предупреждая возможные деформации шинирующих элементов.
При комплексном лечении пародонтита у больных с сопутствующей общесоматической патологией врачу-стоматологу необходимо тесное сотрудничество с врачом общего профиля. Только при таком подходе к лечению пародонтита возможен благоприятный прогноз.
7.6. НЕПОСРЕДСТВЕННОЕ ПРОТЕЗИРОВАНИЕ ПРИ ЗАБОЛЕВАНИЯХ ПАРОДОНТА
В ортопедической стоматологии принято различать непосредственное (первичное), раннее (ближайшее) и отдаленное протезирование. При непосредственном протезировании больному накладывают протез сразу после операции, на операционном столе или кресле. В связи с этим подобное протезирование иногда называют послеоперационным.
Непосредственное протезирование имеет достаточно большую историю и уходит своими корнями в глубокую старину. Тщательное изучение фотографий протезов, найденных в могилах этрусков и пирамидах египетских фараонов, показало, что протезы были изготовлены в ближайшие дни после операции удаления зубов, вставлялись в лунки и были наложены до их за-
живления. Подобные археологические находки дают основание считать метод непосредственного протезирования таким же древним, как и сам процесс зубного протезирования.
Первые сообщения в специальной литературе о непосредственном замещении удаленных зубов относятся к 1881 г. и принадлежат известному русскому хирургу Н.Н. Знаменскому. Эти первые в мире экспериментальные работы по непосредственному протезированию посвящены применению для замещения удаленных зубов имплантатов из стекла, фарфора и кости. Такие исследования активно проводятся и сегодня.
Нельзя говорить о преимуществе метода непосредственного протезирования перед другими. Их вообще нельзя сравнивать, поскольку каждый из них решает свои задачи, определяемые динамикой заживления послеоперационной раны. Непосредственное протезирование как метод ортопедической терапии применяется на определенном этапе ортопедического лечения и является временным.
При непосредственном протезировании удается избежать грубых нарушений внешнего вида больного, быстрее восстановить функцию жевания и речи, сохранить высоту нижнего отдела лица, предупредив нарушение деятельности мышц и височно-нижнечелюстного сустава. Базис непосредственного протеза ускоряет формирование протезного ложа, приспособленного для последующего протезирования, а также играет роль повязки для послеоперационной раны, защищающей ее от действия различного рода раздражителей и обеспечивающей более быстрое заживление.
Некоторые авторы рекомендуют использовать непосредственные протезы как лечебные повязки, нанося на внутреннюю поверхность базиса, например, поливинокс (бальзам Шостаковского♠).
Непосредственное протезирование благоприятно влияет на общее состояние и психику больного, имеет важное лечебно-профилактическое значение для больных с заболеваниями желудочно-кишечного тракта и пародонта воспалительного или дистрофического характера, когда значительное сокращение сроков протезирования способствует сохранению оставшихся зубов.
К непосредственному протезированию имеются достаточно широкие показания. В то же время его следует признать обязательным в следующих клинических условиях:
• удаление последних зубов;
• удаление зубов с потерей последней пары антагонистов (потеря фиксированного межальвеолярного расстояния);
• удаление зубов, когда пародонту оставшихся грозит функциональная перегрузка и снижение межальвеолярного расстояния;
• удаление боковых зубов с образованием двусторонних концевых или больших включенных дефектов при глубоком прикусе или заболевании височно-нижнечелюстного сустава;
• удаление передних зубов;
• множественное удаление зубов с крайней степенью патологической подвижности при заболеваниях пародонта;
• резекция альвеолярной части, альвеолярного отростка или челюстных костей.
Все методики непосредственного протезирования можно разделить на 2 основные группы. К первой следует отнести методики, предложенные Г.П. Со-сниным, А.А. Котляр, Е.И. Гавриловым. Эти авторы предлагают до удаления зубов снимать оттиски с обеих челюстей. После отливки рабочих и вспомогательных моделей готовят восковые шаблоны с прикусными валиками, определяют центральное соотношение челюстей, модели загипсовывают в артикулятор и проводят их специальную подготовку, которая заключается в следующем. Зубы, подлежащие удалению, срезают с гипсовой модели на уровне их шеек. Затем с вершины альвеолярного отростка снимают слой гипса (не более 2 мм) и придают ему овальную форму. В участках, прилегающих к шейкам оставшихся зубов со стороны дефекта, на расстоянии от них 3-4 мм, гипс снимать не следует для предупреждения чрезмерного сдавления десны в этом месте будущим протезом. После подготовки альвеолярного гребня (гравировки модели челюстей) изготавливают восковой базис, кламмеры, осуществляют постановку искусственных зубов и заканчивают изготовление протеза с заменой воска на пластмассу с ее полировкой. Протез накладывают сразу после удаления зубов. При этом в первое посещение исправление окклюзии не проводят из-за отека слизистой оболочки послеоперационной раны, который препятствует точному прилеганию базиса протеза к тканям протезного ложа и может быть причиной нарушения смыкания искусственных зубов с антагонистами.
О.Д. Кумейская (1949) предложила на гипсовой модели после удаления зубов делать углубления треугольной формы для постановки искусственных зубов на "приточке". Однако, как отмечают многие авторы, у этого предложения есть серьезный недостаток - острые края искусственных зубов могут мешать заживлению операционной раны. Создание даже небольшой искусственной десны при изготовлении съемного протеза устраняет этот недостаток.
Среди методов непосредственного протезирования в последние годы чаще применяют те, при которых удается воспроизвести положение, размеры и форму удаляемых зубов. Это особенно важно для пациентов, которые по роду своей профессии имеют постоянный контакт с людьми (артисты, преподаватели, общественные деятели и др.). Сохранение привычного естественного вида искусственных зубов положительно сказывается на психике больного и способствует более быстрой адаптации пациента к протезам.
Примером подобного решения может служить методика Seeling (1965), которая позволяет воспроизвести на протезе коронки удаленных зубов. Суть предложения состоит в следующем. После снятия оттисков и отливки гипсовых моделей, фиксации их в артикуляторе гипсовые зубы, подлежащие удалению, осторожно спиливают точно по клиническим шейкам, избегая их поврежения. Изготавливают кламмеры и восковой базис, а спиленные гипсовые зубы фиксируют на восковом базисе в их прежнем положении, ориентируясь на зубы-антагонисты. Модель гипсуется в кювете обратным способом, гипсовые зубы удаляют после выплавления воска. Полученную для них форму в гипсе заполняют соответствующей естественному цвету зубов пластмассой.
Ценность этой методики, по мнению автора, заключается в возможности воспроизведения привычной для больного и окружающих его людей формы удаляемых естественных зубов. При этом адаптация к протезу происходит в более короткие сроки.
Оценка этой методики в клинике, проведенная Г.Л. Саввиди (1980), показала, что при плотном расположении зубов, подлежащих удалению, трудно производить их спиливание на гипсовой модели без повреждения. Зубы часто ломаются, и использовать их после этого чрезвычайно трудно. Кроме того, затруднено удаление гипсовых зубов из кюветы после выплавления воска даже при самой тщательной их изоляции. Для устранения выявленных недостатков этой технологии иммедиат-протезов Г.Л. Саввиди предложил изменить способ отливки гипсовой модели и гипсовки ее в кювету. Для этого гипсовая модель, приготовленная по альгинатному оттиску, отливается в два этапа. Вначале гипсом в оттиске заполняют отпечатки только тех зубов, которые подлежат удалению. После затвердевания гипса его смазывают вазелином и отливают остальную часть модели. Этот способ позволяет легко снимать гипсовые зубы с модели и устанавливать их вновь с большой точностью.
Для беспрепятственного извлечения гипсовых зубов из кюветы после выплавления воска предлагается перед гипсовкой модели в кювете покрывать зубы, подлежащие удалению, оттискной силиконовой массой. После нанесения на зубы оттискная масса обсыпается кварцевым песком для прочного соединения ее с гипсом. Применение оттискной массы обеспечивает легкое извлечение гипсовых зубов из кюветы. После же полимеризации пластмассовые зубы имеют чистую гладкую поверхность, легко поддающуюся полировке.
Испытания этой методики в клинике также показали, что в сочетании с предложенными усовершенствованиями она позволяет с большой точностью воспроизводить естественные зубы, подлежащие удалению.
По методике, предложенной В.Н. Ралло и Н.А. Пучко (1983), удаляемые зубы в снятом оттиске следует заполнять не гипсом, а расплавленным модели-ровочным воском до уровня их шеек с одновременным вставлением металлических штифтов из ортодонтической проволоки диаметром 1-1,5 мм и длиной 4-5 мм с таким расчетом, чтобы они возвышались над уровнем воска на 2-3 мм и были параллельны друг другу. Затем оттиск необходимо опустить в холодную воду и отлить гипсовую модель.
Наряду с многочисленными преимуществами, непосредственные съемные протезы имеют и некоторые недостатки. Главный из них заключается в отрицательном действии съемного протеза на ткани десны у оставшихся зубов, что приводит к развитию гингивита и образованию патологических десневых карманов. Кроме того, из-за недостатков поверхности базиса, обращенного к слизистой оболочке, атрофия костной ткани лунок в области удаленных зубов наступает не только от отсутствия нагрузки в этой области в процессе заживления раны, но и от чрезмерного давления базиса протеза.
Хорошие результаты дает применение мягких базисных материалов. Контактируя со слизистой оболочкой в области дефекта и создавая дозированные нагрузки, мягкий слой базиса создает условия щадящего раздражения тканей протезного ложа, снижая величину атрофированной области.
При применении мостовидных протезов на фоне заболеваний пародонта следует соблюдать определенную осторожность, так как подобная конструкция иммедиат-протеза может стать причиной дополнительной функциональной перегрузки пародонта. Для предупреждения возможных ошибок в конструировании таких протезов следует идти прежде всего по пути увеличения количе-
ства опорных зубов. Кроме того, при решении вопроса о выборе мостовидного протеза при такой клинической картине нужно учитывать и протяженность дефекта зубного ряда. Мостовидные протезы в подобной клинической ситуации могут быть показаны лишь при малых дефектах и хорошей устойчивости опорных зубов.
7.7. КЛАССИФИКАЦИЯ ШИН. СРАВНИТЕЛЬНАЯ ОЦЕНКА СЪЕМНЫХ И НЕСЪЕМНЫХ ВИДОВ ШИН
Ортопедические методы в комплексном лечении заболеваний пародонта позволяют нормализовать окклюзионные соотношения, снять травмирующее действие жевательного давления, восстановить непрерывность зубного ряда, удержать подвижные зубы в период обострения заболевания и улучшить качество терапевтических и хирургических методов лечения.
Ортопедическое лечение заболеваний пародонта связано с применением различных конструкций шин. Лечебный эффект той или иной шины основан на законах биомеханики.
С помощью шины удается объединить зубы в общую систему, составляющую при восприятии жевательного давления единое целое. Таким путем достигаются иммобилизация зубов, перераспределение нагрузки на зубы со здоровым пародонтом или на альвеолярный отросток, равномерное распределение жевательного давления на оставшиеся зубы с одновременным устранением эстетических дефектов, нормализация функции жевания и речи.
Классификация шин
Классификация шин:
а) по продолжительности - постоянные и временные;
б) по способу фиксации - съемные и несъемные;
в) по способу изготовления - лабораторное и клиническое изготовления;
г) по материалу - металлические, пластмассовые, композитные, комбинированные;
д) по методике изготовления - литые, штампованные, паяные, изготовленные путем полимеризации, лигатурные, стандартные;
е) по конструкции - разные виды вкладок, коронок, мостовидных протезов, бюгельных и пластиночных протезов.
Для того чтобы выполнять роль лечебного аппарата, шина должна соответствовать следующим требованиям:
• создавать прочный блок из группы зубов, ограничивая их движения в трех направлениях: вертикальном, вестибулооральном, медиолатеральном (для передних) и медиодистальном (для боковых зубов);
• быть устойчивой и прочно фиксированной на зубах;
• не оказывать раздражающего действия на маргинальный пародонт;
• не препятствовать медикаментозной и хирургической терапии тканей па-родонта;
• не иметь ретенционных пунктов для задержания пищи;
• не создавать своей окклюзионной поверхностью блокирующих пунктов при движении нижней челюсти;
• не нарушать речи;
• не вызывать грубых нарушений внешнего вида больного;
• легко накладываться и сниматься с зубных рядов;
• равномерно перераспределять жевательное давление на опорные зубы и замещать дефект зубных рядов.
Объединяя различными конструкциями протезов зубы с разным состоянием пародонта, следует использовать резервные силы многих зубов или даже всего зубного ряда. Наличие резервных сил, их отсутствие или развитие функциональной недостаточности лежат в основе выбора конструкции шинирующих аппаратов и протезов.
• Шины для передних зубов
- Шины на вкладках представляют собой группу вкладок, объединенных в прочную конструкцию, располагающуюся на специально подготовленном ложе. Ложе для вкладок может располагаться на режущей, оральной и апроксимальных поверхностях коронок зубов. Фиксация вкладок может осуществляться также парапульпарными и корневыми штифтами.
- Балочные шины для передних зубов представляют собой блок естественных зубов, иммобилизированных с помощью балки, располагающейся на оральной поверхности зубов. Положительные свойства этих конструкций: хорошая иммобилизация зубов и соблюдение требований эстетики. Отрицательные: механическая обработка твердых тканей зубов.
- Кольцевая шина представляет собой систему спаянных колец и покрывает зубы с вестибулярной стороны до экватора, а с оральной заходит за зубной бугорок, режущий край зубов остается свободным.
- Колпачковая шина представляет собой систему спаянных колпачков, покрывающих режущий край, контактные поверхности зубов, с оральной поверхности достигают экватора.
- Шины из полукоронок имеют вид блока спаянных между собой полукоронок, обеспечивают надежную иммобилизацию. Недостатки: сложны в изготовлении, малоэстетичны.
- Шины, укрепляемые на корневых штифтах, применяются для шинирования подвижных депульпированных зубов. Шины обеспечивают хорошую иммобилизацию и удобны в эстетическом отношении. К недостаткам можно отнести депульпирование зубов. К ним относятся шины Мамлока, Бруна и др.
- Шины из полных коронок для передних зубов широко применяют для иммобилизации подвижных зубов. Эти шины обладают хорошими шинирующими свойствами, эффективно ограничивают патологическую подвижность зубов. При заболеваниях пародонта полные коронки изготавливают с наддесневым препарированием во избежание травмы десны. Для достижения эстетического эффекта эти шины изготавливают комбинированными (металлокерамика, металлопластмасса).
Иммобилизация зубов, при которой шины располагаются в переднезаднем направлении на боковых зубах, называется боковой, или сагиттальной. Сагиттальный вид стабилизации позволяет создать блок зубов, устойчивый к уси-
лиям, развивающимся в вертикальном, трансверзальном и медиодистальном направлениях.
• Шины для боковых зубов
- Шины на вкладках для боковых зубов закрывают часть жевательной поверхности и ограничивают движения их в вертикальном направлении. Для придания шине большей прочности иногда соединение с зубами происходит за счет штифтов.
- В балочные шины для боковых зубов могут быть включены полукоронки, коронки, корневые штифты, между которыми располагается балка.
- Колпачковые, полукоронковые и шины с экваторными коронками для боковых зубов используют для иммобилизации подвижных зубов при заболеваниях пародонта. Они обладают достаточно хорошими шинирующими свойствами, не прилегают к маргинальной десне и не отягощают ее состояние, однако неэстетичны.
- Шины из полных коронок для боковых зубов широко используют для иммобилизации подвижных зубов.
По технологии изготовления шины могут быть штампованными, литыми, комбинированными. Такая конструкция, обладая хорошими шинирующими свойствами, может быть неэстетична, а прилегая к маргинальной десне, может отягощать ее состояние: раздражать, травмировать и препятствовать проведению профилактических мероприятий. Поэтому, применяя полные коронки, необходимо проводить наддесневое препарирование. Полные искусственные коронки следует применять в тех случаях, когда соотношение вне- и внутриаль-веолярной частей боковых зубов не нарушены. Для достижения эстетического результата предпочтение следует отдавать металлоакриловым и металлокера-мическим коронкам.
Если к боковой стабилизации подключается передний отдел зубного ряда, то такую стабилизацию называют фронтосагиттальной. В зубной дуге с включенными дефектами в боковых отделах ее сагиттальная стабилизация может быть усилена поперечной. Такую стабилизацию называют парасагиттальной. Обычно подобная стабилизация достигается дуговым протезом, т.е. сочетанием несъемных аппаратов со съемным шинирующим протезом.
При такой системе шинирования боковая нагрузка, возникающая на одной стороне, распределяется и на противоположную.
Съемные шины могут применяться для шинирования одной какой-либо группы зубов или всего зубного ряда, они могут включаться в конструкцию дугового протеза как его составная часть, и в этом случае их называют "шина-протез".
Съемные шины при интактных зубных рядах, построенные по типу многозвеньевых кламмеров, обеспечивают иммобилизацию зубов в горизонтальной плоскости. Элементы перекидных кламмеров, окклюзионных накладок и ког-тевидных отростков позволяют достичь хорошего шинирующего эффекта, с распределением в том числе и вертикальных нагрузок.
Съемные шины при интактных зубных рядах, построенные по типу единой разборной шины для всего зубного ряда, показаны при выраженном наклоне отдельных зубов.
Съемные шинирующие дуговые протезы, применяемые при частичной потере зубов, показаны при больших включенных дефектах (3-4 отсутствующих зуба и более), концевых дефектах, но при устойчивых или малоподвижных зубах в переднем отделе, а также при отсутствии достаточно прочной дистальной опоры. Съемные шинирующие дуговые протезы позволяют осуществлять поперечную (парасагиттальную) стабилизацию, а включение в конструкцию протеза многозвеньевых кламмеров дает возможность дополнительной опоры с оральной поверхности, что позволяет создать круговую фиксацию (могут быть изготовлены из сплавов металлов и термопластов).
Сравнительная оценка съемных и несъемных шин
Оба вида шин обладают как положительными, так и отрицательными свойствами.
К положительным свойствам несъемных шин следует отнести:
• их способность обеспечивать надежное блокирование зубов в трех направлениях: вертикальном, трансверзальном и мезиодистальном;
• больные быстрее привыкают к несъемным шинам, а фонетические нарушения редко возникают и быстро устраняются без вмешательства врача;
• с помощью несъемных шин можно иммобилизировать как отдельные группы зубов, так и весь зубной ряд;
• правильно выбранная конструкция несъемной шины или протеза обеспечивает более высокую жевательную эффективность в сравнении со съемной;
• несъемная шина, как правило, удовлетворяет больного.
Хороший терапевтический эффект можно получить, применяя несъемные шины в комбинации со съемными протезами, изготавливаемыми по показаниям. Отрицательными свойствами несъемных шин являются:
• необходимость, иногда очень сложного в зависимости от конструкции, препарирования зубов, сопровождающегося грубой травмой эмали и дентина;
• применение некоторых видов штифтовых шин предусматривает удаление пульпы, что порождает опасность развития верхушечных периодонтитов;
• несъемные шины трудно накладываются при веерообразном расхождении передних зубов;
• многие наиболее доступные и простые конструкции колпачковых шин не прочны, и имеет место растворение цемента;
• несъемные шины ухудшают гигиену полости рта из-за наличия множества ретенционных пунктов, где задерживаются остатки пищи и возможно развитие кариеса;
• многие несъемные шины неэстетичны, а некоторые из них (из полных коронок) затрудняют медикаментозную обработку патологических карманов;
• при несъемных шинах создание блоков из групп зубов может вызвать силовое превалирование, которое окажет отрицательное влияние на опорные ткани зубов-антагонистов;
• конструкции несъемных шин непригодны при отсутствии большого количества зубов и дистально неограниченных дефектов.
Техника препарирования зубов при протезировании несъемными шинами иногда бывает довольно сложной и требует не только умения, но и специального инструментария. По мере усовершенствования инструментария эти затруднения с каждым годом преодолеваются и несъемные конструкции становятся ценными шинирующими аппаратами при лечении заболеваний пародонта.
Съемные шины, применяющиеся самостоятельно или как часть конструкции дугового протеза (шина-протез), с кламмерами различных систем, когте-видными отростками и окклюзионными накладками создают иммобилизацию лишь в двух направлениях: вестибулооральном и мезиодистальном. Следовательно, шины разгружают пародонт зубов хотя и не во всех, но именно в тех направлениях, патологическая подвижность в которых наиболее опасна. Эти шины не всегда создают фиксацию в вертикальном направлении.
Съемные шины легко поддаются очистке и, таким образом, в меньшей степени, чем несъемные, нарушают гигиену полости рта. Что касается эстетики, то нарушения ее могут быть минимальными. Серьезным преимуществом этих шин служит возможность их применения для профилактики функциональной перегрузки пародонта, при дефектах зубных рядов с признаками заболевания пародонта, но без патологической подвижности зубов. Так, например, при наличии двусторонних концевых дефектов в конструкцию нижнего дугового протеза можно ввести непрерывный кламмер. Разгружая нижние передние зубы, он является профилактическим шинирующим средством. Съемные шины можно применять при целостных зубных рядах, а при появлении необходимости в удалении зубов их легко заменить искусственными, не меняя конструкции шины или протеза (путем перебазирования).
7.8. ВРЕМЕННОЕ ШИНИРОВАНИЕ НА ЭТАПАХ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА. ВИДЫ ВРЕМЕННЫХ ШИН
Шина - приспособление для иммобилизации (полная неподвижность или значительное уменьшение подвижности) группы или всех зубов зубного ряда. Шина, применяемая на срок лечения, называется временной.
Временные шины могут быть из армированного композита акриловых пластмасс, изготовленных в лаборатории или непосредственно в полости рта.
Появление композитов и широкое внедрение в стоматологическую практику адгезивных технологий привели к созданию новых материалов, которые используются в пародонтологии для изготовления шинирующих конструкций, в том числе временных. В качестве метода выбора используют назубные шины, не требующие значительного препарирования твердых тканей зубов, так называемые адгезивные армированные шины. Они в большинстве случаев имеют малый объем, прочно фиксируются на зубах, эстетичны, легко полируются, обеспечивают надежную иммобилизацию подвижных зубов, легко снимаются и при наличии дефекта в зубном ряду способны нести нагрузки искусственного зуба.
Известен метод композитного шинирования со связыванием зубов арамид-ной нитью - вантовая система по Ряховскому с однорядным или двухрядным круговым плетением.
Автор учел недостатки шинирования армирующими материалами, закрепил и натянул армирующие нити так, чтобы они находились в постоянном напряжении. Эти нити обеспечивают циркулярный охват каждого шинирующего зуба армирующим материалом. Предложены однорядная и двухрядная методики шинирования зубов в зависимости от клинической ситуации.
Метод временного шинирования применяют при генерализованном или очаговом хроническом пародонтите в период обострения и в течение всего периода комплексного лечения до момента наложения постоянного шинирующего аппарата. Временное шинирование позволяет устранить травматическое воздействие патологической подвижности и функции жевания - одного из патогенетических признаков, поддерживающего гемодинамические нарушения при пародонтите. Шина обеспечивает равномерное распределение сил жевательного давления между пародонтом зубов, включенных в шину, создает покой пораженным тканям и способствует повышению эффективности патогенетически обоснованной и симптоматической терапии. Применение временной шины позволяет разорвать патогенетическую цепь: воспаление→нарушенное кровоснабжение→дистрофия функция жевания; способствует улучшению трофики тканей пародонта, ликвидации воспалительного процесса. Кроме того, без предварительной иммобилизации зубов не рекомендуется проводить хирургическое лечение пародонтита средней и тяжелой степени.
Временные шины должны соответствовать следующим требованиям:
• надежно фиксировать все зубы;
• легко накладываться и сниматься с зубных рядов;
• равномерно перераспределять жевательное давление на опорные зубы и замещать дефект зубных рядов;
• не препятствовать лекарственной терапии и хирургическому лечению;
• не травмировать слизистую оболочку десны;
• быть простыми в изготовлении и доступными по цене.
Наиболее простым способом временного шинирования является применение лигатурных шин. Кроме того, временные шины могут быть изготовлены из быстротвердеющих акриловых пластмасс в лаборатории, а также из композитов или светоотверждаемых композитных материалов (оральные, вестибулярные, многозвеньевые и др.).
Временные шины могут быть металлические: гнутые, литые, штампованные каппы с окклюзионными окнами. Можно применять многозвеньевую шину, фиксирующуюся на зубах с помощью цианакрилатного клея или с помощью различных адгезивных систем.
Временные шины - это лечебные шинирующие аппараты, которые применяются в течение всего периода комплексного лечения пародонтита. Временные шинирующие лечебные аппараты меняются на постоянные шинирующие аппараты или другие конструкции зубных протезов.
Показанием к изготовлению временных шинирующих аппаратов служит развившаяся стадия воспалительно-дистрофической формы очагового и генерализованного пародонтита, особенно при подвижности зубов и неравномерном течении патологического процесса.
Временные шины позволяют снять с тканей пародонта чрезмерную жевательную нагрузку при комплексном лечении пародонтита, рационально
перераспределить жевательное давление на опорные зубы и (или) слизистую оболочку протезного ложа, грамотно решить вопрос сохранения или удаления зубов II и III степени подвижности. Кроме того, комплексное лечение пародон-тита с применением временного шинирования позволяет перейти на оптимальный вид постоянного шинирования.
Особенности применения постоянных шин при сохраненных зубных рядах и дефектах зубного ряда
Ортопедическое лечение генерализованного пародонтита при сохраненных зубных рядах имеет свои особенности в зависимости от степени тяжести заболевания.
При легкой степени, когда дистрофический процесс захватывает менее 1/4 длины стенки лунки, происходит незначительное снижение резервных сил зубного ряда. Шинирование при таком состоянии зубочелюстной системы не показано. Рекомендовано местное и общеукрепляющее лечение, а также избирательное пришлифовывание зубов (по показаниям).
При атрофии более 1/4 длины стенки лунки зуба уменьшаются резервные силы пародонта, увеличивается патологическая подвижность зубов. В этом случае перед врачом-ортопедом стоят следующие задачи:
• добиться перераспределения жевательного давления, приходящегося на отдельные зубы и на весь зубной ряд;
• объединить в блок все зубы каждой челюсти с учетом состояния зубов-антагонистов;
• устранить патологическую подвижность;
• предупредить смещение зубов.
Применяемые шины должны обеспечить иммобилизацию по дуге, а по возможности - в сочетании с парасагиттальной стабилизацией.
При лечении генерализованного пародонтита средней и тяжелой степени применяют цельнолитые съемные шины, состоящие из единой системы различных модификаций опорно-удерживающих и многозвеньевых кламмеров с вестибулярными когтевидными отростками. При конструировании таких шин следует целенаправленно использовать модификации кламмеров системы Ney с целью уменьшения действия травмирующих компонентов жевательного давления на пародонт отдельного зуба. Ортопедическое лечение должно устранить действие на зубы горизонтальных, а также перераспределить вертикальные компоненты жевательного давления. Для этого в конструкцию съемных шин необходимо включить литые элементы, перекрывающие окклюзионную поверхность зубов (например, шина Эльбрехта с окклюзионными накладками). Возможно применение сочетанного шинирования - несъемного и съемного.
При атрофии более 1/2 длины стенки лунки зуба хороший эффект дает применение несъемных шин в сочетании со съемными, которые обеспечивают парасагиттальную стабилизацию и перераспределение вертикального компонента жевательного давления.
К несъемным шинам относятся: экваторные, колпачковые шины, интердентальная шина Копейкина, шина Мамлока (цельнолитые вкладки со штифтами), цельнолитые коронки, облицованные композитными материалами. Элементами соединения между звеньями передних и боковых зубов служат аттачмены,
кламмеры Роуча и др. При лечении пародонтитов применяют шины типа "Ме-рилендсистем" и ее варианты (Попов Н., 1984; Копейкин В.Н., 1988). Это несъемные шины (фиксируются на зубах с помощью композитных материалов), представляющие собой расширенный оральный многозвеньевой кламмер с системой окклюзионных накладок, перекидных элементов и вестибулярных ког-тевидных отростков.
При генерализованном пародонтите, осложненном частичной потерей зубов, ортопедическое лечение затруднено в связи со снижением или полным отсутствием резервных сил пародонта зубов и нарушением силовых взаимоотношений между зубными рядами. Применяемые при этом шины-протезы должны сбалансировать распределение жевательного давления между отдельными зубами или их функционально ориентированными группами на каждой из челюстей и равномерно перераспределить жевательное давление с базиса протеза на оставшиеся зубы.
7.9. БАЙТОВЫЕ ЗУБНЫЕ ПРОТЕЗЫ
Основой вантовых систем зубных протезов является высокопрочная нить, которая в натянутом состоянии соединяет между собой естественные зубы, а при наличии включенного дефекта еще и поддерживает искусственные зубы несъемного протеза. Нить запечатывается композитным материалом в предварительно подготовленных бороздах по периметру зубов. В качестве такой нити можно использовать нить из сплетенных арамидных волокон, удельная прочность которых превышает аналогичный показатель рояльной стали в 8 раз.
Комплекс разработанных методик позволяет проводить ортопедическое лечение включенных и концевых дефектов зубных рядов, а также шинирование зубов без применения искусственных коронок либо других покрывных конструкций, если к этому нет прямых показаний (разрушение твердых тканей зубов, выраженное изменение их цвета). В этих случаях вантовые системы могут эффективно сочетаться с традиционными конструкциями зубных протезов.
Можно выделить три принципиальных варианта построения вантовых зубных протезов, которые используются как по отдельности, так и комбинируются друг с другом.
1. Соединение зубов между собой.
2. Соединение естественного зуба с искусственным зубом несъемного протеза.
3. Соединение естественного зуба и съемного протеза.
Вариант 1. Соединение зубов между собой
Аналогами могут служить цельнолитые шины, которые приклеиваются композитным материалом со стороны оральной поверхности зубов, а также шинирование композитом с использованием гибких армирующих материалов.
Основная задача - блокирование горизонтальных и вертикальных составляющих жевательных усилий.
Способ проведения - формирование по периметру подвижных зубов бороздок глубиной 1-1,5 мм, прокладывание в них и натяжение нити с последующим запечатыванием композитным материалом.
Шина является искусственным эквивалентом круговой связки. Натянутая нить принимает на себя все горизонтальные составляющие жевательных нагрузок. Поскольку натянутая нить находится внутри бороздок по периметру зубов, каждый зуб по отношению к соседним находится как бы в "подвешенном" состоянии, и любая вертикальная нагрузка на зуб или группу зубов трансформируется через натянутую нить в горизонтальную и передается на соседние зубы.
Вариант 2. Соединение естественного зуба с искусственным зубом несъемного протеза
Аналоги - адгезивные мостовидные протезы.
Используется при включенных дефектах зубного ряда. Протяженность дефекта ограничивается лишь состоянием опорных зубов, и его допустимая величина ничем не отличается от таковой при протезировании традиционными мостовидными протезами.
В общем виде конструкция состоит из нити, проходящей между опорными зубами, охватывая их по периметру, и поддерживающей искусственные зубы, которые композитным цементом приклеены к опорным зубам. Нить проходит внутри протеза и жестко в нем зафиксирована.
Способ проведения (основные этапы)
• На апроксимальных поверхностях опорных зубов в пределах эмали препарируют контактные площадки (посадочные места), а при наличии кариозных дефектов - формируют полости ящикообразной формы.
• Затем снимают оттиски зубных рядов. В зуботехнической лаборатории по полученной из супергипса модели изготавливают промежуточную часть.
• После припасовки готовой конструкции в полости рта на опорных зубах проводится препарирование бороздок по периметру зубов, превращая их таким образом в циркулярные. С оральной стороны глубина бороздки должна составлять 0,5 мм, а с вестибулярной - 1 мм.
• Затем области препарирования протравливают кислотой, орошают водой, высушивают, наносят адгезив и его полимеризуют светом.
• После этого производится фиксация промежуточной части мостовидно-го протеза на композитный цемент с одновременной укладкой в бороздки высокопрочной нити, которая, проходя внутри промежуточной части (по специально сформированным туннелям), "связывает" опорные зубы друг с другом и с промежуточной частью мостовидного протеза.
• После натяжения и фиксации нити ее пропитывают адгезивом и полиме-ризуют светом галогеновой лампы.
• Затем нить покрывают композитом как в бороздках зубов, так и на выходе из промежуточной части протеза.
• Работа завершается финишной обработкой конструкции и опорных зубов.
Биомеханика
Вертикальная нагрузка на искусственный зуб вызывает частичное преобразование ее в горизонтальное усилие натяжения нити. Контактные площадки на опорных поверхностях опорных зубов, сформированные под углом, формируют горизонтальную составляющую. Эта составляющая вызывает отклонение опорного зуба в сторону и поворот вокруг центра вращения. Этому смещению противостоит натянутая нить, которая охватывает опорные зубы циркулярно.
Наклонные площадки на апроксимальных поверхностях обеспечивают, кроме того, однозначный путь введения протеза и способствуют сопротивлению горизонтальным и трансверзальным нагрузкам. Кроме того, этим нагрузкам противостоит и натянутая нить.
Горизонтальные сагиттальные нагрузки воспринимаются, с одной стороны, одним из опорных зубов, непосредственно воспринимающим давление промежуточной части протеза. С другой стороны, на опорный зуб оказывает давление нить, в которой развивается дополнительное сопротивление ее растяжению. Таким образом, натянутые нити в конструкции принимают на себя основное напряжение, снижая нагрузку на адгезивную систему и существенно повышая надежность протеза.
Вариант 3. Соединение естественного зуба и съемного протеза с использованием замковых креплений
Методика
Фиксация элемента замкового крепления непосредственно на зубе с помощью клеевых композиций двойного отверждения. Зуб, на котором располагается замковое крепление, для перераспределения нагрузки должен быть соединен (зашинирован) с одним или несколькими стоящими рядом зубами по описанной выше методике (вариант 1).
ТЕСТОВЫЕ ЗАДАНИЯ
Укажите номер правильного ответа.
1. Сходными по симптоматике для локализованного пародонтита являются:
1) хронический папиллит;
2) хронический фиброзный пульпит;
3) пародонтоз;
4) авитаминоз C;
5) сахарный диабет;
6) лейкозы и лейкемические ретикулезы;
7) 1+2+3+4;
8) 1+2;
9) 3+4+5+6.
2. Значимым критерием необходимости удаления зубов является:
1) степень патологической подвижности;
2) величина резорбции костной ткани альвеолярных частей;
3) одонтопародонтограмма;
4) 1+2;
5) 2+3.
3. Методика избирательного сошлифовывания зубов применяется:
1) при гингивите;
2) пародонтите;
3) пародонтозе;
4) кариесе;
5) повышенном стирании зубов;
6) 2+3+4+5.
4. Показаниями к применению метода избирательного сошлифовывания зубов являются:
1) эстетические нарушения;
2) врачебные ошибки при изготовлении мостовидных протезов;
3) суперконтакты зубов (преждевременные контакты);
4) деформации зубных рядов;
5) 3+4.
5. Избирательное сошлифовывание зубов проводят:
1) в одно посещение;
2) 2-3 посещения с интервалом через день;
3) 3-4 посещения с интервалом через неделю.
Укажите номера всех правильных ответов.
6. При заболеваниях пародонта зубы, лишенные своих антагонистов, по сравнению с зубами, имеющими антагонисты:
1) более устойчивы;
2) имеют сохранившуюся лунку;
3) имеют большую подвижность;
4) имеют более выраженные пародонтальные карманы.
7. Выберите метод стабилизации (лечения) очагового пародонтита с поражением паро-донта жевательных зубов на одной стороне зубного ряда:
1) передняя стабилизация;
2) сагиттальная стабилизация;
3) парасагиттальная стабилизация;
4) переднебоковая стабилизация;
5) стабилизация по дуге;
6) стабилизация по дуге в сочетании с парасагиттальной стабилизацией.
8. Выберите метод стабилизации (лечения) очагового пародонтита с поражением паро-донта жевательных зубов на обеих сторонах зубного ряда:
1) передняя стабилизация;
2) сагиттальная стабилизация;
3) парасагиттальная стабилизация;
4) переднебоковая стабилизация;
5) стабилизация по дуге;
6) стабилизация по дуге в сочетании с парасагиттальной стабилизацией.
9. Этиологическими факторами очагового пародонтита в области передних зубов являются:
1) аномалии формы и положения передних зубов;
2) глубокое резцовое перекрытие или глубокий травмирующий прикус;
3) перекрестный прикус;
4) неравномерная повышенная стираемость зубов;
5) потеря боковых зубов;
6) снижение окклюзионной высоты в результате врачебных ошибок;
7) неправильно выверенные окклюзионные контакты при изготовлении металлоке-рамических мостовидных протезов в переднем отделе.
10. Этиологическим фактором очагового пародонтита в области жевательных зубов является:
1) аномалия формы зубов;
2) отсутствие физиологической стираемости;
3) повышенная стираемость;
4) врачебные ошибки при выборе количества опор мостовидных протезов;
5) ошибки при выборе вида опорно-удерживающих кламмеров дугового протеза.
11. Съемные шины-протезы применяются для лечения локализованного (очагового) пародонтита:
1) в начальной стадии;
2) развившейся стадии легкой степени тяжести;
3) развившейся стадии средней степени тяжести;
4) развившейся стадии тяжелой степени.
12. Несъемные шины-протезы применяют для лечения локализованного (очагового) пародонтита:
1) начальной стадии;
2) развившейся стадии легкой степени тяжести;
3) развившейся стадии средней степени тяжести;
4) развившейся стадии тяжелой степени.
13. Изготовление металлокерамических мостовидных протезов при локализованном (очаговом) пародонтите показано:
1) при начальной стадии;
2) развившейся стадии легкой степени тяжести;
3) развившейся стадии средней степени тяжести;
4) развившейся стадии тяжелой степени.
14. Для определения подвижности зубов выделяют:
1) две степени подвижности;
2) три степени подвижности;
3) четыре степени подвижности;
4) пять степеней подвижности.
15. При избирательном сошлифовывании передних зубов с заболеванием пародонта при ортогнатическом прикусе сошлифовывают:
1) режущий край и вестибулярную поверхность нижних зубов;
2) режущий край и нёбную поверхность верхних зубов;
3) 1+2.
16. Проведение гингивотомии и гингивэктомии при развившейся стадии пародонтита без предварительного шинирования зубов временной шиной:
1) возможно;
2) недопустимо.
Дополните.
17. Травматическая окклюзия, развивающаяся при наличии патологии в тканях пародонта (пародонтоз, пародонтит), называется_.
18. При наличии патологии в пародонте обычная жевательная нагрузка становится для него_.
19. Обычная жевательная нагрузка при наличии патологии пародонта приводит к его_.
20. Различают три вида травматической окклюзии_.
21. Метод исследования пульсовых колебаний кровенаполнения сосудов пародонта, основанный на графической регистрации изменений полного электрического сопротивления тканей пародонта, называется_.
Установите соответствие.
22. Заболевание пародонта:
1) пародонтоз;
2) пародонтит.
Симптомы:
а) патологическая подвижность зубов;
б) над- и поддесневые зубные отложения;
в) пародонтальные карманы;
г) клиновидные дефекты;
д) гноетечение;
е) стираемость зубов;
ж) пониженная стираемость зубов.
Ответы
1. 8.
2. 4.
3. 6.
4. 5.
5. 3.
6. 1, 2.
7. 2, 4.
8. 3, 5.
9. 1, 2, 4, 5, 7.
10. 1, 2, 3, 4.
11. 3, 4.
12. 1, 2.
13. 1, 2.
14. 3.
15. 3.
16. 2.
17. Вторичная травматическая окклюзия.
18. Травмирующей.
19. Функциональной перегрузке.
20. 1 - первичная; 2 - вторичная; 3 - комбинированная.
21. Реопародонтография.
22. 1 - г, е; 2 - а, б, в, д, ж.